Капустный лист при гематомах от укола
Обновлено: 22.04.2024
Еще в третьем веке до нашей эры Гиппократ считал применение уколов важной составляющей терапевтических мероприятий, направленных на лечение различного рода хворей. В то время для инъекций он использовал свиной мочевой пузырь в тандеме с полой трубкой из тростника. Несмотря на это, шприц в привычном для всех виде был изобретен только в середине девятнадцатого века. Тогда стали применять многоразовые вариации со стальным поршнем и съемной иглой. Сегодня уколы делаются преимущественно одноразовыми стерильными разновидностями, что более оправдано с позиции безопасности.
Современные врачи охотно назначают внутримышечные инъекции, справедливо считая их одной из наиболее действенных и безопасных форм доставки медикаментозных препаратов в организм. Несмотря на все достоинства, этот метод не является идеальным ввиду наличия ряда побочных эффектов. Один из наиболее распространенных – шишки, образующиеся на коже после постановки уколов. В этой статье речь пойдет о природе таких явлений, потенциальной опасности, которую они несут здоровью пациента, методах борьбы с ними и профилактических мерах появления новообразований.
Отличительные особенности уколов
Стандартные медицинские протоколы предполагают использование внутримышечных инъекций. Сегодня с их помощью врачи могут лечить большинство различного рода недугов, не прибегая к назначению перорального приема лекарств. Врачи предпочитают такой метод терапии по нескольким причинам:
- Возможность точечно доставлять препараты. Это важно в неврологии, хирургии, стоматологии, анестезиологии и прочих разделах медицины, в которых нужно локальное воздействие медикаментов в процессе лечения
- Отсутствие раздражения слизистых. Некоторые таблетированные антибиотики, миорелаксанты и ряд других групп лекарств раздражают слизистые оболочки желудочно-кишечного тракта
- Скорость действия препарата. Одно и то же средство, введенное в качестве укола и перорально, начинает действовать через разные промежутки времени. Инъекции попадают сразу в кровь, поэтому работают значительно быстрее, это особенно важно в контексте обезболивающих и жаропонижающих препаратов, спазмолитиков
Относительных минусов применения уколов значительно меньше. Главный – необходимость наличия специальных знаний и навыков у человека, который делает инъекцию. Таблетку же может выпить любой человек после назначения врача.
Причины возникновения шишек
В медицинской литературе такие явления называются инфильтратами. Они представляют собой скопление под кожей клеток крови и лимфы. Такие уплотнения доставляют своему хозяину массу неприятностей, вызывая болевые ощущения и выступая в роли катализатора деструктивных процессов. Шишки могут появляться по нескольким причинам:
- Имело место травмирование сосуда. В таком случае уплотнение обычно сопровождается кровоподтеком
- Укол сделали не в то место. Далеко не каждое место подходит для инъекции. Оптимальными считаются участки на ягодицах, расположенные в крайних верхних четвертях, дельтоиды и квадрицепсы
- Несоблюдение техники. Постановка уколов должна осуществляться в соответствии с рекомендациями Минздрава и СанПин. Они предписывают выполнять прокол под прямым углом
- Была превышена скорость введения препарата или сила надавливания на поршень. Лекарство следует вводить плавно
- В ходе выполнения инъекции было задето нервное окончание. Опытные специалисты знают места расположения крупных нервных узлов и стараются обходить их
- Длина и диаметр иглы были подобраны неверно. Чем больше шприц, тем сильнее он травмирует ткани во время укола
- Недостаточная дезинфекция тканей или ее полное отсутствие. В таком случае шишки появляются по причине заражения, вылечить которое может оказаться сложнее, чем исходный недуг
- Специфика вводимого препарата. Некоторые медикаменты могут вызывать появление шишек ввиду того, что они спазмируют сосуды и мышечные волокна
Влияние инфильтрата на здоровье и самочувствие
Некоторые люди переносят их без каких-либо осложнений и дискомфорта, дожидаясь, пока уплотнения начинают рассасываться естественным путем, но у большинства пациентов появление шишек сопровождается появлением таких симптомов:
- Болевой синдром, имеющий давящий, тянущий или режущий характер. Боль может быть весьма сильной
- Кровоподтеки, гематомы. Имеют место, если в процессе укола были травмированы сосуды
- Нагноение. Может развиваться, если в кровь или ткани после инъекции попала инфекция
- Ощутимое увеличение температуры тела, озноб, лихорадка. Могут свидетельствовать о воспалительных процессах в организме
- Зуд, жжение, покраснение в месте укола. Такие проявления часто бывают по причине появления аллергических реакций на введенный в ходе инъекции препарат
Если вы заметили такие симптомы, следует обратиться за квалифицированной помощью к специалистам, они назначат адекватное лечение и помогут оперативно избавиться от негативных побочных эффектов в виде болезненных новообразований и кровоподтеков.
Консервативное лечение
Современная медицина обладает широким спектром методов и средств, способных в сжатые сроки убрать негативные последствия неправильно или непрофессионально сделанных уколов. Вот наиболее действенные:
- Наружные сетки. Наносятся на ягодицы или другие участки тела, в которые делались уколы, при помощи ватной палочки, предварительно смоченной в йоде, несколько раз в день. Линии рисуются произвольно, их толщина и частота не регламентируются
- Использование гелей, мазей, кремов и других профильных средств. Их задача – оперативно рассосать шишку путем усиления крово- и лимфотока к месту укола
- Компрессы. Шишки великолепно рассасываются под воздействием диоксидина или демиксида, которыми смачиваются марлевые или ватные тампоны, прикладываемые к уплотнениям. Иногда врачи считают оправданным применение с этой же целью чистого медицинского спирта
- Примочки. Хорошо зарекомендовал себя раствор магнезии (сульфат магния), который прикладывают к ним несколько раз в день
- Физиотерапия. Лечение таким способом предполагает проведение высокочастотной терапии (в том числе ультразвуковой), инфракрасной фотокоагуляции
- Массаж. Шишки довольно быстро рассасываются, если определенным образом воздействовать на них по направлению мышечных волокон
- Прогревания. В медицинской практике устранение уплотнений осуществляется при помощи синей лампы, сеансы прогревания которой проводят два-три раза в день
Народные методы

Знахари и целители предлагают избавиться от уплотнений при помощи следующих средств:
- Компрессы. Капустный сок – один из самых действенных в этом плане. С его помощью можно лечить новообразования практически любых размеров. Эффективна бодяга, смесь уксуса и сырого яйца, хозяйственное мыло
- Апитерапия. Шишки довольно быстро рассасываются под воздействием меда и настойки прополиса, которые прикладываются к уплотнениям несколько раз в день. С помощью этих средств можно избавиться от застарелых новообразований
- Прикладывания листьев растений, овощей и фруктов. Прикладывают сырой картофель, листья алоэ, белокочанной капусты (их следует предварительно проколоть), кожуру бананов, листья клюквы
Оптимально проводить лечение народными средствами в комплексе со средствами консервативной терапии. Так можно добиться наилучшего эффекта в кратчайшие сроки.
3 эффективных способа избавиться от шишек после уколов
Основные задачи средств от шишек — усилить кровообращение на проблемном участке, снять воспалительный процесс и улучшить проводимость мышечной ткани. При использовании домашних средств устранить проблему у вас получится за 14 дней.
Спиртовой компресс с аспирином
Прежде чем использовать спиртовой компресс, кожу смазывают жирным кремом или вазелином. Такая подготовка помогает предотвратить появление ожога. Для приготовления лечебного средства понадобится:
- 20 г меда;
- 1 таблетка аспирина;
- 20 мл спирта.
Таблетку аспирина измельчают до состояния порошка. Соединяют с медом и спиртом, а затем подогревают на водяной бане. Смесь накладывают на уплотнение в теплом состоянии. Накрывают пленкой и фиксируют бинтом. Компресс делают на ночь.
Компресс на основе магнезии
Компресс с магнезией уменьшает синяк в размерах и рассасывает уплотнение. Для приготовления лекарства:
- 5 мг магнезии в порошке или таблетке растворяют в 50 мг. кипяченой воды.
- Гигроскопичную ткань или ватный тампон обмакивают в приготовленный раствор. Отжимают и накладывают на шишку. Если компресс делают для новорожденного, то используют мягкий, стерильный бинт.
- Вату накрывают полиэтиленом и фиксируют.
- Меняют компресс каждые 2-3 часа, так как положительное действие оказывает только влажный ватный тампон. Поэтому рекомендуется процедуру делать в дневное время.
Перед тем как поставить компресс, убедитесь, что отсутствует аллергия на лекарство. Если шишка маленькая, то можете зафиксировать ее пластырем, а крупное образование надо забинтовать.
Медовая лепешка
От застарелых шишек от уколов хорошо помогает медовая лепешка. Для приготовления используют:
- 20 г сливочного масла;
- 1 сырое яйцо;
- 20 г натурального меда;
- 5 г муки.
Перечисленные компоненты соединяют и замешивают не крутое тесто. Отщипывают небольшой кусочек. Делают из него кружочек толщиной 1 см. Диаметр должен быть больше шишки на 1 см.
Лепешку прикладывают к уплотнению и фиксируют бинтом. Оставляют на ночь. Утром используют новую порцию.
Когда необходимо обращаться к врачу
Если вы обнаружили шишку на месте прокола, это совсем не значит, что нужно сразу бежать к врачу. Если же имеют место следующие симптомы, откладывать поход к доктору не следует:
- Не исчезает длительное время. Следует тревожиться, если инфильтрат не проходит более месяца
- В районе шишки появилось нагноение. В таком случае после надавливания из прокола будет вытекать жидкость
- Появление боли при пальпации. Особенно тревожным симптомом в контексте наличия шишек является жжение
- Общее ухудшение самочувствия после того, как пациенту сделали укол. Должно настораживать, если состояние сопровождается увеличением температуры, ознобом и повышенной отечностью
При появлении подобных симптомов не стоит заниматься самолечением. Гораздо целесообразнее обратиться за помощью к опытным специалистам. В такой ситуации промедления недопустимы, так как шишки являются предвестником опасных осложнений, которые могут нанести серьезный вред здоровью.
Чем опасны шишки после уколов
Медики выделяют ряд осложнений, своевременная адекватная терапия которых не проводилась. Вот наиболее опасные:
- Появление нарывов. Такие явления имеют место на попе или в других областях, в которых шишки от уколов были вызваны попаданием инфекции
- Заражение крови. Если инъекция выполнялась без проведения дезинфекции, попадание в кровь вредоносных агентов могло иметь место
- Аллергические реакции. Появление ярко-красных шишек после уколов на фоне затрудненного дыхания, повышенного потоотделения и слезотечения свидетельствует о наличии аллергии, вызванной инъекцией. В таком случае уплотнение на ягодицах или в другой области является ее следствием
- Омертвение тканей. Такие случаи бывают довольно редко. Они являются следствием нарывающих и гноящихся уплотнений ягодиц, которые пациент не захотел вовремя лечить
Профилактические меры
Применение на практике следующих рекомендаций поможет минимализировать возможность появления уплотнений после внутримышечного введения препарата:
- Использование стерильных шприцов, срок годности которых находится в допустимых пределах
- Извлечение иглы после введения препарата должно осуществляться по той же траектории, что и прокол
- Соблюдение правил дезинфекции и асептики
- Препараты на масляной основе следует подогревать до необходимой температуры
Чтобы избежать риска образования осложнений после уколов, следует доверять их выполнение квалифицированным специалистам, в полной мере обладающих соответствующими знаниями, практическими навыками и достаточным опытом. В таком случае возможность появления новообразований будет сведена к минимуму.
По-научному «шишки» от уколов называют постинъекционными инфильтратами ягодиц. «Они представляют собой уплотнения, которые возникают спустя некоторое время после внутримышечной инъекции, — рассказывает заведующая отделением амбулаторной хирургии одной из медицинских клиник Москвы. — Они являются патологической ответной реакцией организма на введение лекарства, вне зависимости от его типа».
«Шишки» на ягодицах после укола бывают нескольких видов. «Первый вариант — это инфильтрат, то есть местная реакция, которая характеризуется ответом тканей в месте инъекции — отеком, — объясняет врач-хирург, аспирант ФУВ кафедры хирургии, отделения хирургической эндокринологии ГБУЗ МО МОНИКИ им. М. Ф. Владимирского. — Второй вариант — гематома. Она появляется от кровоизлияния поврежденного сосуда после инъекции, к сожалению, заранее спрогнозировать это невозможно».
Третий вариант (и самый опасный) — это абсцесс. «Абсцессы — очень болезненные образования с гнойным содержимым и яркой клинической картиной, лечат их только хирургическим путем», — добавляет доктор.
По сути, «шишки» — это местная реакция организма на прокол и введение лекарства внутримышечно. Если их не лечить, инфильтраты могут стать абсцессами, что представляет серьезную угрозу для здоровья. «В большинстве случаев у относительно здоровых людей они проходят в течении недели, но бывают и исключения», — замечает врач.
Почему возникают шишки от уколов на ягодицах?
К образованию припухлостей после инъекций может привести несколько факторов.
- Техника введения инъекции. Слышали, что после уколов медсестры с «легкой» рукой «шишки» не появляются? В этом есть доля правды. «Некорректное место внутримышечной инъекции, слишком быстрое введение лекарственного препарата или попадание иглы в нерв или сосуд могут вызвать появление „шишек“ после инъекций», — говорит специалист. «Также уплотнения могут появляться как реакция на одномоментное введение большого объема препарата, частые инъекции в одно и то же место», — дополняет Булат Юнусов, врач-хирург GMS Clinic.
- Аллергическая реакция. «Она может развиться из-за гиперреакции иммунного ответа на лекарственное вещество», — добавляет врач. Либо — на смесь лекарств.
- «Многие пациенты, делая инъекции самостоятельно, грешат тем, что в одном шприце смешивают несколько разных препаратов, что категорически запрещено. Это может вызвать необратимые осложнения и серьезные аллергические реакции», — говорит врач.
- Консистенция лекарственного препарата. «Чаще всего вызывают припухлости и отеки масляные растворы, — говорит Булат Юнусов. — Это те лекарственные средства, введение которых осуществляется только внутримышечно. Подобные инъекции отличаются более длительным временем рассасывания, а, следовательно, повышенными рисками осложнений».
- Некорректно подобранная игла. «Слишком длинная или слишком короткая игла приводит к тому, что лекарство попадает либо в очень глубокие мышечные слои, либо в подкожно-жировую клетчатку, то есть не доходит до мышечного слоя», — замечает доктор.
- Чрезмерное напряжение мышцы во время укола. Внутримышечные инъекции необходимо выполнять при расслабленной мышце и желательно в положении лежа на животе.
- Масса тела пациента. «Телосложение и вес также являются факторами, которые необходимо учитывать при введении инъекций, — добавляет Булат Юнусов. — У тучных пациентов много подкожно-жировой клетчатки. Если в нее попадет лекарственный препарат, это неизбежно приведет к образованию воспалительных изменений (инфильтраты, абсцессы)».
Чтобы шишки от уколов не появлялись, эксперты советуют делать инъекции, соблюдая определенные правила. «Важно использовать иглы подходящей длины и диаметра, выбор зависит от возраста пациента, места введения, объема жидкости, количества мышечной и жировой ткани и вязкости раствора, — говорит Булат Юнусов. — Нужно строго соблюдать правила асептики и антисептики. Выполнять инъекции предпочтительно лежа на кушетке или кровати».
Как лечить шишки на ягодицах
В независимости от того, по какой причине у вас возникли болезненные уплотнения после уколов, лечить их все равно нужно. «Заниматься самолечением, особенно при „свежих“ инфильтратах, точно не стоит, так как любой инфильтрат может как рассосаться, так и нагноиться. Сразу объясню, что такое „свежий“ инфильтрат. Это уплотнение, которое вы обнаружили сразу после инъекции или он не старше 14 дней. Если инфильтрату 1-2 месяца и более, то вероятность его нагноения достаточно мала, но и вероятность его полного рассасывания также стремится к нулю», — замечает специалист.
Если дело не дошло до абсцесса, то можно обойтись довольно простыми средствами — использованием гелей, мазей и компрессов. «Какое конкретно лекарственное средство необходимо вам, кратность и длительность его применения, определяет врач на очном приеме после осмотра и проведения необходимых методов обследования (УЗИ мягких тканей)», — говорит доктор.
В домашних условиях гематомы и инфильтраты можно лечить безопасными средствами. «Допустимо умеренное массирование места инъекции, выполнение приседаний и применение холодных компрессов на место отека в первые 1-2 дня после его появления», — напоминает Булат Юнусов.
«Шишки после уколов можно лечить йодной сеточкой, но лучше пойти на прием к врачу-хирургу, чтобы он назначил физиотерапию», — рекомендует врач-терапевт.
Физиотерапию назначают как дополнение к основному лечению, что позволяет сократить его сроки. Среди наиболее эффективных методов отмечают:
- Электрофорез — проникновение в кожу и мягкие ткани лечебных препаратов под воздействием электрического поля.
- УВЧ. «Это лечение инфильтрата непрерывным либо импульсным ультравысокочастотным электрополем», — комментирует доктор одной московской клиники.
- Фототерапия. Облучение проблемных зон ультрафиолетовым светом в узком или широком диапазоне.
Шишки после уколов на ягодицах: когда бить тревогу
Если инъекция сделана правильно и у вас нет аллергии на препарат, скорее всего, отека на ягодицах не будет. «Человек может испытывать легкий дискомфорт после укола, который проходит в течение нескольких минут — после интенсивной ходьбы, приседаний», — предупреждает Булат Юнусов.
Но, если после инъекций у вас возникли некоторые из следующих симптомов, следует обратиться к врачу:
- стойкая сильная боль в месте инъекции;
- длительное покалывание или онемение;
- длительное кровотечение из места укола;
- признаки аллергической реакции, такие как затрудненное дыхание или отек лица;
- покраснение кожи, отек, локальная гипертермия, боль, повышение температуры и другие симптомы системной воспалительной реакции;
- если уплотнение не проходит более 2-х месяцев.
Не откладывайте визит к врачу, поскольку это может иметь серьезные последствия для здоровья.
Почему образуются уплотнения после инъекций, лечебные свойства капусты от шишек и как правильно приложить капустный лист на место укола
От уколов на ягодицах часто образуются шишки. Обычно эта проблема у людей, которые часто вынуждены ставить инъекции. В медицине такое образование называют постинъекционный инфильтрат. Это уплотнение в месте укола, которое образуется на коже из-за скопления в клетках кожи лимфы и крови. Каждый организм по разному реагирует на такие вмешательства. У некоторых людей уплотнения начинают образовываться сразу после первого ввода вакцины, у других же уплотнения возникают после ряда нескольких процедур инъекций.
Возникновение уплотнений проявляется не сразу, поэтому люди часто не испытывают дискомфорт, это приходит со временем. Сегодня мы поговорим о том, как помогает капустный лист от шишек от уколов.

Капустный лист от шишек от уколов
Содержание
Почему образуется уплотнение после инъекций
Инъекционные конусы также называют инфильтратами. На небольшом участке кожи возникает застой крови с концентрацией клеток крови. Причиной является повреждение иглы. Игла шприца проходит через слой кожи, жировой ткани и мышц. Таким образом, препарат вызывает так называемый ожог ткани. Если инъекция не выполнена правильно, по техническим причинам, в области с низким кровоснабжением происходит затвердевание. Препарат остается в мышцах, не попадает в кровоток и не оказывает желаемого эффекта.

Почему образуется уплотнение после иньекций
После такой инъекции организм защищается от инородного тела, образует уплотнение, которое причиняет человеку боль. В некоторых случаях может возникнуть нагноение. Пациенту трудно лежать, сидеть и двигаться. Рекомендуется начинать лечение сразу же после обнаружения уплотнения, чтобы избежать последствий. Необходимо использовать мази общего назначения: Вишневский, Гепарин, Троксевазин.
Лечебные свойства капустных листьев
Целебные свойства овоща обусловлены его составом. Капуста богата витаминами группы В, аскорбиновой, пантотеновой и фолиевой кислотами и провитамином А. Кроме того, в овощах содержатся микроэлементы, такие как марганец, цинк и железо, а также углеводы и клетчатка.

Капустный лист имеет терапевтические эффекты, такие как:
- противовоспалительные;
- противоотечные;
- бактерицидные;
- обезболивающие;
- рассасывающие.
Благодаря этим свойствам листья капусты очень эффективны при обработке мест уколов и шишек после инъекций.
Капустный лист — это недорогое и доступное натуральное средство для всех, у которого много полезных свойств для нашего организма. Овощ содержит рекордное количество витаминов, особенно много аскорбиновой кислоты, которая играет важную роль в работе всех органов и систем и очень важна для иммунной системы человека.
Двести граммов сырой капусты обеспечивают нас ежедневной потребностью в витамине С. Этот витамин именно в белокочанной гораздо меньше разрушается во время обработки, а в квашеной капусте может сохраняться в течение многих месяцев. Капуста белокочанная содержит провитамин А, витамины В1, В2, В3, В6, К, У, РР, фолиевую и пантотеновую кислоты. В квашеной капусте был обнаружен витамин В12, которого нет ни в одном другом растительном продукте.
Помимо витаминов листья капусты богаты минералами кальция, калия, фосфора, в них содержится много микроэлементов, в том числе железо, марганец и цинк. Белокочанная богата клетчаткой, сахарозой, глюкозой, фруктозой.

Капуста оказывает положительное влияние на все обменные процессы в организме, восполняет недостаток витаминов, полезна при ожирении, заболеваниях пищеварительной системы, заболеваниях бронхов и легких и повреждении сосудов и сердца. Очень ценно, что мы можем есть белокочанную круглый год, что несомненно положительно влияет на здоровье.
Лечение листом от капусты
Существуют народные методы лечения и способы как прикладывать капустный лист после уколов. Наши родители в основном прибегают к нескольким способам лечения:
- Первый способ – одинаковые части муки, меда, капусты смешать в массу, слепить лепешку, приложить на синяк или место укола. Прикрыть массу салфеткой и привязать бинтом. Ее можно держать всю ночь.
- Второй способ – смешать по одной столовой ложке масла, яйцо и капустную кашицу. Приложить на место укола массу, закрепить. Держать 10 – 12 часов. Продолжать лечение пока не спадет синяк или упругость кожи.
- Третий способ — смешать по одной столовой ложке меда, спирт, аспирин и капустную кашицу. Нанести на кожу, предварительно смазав ее маслом. Прикрыть салфеткой и завязать.
Как сделать компресс
Чтобы лечить уплотнения после уколов делают компрессы из капустного листа. Для этого берется сочный лист капусты, немного отбивается или протыкается вилкой и прикладывается на место инъекции. Чтобы его зафиксировать, можно использовать пластырь или бинт. Держать такой компресс можно подолгу, например, оставить его на ночь.
Еще один действенный вариант от шишек от уколов, прикладывать капустный лист в тертом виде. Так из него выйдет больше сока, в котором содержаться питательные элементы. Тертую или резаную кашицу намазывают на место укола, прикрывают пленкой или стерильной салфеткой и фиксируют пластырем. Обычно такой компресс оставляют на ночь, а утром убирают.

Как сделать компресс с медом
Компресс из капустного листа с медом тоже эффективен. Кроме полезных микроэлементов находящихся в капусте, в кожу попадают витамины из меда. Для приготовления такого компресса берут 1 столовую ложку кашицы и пол столовой ложки меда. Приложить на попе на месте укола, закрепить пластырем.
Рецепты с капустным листом
Капустный лист от шишек после уколов применяется еще в нескольких вариантах рецептов:
- С творогом. Этот рецепт используется для застарелых шишек. Творог немного разогревают. Теплый творог смешивают с тертой капустой и полученную массу нужно приложить человеку на мышцу. Прикрыть массу пленкой, обвязать место марлей или бинтом. Проводим процедуру каждый вечер, до того момента пока шишки не рассосутся.
- С содой. На одну чайную ложку кашицы капусты нужно одну чайную ложку соды. Прикладывать на 15-20 минут. Повторять до полного исчезания шишек.
Капустный сок от шишек
Свежий капустный сок обладает очень хорошим всасывающим эффектом. Возьмите лист свежей капусты, порежьте его в нескольких местах, чтобы вынуть сок, и положите лист на шишку инъекции, сверху положите пленку целлофана и закрепите его повязкой.
Как правильно прикладывать лист
Не все знают, как правильно прикладывать лист после укола, чтобы процедура была эффективной. Для этого лист погружают на некоторое время в кипящую воду, а затем режут ножом, чтобы вышел сок. Небольшое добавление меда может усилить действие компресса, но если у вас есть аллергия, будьте внимательнее при добавлении меда в компресс. Лучше поставить такой компресс на ночь, завернув его в тонкую бумагу.
С накоплением молока в любой части молочной железы и добавлением инфекции возникает лактационный мастит, который также лечат капустным листом. Для этого его проминают скалкой, чтобы он стал мягким и прикладывают его на грудь. Для сеанса достаточно оставить лист на 15 — 20 минут. Проводить процедуру можно два раза в день. Уплотнение кожи — мастит, начнет проходить уже с третьего компресса. При сложных, тяжелых случаях мастита может понадобиться больше компрессов, но лучше не забывать об основном лечении и обратиться в клинику.
ВАЖНО! Консультация врача и выполнение его рекомендаций важнее любых народных методов лечения
Возможный вред и противопоказания применения листьев от капусты
Применение капусты при лечении внешних заболеваний не имеет противопоказаний. Только индивидуальная непереносимость этого продукта не позволит лечиться этим народным средством. Следует помнить, что перед применением необходимо очистить кожу, а после его удаления соблюдайте личную гигиену. Листья капусты должны быть тщательно вымыты и продезинфицированы, чтобы избежать осложнений. Если есть сомнения по поводу лечения, консультация с врачом обязательна.
Интересные факты о капустных листах

Интересный факты о капустных листах
Несколько интересных фактов о капусте, при использовании ее в домашней медицине:
- Самые большие листы белокочанной содержат высокую концентрацию питательных элементов, витаминов. Поэтому нижние листы овоща обладают самым питательным соком. Этот сок применяется как антимикробное, противовоспалительное, омолаживающее средство.
- Капустный лист наравне с алоэ и медом является проверенным методом лечения шишек от уколов. Усилить быстроту выздоровления может комбинирование двух способов лечения, сначала провести массаж, потом наложить капустный компресс.
- Капуста богата антоцианом. Антоциан положительно воздействует на кровеносные сосуды организма человека. Нанося компрессы на уплотнения кожи, клетки питают этот минерал и сосуды начинают расширяться и становятся эластичными, что возобновляет поток крови в мышцу.
- Сок овоща уменьшает уровень сахара в крови человека.
- Клетчатка в составе капусты полезна для зрения.
- Место укола на руке или ноге можно не только вылечить, используя компресс из капусты, но и подтянуть тонус кожи, осветлить ее тем же компрессом. Достаточно обмазать поверхность кожи на 15 минут, и смыть. А на место инъекции оставить небольшую массу под пластырем.
Правила, которые уберегут вас от шишек на попе

Правила, которые уберегут вас от шишек на попе
- Уколы можно делать только лежа. Если делать инъекции стоя, мышцы напрягаются, а это уменьшает всасываемость лекарств. Даже если нога согнута, висит, или вы стоите на носочке на другой ноге, все равно вес тела остается в ноге для укола и мышцы все равно напрягаются. Чтобы избежать шишки, лучше делать инъекцию лежа.
- Для укола необходима длинная иголка в шприце. Особенно если пациент страдает лишним весом. Так его кожа остается толще, из-за слоя подкожного жира. Если ставить укол короткой иглой, то лекарство попадет в мышцу. Поэтому лучше выбирать шприцы с длинными иглами, чтобы потом не лечить уплотнения и синяки.
- Шприц для ягодичных внутримышечных инъекций должен иметь объем 5 кубиков, не меньше. Это связано с тем, что лекарство в таком шприце вводится очень быстро. Короткий поршень шприца быстро скользит к концу, и лекарство просто большим объемом попадает под кожу не успев всосаться. Внутримышечные ягодичные препараты следует вводить медленно.
- Не следует втирать место укола ватным тампоном, который вы получите в процедурном кабинете. Ватка конечно же стерильна, а спирт в ней помогает прижечь ранку и обеззаразить ее. Но кожа вокруг укола не стерильна, и втирая ваткой место инъекции, вы просто переносите микробы с поверхности кожи на новую ранку.
ТОП-8 эффективных средств от шишек после уколов
Заключение
Капусту используют в народной медицине уже многие столетия. Капустный лист помогает лечить синяки и шишки от уколов, полезен при ушибах, его применяют для взрослых и детей. Витаминный состав капусты очень быстро попадает в кожу и помогает вылечить уплотнение.
За последние десятилетия заболеваемость панкреатитом в мире выросла почти в два раза. Болезнь может как напоминать о себе эпизодично, так и приводить к серьезным осложнениями, вплоть до онкологии. Базовым в лечении панкреатита считается питание с ограничениями. Разбираемся с экспертами в особенностях таких диет и почему одни продукты можно есть, а другие нельзя.
-
, врач-гастроэнтеролог клиники GMS, кандидат медицинских наук
- Александра Разаренова, врач-диетолог, нутрициолог, терапевт, член Российского союза нутрициологов, диетологов и специалистов пищевой индустрии.
Что такое панкреатит
Панкреатит — это заболевание, которое развивается из-за воспаления поджелудочной железы. По различным причинам пищеварительные ферменты не выбрасываются в двенадцатиперстную кишку и активизируются в железе. В итоге происходит повреждение внутренних тканей органа, или, проще говоря, самопереваривание.
Различают два типа панкреатита — острый и хронический. В первом случае воспаление возникает внезапно или в течение нескольких дней. Для острого панкреатита характерны:
- чувство тошноты или рвота;
- высокая температура (выше 38 градусов);
- сильная боль в животе;
- диарея.
К наиболее частыми причинами острого панкреатита в медицине относят желчнокаменную болезнь и злоупотребление алкоголем.
Поджелудочная железа отвечает за производство пищеварительных ферментов и гормонов, в том числе, инсулина
Хронический панкреатит развивается в течение многих лет из-за регулярного воспаления. В этом случае повреждения органа, как правило, уже необратимы. На хроническое воспаление поджелудочной указывают такие симптомы:
- боль в животе (от легкой до сильной);
- снижение веса;
- тошнота и рвота;
- диарея;
- пожелтение кожи и глаз;
- периодические обострения воспаления;
- снижение выработки инсулина и ферментов.
К хроническому панкреатиту чаще всего приводят не только длительное злоупотребление алкоголем или курение, но и аутоиммунные и генетические факторы (например, муковисцидоз).
При легких формах заболевания лечение может ограничиться специальной диетой и ферментной поддержкой. В тяжелых случаях медики прибегают к стероидной терапии или оперативному вмешательству, вплоть до полного удаления поджелудочной.
Что нельзя есть при панкреатите: советы врача и диетолога
Пациентам с панкреатитом медики рекомендуют соблюдать диету с высоким содержанием белка и питательных веществ. При этом следует воздерживаться от алкоголя, жирной и жареной пищи.
Оценка необходимого питания производится индивидуально и только лечащим врачом. Но существует ряд общих рекомендаций гастроэнтерологов больным панкреатитом.
Комментирует гастроэнтеролог клиники GMS кандидат медицинских наук Андрей Фарбер
- Мясо: жирные свинина и говядина, колбаса, копчености, гусь, утка, мясные консервы, сало. «Переваривание продуктов с высоким содержанием жира требует повышенной секреции липазы — одного из ферментов поджелудочной железы, что может спровоцировать обострение панкреатита. Однако полностью отказываться от жиров в рационе питания нельзя, так как они необходимы для синтеза гормонов и ферментов, для построения оболочек нервных волокон и клеточных мембран, поддержания нормального состояния кожи».
- Рыба: жирные сорта — семга, форель, лососевая икра, копченая и соленая рыба, рыбные консервы. «Копчение предполагает маринование продуктов с использованием большого количества добавок, соли и их обработку продуктами горения (дымом), что приводит к раздражению и излишней стимуляции всего пищеварительного тракта и может спровоцировать обострение панкреатита».
- Овощи/грибы: болгарский перец, лук, баклажаны, репа, редька, редис, чеснок, овощные консервы, капуста белокочанная, грибы в любом виде, шпинат, щавель фасоль, бобы, чечевица. «Вышеперечисленные овощи оказывают раздражающее действие на ЖКТ, трудны для переваривания, требуют усиленной выработки ферментов поджелудочной железы, что угрожает обострением. Кроме того, содержащийся в бобовых растительный белок может усилить газообразования в просвете кишечника».
- Фрукты: фруктовые консервы, свежие (термически не обработанные) фрукты, ягоды. «Содержащаяся в этих продуктах кислота нередко оказывает раздражающее действие на ЖКТ и усиливает выработку желудочного сока и всех пищеварительных ферментов».
- Молочные продукты: молоко, сметана, сливки с повышенной жирностью, твердые сыры, плавленый сыр, жирный творог. «Продукты с повышенным содержанием жира требуют усиленной выработки ферментов поджелудочной железы».
- Хлеб/сладкое: дрожжевые изделия, свежий хлеб, кондитерский крем, шоколад, мороженое, песочное тесто, ржаной хлеб, сдоба. «Являются источником большого количества быстроусвояемых углеводов, которые провоцируют быстрый выброс значительного количества инсулина. А это сопровождается стимуляцией поджелудочной железы. Ее перегрузке способствует также сочетание большого количества углеводов и жиров в сдобе, кремах и выпечке».
- Напитки: кислые и сладкие соки (апельсиновый, виноградный, вишневый, томатный), кофе, черный чай, алкогольные и газированные напитки. «Содержащаяся в них кислота раздражает ЖКТ и усиливает выработку желудочного сока и всех пищеварительных ферментов, что может обострить панкреатита. Лишь в период стойкой ремиссии заболевания иногда разрешаются разведенные водой соки. Алкоголь и газированные напитки раздражающе действует на слизистую оболочку всего пищеварительного тракта. Известно, что в большом проценте случаев обострение панкреатита связано именно с алкоголем и его токсическим воздействием на поджелудочную железу».
- Крупы: тяжелые для переваривания бобовые (горох, фасоль, чечевица), кукуруза.
Что можно есть при панкреатите
Комментирует гастроэнтеролог клиники GMS кандидат медицинских наук Андрей Фарбер
Внутривенное или внутримышечное введение медикаментозных растворов – один из наиболее эффективных, безопасных и рациональных способов доставить их в организм. Несмотря на тот факт, что медицина активно применяет инъекции не одно столетие и методика их выполнения отработана досконально, избежать побочных эффектов в ходе проведения процедуры удается не всегда. Гематомы – один из наиболее распространенных. В этой статье речь пойдет о причинах появления синяков и способах борьбы с ними.
Зная о том как можно избавиться от неприятных, болезненных и потенциально опасных синяков, Вы сможете избежать осложнений, которые вызывают непрофессионально сделанные инъекции. Но гораздо более целесообразно не допускать их появления, доверяя выполнение укола квалифицированным профессионалам. В таком случае вероятность появление гематом и шишек сводится к минимуму.
Природа явления
Следует понимать, что любая инъекция, проводимая подкожно, внутривенно или внутримышечно, деструктивно влияет на кожу, мышцы, капилляры и другие ткани организма. Но синяки, покраснения и шишки после уколов появляются не всегда. Ученые объясняют их возникновение наличием следующих факторов (или их совокупности):
- Отсутствие достаточного опыта у специалиста. Синяки могут появляться, если игла вводилась не перпендикулярно плоскости тела или глубже, чем положено, ее диаметр и размер был выбран неверно, а нажатие на поршень осуществлялось быстрее, чем необходимо
- Специфика вводимого препарата. Существуют медикаменты, которые, попадая в кровь, спазмируют сосуды в месте инъекции, что вызывает застои кровотока и, как следствие, – появление шишек и синяков
- Недостаток (или полное отсутствие) дезинфекции. Такое упущение недопустимо, ведь оно может стать причиной осложнений, лечение которых займет гораздо больше времени, чем исходное заболевание
Чем опасны синяки
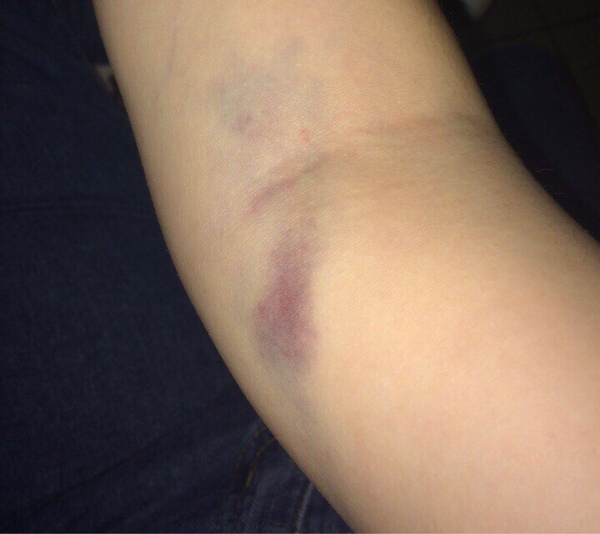
Кровоподтеки, переходящие в синяки, сопровождающиеся уплотнениями, могут стать причиной осложнений, от которых не так просто избавиться. Наиболее распространенные из них будут рассмотрены ниже более подробно:
- Абсцесс. В медицинской литературе это явление характеризуется как нарыв, который образовался после укола, сопровождающийся сильной болью пульсирующего характера в области синяка. Лечение осуществляется хирургическим вмешательством, либо консервативным путем
- Аллергические реакции. Выражаются в возникновении сильного зуда в месте укола, припухлости, иногда появляются насморк, одышка, повышенное слезо- и потоотделение, гематома
- Заражение крови. Это самое серьезное, что может случиться после инъекции. В таком случае потребуется госпитализация и проведение неотложной терапии в условиях стационара, возможно – переливание крови
Медикаментозное лечение

Традиционная медицина располагает широким спектром способов и средств, которые могут помочь быстро избавиться от синяков, образовавшихся после неправильно сделанных уколов. Вот наиболее распространенные и эффективные:
- Местная терапия. Предполагает применение рассасывающих гелей и кремов
- Применение гелей, созданных для ликвидации последствий варикозного расширения вен. Они эффективно сужают сосуды и снимают воспаление
- Нанесение сеток. Осуществляется при помощи обыкновенного йода. Одно из самых простых и действенных средств, которое избавляет от припухлостей и удаляет синяки
- Примочки. Для их выполнения используется димексид или предварительно растворенный в горячей воде сульфат магния. Бинт или вата смачивается в растворе и прикладывается к месту укола
Народные средства
Знахари, травники и другие представители нетрадиционной медицины тоже имеет массу возможностей воздействовать на синяки для их полного устранения. Наиболее эффективные будут рассмотрены ниже более подробно:
- Обертывания. На места уколов прикладываются капустные листы, предварительно помятые и проколотые в нескольких местах
- Прогревания. Используют прокаленную соль или нагретые камни. Их прикладывают к гематомам и держат, периодически заменяя более горячими
- Компрессы. Дли их приготовления используются различные ингредиенты: мед, лук, яичные желтки. Все это смешивается с пшеничной мукой и прикладывается к синякам
- Болтушки. Их готовят из раствора уксусной кислоты, смешанного с сырыми яйцами. Этим составом натирают шишки и гематомы 2-3 раза в день до полного исчезновения
- Апитерапия. Настойка прополиса обладает дезинфицирующим и противовоспалительным эффектом. Ее использование помогает избавиться от кровоподтеков, гематом и уплотнений
Далеко не все доктора признают эффективность нетрадиционной медицины в вопросах избавления от гематом после непрофессионально или неудачно сделанных уколов, но и они вполне допускают их использование в качестве вспомогательных средств в процессе консервативной терапии.
Профилактические меры
Любой квалифицированный врач подтвердит, что заболевание, патологию и дисфункцию легче предупредить, чем заниматься ее лечением. Чтобы избежать нежелательных осложнений в виде синяков, кровоподтеков и уплотнений, необходимо придерживаться следующих правил:
- Хорошо дезинфицировать места уколов
- Применять только стерильные шприцы
- Выбирать наиболее подходящее место для уколов
- Использовать лекарства, срок годности которых находится в пределах допустимой нормы
- Вводить инъекцию плавно
- Вынимать иглу по той же траектории, по которой она вводилась, без лишних движений
Если придерживаться вышеописанных рекомендаций, вероятность того, что появятся синяки, сводится практически к нулю.
Читайте также:

