Кандидоз кожи какой врач лечит
Обновлено: 26.04.2024
Молочница относится к урогенитальным заболеваниям грибковой природы. Второе название – кандидоз. Возбудитель – грибки рода Candida. Они поражают мочеполовую систему, но не относятся к венерическим инфекциям. Чаще всего диагностируется у женщин, но у мужчин также бывают случаи заражения этими условно-патогенными микроорганизмами. Сфера их обитания – влагалище, кишечник человека и кожа. При определенных условиях грибковая микрофлора начинает размножаться и превышать допустимое количество, что приводит к постановке диагноза. Пациенты с диагнозом молочница лечение проходят в амбулаторных условиях.
Симптомы и признаки кандидоза
Не все знают, как выглядит молочница у женщин в начале болезни. Она сопровождается рядом характерных симптомов:
- сильный зуд в интимной области;
- отек слизистой оболочки влагалища;
- чувство жжения во время полового акта;
- кислый запах белых или желтоватых творожистых выделений.
Признаки грибкового кандидоза у мужчин
Появившаяся молочница у мужчин симптомы проявляет в виде болезненного мочеиспускания, отека головки полового члена, покраснения и белого налета под крайней плотью. Усиливаться неприятные ощущения могут после полового акта, что должно насторожить. В состоянии спокойствия молочница у мужчин проявляется менее выражено.
Причины развития вагинального кандидоза
Причины возникновения молочницы связаны со снижением иммунитета. В списке провоцирующих факторов также находятся:
- прием оральных контрацептивов;
- прием антибиотиков;
- беременность;
- нарушение микрофлоры в организме;
- средства гигиены с неподходящим показателем Ph.
Пути заражения молочницей
Молочница во время беременности появляется из-за изменения гормонального фона и состава микрофлоры. В остальных случаях у женщин риск заражения зависит от состояния здоровья. Появиться молочница у мужчин тоже может, если был незащищенный половой акт с носителем кандиды. Передается грибковая микрофлора при несоблюдении гигиены (чужие полотенца, общее спальное белье). Часто местами заражения становятся бассейны и пляжи. Появиться признаки молочницы могут и после поцелуя. Оральный контакт – распространенный путь заражения, поскольку грибы рода Candida могут находиться на любых слизистых оболочках тела.
Факторы риска заболевания
Факторы риска зависят от внешнего воздействия и состояния здоровья. Шансы получить диагноз возрастают при частых стрессах, переохлаждении, использовании презервативов, из-за недавно перенесенных инфекционных заболеваний. Часто появляется молочница при беременности у женщин, которые становятся фактором риска и для мужчин.
В общем списке находятся и следующие пункты:
- сахарный диабет;
- ВИЧ-инфекция;
- химиотерапия;
- авитаминоз;
- дисбактериоз.
Осложнения после молочницы
В первое время молочница симптомы проявляет менее выражено. Особенно во время менструации, когда изменяется щелочная среда во влагалище. Потом молочница причины эти нивелирует и начинается регресс выздоровления. Без лечения заболевание будет прогрессировать, провоцируя развитие осложнений:
- обширное покраснение слизистой в интимной зоне;
- образование язвочек и трещин;
- частые рецидивы кандидоза;
- инфицирование внутренних органов;
- вспышки воспалительных процессов;
- ослабление иммунной системы;
- риск бесплодия у женщин и половой дисфункции у мужчин.
Когда обращаться к врачу
Если зафиксировано возникновение молочницы у женщин или мужчин, рекомендуется сразу обращаться к врачу. Безрецептурные лекарства могут не оказывать должного эффекта. Кроме того, перед постановкой диагноза нужно сдать мазки для лабораторного анализа. По клинической картине не всегда можно определить характер микоза: бактериальный вагиноз, молочница или кольпит. Диагностикой и лечением этих заболеваний занимаются гинекологи АО «Медицина» (клиника академика Ройтберга) в центре Москвы. Если раньше вы не сталкивались с воздействием Candida, не занимайтесь самолечением. Особенно в случае заболевания детей в возрасте до 12 лет, при регулярных рецидивах и при аллергической реакции на мази, свечи. Любые препараты от молочницы подбирают по индивидуальным критериям.
Подготовка к посещению врача
Молочница у женщин причины и симптомы имеет практически одинаковые, поэтому нужно соблюдать общие правила по подготовке к визиту. Рекомендуется приходить в первые дни после окончания менструации. Перед посещением гинеколога:
- не нужно спринцеваться, а просто примите душ;
- воздержитесь от полового акта за 2-3 дня до приема;
- за 2 недели до приема не принимайте лекарства.
Диагностика молочницы у женщин и мужчин
Во время диагностики во внимание берется клиническая картина. Это самочувствие пациента, выделения при молочнице и наличие ряда симптомов. На приеме в АО «Медицина» (клиника академика Ройтберга) рядом с метро Маяковская врач-гинеколог проводит осмотр и берет анализы для исследования микрофлоры. Молочница причины возникновения имеет разные. Только на осмотре можно найти истину. А мужчинам для этого нужно обращаться к урологу. В клинике есть необходимые врачи, собственная лаборатория и оборудование, которые позволяют быстро получить результат и поставить точный диагноз.
Лечение и его особенности
Молочница у женщин лечение имеет в зависимости от анализов и степени выраженности симптомов. Если они не сильно проявляются, будут назначены лекарства местного действия: противогрибковые кремы, вагинальные свечи, мази. После этого применяются препараты для восстановления микрофлоры и пробиотики. А вот хроническая молочница требует более системного подхода и антибактериальной терапии. Нужно также соблюдать диету. Из питания должны быть исключены сладости, магазинные соки, жирные блюда, копчености, крахмалистые продукты, сладкие фрукты, соленья, алкоголь. Стоит знать о рационе, чем лечить молочницу у женщин и поддерживать микрофлору для купирования рецидивов.
Домашние средства лечения, мифы и заблуждения
Народная медицина знает, как вылечить молочницу в домашних условиях. Применяется спринцевание, ванночки и тампоны. Традиционный способ: развести 1 ч.л. соды в 1 л воды. Спринцеваться нужно 2 раза в день. Для этого метода подходят также отвары трав: зверобой, тысячелистник, ромашка, кора дуба, спорыш, шалфей, можжевельник. Распространенный миф, что лекарство от молочницы не надо покупать. Можно быстро и дешево обойтись народными средствами. Нет, так нельзя. Лечение травами и примочками занимает около 2-3 недель. И не факт, что они помогут. Молочница лечение требует в обязательном порядке. Сама по себе она не проходит.
Профилактика
Часто молочница у женщин появляется из-за пользования ежедневными гигиеническими прокладками и ношения тесного синтетического белья. В целях профилактики стоит отказаться от этих привычек. Хлопковое белье – лучший выбор. Не допускайте переохлаждения в любое время года, одевайтесь тепло. Не используйте ароматизированные средства гигиены, подбирайте подходящий состав и уровень Ph. При симптомах заболевания не занимайтесь самолечением, любые свечи и таблетки от молочницы должен назначать врач. Избегайте стрессов и переутомления, а также не злоупотребляйте алкоголем и сладостями.
Как записаться к гинекологу или урологу
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кандидоз: причины появления, симптомы, диагностика и способы лечения.
Кандидоз – инфекционное заболевание, вызываемое дрожжеподобными грибками рода Candida. Оно обусловлено активным размножением грибка на слизистых оболочках полости рта, половых и внутренних органов и на коже.
Все представители рода Candida относятся к условно-патогенным микроорганизмам, то есть они постоянно присутствуют в составе нормальной микрофлоры. Но при снижении иммунитета, изменении гормонального фона и по ряду других причин эти грибки могут начать активно колонизировать слизистые оболочки и кожу.
Наиболее распространенные представители рода – Candida albicans и C. tropicalis. В 90-95% случаев урогенитального кандидоза именно C. albicans является доминирующим возбудителем.
![shutterstock_714362212 [преобразованный].jpg](https://www.invitro.ru/upload/medialibrary/d29/d29b49ccfe770f215bf7b01b406a2d2f.jpg)
Первый контакт с грибками рода Candida происходит во время прохождения ребенка по родовым путям. Однако в медицинской литературе описаны случаи обнаружения этих микроорганизмов в околоплодных водах, что свидетельствует о возможности вертикального (трансплацентарного) пути передачи. Также встречается передача грибка рода Candida при грудном вскармливании, кожном контакте ребенка с матерью, бытовым и пищевым путями.
Эти микроорганизмы вырабатывают эндотоксины и ферменты, вызывающие гибель клеток и некроз тканей, что способствует усилению адгезивной (прикрепление к клеткам слизистых оболочек или кожи) способности грибка и обеспечивает проникновение в ткани.
Гиперпродукция этих и ряда других веществ обуславливает патогенность представителей семейства Candida.
Причины возникновения кандидоза
- Экзогенные (внешние) факторы, способствующие проникновению грибков в организм:
- профессиональные вредности, приводящие к частым повреждениям кожи;
- длительное пребывание в теплой и влажной среде;
- нарушение целостности слизистых оболочек.
- Факторы, приводящие к снижению сопротивляемости организма:
- наличие хронических заболеваний;
- длительный прием препаратов, способствующих нарушению естественной микрофлоры;
- несбалансированное питание;
- частые стрессы, нарушения режима сна и отдыха.
- Нарушения обмена веществ (гиповитаминозы), заболевания иммунной системы (ВИЧ-инфекция), эндокринные патологии (сахарный диабет и пр.).
- Длительный прием некоторых препаратов: гормональных контрацептивов, системных глюкокортикостероидов, антибиотиков широкого спектра действия, цитостатиков.
- Длительное пребывание или проживание в местности с повышенной влажностью и температурой, комфортными для циркуляции спор грибков в окружающей среде.
По локализации процесса выделяют:
- Урогенитальный кандидоз.
- Кандидоз слизистой оболочки полости рта.
- Поверхностный кандидоз.
- Межпальцевый кандидоз.
- Кандидоз околоногтевых валиков и ногтей.
- Кандидоз желудочно-кишечного тракта.
Урогенитальный кандидоз (УГК) – широко распространенное заболевание: по данным медицинской статистики, около 75% женщин репродуктивного возраста хотя бы единожды регистрировали у себя симптомы УГК.
Выделяют острую и хроническую форму урогенитального кандидоза, кандидоз вульвы, вагины и других урогенитальных локализаций. В ряде случаев при диагностике используют уточнение: осложненный или неосложненный УГК, что отражает количество обострений в год и степень выраженности заболевания.
Симптомы женского урогенитального кандидоза
- Появление бело-желтых творожистых или сливкообразных выделений из половых путей. Интенсивность выделений может усиливаться перед менструацией, что связано с изменением гормонального фона.
- Неприятные ощущения, зуд в области гениталий, зачастую усиливающиеся при половом контакте или мочеиспускании.
- Покраснение и отечность слизистой вульвы и влагалища, наличие повреждений на коже половых органов (трещины, микротравмы).
- При хроническом течении УГК развивается сухость слизистых оболочек половых путей.
- Покраснение, отечность, неприятные ощущения в области половых органов.
- Беловатые выделения творожистой структуры из половых путей.
- Боль и жжение при половом контакте и при мочеиспускании.
Межпальцевый кандидоз локализуется в пространстве между пальцами. При этом отмечается покраснение участков кожи с последующим появлением пузырьков в прозрачным содержимым. Заболевание быстро распространяется в тесных коллективах (в детских садах, школах и т. д.).
Кандидоз слизистой оболочки полости рта (КСОПР)
Кандидоз полости рта вызывает неприятные ощущения, особенно при приеме пищи – жжение, боль, сухость. В зависимости от локализации процесса выделяют несколько форм кандидоза полости рта.
Часто КСОПР и желудочно-кишечного тракта сопровождает иммунодефицитные состояния: ВИЧ-инфекцию, синдром приобретенного иммунодефицита человека (СПИД) или врожденный иммунодефицит (например, при патологии Т-лимфоцитов). При наличии этих заболеваний кандидоз протекает с максимально выраженными симптомами, с трудом поддается лечению, носит агрессивный характер.
Самое частое проявление КСОПР – кандидозный стоматит, поражающий в основном грудных детей и взрослых с ослабленным иммунитетом.
При этой патологии слизистая оболочка полости рта краснеет, отекает, на ней появляются белесоватые пленки, имеющие творожистую консистенцию. На начальных стадиях болезни налет легко снимается. С течением заболевания пленки становятся плотнее, отделяются с трудом, при снятии обнажается кровоточащая слизистая оболочка.
При кандидозном стоматите возможно поражение языка, что проявляется покраснением спинки языка, появлением налета и слущиванием эпителия. Эти симптомы сопровождаются сильными болевыми ощущениями пораженной области при разговоре, приеме пищи и при пальпации (прощупывании) языка.
У курильщиков чаще других видов КСОПР развивается хронический гиперпластический кандидоз, сопровождаемый образованием белых, сливающихся между собой бляшек, которые возвышаются над поверхностью гиперемированной слизистой.
При этой патологии изменяется консистенция слюны: она становится вязкой и пенящейся; появляются неприятный запах изо рта, налет на слизистой серого или белого цвета. В 10-40% случаев эта клиническая форма кандидоза малигнизируется (т. е. приобретает злокачественный характер).
У пожилых людей чаще всего развивается хроническая атрофическая форма кандидоза полости рта. Слизистая оболочка при этом краснеет и отекает. Поражение часто локализуется под зубными протезами, что вызывает болевые ощущения.
Кандидозный хейлит и кандидоз углов рта в основном встречаются у детей и пожилых. Поражение обычно двустороннее, при этом образуются красные болезненные трещины в углах рта, покрытые легко снимающимся белым налетом или чешуйками. При длительном течении заболевания возможно присоединение бактериальной инфекции.
Диагностика кандидоза
Алгоритм диагностического поиска при кандидозе любой локализации включает в себя взятие материала с пораженной области с последующей его микроскопией, посевом для определения вида грибка и его чувствительности к антимикотическим (противогрибковым) препаратам.
В целях диагностики состояний, приведших к снижению иммунитета, используется общий анализ крови;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.

Кандидоз у мужчин и женщин представляет собой заболевание инфекционного происхождения, которое вызвано грибковым микроорганизмом. Возбудителем кандидоза считается патогенный грибок рода кандида. В норме он присутствует на коже и слизистых оболочках в небольшом количестве, но при увеличении его количества начинает развиваться заболевание. Симптомы и лечение заболевания кандидоз у взрослых взаимосвязаны.
Симптомы и признаки
Кандидоз у мужчин и женщин проявляется в трех формах:
- острый кандидоз. Характеризуется ярким течением;
- хроническая. В этом случае рецидивы сменяются ремиссиями;
- носительство. Во время диагностики кандидоза обнаруживается грибок, но у человека отсутствуют симптомы. В этом случае лечение кандидоза не требуется.
Симптомы и лечение кандидоза зависят полностью от формы болезни. Выделяют несколько разновидностей в зависимости от локализации.
Кандидоз органов половой и мочевыводящей системы – один из распространенных типов. Он еще называется урогенительным. Чаще всего у женщин встречается вагинальный кандидоз (кандидоз влагалища). Главная характерная черта – творожистые белесые выделения с кислым запахом. Вагинальный кандидоз (кандидоз влагалища) при беременности тоже возможен, причем является достаточно распространенным и неприятным явлением. Кстати ребенок часто после этого тоже рождается с молочницей. У мужчин такая форма тоже может появиться. В этом случае симптомы кандидоза – налет на половых органах в виде пленки. Также характерны покраснение слизистых и кожи, дискомфорт, зуд, жжение при мочеиспускании.
Кандидоз ротовой полости (оральный кандидоз, кандидоз полости рта) представляет собой еще одну распространенную разновидность заболевания. Чаще всего его диагностируют у маленьких детей, хотя не исключены случаи у взрослых. Обычно кандидоз полости рта протекает в острой форме. Он доставляет много дискомфорта и хлопот пациенту. Симптомы кандидоза ротовой полости:
- белесые бляшки и точки;
- покраснение слизистой;
- небольшие язвы, которые кровоточат;
- белесый налет;
- отечность языка, миндалин.
Если не принимать своевременно препараты и средства от кандидоза, то в дальнейшем инфекция распространится и на органы пищеварительного тракта, голосовые связки, носовые проходы.

Кандидоз органов верхних отделов желудочно-кишечного тракта развивает из-за наличия и распространения инфекции из ротовой полости. Ярким примером является кандидоз пищевода и желудка. При этом проявляются рвота, изжога, ухудшается аппетит, чувствуется дискомфорт и боль в области груди, появляются проблемы с глотанием. Симптомы и лечение кандидоза кишечника взаимосвязаны. Обычно такая форма проявляется из-за неправильного и бесконтрольного употребления антибиотиков, особенно если иммунная система ослаблена. Такая форма тоже часто встречается. При этом, как и при кандидозе пищевода, ухудшается аппетит, возможна рвота. Также усиливается выделение газов, ухудшается переваривание еды, чувствуется боль. Пациент может резко похудеть. Его мучает понос, озноб, жар. Также возможен зуд на анальном отверстии.
Легочная форма кандидоза является вторичной. Она возникает из-за воспалительных процессов в органах дыхания, гнойных инфекций, туберкулеза. Грибок кандида попадает на слизистые оболочки бронхов. Диагностировать это состояние крайне тяжело. Основные признаки кандидоза легочной формы:
- слабость;
- общее недомогание;
- кашель с выделением мокроты, а в ней гнойные примеси;
- боли в области легких;
- увеличение температуры тела;
- изменение голоса.
Признаки кандидоза ушей:
- наличие выделений серого или белесого цвета;
- сильный зуд внутри ушной раковины;
- наличие мокнущих ран.
Как выглядит кандидоз глаз:
- усиление слезотечения;
- зуд;
- покраснение слизистой глаз;
- налет на веках;
- ухудшение зрения;
- гнойные выделения из глаз;
- ощущения, будто в глазу чужеродный объект.
Кандидоз может появляться на ладонях, под мышками, под грудью, между пальцами, на ягодах. Инфекция быстро распространяется на соседние области, создавая обширные очаги, для которых характерен темно-красный оттенок. Кожный кандидоз характеризуется появлением белых крошек из ороговевших частиц кожи, трещин, пузырей. Пораженные места очень чешутся.
Кандидоз развивается также на ногтях, особенно на ногах. Это очень распространенная форма. При этом ноготь желтеет, начинает расслаиваться. На ногтевой пластине появляются бугры. Валик рядом опухает, становится красным, могут возникать гнойники.
Причины возникновения
Главная причина кандидоза – это поражение грибком рода кандида. Этот микроорганизм относится к условно-патогенной микрофлоре. Он присутствует на кожных и слизистых прослойках, но в минимальном количестве, а его рост и размножение сдерживаются полезной микрофлорой. Но если из-за неблагоприятного воздействия внутренних и внешних факторов ослабевает иммунитет и защитные механизмы организма, то кандида начинает активно размножаться, образуя очаги воспаления.
Пути заражения
Увеличиться количество грибка кандида также может при контакте с ранее зараженным человеком. К примеру, причины кандидоза в этом случае следующие:
- при половом контакте (обычно в этом случае развивается урогенитальная, вагинальная или оральная форма);
- во время беременности (в этом случае инфекция передается от матери к ребенку, а у него появляются симптомы кандидоза при рождении);
- при стоматологических манипуляциях (к примеру, протезирование – в этом случае у взрослого человека развивается кандидоз во рту);
- травмы глаз, ушей, кожи (инфекция попадает в ранки).
Факторы риска
Факторы, способствующие заражению:

- бесконтрольное употребление антибиотиков (в этом случае особенно часто требуется лечение кандидоза кишечника), ослабленная иммунная система;
- несоблюдение правил личной гигиены;
- воспалительные и инфекционные процессы (особенно вызванные бактериальной инфекцией);
- аллергическая реакция, ношение контактных линз (повышается риск возникновения глазного кандидоза);
- сильные стрессы, психологическое и физическое переутомление;
- резкое изменение климата;
- неправильное питание, сахарный диабет и различные заболевания эндокринной системы;
- долгое пребывание конечностей в воде (из-за этого может появиться грибок на ногтях).
Эти факторы могут стать пусковым механизмом к развитию молочницы. И прежде чем думать, как вылечить кандидоз, сначала требуется устранить влияние таких негативных факторов.
Осложнения
Лекарства от кандидоза необходимо начать принимать как можно раньше, иначе заболевание может стать запущенным, перейти в хроническую форму. Оно опасно многочисленными осложнениями.
К примеру, из-за урогенитального и вагинального кандидоза развиваются заболевания почек и мочевыводящих каналов, репродуктивных органов. Возможно даже бесплодие, эрозия шейки матки у женщин, уретрит и простатит у мужчин. Если такое заболевание появляется при беременности, то возможен выкидыш.
При ушном кандидозе может развиться сепсис, ухудшиться слух. При глазном резко падает зрение. При кандидозе пищеварительных органов есть вероятность развития анемии, перитонита.
Когда следует обратиться к врачу
Обратиться к специалисту необходимо, как только появляются первые подозрения на кандидоз. Это касается таких симптомов, как легкое недомогание, дискомфорт, зуд, шелушение кожи, расслоение ногтей, покраснение кожи и слизистых оболочек во рту, в паху, творожистые выделения на половых органах, жжение при мочеиспускании, рвота, боли в груди и животе, понос и пр.
При кандидозе какой врач занимается диагностикой и составляет схему лечения кандидоза зависит от места локализации патологических процессов. Это может быть дерматолог, уролог, гинеколог.
Подготовка к посещению врача
Не требуется никакой подготовки для посещения больницы. Рекомендуется не использовать кремы и прочие средства для кожи, убрать лак с ногтей, если есть подозрения на грибок в этой части тела. Также следует отказаться от завтрака для сдачи анализов при необходимости.
Диагностика кандидоза

Ставят диагноз на основе визуального осмотра пациента, изучения симптомов. Также важны такие анализы на кандидоз:
- микроскопический анализ выделений либо налета;
- бакпосев;
- ИФА;
- ПЦР.
Лечение
Лечение должно быть комплексным – используют системные средства и с локальным действием. К первому относятся противогрибковые таблетки от кандидоза. Что касается средств с местным действием, то это кремы, мази для кожи, растворы, лаки для ногтей, свечи от кандидоза.
Домашние средства лечения
Кроме диеты при кандидозе в домашних условиях помогают еще народные средства, но использовать их можно только после разрешения врача. К примеру, используют отвары из лекарственных растений. Их употребляют внутрь, делают спринцевание, протирание, примочки.
Мифы и опасные заблуждения в лечении кандидоза
Миф 1. Молочница – норма, все пройдет само. На самом деле если не лечить недуг, то он станет хроническим, вызовет другие проблемы со здоровьем.
Миф 2. Молочница появляется только у любителей сладкого. Неправильно, на самом деле все зависит от иммунитета. Сладкое можно, но в умеренном количестве.
Миф 3. Кисломолочные продукты – лучшая профилактика молочницы. Некоторые девушки даже смачивают ватные диски в кефире и протирают проблемные места. На самом деле не стоит тратить время на такие народные средства.
Миф 4. Болезнь лечится всего 1 таблеткой. На самом деле требуется комплексный подход.
Профилактика
Чтобы не думать потом, как лечить кандидоз, рекомендуется регулярно проводить профилактику кандидоза. Для этого необходимо перейти на здоровый образ жизни, усиливать устойчивость к любым стрессам, инфекционным заболеваниям, не допускать переохлаждения. Также пойдут на пользу закаливание, употребление витаминно-минеральных комплексов, правильный и сбалансированный рацион питания. Также важно своевременно проводить лечение любых болезней. Также важна диета при кандидозе: отказ от сладкого, хлеба и кондитерских изделий, жирного, жареного. Лучше употреблять отварную и приготовленную на пару пищу, а также больше свежих фруктов, овощей.
Как записаться к дерматологу, урологу или гинекологу
Инвазивный кандидоз – это генерализованная грибковая инфекция, при которой наблюдается кандидемия и поражение внутренних органов грибами рода Кандида. До половины случаев заболевания вызвано возбудителем C. albicans, в тройке самых распространенных патогенов находятся C. parapsilosis и C. glabrata. Клинические проявления болезни определяются локализацией очага инфекции и степенью иммунного ответа. Для диагностики назначают серологические и культуральные исследования крови, инструментальные методы визуализации. Лечение требует индивидуального подбора противогрибковых препаратов.
МКБ-10
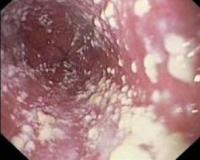


Общие сведения
Инвазивный кандидоз считается одной из самых распространенных инфекций среди госпитализированных пациентов. Ежегодно регистрируется более 250000 случаев, причем эксперты уверены, что истинная встречаемость инфекции намного выше. Заболевание чаще развивается у новорожденных и людей пожилого возраста. Высокая распространенность, неблагоприятный прогноз и сложности своевременной идентификации кандидоза заставляют специалистов искать новые пути диагностики и лечения болезни.

Причины
Возбудитель заболевания – грибы рода Candida, которые принадлежат к семейству Сахаромицеты, классу Аскомицеты. Известно более 20 патогенных для человека видов, однако до 90% случаев инвазивного кандидоза провоцируют только 5 из них: C. albicans, C. glabrata, C. tropicalis, C. parapsilosis и C. krusei. Лидирующее место в России продолжает занимать C. albicans (48%), часто встречаются возбудители C. parapsilosis (17%) и C. glabrata (14%).
Основным фактором риска инвазивного кандидоза является иммунная недостаточность, поскольку все звенья иммунитета участвуют в борьбе с грибковой инфекцией. Заболевание в основном встречается среди пациентов отделений интенсивной терапии, причем возраст больного до 1 года и старше 65 лет резко повышает вероятность грибковой инфекции. Выделяют и другие факторы риска:
- Пересадка внутренних органов. На долю кандидоза приходится более 53% всех инвазивных микозов, которые развиваются у пациентов после трансплантации. Наибольший риск имеет пересадка тонкого кишечника, поджелудочной железы и печени. Грибковая инфекция развивается у 3-4% больных с трансплантированным сердцем, почками, легкими.
- Постановка катетера. Центральный венозный катетер представляет собой оптимальные входные ворота для грибковых возбудителей. В его просвете формируются биопленки из грибов Кандида, которые вызывают катетер-ассоциированную кандидемию. Патология чаще встречается у новорожденных и вызвана видом C. parapsilosis.
- Антибиотикотерапия. Противомикробные препараты широкого спектра действия подавляют полезную микрофлору кишечника, повышают грибковую контаминацию ЖКТ. Наиболее опасными признаны цефалоспорины III поколения, которые в 2 раза увеличивают риск развития микозов.
- Онкопатология. Наибольшему риску подвергаются пациенты с гемобластозами, у которых отмечается выраженная нейтропения, нарушения выработки иммуноглобулинов и патологии системы комплемента. На поздних стадиях солидных опухолей также возрастает вероятность инвазивного кандидоза.
Патогенез
Большинство случаев связано с эндогенным путем передачи инфекции: проникновением грибов через слизистые оболочки желудочно-кишечного тракта либо через поврежденные полые органы брюшной полости. Заражению способствует увеличение грибковой нагрузки в кишечнике на фоне антибиотикотерапии. Реже наблюдается экзогенное инфицирование при инвазивных медицинских манипуляциях (постановка катетера, парентеральное питание, хирургическое вмешательство).
После проникновения грибов Кандида в кровеносную систему развивается кандидемия, обуславливающая гематогенное распространение возбудителя и формирование очагов во внутренних органах. Основным механизмом тканевой инвазии является способность к образованию псевдомицелия, который препятствует поглощению грибов макрофагами. К факторам патогенности относят ферменты (аспартилпротеиназы, фосфолипазы), фенотипическую нестабильность.

Симптомы инвазивного кандидоза
У трети пациентов наблюдается кандидемия без органических патологий внутренних органов, которая не имеет специфических признаков. Основным симптомом присоединения грибковой инвазии является резкий подъем температуры на фоне антибиотикотерапии. Лихорадка зачастую имеет волнообразное течение. При глубоком иммунодефиците проявления системного воспалительного процесса стерты или полностью отсутствуют.
При вовлечении в процесс внутренних органов клиническая картина разнообразна. Поражение органов брюшной полости проявляется классическими признаками перитонита: резкие боли по всему животу, напряжение мышц передней брюшной стенки, многократная тошнота и рвота. Инфицирование мочевых путей сопровождается кандидозным циститом и пиелонефритом. Частным признаком инфекции является пневмония, которая протекает без особенностей.
При установке ликворных шунтов и других инвазивных нейрохирургических манипуляциях возможно поражение ЦНС. Инвазия грибами Кандида чаще всего проявляется менингитом с подострым течением. При воспалении мозговых оболочек возникает сильная головная боль, длительная лихорадка, светобоязнь. Отличием грибкового менингита считается отсутствие ригидности затылочных мышц.
Поражение тканей сердца развивается у пациентов после установки искусственных клапанов. Клинические проявления манифестируют в течение 2 месяцев после операции. Больные страдают от лихорадки, одышки, болей в области сердца. Быстро присоединяются признаки сердечной недостаточности, гепатоспленомегалия, узелки Ослера. Есть риск вовлечения опорно-двигательного аппарата с развитием кандидозного артрита и остеомиелита.
Инвазивный кандидоз у новорожденных характеризуется классической картиной неонатального сепсиса. Возникает заторможенность, отказ от кормлений, одышка с эпизодами апноэ. Характерна сердечно-сосудистая нестабильность, затяжная желтуха. Фебрильная лихорадка наблюдается только в 50% случаев, при этом до 40% пациентов имеют физиологическую норму лейкоцитов крови.
Осложнения
Несмотря на достижения практической инфектологии, летальность при инвазивном кандидозе остается стабильно высокой. У взрослых уровень смертности составляет 40%, среди иммунокомпрометированных больных он может достигать 50-70%. Суммарная детская смертность при инвазивной форме кандидоза варьирует в пределах 37-44%, неонатальная – 43-54%. Прогностически неблагоприятным фактором является задержка идентификации возбудителя на 48 часов и более.
Жизнеугрожающие последствия инвазивного кандидоза в основном связаны с септическим шоком и полиорганной недостаточностью. Причинами смерти выступают критические поражения головного мозга, сердечно-легочной системы и почек. Большую опасность представляют коагулопатии, тромбоэмболии, синдром диссеминированного внутрисосудистого свертывания (ДВС).
Диагностика
Поскольку инвазивный кандидоз в основном развивается у госпитализированных больных, обследование проводит лечащий врач совместно с реаниматологом и инфекционистом. Большое значение уделяют сбору анамнеза, выяснению иммунного статуса, анализу текущей схемы фармакотерапии. При осмотре определяются признаки системного воспаления и полиорганной недостаточности. Для подтверждения диагноза назначаются такие методы:
- Определение поверхностного антигена Candida. Наличие в анализе маннана и антиманнановых антител специфично для кандидозной инфекции. Позитивные результаты на 5-6 дней опережают ответ при посеве гемокультуры, имеют важное значение для своевременного старта терапии. Чувствительность и специфичность метода составляют 80-85%.
- Исследование гемокультуры. Выявление грибов Кандида в образцах крови, взятых из трех разных вен, является достоверным признаком инвазивного кандидоза. Такой метод требует длительного времени и дает положительные результаты только у 75% пациентов, поэтому он не подходит для ранней диагностики.
- Инструментальная визуализация. Для обнаружения очагов кандидозной инфекции используют ультразвуковое исследование, чреспищеводную эхокардиографию, компьютерную и магнитно-резонансную томографию. Подтвердить грибковую этиологию воспалительных очагов удается путем анализа биоптатов.
- Прогностические шкалы. Поставить точный диагноз помогает шкала «Кандида» и прогностическое правило, представленное в Российских клинических рекомендациях. Для определения индивидуального риска используют индекс колонизации Candida.

Дифференциальная диагностика
Ввиду отсутствия патогномоничных проявлений, при постановке диагноза исключают бактериальный сепсис, генерализованную герпетическую инфекцию, аспирационную и вентилятор-ассоциированную пневмонию. Дифференциальную диагностику проводят с малярией, системной красной волчанкой, васкулитами. У новорожденных необходимо исключить респираторный дистресс-синдром.
Лечение инвазивного кандидоза
Основу лечения составляет длительное парентеральное введение противогрибковых препаратов. Лекарства назначают эмпирически до получения результатов посева крови, предварительно взяв биоматериал для микробиологической диагностики. При выборе препарата для лечения кандидоза обращают внимание на иммунный статус пациента, наличие и характер сопутствующих заболеваний, анамнестические данные о грибковых инфекциях.
Стандартные протоколы терапии включают препараты из группы полиеновых антибиотиков, азоловых антимикотиков, эхинокандинов. Клинический ответ на проводимое лечение развивается в течение 3 дней. При его отсутствии необходим пересмотр режима дозирования антимикотиков или их замена. Критерием завершения антимикотической терапии служат отрицательные посевы крови в течение 14 суток.
Фармакотерапия инвазивного кандидоза сочетается с лечением основного заболевания. Значимые усилия прикладывают для нормализации иммунного статуса, если это возможно. Для исключения повторного инфицирования грибками проводят замену катетеров. При тяжелом иммунодефиците, состоянии после трансплантации костного мозга или внутренних органов пациенты проходят лечение в стерильном боксе.
Прогноз и профилактика
У пациентов с сохранными функциями иммунной системы, которым вовремя начата терапия антимикотиками, удается достичь полного выздоровления. При иммунодефиците и тяжелом соматическом статусе прогноз остается сомнительным даже при ранней и комплексной медицинской помощи. Для профилактики инвазивного кандидоза пациентам из группы высокого риска рекомендован прием флуконазола в стандартной дозировке.
3. Инвазивный кандидоз: современные аспекты эпидемиологии, диагностики, терапии и профилактики у различных категорий пациентов (в вопросах и ответах)/ А.В. Веселов, Р.С. Козлов. – 2016.
4. Инвазивный кандидоз в отделениях реанимации и интенсивной терапии/ Н.А. Карпун, С.А. Бурова, Е.А. Евдокимов, Н.И. Чаус// Неотложная медицина. – 2014. – №2.
Кандидоз, или молочница, - заболевание, вызываемое грибком рода Candida.
Этот микроорганизм является условно-патогенным.
Постоянно обитая на слизистой оболочке мочеполовых путей и являясь естественным представителем их нормальной микрофлоры.
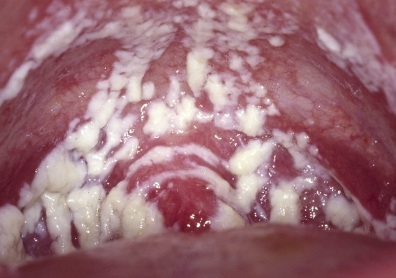
Однако при воздействии на организм неблагоприятных факторов этот грибок приобретает патогенные свойства.
И становится способным вызывать инфекционно-воспалительный процесс в органах мочеполовой системы.
Какие факторы могут спровоцировать развитие кандидоза?
- Переохлаждение
- Бесконтрольный, длительный, немотивированный прием антибиотиков
- Сахарный диабет
- Простудные заболевания
- Затяжные стрессы
- Низкий уровень личной гигиены
- Ношение тесного синтетического белья, особенно в летний период

Стоит отметить, что кандидозом мужчины болеют намного реже, чем женщины.
Заражение мужчин кандидозом происходит, как правило, при половом контакте с женщиной.
Более того, даже при половом контакте с зараженной женщиной заболевание у мужчины возникает не всегда, а лишь в 2% случаев.
Инфекция развивается лишь при ослабленном иммунитете у мужчины.

О том как проходит лечение
молочницы у мужчин рассказывает
подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием миколога | 900.00 руб. | |
| ДНК Candida albicans | 1 д. | 300.00 руб. |
Какой врач лечит кандидоз?
Диагностикой, лечением и профилактикой кандидоза у женщин занимается врач-венеролог или гинеколог.
Врач, лечащий кандидоз у мужчин - уролог или дерматовенеролог.
Если вы задумываетесь, к какому врачу идти при кандидозе, можете смело обращаться к урологу или гинекологу.
После проведения обследования он назначит лечение или при необходимости направит к дерматовенерологу.
Диагностика кандидоза осуществляется комплексно с учетом анамнеза, клинических признаков заболевания и результатов лабораторных исследований.
На приеме врач после сбора анамнестических данных осматривает больного.
Оценивает состояние слизистых половых органов и отмечая признаки воспалительных явлений в тканях.
Особое внимание уделяется наличию характерных выделений, зуда и жжения в области гениталий.
Лабораторная диагностика кандидоза осуществляется путем микроскопии мазка из влагалища у женщин и уретры – у мужчин.
Диагноз «молочница» ставится на основании обнаружения в мазке мицелия грибка в повышенном количестве.
Поставить более точный диагноз, а также оценить восприимчивость грибка к разным видам антимикотических препаратов можно с помощью культурального исследования.
Какими симптомами чаще всего проявляется молочница?

- I. Белые творожистые выделения из влагалища у женщин, беловатый налет на головке полового члена у мужчин;
- II. Зуд, жжение, краснота вульвы и преддверия влагалища у женщин, покраснение, сухость, жжение и зуд слизистой головки члена у мужчин;
- III. Жжение и боль во время мочеиспускания;
- IV. Боль во время полового акта.
При обнаружении хотя бы одного из перечисленных признаков следует обратиться к врачу.
Только компетентный специалист сможет поставить правильный точный диагноз и назначить адекватное, эффективное лечение.
Лечение кандидоза назначает врач после получения результатов диагностики.
Терапевтические мероприятия при молочнице заключаются в следующем:

- Назначение системных противогрибковых препаратов (нистатин, пимафуцин, флюконазол и его аналоги и т.д.).
- Местное применение антимикотических препаратов (мази, кремы, свечи).
- Прием иммуностимуляторов (настойка женьшеня, элеутерококка, эхинацеи).
- Восстановление нормальной микрофлоры мочеполовых путей путем приема эубиотиков (ацидолакт, бифиформ).
- Соблюдение диеты.
Сдать необходимые анализы на кандидоз, пройти курс успешного лечения и получить подробную консультацию опытного врача-дерматовенеролога вы сможете в нашем платном КВД.
При необходимости лечения кандидоза обращайтесь к автору этой статьи – дерматовенерологу в Москве с 15 летним опытом работы.
Читайте также:

