Каменное масло при прыщах
Обновлено: 23.04.2024
Наверное, вы много раз слышали о гиперурикемии — избыток мочевой кислоты в крови. Но знаете ли вы, о чем конкретно идет речь? Почему возникает такое состояние? И как это угрожает здоровью?
Повышенный уровень мочевой кислоты: причины, симптомы и лечение
Мочевая кислота — это вещество, которое наше тело производит в результате собственного метаболизма. Хотя ее небольшая часть образуется в процессе разложения пурина, типа белка, присутствующего в пище, которую мы потребляем. Чем больше белков мы получаем, тем больше мочевой кислоты вырабатывает организм. Обычно мочевая кислота не вызывает никаких проблем со здоровьем, если она функционально выводится почками. Проблема возникает, когда ее уровень повышается. То есть, когда организм вырабатывает слишком много МК или не выводит ее должным образом.
В таком случае, образуются твердые кристаллы, которые оседают на суставах, вызывая сильную боль.
Основные причины повышенного содержания МК:
- Избыточное производство МК самим телом
- Проблемы с выводом через почки
- Неадекватное питание с избытком продуктов, богатых белками
- Употребление алкоголя и других вредных для здоровья веществ
Кроме этого, существует несколько факторов риска, которые повышают вероятность заболевания:
- Регулярное употребление большого количества кофеина
- Постоянное употребление алкоголя
- Семейный анамнез подагры
- Стрессовые ситуации
- Мужской пол
- Гипертония, диабет, ожирение и высокий холестерин
Высокое содержание МК может и не вызвать симптомов. Хотя одним из основных последствий этой проблемы является появление подагры, из-за накопления кристаллов кислоты они откладываются в суставах.
Другие симптомы:
- Боль, припухлость и покраснение суставов
- Трудности в движении сустава, особенно в пальцах, коленях, щиколотках, пятках и пальцах ног
- В сильно пораженных суставах появляются деформации
- Появление камней в почках — вызывает боль в пояснице и затрудненное мочеиспускание
Лечение направлено на доведение мочевой кислоты до нормального уровня. Оно основано на диете: минимизации или исключении продуктов с высоким содержанием пурина и потреблении большого количества воды с низким содержанием минералов. Чтобы облегчить боль, вызванную воспалением суставов, можно принимать ибупрофен или противовоспалительные средства, не содержащие стероидов. Врачи часто назначают препараты, которые блокируют всасывание уратов.
Что касается профилактики подагры, то тут применяются ингибиторы ксантиноксидазы. Хотя их не рекомендуется использовать только при возникновении боли в суставах, поскольку состояние может ухудшиться. Очень важно соблюдать диету, чтобы снизить уровень МК.
Вот некоторые из продуктов, на которые нужно обратить внимание:
• Артишок • Лук • Сельдерей • Тыква • Морковь • Хлопья • Яблоки • Клубника • Цитрусовые • Черника • Курица • Яйца • Вода с низкой минерализацией
А это продукты, которые под запретом:
• Красное мясо • Моллюски • Красная рыба • Шпинат • Грибы • Цветная капуста • Спаржа • Мороженое • Сливочное масло • Промышленная выпечка • Алкогольные напитки • Газированные напитки
Чтобы избежать повышения уровня МК, нужно следовать некоторым советам:
- Если у вас есть факторы риска, обращайтесь к врачу один раз в год, чтобы контролировать свое состояние.
- Дважды в неделю пейте противовоспалительные и мочегонные настои. Рекомендуются ромашка и хвощ.
- Выпивайте не менее двух литров воды в день.
- Не ешьте много или слишком часто морепродукты или красное мясо.
Эта статья несет информационный характер. Не занимайтесь самолечением и любые советы обсуждайте с врачом.
Угревая болезнь знакома в той или иной степени почти 80% людей, особенно молодого возраста. И это не только угри на лице, но и поражение других участков тела, где повышено отделение кожного сала. Если кожа вокруг прыщей травмируется, нарушен процесс заживления, вероятно формирование и другой проблемы – постакне, бороться с которой не менее сложно, чем с самой угревой сыпью.
Содержание статьи:
Что такое постакне
Прыщи могут появляться на лице и шее, в межлопаточной области, на спине и в верхней части груди. Угревая болезнь или акне – это образование на коже воспалительных элементов – уплотненных покрасневших бугорков (папул) и черных точек, гнойных белых головок с краснотой вокруг. Если элементы травмируются, выдавливаются или плохо заживают, формируются поствоспалительные, рубцовые, пигментные изменения на коже – это и есть постакне.
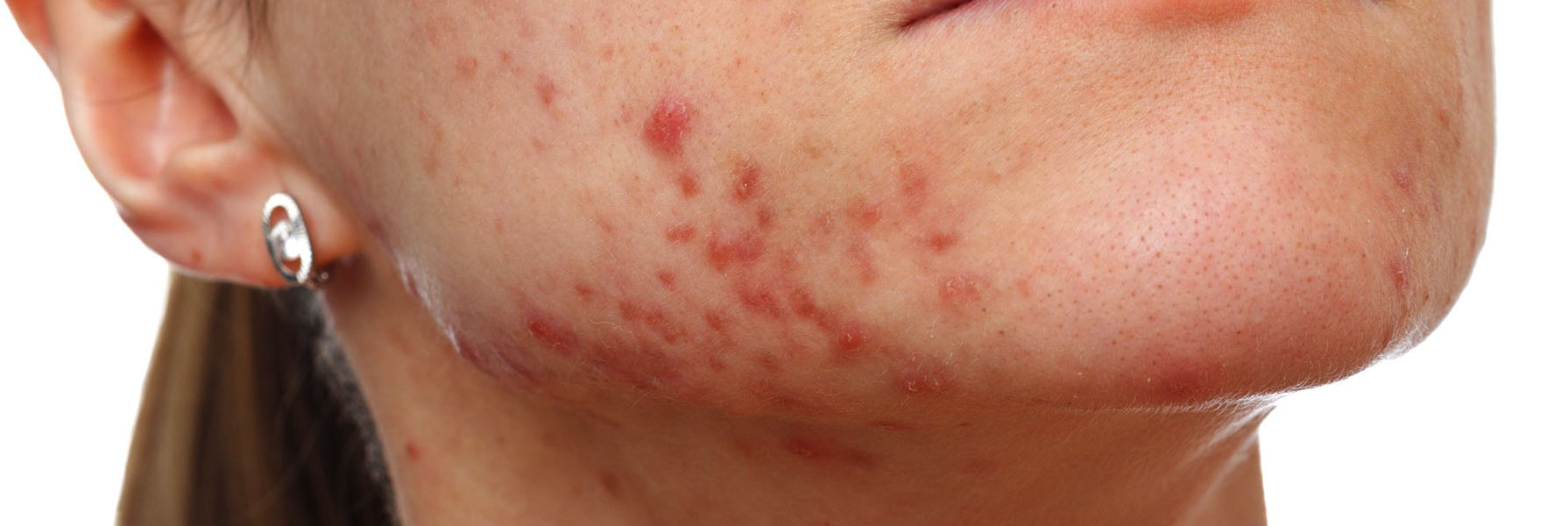
Так выглядит постакне
Причины появления и области локализации постакне
Кожа – самый крупный орган в организме человека, и он имеет сложное строение. Помимо клеток эпителия, образующих непрерывный кожный покров, есть еще волосяные фолликулы, потовые и сальные железы. Именно железы, выделяющие кожное сало и формирующие на поверхности эпителия защитную гидролипидную мантию, страдают при развитии акне.
Для начала важно понять, почему возникают угри. При нарушении работы сальных желез эпителий в области протоков утолщается, просвет железы сужается и кожное сало не может регулярно и полноценно выделяться через поры на поверхность. Тогда жировой секрет задерживается внутри самого протока железы, что провоцирует воспаление с участием микробов, которые постоянно присутствуют на поверхности кожи, составляя ее микрофлору.
Процесс образования акне проходит определенные этапы: изначально образуются комедоны – увеличение сальной железы в размерах. Формируются узелки в коже с раздраженным устьем сальной железы. По мере развития процесса по центру образуются черные точки, а нарушение оттока кожного сала, активность микробов, работа лейкоцитов при воспалении приводят к образованию гнойных головок (пустул).
Сами по себе эти элементы могут оставлять после себя рубцы, неровности кожи, а при их дополнительном травмировании, если вы будете выдавливать черные точки или гнойные головки, воспаление только усиливается, гнойное содержимое может переходить на соседние участки кожи.
Чтобы воспаление не распространялось, не повреждалось все больше участков тканей, а гной не проникал в соседние зоны, вокруг повреждения сальной железы образуются воспалительные изменения.
В области прыща возникает отечность, стимулируется выработка коллагена, формируются рубцовые изменения: образуются соединительнотканные элементы, разрастаются новые капилляры, что дает красноту, стимулируется работа пигментных клеток – образуются пигментные пятна – стойкие и с неровными краями.
Особенно часто проблемы возникают на лице, преимущественно в области лба, на носу и на щеках, на груди, также они появляются в зоне декольте либо на спине.
Покраснения со временем исчезают, пигментация становится не такой яркой, рубцы могут атрофироваться, образуя ямочки, либо, наоборот, становятся выпуклыми и грубыми.
Виды и стадии постакне
Среди основных признаков постакне выделяют гиперпигментацию – это участки нормально окрашенной и более темной кожи, чередующиеся между собой и формирующие неровный тон.
Кроме того, типично наличие застойных красных пятен, расширенных пор кожи, нередко заполненных кожным салом, а также патологических рубцов. В области закупорки сальных желез образуются атеромы (кисты сальной железы, заполненные жировым секретом) или милиумы – белые угорьки.
Основной признак постакне – застарелые рубцовые изменения, шрамы после заживших гнойных прыщей. Они могут иметь три формы:
- вдавленные участки кожи, ямочки (или атрофические рубцы);
- выпуклые, бугристые области, нередко с участками эритемы (гипертрофические);
- области дисхромии (поверхность кожи пятнистая, с участками усиленной пигментации).
Иногда в классификацию ошибочно добавляют образование келоидных рубцов. Это неправильный подход. Люди с наследственной предрасположенностью к образованию грубых и плохо заживающих, обезображивающих внешность шрамов нечасто страдают от акне, поэтому и явления постакне у них – редкость.
Самый распространенный вариант постакне – это появление атрофических рубцов. Согласно классификации Jacob C.I., они могут иметь форму округлых, сколотых и квадратных элементов. Это разделение помогает врачам планировать лечение и прогнозировать его результаты.
Круглые рубцы – самые неглубокие, в отношении них прогноз самый благоприятный. Квадратные несколько глубже, но тоже достаточно хорошо устраняются. Самая большая проблема – это сколотые формы постакне, они похожи на латинскую букву «V», их дно расположено глубоко в дерме.

Виды повреждений кожи от акне
Способы избавления от постакне
Интенсивность постакне напрямую связана с тяжестью угревой болезни. Поэтому важна работа не только по устранению последствий, но и предотвращению появления новых элементов на коже. Нужно бороться с самим акне, устраняя основные его причины. Если прыщи появляются снова и снова, прогноз лечения постакне – сомнительный, воспаление будет порождать новые рубцы. Поэтому требуется работа с опытным дерматологом-косметологом.
Большую часть работы по восстановлению, выравниванию кожи и устранению рубцов проводит врач-косметолог, но определенные мероприятия можно выполнять и в домашних условиях. Более того, только комплексный подход даст самые максимальные результаты.
Постакне и рубцы от прыщей: что делать?
Что можно сделать дома
В домашних условиях нужно помочь коже восстановиться, она нуждается в строительных элементах и полноценном питании. Для регенерации кожи и формирования ее структуры необходимо поступление витаминов и минералов, белка как источника аминокислот для построения коллагеновых волокон и синтеза гиалуроновой кислоты, которая увлажняет и придает коже тонус, гладкость.
Кроме того, важны омега-кислоты, которые участвуют в обновлении клеток, формируют клеточные оболочки. Важно скорректировать диету, максимально устранить из нее обработанные продукты, пищевую химию (красители, консерванты, Е-добавки) и отказаться от вредных привычек.
Для профилактики новых прыщей и улучшения тонуса, питания кожи, заживления воспалений и мелких рубцов помогут аптечные средства. Можно использовать 1% салициловый спирт или борную кислоту и протирать ими кожу дважды в день. С лечением прыщей, подавлением воспаления и устранением рубцов достаточно хорошо справляется мазь Левомеколь. Многие используют порошок бодяги, который разводят в воде до кашицы и наносят на пораженную область. Но перед применением всех этих средств важно предварительно проконсультироваться с врачом, чтобы не допустить побочных эффектов и осложнений.
Дополняют уход за кожей подобранные косметологом сыворотки, уходовые кремы (дневной, ночной), а также домашние пилинги с фруктовыми кислотами. Они деликатно отшелушивают кожу, устраняют отмершие клетки, очищают ее поверхность.
Нередко в ход идут и народные средства, например настои зверобоя и ромашки, обладающие противовоспалительным и успокаивающим, очищающим действием. Их можно замораживать и полученными кубиками льда протирать кожу, дополнительно повышая кровообращение и тонус капилляров.
Также можно использовать маски с голубой глиной. Рецепт приготовления маски очень простой: три ложки порошка разводят в воде до кашицы, наносят на проблемную зону на 20 минут и затем тщательно смывают водой.
Какие методики лечения применяют в косметологической клинике
Хотя домашние рецепты и помогают в борьбе с постакне, не стоит думать, что только за счет них можно устранить все проблемы. Домашние методы действуют на самые верхние слои кожи и уменьшают лишь мелкие дефекты.
От глубоких рубцов, пигментации и неровностей помогут избавиться современные косметологические процедуры. Но не стоит ждать мгновенного результата.
Методы лечения подбираются индивидуально и комплексно. Чем тяжелее исходная проблема и чем обширнее зона поражения, тем длительнее будет лечение.
Чтобы добиться максимальной гладкости кожи и ровного цвета лица или устранения дефектов на теле, нужна целая серия процедур, дополненная домашним уходом и тщательно подобранной косметикой. В среднем, первые заметные результаты будут видны через 1-2 месяца при регулярном проведении всех необходимых лечебных мероприятий.
При наличии бугристости, снижении тонуса кожи, пигментных или застойных пятнах на помощь приходят пилинги. Вариантов процедур очень много: это могут быть механические пилинги (составы с травами, мелкими плотными частичками) и химические (с ретинолом, гликолевый, с резорцином или другими составами).
При механическом пилинге эффект очищения и отшелушивания достигается за счет механического соскабливания частицами, входящими в состав, верхнего слоя кожи с отжившими свое клетками эпителия.
При химическом пилинге аналогичный эффект достигается за счет химического прижигания верхнего слоя эпидермиса, что приводит к его последующему отторжению с шелушением.
Косметолог подбирает пилинги под ваши потребности и строго соблюдает все правила их проведения, чтобы добиться максимального эффекта и избежать побочных эффектов. В среднем, первые результаты видны через 5-6 процедур.
Более эффективным аналогом пилинга является лазерная шлифовка кожи. Врач проводит процедуру специальной лазерной установкой со строго заданной длиной волны, чтобы оказывать влияние на кожу на необходимой глубине, не повреждая соседние ткани. Луч лазера прижигает кожу, обработанные зоны активно отшелушиваются, что позволяет стимулировать регенерацию новых тканей, более ровных и гладких.
Посмотрите отзыв нашего пациента о лазерной шлифовке лица:
Лазерная шлифовка лица: честный отзыв пациента
Фототермолиз – более усовершенствованный метод лазерной обработки кожи. Лучи воздействуют не сплошным полем, а отдельными точками – создают на обрабатываемой зоне сеточку. Это достаточно результативное, но менее травматичное воздействие, период реабилитации после таких процедур сокращается.
В отдельных случаях для борьбы с несовершенствами кожи используется дермабразия. Это использование порошка оксида алюминия под давлением или специального вращающегося абразивного диска для механической шлифовки кожи, удаления с нее верхних слоев эпидермиса.
Для устранения атрофических рубцов и ямочек, выравнивания кожи могут помочь инъекции филлеров. Они вводятся под зону дефекта, создают дополнительный объем, приподнимают вдавленную кожу. Эффект длится до 6-10 месяцев (в зависимости от препарата), затем инъекции повторяют.
Хорошие результаты дает мезотерапия с препаратами, стимулирующими синтез коллагена и обновление эпидермиса. В поверхностные слои кожи делается серия микроинъекций с введением гиалуроновой кислоты, антиоксидантов, витаминных компонентов. Конкретный препарат подбирает косметолог в зависимости от поставленных задач и выраженности дефектов кожи.
Еще один метод – озонотерапия. Это методика введения в проблемную зону специальной кислородной смеси путем серии микроинъекций. Состав помогает насытить ткани кислородом, стимулирует кровообращение или дренаж лимфы, регенерацию эпителия.
Если никакие другие методики не дали выраженного эффекта, можно использовать хирургическое удаление рубцов. Пораженные рубцовые ткани иссекают в границах здоровой кожи. Процесс реабилитации – длительный, и само вмешательство тоже может оставлять в последующем рубцы.
Лечение постакне в клинике доктора Груздева:

В клинике представлены щадящие поверхностные пилинги: миндальный и гликолевый.

С проблемой возникновения комедонов на коже лица и тела сталкивается 85% населения, причем не только в момент подростковой гормональной перестройки. Обладатели жирной кожи всю жизнь вынуждены справляться с данной проблемой любыми доступными способами. В нашей статье мы расскажем, что такое комедоны, почему они появляются и как от них избавиться.
Что такое комедоны и какими они бывают
Клетки эпидермиса постоянно обновляются в течение жизни человека. И при нормальном протекании данного процесса ороговевшие клетки слущиваются самостоятельно, а сальные протоки выполняют функцию выделения кожного сала (себума). Себум образует гидролипидную защитную пленку на поверхности кожи.
Однако в некоторых случаях омертвевшие клетки не удаляются самостоятельно, а образуют ороговевший слой, который забивает сальные протоки. Кожное сало также может становиться более густым по разным причинам, в том числе из-за заполненности токсинами. Из-за подкожной пробки в сальной железе образуется капсула, в которой создается идеальная среда для развития бактерий. Все это приводит к возникновению воспалений, которые и называются комедонами.
Рассмотрим основные виды комедонов
Открытые комедоны – это так называемые черные точки. Они представляют собой закупоренные окисленным кожным салом и ороговевшими клетками поры с частицами меланина. Из-за этого они имеют темный оттенок и плотную структуру.

Закрытые комедоны – это небольшие подкожные узелки белого оттенка. Они образуются при закупорке сальных протоков отмершими клетками кожи и себумом. В отличие от черных точек, у закрытых комедонов пробка образуется подкожно, и проток не имеет выхода наружу. Папулы довольно часто воспаляются, также вызывают болевые ощущения, вокруг них появляется красноватый оттенок.

Оба типа комедонов портят внешний вид, образуют неровности, пигментные пятна, углубления (как последствие), а неправильное лечение и удаление могут вызвать появление новых очагов.
Множество комедонов образуют акне – болезнь кожных высыпаний.
Важно не путать закрытые комедоны с милиумами (эпидермальными кистозными образованиями), аденомой сальных желез (доброкачественными кожными образованиями, характерными для зрелого возраста) и аллергической сыпью. Избавление от этих видов кожных заболеваний возможно только в условиях косметологического кабинета, под наблюдением врача.
Где чаще всего появляются комедоны
Комедоны обоих типов появляются там, где больше всего сальных желез, а именно:
- Т-зона – лоб, нос, подбородок и области вокруг них;
- вдоль линии роста волос;
- скулы и щеки;
- ушные раковины;
- спина, плечи, грудь.
Что является причиной возникновения комедонов
На самом деле причин образования комедонов множество, и для борьбы с ними нужен комплексный подход. Поэтому необходимо исключать все возможные провоцирующие факторы, менять образ жизни, нацеливаться на постоянную поддержку своего здоровья. Улучшить ситуацию безусловно можно, но нужно понимать, что у внешнего проявления проблемы всегда есть внутренние причины, которые следует изучить и ликвидировать, а это процесс небыстрый и системный.
Итак, назовем основные причины появления комедонов:
- гормональный сбой (возрастные изменения, беременность или нарушение работы желез);
- генетическая предрасположенность;
- неправильное питание;
- несоблюдение гигиены;
- плохая экологическая обстановка;
- длительный стресс;
- недостаток сна;
- неверно подобранные косметические средства (что приводит к аллергии или закупорке пор);
- вредные привычки;
- неправильное питание и нарушение питьевого режима (что приводит к нарушению пищеварения).

Стадии появления комедонов
- Себум накапливается в волосяном фолликуле и застревает в протоке в том числе из-за плотного ороговевшего слоя клеток (гиперкератоза).
- Выход токсинов из глубоких слоев дермы затрудняется.
- Кожное сало загустевает и наполняется токсинами и бактериями.
- Проток расширяется под давлением скопившихся в нем вредных веществ.
- Далее стадии развития различаются в зависимости от того, появляется ли открытый или закрытый комедон:
- Либо на поверхности кожи образуется темная пробка, когда кожное сало окисляется, и проступает мелатонин (пигмент).
- Либо папула остается под кожей, вызывает внутреннее воспаление и со временем прорывается наружу (закрытый комедон).
Осложнения комедонов
Комедоны не только портят внешний вид, но и могут привести к следующим неприятным последствиям:
- развитие более тяжелых форм акне;
- расширение поры и образование рубца;
- нарушение пигментации;
- патологическое изменение рельефа кожи;
- рецидивирующие воспаления из-за расширенного и травмированного сального протока.
Как избавиться от закрытых комедонов на лице

Для полного избавления от комедонов необходимо принимать комплексные меры: обратиться к дерматологу или врачу-косметологу, а также соблюдать все предписания в домашних условиях.
Итак, на дому необходимо:
- делать лечебные маски, содержащие в составе голубую глину, а также легкие пилинги и скрабы для домашнего использования;
- включить в меню антиоксиданты: свежие фрукты и ягоды, шпинат, салатные листья, зеленый чай, — это поможет вывести токсины из организма;
- применять косметику, содержащую кератолитики.
Кератолоитики необходимы для истончения ороговевшего слоя кожи, из-за которого риск возникновения комедонов увеличивается. Среди них:
- салициловая кислота 2-4% (с большим процентом содержания кислоты косметические средства подходят для кожи спины, шеи и т.п.);
- фруктовые кислоты AHA (или гидроксикислоты), т.к. они окисляют PH кожного сала, что препятствует размножению бактерий;
- ретинол (в том числе в пилингах) – как правило, назначается для наружного применения на длительный период, до полугода, с постепенным увеличением количества препарата и частоты нанесения. Подходит для лечения акне и множественных комедонов. Системные ретиноиды внутрь назначаются врачом при необходимости.
Применение кератолитиков оказывает комплексное воздействие на эпидермис: очищающее, смягчающее, антисептическое, осветляющее, стимулирующее удаление ороговевшего слоя, вскрытие комедонов и обновление клеток.
Однако их использование также и истончает кожу, делает ее более чувствительной, незащищенной, в том числе от солнца. Подходящее в каждой клинической ситуации средство и длительность его применения выбирает врач-косметолог. Он же предложит оптимальный солнцезащитный крем и расскажет о других методах протекции кожи.
Рассмотрим варианты решений и лечебных процедур, которые может предложить современная профессиональная косметология
Механическая чистка
Механическая чистка выполняется специальными инструментами вручную. Как правило, перед процедурой применяются специальные расширяющие поры и разогревающие маски. В завершение наносят успокаивающие, антисептические средства и солнцезащитный крем.
Лечебная процедура на аппарате М22
Принцип лечения основывается на направленном действии световых лучей в диапазоне 311 нм. Процедура фототерапии абсолютно безболезненна и безопасна, и при этом весьма эффективна. После нее не требуется период длительного восстановления. Дополнительные преимущества состоят в том, что на один сеанс требуется всего около 30 минут, и воздействие оказывается точечно лишь на проблемные зоны.

Помимо лечения комедонов и акне, происходит также фотоомоложение, лечение пигментации, лифтинг, а также оказывается антисептическое действие. На аппарате устанавливаются необходимые параметры: длина волн и глубина воздействия, интенсивность излучения, интервалы между вспышками и их продолжительность. Перед процедурой косметолог очищает кожу, наносит проводящий гель и защищает глаза себе и пациенту специальными очками.
Аппаратная процедура М22 рекомендуется не только для лечения, но и для профилактики акне.
Химический пилинг
Как упоминалось выше, легкие пилинги можно проводить и дома, однако более интенсивные и, безусловно, эффективные химические пилинги можно проводить только в стенах косметологической клиники под строгим контролем врача-косметолога во избежание кожных ожогов. Химический пилинг отшелушивает отмершие клетки кожи, сужает поры, оказывает антисептическое и осветляющее действие.

Рассмотрим наиболее популярные виды химических пилингов.
Молочный пилинг подойдет для очень чувствительной кожи. Его можно делать в любое время года. Молочная кислота содержится в солениях и продуктах молочнокислого брожения. Помимо нее в состав входят мочевина и комплекс аминокислот. Такой пилинг бережно отшелушивает и одновременно увлажняет кожу, а также стимулирует рост новых клеток,
Миндальный может быть на гелевой или водно-спиртовой основе, а также может содержать в составе не только основной компонент (миндальную кислоту), но и другие виды кислот. Применяется для улучшения качества кожи, регуляции выработки себума, уменьшения появления морщин и пигментных пятен.
Азелаиновый пилинг нормализует кератинизацию в протоках фолликул и выработку себума, оказывает отшелушивающий, антибактериальный и противовоспалительный эффект. В его составе нонандиовая, 1.7-гептанндикарбоновая кислота, которая содержится в пшенице, ячмене, сирени и прочих растениях.
Гликолевый и салициловый пилинги (AHA и BHA) нередко проводятся одновременно. Они в тандеме оказывают максимальное терапевтическое действие: не только вызывают отмирание старых клеток, вызывают их слущивание, но и стимулируют выработку естественного коллагена, а также регенерацию кожи. Они также обесцвечивают пигментные пятна и постакне, улучшают обменные процессы.
Микродермабразия

Это механическая шлифовка специальными насадками с абразивным покрытием из окиси алюминия или алмазным напылением. Микро кристаллический пилинг удаляет ороговевший слой кожи, улучшает ее цвет, тонизирует, стимулирует рост новых клеток.
Ультразвуковая чистка
Этот нетравматичный метод основан на колебании тканей под действием ультразвука. Данное колебание приводит к экстракции комедонов и сужению пор.
Запись на приём
Как избежать появления комедонов
- соблюдать гигиену, в том числе регулярно менять полотенца для лица и постельное белье;
- избежать прикосновения к лицу руками;
- нормализовать питание (избегать сладких, жирных, мучных, жареных продуктов и фастфуда), соблюдать питьевой режим, принимать витамины;
- соблюдать режим сна и стараться избегать переутомлений и стрессов;
- не пренебрегать физической активностью – это способствует ускорению обменных процессов, насыщению клеток кислородом и выведению токсинов;
- отказаться от вредных привычек;
- применять препараты и лечебные средства, которые пропишет врач-косметолог;
- следить за гормональным фоном и избегать любых его изменений;
- избегать длительного нахождения на открытом солнце;
- не заниматься самолечением и не применять бездоказательные методы народной медицины.

Как правильно ухаживать за кожей с комедонами открытого и закрытого типа
Если кожа склонна к жирности и образованию закрытых и открытых комедонов, она требует особого ухода. Необходимо:
Жирная кожа — это неизбежное последствие повышенной активности сальных желез.
Жирная кожа — это неизбежное последствие повышенной активности сальных желез. Усиление выделения кожного сала чаще всего обусловлено конституциональными особенностями кожи, но может быть следствием гормонального дисбаланса, например, в пубертатном периоде или во время беременности; спровоцировано нервно-психическими расстройствами (шизофрения, маниакально-депрессивный психоз, постэнцефалический и постинсультный синдром); некоторыми эндокринными заболеваниями, патологией желудочно-кишечного тракта, неадекватным косметическим уходом за кожей.
Жирная и проблемная кожа встречается у женщин и мужчин, чаще молодого возраста. Сероватый оттенок кожи, выраженный жирный блеск, грубый рисунок, шероховатая поверхность, крупные поры, угревые высыпания — вот далеко не полный перечень удручающих симптомов, характерных для жирной кожи. И если зимой при включении центрального отопления жирная кожа становится несколько суше, то летом все проблемы обостряются.
Жирная кожа требует постоянного специального ухода. Однако чрезмерный энтузиазм может спровоцировать повышение секреторной активности сальных желез, при этом поверхностные слои кожи, возможно, окажутся сухими и обезвоженными. В связи с этим основная концепция ухода — «Проблемной коже — бережный уход», при одновременном воздействии на все факторы патогенеза проблемной жирной кожи.
В развитии себореи и наиболее частого осложнения, возникающего на ее фоне, — угревых высыпаний, выделяют несколько патогенетических факторов:
Увеличение количества кожного сала сопровождается его качественными изменениями. Эти изменения касаются в первую очередь концентрации линолевой кислоты — ненасыщенной жирной кислоты, которая является незаменимым структурным блоком любых клеточных мембран. Уменьшение концентрации линолевой кислоты приводит к уменьшению рН кожного сала, изменению проницаемости эпителия фолликулов и нарушению барьерной функции эпителия. Создаются благоприятные условия для роста микроорганизмов на поверхности кожи и внутри фолликулов. Это прежде всего Propionibacterium acnes, грибы рода Pytirosporum и Staphylococcus epidermitis. В процессе жизнедеятельности эти микроорганизмы утилизируют кожное сало с помощью различных липаз, что приводит к увеличению концентрации свободных жирных кислот в составе кожного сала и уменьшению бактерицидных и фунгицидных свойств кожи.
Нарушение процессов ороговения в верхней части волосяного фолликула приводит к скоплению секрета сальной железы в волосяном фолликуле и формированию сначала микрокомедонов, а затем закрытых и открытых комедонов. В условиях комедона активно размножаются микроорганизмы, вследствие чего выделяются медиаторы воспаления и возникают воспалительные элементы в дерме.
Уход за жирной кожей заключается, таким образом, в качественном очищении, снижении микробной обсемененности, уменьшении сальной секреции, устранении гиперкератоза, улучшении внешнего вида (маскировке дефектов кожи), защите от солнца и других источников ультрафиолетового излучения, увлажнении и абсорбции кожного сала.
Очищение должно проводиться нежно и деликатно, какая бы грубая и сальная кожа ни была. Среди средств, бережно очищающих жирную кожу, склонную к образованию угрей, используются мыла, пенки, эмульсии, гели, молочко, лосьоны, тоники. Для умывания всегда лучше пользоваться водой теплой или комнатной температуры, не тереть кожу руками или губкой, обязательно хорошо смывать моющее средство. Очищающие средства должны иметь нейтральную или кислую рН, так как изменение рН среды к щелочной — хорошее условие для колонизации P. acnes. Лучше избегать кускового мыла, которое сушит кожу больше, поскольку содержит более грубые ингредиенты. Предпочтительнее использование синдетного мыла — так называемого «мыла без мыла» с рН 5,5–7,0. Для этих целей предлагается Exfoliac — очищающий пенящийся гель, содержащий лактат аммония, который оказывает кераторегулирущее действие; лактат цинка, уменьшающий салоотделение; комбинацию мягких поверхностно-активных веществ (ПАВ), качественно очищающих кожу, не нарушающих гидролипидной пленки и не вызывающих реактивной гиперсебореи.
Умываться нужно 1–2 раза в день. Выбор очищающих средств зависит от индивидуальной чувствительности кожи пациента. У некоторых людей частое мытье мылами и гелями вызывает появление эритематозно-сквамозных высыпаний и снижение барьерных свойств кожи. Им можно рекомендовать новое средство для очищения кожи Exfoliac — мицеллярную очищающую воду, которую можно также использовать для снятия макияжа. Мицеллярная очищающая вода мягко очищает кожу, не содержит спирта, мыла и красителей. Композиция из воды и мягких ПАВ формирует микросферы, невидимые вооруженному глазу, которые способны удалять с поверхности кожи загрязнения и остатки макияжа, смешанные с себумом, не требуя смывания водой. Мицеллярную воду также применяют дважды в день: утром — для очищения кожи и подготовки ее к нанесению средств лечебной гаммы или средств дополнительного ухода, и вечером — для снятия макияжа, оздоровления кожи, удаления излишков себума и пота.
После тщательного очищения целесообразно 2–3 раза в неделю использовать эксфолиирующие средства. Отшелушивание — процедура удаления роговых чешуек, которые при жирной коже не отшелушиваются сами по себе. Цель этой процедуры — выравнивание поверхности кожи, улучшение ее текстуры и цвета, освобождение устьев сально-волосяных фолликулов от скопившихся там веществ и обеспечение таким образом более свободного оттока кожного сала. С целью эксфолиации пользуются механическими и химическими методами (скрабами, кремами, масками). Скрабы содержат абразивные вещества. Чтобы действие было не слишком грубым и не повредило кожу, не рекомендуется сильно тереть ее. Более щадяще действуют на кожу кремы — эксфолианты, которые могут включать небольшие концентрации (1–2%) альфа-, бета- и полигидрокислот. Например, отшелушивающий гель Exfoliac содержит свободные альфа-гидроксикислоты (АНА) (гликолевую кислоту), обладающие химическим эксфолиирующим действием; нейтрализованные АНА (лактат аммония), оказывающие увлажняющее и кераторегулирующее действие, полиэтиленовые частицы, мягко отшелушивающие роговые клетки без риска раздражения. Кроме того, в состав отшелушивающего геля для увлажнения входит глицерол. Для более эффективного очищения кожи — синтетические детергенты.
Такой эксфолиант рекомендуют применять не чаще 2–3 раз в неделю, так как отшелушиванием кожи нельзя злоупотреблять. Толщина рогового слоя ограничена, и после его удаления дальнейшие попытки эксфолиации приводят к повреждения росткового слоя. Кожа становится легкоранимой, гиперемированной, раздраженной, с повышенной чувствительностью.
К сожалению, и пациентами, и некоторыми косметологами до сих пор практикуется классическая травматическая чистка с выдавливанием и коагуляцией, что в большинстве случаев не только не приводит к стойкому положительному результату, но и ведет к формированию ятрогенных дефектов кожи. Частое интенсивное выдавливание, особенно с применением металлической ложечки, становится причиной преждевременного старения кожи, а после коагуляции остаются рубцы разной степени выраженности. При попытке очистить кожу от гнойничков всегда есть риск диссеминации микроорганизмов по всей поверхности и проявления множества дополнительных гнойничков.
Тонизирующий лосьон или освежитель подбирается в соответствии со степенью выраженности угрей и интенсивности салоотделения. При умеренной гиперсекреции, густом сальном секрете и отсутствии или небольшом количестве воспалительных элементов целесообразно использовать безалкогольные лосьоны с добавлением экстракта алоэ, ромашки, гаммомелиса, календулы, ментолового и эвкалиптового масел, что улучшает микроциркуляцию, уменьшает воспаление и раздражение кожи. Хороший эффект наблюдается также при использовании лосьонов, содержащих АНА, так как они оказывают кераторегулирущее и увлажняющее действие.
Так, например, лосьон Exfoliac содержит АНА и бета-гидроксикислоты (ВНА) (гликолевую, молочную и салициловую кислоты), пирролидон цинка, обладающий себорегулирующим действием, и бисаболол в качестве противовоспалительного и успокаивающего средства. Препарат предназначен для применения на обширных зонах: лицо, грудная клетка, спина; эффективен при комедонах и пустулах. При выраженной гиперсекреции, наличии угрей предпочтение отдается препаратам, обладающим антимикробным действием. При этом препарат наносится локально. Exfoliac NC-Гель содержит ниацинамид или никотинамид (производное витамина В3), обладающий противовоспалительным, антигистаминным и антирадикальным действием; этиловый спирт, силикат алюминия и магния для придания матирующего эффекта. Гель наносят утром и вечером на воспаленные элементы.
Увлажняющие средства — важный компонент ухода за любой кожей. Самый популярный способ увлажнения — использование увлажняющих кремов. При высокой жирности лучше вообще обойтись без крема, заменив его тоником, гелем, сывороткой или молочком. Если же крем все-таки используется, то он не должен иметь форму жирного крема или мази, не должен содержать комедогенных соединений, затрудняющих отток кожного сала. Обычно эти требования учитываются фирмами-производителями профессиональной косметики. К выбору крема нужно подходить индивидуально, с учетом особенностей кожи, проводимого лечения, времени года и др.
При жирной коже, склонной к угрям, не рекомендуется применять пленкообразующие окклюзионные увлажняющие средства. Предпочтительно использовать средства, содержащие натуральный увлажняющий фактор (NHF) в сочетании с противовоспалительными и питательными компонентами, такими как, например, восстанавливающий увлажняющий крем Exfoliac. Он содержит церамиды, которые восстанавливают кожный барьер; триглицериды — компенсируют нарушенную гидролипидную пленку; альфа-бисаболол обладает успокаивающим действием; глицерин — увлажняющим. Этот крем можно применять при выраженной обезвоженности кожи, в частности, после лечения Роаккутаном.
Пациентам, имеющим жирную кожу, склонную к образованию угрей, нужно помнить, что вылечить себорею и акне раз и навсегда невозможно, но их можно держать под контролем. С этой целью необходимо при уходе использовать косметические средства патогенетического действия.
Основные активные вещества, содержащиеся в них, можно разделить на несколько групп по механизму действия:
Регуляторы пролиферации и дифференцировки: нордигидрогваяретовая кислота, ретиноиды, липолевая и линоленовая кислоты, масло бурачника, авокадо, фосфатидилхолин и т. д.
Противовоспалительные: линолевая и гамма-линоленовая кислоты, нордигидрогваяретовая кислота, растительные экстракты (черного тополя, гаммамелиса, алоэ вера, ромашки, календулы, листьев чайного дерева, шалфея, липы, люцерны, трехцветной фиалки и др.), аллантоин, бисаболол, пантенол, блокаторы 5-альфа-редуктазы, азелаиновая кислота и антибактериальные вещества (опосредованно).
Антибактериальные, антимикотические: триклозан, триклокарбан, мирамистин, сера, растительные экстракты (календулы, ромашки, лопуха, кедра, пихты, розмарина, зеленого чая, киви, апельсина, можжевельника, хвои еловой и др.), пироктон оламин, эфирные масла чайного дерева, гвоздики, лимона, бергамота, кедра.
Кератолитические: альфа- и бета-гидроксикислоты, комбинация альфа-гидроксикислот с аминокислотами, ретиноиды, азелоиновая кислота, бодяга, сера, ферменты (папаин, бромелайн и др.).
Большинство кремов, предназначенных для ухода за жирной кожей, являются мультифункциональными и содержат комбинацию активных веществ разного спектра патогенетитического действия.
Так, например, кремы Акномега 100 и Акномега 200 содержат оригинальный кератоактивный комплекс, состоящий из альфа-, бета- и омега-гидрокислот, глюконата цинка и бисаболола. Эти кремы обладают кераторегулирующим, противовоспалительным, себорегулирующим, матирующим и поросуживающим эффектом и предназначены для ухода за кожей с легкой и средней тяжестью акне. В связи с отсутствием у препаратов фотосенсибилизирующего действия, они могут применяться в летний период времени в отличие от некоторых других косметических средств, содержащих, например, ретиноиды. Кроме того, что очень важно, они не обладают тератогенным эффектом и не противопоказаны беременным и кормящим женщинам.
Для людей с жирной проблемной кожей очень важно улучшить внешний вид видимых участков кожи. Это дает им уверенность в себе, улучшает настроение, избавляет от комплексов и в конечном итоге способствует выздоровлению. В достижении этой цели помогает декоративная косметика. Применение макияжа при угрях и жирной коже помогает скрыть высыпания, сгладить неровности, выделить отдельные преимущества лица, сделать недостатки менее заметными, увлажнить кожу, предохранять ее от пересыхания, обеспечить защиту от солнца, так как многие компоненты макияжа содержат солнцезащитные вещества. Вопреки мнению некоторых специалистов, макияж не мешает процессу лечения. Большинство наружных лекарственных средств оказывает свое действие в первый час после нанесения, а это значит, что декоративную косметику безо всякого вреда для кожи можно наложить спустя час после наружных лекарственных или лечебно-профилактических средств, а вечером очистить кожу до их повторного нанесения.
Современные средства декоративной косметики, входящие в лечебно-профилактические линии, обладают легкой текстурой, не мешают сало- и потоотделению, не закупоривают устья потовых желез и волосяных фолликулов, не способствуют образованию комедонов, не вызывают раздражения, не аллергенны. Разнообразие оттенков маскирующих средств позволяет сделать их присутствие на коже практически незаметным, что позволяет применять их не только женщинам, но и мужчинам.
В программе ухода за жирной кожей важное значение имеет также регулярное применение солнцезащитных средств. Солнечное облучение вредно для любой кожи, хотя иногда кажется, что летом кожа выглядит намного лучше, на ней меньше высыпаний и неровностей. Однако это только маскировка, а не решение проблемы. Помимо преждевременного старения, пигментных пятен, кожных опухолей, которые могут быть индуцированы солнечным облучением, у пациентов с жирной кожей наблюдается усиление сальной секреции в жаркое время года, формирование большого количества комедонов и расширенных пор. Пациентам с жирной кожей и угрями лучше выбирать солнцезащитные средства в виде эмульсий или легких кремов. Степень защиты от солнца зависит от фототипа кожи (чем светлее кожа, тем выше должен быть защитный фактор SPF), а также от тех лекарственных и лечебно-косметических средств, которые использует пациент.
Максимальная защита от солнца должна проводиться при лечении кератолитическими, а также фотосенсибилизирующими средствами. Многие лечебно-профилактические косметические линии имеют в своем составе солнцезащитные средства, адаптированные к проблемам жирной кожи. В частности, линия Exfoliac представляет легкий солнцезащитный крем SPF 25, предназначенный для жирной и комбинированной кожи. Химические и минеральные солнцезащитные фильтры обеспечивают защиту от ультрафиолетовых лучей группы А (UVA) и ультрафиолетовых лучей группы B (UVB), эфиры АНА увлажняют кожу, матирующие микрочастицы устраняют блеск кожи. Крем рекомендуется наносить за 30 минут до выхода на солнце и обновлять как можно чаще. Любые солнцезащитные средства наносят в самом конце процедур ухода за кожей поверх декоративных или лекарственных веществ.
После прекращения пребывания на солнце солнцезащитный крем надо смыть одним из мягких очищающих средств, например, мицеллярной очищающей водой Exfoliac.
Литература
Майорова А. В., Ахтямов С. Н., Шаповалов В. С. Угревая болезнь в практике врача-дерматокосметолога. М.: ООО «Фирма Кловель», 2005. 192 с.
Эрнандес Е., Марголина А., Петрухина А. Липидный барьер кожи и косметические средства. 3-е изд., доп. М.: ООО «Фирма Кловель», 2005. 400 с.
Н. Ф. Яровая, кандидат медицинских наук, доцент
ГОУ ДПО РМАПО, Москва
Когда дело доходит до того, чтобы найти правильное средство от прыщей, можно найти целый миллион различных продуктов — от умывалок и гелей до кремов и даже специальных пластырей. В связи с этим часто трудно выбрать для себя, какой из этих инструментов лучше всего подходит для конкретной ситуации.
Однако еще более удручает тот факт, что прыщи не проходят с возрастом. Всем кажется, что угри прекратятся после последнего звонка, но на самом деле это не так. В действительности они появляются даже после 50-ти лет. И часто, чем старее человек, тем труднее ему бороться с высыпаниями на коже. Эксперты рассказали о самых полезных методах лечения угрей.
Почему «выскакивают» прыщи?
Угри появляются, когда клетки жирной и мертвой кожи соединяются, что приводит к образованию пробки, закупоривающей поры. Обычно кожа избавляется от них естественным образом. Но по данным Американской академии дерматологии, когда тело производит слишком много кожного жира, омертвевшие клетки застревают в порах.
Нет единого решения, чтобы избавиться от прыщей.
Каждый человек по-своему реагирует на курс лечения, и иногда состояние кожи может ухудшаться до того, как станет лучше.
В связи с этим лучший выход — обратиться к специалисту.
Он сможет подобрать индивидуальный курс лечения угрей в зависимости от причин, стоящих за появлением их на кожном покрове.
Это вовсе не так страшно, как кажется на первый взгляд. В начале врач установит тяжесть прыщей и назначит им «степень» (от одного до четырех).
Таким образом, специалист выяснит, какое лечение лучше подходит пациенту: местное или внутреннее (или, возможно, оба).
Какая разница?
Местная разновидность лечения является самым распространенным видом лечения угрей.
Главным образом необходимо убить бактерии, которые вызывают прыщи, или уменьшить производство кожного жира.
Актуальные ингредиенты для лечения прыщей способны включать средства с ретиноидами, антибиотиками или салициловой кислотой (подробнее об этом ниже).
Внутренняя разновидность лечения угрей — это лекарства, которые необходимо принимать внутрь.
Они представлены во множестве видов. Антибиотики способны убивать бактерии и уменьшать воспаления; противозачаточные таблетки могут помогать с гормональными проблемами, и изотретиноин — подходит для серьезных заболеваний.
Вот самые эффективные вещества, которые помогут в борьбе с высыпаниями на коже.
Салициловая кислота
Она является идеальным и наиболее распространенным веществом. Если пойти в аптеку, можно найти ее в составе активного ингредиента в большом количестве продуктов от прыщей.
Салициловая кислота может мягко отшелушивать омертвевшие клетки кожного покрова.
Салициловая кислота также обладает некоторыми противовоспалительными свойствами.
Но нужно иметь в виду: если использовать ее слишком часто, она может сделать кожу сухой.
Таким образом, целесообразно использовать только одно средство на основе салициловой кислоты для ежедневного пользования.
Гликолевая кислота
Она хорошо отшелушивает кожу и избавляется от омертвевших клеток, которые способны забивать поры.
Подобно салициловой кислоте, гликолевую можно найти в составе средств для очищения, пилингах, увлажняющих кремах, гелях и сыворотках, продающихся в специальных салонах красоты или местных аптеках.
Ретинол
Все, наверняка, слышали о том, что крем на основе ретинола используют в качестве омолаживающего средства. Но не многие знают о том, что витамин А может хорошо справляться с акне. Так как это вещество помогает стабилизировать выработку кожного сала.
Кроме того, акне — это воспалительный процесс, а ретиноиды являются отличным противовоспалительным средством.
Специалисты часто советуют их людям, склонным к прыщам. Если сравнивать с остальными методами борьбы с акне, можно выявить еще одно несомненное достоинство — ретиноиды не только лечат прыщи, но и предотвращают их появление.
Однако стоит помнить о том, что иногда ретиноиды вызывают раздражение. Если кожа чувствительная, ретиноид может оказать слишком сильное воздействие.
В любом случае, какой бы препарат не использовался, для получения результатов потребуется какое-то время.
Читайте также:

