Какой токсин стафилококков приводит к пузырчатке новорожденных
Обновлено: 23.04.2024
Пиодермия (от греч. pýon - гной и греч. dérma - кожа) - гнойное поражение кожи, возникающее в результате внедрения в неё гноеродных кокков. Одна из наиболее распространённых кожных болезней.
Что провоцирует / Причины Пиодермии:
Возбудители пиодермий - стафилококки и стрептококки. По этиологическому принципу различают стафилодермии и стрептодермии, которые в свою очередь подразделяются на поверхностные и глубокие.
Патогенез (что происходит?) во время Пиодермии:
Патогенез пиодермий сложен. В патогенезе важную роль играют эндогенные нарушения (сахарный диабет, болезни крови, отклонения в витаминном обмене, желудочно-кишечные расстройства, ожирение, заболевания печени, невропатии и др.), экзогенные воздействия (микротравмы, потертости, охлаждение, перегревание, загрязнение кожи, неполноценное питание и др.) и длительное лечение кортикостероидами и цитостатиками.
Симптомы Пиодермии:
Стафилодермии. Различают следующие разновидности стафилодермий: остиофолликулит, фолликулит, сикоз, эпидемическую пузырчатку новорожденных (поверхностные стафилодермии), фурункул, карбункул и гидраденит (глубокие стафилодермии).
Остиофолликулит - расположенная в устье волосяного фолликула небольшая пустула с плотной покрышкой, из центра которой выстоит волос; по периферии пустула окаймлена узким ободком гиперемии. При распространении нагноения в глубь фолликула остиофолликулит трансформируется в фолликулит, который клинически отличается от первого наличием инфильтрата в виде воспалительного узелка, расположенного вокруг волоса. Остиофолликулиты и фолликулиты могут быть единичными и множественными. Они локализуются на любом участке кожного покрова, где имеются длинные или хорошо развитые пушковые волосы. При инволюции образуется гнойная корочка, по отпадении которой обнаруживается синюшно-розовое пятно, со временем исчезающее.
Стафилококковый сикоз - множественные, кучно расположенные на синюшно-красной и инфильтрированной коже обычно подбородка и верхней губы остмофолликулиты и фолликулиты, находящиеся на различных стадиях эволюции и склонные к длительному, порой многолетнему, рецидивирующему течению.
Эпидемическая пузырчатка новорожденных - высококонтагиозное острое заболевание, поражающее новорожденных в первые 7-10 дней жизни. Характеризуется многочисленными пузырями различной величины с прозрачным или мутным содержимым и тонкой дряблой покрышкой. Поражается весь кожный покров, за исключением ладоней и подошв. Пузыри частью подсыхают с образованием тонких корок или, продолжая увеличиваться в размерах, сливаются друг с другом и вскрываются, приводя к формированию эрозивных поверхностей, иногда захватывающих всю кожу (эксфолиативный дерматит Риттера). Возможно вовлечение в процесс слизистых оболочек. Могут присоединяться общие явления, порой тяжелые, приводящие к летальному исходу.
Фурункул - гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей; клинически представляет собой островоспалительный узел с пустулой на верхушке. При вскрытии обнажается некротический стержень, по отторжении которого образуется язва, заживающая рубцом. Субъективно - боль. Фурункулы могут быть одиночными и множественными, течение их - острым и хроническим. Иногда присоединяются лимфадениты и лимфангиты, лихорадка. При локализации на лице, особенно в носогубном треугольнике, возможны менингеальные осложнения.
Карбункул - плотный глубокий инфильтрат багрово-красного цвета с явлениями резко выраженного перифокального отека, возникающий в результате некротически-гнойного воспаления кожи и подкожной жировой клетчатки. Через образующиеся отверстия выделяется густой гной, смешанный с кровью. По отторжении некротических масс образуется глубокая язва, заживающая грубым рубцом. Субъективно - мучительные боли. Общее состояние, как правило, нарушено. Карбункулы возникают у ослабленных и истощенных лиц на затылке, спине и пояснице. Крайне опасны карбункулы лица.
Гидраденит - гнойное воспаление апокринных потовых желез. В коже (обычно подкрыльцовых впадин) формируется островоспалительный узел, при вскрытии которого выделяется гной. Впоследствии процесс подвергается рубцеванию. Отмечается болезненность. Возможны общие нарушения, особенно при множественных гидраденитах, образующих массивные конгломераты. Гидраденит чаще встречается у полных женщин, страдающих потливостью.
Стрептодермии. Основным морфологическим элементом стрептодермий является фликтена - полость в эпидермисе с тонкой и дряблой покрышкой, заполненная серозно-гнойным или гнойным содержимым, расположенная на гладкой коже и не связанная с сально-волосяным фолликулом. Различают стрептококковое импетиго, буллезное импетиго и вульгарную эктиму.
Стрептококковое импетиго - контагиозное заболевание, поражающее детей и молодых женщин. Характеризуется высыпанием фликтен, окаймленных ободком гиперемии. Нередко покрышка фликтен разрывается с образованием поверхностных эрозий розово-красного цвета, отделяющих обильный экссудат. Экссудат, как и содержимое фликтен, быстро подсыхает с образованием медово-желтых корок, по отпадении которых обнаруживаются розовые пятна, вскоре исчезающие. При прогрессировании фликтены становятся множественными, могут сливаться в обширные очаги, покрытые массивными корками. Отмечается умеренный зуд или легкое жжение. Общее состояние обычно не нарушается. Процесс локализуется на любом участке кожи, чаще на лице, в частности в углах рта в виде трещины (заеда); иногда фликтена подковообразно охватывает ноготь (околоногтевое импетиго). При присоединении стафилококковой инфекции образуются янтарно-желтые пустулы, быстро подсыхающие в толстые рыхлые серозно-гнойные корки, иногда с примесью крови - возникает вульгарное импетиго, отличающееся большой контагиозностью, поражением обширных участков кожи, присоединением фолликулитов, фурункулов и лимфаденитов.
Буллезное импетиго - наиболее тяжелый вариант стрептококкового импетиго; развивается обычно у взрослых на стопах, голенях и кистях. Отличается крупными напряженными пузырями, имеющими серозный или серозно-кровянистый экссудат и толстую покрышку. Кожа вокруг них воспалена. Могут присоединяться лимфангиты, лимфадениты, общие нарушения, изменения в гемограммах.
Вульгарная эктима - единственная глубокая форма стрептодермии; развивается чаще у взрослых на голенях, ягодицах, бедрах и туловище. Возникает крупная глубоко расположенная фликтена с гнойным или гнойно-геморрагическим содержимым, подсыхающим в толстую корку, под которой обнаруживается язва. Заживление поверхностным, реже втянутым рубцом. Количество эктим варьирует от единичных до множественных. У ослабленных лиц они приобретают затяжное течение.
Прогноздля излечения при острых формах, как правило, благоприятный, при хронических, особенно протекающих на фоне тяжелых общих заболеваний, может быть плохим.
Диагностика Пиодермии:
Анамнез и клинические проявления помогают установить диагноз.
Лабораторная диагностика
Параклинические исследования: клинический анализ крови, общий анализ мочи, комплекс серологических реакций на сифилис.
Микробиологические исследования: исследование гноя из очагов поражения с выделением культуры и определением чувствительности к антибиотикам
Иммунологические исследования: определение популяций и субпопуляций Т- и В-лимфоцитов, сывороточных IgA, IgM, IgG и др.
Гистологические исследования.
Рекомендуется также консультация терапевта, эндокринолога, невропатолога.
Визуальные методы диагностики. Определяются более или менее распространенные гнойничковые элементы на коже.
Пиодермии требуют дифференциальной диагностики с сифилисом, васкулитами, туберкулезом, лейшманиозом, трихофитией, опухолями.
Лечение Пиодермии:
Лечение пиодермий этиологическое, патогенетическое, симптоматическое; начинают с выбора антибиотиков на основании данных бактериологического исследования и теста на чувствительность к ним, при необходимости на фоне терапии сопутствующих заболеваний. Антибиотики первого поколения или высокоэффективные полусинтетические пенициллины и цефалоспорины 3 поколений при одних и тех же нозологических формах применяют в зависимости от вида чувствительности и возбудителя.
При остром течении заболевания антибиотики следует назначать не менее 5-7 дней, при хроническом – 7-14 дней.
В лечении пиодермий используют тетрациклины (тетрациклин, доксициклин, метациклин), аминогликозиды, макролиды, линкомицин, рифампицин, фузидин и др.
В лечении больных хронической пиодермией, особенно тяжелой (язвенно-вегетирующая, гангренозная формы), невозможно обойтись без препаратов, воздействующих на микроциркуляцию крови. В качестве ангиопротекторов чаще используют актовегин по 5 мл внутривенно ежедневно, трентал, теоникол, никотинат натрия. Из гепатопротекторов целесообразно назначать силибор, солизим, нигедазу по 1 таблетке 3 раза в день в течение 3 нед, эссенциале форте и др.
Показаны витамины группы В (В6, B12), поливитамины и поливитаминные препараты с микроэлементами.
При лечении хронических пиодермий, особенно глубоких (хроническая язвенная, язвенно-вегетирующая, гангpенозная формы), назначают кортикостероидные препараты и цитостатики. Кортикостероиды (преднизолон) назначают в дозе 15-20 мг/сут в течение 15-20 дней с последующим снижением дозы каждые 3-5 дней до полной отмены. При гангренозной пиодермии дозы кортикостероидов значительно выше – 40-60 мг/сут. Из цитостатиков предпочтение отдается метотрексату, который вводят по 50 мг 1 раз в неделю внутримышечно (2-3 инъекции на курс).
Средства специфической иммунотерапии: вакцина стафилококковая лечебная, бесклеточная сухая стафилококковая вакцина.
Иммунокорригирующие средства после антибиотикотерапии назначают тем больным, у которых ремиссия короче 3 мес, желательно после определения показателей иммунитета и чувствительности к иммуномодулирующим препаратам in vitro.
Повторные курсы иммунокорректоров проводят с учетом показателей иммунограммы или гемограммы, если исследование количества популяций и субпопуляций лимфоцитов невозможно.
Иммуномодуляторы назначают, если лимфоцитов менее 1000 в 1 мкл крови (менее 19%) и эозинофилы отсутствуют.
В комплексном лечении больных хронической пиодермией используют широкий спектр иммунокорригирующих препаратов (тактивин, тимоген, тимоптин, тималин, миелопид, ликопид, рузам).
Возможно чрескожное облучение крови гелий-неоновым лазером с использованием аппарата УЛФ-01 (длина волны 0,632 МКМ). Световод накладывают на область проекции кубитальной вены. Мощность на выходе световода 17 мВт, экспозиция 20-30 мин. Процедуры назначают ежедневно, на курс 15 процедур.
Наружное лечение пиодермий. При язвенных дефектах удаляют корки, некротические участки ткани, гной, промывают гнойные очаги асептическими растворами (фурацилин 1:5000, 1% раствор борной кислоты, 1% раствор танина), затем используют аэрозоль гелевина, 1% раствор диоксидина, 2% раствор хлоргексидина биглюконата. При воспалительной инфильтрации в очагах на фурункулы, карбункулы, гидрадениты накладывают ихтиол с димексидом (1:1), трипсин, химопсин, химотрипсин для отторжения некротических участков ткани и гноя. На пораженные очаги 2-3 раза в день накладывают повязку, пропитанную томицидом, или пасту с 5% указанного средства.
При пиодермиях рекомендовано полноценное питание с ограничением углеводов.
Профилактика Пиодермии:
Гигиенический общий режим, полноценное и регулярное питание, занятия физкультурой и спортом. Лечение общих заболеваний. Предупреждение и немедленная обработка микротравм. Соблюдение правил личной гигиены. Изоляция детей, больных стрептококковым и вульгарным импетиго, из коллективов. Своевременное лечение начальных проявлений.
Первичная профилактика пиодермий включает систематические осмотры лиц, подверженных частым микротравмам, применение на производстве пленкообразующих защитных растворов и паст, своевременную обработку микротравм, оборудование рабочих мест, отвечающее санитарно-гигиеническим нормам, и др.
Вторичная профилактика пиодермий предусматривает регулярную диспансеризацию больных с различными формами пиодермии и противорецидивное лечение: повторные курсы витаминотерапии и ультрафиолетового облучения 2 раза в год, санирование очагов хронической инфекции, санирование зева и носоглотки.
К каким докторам следует обращаться если у Вас Пиодермия:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Пиодермии, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Стафилодермия – группа пиодермий бактериальной этиологии, вызываемых микроорганизмами из группы стафилококка. Симптомы этого состояния и их выраженность различаются в зависимости от формы кожного поражения, типа реактивности организма, наличия сопутствующих нарушений (снижения активности иммунитета, повреждений кожи). Диагностика различных форм стафилодермии осуществляется на основании результатов дерматологического осмотра, микробиологических исследований кожи и гноя. Вспомогательную роль могут играть общеклинические анализы крови и мочи. Лечение стафилодермии производится разнообразными местными и системными антибактериальными средствами, поддерживающими препаратами, физиотерапией.
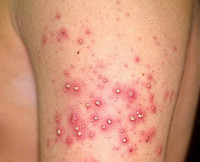
Общие сведения
Стафилодермия (стафилококковая пиодермия) – совокупность гнойно-воспалительных поражений кожи, вызванных стафилококками. Является очень широко распространенным дерматологическим состоянием – практически у каждого человека в течение жизни возникают гнойные воспаления кожи различной степени тяжести, вызванные этими бактериями. Столь частая встречаемость обусловлена тем, что стафилококки довольно широко представлены в окружающей среде – они могут долго находиться в воздухе и на предметах быта, входить в состав микрофлоры кожных покровов и слизистых оболочек человека. Кроме того, стафилодермия иногда провоцируется заносом болезнетворных бактерий из других гнойных очагов в организме. Поражение может возникать в любом возрасте, но у детей стафилодермия протекает иначе, чем у взрослых (эпидемическая пузырчатка новорожденных) вследствие определенных анатомических особенностей строения кожи. Из-за бактериальной природы заболевания и устойчивости стафилококков во внешней среде подобные состояния обладают выраженной контагиозностью, способны передаваться при прикосновении или через общие предметы (полотенца, постельное белье, мочалки), что необходимо учитывать при лечении патологии.

Причины стафилодермии
Причиной развития всех форм стафилодермии является проникновение стафилококков (как правило, золотистого или белого) в ткани кожи через микротрещины, протоки сальных и потовых желез или открытые раны (ссадины и порезы). Реже наблюдается гематогенный или лимфогенный метастатический занос возбудителя из других очагов гнойной инфекции (кариозных зубов, абсцессов внутренних органов, лимфаденитов). При этом от глубины проникновения стафилококков, их активности (особенно в плане выделения протеолитических ферментов и экзотоксинов) и типа реактивности организма зависит форма стафилодермии.
После попадания бактерий в ткани кожи при отсутствии срабатывания местных факторов иммунологической защиты начинается бурное размножение микроорганизмов с выделением огромного количества ферментов и иммуногенных токсинов. Этим характеризуется первая стадия развития любого гнойного процесса, в том числе и стафилодермии. Затем в очаг поражения начинают мигрировать иммунокомпетентные клетки (нейтрофилы, макрофаги, лимфоциты), которые стимулируют воспаление посредством выделения биологически активных веществ. Происходит расширение кровеносных сосудов, отек тканей, формирование «воспалительного вала» вокруг очага бактерий – именно эти процессы и составляют клиническую картину стафилодермии. На последующих этапах развития активируются фибробласты, формирующие капсулу вокруг патологического очага, а смесь из погибших нейтрофилов и стафилококков вместе с распавшимися тканями образует гной.
Если гнойное воспаление имеет обширный характер, в кровь проникает значительное количество токсинов, что приводит к развитию общих симптомов – слабости, повышения температуры, головной боли. В большинстве случаев стафилодермии рано или поздно естественным путем формируется дренаж для оттока гноя (прорыв абсцесса), воспалительные проявления постепенно угасают. Если патологический процесс затронул базальную мембрану эпидермиса, на месте патологического очага формируется более или менее заметный рубец. При поверхностных формах стафилодермии базальная мембрана остается неповрежденной, что способствует полному заживлению и восстановлению нормального кожного покрова.
Классификация и симптомы стафилодермии
Разные формы стафилодермии имеют достаточно много различий в своем клиническом течении, что позволяет дерматологу по одной только симптоматике заболевания определить его тип. Именно на этих различиях построена классификация данного гнойно-воспалительного состояния. Стафилодермия может быть поверхностной, глубокой и детской. К поверхностным формам относят различные разновидности фолликулитов (остиофолликулит, поверхностный и глубокий фолликулиты), а также вульгарный сикоз. Глубокие типы стафилодермии объединяют в себе фурункулы, карбункулы и стафилококковые гидрадениты. Детская форма этого поражения кожи представлена эпидемической пузырчаткой новорожденных, которая патоморфологически относится к поверхностным типам, но имеет ряд особенностей, обусловленных строением кожных покровов маленьких детей.
Остиофолликулит (стафилококковое импетиго Бокхарта) – достаточно легкая разновидность поверхностной стафилодермии. Чаще всего она поражает мужчин, возникает на лице в зоне роста усов и бороды, всегда поражает область вокруг стержня волоса, может иметь множественный или одиночный характер. Начало патологического процесса характеризуется появлением пустулы красного цвета диаметром около 1 миллиметра, на месте которой со временем формируется полушаровидный желтоватый гнойник. Через 2-3 дня он трансформируется в грязно-желтую корочку диаметром 2-3 миллиметра. Еще через 2-3 дня корочка отпадает, на ее месте около недели может сохраняться розовое пятнышко, которое затем полностью исчезает.
Поверхностный фолликулит условно можно назвать осложненной формой предыдущего варианта стафилодермии, поскольку он характеризуется более глубоким поражением волосяных фолликулов. Клиническая картина напоминает остиофолликулит, но при этом является более выраженной – размер папулезных элементов достигает 2-3 миллиметров в диаметре, а полное заживление может занимать до 2-3 недель. Вокруг очагов поражения, как правило, наблюдается воспалительный валик и покраснение кожи, нередко отмечается местная болезненность, но общих симптомов (слабости, повышения температуры) при поверхностном фолликулите не наблюдается.
Глубокий фолликулит – выраженная форма поверхностной стафилодермии, при которой гнойно-воспалительный процесс охватывает всю толщу волосяного фолликула. Проявляется одиночными или множественными гнойничками диаметром до 10-15 миллиметров различной локализации. В некоторых случаях наблюдается значительное по площади поражение кожи, обусловленное множественными фолликулитами, что может свидетельствовать о наличии иммунодефицита, сахарного диабета и других общих заболеваний. При этом варианте стафилодермии отмечается умеренная болезненность кожи, при обширных поражениях могут регистрироваться общие симптомы: слабость, головная боль, повышение температуры.
Вульгарный сикоз – это хроническая разновидность стафилодермии, чаще всего имеющая рецидивирующий характер течения. Преимущественно поражает мужчин, возникает на лице и шее, иногда в области лобка или на спине. В развитии вульгарного сикоза можно выделить несколько стадий. Первоначально на коже образуются единичные поверхностные фолликулиты, самопроизвольно исчезающие через несколько дней. После этого появляются более глубокие гнойные поражения дисковидной формы, которые сливаются между собой, формируя обширные зеленовато-желтые корки. При их отделении на коже определяются болезненные эрозивные поверхности с длительным периодом заживления.
Фурункул – вариант глубокой стафилодермии, особенностью которой является гнойно-некротический характер воспаления. Чаще всего он образуется на лице, шее, плечах, иногда возможно появление фурункулов на спине и ягодицах. Длительность развития этой формы стафилодермии составляет около 14-ти дней, процесс включает в себя три стадии. Сначала возникает выраженный воспалительный инфильтрат, сопровождающийся покраснением, болезненностью, уплотнением кожи в области поражения. Затем начинается формирование гнойника с некротическим стержнем посередине, размер абсцесса может достигать 5 сантиметров, наблюдается повышение температуры тела и ухудшение общего состояния организма. Третья стадия данной формы стафилодермии (заживление) характеризуется развитием грануляций и рубцеванием. В некоторых случаях может иметь место множественное образование фурункулов, которое носит название фурункулез – обычно данный процесс выявляется при общем ослаблении организма.
Карбункул – разновидность стафилодермии, напоминающая фурункул, но отличающаяся от него поражением сразу нескольких близко расположенных фолликулов с вовлечением обширного объема тканей кожи. Процесс характеризуется более выраженными симптомами – инфильтрация может достигать в диаметре 10-20 сантиметров, размер гнойников составляет 2-6 сантиметров. После формирования воспалительного очага и абсцесса происходит его размягчение с выделением большого количества гноя и нескольких некротических стержней. Эта форма стафилодермии всегда сопровождается значительным ухудшением общего состояния (повышенной температурой, ознобом) и регионарным лимфаденитом.
Эпидемическая пузырчатка новорожденных – форма стафилодермии, поражающая исключительно детей в первые недели их жизни. Может быть следствием заноса стафилококков из половых путей матери, внутрибольничной инфекции, иногда – первичного иммунодефицита. Симптомом пузырчатки новорожденных является развитие на теле многочисленных папул с прозрачным содержимым. Нередко папулы сливаются между собой и могут захватывать почти всю поверхность тела ребенка. После разрушения папул остается сильно эрозированная поверхность кожных покровов.
Диагностика
В дерматологии для определения стафилодермии используют методы дерматологического осмотра и бактериологического исследования гноя, вспомогательную роль играет общий анализ крови. При осмотре врач может определить глубину и характер гнойно-воспалительного поражения, а также его стадию, на основании чего принимает решение о характере дальнейшего лечения. Бактериологическое исследование основано на посеве гнойного отделяемого и дальнейшей идентификации возбудителя – в первую очередь это необходимо для исключения стрептококковых пиодермий. Также в рамках этого исследования может определяться чувствительность возбудителя стафилодермии к антибиотикам для дальнейшей терапии. Общие анализы могут характеризовать тяжесть воспалительного процесса – в крови обнаруживается нейтрофильный лейкоцитоз, резкое увеличение скорости оседания эритроцитов.
Лечение стафилодермии
Лечение большинства форм поверхностной стафилодермии, как правило, местное, основывается на применении мазей с антибиотиками, антисептиками и другими противомикробными средствами. При хронических типах заболевания, таких как вульгарный сикоз, также применяют ультрафиолетовое облучение и другие физиотерапевтические методики. При глубоких формах стафилодермии практически всегда назначают системные антибиотики из группы макролидов или тетрациклинов – это делается не только для скорейшего выздоровления больного, но и для профилактики осложнений (метастатического распространения инфекции или сепсиса). В тех случаях, когда стафилодермия обусловлена общими заболеваниями (иммунодефицитом, сахарным диабетом), их терапия также вносит свой вклад в скорейшее выздоровление.
Прогноз и профилактика
Прогноз стафилодермии, особенно ее поверхностных форм, чаще всего благоприятный – после разрешения гнойно-воспалительного очага на коже не остается следов. При глубоких формах заболевания возможно формирование грануляций, более или менее заметных рубцов и длительно существующих инфильтратов. Потенциально любой тип стафилодермии может привести к тяжелым осложнениям, таким как сепсис, гнойный лимфаденит, абсцессы внутренних органов, что создает угрозу жизни человека. Крайне редко при обширных поражениях возникает токсический шок, обусловленный продуктами жизнедеятельности стафилококков и распада тканей. Избежать таких проявлений поможет только своевременно начатая антибактериальная терапия. Для профилактики стафилодермии необходимо поддерживать иммунитет на должном уровне, сохранять чистоту кожных покровов, обрабатывать кожные повреждения антисептиками, избегать использования чужих бритв, полотенец, мочалок.
Эпидемическая пузырчатка новорожденных — это высоко контагиозное стафилококковое поражение кожи новорожденных, проявляющееся возникновением мелких пузырьков с гнойным содержимым, которые увеличиваются и лопаются с образованием эрозий. Может сопровождаться поражением слизистых оболочек. Диагностировать эпидемическую пузырчатку новорожденных позволяет возраст заболевших, типичная клиника и результаты бактериологических исследований жидкости из пузырей и отделяемого эрозий. Лечение включает применение антибиотиков, витаминов, альбумина, ванны с марганцовкой, УФО, вскрытие пузырей и обработку эрозий. Учитывая контагиозность эпидемической пузырчатки новорожденных, обязательно проведение карантинных мероприятий и дезинфекции.
МКБ-10
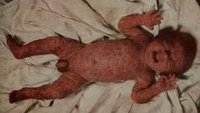
Общие сведения
Эпидемическая пузырчатка новорожденных (пемфигоид пиококковый) - острая стафилодермия, протекающая с образованием множественных пустул на кожном покрове и нарушением общего состояния младенца. Заболевание является высоко заразным и может быстро распространяться среди новорожденных, вызывая эпидемические вспышки в родильных домах. До начала эры антибиотикотерапии смертность детей от пиококкового пемфигоида достигала 50-60%. Несмотря на достижения современной педиатрии, заболевание не утратило своей актуальности и эпидемиологической опасности.

Причины
Возбудителем эпидемической пузырчатки новорожденных является золотистый стафилококк. Инфицирование происходит от медицинского персонала или матерей, которые переболели пиодермией или являются носителями стафилококка. Наиболее предрасположены к развитию заболевания:
- дети, получившие родовую травму;
- дети, матери которых перенесли тяжелый токсикоз беременных.
Высокая контагиозность заболевания обуславливает его быструю передачу от одного ребенка к другому через руки медперсонала, что может стать причиной вспышки эпидемической пузырчатки новорожденных в родильном доме.
Симптомы пузырчатки новорожденных
Эпидемическая пузырчатка новорожденных возникает в первые 10 дней жизни ребенка. Она начинается с подъема температуры тела и беспокойства новорожденного. Затем на коже появляются высыпания в виде мелких пузырьков, содержащих серозно-желтоватую жидкость. Элементы сыпи при эпидемической пузырчатке новорожденных чаще всего располагаются в околопупочной области, на животе, ягодицах и спине, а также на коже конечностей. Наиболее редко встречаются высыпания на коже ступней и ладоней. Пузырьки быстро растут в размерах, их содержимое становиться гнойным и мутным. Процесс интенсивно распространяется по телу ребенка и может захватывать слизистую ротовой полости, глаз, преддверия носа и гениталий.
Вскрытие пузырей сопровождается излитием гнойного содержимого и образованием ярких эрозивных поверхностей красного цвета. Эрозии покрываются серозно-гнойными корочками и эпителизуются. Характерно толчкообразное течение заболевания с высыпаниями новых пузырьков через короткие промежутки времени. При неосложненном варианте эпидемической пузырчатки новорожденных через 3-5 недель наблюдается выздоровление ребенка.
У ослабленных новорожденных заболевание протекает с общей симптоматикой (потерей аппетита, беспокойством, нарушением сна) и сопровождается признаками воспаления в клиническом анализе крови. Возможно присоединение септических осложнений: флегмоны, отита, пневмонии, пиелонефрита и пр. Как отдельное заболевание в дерматологии выделяют тяжелую клиническую форму эпидемической пузырчатки новорожденных — эксфолиативный дерматит Риттера.
Диагностика
Характерная клиническая картина и развитие заболевания в первые дни жизни ребенка, как правило, позволяют сразу диагностировать эпидемическую пузырчатку новорожденных. Для выявления вызвавшего ее возбудителя производится бакпосев отделяемого эрозивных поверхностей.
Важное значение имеет исключение сифилитической пузырчатки, являющейся проявлением врожденного сифилиса. С этой целю дерматолог назначает микроскопию содержимого пузырей на бледную трепонему, проведение RPR-теста и ПЦР диагностики. Дифдиагностика проводится также с врожденным эпидермолизом, другими клиническими формами буллезного дерматита, герпетической инфекцией.
Лечение эпидемической пузырчатки новорожденных
Стафилококки, вызывающие эпидемическую пузырчатку новорожденных, как правило, резистентны к пенициллину. Поэтому лечение проводится устойчивыми к пенициллиназе пенициллинами (амоксиклав, оксациллин и др.) и цефалоспоринами (цефалоридин, цефазолин). Применяются инфузии 5% альбумина из расчета на килограмм массы тела новорожденного, а также введение витаминов группы В, ретинола, аскорбиновой кислоты.
Обработку кожи вокруг пузырей производят салициловым или борным спиртом. Пузыри прокалывают и тушируют растворами анилиновых красителей. На подсохшие эрозивные поверхности накладывают синтомициновую эмульсию, аэрозоли и мази с антибиотиками: гентамициновую, неомициновую, эритомициновую и пр. При эпидемической пузырчатке новорожденных эффективны ежедневные ванны с раствором перманганата калия, общее и локальное УФО.
Профилактика
Эпидемическая пузырчатка новорожденных способна быстро распространяться, используя контактный путь передачи. Возбудитель достаточно устойчив во внешней среде и может сохраняться на коже рук медицинских работников, белье и предметах ухода. Основная задача профилактики - не допустить заражения здоровых детей. С этой целью обязательно проводится изоляция больного ребенка, выявление стафилококковой инфекции или носительства у матери и медицинского персонала, стерилизация белья и дезинфекция помещений. Родильный дом, в котором отмечалась вспышка эпидемической пузырчатки, закрывают для полной санитарно-гигиенической обработки.
Заражение опасными штаммами стафилококка у детей представляет опасность для жизни и здоровья. Могут развиваться серьезные патологии на фоне выраженного иммунодефицита, при недоношенности, незрелости ребенка. В материале мы рассказываем об основных возбудителях, причинах, диагностике и лечении стафилококка у детей. При обнаружении любых тревожных симптомов рекомендуем не заниматься самолечением, а обратиться за квалифицированной медицинской помощью. Врачи клиники «Чудо Доктор» в Москве проведут тщательную диагностику и назначат адекватную терапию.
О заболевании
Стафилококки относятся к анаэробным шарообразным бактериям. Они вызывают большую группу заболеваний, среди которых различные инфекции кожи, воспаление легких, гнойно-некротические процессы в костях, воспаление мозговых оболочек головного и спинного мозга и многие другие. Грамположительные неподвижные кокки, то есть не образующие спор, всегда присутствуют на теле человека, но чтобы они активизировались, необходимы провоцирующие факторы, например снижение иммунитета.
Именно стафилококк у детей чаще всего проявляет свою патогенность, поскольку у организма еще не сформировался устойчивый защитный механизм. Инфекция распространяется контактным, пищевым, воздушно-капельным путями. Младенцы могут заразиться через руки матери, медицинского персонала, белье, предметы ухода. Диагностика стафилококкового поражения достаточно сложна и требует высокого уровня профессионализма от врача. В зависимости от пораженного органа лечением может заниматься как педиатр, так и инфекционист, ЛОР, дерматолог.
Особенности стафилококковой инфекции в раннем возрасте
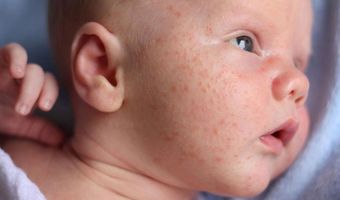
Обнаружение бактерий в организме еще не означает развитие заболевания. О реально существующем стафилококке у детей говорит не положительный анализ, а симптоматика — гнойная слизь, болезненные ощущения в месте воспалительного процесса. Наиболее тяжелые последствия у детей вызывают внутрибольничные штаммы, которые регулярно подвергаются влиянию антибиотиков и дезинфектантов, от чего они особенно устойчивые и сложнее поддаются лечению.
Риск инфицирования стафилококком у детей повышается в следующих случаях:
рождение раньше срока;
критическая масса тела;
оперативное вмешательство на первом году жизни;
врождённые пороки и патологии развития;
недостаточный гигиенический уход.
Виды возбудителей
Известно 32 вида стафилококков, из которых 16 вызывают инфекцию у человека. Наиболее распространенные следующие штаммы:
Бактерия относится к условно-патогенной. В большинстве случаев обнаруживается в области подмышек, в паху и в зоне промежности.
Отличительная особенность — сверхустойчивость к антибиотикам. При слабом иммунитете микроорганизмы могут вызывать поражения практически любых органов — плевры и легких, кожных покровов, оболочки сердца, уретры, желудка, кишечника, головного и спинного мозга. При отсутствии лечения развивается септическое состояние.
Самый опасный из всех видов. Бактерия удивительно жизнеспособна: сохраняет свойства в холоде, под прямым солнцем, при кипячении, не восприимчива к хлору, спирту и перекиси водорода.
Обладает способностью быстро вырабатывать устойчивость к различным антибиотикам, особенно если не соблюдать дозу лекарства и длительность приема. Поражает любые органы, селится во рту, на коже, в кишечнике, провоцируя воспаление и тяжелые осложнения. Вызывает эксфолиативный дерматит, синдром ошпаренной кожи, фурункулы, ангину, пневмонию, отит, конъюнктивит, острую пищевую интоксикацию.
Является частью флоры кожи, также обнаруживается на слизистых оболочках — в носу, горле, полости рта. Почти не вызывает заболеваний. С ним справляется даже неокрепший иммунитет новорожденного ребенка. Несмотря на слабый инфекционный потенциал, обладает высокой устойчивостью. Среди основных причин поражения бактериальным агентом — несоблюдение правил гигиены и контакт с зараженным человеком.
Эпидермальный стафилококк у детей чаще всего проявляется покраснением и шелушением кожи, которые принимают за аллергию. Может вызвать фолликулит, стафилококковый сикоз, множественные абсцессы.
Из всех перечисленных видов считается менее опасным. У детей встречается крайне редко. Поражает слизистые мочевыводящих органов, вызывает цистит, уретрит, почечные воспаления.
Чаще всего диагностируют у женского пола. При несвоевременном лечении способен спровоцировать бесплодие.
Симптомы стафилококка у детей
Поскольку возбудители поражают разные органы и системы, то проявления инфекции очень схожи с другими недугами. Чтобы вовремя выявить заболевание и приступить к лечению, необходимо обратиться к врачу и сдать бакпосев. Кроме того, на выраженность стафилококка у детей влияют следующие параметры — защитные силы организма, возраст, разновидность бактерий и их количество в организме.
Обратите внимание! Наиболее ярко выраженная реакция со стороны иммунной системы отмечается при инфицировании золотистым стафилококком.
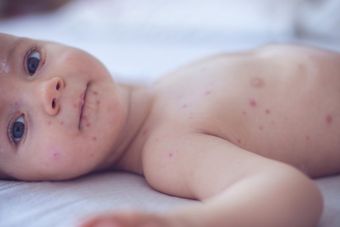
По способности развития инфекции различают две формы:
Ранняя — после проникновения бактерий в организм первые симптомы возникают уже спустя несколько часов. Болезнь протекает остро и тяжело. У детей наблюдаются лихорадка, диарея, рвота. Ребенок отказывается от еды, постоянно сонный, слишком много спит.
Поздняя — болезнь дает о себе знать на 3—5 сутки после попадания микробов. Сначала поражаются кожные покровы и слизистые оболочки. При отсутствии своевременного лечения инфекция проникает внутрь и развивается в других органах, что провоцирует генерализованное септическое поражение.
Обобщим все симптомы стафилококка у детей:
сильно выраженный токсический синдром — головные боли, повышение температуры до 38°С, гиперемия (патологическое переполнение кровью сосудов) или, наоборот, побледнение кожных покровов;
сильная слабость организма, повышенная тревожность, стоны и крики во сне;
отечность лица и век;
сухой кашель, насморк, покраснение горла;
нарушение работы желудочно-кишечного тракта — изжога, вздутие живота, отрыжка, запор или диарея, тошнота, рвота;
поражения кожи, которые могут быть вызваны при повышенной чувствительности ребенка к токсинам и ферментам, выделяемым стафилококком в процессе своей жизнедеятельности;
высыпания на коже, которые могут принимать различные формы — прыщи, волдыри, фурункулы, красные пятна, карбункулы, флегмоны, пустулы, абсцессы;
поражение слизистой глаз и носа с гнойным отделяемым.
Основные заболевания, которые развиваются при стафилококке у детей
Энтероколит
Отмечают повышенную утомляемость, слабость и сонливость, отказ от еды, лихорадку, головные боли, ломоту в теле. Стул учащается до 10–20 раз в сутки.
Испражнения жидкие, с обильными примесями слизи, иногда в кале присутствуют кровь или гной. Симптомы дополняются тошнотой и рвотой. Диарея сопровождается быстрым обезвоживанием, которое особенно опасно для детей до 5 лет.
Инфекционный конъюнктивит
Слизистая глаз раздражается, краснеет, появляется ярко выраженная светобоязнь. Имеет место слезотечение и припухлости, возникают пузырьки на внутреннем веке с выделением гноя, из-за которого после сна веки с трудом открываются. Образуются зеленовато-желтые корки.
Пузырчатка
На коже образуются мелкие пузырьки с гнойным содержимым, которые увеличиваются, лопаются и оставляют эрозию. Эпидемическая пузырчатка новорожденных возникает в первые 10 дней жизни, повышается температура. Сыпь чаще всего наблюдается в околопупочной области, на животе, ягодицах и спине. Общая симптоматика также выражается потерей аппетита, тревожностью и нарушением сна.
Псевдофурункулез
Острое гнойное воспаление потовых желез, которое чаще возникает в первый месяц жизни, реже – в возрасте до 6 месяцев. На коже головы, туловища, рук и ног появляются множественные язвы в форме свищей. После заживления остаются рубцы. При появлении новых узлов у ребенка ухудшается самочувствие. Температура тела может повышаться до 39°С.
Сепсис
У детей так называемое заражение крови протекает особенно скоротечно. Среди основных симптомов:
учащенное дыхание и пульс до 160;
лихорадка с температурой выше 38°С или снижение температуры тела ниже 36°С.
Причины стафилококка у детей
При снижении иммунитета в организм могут попасть и начать развиваться патогенные или условно-патогенные бактерии. Результатом жизнедеятельности микробов становятся токсины, которые оказывают негативное влияние на все внутренние органы.
Бактериальная инфекция передается младенцу носителем, в основном воздушно-капельным или контактным путем. Дети первого года могут инфицироваться и через молоко матери, если у нее мастит, трещины на соске, также через употребление смесей, в которые попадают кокки. Школьники чаще всего заражаются через прием инфицированной пищи — кремов, тортов, сметаны, сливочного масла или плохо промытых фруктов и овощей.
Патогенез
Механизм зарождения и развития заболеваний зависит от характера инфицирования. Если возбудитель проникает через кожу, слизистые оболочки, дыхательные пути, ЖКТ, пупочную ранку, то развивается воспалительный очаг с некрозом и нагноением. Например, при попадании патогена в место поврежденной кожи может образоваться фурункул. Если инфекция проникла через слизистую рта, то это провоцирует ангину, стоматит.
При распространении микробов в ЖКТ может произойти язвенное, катаральное или некротическое поражение желудка и оболочки кишечника. Тяжелая форма стафилококка вызывает заражение крови. При сильном иммунитете проникновение инфекции в организм ограничивается локальным воздействием или вовсе не вызывает заболевания.
К каким врачам обращаться
Поставить диагноз и определить тип возбудителя в домашних условиях нельзя. Если есть подозрения на стафилококк у ребенка, то требуется скорее обратиться к педиатру. Вы можете записаться к нам в клинику в удобное время.
Врач изучит анамнез, учтет жалобы, предшествующие обстоятельства, назначит анализы в зависимости от симптоматики. При подтверждении диагноза доктор даст направление к специалисту соответствующего профиля. Тяжелые формы заболеваний лечит инфекционист.
Как диагностируют стафилококк у детей?
Для назначения эффективного лечения врач назначает следующие анализы:
ПЦР — позволяет быстро и точно найти возбудителей, обнаруживая любые ДНК и РНК;
ИФА (иммуноферментный анализ) — позволяет определить специфические антитела к возбудителю;
мазок со слизистой, соскоб кожи, анализ кала (в зависимости от локализации заболевания).
Лабораторный анализ непременно включает определение чувствительности выделенной культуры или культур к антибиотикам.
Выявление стафилококка в кале детей
При обнаружении стафилококка в кале детей родители часто паникуют и требуют назначить их ребенку лечение. Однако бактерии в посевах фекалий без симптомов каких-либо заболеваний не представляют опасности для здоровья и жизни.
Стафилококк может обитать в условно-патогенной флоре, при этом не причинять вреда. Другое дело, если бактерии начинают размножаться в нетипичных условиях их существования, например в ране, тогда произойдет нагноение. Значит, лечение требуется только при обнаружении у ребенка соответствующих симптомов.
Лечение
Тактика лечения стафилококковой инфекции у детей зависит от типа возбудителя, формы и степени поражения, проявлений и иммунного статуса. Врачи медицинского центра «Чудо Доктор» имеют опыт работы с подобными заболеваниями более 20 лет, поэтому гарантируют подбор эффективной индивидуальной терапии.
Основные способы борьбы с инфекцией:
антисептики для обработки кожи и слизистых оболочек;
жаропонижающие средства при температуре свыше 38°С;
антибиотики, в зависимости от локализации патологического очага, в виде таблеток, мазей или инъекций.
Профилактика стафилококка у новорожденных
Чтобы уменьшить риск развития инфекции у младенца, требуется соблюдать простые правила:
Перед кормлением и уходом мама обязательно должна мыть руки.
Требуется обрабатывать антисептиками даже незначительные порезы, ссадины и раны.
Если кто-то хочет взять ребенка на руки, то необходимо также попросить этого человека тщательно вымыть руки с мылом.
При появлении любых подозрительных симптомов, которые могут свидетельствовать об инфекции, обратитесь к педиатру.
В комплексном лечении стафилококковой инфекции у детей главная задача — воздействовать на возбудителя, то есть устранить причину, без которой болезнь вообще бы не развилась. Тщательно наблюдайте за общим состоянием ребенка. Основные поводы показать малыша врачу: отказ от молока, смеси, повышение температуры, плач без повода, жидкий стул.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Стафилококковая инфекция - большая группа гнойно-воспалительных заболеваний кожи (пиодермии), слизистых оболочек (ринит, ангина, конъюнктивит, стоматит), внутренних органов (пневмония, гастроэнтерит, энтероколит, остеомиелит и др.), ЦНС (гнойный менингит).
- А05.0 Стафилококковое пищевое отравление.
- А41.0 Септицемия, вызванная Staphylococcus aureus.
- А41.1 Септицемия, вызванная другими уточнёнными стафилококками.
- А41.2 Септицемия, вызванная неуточнёнными стафилококками.
- А49.0 Стафилококковая инфекция неуточнённая.
Эпидемиология стафилококковой инфекции
Источником инфекции служат больные и носители патогенных штаммов стафилококка. Наиболее опасны больные с открытыми гнойными очагами (нагноившиеся раны, вскрывшиеся фурункулы, гнойный конъюнктивит, ангина), а также больные с кишечными расстройствами и воспалением лёгких. После выздоровления «мощность» микробного очага быстро снижается и может наступить его полная санация, но весьма часто формируется длительное носительство без хронических очагов инфекции или с такими очагами.
Инфекция распространяется контактным, пищевым и воздушно-капельным путями. У новорождённых и детей первых месяцев жизни преобладает контактный путь передачи инфекции. Заражение в этих случаях происходит через руки медицинского персонала, руки матери, бельё, предметы ухода. Дети 1-го года жизни часто инфицируются и алиментарным путём через молоко матери с маститом или трещинами соска или через инфицированные молочные смеси. У детей более старшего возраста заражение происходит при употреблении инфицированной пищи (торты, сметана, сливочное масло и др.).
Классификация стафилококковой инфекции
Различают генерализованные (септицемия и септикопиемия) и локализованные формы.
В большинстве случаев стафилококковая инфекция бывает в локализованных лёгких формах (ринит, назофарингит, пиодермия) с незначительно выраженными воспалительными изменениями, без интоксикации или в виде субклинической формы, при которой вообще нет видимых воспалительных очагов, отмечают только небольшой субфебрилитет и изменения крови. У грудных детей при этом может быть плохой аппетит и плохая прибавка массы тела. При посеве крови можно выделить стафилококк.
Локализованные формы, однако, не всегда лёгкое заболевание: в некоторых случаях они сопровождаются весьма тяжёлыми клиническими симптомами с выраженной интоксикацией и бактериемией; поэтому необходимо дифференцировать их с сепсисом.
Возможны стёртые и бессимптомные формы, которые фактически не диагностируют, но они могут представлять опасность как для самого больного, так и для окружающих как источник инфекции. Присоединение какого-либо заболевания, чаще ОРВИ, в этих случаях сопровождается обострением стафилококковой инфекции и возникновением иногда тяжёлых осложнений.
Наиболее частой локализацией стафилококковой инфекции бывает кожа и подкожная клетчатка (стафилодермия). При кожной стафилококковой инфекции быстро развивается воспалительный очаг с наклонностью к нагноению и реакцией регионарных лимфатических узлов по типу лимфаденита и лимфангита. У детей старшего возраста стафилококковые поражения кожи обычно имеют вид фолликулитов, пиодермии, фурункулов, карбункула, гидраденита. У новорождённых диагностируют везикулопустулёз. пузырчатку новорождённых, эксфолиативный дерматит Риттера. При поражении слизистых оболочек возникает клиническая картина гнойного конъюнктивита, ангины.
Причины стафилококковой инфекции
Стафилококки - грамположительные микроорганизмы шаровидной формы, располагающиеся обычно в виде гроздьев.
Род Staphylococcus включает три вида: золотистый (S. aureus), эпидермальный (S. epidermidis) и сапрофитический (S. saprophyticus). Каждый вид стафилококка подразделяют на самостоятельные биолого-экологические типы.
Патогенез стафилококковой инфекции
При сниженной резистентности организма к патогенному стафилококку под влиянием повреждающего действия его токсинов и ферментов возбудитель и его токсины проникают из очага инфекции в кровь. Наступает бактериемия, развивается интоксикация. При генерализованной стафилококковой инфекции могут поражаться различные органы и ткани (кожа, лёгкие, ЖКТ, костная система и др.) В результате генерализации возможно развитие септицемии, септикопиемии, особенно у новорождённых и детей первых месяцев жизни.
Симптомы стафилококковой инфекции
Стафилококковые ларингиты и ларинготрахеиты развиваются, как правило, у детей в возрасте от 1 года до 3 лет на фоне острых респираторных вирусных заболеваний.
Развитие болезни острое, с высокой температурой тела и быстрым появлением стеноза гортани. Морфологически при этом отмечают некротический или язвенно-некротический процесс в гортани и трахее.
Стафилококковый ларинготрахеит часто сопровождается обструктивным бронхитом и нередко пневмонией. Клиническое течение стафилококкового ларинго-трахеита практически не отличается от ларинготрахеитов, вызванных другой бактериальной флорой. Существенные различия есть только с дифтерийным крупом, которому свойственны медленное развитие, постепенная смена фаз, параллельное нарастание симптомов (осиплость голоса и афония, сухой, грубый кашель и постепенное нарастание стеноза).
Диагностика стафилококковой инфекции
Стафилококковую инфекцию диагностируют на основании обнаружения гнойных очагов воспаления. Решающее значение имеет обнаружение патогенного стафилококка в очаге поражения и особенно в крови. Для серологической диагностики используют РА с аутоштаммом и музейным штаммом стафилококка. Нарастание титра антител в динамике болезни, несомненно, указывает на ее стафилококковую природу.
Лечение стафилококковой инфекции
При лёгких формах локализованной стафилококковой инфекции обычно достаточно симптоматической терапии. При тяжёлых и среднетяжёлых формах применяют комплексную терапию: антибиотики и специфические противостафилококковые препараты (иммуноглобулин человека антистафилококковый, противостафилококковая плазма, анатоксин стафилококковый, бактериофаг стафилококковый, вакцина стафилококковая лечебная). По показаниям применяют хирургические методы лечения, неспецифическую дезинтоксицирующую терапию, витаминотерапию. Для предупреждения и лечения дисбактериозов используют бактерийные препараты (аципол, бифистим, бифидумбактерин, бификол сухой и др.), а также стимулирующую терапию, повышающую защитные механизмы организма (тактивин).
Профилактика стафилококковой инфекции
Основа профилактики стафилококковой инфекции - неуклонное соблюдение санитарного противоэпидемического режима (дезинфекция предметов обихода, правильная уборка помещений и др.), своевременное выявление и изоляция больных - источников инфекции. Особенно тщательно все профилактические и противоэпидемические мероприятия следует проводить в родовспомогательных учреждениях (использование комплектов разового белья, ношение персоналом масок и др.). Помимо выявления и изоляции заболевших (матери или ребёнка), необходимо выявлять носителей патогенных полирезистентных штаммов стафилококков среди ухаживающего персонала и отстранять носителей от работы, контролировать соблюдение персоналом санитарно-гигиенических правил ухода за ребёнком, хранения питательных смесей, асептического содержания индивидуальных сосок, посуды и других предметов ухода. Не реже 2 раз в год родильные дома закрывают для проведения дезинфекции и косметического ремонта.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Читайте также:

