Какой мазью лечить микроспорию
Обновлено: 23.04.2024
То, что обычно подразумевают под названием «стригущий» лишай, это грибковые заболевания кожи и волосистой части головы, вызванные особыми возбудителями — грибками Microsporum и Trichophyton. Отличие Микроспории от трихофитии в том, что она обычно передается человеку от больного животного, тогда как трихофития передается среди людей. Объединяет данные заболевания клиническая картина, которая представлена появлением шелушащихся очагов с обламыванием волос в области поражения. Из специфических осложнений можно выделить поражение внутренних органов при проникновении грибков в системный кровоток у ослабленных пациентов.
Трихофития – это антропонозное (что значит поражающее людей) грибковое заболевание, вызванное грибками Trichophyton violaceum и Trichophyton tonsurans. Заражение обычно происходит при непосредственном контакте с пораженными участками кожи больного человека, либо при использовании зараженных предметов обихода. Часто заболевание распространяется при несоблюдении санитарно-гигиенических правил в общественных местах (школах, садах, саунах, парикмахерских).
Микроспория – это зооантропонозное заболевание (поражает как животных, так и людей), которое вызывают грибки Microsporum canis и audouinii. В данном случае передача заболевания осуществляется при контакте с больными животными (лисицей, кроликом, кошкой, собакой, грызунами, овцами) или их шерстью. Пик заболеваемости отмечается в начале лета и середине осени. Заражение от человека к человеку регистрируется крайне редко. Распространенность заболевания выше среди детей и молодых женщин, пожилые люди болеют очень редко ввиду наличия специфических органических кислот в коже.
Предрасполагающими факторами для развития “стригущего” лишая являются различные хронические соматические заболевания – гломерулонефрит, красная волчанка, иммунодефицитные состояния, эндокринные патологии (в особенности сахарный диабет, недостаточность надпочечников), и многие другие. Непосредственными фактороми риска является работа, связанная с обработкой шерсти диких и домашних живтоных, контакт с уличными животными, проживание с больным человеком.
Симптомы заболевания при трихофитии зависят от формы поражения. Выделяют поверхностныю форму поражения и хроническую. При поверхностной форме поражения волосистой части головы или гладной кожи появляются мелкие или крупные очаги с неправильными контурами, покрытые мелкими чешуйками (при этом воспалительные явления практически не выражены). Характерный симптом – это обламывание волос в очагах поражения на уровне 1-2 мм над кожей. Внешне обломанные волосы выглядят как черные точки в глубине кожи, а окружающие сохранные волосы выгледят тусклуми и бледными.
Хроническая форма характеризуется образованием атрофических участков и обламыванием волос. Могут быть выражены отдельные бледные атрофические очаги поражения с обломанными на уровне кожи волосами («симптом черных точек»), может встречаться диффузное разрежение волос с невыраженными очагами атрофии, а также преобладание истонченных участков кожи по всей голове с единичными обломанными волосами.
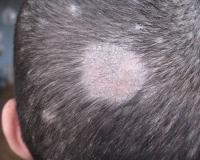
При микроспории появляются большие очаги шелушения размерами 3-5 см в области затылка или темени, а также мелкие дочерние элементы, а также обламывание волос (в отличие от трихофитии – на 5 мм над уровнем кожи).
Диагностикой и лечением грибковых поражений волосистой части кожи головы занимается врач дермато-венеролог.
Дифференциальную диагностику чаще всего проводят с себореей, розовым лишаем, псориазом.
Для диагностики важно выявить очаги поражения и использовать методики, позволяющие идентифицировать собственно возбудитель. Для этого применяют микроскопическое исследование полученного материала на грибы (соскоба с пораженного участка), которое затем повторяют несколько раз на фоне терапии. После этого возбудитель культивируют на питательных средах для того, чтобы определить его видовую принадлежность. Дополнительно проводят общий анализ крови и биохимическое исследование крови до начала терапии и после (противогрибковые препараты обладают выраженной токсичностью).
При трихофитии и микроспории используют такие схемы лечения: Гризеофульвин внутрь в 3 приема до получения второго отрицательного микроскопического исследования. После этого через день, а затем раз в 3 дня до полного выздоровления. Альтернативным препаратом служит Тербинафин или Итраконазол. Местно используют мази с Циклопироксом, Кетоконазолом или Бифоназолом. Волосы в очагах поражения сбривают каждые 5-7 дней. Лечение занимает в среднем 1,5 месяца. Прогноз в большинстве случаев благоприятный.
Микроспория у детей — это микотическая инфекция кожного покрова, волосистой части головы, ногтевых пластин, вызванная грибками рода Микроспорум. Заболевание проявляется округлыми макулезными элементами на коже, которые окружены папулами и пустулами. На голове формируются очаги обламывания волос, покрытые серебристыми чешуйками. Ногти под действием грибка крошатся и слоятся. Для диагностики микоза назначается осмотр под лампой Вуда, микроскопическое и культуральное исследование биоматериала. Лечение предполагает применение местных и системных антимикотиков. Для контактных детей устанавливают карантин на 30 суток.
МКБ-10
Общие сведения
Микроспория («стригущий лишай») принадлежит к типичным заболеваниям детского возраста, на ее долю приходится 80-99% грибковых поражений кожи, регистрируемых в педиатрической практике. Частота встречаемости болезни неуклонно растет: в России распространенность микоза за 20 лет возросла 3 раза и составляет 240 случаев на 100 тыс. детского населения. Патология имеет эпидемиологическую опасность, при ее выявлении вводится карантин. Чаще всего микоз регистрируется у детей в возрасте 3-7 лет, но в современной педиатрии нередки случаи микроспории у грудных младенцев.

Причины
Проявления микроспории развиваются при заражении детей грибками, относящимися к роду Microsporum, семейству Monillaceae, классу Deyteromycetes. Науке известно более 20 вариантов микотической инфекции, распространенность которых зависит от географической зоны. В зависимости от среды обитания все грибки подразделяются на 3 категории:
- Антропофильные. Сюда относят возбудителей, которые поражают преимущественно человека и редко вызывают инфекцию у млекопитающих. Чаще других встречаются виды Microsporum ferrugineum и Microsporum Audoin.
- Зоофильные. Эти грибки обычно вызывают микозы у животных, но высеваются и у людей. К данной категории принадлежит Microsporum canis — наиболее распространенный вид грибка на территории России.
- Геофильные. Такие микотические возбудители обитают в почве и крайне редко провоцируют заболевание у человека. Заражение ними более характерно для взрослых («болезнь садовников»).
В 85% заражение детей происходит после контакта с кошками, которые являются основными носителями микозов. У животного частицы грибкового возбудителя находятся на шерсти и усах. Преобладает прямой путь инфицирования, когда грибок попадает на кожу пациента в ходе непосредственного контакта с кошачьей шерстью. Реже бывает непрямой путь, когда ребенок прикасается к предметам, загрязненным частицами микроспор.
Носителями инфекции могут быть не только бродячие кошки, как принято считать в обществе, но и представители элитных пород, таких как «мейн-кун», «британская». Возможно заражение микроспорией как от больных животных, так и от бессимптомных резервуаров инфекции. Кроме того, ребенок может получить «стригущий лишай» после контактов с собаками, кроликами, обезьянами, реже — с зараженными детьми в инкубационном периоде или вовремя не помещенными на карантин.
Патогенез
Инкубационный период для микроспории составляет от 5-7 дней при зоофильном возбудителе, до 4 недель — при антропофильной инфекции. Микоз отличается сезонностью заболеваемости и имеет 2 пика. Первый приходится на май-июнь, когда дети отправляются на дачи, в деревни и летние лагеря, где контактируют с большим количеством животных. Второй пик наблюдается в августе-сентябре во время ежегодных профилактических осмотров перед школой.
Попадая на поверхность кожи, возбудитель начинает активно размножаться и быстро распространяется на неповрежденные участки тела. При расположении вблизи устьев волосяных фолликулов споры прорастают в глубину и вызывают повреждение волос. Мицелий разрушает структуру кутикулы и внедряется в толщу волоса между его чешуйками. Таким образом гриб полностью окружает волосяную луковицу, формируя своеобразный чехол.
Симптомы микроспории у детей
Клинические проявления грибкового заболевания у детей определяются локализацией процесса. При микроспории гладкой кожи родители замечают на теле ребенка розовые пятна округлой формы, которые имеют четкие края и размер до 2-3 см. Постепенно центр элемента светлеет и покрывается мелкими шелушениями. Края пятна немного приподнимаются над поверхностью кожи, там образуются мелкие узелки, гнойнички и корки. Поражение, как правило, локализуется на открытых зонах тела.
Микроспория волосистой части кожных покровов головы, вызванная зоофильными грибками, характеризуется несколькими большими очагами (более 3,0 см в диаметре). Вследствие грибкового поражения волосы обламываются на высоте 4-6 мм, из-за чего болезнь и получила неофициальное название «стригущий лишай». Кожа этих очагов слегка гиперемирована, покрыта серебристыми чешуйками, которые прочно связаны с эпидермисом. Вокруг основных элементов появляются мелкие отсевы.
При микроспории, вызванной антропофильным возбудителем, поражение локализуется в основном на границе волосистой части и гладкой кожи головы. Очаги отличаются тем, что обламывание волос происходит на уровне 6-8 мм и больше, а также остается небольшая часть неповрежденных волосков. Как и при других формах патологии, субъективные проявления отсутствуют. При развитии активной воспалительной реакции беспокоит сильный зуд, из-за которого ребенок постоянно чешет голову.
Ногтевые пластины при инфицировании микроспорами поражаются в крайне редких случаях. Они утолщаются и приобретают желтоватый оттенок, часто ломаются и крошатся. Характерно распространение микроспории от свободного края ногтя к его ложу, но иногда повреждение начинается в центре пластины. Нетипичная локализация инфекции зачастую возникает на фоне травм дистальных фаланг пальцев.
Осложнения
При нарушении иммунного статуса ребенка микроспория из простой формы может переходить к инфильтративную и нагноительную. Лечение этих разновидностей микоза длительное, а после терапии существует риск появления рубцов. Инфильтративный вариант заболевания проявляется интенсивным воспалением в очаге, что характеризуется отечностью и гиперемией кожного покрова, зудом и дискомфортом в пораженной зоне.
Наиболее тяжело у детей протекает нагноительная форма, при которой в толще кожи и подкожной клетчатки образуются глубокие абсцессы. При этом увеличиваются регионарные лимфатические узлы, возникает общий интоксикационный синдром. После вскрытия и заживления гнойников остаются шрамы. Если лечение микроспории головы проводилось несвоевременно, существует вероятность очагового облысения.
Диагностика
Заподозрить инфекцию педиатр может при физикальном обследовании, когда детально осматривает волосистую зону головы и всю поверхность тела. Учитывая широкую распространенность болезни в педиатрии, постановка предварительного диагноза не составляет труда. Чтобы подтвердить микроспорию, требующую помещения ребенка на карантин, назначаются инструментальные и лабораторные методы диагностики:
- Люминисцентное исследование. При осмотре головы ребенка с помощью лампы Вуда в очагах микроспории появляется изумрудно-зеленое свечение, которое является патогномоничным признаком патологии. При недавнем инфицировании симптом может отсутствовать, поэтому для подтверждения диагноза несколько волосков эпилируют и тщательно сканируют лампой их фолликулы.
- Микроскопия. Проводится специфическая реакция с гидроокисью калия, для которой используют чешуйки с пораженных участков кожи или обломки волос. Под микроскопом видны нити септицированного мицелия, множественные мелкие споры, которые располагаются хаотично, напоминая мозаику.
- Культуральный метод. Адекватное лечение и профилактика микозов невозможна без определения вида возбудителя, для чего выполняется посев на питательную среду Сабуро. Диагностически значимые грибковые колонии вырастают на 10-й день. Они покрыты беловатым нежным пушком, расположенным в виде лучей. Обратная сторона колонии имеет желтый цвет.
Лечение микроспории у детей
На время лечения пациента с микроспорией помещают на карантин, который проходит в микологическом стационаре или дома. Если у ребенка поражена только гладкая кожа, лечение ограничивается местными противогрибковыми препаратами. Рекомендованы фунгицидные мази и кремы прямого действия, которые уничтожают возбудителя и способствуют регрессу клинической симптоматики. При активном воспалении показаны комбинированные средства с кортикостероидами.
При поражении грибком волос на голове обязательно используется системная антимикотическая терапия. Детям, страдающим микроспорией, назначают современные противогрибковые антибиотики в форме суспензии, которая удобна в применении. Лечение длительное: до первого отрицательного результата соскоба на грибы проводят интенсивный курс, а затем переходят на поддерживающую терапию. Волосы в пораженных участках сбривают еженедельно, голову моют раз в 3-4 дня.
Прогноз
Для пациентов с нормальной работой иммунной системы микроспория не представляет опасности. Лечение заболевания происходит успешно при условии его своевременной диагностики. Менее оптимистичный прогноз для детей с иммунодефицитными состояниями, у которых наблюдаются осложненные формы микотической инфекции. В таком случае могут остаться рубцы или очаги алопеции на всю жизнь.
Профилактика
Микроспория относится к эпидемиологически значимым заболеваниям, поэтому при выявлении у детей микоза группа детского сада или класс школы отправляется на карантин. Длительность изоляции составляет 30 дней — максимальный период инкубации болезни. Если за это время ни у кого не проявились симптомы грибкового процесса, дети могут возвращаться к занятиям. Карантин — основной метод первичной профилактики микроспории.
Когда больной ребенок соблюдает карантин дома, есть риск заразить других членов семьи. Чтобы этого не произошло, необходимо соблюдать гигиенические требования. У ребенка должна быть отдельная расческа, его постельное и нательное белье стирается отдельно, тщательно проглаживается с паром. Если инфицирование микроспорией произошло антропофильным грибком, нужно ограничить личные контакты с родителями (объятия, поцелуи).
Важная роль в профилактике принадлежит осмотру домашних животных, которые часто выступают источником заражения. Если обнаружены признаки грибка, проводится полноценное антимикотическое лечение с привлечением ветеринаров. Для предупреждения развития «стригущего лишая» необходимо сокращать число бездомных животных и устанавливать за ними ветеринарный надзор.
1. Заболеваемость микроспорией: эпидемиологические аспекты, современные особенности течения/ С.Б. Антонова, М.А. Уфимцева// Педиатрия, №2. — 2016.
2. Современные особенности эпидемиологии микроспории и трихофитии у детей/ Е.И. Ерзина, О.Н. Позднякова// Медицинские и фармацевтические науки. — 2012. - №1.
3. Современные особенности эпидемиологии, клиники и лечения микроспории. Н.П. Малишевская, С.Н. Нестеров// Лечащий врач. — 2006. - №1.
Среди дерматофитий микроспория является самой распространенной и высококонтагиозной микотической инфекцией, исключение составляют микозы стоп. Мониторинг эпидемиологической ситуации по заболеваемости микроспорией, а также анализ историй болезни пациенто
Среди дерматофитий микроспория является самой распространенной и высококонтагиозной микотической инфекцией, исключение составляют микозы стоп.
Мониторинг эпидемиологической ситуации по заболеваемости микроспорией, а также анализ историй болезни пациентов, госпитализированных в кожно-венерологические учреждения Уральского региона, свидетельствуют об актуальности этой проблемы.
В 2002 и 2003 гг. в Российской Федерации регистрировались соответственно до 72 541 и 69 816 новых случаев микроспории, из которых бoльшая часть (примерно 79%) от всех случаев заболеваемости, приходилась на детское население. Однако в последние годы чаще стали выявляться случаи заболеваемости микроспорией среди взрослых, преимущественно у женщин.
Средний показатель заболеваемости микроспорией по России в 2002 и 2003 гг. колебался на уровне соответственно 50,8 и 49,0 случаев на 100 тыс. населения, тогда как заболеваемость среди детей оказалась в 4,8 раза выше (243,4 и 237,1 на 100 тыс. детского населения).
Уровень заболеваемости микроспорией в различных федеральных округах (ФО) России варьировал примерно от 40–42 случаев на 100 тыс. населения в Уральском ФО, где заболеваемость была минимальной, до 74,5–103,4 случаев на 100 тыс. населения — по Дальневосточному ФО (максимальные показатели по сравнению с другими округами РФ).
Заболеваемость микроспорией по ФО России представлена на рисунке.
В Свердловской области в течение 1999–2003 гг. ежегодно регистрировалось от 1718 до 2181 больных микроспорией, большую часть из них составляли дети (более 78%). Общий показатель заболеваемости микроспорией варьировал от 38,4 (1999 г.) до 49,6 (2001 г.) и в 2003 г. составил 44,9 случаев на 100 тыс. населения.
На фоне резкого ухудшения социально-экономических условий, неблагоприятной санитарно-эпидемиологической и экологической ситуации, снижения общей иммунологической реактивности организма [8] стали чаще регистрироваться атипичные и резистентные к терапии формы микроспории.
Так, значительное увеличение заболеваемости микроспорией и преобладание тяжелых форм заболевания отмечены у населения, проживающего на территориях радионуклидного загрязнения в условиях длительного воздействия малых доз радиации [11]. Значительно возросла (по сравнению с предыдущими 20 годами) частота глубоких и диссеминированных многоочаговых форм микроспории [13].
Нередки и случаи микроспории у новорожденных — чаще с поражением гладкой кожи лица, а также туловища и конечностей. Эти формы обычно не диагностируются, так как протекают атипично, часто под «маской» стрептодермии [12]. Описаны случаи поражения ногтей (онихомикоза), обусловленного пушистым микроспорумом [14].
В качестве этиологического агента микроспории в большинстве случаев (91,0%) является Microsporum canis (M. canis) [16].
Современные клинические особенности течения микроспории, а также увеличение числа случаев, резистентных к терапии, вынуждают клиницистов отрабатывать новые методы лечения больных, включающие не только применение системных антимикотиков в комбинации с традиционной наружной терапией, но и препараты, воздействующие на иммунные и метаболические механизмы во взаимодействии организма с возбудителем. Так, в литературе описан опыт эффективного лечения резистентных случаев микроспории у детей противогрибковыми препаратами системного действия в сочетании с пробиотиком споробактерином, обладающим антимикотической и антибактериальной активностью, а также иммуномодулирующими и ферментативными свойствами [9].
В ранее опубликованных работах Уральского научно-исследовательского института дерматовенерологии и иммунопатологии (УрНИИДВиИ) указывается на необходимость (при назначении системной противогрибковой терапии у детей) проведения превентивной санации глистно-протозойной инвазии, что увеличивает биодоступность антимикотика, снижает частоту побочных явлений и позволяет значительно сократить длительность лечения [2].
В последние годы в широкой клинической практике дерматовенерологи стали испытывать при лечении больных микроспорией определенные трудности, обусловленные не только появлением резистентных к терапии случаев заболевания, но и отсутствием гризеофульвина — противогрибкового антибиотика, традиционно и эффективно используемого ранее для лечения микроспории.
В связи с этим возникает необходимость в оценке клинической эффективности применяющихся для лечения микроспории альтернативных препаратов, принадлежащих к группе синтетических антимикотиков системного действия нового поколения.
В литературе представлены результаты лечения больных микроспорией орунгалом [6, 11], дифлюканом [5]. Опубликованы данные о клинической эффективности лечения микроспории у детей и взрослых препаратами тербинафина [3, 4, 7, 10, 16]. Так, В. Г. Воронина, Н. Г. Лендерман, Н. М. Карпова [3] отметили высокую эффективность экзифина (тербинафин), назначавшегося в стандартных дозах при лечении детей с микроспорией с поражением длинных, пушковых волос и гладкой кожи, при относительно коротких сроках излечения, хорошей переносимости и отсутствии побочного действия. Однако опыт, накопленный в Центральном научно-исследователь-ском кожно-венерологическом институте (ЦНИКВИ) [10], свидетельствует о том, что в ряде случаев рекомендуемые для лечения микроспории дозы тербинафина (ламизил) оказываются недостаточно эффективными, и авторы предлагают для достижения максимального терапевтического эффекта увеличивать их на 50%.
В связи с актуальностью проблемы лечения больных микроспорией, обусловленной вышеперечисленными факторами, в УрНИИДВиИ в 2005 г. была проведена апробация клинической эффективности и переносимости системного антимикотика экзифина в терапии микроспории у детей.
Экзифин (тербинафина гидрохлорид) — синтетический противогрибковый препарат из группы аллиламинов. Он представлен в двух лекарственных формах: для системного действия (таблетки по 250 мг) и для наружного использования (1% крем).
Экзифин обладает фунгистатическим и фунгицидным действием. Механизм противогрибкового действия экзифина заключается в подавлении синтеза эргостерола, составляющего мембрану грибов, за счет действия на фермент сквален-эпоксидазу, контролирующую образование одного из предшественников эргостерола. В результате происходит угнетение формирования мембраны гриба, что создает фунгистатический эффект. Накопление в больших количествах сквалена приводит к разрушению мембраны гриба, что обусловливает фунгицидное действие экзифина. Выраженная липофильность тербинафина создает условия для его депонирования в липидных структурах кожи, ее дериватах и медленного выведения из них. Кератофильность обусловливает его длительное накопление в концентрациях, достаточных для подавления роста гриба.
В группу наблюдения вошли 56 детей с микроспорией в возрасте от 4 до 13 лет, из них девочек — 24, мальчиков — 32. У 14 детей наблюдалось многоочаговое поражение гладкой кожи, у 24 — изолированное поражение волосистой части головы; у 18 — сочетанное поражение гладкой кожи и волосистой части головы.
Критерии включения: соматически здоровые дети, поражение волосистой части головы, множественные поражения гладкой кожи (три и более очагов), поражение бровей и ресниц, вовлечение в процесс пушковых волос, возбудитель M. canis, нормальные показатели биохимической гепатограммы.
Критерии исключения: дети младше 2 лет, сопутствующая глистно-протозойная инвазия, эндокринная патология, наличие очагов хронической инфекции (хронический тонзиллит, хронический пиелонефрит и др.), дети, длительно и часто болеющие.
Во всех случаях в качестве этиологического агента был идентифицирован M. canis.
Терапевтическая программа лечения указанной группы детей с микроспорией включала системную терапию, наружное лечение и традиционный уход за кожей в очагах поражения.
Системная терапия экзифином проводилась в стандартных суточных дозах (при массе тела до 20 кг — 62,5 мг, 20–40 кг — 125 мг, более 40 кг — 250 мг). Режим применения — однократный прием суточной дозы утром после завтрака. Необходимым условием являлся контроль медицинским персоналом приема больными препарата.
Наружная терапия заключалась в смазывании очагов 2% настойкой йода ежедневно утром, проводились аппликации 1% кремом экзифин ежедневно вечером и аппликации 2% салициловой мазью 2 раза в неделю (за 2 ч до мытья головы). Гигиенический уход за кожей включал мытье головы мылом 2 раза в неделю, еженедельное бритье волос, ручную эпиляцию пинцетом пораженных волос.
Критерии излечения: клиническое выздоровление, отсутствие люминесцентного свечения и отрицательный результат трех контрольных микроскопических и бактериологических исследований. Контроль этиологического излечения (сроки и периодичность) проводили в соответствии с Методическими указаниями Минздрава России № 200/180 от 2001 г. [2].
Сроки наблюдения больных после завершения курса терапии экзифином: при поражении гладкой кожи без вовлечения пушковых волос — 1 мес; при поражении пушковых волос, волосистой части головы, бровей, ресниц — 2,5 мес. Результаты лечения представлены в таблице.
Таким образом, лечение экзифином — противогрибковым препаратом системного действия — в комплексе с наружной терапией соматически здоровых детей с типичными клиническими формами микроспории гладкой кожи и волосистой части головы в стандартных дозах обеспечивает клинико-этиологическое излечение в 92,9% случаев; препарат отличается хорошей клинической переносимостью.
По вопросам литературы обращайтесь в редакцию.
Н. П. Малишевская, доктор медицинских наук, профессор
С. Н. Нестеров
Уральский НИИ дерматовенерологии и иммунопатологии, Екатеринбург
Кожа человека подвержена большому количеству возможных заболеваний. Они различаются как по степени опасности для организма, так и по способу заражения. Микроспория, или стригущий лишай, относится относительно безопасным, однако очень распространенным заболеваниям, которое может лишить человека нормального образа жизни на несколько недель.
Что это такое?
Стригущий лишай (микроспория) — заразное кожное заболевание, которое вызывают паразитические грибки Microsporum canis и Trichophyton tonsurans.
Поражаются кожа, волосы, иногда ногти. Среди детей — это самое распространенное грибковое заболевание.
Поражению грибком способствуют мелкие повреждения кожи, нарушения иммунитета. Заболевание передается при непосредственном контакте с больным животным (как правило, кошкой или собакой) или человеком, а также через предметы домашнего обихода, содержащие споры грибка.
Дети заражаются при попадании на кожу пораженных волос, чешуек кожи от больных людей или животных, преимущественно бродячих. Заражение от человека возможно как при непосредственном контакте с ним, так и при пользовании его вещами (расческой, головным убором, полотенцем и другими).
Распространение патологического процесса по коже при появлении одиночного очага может вызвать мытье мочалкой, губкой.
Причины
Существует несколько видов грибов, которые могут вызвать стригущий лишай. В первую очередь стоит отметить грибы рода Microsporum. В него входят три вида, которые вызывают заболевание:
- Microsporum audouinii;
- Microsporum ferrugineum;
- Microsporum canis.
М. audouinii и М. ferrugineum относятся к типу антропонозных заболеваний, т.е. распространяющихся от человека к человеку. М. audouinii наиболее распространен в странах Северной и Южной Америки и в России встречается редко. М. canis – самый распространенный возбудитель грибка. Он относится к зооантропонозным возбудителям, и передается от животного к человеку и от человека к человеку.
Другим возбудителем микроспории является Trichophyton tonsurans. Данный вид грибка получил широкое распространение в Латинской Америке, в особенности в Бразилии, Мексике и некоторых регионах Африки. Он относится к типу антропонозных, и наиболее эффективно распространяется среди спортсменов занимающихся различными видами борьбы. Часто наблюдается внутрисемейное распространение заболевания.
Риск развития стригущего лишая зависит от возраста, расовой принадлежности, гигиенических навыков, плотности населения, санитарных условий, климатических и географических условий, рода занятий и множества других факторов, так или иначе влияющих на здоровье кожных покровов.
Механизм развития
С момента попадания грибка на кожу, волосы, ногти человека до появления первых признаков болезни обычно проходит от 5 дней до 6 недель. На коже возникают округлые и овальные воспалительные пятна (или одно пятно), покрытые чешуйками и корочками. Обычно больных ничего не беспокоит, кроме легкого зуда.
При поражении волосистой части головы образуется крупный, округлой формы очаг облысения, в котором все волосы обломаны на уровне 4-8 мм и как бы подстрижены лишаем, в связи с чем заболевание и получило свое название «стригущий лишай». Вокруг него появляются мелкие очаги, иногда многочисленные.
Иногда у людей с ослабленным иммунитетом и при отсутствии лечения заболевание может осложниться. При этом может повыситься температура, увеличиться лимфатические узлы, высыпания нагнаиваются.
Симптомы
Стригущий лишай может поражать разные части тела. Соответственно, симптомы также будут отличаться в зависимости от расположения пораженного участка.
Лишай кожи головы
Характерен для маленьких детей, но может наблюдаться и у взрослых людей. Широко распространен в городских условиях, так как теснота создает благоприятные условия для его распространения.
Сыпь располагается преимущественно на макушке головы, в теменной и височных областях. Пораженный участок от 2 до 5 см. округлой или овальной формы. Пораженный участок имеет ярко выраженные границы. На периферии могут образовываться мелкие очаги размером от 0,5 до 1,5 мм.
Название “стригущий лишай” сформировалось благодаря тому, что при воздействии грибка на стержень волоса, он обламывается на высоте 4 - 6 мм. Обломанный волос имеет тусклый цвет и покрыт серо-белым чехликом – спорами грибка.
Кожа на месте поражения также покрыта серебристыми чешуйками.
У мужчин лишай может появляться и в области бороды. В большинстве случаев заражение происходит из-за контакта с больным животным. Лишай представлен красными пятнами и гноящимися шишками. Может наблюдаться опухание гланд и выпадение волос. Сопровождается сильным зудом.
Лишай гладкой кожи
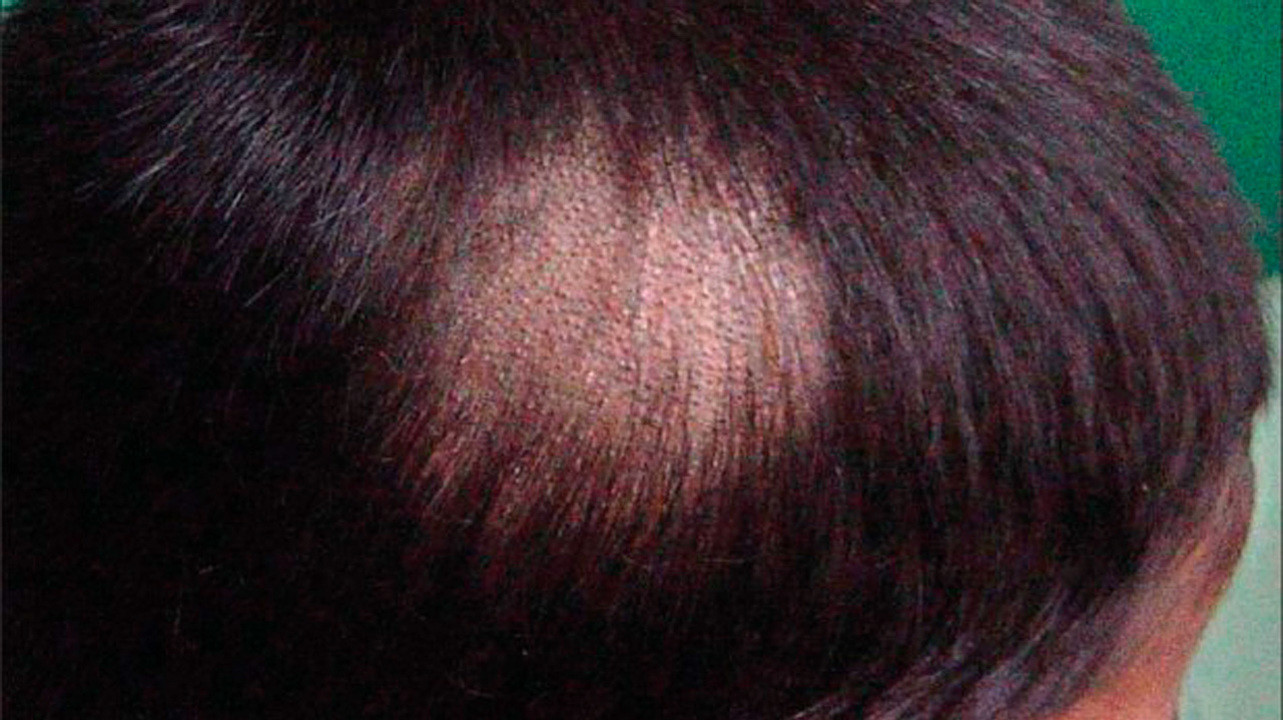
Представлен сильно зудящими пятнами с четкими границами, которые по мере увеличения площади образуют валик, состоящего из пузырьков, корочек и узелков. Участок пораженной кожи в центре начинает сильно шелушиться и приобретает бледный оттенок. В результате пораженный участок представлен своеобразным кольцом. Кольца могут быть приподняты над поверхностью кожи и сливаться друг другом.

Стригущий лишай на коже ребенка. Источник: Indian journal of dermatology / Open-i (Attribution 2.0 Generic) (CC BY 2.0)
Отдельно выделяют лишай кожи стопы (спортивная стопа/стопа спортсмена). На коже образуются красноватые пятна, которые могут сильно чесаться и трескаться, вызывают болевые ощущения. Симптомы наиболее выражены между пальцев. Отмечается сильный и неприятный запах от стоп.
Опоясывающий лишай (инфекция паха)
Чаще всего встречается у молодых мужчин. Пятна возникают в паховой области и верхней внутренней части бедра. Лишай не поражает половой член и мошонку.
Помимо пятен пациент испытывает жжение и зуд на пораженных участках. Неприятные ощущения сопровождаются чешуйчатой и шелушащейся кожей. Симптомы усиливаются при быстрой ходьбе, беге и ношении тесной одежды.
Грибок ногтевого ложа (онихомикоз)
К симптомам данной патологии относят:
- Деформацию ногтей, их утолщение или истончение;
- Расслоение, разрушение и крошение ногтя;
- Изменение цвета ногтя на белый, желтый, коричневый, зеленый.
У взрослого человека симптомы стригущего лишая могут не проявляться. Это говорит об эффективной работе иммунной системы. Однако при этом он может быть переносчиком заболевания. У детей до 15 лет вероятность проявления симптомов крайне высока.
Пути заражения и факторы риска
Выделяют два принципиальных типа распространения лишая:
- Антропонозные – передача от человека к человеку при контакте с кожей или волосами;
- Зоонозные – передача от больного животного к человеку. В городских условиях - преимущественно от кошек.
Заражение происходит при прикосновении к животному, страдающему стригущим лишаем. Стригущий лишай может распространяться при игре или уходе за собаками и кошками. К симптомам заболевания у животных относят облысевшие участки на носу, ушах и лапах.
Заболевание довольно часто встречается у домашнего скота, но может наблюдаться и у диких животных, таких как обезьяны, черно-бурые лисицы, грызуны и даже птицы и слоны.
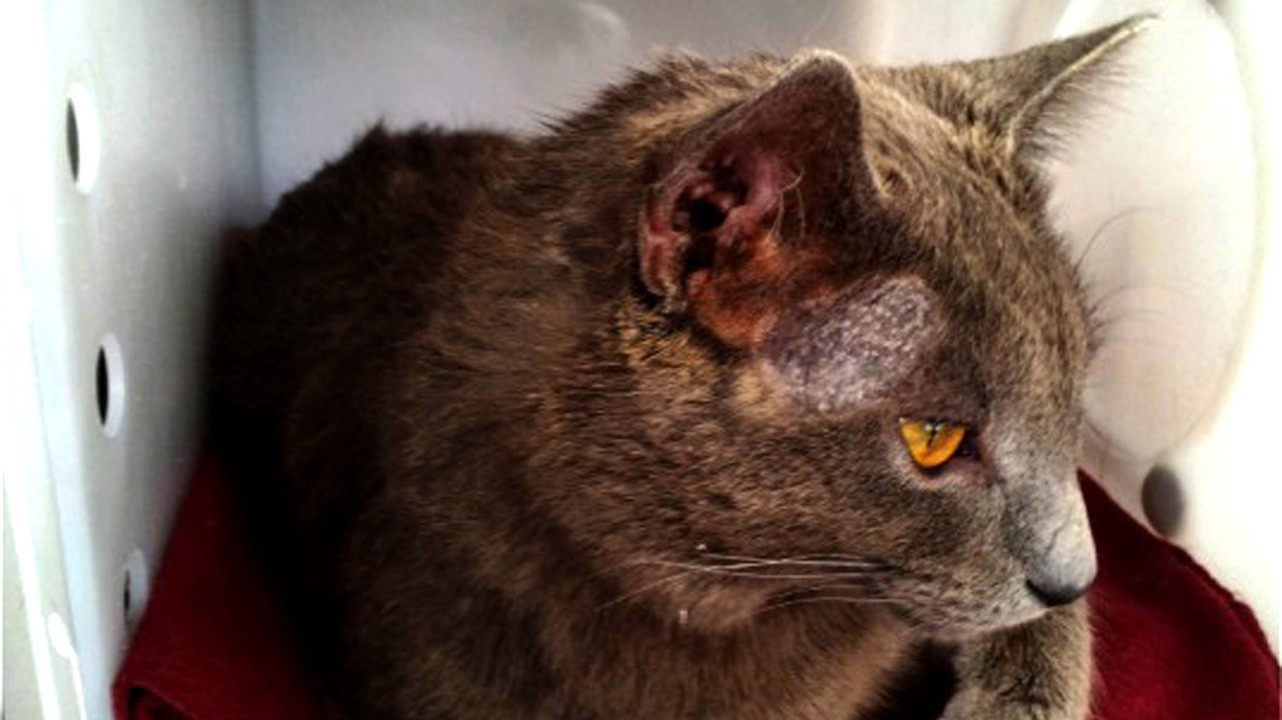
Стригущий лишай у кошки. Источник: Journal of feline medicine and surgery / Open-i (Attribution-NonCommercial 3.0 Unported) (CC BY-NC 3.0)
Существует и третий тип, объединяющий два других способа распространения – от объекта к человеку. Стригущий лишай может распространяться при контакте с предметами или поверхностями, к которым недавно прикасался инфицированный человек или животное, например, одеждой, полотенцами, постельным бельем, расческами и щетками.
Наиболее эффективная передача происходит во влажной среде: общественных банях, бассейнах, раздевалках. В редких случаях, стригущий лишай может передаваться людям при контакте с инфицированной почвой. Заражение, скорее всего, произойдет только при длительном контакте с с почвой, в которой очень много спор грибка.
Важно! Заболевание носит сезонный характер. Максимальное количество заражений приходится с конца июля по октябрь. Это связано с приплодом у кошек и более частым контактом детей с бродячими животными.
На основе принципов распространения заболевания был составлен список факторов провоцирующих его развитие:
- Возраст до 15 лет;
- Ослабленная иммунная система;
- Прием лекарственных препаратов, влияющих на работу иммунной системы;
- Нахождение в теплой и влажной окружающей среде;
- Контакт или близкое нахождение с инфицированными людьми и животными;
- Общее пользование предметов с больным человеком или животным;
- Занятие спортом, подразумевающее близкий контакт (борьба);
- Ношение тесной, слабо проветриваемой одежды.
Диагностика и лечение
Диагноз стригущего лишая устанавливается дерматологом при осмотре. Для его подтверждения врач может воспользоваться специальной люминесцентной лампой (лампа Вуда) – в ее лучах пораженные грибком участки дают зеленое свечение, а также взять несколько кусочков кожи для изучения под микроскопом.
Современные средства полностью излечивают стригущий лишай. При наличии единичного очага на коже применяется местное лечение – 5-10% серно-салициловая или серно-дегтярная мазь, 2—5% спиртовой раствор йода. При множественных поражениях кожи и волосистой части головы может быть назначен курс противогрибкового препарата.
Ребенок может вернуться в коллектив школы или детского сада сразу после исчезновения признаков заболевания и получения трех отрицательных результатов обследования на грибок.
Для профилактики заболевания необходимо избегать общения с бродячими животными, а домашних кошек и собак регулярно осматривать у ветеринара. Заболевшим людям необходимо строго соблюдать правила личной гигиены.
Осложнения
Грибковым инфекция наиболее подвержены только верхние слои кожи. Поэтому риск развития других заболеваний из-за лишая крайне мал. Однако отсутствие лечения провоцирует распространение заболевания на другие участки кожи и усиление зуда.
Пораженный участок кожи более подвержен инфекционным заболеваниям. Риск инфекционного заражения увеличивается при наличии на пораженном участке различных ран и порезов.
Лечение лишая может стать более тяжелым при наличии у пациента в анамнезе заболеваний, нарушающих иммунную функцию организма. Например, вирус иммунодефицита человека (ВИЧ).
Следует помнить о социальном аспекте подобного заболевания. Люди с внешне выраженными заболеваниями могут чувствовать неуверенность в себе и депрессию.
Профилактика
Сложно подобрать конкретные профилактические меры для предотвращения лишая. Грибки, вызывающие это заболевание, широко распространены, а больной человек может быть заразным еще до того, как проявятся первые симптомы.
Чтобы не заболеть стоит следовать ряду правил:
- Соблюдать чистоту тела. Прием душа после интенсивных занятий спортом или в жаркую погоду при повышенном потоотделении. Не ходить босиком по грязному полу;
- Носить чистую, свободную и подходящую для местного климата одежду;
- Избегать лишнего контакта с бродячими или дикими животными если их здоровью ничего не угрожает;
- Строго следить за предметами личной гигиены, гардероба. Не позволяйте одалживать свои и избегайте пользоваться чужими расческами, полотенцами, тапочками или спортивной одеждой.
Помимо правил гигиены следует внимательно отнестись к здоровью своих домашних животных и регулярно посещать с ними ветеринара.
Важную роль в профилактике играет информирование окружающих, особенно детей, об особенностях заболевания, способах его распространения и предотвращения.
Заключение
Стригущий лишай не самое опасное заболевание, однако оно крайне заразное и способно принести сильный дискомфорт в повседневную жизнь. При должном лечении оно быстро проходит, но так же быстро возвращается если не соблюдать правила личной гигиены.
Для цитирования: Баткаев Э.А., Исаева Т.И. Препарат тербинафина Бинафин в лечении микроспории. РМЖ. 2013;8:408.
Микроспория является наиболее распространенной дерматофитией, поражающей преимущественно детей. Это обусловлено как особенностями их кожного покрова (недостаточная плотность и компактность кератина эпидермиса и волос, непрочные связи между клетками эпидермиса, несовершенство защитной функции водно-липидной мантии за счет сдвига pH в нейтральную сторону), так и высокой вирулентностью возбудителя в нейтральной среде.
Основным возбудителем заболевания является зоофильный патогенный гриб – Microsporum canis (M. canis), носителями возбудителя и основными источниками заражения служат кошки (особенно котята), собаки [3, 8].
Лечение микроспории основано на принципах индивидуального, дифференцированного подхода к больным и должно быть комбинированным, т.е. рационально сочетать средства наружной терапии и системные антимикотические препараты, которые используются при поражении пушковых и тем более – длинных волос [2].
Системные антимикотики, к которым относятся препараты, содержащие тербинафин, оказывают выраженное противогрибковое действие.
Вместе с тем наличие на фармакологическом рынке страны многочисленного количества препаратов этой группы требует подтверждения их эффективности при лечении микозов и микроспории в частности.
Целью исследования являлось изучение эффективности и безопасности тербинафина (Бинафин, фармацевтическая компания «Шрея») в лекарственных формах таблетки (0,25 г) и 1% крем в терапии микроспории.
Материалы и методы:
1. Больные микроспорией гладкой кожи и волосистой части головы (n=67).
2. Дерматологический осмотр.
3. Общие клинические анализы.
4. Осмотр под лампой Вуда.
5. Микроскопическое исследование на грибы.
6. Культуральное исследование на грибы.
Среди наблюдаемых больных (n=67) были: 28 – с микроспорией гладкой кожи (с поражением пушковых волос и/или множественными очагами), 39 – с микроспорией волосистой части головы, из них 16 пациентов с микроспорией волосистой части головы и гладкой кожи. Помимо места локализации патологического процесса учитывали возраст больных, общее соматическое состояние и наличие сопутствующих заболеваний (табл. 1).
Были применены следующие схемы системной терапии микроспории Бинафином: пациентам с массой тела до 20 кг препарат назначался по 62,5 мг/сут.; от 20 до 40 кг – 125 мг/сут., выше 40 кг – 250 мг/сут.
Наружная терапия заключалась в смазывании очагов 2% настойкой йода ежедневно утром, аппликациях 1% крема Бинафина 2% салициловой мази 2 раза в нед. (за 2 ч до мытья головы). Гигиенический уход за кожей включал мытье головы мылом 2 раза в нед., еженедельное бритье волос (у детей), ручную эпиляцию пинцетом пораженных волос.
При оценке качества лечения антимикотическими препаратами учитывали: клиническое выздоровление, отсутствие люминесцентного свечения и отрицательные результаты микроскопических и бактериологических исследований. Контроль этиологического излечения (сроки и периодичность) проводился в соответствии с Методическими указаниями Минздрава России №2001/180 от 2001 г. и Клиническими рекомендациями [Дерматовенерология / Под ред. А.А. Кубановой. – М., 2007].
Результаты. У пациентов с микроспорией гладкой кожи (с поражением пушковых волос и/или множественными очагами) наблюдалась излеченность клиническая на 49,8 день и этиологическая – на 56,2 день; при микроспории волосистой части головы клиническое выздоровление наступало на 69,8 день, этиологическое – на 76,3 день лечения (средние показатели).
У больных, получавших под нашим наблюдением лечение тербинафином (ламизил) (описано нами ранее), имевших проявления микроспории на гладкой коже (с поражением пушковых волос и/или множественными очагами), клиническое выздоровление отмечалось в сроки на 43,7 день, этиологическое выздоровление – на 51,2 день лечения (средние показатели). У пациентов с микроспорией волосистой части головы клиническое выздоровление наблюдалось в сроки на 63,2 день, этиологическое – на 71,8 день лечения (средние показатели). Как видно, сроки этиологической излеченности микроспории при системной терапии препаратами Бинафина и ламизила существенно не отличаются.
Препараты хорошо переносились пациентами. Побочные эффекты были представлены диспепсическими явлениями – тошнотой, незначительной болезненностью и ощущением переполнения в желудке, потерей аппетита. Такие жалобы предъявили по 1 (2%) пациенту из группы с микроспорией гладкой кожи (с поражением пушковых волос и/или множественными очагами) и 2 (4%) пациента из группы больных микроспорией волосистой части головы, принимавших Бинафин. Аллергических реакций отмечено не было. Отклонений от биологических показателей крови не наблюдалось во всех группах.
Выводы. Применение Бинафина в сочетании с рациональной местной терапией обеспечило 100% клиническое и микологическое выздоровление у всех наблюдаемых пациентов с микроспорией гладкой кожи (с поражением пушковых волос и/или множественными очагами) и волосистой части головы, независимо от возраста и пола. При этом сроки лечения пациентов с обеими формами микроспории (по показателям этиологического излечения) существенно не отличались при использовании Бинафина (8,0 до 10,9 нед.) и ламизила (7,3 до 10,3 нед.). Наличие легких побочных эффектов (диспепсия) лишь в 2–4% случаев при лечении тербинафинами свидетельствует о хорошей переносимости терапии большинством больных.
Литература
1. Абидова З.М., Нурматов У.В., Туляганов А.Р. VIII Всероссийский съезд дерматовенерологов: Тезисы научных работ. Ч 1. // Дерматология. – М, 2001. С.154–155.
2. Будумян Т.И., Степанова Ж.В., Панова Е.О., Потекаев Н.Н. Терапия и профилактика зооантропонозной микроспории: Метод. указания. – Екатеринбург, 2001.
3. Дерматовенерология: национальное руководство / Под ред. Ю.К.Скрипкина, Ю.С. Бутова. – М., 2011.
4. Квитко Б.И. Микроспория волосистой части головы у ребенка 3-недельного возраста // Вестн. дерматол. и венерол. 1960. № 8. С. 73.
5. Кубанова А.А., Потекаев Н.С., Потекаев Н.Н. Руководство по практической микологии. – М.: ФИД «Деловой экспресс», 2001. С. 92–104.
6. Мохаммад Юсуф. Клинико-эпидемиологические особенности микроспории в современных условиях и разработка лечения новыми медикаментозными средствами: автореф. дисс. канд. мед. наук. – М., 1996. С. 18.
7. Овсянникова Е.В., Потекаев Н.Н.: тезисы научных работ VIII Всероссийского съезда дерматовенерологов. – М., 2001. 50 с.
8. Справочник миколога / Под ред. Баткаева Э.А. – М.: РМАПО, 2008.
9. Степанова Ж.В., Ливанова Н.К. Зоонозная микроспория у 10-дневной девочки // Вестн. дерматол. и венерол. 1971. № 5. С. 84–85.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Читайте также:

