Какими мазями лечить свищ прямой кишки
Обновлено: 19.04.2024
Свищ прямой кишки - причины, признаки, лечение
Свищи прямой кишки находятся в тесной взаимосвязи с параректальными абсцессами. Свищевой ход, соединяющий первичное(-ые) отверстие(-я) с одним или несколькими вторичными, становится симптомным после спонтанного или хирургического вскрытия параректального абсцесса. Значительное число больных не могут вспомнить эпизод образования абсцесса.
Примерно в 50% случаев воспалительный процесс приводит к облитерации свищевого хода после вскрытия абсцесса (первый эпизод). Слепо заканчивающиеся затеки ухудшают ситуацию и становятся источником рецидива.
Ход свища может варьировать в значительной степени, однако имеются закономерности (правило Гудзала):
• Свищ открывается кпереди от поперечной линии на расстоянии прямой радиальный ход от зубчатой линии.
• Свищ открывается кзади от поперечной линии => изогнутый ход свища, направление к задней срединной линии.
• Свищ открывается кпереди от поперечной линии на расстоянии >3см от края ануса => изогнутый ход свища, направление к задней срединной линии.
а) Эпидемиология. Популяционные эпидемиологические данные ограничены. В одном исследовании, проведенном в Швеции, распространенность заболевания оценена как 6-12% на 100000 населения.
б) Симптомы свища прямой кишки:
• Циклическая симптоматика: абсцесс с усиливающейся болью => вскрытие спонтанное/хирургическое с отхождением гноя => стихание симптомов с закрытием кожи («заживление») => обострение дремлющей инфекции => абсцесс.
• Постоянные симптомы: отделяемое, мокнутение, зуд.
в) Дифференциальный диагноз:
• Криптогландулярное происхождение: подавляющее число свищей.
• Некриптогландулярное происхождение: болезнь Крона, несостоятельность анастомоза (НПР, ИРА), состояние после операций/травмы аноректальной области, мест-нораспространенные опухоли, туберкулез, актиномикоз, хроническая форма венерического лимфогранулематоза, гнойный гидраденит.
• Врожденный свищ.
г) Патоморфология свища прямой кишки
По локализации в параректальных пространствах:
• Перианальный/подкожный свищ.
• Межсфинктерный свищ (45-60% всех свищей): через дистальную часть внутреннего сфинктера => межсфинктерное пространство => наружное отверстие.
• Транссфинктерный свищ (25-30%): через внутренний и наружный сфинктеры.
• Супрасфинктерный свищ (<3%): начинается в межсфинктерном пространстве и проходит выше и вокруг комплекса наружного сфинктера.
• Экстрасфинктерный свищ ( <3%): стенка кишки выше зубчатой линии =>вокруг обоих сфинктеров; чаще возникает после травм, при болезни Крона, воспалительных процессах в полости таза.
• Ишиоанальный (подковообразный) свищ (20-35%): первичное отверстие наиболее часто располагается по задней срединной линии => глубокое позадианаль-ное пространство, затем ишиоректальные пространства с обеих сторон, возможно образование множественных вторичных отверстий.
д) Обследование при свище прямой кишки
- Необходимый минимальный стандарт:
а) Анамнез: характеристика симптомов, стула, предшествующая инконтиненция, симптомы соответствующие болезни Крона (боль в животе, диарея, кровотечение), ранее перенесенные абдоминальные/тазовые/аноректальные операции?
б) Клиническое обследование:
• Наружный осмотр: выявление наружного отверстия, возможно ограниченное зондирование, однако точное определение направления свищевого хода необязательно в предоперационном периоде.
• Аноскопия/проктоскопия: исключение опухоли, геморроя, проктита и т.д.
в) Полное/частичное обследование толстой кишки в соответствии с руководствами по скринингу.
- Дополнительные исследования (необязательные). Методы лучевой диагностики: только при рецидивном или сложном свище - обычная фистулография, МРТ фистулография, эндоректальная ультрасонография с введением перекиси водорода.
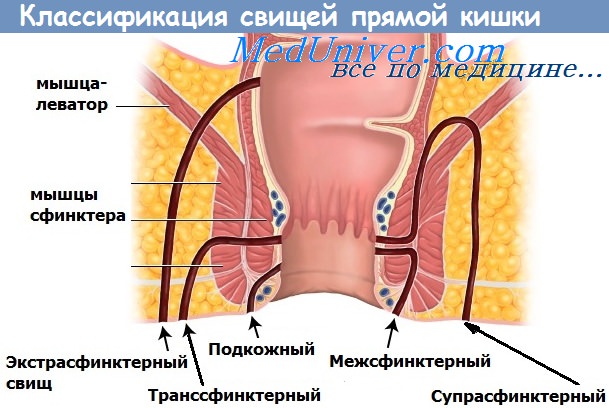
е) Классификация
• Классификация по Парксу => возможны комбинации:
- Интрасфинктерный свищ
- Транссфинктерный свищ
- Супрасфинктерный свищ
- Экстрасфинктерный свищ
• Сложный свищ или простой свищ (например, подковообразный, разветвленный, множественные вторичные отверстия и т.д.).
ж) Лечение свища прямой кишки без операции:
• Бессимптомный свищ.
з) Операция при свище прямой кишки
Показания:
• Любой симптомный свищ.

Хирургический подход:
В целом: интраоперационная ревизия, введение серебряного зонда, введение перикиси водорода/краски и т.д.
• Выбор оптимального метода с учетом локализации и степени вовлечения сфинктера: рассечение/иссечение свища: при вовлечении сфинктера < 10-20%.
• Проведение лигатуры: дренирующая или пересекающая лигатура - сложный или рецидивный свищ.
• Пластика низведенным лоскутом стенки прямой кишки с/без иссечения свища.
• Пломбирование свищевого хода (фибриновый клей, коллагеновая пломба): длинный узкий ход без активного нагноения.
• Изменение хода и направления свища.
• Наружная пластика кожным лоскутом.
и) Результаты лечения свища прямой кишки:
• Рецидив свища: > 10-30% при любом методе => нет наилучшего решения.
• Риск инконтиненции: 0-15% (стул), 0-25% (газы); в отдельных сериях наблюдений результаты еще хуже!
Иссечение свища прямой кишки
к) Наблюдение и дальнейшее лечение. Повторный осмотр каждые 2-4 недели для амбулаторного лечения:
• Открытая рана: периодический контроль до достижения заживления вторичным натяжением.
• Дренирующая лигатура: за исключением случаев длительного применения (например, при болезни Крона), вопрос удаления может быть рассмотрен через 3-4 недели, если воспаление стихло, а объем отделяемого - уменьшился.
• Пересекающая лигатура: затягивание каждые 3-4 недели до полного пересечения.
• Коллагеновая пломба: контроль каждые 3-4 недели до прекращения поступления отделяемого из отверстия свища.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое хронический парапроктит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьяна Александра Георгиевича, проктолога со стажем в 31 год.
Над статьей доктора Хитарьяна Александра Георгиевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Хронический парапроктит (свищ прямой кишки, анальная фистула) — это длительно существующий воспалительный процесс, представленный свищевым ходом, идущим в параректальной клетчатке, открывающимся в просвет прямой кишки наружным свищевым отверстием (чаще всего представлено анальной криптой) и внутренним свищевым отверстием (на кожных покровах промежности, перианальной области, на ягодицах или во влагалище у женщин). [1] [8]
Возможных причин заболевания несколько. Чаще всего (в 95% случаев) — это проявление ранее перенесённого острого парапроктита с формированием свищевого хода. Реже встречаются свищи другой этиологии: послеоперационные, посттравматические.
Очень просто понять причину заболевания, если вспомнить, как на коже воспаляются потовые железы или волосяные фолликулы. В слизистые желёзки, находящиеся в анальной крипте, проникает инфекция из каловых масс и вызывает воспаление. И, конечно же, нельзя забывать о неблагоприятных факторах "травмирующих" анальный канал — твердый стул, запор, воспаления слизистой прямой кишки, "ленивый кишечник". Также к формированию свища могут приводить трещины анального канала, хронические неспецифические заболевания толстой кишки. [2] [5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы хронического парапроктита
Пациенты чаще всего жалуются на:
- слизисто-гнойные выделения из наружного свищевого отверстия, появляющиеся постоянно или периодами;
- боли в области анального канала;
- выраженный дискомфорт, ухудшение качества жизни из-за необходимости постоянного ухода за кожными покровами промежности, ношения "прокладок".
Повышение температуры тела, выраженные боли в анальном канале свидетельствуют об остром воспалении в параректальной клетчатке — сигал неблагополучия, требующий консультации специалиста — врача колопроктолога.
Патогенез хронического парапроктита
Чаще всего патогенетическая картина формирования хронического парапроктита состоит из двух этапов.
На первом этапе в результате попадания микрофлоры (стафилококка, грамотрицательных и грамположительных палочек) через воспалённую или травмированную анальную крипту в параректальной клетчатке возникает острый парапроктит. Реже инфицирование происходит из-за специфических возбудителей туберкулеза, сифилиса, актиномикоза.
Во время воспалительного процесса в анальной железе происходит перекрытие её протока, а также образование в межсфинктерном пространстве абсцесса, прорывающегося в перианальное или параректальное пространство. Переход процесса с воспаленной железы на параректальную клетчатку возможен также лимфогенным путём.
На развитие парапроктита может влиять травмирование слизистой оболочки прямой кишки инородными телами, которые содержатся в кале, а также геморрой, анальные трещины, неспецифический язвенный колит, болезнь Крона, иммунодефицитные состояния.
На втором этапе формируется свищевой ход. Иммунная система пациента пытается ограничить очаг воспаления, стенки гнойника уплотняются за счёт фиброцитов, создавая барьер для распространения инфекции по параректальной клетчатке. При "полном" свище в анальной крипте формируется внутреннее свищевое отверстие, на кожных покровах перианальной области — наружное свищевое отверстие. При неполном свище имеется только одно отверстие. Через него удаляются гнойные выделения.
Парапроктит также может быть вторичным — при распространении воспалительного процесса на параректальную клетчатку с предстательной железы, уретры, женских половых органов. Травмы прямой кишки являются редкой причиной развития парапроктита (травматического).
Классификация и стадии развития хронического парапроктита
В настоящее время в мире специалистами используется множество различных классификаций параректальных свищей. Зарубежными проктологами чаще всего применяется классификация, предложенная Парксом, Хардкастлом и Гордоном (Parks A.G., Stitz R.W.) в 1978 году. В ней выделяются межсфинктерные (45%), транссфинктерные (30%), супрасфинктерные (5%) и экстрасфинктерные (2%) параректальные свищи.
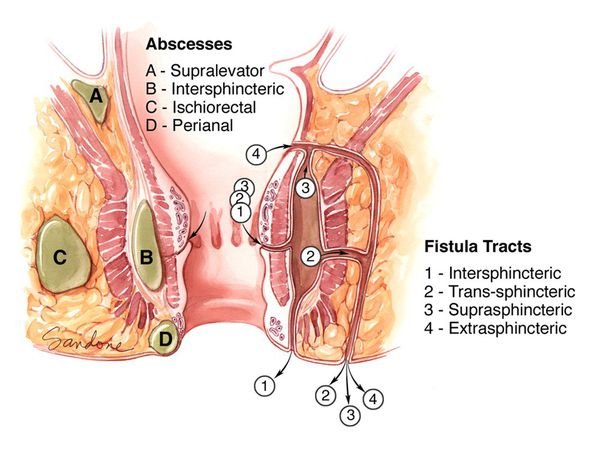
В России используется классификация, отражающая расположение свищевого хода к волокнам сфинктера:
- интрасфинктерные (подкожно-подслизистые) — 35%,
- трассфинктерные — 45%, экстрасфинктерные — 20% (Аминев А.М. и др. 1975).
Также все параректальные свищи подразделяются на полные (имеется внутреннее и наружнее свищевое отверстие) и неполные (есть внутреннее свищевое отверстие, но нет наружного). [3] [7]
Течение заболевания чаще всего волнообразное. При закупорке свищевого отверстия гнойно-некротическими массами или грануляционной тканью возникает обострение, могут формироваться новые ходы, затёки.
Разобраться во всех тонкостях, стадия развития заболевания и выбрать оптимальную тактику лечения может только специалист — колопроктолог.
Осложнения хронического парапроктита
Само по себе наличие в организме хронического воспалительного процесса, свищевого хода, особенно с инфильтратами и гнойными затёками, выделения гноя через свищевые отверстия, приводит к значительному ухудшению не только качества жизни, но и общего состояния пациента, проявляющегося снижением работоспособности, общей слабостью, подъёмами температуры тела, ознобами, наблюдается астенизация (истощение организма), страдает психика.
Длительно существующий воспалительный процесс в параректальной клетчатке и сфинктере прямой кишки может вызывать и тяжёлые местные изменения: деформировать анальный канал и промежность, нарушать герметичность запирательного аппарата анального прохода, а также вызывать рубцовые процессы, вплоть до рубцовой стриктуры (сужения) анального канала. В ряде случаев описаны явления озлокачествления свища, чаще в сроки более 5 лет. [4] [10] [11]
Диагностика хронического парапроктита
В большинстве случаев пациенты, сами обращаясь к врачу, указывают на характерные жалобы: наличие гнойных выделений, сукровицы из наружного свищевого отверстия или из заднего прохода, подъёмы температуры тела, боли в области промежности, гиперемию (переполнение кровью) кожных покровов. Также указывают, что из-за постоянных выделений вынуждены носить прокладки, делать частые обмывания. Выделения вызывают раздражение кожных покровов, зуд. Характерен и анамнез заболевания: хроническое течение, периоды обострений и ремиссий, наличие ранее острого парапроктита (вскрывшегося самостоятельно или прооперированного).
При наружном осмотре специалист обращает внимание на общее состояние пациента (похудание, бледность, повышенная лабильность). Также может увидеть на кожных покровах промежности свищевое отверстие с выделением из него гноя (при полном свище); при неполном свище гной может выделяться из анального канала. Данные о количестве, характере и частоте выделений могут помочь дифференцировать хронический парапроктит с другими заболеваниями (актиномикоз, болезнь Крона, тератоидные образования), предположить существование дополнительных полостей, затёков, свищевых ходов. Также оценивается состояние тонуса сфинктера анального канала, функционирование кишечника (запоры, поносы, кровотечения, изменения формы и характера каловых масс).
Самым первым и важным методом исследования по настоящее время остается пальцевое ректальное исследование. Пальпаторно определяется расположение воспалительного инфильтрата, внутреннего свищевого отверстия, его размеры, степень рубцовых изменений стенки прямой кишки, анального канала и параректальной клетчатки. С помощью этого метода исследования можно оценить тонус сфинктера анального канала в покое и при волевом усилии, выявить сопутствующие заболевания анального канала и прямой кишки.
С использованием пуговчатого зонда специалист может уточнить направление, ветвление и глубину залегания в волокнах сфинктера свищевого хода, а также выявить гнойные полости и наличие внутреннего свищевого отверстия. В дополнение может проводиться проба с красителем для лучшей визуализации поражённой анальной крипты, определения сложности свища и внутреннего свищевого отверстия. Далее выполняют аноскопию или ректороманоскопию для визуального осмотра под освещением состояния слизистой оболочки прямой кишки, анального канала.
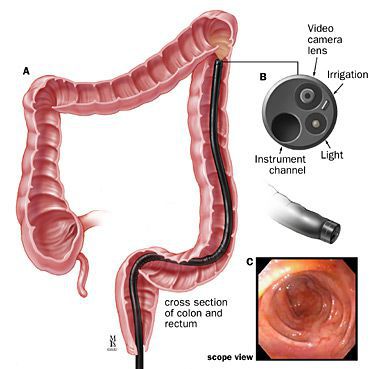
При сложных свищах дополнительно применяются такие специализированные методы диагностики как:
- фистулография — рентгенологическое исследование свищевого хода с введенеем в его просвет специального контраста;
- эндоректальная и трансперианальная ультрасонография — ультразвуковое исследование, позволяющее оценить расположение свищевого хода, уточнить наличие внутреннего свищевого отверстия, затёков, карманов, выявить дополнительные свищевые ходы;
- сфинктерометрия — исследование "силы" сфинктера прямой кишки, его функциональной способности;
- компьютерная или магнитно-резонансная томография малого таза и промежности. [1][2][3][4][5][6][7][8][9][10][11][12]
Лечение хронического парапроктита
Любой специалист-колопроктолог при вопросе пациента о тактике лечения хронического парапроктита скажет: "Единственным радикальным методом лечения свищей прямой кишки является хирургический метод". И есть только одно "НО", одно противопоказание к радикальной операции — тяжёлые жизнеугрожающие заболевания различных органов и систем в стадии декомпенсации (неспособность организма к самоизлечению). Если врачам удаётся добиться компенсации, то операцию можно и нужно выполнять.
В современной медицине парапроктит лечат проктологи, которые работают в хирургических стационарах и амбулаториях. Большинство "простых" свищей можно вылечить под местным обезболиванием, не укладывая пациента в больницу — это общемировая практика, но для "сложных" свищей требуется госпитализация и сложная, иногда пластическая, операция под наркозом. Эти операции выполняют опытные проктологи, так как существует вероятность рецидива (повтора) заболевания, иногда частичного недержания кала или газов, возможно сужение анального канала.
Наиболее широко используются следующие виды операций при параректальных свищах: рассечение свища в просвет кишки, иссечение свища в просвет прямой кишки (операция Габриэля), иссечение свища в просвет прямой кишки со вскрытием и дренированием затёков, проведением лигатуры (перевязки с помощью нитей).
К современным высокотехнологичным инновационным оперативным вмешательствам "сложных" параректальных свищей относят:
1. Иссечение свища в просвет прямой кишки с перемещением слизистой оболочки, или слизисто-мышечного лоскута дистального отдела прямой кишки для ликвидации внутреннего свищевого отверстия — методика относится к сфинктеросохраняющим операциям и предусматривает на первом этапе иссечение свищевого хода от наружного до внутреннего свищевого отверстия, на втором — выделение из "здоровых" тканей "заплаты" для закрытия внутреннего свищевого отверстия и подшивания её к коже. Эффективность — 44-87%.
2. Очень популярной в последнее время стал метод лечения LIFT — перевязка и пересечение части свищевого хода в межсфинктерном пространстве. Она также является сфинктеросохраняющей и по данным исследований эффективность составляет 57-94%.
3. Иссечение свища с проведением лигатуры — малоинвазивный, сфинктеросохраняющий метод. Имеет 2 разновидности:
- первая используется при наличии острого или обострения хронического гнойно-воспалительного процесса в области свища. Вводится "дренирующая" лигатура через наружное и внутреннее свищевые отверстия, происходит дренирование, уменьшение воспалительных изменений и формирование прямого свищевого хода в сроки 6-8 недель, далее вторым этапом удаляется более "простой" свищевой ход (без выраженного воспаления, наличие затёков, карманов, со сформированной фиброзной капсулой), который можно удалить и с использованием малоинвазивных вмешательств (в том числе и лазерных технологий: смотри раздел Filac технологии в лечения параректальных свищей).
- вторая — проводится "затягивающаяся" лигатура (чаще всего латексная или шёлковая), которая постепенно, медленно пересекает свищевой ход.
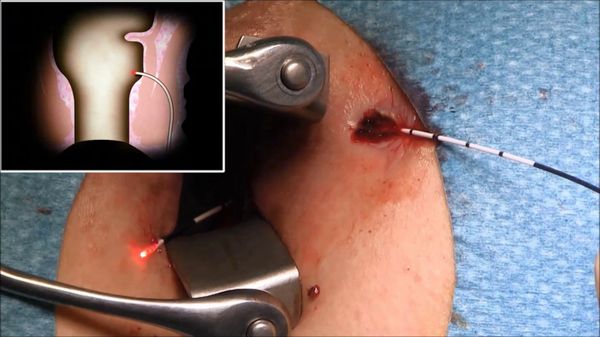
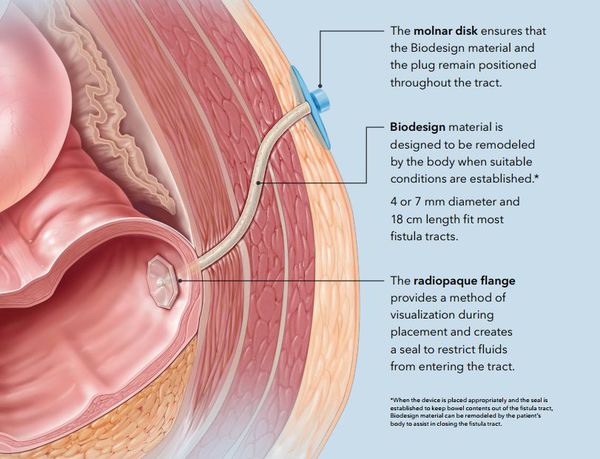
5. Лечение свища с введением в свищевой ход фибринового клея — методика заключается в предварительной "чистке" или максимальном удалении гнойно-некротических тканей с помощью специальной щёточки или ложечки Фолькмана, с последующим введением в свищевой ход фибринового клея. Преимущества метода: хотя процент эффективности метода невысокий (от 10% до 67%), но простая техника вмешательства, малая инвазивность, отсутствие повреждения мышечных структур, возможность повторения процедуры, можно рекомендовать данный метод в качестве первичной процедуры.
6. Лечение свища с использованием герметизирующих тампонов. Первый этап такой же — "чистка" свищевого хода. Вторым этапом в свищевой ход вводят специальный герметизирующий тампон с целью закупорки внутреннего свищевого отверстия и облитерации свища. Эффективность — от 50% до 83% наблюдений. Преимущества те же, что и у метода с использованием фибринового клея. [1] [2] [3] [4] [5] [6] [7] [8] [9] [10] [11] [12]
Прогноз. Профилактика
Вовремя начатое, специализированное лечение "простых" (подкожно-подслизистых, не высоких транссфинктерных, "одноходовых") свищей приводит к хорошим результатам: безрецидивному течению без осложнений. При рецидивных свищах, длительно существующем воспалении, свищах "высоких" уровней шансы на быстрое и успешное излечение уменьшаются. Методик и технологий лечения хронического парапроктита довольно много. Только специалист-проктолог поможет определиться с оптимальным методом лечения в зависимости от тяжести и стадии процесса.
Подкожный парапроктит – это острое или хроническое воспаление околопрямокишечной клетчатки, локализованное под кожей перианальной области. Его причиной является инфицирование грамположительными или грамотрицательными микроорганизмами, которые проникают контактным, лимфогенным, гематогенным путем. Патология проявляется пульсирующими болями в перианальной зоне, нарушениями дефекации, общеинфекционным синдромом. Диагностика подкожного парапроктита включает внешний осмотр, УЗИ, общеклинические и бактериологические анализы. Лечение проводится исключительно хирургическим способом, в послеоперационном периоде дополняется фармакотерапией и физиотерапией.
МКБ-10


Общие сведения
Острый парапроктит – одно из самых распространенных хирургических заболеваний, которое определяется у 24-48% пациентов, обращающихся в отделение проктологии. У мужчин патология встречается в 2-3 раза чаще, чем у женщин. Подкожный парапроктит имеет большую актуальность для врачей-проктологов, поскольку он составляет до 50% всех вариантов заболевания. При неправильном или несвоевременном лечении болезнь переходит в хроническую свищевую форму, поэтому рациональный подбор терапии является основополагающей задачей специалистов.

Причины
Заболевание возникает при попадании в подкожную клетчатку патогенной микрофлоры, вызывающей гнойное воспаление. В этиологической структуре парапроктита ведущую роль играют полимикробные ассоциации, которые включают стафилококки, грамотрицательные и грамположительные палочки. Изредка ткани инфицируются анаэробными бактериями, которые вызывают тяжелое течение болезни и формирование флегмоны.
Развитию подкожного парапроктита способствуют травмы слизистой прямой кишки инородными телами, плотными каловыми массами, медицинскими инструментами при инвазивных манипуляциях. К факторам риска относят геморрой, анальные трещины, ВЗК (неспецифический язвенный колит, болезнь Крона). Среди пациентов с туберкулезом и сифилисом возможны специфические вторичные формы парапроктита. Независимым фактором риска являются иммунодефицитные состояния.
Патогенез
Большинство случаев болезни связано с проникновением патогенных микроорганизмов через анальные железы. Сначала воспалительный процесс развивается в одной или нескольких криптах, вследствие чего ее проток перекрывается, в межсфинктерном пространстве накапливается гной и формируется абсцесс. Гнойник прорывается в подкожные мягкие ткани перианальной области, образуя типичный очаг парапроктита.
Распространение бактериальной флоры происходит лимфогенным и гематогенным путем при наличии в организме очагов хронической инфекции. Вторичные подкожные парапроктиты нередко встречаются среди урологических пациентов. Они связаны с осложнениями воспалительных процессов уретры и простаты у мужчин, женских мочеполовых органов. Изредка механизм развития болезни обусловлен прямым проникновением бактерий вследствие травм прямой кишки или перианальной области.

Симптомы подкожного парапроктита
При острой форме патологии проявления возникают на фоне полного здоровья и быстро прогрессируют. Пациент ощущает интенсивные боли в области прямой кишки и вокруг анального отверстия, которые усиливаются во время дефекации. Из-за страха болевых ощущений больной человек сознательно сдерживает позывы, что способствует длительным запорам и усугублению общего состояния. По мере скопление гноя боли усиливаются, становится пульсирующими или дергающими.
Подкожный парапроктит сопровождается ухудшением самочувствия: головными полями, исчезновением аппетита, нарушениями сна. Для гнойников больших размеров характерно повышение температуры тела, озноб, сильная слабость. Более тяжело протекают анаэробные инфекции параректальной клетчатки, для которых характерен выраженный синдром интоксикации и стремительное распространение гнойного очага в мягких тканях.
Осложнения
При нелеченом остром процессе формируется свищ прямой кишки, который в медицинской терминологии называется хроническим парапроктитом. Наружное отверстие свищевого хода при подкожной форме заболевания открывается в области промежности. При большом диаметре свища через него выходит кал и газы, через узкие ходы вытекает скудное гнойное отделяемое. При самопроизвольном закрытии свища экссудат скапливается в полости, подкожный парапроктит обостряется.
Опасным последствием заболевания считается формирование флегмоны параректальной зоны, которая сопровождается выраженной интоксикацией, может переходить в полиорганную недостаточность и сепсис. Осложнение чаще встречается при анаэробном инфицировании, которое отличается трудностями в лечении и быстрым прогрессированием. Анатомическая близость брюшины обуславливает риск тазового перитонита и абсцессов забрюшинного пространства.
Диагностика
Обследование и лечение пациентов с подкожными парапроктитами находится в компетенции врача-проктолога. При внешнем осмотре обнаруживается гиперемия, отечность и выбухание кожи на ограниченном участке вблизи ануса. При крупных размерах гнойника удается определить симптом флюктуации. Пальцевое исследование прямой кишки без анестезии не проводится ввиду сильного дискомфорта для пациента. Расширенная программа диагностики включает следующие методы:
- УЗИ прямой кишки. Чрескожный метод сонографии используется для определения размеров и локализации гнойника, выявления сопутствующих процессов, которые могли стать причиной подкожного парапроктита. Исследование неинвазивное и практически не доставляет пациенту неприятных ощущений, поэтому признано хорошей заменой аноскопии и другим болезненным методам.
- Фистулография. При хроническом варианте заболевания показана рентгенографическая визуализация свищевого хода, которая основана на введении внутрь контрастного вещества. По рентгенограммам определяет точное расположение, размеры и протяженность свища, наличие его связи с абсцессом или очагами деструкции.
- Микробиологическая диагностика. Бактериологический посев отделяемого свищевого хода или содержимого абсцесса необходим для определения вида возбудителя, подбора наиболее эффективных противомикробных препаратов. Для быстрой диагностики этиологического фактора может применяться бактериоскопия.
- Анализы крови. В результатах гемограммы наблюдается абсолютный лейкоцитоз, нейтрофилез, повышение СОЭ — типичные признаки бактериального воспаления Характерно возрастание острофазовых белков, другие параметры биохимического анализа при неосложненном подкожном парапроктите остаются в пределах нормы.
Острый парапроктит необходимо отличать от нагноившейся тератомы параректальной клетчатки, абсцесса дугласова пространства, осложнений распадающихся опухолей прямой кишки. Прямокишечные свищи дифференцируют с эпителиальным копчиковым ходом, фистулами при болезни Крона, остеомиелитом крестцово-копчикового отдела позвоночника. В такой ситуации уточнить диагноз помогает рентгенография или КТ органов малого таза.

Лечение подкожного парапроктита
Хирургическое лечение
Всем пациентам с острой формой заболевания требуется помощь хирурга. Операция при подкожном парапроктите проводится под общей анестезией, включает вскрытие и дренирование гнойника, ликвидацию входных ворот инфекции. В рутинной практике выполняется операция Габриэля или другие варианты хирургического вмешательства, которые подбираются индивидуально с учетом локализации и размеров гнойника.
В современной проктологии наиболее целесообразным и оправданным методом лечения считается многоэтапный подход. От слаженности и профессионализма медицинской помощи на первом этапе зависит дальнейшее течение воспаление и вероятность осложнений. Основные хирургические принципы: максимально ранее проведение оперативного лечения, адекватное дренирование гнойника, исключение травматизации волокон анального сфинктера.
Лечение хронического парапроктита заключается в хирургическом иссечении свищевого хода, которое проводится после подготовительного консервативного этапа терапии. Поскольку свищ не представляет опасности для жизни и здоровья пациента, дата вмешательства назначается в плановом порядке. В случае подострого течения патологии и наличия инфильтрата операция должна быть проведена в сроки 1-3 недели после постановки диагноза.
Консервативная терапия
В послеоперационном периоде при подкожном парапроктите назначается комплексная схема лечения. Выполняются ежедневные перевязки раны с использованием растворов антисептиков на йодной или спиртовой основе. Наружно используются мази с регенераторным, противомикробным и противовоспалительным эффектами, которые ускоряют заживление. По показаниям применяются методы физиотерапии: сеансы УФО-облучения, УВЧ и микроволновой терапии.
Прогноз и профилактика
Подкожный парапроктит – наиболее благоприятная форма заболевания, поскольку он расположен поверхностно и в большинстве случаев диагностируется вовремя. Правильно проведенное оперативное вмешательство обеспечивает ликвидацию гнойника и дренирование абсцесса, что способствует его быстрому заживлению. Хронические формы также подлежат успешному лечению, однако, с учетом травматичности вмешательства и деформаций перианальной области прогноз менее благоприятный.
Специфические превентивные меры при парапроктите не разработаны. Профилактика заключается в общеукрепляющих мероприятиях и устранении факторов риска. Рекомендовано повышение местного и общего иммунитета своевременная диагностика и санация хронических инфекционных очагов, рациональная терапия заболеваний толстого кишечника. Для предупреждения образование свищей необходимо вовремя проводить оперативную коррекцию острого парапроктита.
2. Клинические рекомендации по диагностике и лечению взрослых пациентов c острым парапроктитом. – 2013.
Свищи прямой кишки – это хроническая форма парапроктита, характеризующаяся образованием глубоких патологических каналов (фистул) между прямой кишкой и кожей или параректальной клетчаткой. Проявляется кровянисто-гнойными либо кровянистыми выделениями из отверстия на коже возле заднего прохода, локальным зудом, болями, мацерацией и раздражением кожи. Диагностика предполагает проведение зондирования патологических ходов, аноскопии, фистулографии, ректороманоскопии, ирригоскопии, ультрасонографии, сфинктерометрии. Лечение хирургическое, включающие различные методы иссечения свища прямой кишки в зависимости от его локализации.
МКБ-10
Общие сведения
В основе образования свища прямой кишки лежит хроническое воспаление анальной крипты, межсфинктерного пространства и параректальной клетчатки, ведущее к формированию свищевого хода. При этом пораженная анальная крипта одновременно служит внутренним свищевым отверстием. Течение свища прямой кишки рецидивирующее, изнуряющее пациента, сопровождающееся как местной реакцией, так и общим ухудшением состояния. Длительное наличие свища может приводить к деформации анального сфинктера, а также увеличивать вероятность развития рака прямой кишки.
Причины
По данным специалистов в области современной проктологии, около 95% свищей прямой кишки являются исходом острого парапроктита. Инфекция, проникая вглубь стенки кишки и окружающую клетчатку, вызывает формирование периректального абсцесса, который вскрывается, образуя свищ. Формирование свища прямой кишки может быть связано с несвоевременностью обращения пациента к врачу, нерадикальностью оперативного вмешательства при парапроктите.
Свищи прямой кишки также могут иметь посттравматическое или постоперационное происхождение (вследствие резекции прямой кишки). Свищи, соединяющие прямую кишку и влагалище, чаще являются следствием родовых травм (при тазовом предлежании плода, разрывах родовых путей, применении акушерских пособий, затяжных родах и пр.) или осложненных гинекологических вмешательств. Патология часто встречается у пациентов с болезнью Крона, дивертикулярной болезнью кишечника, раком прямой кишки, туберкулезом прямой кишки, актиномикозом, хламидиозом, сифилисом, СПИДом.
Классификация
По количеству и локализации отверстий свищи прямой кишки могут быть полными и неполными:
- У полного свища входное отверстие расположено на стенке прямой кишки; выходное отверстие – на поверхности кожи вокруг ануса. Нередко при полном свище имеется несколько входных отверстий, сливающихся в глубине параректальной клетчатки в единый канал, выходное отверстие которого открывается на коже.
- Неполный свищ прямой кишки характеризуется наличием только входного отверстия на и слепо заканчивается в параректальной клетчатке. Однако в результате гнойных процессов, происходящих при парапроктите, неполный свищ нередко прорывается наружу, превращаясь в полный.
По месту локализации внутреннего отверстия на стенке прямой кишки различают свищи передней, задней и боковой локализации.
По расположению свищевого хода относительно анального сфинктера свищи прямой кишки бывают интрасфинктерными, транссфинктерными и экстрасфинктерными:
- Интрасфинктерные (краевые подкожно-подслизистые) свищи прямой кишки, как правило, имеют прямой свищевой ход с наружным отверстием, выходящим вблизи ануса, и внутренним, расположенным в одной из крипт.
- При свищах транссфинктеральной локализации свищевой канал может располагаться в подкожной, поверхностной или глубокой порции сфинктера. Свищевые ходы при этом часто бывают разветвленными, с наличием гнойных карманов в клетчатке, выраженным рубцовым процессом в окружающих тканях.
- Экстрасфинктерально расположенные свищи прямой кишки огибают наружный сфинктер, открываясь внутренним отверстием в области крипт. Обычно они являются исходом острого парапроктита. Свищевой ход длинный, извитой, с гнойными затеками и рубцами, может иметь подковообразную форму и несколько свищевых отверстий.
Экстрасфинктерные свищи прямой кишки различаются по степени сложности:
- Свищи 1-ой степени имеют узкое внутреннее отверстие и относительно прямой ход; рубцы, инфильтраты и гнойники в клетчатке отсутствуют.
- При свищах 2-ой степени сложности внутреннее отверстие окружено рубцами, но воспалительные изменения отсутствуют.
- Экстрасфинктерные свищи 3-ей степени характеризуются узким внутренним отверстием без рубцов, но наличием в клетчатке гнойно-воспалительного процесса.
- При 4-ой степени сложности внутреннее отверстие свища прямой кишки расширено, окружено рубцами, воспалительными инфильтратами, гнойными затеками в клетчатке.
Симптомы свищей
Пациент, страдающий свищом прямой кишки, замечает на коже перианальной области наличие ранки – свищевого хода, из которого периодически выделяется сукровица и гной, пачкающие белье. В связи с этим больной вынужден часто менять прокладки, обмывать промежность, делать сидячие ванны. Обильные выделения из свищевого хода вызывают зуд, мацерацию и раздражение кожи, сопровождаются дурным запахом.
Если свищ прямой кишки хорошо дренируется, болевой синдром выражен слабо; сильная боль обычно возникает при неполном внутреннем свище вследствие хронического воспаления в толще сфинктера. Усиление боли отмечается в момент дефекации, при прохождении калового комка по прямой кишке; после долгого сидения, при ходьбе и кашле.
Свищи прямой кишки имеют волнообразное течение. Обострение наступает в случае закупорки свищевого хода грануляционной тканью и гнойно-некротической массой. Это может приводить к формированию абсцесса, после спонтанного вскрытия которого острые явления стихают: уменьшается отделяемое из ранки и боли. Тем не менее, полного заживления наружного отверстия свища не происходит и чрез какое-то время острая симптоматика возобновляется.
В период ремиссии общее состояние пациента не изменено, и при тщательном соблюдении гигиены качество жизни сильно не страдает. Однако длительное течение свища прямой кишки и постоянные обострения заболевания могут приводить к астенизации, ухудшению сна, головной боли, периодическому повышению температуры, снижению трудоспособности, нервозности, снижению потенции.
Осложнения
Сложные свищи прямой кишки, существующие продолжительное время, часто сопровождаются тяжелыми местными изменениями – деформацией анального канала, рубцовыми изменениями мышц и недостаточностью анального сфинктера. Нередко в результате свищей прямой кишки развивается пектеноз – рубцевание стенок анального канала, приводящее к его стриктуре.
Диагностика
Распознавание свища прямой кишки осуществляется в ходе консультации проктолога, строится на основе жалоб, клинического осмотра и инструментального обследования (зондирования, выполнения красящей пробы, фистулографии, ультрасонографии, ректороманоскопии, ирригоскопии и др.).
При полном свище прямой кишки на коже перианальной области заметно наружное отверстие, при надавливании на которое выделяется слизь и гной. Свищи, возникающие после острого парапроктита, как правило, имеют одно наружное отверстие. Наличие двух отверстий и их расположение слева и справа от ануса позволяет думать о подковообразном свище прямой кишки. Множественные наружные отверстия характерны для специфических процессов.
При парапроктите выделения из свища обычно гноевидные, желтого цвета, не имеющие запаха. Туберкулез прямой кишки сопровождается истечением из свища обильных жидких выделений. В случае актиномикоза выделения носят скудный крошковидный характер. Наличие кровянистых выделений может служить сигналом озлокачествления свища прямой кишки. При неполном внутреннем свище прямой кишки имеется только внутреннее отверстие, поэтому наличие свища устанавливается при ректальном пальцевом исследовании. У женщин обязательным является проведение гинекологического исследования, позволяющего исключить наличие свища влагалища.
Зондирование свища прямой кишки помогает установить направление свищевого хода, его разветвление в тканях, наличие гнойных карманов, отношение хода к сфинктеру. Определение протяженности и формы патологического канала, а также локализации внутреннего свищевого отверстия уточняется при проведении аноскопии и пробы с красителем (раствором метиленового синего). При отрицательной пробе с красителем или в дополнение к ней показана фистулография.
Всем пациентам со свищами прямой кишки выполняется ректороманоскопия, позволяющая оценить состояние слизистой прямой кишки, выявить новообразования и воспалительные изменения. Ирригоскопия с бариевой клизмой в диагностике свища прямой кишки имеет вспомогательное дифференциальное значение.
Для оценки функционального состояния анального сфинктера при рецидивирующих и длительно существующих свищах прямой кишки целесообразно проведение сфинктерометрии. В комплексной диагностике свища прямой кишки чрезвычайно информативна ультрасонография. Дифференциальная диагностика свищей прямой кишки проводится с кистами параректальной клетчатки, остеомиелитом тазовых костей, эпителиальным копчиковым ходом.
Лечение свищей прямой кишки
Радикальное лечение свища может быть только оперативным. Во время ремиссии, при закрытии свищевых отверстий выполнение операции нецелесообразно ввиду отсутствия четких видимых ориентиров, возможности нерадикального иссечения свища и повреждения здоровых тканей. В случае обострения парапроктита производится вскрытие абсцесса и ликвидация гнойного: назначается массивная антибиотикотерапия, физиотерапия (электрофорез, УФО), после чего в «холодном» периоде проводится операция.
При различных типах свищей прямой кишки может выполняться рассечение или иссечение свища в просвет прямой кишки, дополнительное вскрытие и дренирование гнойных затеков, ушивание сфинктера, перемещение слизистого или слизисто-мышечного лоскута для закрытия внутреннего свищевого отверстия. Выбор методики определяется локализацией свищевого хода, степенью рубцовых изменений, наличием инфильтратов и гнойных карманов в параректальном пространстве.
Постоперационное течение может осложняться рецидивами свища прямой кишки и недостаточностью анального сфинктера. Избежать подобных осложнений позволяет адекватный выбор хирургической методики, своевременность оказания хирургического пособия, правильное техническое выполнение операции и отсутствие погрешностей в ведении пациента после вмешательства.
Прогноз и профилактика
Интрасфинктерные и невысокие транссфинктерные свищи прямой кишки обычно поддаются стойкому излечению и не влекут за собой серьезных осложнений. Глубокие транссфинктерные и экстрасфинктерные свищи часто рецидивируют. Длительно существующие свищи, осложненные рубцеванием стенки прямой кишки и гнойными затеками, могут сопровождаться вторичными функциональными изменениями. Профилактика образования свищей требует своевременного лечения парапроктита, исключения факторов травматизации прямой кишки.
1. Клинические рекомендации по диагностике и лечению взрослых больных хроническим парапроктитом (свищ заднего прохода, свищ прямой кишки) / Ассоциация колопроктологов России - 2013
Лечение свищей прямой кишки. Показания к операции при свище прямой кишки.
Все методы лечения свищей прямой кишки заднего прохода следует разделить на две неравные группы. В первую, небольшую, группу относятся консервативные методы лечения и во вторую, большую, — оперативные методы.
Для консервативного лечения хронических парапроктитов — свищей применяются тепловые процедуры, как и для лечения острых парапроктитов в первой их стадии, а именно сидячие ванны, грелки, согревающие компрессы. Кроме того, применяются физиотерапевтические процедуры, лучи кварцевой лампы, токи УВЧ, лампа Минина, местная дарсонвализация, ионофорез с йодистым калием, новокаином, с антисептиками и т. д. Все эти процедуры дают обычно лишь временный эффект — больной становится опрятнее, исчезают опрелости, экзематозное раздражение кожи, рассасываются перифокальные инфильтраты, уменьшается количество отделяемого, иногда заживают свищи. Стойких положительных результатов при этих методах лечения получить не удается.
Лечение свищей прямой кишки и заднего прохода путем введения в них прижигающих и дезинфицирующих растворов предложено еще Гиппократом. Сейчас для этой цели пользуются следующими препаратами: раствор йода, пенициллин, грамицидин, риванол, перекись водорода и др. Результаты лечения этими методами также неутешительны. Эффект получается непостоянный и нестойкий.
Наблюдалось некоторое улучшение также при лечении параректальных свищей антибиотиками — выделение гноя становилось менее обильным, но заживление свища не наступало и поэтому приходилось переходить на лечение другими методами.
С целью полноты следует напомнить об ушедших в историю пограничных между консервативными и оперативными методами лечения прижиганиях свищей раскаленным железом или проволокой, термокаутером и электрокаутером. Их травматичность и неэффективность являются причиной того, что эти методы больше никем не применяются. Также к пограничным методам нужно отнести выскабливание свищей острой ложкой. Это вмешательство не приносит пользы.
Все перечисленные методы консервативного лечения свищей прямой кишки и заднего прохода дают малоутешительные результаты. Только операции могут избавить этих больных от их хронического страдания.

Показания к операции при свище прямой кишки.
Длительно существующий свищ, совершенно не заживающий или закрывающийся на короткий срок и снова открывающийся после обострения воспалительного процесса, служит показанием к хирургическому вмешательству. Когда свищ существует годами, тут сомнения у хирурга нет.
Сколько же времени следует ждать, чтобы закрылся свищ после острого парапроктита? А. Н. Львов говорит, что операцию иссечения свища нужно производить не ранее 6—8 месяцев после острого парапроктита. С этим мнением можно согласиться. Другие авторы удлиняют срок ожидания до 1 года. Известно, что после вскрытия гнойника при остром парапроктите рана заживает в среднем через 2—4 недели. Если свищ не будет заживать после 4—6 месяцев, то нужно считать, что имеются показания к операции. Чем длительнее существует свищ, тем больше выражены рубцовые изменения в окружающих тканях, тем глубже проникает склеротический процесс, а вместе с тем все более трудным становится хирургическое вмешательство.
При наличии опрелости, экземы, экскориаций, пиодермии необходимо привести кожу промежности в надлежащее состояние путем применения ванн и асептических или антисептических мазевых повязок. Волосы тщательно, широко сбривают заранее.
Кишечник к операции мы готовим очень просто. Вечером накануне операции ставим клизму, в день операции — вторую клизму не поздне 7 часов утра.
Обезболивание при операции — местная или спинномозговая анестезия. При операции под местным обезболиванием, если вмешательство затянулось и у больного начинают проявляться признаки беспокойства вследствие появившихся болевых ощущений, необходимо дополнительно инфильтрировать новокаином ткани, окружающие рану. Дополнительная инфильтрация новокаином в конце операции дает возможность больному значительно легче перенести послеоперационный период.
Положение больного на столе, как при операции по поводу геморроя.
Все методы оперативного лечения свищей прямой кишки и заднего прохода можно разделить на следующие группы: 1) рассечение свища, 2) иссечение свища с ушиванием или тампонадой раны, 3) иссечение свища с инвагинацией его культи, 4) иссечение свища с подшиванием кожи ко дну раны, 5) иссечение свища с временным перемещением его, 6) низведение слизистой оболочки, 7) новые методы.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

