Каким способом лучше удалять бородавки у детей
Обновлено: 17.04.2024
Бородавки у детей: причины появления, удаление, профилактика
Появление бородавок свидетельствует о присутствии в организме ВПЧ (вируса папилломы). Образования вызывают болезненные ощущения и эстетический дискомфорт, требуя врачебного вмешательства.
Дети часто сталкиваются с бородавками, появляющимися на разных частях тела. Современная медицина способна быстро и безопасно удалять образования, предлагая разные методы.
Почему у детей появляются бородавки и что с ними делать
Чаще всего образования возникают по причине заражения ВПЧ. Вирус проникает в организм при тесных контактах с взрослыми, либо другими детьми. Вероятность заражения повышается в результате общения ребятишек в наполненных группах, подвижных игр, использования общих игрушек и т.д.
Провоцирующие факторы
Вирус попадает в организм через небольшие ранки и трещины. Длительное время ВПЧ может не проявлять себя, но под воздействием разных факторов и ослабленной иммунной системы, когда у организма не хватает сил на сопротивление вирусу, повышается вероятность появления папиллом:
- недостаток витаминов;
- низкая активность;
- ношение тесной и неудобной обуви;
- несоблюдение личной гигиены;
- грибковые поражения и пр.
Бородавки появляются на лице, ногах, руках, стопах, локтях, коленях и других частях тела. Образования бывают множественными и единичными, имеют круглую или овальную форму.
Не занимайтесь самолечением, обращайтесь в клинику. Благодаря новым методикам удаление бородавок у детей осуществляется быстро и безболезненно, обеспечивая отличный эстетический результат.
Нужно ли удалять бородавки?
При отсутствии адекватного лечения образования увеличиваются в размере и причиняют ребенку сильный дискомфорт (физический и эстетический). Папилломы на веке ухудшают зрение, на пальцах – создают неудобства при выполнении элементарных действий, на лице – нарушают эстетику и т.д. При повреждении образования возникает риск развития инфекции и распространения воспаления.
Методы удаления бородавок у детей
Современная медицина применяет разные методы удаления образований. Фотохимический способ предполагает воздействие на папилломы специальными растворами и дальнейшее УФ-облучение.
Еще один метод – электродеструкция, в основе которого лежит воздействие на бородавку слабого электрического разряда. В случае с подошвенными образованиями данный способ не применяется.
Бородавки прижигают жидким азотом, удаляют лазером и скальпелем. Методов много, каждый имеет свои показания и противопоказания. Но одна из наиболее эффективных технологий – это радиоволновое удаление бородавок, предполагающее быстрое и бесконтактное прижигание тканей радиоволнами.
Особенности процедуры
Ткани прижигаются высокочастотными радиоволнами. Участок, где ранее располагалась бородавка, быстро заживает, не оставляя рубцов. Кровотечений в ходе удаления нет. Процедура хорошо переносится.
Преимущества радиоволнового удаления бородавок
Удаление осуществляется с помощью специальных аппаратов. Воздействие отличается деликатностью и минимальной травматичностью, отсутствием шрамов и рубцов, абсолютной стерильностью. С помощью радиоволновой хирургии удаляются бородавки в любых местах, и для этого требуется одна процедура.
К плюсам метода можно отнести быстрое заживление, отсутствие воспалений, безболезненность. Больше информации об удалении папиллом у детей радиоволнами читайте на сайте «СМ-Клиника».
Профилактика возникновения папиллом
Избежать контакта с вирусом папилломы сложно и почти невозможно, поэтому для предупреждения появления образований следует укреплять иммунитет, следить за гигиеной и здоровьем кожи.
Основные рекомендации: регулярное мытье рук; сбалансированное питание; использование качественной обуви; мытье ног после посещения пляжа бассейна и бани; профилактика инфекций.
Видео этиология, патогенез, диагностика ВПЧ инфекции
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Бородавки у ребенка - причины появления и способы удаления. Советы дерматолога
Бородавки – это доброкачественные новообразования на коже, возбудителем которых являются несколько типов вируса папилломы человека. Чаще всего бородавки возникают на различных частях тела после перенесенного заболевания или у детей, иммунитет которых еще не до конца сформирован. В любом случае пусковым механизмом появления бородавок является резкое ухудшение защитных сил организма. Ведь вирус папилломы человека присутствует в организме каждого человека, а активизируется он только при снижении иммунитета.
В большинстве случаях передается вирус папилломы человека ребенку от матери во время родов или бытовым путем при использовании предметов общего обихода с взрослыми членами семьи. Попадание вируса в детский организм далеко не всегда провоцирует появление бородавок, этому процессу способствуют множество факторов, среди которых самые распространенные следующие: недостаток витаминов в организме для поддержания иммунитета, неправильное питание, несоблюдение правил личной гигиены, царапины и порезы на коже, через которые вирус папилломы легче всего проникает в эпидермис.
Выглядят бородавки как наросты небольших размеров на кожном покрове. В зависимости от локализации и внешнего вида различают следующие их разновидности:
1. Вульгарные или обыкновенные бородавки. Этот вид бородавок имеет куполообразную форму серо-коричневого цвета. В основном локализуются они на локтях, пальцах и других частях рук, а также на слизистых оболочках. Обыкновенные бородавки наиболее распространены у детей и чаще всего вызывают беспокойство у родителей. Ведь пораженные ими зоны кожи становятся неровными и шероховатыми, что заставляет детей расчесывать их, пытаясь соскрести наросты.
В результате вирус распространяется на близлежащие участки кожи и новообразования приобретают множественный характер, слившиеся в одном месте.
2. Плоские или юношеские бородавки. Как видно из названия, этот вид бородавок практически не выступает над поверхностью кожи. Чаще всего он появляется у детей на лице, руках, локтях и коленях. Цвет плоских бородавок может быть разным от телесного до темно-коричневого. Пигментированные плоские бородавки иногда ошибочно принимают за веснушки, но в отличие от них они более опасны.
Любое повреждение плоских бородавок приводит к быстрому распространению вируса, в результате чего их на коже может появиться несколько сотен.
3. Подошвенные или плантарные бородавки. К счастью, этот вид бородавок встречается у детей редко, так как они являются самыми болезненными. Как правило, подошвенные бородавки появляются после посещения бассейнов, при ношении тесной и неудобной обуви. Локализуются наросты на плюсневой области ног и пятках, представляя собой плотную ороговевшую структуру грязно-серого цвета. Если подошвенные бородавки приносят сильную боль при ходьбе, крайне важно их правильно удалить, не принимая их за мозоли и натоптыши.
Все виды бородавок являются безопасными и могут превратиться в злокачественные новообразования только в случае их неправильного самолечения. Важно: прежде чем приступить к удалению бородавки у ребенка обратиться к дерматологу и провести лабораторные исследования, чтобы не спутать бородавку с плоским красным лишаем, контагиозным моллюском, бородавчатым туберкулезом или злокачественным новообразованием.
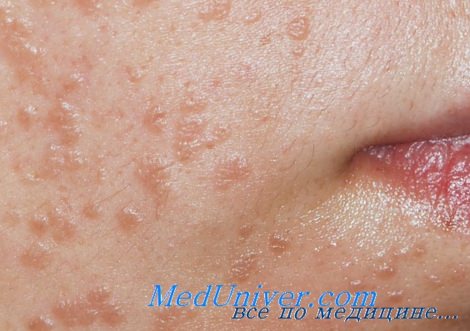
Плоские бородавка
Если бородавки носят одиночный характер и не доставляют ребенку беспокойства, то никаких мер чтобы удалить его, если даже он находиться на видном участке тела, не стоит. Часто детские бородавки исчезают самостоятельно по мере укрепления иммунитета ребенка и его взросления. Редко единичные бородавки держатся у детей дольше 18 месяцев, поэтому не следует принимать попытки удалить их раньше этого времени.
Начинать лечение следует в тех случаях, если количество или размеры бородавок увеличиваются, доставляя физический или психологический дискомфорт ребенку. Прежде чем принять меры для удаления новообразования на теле ребенка обязательно надо обратиться к дерматологу, который должен назначить терапию, которая в основном включает в себя следующие мероприятия:
- применение специальных мазей от бородавок. Для выведения бородавок обычно назначают оксолиновую, фторурациловую и теброфеновую мазь, более эффективны прижигающие препараты «Суперчистотел», «Дуофирм», «Ферезол» и «Солкодерм». Чтобы избежать повреждения нежной детской кожи прижигать бородавки этими растворами надо только по назначению врача.
- использование пластырей с салициловой кислотой. Сейчас в аптеках можно купить специальный салициловый пластырь для удаления бородавок, который надо наклеить на новообразование и оставить на 2 дня. По истечении этого времени размягченная бородавка должна удалиться вместе с пластырем, если этого не произошло, процедуру придется повторить.
- хирургическое лечение. Наиболее эффективными способами удаления бородавок считаются хирургические методы электрокоагуляции, креодеструкции и лазерного удаления. Однако прибегать к ним следует только в тех случаях, когда применение двух предыдущих способов лечения не принесли положительных результатов.
Появление бородавок на любой части тела ребенка должны служить для родителей сигналом о том, что нужно менять его меню питания и образ жизни. Особенно это касается тех случаев, когда бородавки появляются вновь после удаления. Срочно принимайте меры для повышения иммунитета ребенка, исключите из рациона питания вредные для здоровья продукты, заменив их блюдами из богатых витаминами овощей, зелени, фруктов и ягод. Хорошо помогает укреплять иммунитет занятия спортом и закаливание.
В последние годы многие врачи склоняются к мнению, что появлению бородавок у детей способствуют стрессы и страхи. Поэтому во многих случаях избавиться от детских бородавок невозможно без проведения курса психотерапии и обеспечения спокойной обстановки в семье.
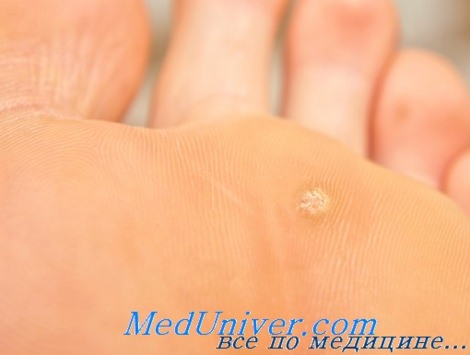
Подошвенная бородавка
а) Пример из истории болезни. У 16-летней девушки, обратившейся к врачу, отмечаются множественные плоские очаги на лбу. Высыпания начались с нескольких очагов, распространившихся за последние три месяца. Были диагностированы плоские бородавки, и в качестве начальной терапии назначен имиквимод местно.
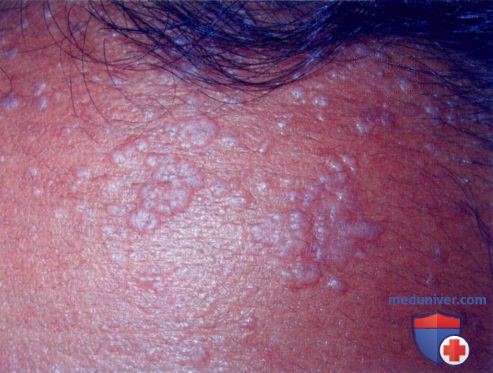
Плоские бородавки на лбу у пациентки
б) Распространенность (эпидемиология):
• Плоские (ювенильные, юношеские) бородавки (verruca plana) чаще всего встречаются у детей и молодых взрослых.
• Плоские бородавки - самая редкая форма бородавок, но в случае возникновения они обычно бывают многочисленными.
в) Этиология (причины), патогенез (патология):
• Как и остальные типы бородавок, плоские бородавки вызываются вирусом папилломы человека (ВПЧ).
• Плоские бородавки могут распространяться линейно после расчесов или травмы, например, в результате бритья.
• Лечение плоских бородавок особенно проблематично, поскольку они существуют длительно, расположены обычно на косметически значимых участках и устойчивы к терапии.
Плоские бородавки на щеке Плоская бородавка при увеличении. Обратите внимание на типичную маленькую папулу с уплощенной поверхностью Плоские бородавки над коленным суставом у молодой женщины, которые, возможно, распространились во время бритья ног
г) Клиника плоских бородавок. Множественные мелкие папулы с уплощенной поверхностью розового, светло-коричневого или светло-желтого цвета.
д) Типичная локализация на теле. Плоские бородавки обычно наблюдаются на лбу, вокруг рта, на тыльной стороне кистей, а также на участках сбривания волос, таких как нижняя часть лица у мужчин и голени у женщин.
е) Анализы при заболевании. Хотя биопсия обычно не требуется, при необходимости диагноз можно подтвердить, исследовав биоптат, полученный методом тангенциального иссечения.
ж) Дифференциальная диагностика плоских бородавок:
• Папулы с плоской поверхностью, которые можно принять за плоские бородавки наблюдаются при плоском лишае. Необходимо выявить характерные признаки плоского лишая, такие как симметричное расположение элементов, лиловый оттенок окраски и сетчатые очаги на слизистой полости рта (полосы Уикхема - сетчатый тонкий белый рисунок на очагах). Типичное расположение очагов плоского лишая иное, чем плоских бородавок. Наиболее характерные места поражения - лодыжки, запястья и спина.
• Очаги себорейного кератоза имеют более темную пигментацию и выглядят как «насаженные» или «наклеенные» образования, при внимательном рассмотрении заметны «роговые кисты».
• Плоскоклеточная карцинома подозревается, если наблюдается неравномерный рост, пигментация, изъязвление очагов или резистентность к терапии, особенно при локализации образования на открытых воздействию солнца участках и при иммунодефицитпых состояниях.
Плоские бородавки Плоские бородавки
з) Лечение плоских бородавок:
• Специфической противовирусной терапии, которая бы воздействовала на ВПЧ, в настоящее время не существует.
• Вариантами лечения плоских бородавок являются салицилаты, 5 фторурацил, криотерапия или третиноин.
• Лечение местными препаратами салициловой кислоты в форме жидкости или пластыря является наиболее эффективным для всех типов бородавок. Согласно данным, полученным в пяти плацебоконтролируемых исследованиях, успех был достигнут в 73% случаев. Применяется четыре курса лечения. Салициловая кислота более приемлема для лечения очагов на ногах, чем на лице.
• При плоских бородавках может применяться 5-фторурацил (крем Efudex 5%, Flouroplex 1%). Крем наносится на пораженные участки два раза в день в течение 1-5 недель. Поскольку препарат вызывает повышенную фоточувствительность, в период лечения необходима защита от воздействия солнечного излучения. После применения препарата иногда остается стойкая гипо- или гиперпигментация, но эту нежелательную реакцию можно свести к минимуму, используя аппликатор с ватным наконечником для точного воздействия на очаг, устраняющего захват прилегающих участков.
• Также при плоских бородавках может применяться криохирургия. Участки, подвергнутые криотерапии, как правило, хорошо заживают, и дополнительной анестезии не требуется, что важно, когда плоские бородавки занимают большую площадь. Жидкий азот подается до тех пор, пока границы шарика заморозки не превысят пределы очага на 1-2 мм: при плоских бородавках для этого обычно требуется 5-10 секунд. В зонах заморозки могут наблюдаться гипонигментация, потеря волос и разрушение потовых желез. Методика проведения и реакция на лечение те же, что и при обычных бородавках.
• Еще один метод терапии - применение крема третиноина в концентрациях 0,023%, 0,05% или 1,0%. Препарат наносится перед сном на весь пораженный участок. Частоту применения подбирают индивидуально, добиваясь легкого мелкого шелушения и эритемы. Важно обеспечить защиту от солнца. Лечение может потребовать нескольких недель или месяцев, в конце концов, оказавшись неэффективным. В поддержку этого метода не найдено ни одного опубликованного исследования.
и) Консультирование врачом пациента:
• Чтобы предотвратить распространение бородавок, пациенты не должны прикасаться к очагам и расчесывать их.
• Для профилактики распространения бородавок бритвы, которыми пользуются в области очагов, не должны применяться на здоровой коже или другими людьми.
к) Наблюдение пациента врачом:
• Для оценки эффективности лечения необходимо запланировать повторную встречу с пациентом через 2-3 недели после окончания курса лечения.
л) Список использованной литературы:
1. Williams Н, Pottier A, Strachan D. Are viral warts seen more commonly in children with eczema? Arch Dermatol. 1993;129:717-720.
2. Gibbs S, Harvey I.Topical treatments for cutaneous warts. Cochrane Database of Systematic Reviews 2006, Issue 3. Art. No.: CD001781. DOI: 10.1002/14651858.CD001781. pub2.
3. Lockshin NA. Flat facial warts treated with fluorouracil. Arch Dermatol. 1979;115:929-1030.
4. Lee S, Kim J G, Chun SI.Treatment of verruca plana with 5% 5-fluorouracil ointment. Dermatologica. 1980; 160:383-389.
5. Culler K, Kagen MH, Don PC, McAeer P,Weinberg JM.Treatment of facial verrucae with topical imiquimod cream in a patient with human immunodeficiency virus. Acta Derm Venereol. 2000;80:134-135.
6. Kim MB.Treatment of flat warts with 5% imiquimod cream, 1 Eur Acad Dermatol Venereol 2006;20( 10): 1349— 1350,
7. Schwab R A, Elston DM.Topical imiquimod for recalcitrant facial flat warts. Cutis. 2000;65:160-162.
Вирусная бородавка у ребенка – это проявление папиломавирусной инфекции (ПВИ), характеризующееся доброкачественным пролиферативным ростом ткани эпидермиса и слизистых оболочек. Простые бородавки имеют вид узелковых элементов розового или телесного цвета, возвышающихся над уровнем кожи. Также к вирусным образованиям относятся кондиломатозные образования в аногенитальной области. Для диагностики заболевания достаточно визуального осмотра, сбора жалоб, проведения дерматоскопии. Основной способ лечения — деструкция физическими или химическими способами.
МКБ-10

Общие сведения
Вирусные бородавки часто встречаются в педиатрической практике. По статистическим данным, ими страдает 10% детского населения. На данную патологию приходится треть от первичных дерматологических консультаций. Пик заболеваемости отмечается в возрасте 12-17 лет. У детей, рожденных от матерей с ПВИ, в первый год жизни частота обнаружения вируса в носоглотке достигает 30% и выше. Истинную заболеваемость выявить сложно по нескольким причинам: низкая обращаемость пациентов, самолечение, самопроизвольный регресс бородавок у части детей.

Причины
Этиологический фактор развития вирусной бородавки у ребенка — ДНК-содержащий вирус папилломы человека (ВПЧ) из семейства Papovaviridae. Вирус паразитирует на коже и аногенитальной слизистой. Семейство насчитывает более 179 подвидов (штаммов) представителей. Непосредственными возбудителями вирусных бородавок являются ВПЧ следующих типов: 1, 4, 2, 7, 6, 10, 11, 31-34. Из них онкогенными считаются 31, 33, 16, 18, 11 и 6 штаммы.
Основной механизм передачи ВПЧ у детей реализуется при контакте с кожей, слизистыми больного или вирусоносителя. Вирус сохраняет жизнедеятельность во влажной среде, поэтому возможно заражение в местах общественного пользования (туалет, бассейн, баня). Доказана возможность вертикальной передача вируса ‒ от матери к ребенку трансплацентарно или интранатально. В подростковом возрасте актуален половой путь передачи, в младшем ‒ самозаражение (перенос из одной зоны в другую).
Средняя продолжительность инкубационного периода 1-3 месяца, возможно латентное носительство сроком до года. Обязательным условием проникновения ВПЧ в глубокие слои дермы является повреждение кожного покрова: микротравмы, ссадины. Заражению способствуют факторы:
- позитивный ВИЧ-статус;
- иммунодефицитные состояния;
- гипергидроз;
- психоэмоциональное или соматическое истощение организма.
Патогенез
Папилломавирус обладает тропностью к эпителиальным клеткам, которые содержит кожа, слизистые оболочки. Попадая в клетку, вирус перемещается в ядро. Используя свой геном и ресурс клетки-хозяина, вирус начинает репликацию — синтез себе подобных вирионов. Таким образом, в поврежденном слое происходит продукция новых вирусных клеток.
Постепенно активность пролиферации снижается, участок гиперплазии ограничивается. Так формируется объемное, четко очерченное образование — вирусная бородавка. ВПЧ латентно находится в базальном слое дермы до нескольких лет. Активация продукции новых вирионов может наступить при воздействии провоцирующего фактора.
Классификация
В мире нет единой классификации вирусных бородавок у детей. Детские дерматологи зачастую пользуются разделением бородавок по категориям, основанным на морфологии и расположении образований:
- Обыкновенные (вульгарные). Наиболее частый вид вирусных бородавок в педиатрии. Элементы узелковой формы, с локализацией на тыльных поверхностях стоп, кистей.
- Плоские, или юношеские. Распространены у подростков. Излюбленное расположение — кожа лица.
- Околоногтевые. Имеют вид ограниченных уплотнений кожи около ногтевого ложа.
- Подошвенные (плантарные). Плоские или мозаичные вирусные элементы, формирующиеся на подошве. Обычно имеется связь с нагрузкой на стопу, ее повышенной потливостью.
- Остроконечные кондиломы. Очень редкое заболевание для детского возраста. Бородавки появляются при передаче вируса половым или вертикальным путем.
Симптомы
К общим проявлениям вирусных бородавок у ребенка относят наличие патологического образования на слизистой или коже, которое вызывает неприятные ощущения или болезненность при пальпации, деформацию подлежащего участка (подошва, околоногтевой валик). Разные типы бородавок имеют свои клинические особенности.
Вульгарные бородавки представляют собой плотные папулы до 0,5 см в диаметре с шероховатой поверхностью. Папула может быть как единичной, так и с множественными сателлитами вокруг первичного очага. Околоногтевые бородавки — бляшки или узелки розового оттенка, расположенные по периферии от ногтя. В процессе разрастания вызывают разрушение ногтевого валика.
Плантарные бородавки располагаются на подошвенной поверхности, часто в области переднего отдела стопы, в местах интенсивной нагрузки. Выглядят бугристыми или плоскими образованиями, иногда при ходьбе вызывают болезненность. Разрастаясь, подошвенные бородавки сливаются, занимая большую поверхность, формируя очаги мозаичного гиперкератоза на подошве.
Юношеские бородавки визуально определяются как небольшие узелки (1-3 мм) в тон кожи, с гладкой поверхностью. Чаще формируются в области лица, но возможно появление и на других частях тела. Кондиломы — это вирусные разрастания телесного или розового цвета, по форме схожие с цветной капустой, петушиным гребнем. Располагаются в зоне промежности.
Осложнения
Вирусная бородавка у ребенка ‒ не безобидное заболевание. Несвоевременная терапия грозит развитием ассоциированных патологий. Образования, расположенные на лице и открытых участках, представляют эстетический дефект, что может привести к психологическим проблемам у ребенка. Самое опасное осложнение вирусной бородавки — озлокачествление. Предраковые заболевания развиваются при заражении онкогенными подтипами ВПЧ. Дети, страдающие аногенитальными бородавками, в будущем имеют высокий риск развития раковых опухолей шейки матки, полового члена, гигантской опухоли Бушке-Левинштейна.
Диагностика
Постановка диагноза не вызывает особых сложностей у педиатра и дерматолога, базируется на типичной клинике и анамнестических данных. При наличии более 5-ти элементов ребенка консультирует иммунолог. Вирусная бородавка у детей требует дифференциации с контагиозным моллюском, эпителиальным бородавчатым невусом, базалиомой. Алгоритм обследования:
- Первичная консультация. Для анамнеза характерны жалобы на постепенное разрастание образования, возможно, контакт с больным ПВИ. Визуально определяется вид бородавки, локализация. Характерный признак – наличие темных точек внутри пролиферативной ткани (затромбированные сосуды).
- Дерматоскопия. Проведение исследования рекомендовано при неясной клинической картине. Вирусная бородавка под дерматоскопом выглядит как плотный узелок с множеством капилляров.
- Биопсия. Исследование проводят в случае подозрения на злокачественное новообразование. Бородавочный биоптат не содержит атипичных клеток, выглядит как доброкачественная эпителиома.
Лечение
Принципы лечения
В детской дерматологии существует правило: вирусные бородавки, которые не беспокоят ребенка и не имеют риска малигнизации, требуют только активного наблюдения. Такие образования могут самопроизвольно регрессировать в течение двух лет. Обязательно нужно лечить бородавки у больных с иммунодефицитными состояниями во избежание самозаражения.
Также терапия показана, если бородавка вызывает зуд, болезненность, создает психологический дискомфорт, кровоточит. Основным способом лечения вирусной бородавки у ребенка остается удаление путем деструкции. Иммунолог может назначить противовирусную терапию препаратами интерферона.
Физическая деструкция
Для детей данный вид терапии приоритетный, так как не имеет токсических побочных реакций. Выбор метода зависит от расположения бородавки, ее типа, размера. Любая из техник проводится на фоне местного обезболивания (анестезирующий крем или инфильтративная анестезия раствором лидокаина):
- Криодеструкция. Суть метода – воздействие на зону пролиферации жидким азотом. Используется контактный криозонд со специальными насадками. Время экспозиции ‒ до пяти минут. Повторные процедуры проводятся по необходимости спустя 1–2 недели.
- Электрокоагуляция. Разрушение вирусной бородавки происходит в результате действия электрического тока низкой мощности. Коагулятор провоцирует послойное термическое повреждение патологической ткани. Техника бескровная, позволяющая максимально точно работать в очаге.
- Радиокоагуляция. При данном виде деструкции используются электромагнитные волны. Под воздействием радиоволны происходит разрыв межклеточных связей, патологическая ткань расслаивается и разрушается.
- Лазерная деструкция. Удаление бородавки происходит путем лазерной абляции. Воздействие лучом длится в зависимости от размера образования до 2-3 минут. Если есть необходимость повтора, следующая манипуляция проводится через 1 месяц.
Химическая деструкция
Основа методики – аппликационное нанесение местных средств с кератолитическим действием с целью цитолиза патологических тканей. К применению у детей разрешены несколько кислот: салициловая 15-40%, щавелевая, уксусная, молочная, азотная в разных комбинациях. Схема лечения зависит от течения заболевания. Препаратом выбора для терапии плоских бородавок являются крема на основе транс-ретиноевой кислоты (форма витамина А). Курс использования длительный – до трех месяцев.
Хирургическое лечение
Оперативное вмешательство оправдано при риске атипичной трансформации вирусной бородавки у ребенка, при обширной площади поражения. Способы хирургической коррекции:
- Иссечение тупым методом. Для удаления образования используются неострые хирургические инструменты – ножницы специальной конструкции. Метод считается самым эффективным у детей. Имеет наименьшее количество рецидивов – около 10%.
- Кюретаж. Представляет собой вылущивание бородавки хирургической кюреткой. Эффективность потенцирует параллельное проведение криодеструкции. Кюретаж используют при вирусных бородавках средних размеров.
- Эксцизия. Полноценное оперативное лечение с удалением бородавки скальпелем в пределах здоровой ткани. Метод травматичный, поэтому используется при крайней необходимости. Эксцизия показана при глубоком повреждении дермы.
Прогноз и профилактика
На сегодняшний день нет метода, который бы гарантировал полное выздоровление. Рецидивы вирусных бородавок у ребенка происходят в 10-30% случаев. С другой стороны, у половины больных возможно самопроизвольное разрешение болезни. К методам специфической профилактики можно отнести вакцинацию против ВПЧ, но прививка не защищает от всех штаммов вируса. Неспецифическая защита включает общее оздоровление организма: закаливание, полноценное питание, рациональный режим дня. Для подростков важное значение имеет гигиена половой жизни.
1. Папилломавирусная инфекция сегодня: клиническое разнообразие, лечение и профилактика/ Касихина Е.И.// Лечащий врач.‒ 2011.
2. Бородавки у детей: особенности клиники, терапии/ Левончук Е.А., Яхницкий Г.Г.// Проблемы здоровья и экологии. — 2010.
Подошвенная бородавка у ребенка — это доброкачественное новообразование кожи стоп в виде узелка, которое спровоцировано заражением вирусом папилломы человека (ВПЧ). Нарост выглядит как ограниченное разрастание рогового слоя эпидермиса с ворсинчатым стержнем в центре, которое вызывает боль и дискомфорт при ходьбе. Для диагностики папилломавирусной инфекции применяются анализ гистологических препаратов бородавки, лабораторные методы обнаружения ДНК вируса. Лечение проводится малоинвазивными методами (лазеротерапия, криодеструкция, радиокоагуляция) в сочетании с иммуномодулирующей терапией.
МКБ-10

Общие сведения
Распространенность подошвенных бородавок в детском возрасте составляет 7-10%, а максимальная частота их выявления приходится на средний школьный и подростковый возраст. В младенчестве и раннем детстве наросты образуются крайне редко. В современной педиатрии разработаны разные способы терапии болезни, но они не могут дать 100% результата и не исключают риска рецидива, чем обусловлена высокая клиническая значимость папилломатоза у детей.

Причины
Заболевание вызвано инфекционным возбудителем — вирусом папилломатоза человека. Существует более 120 вариантов папилломавирусов, но возникновение подошвенной бородавки в основном встречается при инфицировании ВПЧ 1 (mupapillomavirus), 2 (alphapapillomavirus) и 4 (gammapapillomavirus) типами. Микроорганизм содержит ДНК, относится к семейству паповавирусов.
Заражению способствуют микротравмы кожи подошв, через которые возбудитель легко достигает нижних слоев эпидермиса. Провоцирующие факторы образования бородавок — любые причины, которые снижают естественный иммунитет. Множественные и рецидивирующие формы подошвенных наростов чаще поражают детей с врожденным иммунодефицитом и хроническими соматическими болезнями, пациентов, получающих иммуносупрессивную терапию.
Патогенез
Заражение обычно происходит контактным путем от человека к человеку. Дети инфицируются при общении с членами семьи или сверстниками в школе, детском саду. Другой путь проникновения возбудителя — ходьба босиком в раздевалках, общественных бассейнах, где присутствуют частицы вируса. У подростков ВПЧ также передается половым путем. Вероятность инфицирования при однократном контакте ребенка с вирусом достигает 90%, но зачастую происходит бессимптомная элиминация.
Вирус длительное время находится в клетках базального слоя эпидермиса, а при наличии провоцирующих факторов начинает размножаться. При этом нарушаются образование и дифференцировка клеток кожи, происходит избыточное ороговение, формируется патологически измененная ткань, которая медленно увеличивается в размерах. Для бородавок нехарактерен инвазивный рост, поскольку это доброкачественные новообразования.
Симптомы
На начальной стадии развития бородавки на подошвенной поверхности стопы возникает участок избыточного ороговения, который светлее, чем окружающая кожа. Постепенно его размеры увеличиваются, он становится твердым на ощупь. Внешне бородавка имеет вид плоского узелка, по центру может определяться ворсинчатый стержень. Образование приобретает грязно-желтый или коричневый цвет, а в середине можно увидеть черные точки — тромбированные капилляры.
Наиболее распространенная локализация бородавок у ребенка — подушечка большого пальца и пятка, подвергающиеся давлению при ходьбе. Наросты бывают единичными, но при длительном существовании вблизи первого узелка возможно образование новой подошвенной бородавки. Пациент жалуется на локальную болезненность при ходьбе, причем ощущения могут быть настолько интенсивными, что провоцируют хромоту. В отличие от мозоли, бородавка чаще болит при сжатии нароста, а не при прямом давлении.
Осложнения
Опасность подошвенной бородавки крупного размера заключается в возможной деформации стопы и нарушении походки, поскольку ребенок старается щадить поврежденное место, начинает хромать или волочить ногу. Наросты подвержены постоянной травматизации, поэтому есть риск мацерации кожи, присоединения вторичной инфекции и гнойного поражения стопы.
В толще подошвенной бородавки есть капилляры с тромбами, которые при механическом трении могут повреждаться, вызывая кровотечение. Длительное существование нароста и его мацерация — предрасполагающие факторы к малигнизации клеток с развитием рака кожи. Еще одно осложнение подошвенного выроста — эпидемиологическая опасность: инфицированный ребенок становится источником заражения для родственников, одноклассников.
Диагностика
Обнаружение подошвенной бородавки не представляет труда для детского дерматолога при стандартном осмотре ребенка. Внешне наросты отличаются от мозолей, поэтому врач их быстро дифференцирует. Высокоспециализированные методы исследования назначаются для подтверждения вирусной этиологии процесса и уточнения морфологии кожного поражения подошвенной части стопы, чтобы исключить малигнизацию. В диагностический план включают:
- Гистологическое исследование. При окраске по Папаниколау лаборант видит патогномоничный признак инфицирования папилломатозным вирусом — наличие койлоцитарной атипии клеток, пораженных вирусом. В неспецифическим проявлениям инфекции относят гиперплазию рогового эпидермального слоя, активную пролиферацию базальных клеток.
- Определение ДНК ВПЧ. Для верификации папилломатоза и идентификации типа возбудителя проводятся амплификационные (ПЦР, ЛЦР), неамплификационные (дот-блот, саузерн-блот) и сигнальные амплификационные (система гибридной ловушки) методики. В качестве материала для исследования берут пораженную ткань.
- Консультация иммунолога. Дополнительное обследование ребенка необходимо при подошвенных наростах более 2 см2, образовании 5 и более бородавок одной локализации либо частом рецидивировании процесса. Врач назначает иммунограмму и другие специальные методы для исключения иммунодефицита.
Лечение подошвенных бородавок у детей
Консервативная терапия
Медикаментозное лечение папилломатозного процесса у детей недостаточно эффективно, поскольку препараты прямого токсического действия на вирусную оболочку отсутствуют. Используются иммунокорригирующие средства, которые повышают собственную резистентность организма ребенка и устраняют клинические симптомы инфекции. В педиатрии назначают стимуляторы образования интерферона, однако сами интерфероны противопоказаны из-за высокой аллергенности.
Среди топических медикаментов рекомендованы растворы для химического разрушения подошвенных бородавок, которые содержат уксусную, молочную или щавелевую кислоты в безопасных концентрациях. Метод широко применяется в связи с тем, что процесс удаления нароста можно визуально контролировать, заживление происходит быстро, а осложнения практически отсутствуют. Для ребенка химическая деструкция проходит безболезненно.
Хирургическое лечение
При сильных болевых ощущениях, быстром разрастании бородавок и риске распространения вируса папилломатоза педиатры рекомендуют удалять новообразование. Манипуляцию, как правило, проводят детям после 10 лет, что вызвано лучшей переносимостью процедуры и большей частотой встречаемости патологии в этой возрастной группе. В детской дерматовенерологии используется 4 малоинвазивных способа деструкции подошвенного нароста:
- Лазеротерапия. При воздействии углекислотным лазером удается удалить бородавку за 1 сеанс без боли и кровотечения. Методика выполняется бесконтактно, поэтому отсутствует риск инфицирования тканей и развития осложнений.
- Электрокоагуляция. Прижигание электродом показано при единичных новообразованиях диаметром не более 10 мм. Метод сопровождается выделением ДНК вируса вместе с дымом, поэтому применяются адекватные защитные меры.
- Криодеструкция. Область подошвенной бородавки замораживают с помощью криозонда для полного разрушения патологической ткани. Со временем корочка отпадает, а под ней формируется нормальная кожа, которая закрывает дефект без рубца.
- Радиокоагуляция. Современные аппараты (Сургитрон) применяются для точечного и контролируемого удаления глубоких или крупных бородавок. Манипуляция проходит без осложнений, а на месте воздействия не остаются шрамы.
Прогноз и профилактика
В 28% случаев наблюдается спонтанный регресс клинических проявлений подошвенной бородавки даже без терапии. В остальных ситуациях выздоровление достигается при сочетании местных малоинвазивных вмешательств и иммунотерапии, поэтому прогноз благоприятный. Вызывают опасения рецидивирующие и крупные наросты, ассоциированные с врожденными иммунными нарушениями у ребенка.
Неспецифические профилактические меры включают соблюдение гигиены ног, исключение прямого контакта кожи с поверхностями в бассейнах общего пользования и других местах, где потенциально могут заразиться ВПЧ. Если у члена семьи выявили папилломавирусную инфекцию, для предупреждения заражения вещи ребенка (носки, полотенца) нужно стирать отдельно в горячей воде для уничтожения возбудителя. Специфическая профилактика — вакцинация от ВПЧ детей в возрасте 9 лет и старше.
1. Вирусные бородавки. Клинические рекомендации Российского общества дерматовенерологов и косметологов. — 2016.
2. Вирус папилломы человека. Эпидемиология, лабораторная диагностика и профилактика папилломавирусной инфекции/ О.В. Нарвская// Инфекция и иммунитет. — 2011.
3. Клинико-эпидемиологические особенности течения папилломавирусной инфекции у детей/ Т.В. Проценко, Я.А. Гончарова// Здоровье ребенка. — 2008.
4. Особенности клинического течения, диагностика и подходы к терапии папилломавирусной инфекции в детском возрасте/ Л.П. Мазитова, Л.К. Асламазян, Л.С. Намазова, Т.С. Шаипов// Педиатрическая фармакология. — 2006.
Читайте также:

