Какие таблетки можно принимать при чесотки
Обновлено: 24.04.2024
Государственный институт усовершенствования врачей МО РФ, Москва
Государственный институт усовершенствования врачей МО РФ, Москва
Московский государственный университет им. М.В. Ломоносова
Европейский медицинский центр, Москва, Россия
Противочесоточные препараты: критерии выбора
Журнал: Клиническая дерматология и венерология. 2011;9(2): 53‑59
Малярчук А.П., Соколова Т.В., Лопатина Ю.В., Киселева А.В. Противочесоточные препараты: критерии выбора. Клиническая дерматология и венерология. 2011;9(2):53‑59.
Maliarchuk AP, Sokolova TV, Lopatina IuV, Kiseleva AV. Antiscabietic agents: Selection criteria. Klinicheskaya Dermatologiya i Venerologiya. 2011;9(2):53‑59. (In Russ.).
Государственный институт усовершенствования врачей МО РФ, Москва
Государственный институт усовершенствования врачей МО РФ, Москва
Государственный институт усовершенствования врачей МО РФ, Москва
Московский государственный университет им. М.В. Ломоносова
Европейский медицинский центр, Москва, Россия
В большинстве случаев эффективность лечения чесотки оценивается по динамике клинической картины заболевания без учета его воздействия на все стадии развития возбудителя [8—12]. Экспериментальные исследования действия скабицидов на чесоточного клеща in vivo выполнены только для эмульсии бензилбензоата [13] и медифокса [1, 14]. Для изучения жизнеспособности самок чесоточного клеща после проведенной терапии авторы применяли метод их извлечения с помощью иглы из ходов или путем соскоба последних. При этом невозможно было учесть гибель возбудителя в процессе естественного отмирания, и этих самок считали погибшими после терапии. Использование метода дерматоскопии расширило возможности изучения жизнеспособности возбудителя чесотки непосредственно в чесоточном ходе [15].
В настоящее время известны многие группы химических соединений, обладающие скабицидной активностью. Однако спектр акарицидных средств, применяемых в мировой практике для лечения чесотки, ограничен. Связано это прежде всего с тем, что препарат наносится на весь кожный покров человека. В России предъявляют наиболее жесткие требования к этим препаратам. Они должны быть малотоксичны (IV класс малоопасных соединений по ГОСТ 12.1.007-76), не обладать сенсибилизирующим, кожно-резорбтивным и местнораздражающим действием. В России, согласно Приказу МЗ РФ №162 от 24.04.03 «Об утверждении отраслевого стандарта. Протокол ведения больных. Чесотка», для лечения заболевания разрешены препараты на основе бензилбензоата 10 и 20% эмульсия и мазь отечественного производства; средства, содержащие в качестве действующего вещества пиретроиды, — концентрат эмульсии медифокса (перметрин 5%, Россия), средство в аэрозольной упаковке Cпрегаль (эсдепаллетрин — 0,63%, синергист — 5,04% пиперонилбутоксид, Франция) и серная мазь. Каждый из перечисленных препаратов имеет свои достоинства и недостатки. Среди недостатков эмульсии и мази бензилбензоата следует отметить жжение кожи больных при первом нанесении, расслоение эмульсии при изготовлении ex tempore (ее необходимо перемешивать перед каждым применением). Главным недостатком медифокса является неудобная препаративная форма (концентрат эмульсии), что вынуждает больных готовить рабочий раствор непосредственно перед каждым применением в связи с коротким сроком его хранения (до 8 ч). Кроме того, некоторые больные отмечают усиление зуда после первой обработки. Наибольшим числом недостатков обладает серная мазь, которая имеет неприятный запах, пачкает одежду, способствует частому развитию контактных дерматитов, плохо переносится в жару. Кроме того, курс лечения чесотки серной мазью достаточно длительный (до 7 дней). Возникают трудности при использовании мази, расфасованной в узкогорлые банки. Для Cпрегаля обычно отмечают лишь один недостаток — относительно высокую стоимость при лечении одного человека. Этот недостаток полностью нивелируется, если лечить одновременно 3—4 члена семьи [2]. Для лечения беременных разрешен для применения только Cпрегаль. Для лечения детей без ограничения по возрасту можно использовать 10% эмульсию, мазь бензилбензоата и Cпрегаль. Медифокс применяют для лечения детей старше 1 года [16].
Сравнительное исследование эффективности противочесоточных препаратов с учетом воздействия на возбудителя позволяет объективно оценить их действие.
Цель исследования — в оценке эффективности всех противочесоточных препаратов, разрешенных для применения в России, по динамике клинических проявлений заболевания и воздействию на возбудителя на однородном контингенте больных в условиях стационара.
Материал и методы
Работа выполнена на базе кафедры дерматовенерологии ГИУВ МО РФ и Центрального военного клинического госпиталя РВСН №25 (Одинцово). Изучена эффективность лечения чесотки скабицидами, разрешенными для применения в Российской Федерации (20 и 33% серная мазь, 20% мазь бензилбензоата, медифокс, Cпрегаль). Под наблюдением находились 104 военнослужащих больных чесоткой в возрасте 18—25 лет (средний возраст 20±1,8 года). Лечение проводилось в стационаре под постоянным наблюдением медицинского персонала. Это исключало нарушение схем лечения и использование просроченных препаратов. Лабораторное подтверждение диагноза путем обнаружения чесоточного клеща исключало ошибки диагностики. Изоляция больного из очага предотвращала реинвазию. Исследование охватывало период с 2005 по 2009 г.
Для визуализации чесоточных ходов использовали лупу с четырехкратным увеличением, бинокулярный микроскоп МБС-10, цифровой микроскоп Webbers Digital Microscope F-2cn, цифровые фотокамеры. Подсчитывали индексы встречаемости и обилия чесоточных ходов на больном. Индекс встречаемости (в %) — частота обнаружения ходов на определенном участке кожного покрова. Индекс обилия (в абсолютных единицах) — среднее число ходов, приходящееся на тот или иной участок кожного покрова.
Эффективность лечения чесотки оценивали по динамике проявлений заболевания и гибели самок чесоточных клещей в ходах in vivo. После завершения курса терапии при сохранении клинических проявлений чесотки отыскивали неизмененные чесоточные ходы. Для предотвращения травмирования самок чесоточного клеща при извлечении их из ходов использовали бинокулярный микроскоп. В случае обнаружения живых самок изучали морфологию их генитального клапана, а также строение и содержимое чесоточного хода. Длительность контрольного наблюдения за переболевшими военнослужащими во всех группах составляла 2 нед. При наличии у больных скабиозной лимфоплазии и осложнений чесотки сроки наблюдения увеличивались до полного излечения. Осмотры проводили через 10 дней.
Результаты

Оценка эффективности лечения чесотки по воздействию на возбудителя позволила установить истинную частоту постскабиозного зуда, медикаментозных осложнений и сохранение клинических проявлений после полноценной терапии (таблица).
Оценка эффективности противочесоточных препаратов по воздействию на возбудителя обычно осуществляется путем их извлечения из чесоточных ходов с последующей оценкой активности. Жизнеспособными считаются особи, не утратившие подвижности. Ранее при изучении морфологии чесоточных ходов нами отмечено наличие сухих ходов и ходов, заполненных жидкостью [17]. При этом обнаружено, что в сухих ходах определенный промежуток времени сохраняются погибшие в процессе естественного старения самки, не отторгнувшиеся с роговыми чешуйками в процессе физиологической регенерации эпидермиса. Доля таких особей в ходах составила 19,7% или 1 /5. В соответствии с этим предложена формула для расчета истинного числа самок, погибших в чесоточном ходе в процессе лечения тем или иным скабицидом:
где L♀ — число самок, погибших от воздействия скабицида, N — число самок, извлеченных неподвижными из чесоточных ходов после лечения, 0,2 — коэффициент поправки с учетом естественного отмирания самок чесоточного клеща в процессе старения.
При сохранении постскабиозного зуда на фоне лечения антигистаминными препаратами и топическими стероидами в течение 1 нед (время, необходимое для отшелушивания рогового слоя эпидермиса с погибшими клещами), необходима повторная обработка скабицидом после тщательного мытья пациента с мылом. При наличии медикаментозного дерматита, нередко расцениваемого как неэффективность терапии, продолжение специфического лечения резко ухудшает состояние больного. Обнаружение живых плодущих самок после полноценной терапии указывает на возможность развития резистентности к данному препарату и целесообразность использования скабицида с другим механизмом действия на клещей.
Полученные в результате исследования данные по действию противочесоточных препаратов и анализ причин их неэффективности используются в системе последипломного обучения дерматовенерологов и врачей различных специальностей.
Работа выполнена в Государственном институте усовершенствования врачей МО РФ.
Трудно представить практического врача, не сталкивающегося в своей повседневной работе с чесоткой. Дерматологам приходится помнить о ней практически ежедневно, проводя дифференциальный диагноз между различными зудящими дерматозами. И при этом регистрация чесотки (по разным, но вполне понятным причинам) остается недостаточной.
Несмотря на многочисленные публикации, посвященные современному состоянию проблемы чесотки (3, 5—8,10), часть врачей не связывают особенности паразитирования чесоточного клеща Sarcoptes scabiei с клиникой заболевания.
Чесоточный ход—симптом, который отличает чесотку от других дерматозов и позволяет практически всегда правильно диагностировать заболевание. Жизненный цикл чесоточного клеща делится на 2 части: кратковременную накожную и длительную внутрикожную, представленную топически разобщенными репродуктивным и метаморфическим периодами. В ходе репродуктивного периода самка откладывает яйца в прогрызаемом ею чесоточном ходе. Вылупляющиеся личинки выходят на поверхность кожи через отверстия, проделанные самкой над местом каждой кладки, и внедряются в волосяные фолликулы и под чешуйки эпидермиса. Здесь протекает их метаморфоз (линька): через стадии прото- и телеонимфы образуются взрослые особи. Самки и самцы нового поколения выходят на поверхность кожи, где происходит спаривание. Дочерние самки мигрируют на кисти, запястья и стопы, внедряются в кожу и сразу начинают прокладывать ходы и класть яйца, Преимущественная локализация чесоточных ходов на этих местах обусловлена самой большой здесь толщиной рогового слоя (в сравнении с остальными слоями эпидермиса), вследствие чего личинки успевают вылупиться, а не отторгаются вместе с роговыми чешуйками. Установлено, что участки кожи, где располагаются чесоточные ходы, имеют пониженную температуру, а волосяной покров там отсутствует или минимален. В редких случаях (за счет механического прижатия) внедрение самок возможно в кожу других участков кожного покрова: ягодиц, аксилярных областей, живота и др. Клинически это соответствует скабиозной лимфоплазии кожи (СЛК).
В большинстве случаев кожа не реагирует на внедрение самки клеща в роговой слой эпидермиса, поэтому воспалительный компонент при прокладывании самкой хода отсутствует и в клинической картине заболевания преобладает типичный или интактный вариант чесоточного хода. Внешне он имеет вид слегка возвышающейся линии грязно-серого цвета, прямой или изогнутой, длиной 5—7 мм. В то же время возможно возникновение воспалительной реакции в процессе жизнедеятельности самки. Такие ходы принято называть реактивными. В соответствии с предложенной нами классификацией (4) существует до 15 вариантов чесоточных ходов. Под ходами могут возникать полостные элементы (везикулы и пузыри) или лентикулярные папулы, что очень типично для детей. На протяжении хода могут возникать пустулы, трещины, точечные или линейные корочки, эрозии; иногда ход принимает вид «ракетки» или «веретена». Частота встречаемости и индекс обилия чесоточных ходов наибольшие на кистях (соответственно 96% и 10,5), значительные — на запястьях (59% и 2), половых органах мужчин (49% и 2), стопах (29% и 1); на других участках кожного покрова они встречаются реже. Необходимо остановиться на закрепившихся в мышлении врачей стереотипах. Так, в отечественной литературе в качестве основного диагностического симптома чесотки встречается отождествление чесоточных ходов с «парными элементами», в то время как ничего общего с чесоточными ходами эти элементы не имеют. Их описание отсутствует и в зарубежной литературе, и в действующих на территории России методических рекомендациях (1, 2). При исследовании более 1 тыс. таких элементов (со-скоб с последующим микроскопированием содержимого) чесоточного хода в них не обнаружено.
Другой стереотип — оценка СЛК (возникающей в период инвазионного процесса в результате заселения клещами различных участков кожного покрова) в качестве постскабиозной лимфоплазии кожи, возникновение и длительное персистиро-вание которой многие врачи связывают не с самой чесоткой, а с проведенной терапией.
Клиническое и паразитологическое обследование более 1000 больных чесоткой показало, что СЛК всегда возникает под чесоточными ходами во время болезни. Ходы в этих случаях приурочены к сильно зудящим лентикулярным папулам, на поверхности которых часто имеется крупная кровянистая корочка как результат механического расчесывания. Наличие чесоточных ходов в роговом слое лентикулярных папул подтверждено путем соскоба с последующим микроскопированием в молочной кислоте. Во всех случаях обнаружены самки, яйца, личинки, опустевшие яйцевые оболочки, экскременты. Количество паразитарных элементов в таких ходах вдвое выше, чем в типичных ходах (на кистях, запястьях и стопах): в среднем соответственно 20—22,7 и 6,2— 12,9. Отмечены высокая гибель зародышей в таких ходах и забитость ходов экскрементами клещей. СЛК не встречается в типичных местах локализации чесоточных ходов, но преобладает на мошонке (частота встречаемости и индекс обилия — соответственно 61% и 1,6), половом члене (54% и 1,1), ягодицах (44% и 1,4), локтях (30% и 0,8). Реже СЛК выявляется в подмышечных областях (19% и 0,3) и на молочных железах у женщин (16% и 0,4), крайне редко — на животе, в паховой и подвздошных областях, на бедрах и груди. Гистологическое исследование биоптатов с участков СЛК показало, что до и после лечения они практически не различаются. В дерме обнаружены переполнение сосудов кровью и выраженный периваскулярный инфильтрат из лимфоцитов, гистиоцитов, эозинофилов. В гистологических препаратах, взятых до лечения, число эозинофилов было значительно меньше, чем после специфической терапии. Длительность персистирования СЛК (2—6 мес) не зависит от локализации на теле больного, но коррелирует с числом СЛК и особенно зависит от сохранения или удаления содержимого чесоточного хода из рогового слоя эпидермиса. Соскоб последнего с поверхности скабиозной папулы способствовал ее более быстрому разрешению (9). Изложенное свидетельствует о том, что СЛП является своеобразным вариантом течения чесотки; при ведении таких больных необходим индивидуальный подход.
И последнее: при чесотке не бывает рецидивов, поэтому постановка такого диагноза неосновательна. Во-первых, в жизненном цикле чесоточного клеща нет латентных, длительно переживающих стадий; во-вторых — отсутствует стойкий иммунитет. Причиной возобновления заболевания чаще являются реин-вазия от непролеченных контактных лиц в очаге или вне его, а также недолеченность больного в связи с несоблюдением схем лечения (применение заниженных концентраций препаратов, частичная обработка кожного покрова, сокращение продолжительности курса терапии).
Приказом МЗ РФ №162 от 24.04.03 утвержден отраслевой стандарт (ОС) «Протокол ведения больных. Чесотка». ОС прошел процедуру государственной регистрации в Министерстве юстиции РФ. При подготовке ОС использованы ссылки на Постановления Правительства РФ от 05.11.97 №1387 «О мерах по стабилизации и развитию здравоохранения и медицинской науки в РФ» и от 26.10.99 №1194 «О программе государственных гарантий обеспечения граждан РФ бесплатной медицинской помощью». ОС разработан для решения важных задач практического здравоохранения страны, среди которых:
- определение спектра лечебных и диагностических услуг, оказываемых больным чесоткой;
- определение формулярных статей лекарственных средств, применяемых для лечения чесотки;
- разработка алгоритмов диагностики и лечения чесотки;
- установление единых требований к порядку профилакти ки, диагностики и лечения больных чесоткой;
- унификация расчетов стоимости медицинской помощи, разработки базовых программ ОМС и тарифов на меди цинские услуги и оптимизации системы взаиморасчетов между территориями за оказанную больным чесоткой ме дицинскую помощь;
- контроль объемов, доступности и качества медицинской помощи, оказываемой пациенту в медицинском учреждении и на территории в рамках государственных гарантий обеспечения населения бесплатной медицинской помощью.
Больше всего вопросов возникло по п, 7 «Характеристика требований протокола». Алгоритм ведения больных чесоткой определяется правильностью выбора «модели пациента». При определении модели пациента необходимо использовать общепринятые классификации дерматозов с учетом традиционных для каждой нозологической формы стадий течения процесса, клинических форм, возможных осложнений. В разделе ОС «Общие вопросы» дана подробная характеристика клинических проявлений чесотки. Указывается, что клиническими вариантами чесотки являются типичная чесотка, без ходов, норвежская, осложненная (дерматитом и пиодермией), чесотка «чистоплотных», чесотка в сочетании с СЛК кожи, псевдосаркоптоз, чесотка на фоне других дерматозов. Классификации заболевания с учетом стадии и фазы процесса не существует. Врачам не ясно, что вкладывается в ОС в понятия «стадия» и «фаза» чесотки (если есть чесотка с высыпаниями, то должна быть и чесотка без высыпаний; если есть острая чесотка, то должна быть и хроническая?). Необходимо, чтобы при описании модели пациента использовались принятые для данного заболевания критерии. Поэтому пункты «стадия» и «фаза» заболевания при чесотке в ОС необходимо исключить.
В этом же .разделе ОС дан алгоритм лечения только 2 моделей пациента «Чесотка без осложнений» и «Чесотка. Пост-скабиозный зуд». Закономерен вопрос: а как лечить остальные формы заболевания? Некоторые специалисты имели разногласия с фондом ОМС, так как при осложненной, норвежской чесотке, СЛК требуется назначение дополнительных лекарственных препаратов как внутрь, так и наружно.
При переиздании ОС количество моделей пациента необходимо привести в соответствие с разделом «Общие вопросы», В частности, такими моделями должны быть:
Модель 01.01 (03). Чесотка типичная, без ходов, чесотка «чистоплотных»
(05). Без осложнений.
Модель 01.02 (03). Чесотка типичная, без ходов, чесотка «чистоплотных»
(05) Осложнения — пиодермия.
Модель 01.03 (03). Чесотка типичная, без ходов, чесотка «чистоплотных»
(05) Осложнения — контактный аллергический дерматит.
Модель 01.04 (03). Чесотка типичная, без ходов, чесотка «чистоплотных».
(05), Осложнения — сочетание пиодермии и контактного аллергического дерматита.
Модель 01.05 (03). Чесотка типичная, без ходов, чесотка «чистоплотных» в сочетании с СЛК,
Модель 01.06 (03). Норвежская чесотка.
Модель 01.07 (03). Псевдосаркоптоз.
Модель 01.08 (03). Чесотка на фоне другого дерматоза (атопический дерматит, псориаз, лимфома и др.).
Второй вопрос, возникающий у практических врачей, — это трактовка диагностических критериев чесотки. В ОС указывается, что «диагноз чесотки ставится на основании комплекса клинических и эпидемиологических данных, лабораторного обнаружения возбудителя. В редких случаях возможно использование лечебного критерия — получение положительного эффекта при лечении «ex juvantibus» одним из противочесоточных препаратов». Но четкого подразделения критериев на клинические, эпидемиологические, лабораторные и лечебные нет, что нередко приводит к разногласиям с ГЦСЭН и фондом ОМС. Приводим эти критерии.
Клинические критерии диагностики чесотки (выявляются при установлении жалоб больного и при его осмотре):
- Зуд, усиливающийся в вечернее и ночное время.
- Наличие типичных чесоточных ходов и их реактивных вариан тов — цепочка везикул, пузырь, лентикулярная папула, «ракетка» и т.п.
- Наличие невоспалительных, изолированных везикул, фол ликулярных папул, сильно зудящих лентикулярных папул.
- Типичная локализация высыпаний при чесотке: чесоточные ходы на кистях, запястьях, стопах, локтях; фолликулярные папулы — на переднебоковой поверхности тела; невоспалительные ве зикулы — на кистях и стопах в непосредственной близости от хо дов; лентикулярные папулы (половые органы мужчин, ягодицы, ак- силярная и пупочная области, молочные железы у женщин).
- Наличие характерных для чесотки симптомов : Арди, Гор чакова, Михаэлиса, Сезари.
- Преобладание стафилококкового импетиго на кистях, за пястьях, стопах; эктим — на голенях и ягодицах; остиофоллику- литов и фурункулов — на туловище и ягодицах.
- Отсутствие эффекта от лечения антигистаминными, де сенсибилизирующими средствами внутрь и противовоспали тельными, в том числе кортикостероидными мазями, наружно,
Эпидемиологические критерии диагностики чесотки (выявляются при сборе анамнезе, осмотре контактных лиц и соответствующих коллективов):
- Наличие зудящего дерматоза у одного или нескольких членов семьи.
- Наличие зудящего дерматоза среди членов инвазионно- контактного коллектива (общежитие, детский сад, интернат, оздоровительный лагерь, детский дом, казарма и т.п.).
- Возникновение заболевания после тесного телесного контакта в постели, в том числе полового, в вечернее и ночное время (суточный ритм активности возбудителя).
- Последовательное появление новых больных в очаге.
- Реализация непрямого пути заражения только при нали чии нескольких больных в очаге или высоком паразитарном ин дексе (число чесоточных ходов) у одного больного, что часто наблюдается при норвежской чесотке.
- Возможность заражения через предметы, которыми не прерывно пользуется большой поток людей (шкафы в банях, ма трацы в поездах, спальные мешки на туристских базах и т.п.).
- Улучшение состояния после самолечения одним из про тивочесоточных препаратов.
Лабораторные критерии
Клинические и эпидемиологические данные должны быть подтверждены обязательным обнаружением возбудителя чесотки одним из перечисленных выше методов.
Лечебные критерии диагностики
В исключительных случаях, особенно при чесотке без ходов, когда поиск возбудителя в фолликулярных папулах и везикулах требует высокого профессионализма, одним из диагностических критериев чесотки может быть лечение ex juvantibus. В этом случае терапия проводится одним из противочесоточных препаратов по установленной схеме. Исчезновение зуда после 1-й обработки и разрешение высыпаний к концу недели являются диагностическим критерием наличия у больного чесотки.
Серьезное недоумение при внедрении в практику ОС возникало у дерматовенерологов в связи с отождествлением перметрина и медифокса. За рубежом перметрин для лечения чесотки используется в виде 5% крема, а медифокс выпускается в виде концентрата эмульсии и перед употреблением разводится более чем в 12 раз. Специфическая активность препаратов, используемых в виде крема и раствора, не равнозначна. В ОС в разделах «Характеристика алгоритмов и особенностей применения медикаментов» и «Формулярные статьи лекарственных средств» в рубрике «Перметрин» подробно разбирается алгоритм применения медифокса и дается его характеристика, а не 5% крема перметрина. При этом указывается, что синонимом перметрина является медифокс.
Отождествление в ОС перметрина с медифоксом дало возможность производителям педикулоцидных препаратов (акромед, ниттифор, веда-2) на основе перметрина незаконно рекламировать их в интернете для лечения чесотки. При этом совершенно не учитывается, что экспозиция педикулоцидов на коже не превышает 10—30 мин и площадь обрабатываемых участков ограничивается только волосистой частью головы или областью лобка. Использование педикулоцидов на весь кожный покров в течение 8—12 ч чревато серьезными осложнениями. В интернете для лечения чесотки стали рекламировать препараты на основе перметрина, применяемые для уничтожения моли (рейд антимоль, армоль, зитол), бытовых насекомых (амизоль, первит), сельскохозяйственных вредителей (канон плюс), летающих насекомых (арзоль-Л). Назначая средства на основе перметрина, врач должен подчеркнуть, что таким препаратом является только медифокс, а самолечение с использованием интернет-ресурсов может привести к серьезным последствиям.
Из зарубежных антипаразитарных препаратов, используемых для лечения чесотки, в нашей стране широко применяется Спрегаль. Его действующим началом является эсдепалетрин — нейротоксический яд для насекомых, нарушающий катионный обмен мембран нервных клеток. Второй компонент — пиперони-ла бутоксид — усиливает действие эсдепалетрина и устраняет возможность развития резистентности возбудителя чесотки к данному скабициду. В разделе «Формулярные статьи лекарственных средств» спрегаль описывается в рубрике «Эсдепалет-рин+пиперонила бутоксид», что не является синонимом данного препарата, а лишь отражает вещества, составляющие его.
Совершенно непонятно, как в ОС для лечения чесотки попал препарат ниттифор. Его действующим веществом является перметрин. Ниттифор разработан и официально утвержден для лечения педикулеза. Он наносится на ограниченные участки кожного покрова, и его экспозиция на коже не должна превышать 40 мин.
Подводя итог сказанному, можно заключить, что опыт применения ОС в лечебно-профилактических учреждениях России показал необходимость его доработки с учетом предложений и замечаний, поступающих от специалистов и практикующих врачей.
ЛИТЕРАТУРА
1. Гладько В.В., Соколова ТВ., Рязанцев И.В. Организация помощи военнослужащим, больным чесоткой, в ВМУ МО РФ / Методические рекомендации для врачей войскового звена медицинской службы МО РФ. — М., 2004. — 63 с.
2. Кубанова А.А., Соколова Т.В., Ланге А.Б. Чесотка / Методические рекомендации для врачей. — М., 1992. — 20 с.
3. Ланге А.Б., Соколова Т.В. Паразитизм чесоточного зудня Sarcoptes scabiei (L.) (Acariformes, Sarcoptidae) // Паразитология. — 1992. — №4. — С. 281—295.
4. Соколова Т.В., Федоровская РФ., Ланге А.Б. Чесотка. — М.: Медицина. — 1989. — 175 с.
5. Соколова Т.В. Новое в этиологии, эпидемиологии, клинике, диагностике, лечении и профилактике чесотки (лекция) // Рос. журн. кожн. и венерич. болезней. — 2001. — №1. — С.27—39.
6. Соколова Т.В. Чесотка: современное состояние проблемы // Consilium Medicum. — 2002. — Т. 4. — №5. — С. 244—248.
7. Соколова Т.В. Чесотка // Consilium Provisorum. — 2002. — №6. — С.15—19.
8. Соколова ТВ., Лопатина Ю.В. Паразитарные дерматозы: Чесотка и крысиный клещевой дерматит. — М.: Бином.—2003. — 121 с.
9. Соколова Т.В., Гладько В,В., Рязанцев И.В. Чесоточный клещ Sarcoptes scabiei и доброкачественная лимфоплазия кожи // Рос. журн. кожн. и венерич. болезней. — 2004. — №5. — С.25—30.
10. Справочник по кожным и венерическим болезням / Под общ, ред. проф. И.Ю, Быкова. — Изд. 2-е дополненное. — М„ 2005, — 292 с.
Зуд кожи - это довольно часто встречающееся неприятное ощущение, вызывающее желание расчесывать поражённый участок кожи. Зуд может быть острым или хроническим, локальным (ощущаться на каком-то одном определённом участке кожи) или генерализованным. Зуд сам по себе не является заболеванием - это всего лишь один из симптомов некоторых заболеваний кожи, нарушений работы внутренних органов или нервной системы. Однако сильный зуд способен причинять человеку невероятные страдания. Вынести зуд часто даже сложнее, чем боль.
Расчёсывание приводит к усилению зуда, покраснению и воспалению кожи. В места повреждений может проникать инфекция, что вызывает гнойничковые заболевания кожи.
Причины возникновения зуда
Как ни странно, патофизиология кожного зуда очень сложна. Зуд является результатом каскада гуморальных и нервно-рефлекторных реакций, который может быть запущен различными факторами.
Наиболее распространенные причины локального зуда:
- сухость кожи;
- инфекции, поражающие верхний слой кожи, такие как фолликулит и импетиго;
- зуд является одним из первых симптомов контактного, аллергического и атопического дерматита - аллергической реакции организма на некоторые медикаменты, химические вещества, растения, укусы насекомых, и т.д.;
- зуд сопровождаемый сыпью на коже один из симптомов детских инфекций (ветряная оспа, корь);
- паразитарные инфекции, например вши (преимущественно зуд волосистой части головы), чесоточные клещи (характерен зуд в сочетании с чесоточными ходами на коже), острицы (вызывают сильный зуд в области анального отверстия у детей).
Зуд половых органов наблюдается преимущественно у женщин. Причиной этому служат обильные бели, кандидоз, трихомониаз, раздражающее действие мочи при сахарном диабете, подагре, воспалительные заболевания половых органов, сексуальные неврозы, в отдельных случаях у девочек – острицы.
К причинам генерализованного зуда относят:
- болезни печени, сопровождающиеся желтухой и гипербилирубинемией;
- эндокринные заболевания (сахарный диабет, тиреотоксикоз, гипотиреоз);
- некоторые заболевания крови (железодефицитная анемия, истинная полицитемия и др.);
- психические расстройства;
- ксеродермия;
- некоторые онкологические заболевания.
Также выделяют «старческий зуд» - необъяснимый интенсивный зуд у людей старше 70 лет в отсутствие видимых причин.
Лечение
Как мы уже говорил, зуд является не самостоятельным заболеванием, а симптомом. Именно поэтому при наличии кожного зуда врач, сначала проводит тщательную диагностику (она может включать разнообразные исследования в зависимости от клинических проявлений и конкретной ситуации), а затем назначает лечение.
Для ослабления чувства зуда можно использовать следующие местные средства:
- действие холода (холодный душ, холодный компресс, полотенце, смоченное в холодной воде; однако следует помнить, что длительное воздействие влаги может отрицательно воздействовать на кожу при аллергических заболеваниях);
- лосьоны с ментолом и камфорой (обладают местным анестезирующим действием, оказывают охлаждающее и успокаивающее влияние на кожу);
- антигистаминные препараты для местного применения (кремы и мази).
Антигистаминные препараты для приема внутрь и мази, содержащие глюкокортикостероиды, не следует применять до консультации с врачом.
Избегайте воздействия тепла, ярких солнечных лучей, физических нагрузок. Носите просторную хлопковую одежду.
Тесный контакт между людьми увеличивает риск передачи чесотки. Это заболевание, которое человечество не может победить на протяжении сотен лет. Современная медицина предлагает эффективные препараты, подавляющие размножение и уничтожающие возбудителя. Главное – правильно их применять и не забывать о мерах профилактики.
Почему появляется чесотка
Причиной чесотки является крошечный кожный клещ Sarcoptes scabiei. Он является паразитом, который предпочитает жить в коже человека. Но есть случаи заражения от домашних животных, когда они выступают переносчиком клеща.

Заражение происходит при соприкосновении с открытыми участками кожи больного и здорового человека. Для этого достаточно рукопожатия, совместных игр у детей. Взрослые заражаются во время полового акта, совместный сон в постели часто приводит к передаче возбудителя.
Невысокая заразность чесоточного клеща связана с его особенностями. Его самки неактивны днем, в роговой слой кожи нового хозяина возбудители проникают приблизительно за 30 минут, поэтому нужен продолжительный контакт кожа к коже. Клещ чувствителен к внешним условиям. Если его поместить на поверхность с температурой 21°С и влажностью не больше 80%, он погибнет за сутки. Но чем теплее и суше воздух, тем быстрее гибнет клещ. Поэтому передача возбудителя через предметы быта также встречается редко.
Чесоточный клещ проходит все стадии развития в организме хозяина. В заражении нового человека участвуют чаще всего самки. Самцы гибнут сразу после их оплодотворения. Благодаря протеолитическим ферментам в слюне, клещи растворяют роговой слой кожи и формируют в нем свои ходы. Ежедневно вечером и ночью самка продвигается на 2-3 мм. Это вызывает ощущение сильного зуда, а реакция на продукты жизнедеятельности проявляется в виде сыпи. Ночью самка может выходить на поверхность кожи, переползать на новый участок тела или к другому человеку.
В своих ходах самка откладывает за ночь 2-3 яйца, из которых через 2-4 дня вылупливаются личинки и начинают формировать новые ходы. Полный цикл развития взрослого чесоточного клеща занимает 10-14 дней.
По статистике чаще всего заражаются подростки, которые живут и общаются в тесных коллективах. Поэтому чесотка распространена среди отдыхающих летних лагерей, проживающих в студенческих общежитиях. Ребенок может заразиться чесоткой при посещении детского сада. Болезнь распространена в детских интернатах. Резервуаром для возбудителя часто становятся дома престарелых. В пожилом возрасте болезнь может протекать с менее выраженными симптомами, поэтому лечение отсутствует, но риск заражения сохраняется.

Симптомы чесотки
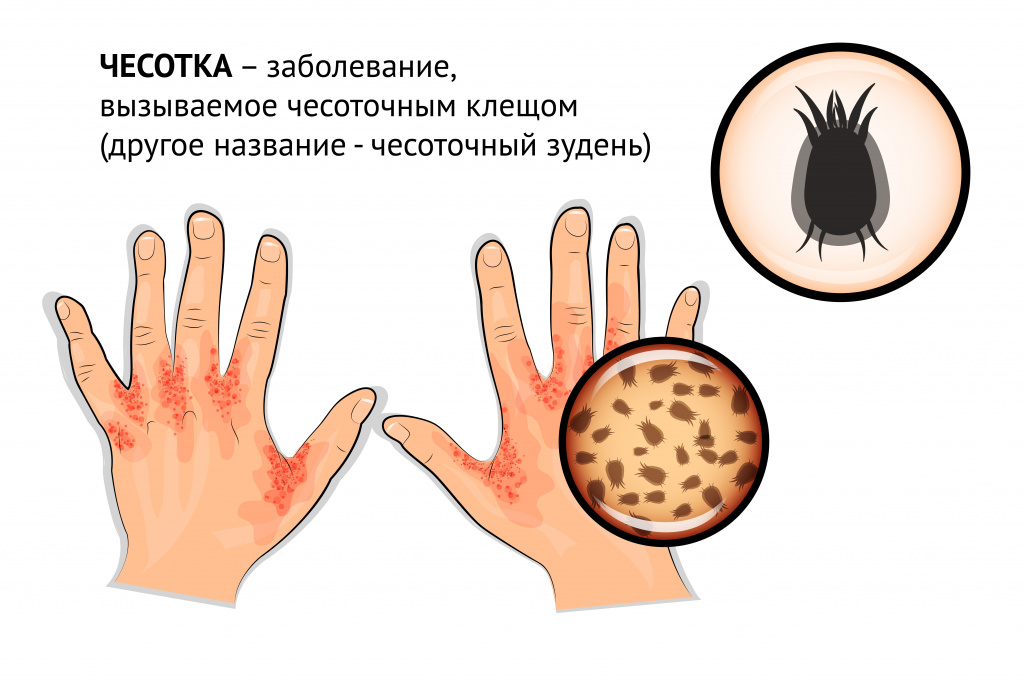
До появления первых симптомов чесотки при заражении взрослыми самками нет инкубационного периода. Кожный зуд может появиться уже через 1-2 недели после первичного инфицирования, если на кожу попали личинки клеща.
Можно самостоятельно диагностировать заболевание, если сравнить, как выглядит чесотка на коже с описанием или фото. Излюбленная локализация клеща на теле следующая;
- межпальцевые промежутки;
- запястья;
- голени;
- подмышечные впадины;
- ягодицы;
- поясница и талия;
- кожа половых органов;
- голова, кожа за ушами.
Ходы, проделанные самкой, выглядят как тонкие белесые полоски. Они немного возвышаются над поверхностью кожи. Длина каждого хода не больше 1 см. Иногда они имеют боковые ответвления, которые проделывают самцы клеща. В слепом конце ходов прячется самка, которая на поверхности кожи выглядит как черная точка.
В начальной стадии сыпь не выражена. Позже, когда развивается аллергическая реакция на клеща, его экскременты и яйца, на коже появляются красные пятна, напоминающие крапивницу. Они могут быть неправильной формы, сливаются в более крупные пятна. Если не лечить чесотку, на месте высыпания появляются небольшие пузырьки с жидким содержимым. Со временем они способны увеличиваться в размерах. При тяжелых формах чесотки, сыпь может покрывать все тело, но редко переходит на волосистую часть головы, хотя у 30% пациентов дерматологи обнаруживают поражение волос.
В условиях недостаточного иммунитета или при некоторых индивидуальных особенностях кожи, развивается норвежская форма чесотки. Она выглядит как дерматит, напоминающий псориаз, формирующий на поверхности воспаленной кожи чешуйки. В патологический процесс могут быстро вовлекаться разные участки тела, подногтевые зоны, частая локализация – это голова, шея и ягодицы. Человек с такой формой чесотки очень заразен, одновременно на его теле может находиться несколько миллионов особей клеща, тогда как в обычных условиях – до 15 возбудителей.
Медикаментозное лечение
При появлении первых признаков чесотки необходимо обратиться к врачу или быстро начинать лечиться самостоятельно. Препараты для лечения продаются в аптеках без рецепта.
Против чесотки эффективны следующие медикаментозные средства:
-
– препарат выпускается в виде крема или эмульсии, которую наносят на пораженные участки кожи; – вступает в реакцию с кожными белками с образованием сульфидов и пентатионовой кислоты, которые обладают противопаразитарным и противомикробным действием. Эффективна, если в расчесы проникли бактерии из группы стафилококков.
Если имеются серьезные противопоказания к использованию этих средств, можно использовать растительные препараты. Но в домашних условиях не рекомендуется применять масло чайного дерева и другие наружные препараты. Они вызывают аллергические реакции, могут ухудшить состояние.
Эффективно лечить зуд помогают наружные средства от аллергии или антигистаминные препараты для приема внутрь. В редких случаях врач может назначить гормональные мази с глюкокортикоидами, например, Гидрокортизон.
Если на месте расчесов появляются гнойные высыпания, раны, необходимо использовать антибиотики в виде мази. Широким спектром действия обладают неомицин и бацитрацин. Ими так же можно лечиться дома по рекомендации врача.

Эффективное лечение чесотки
Бороться с чесоточным клещом можно в домашних условиях, госпитализация нужна только при тяжелых формах болезни. Чтобы быстро вылечиться от чесотки, соблюдают следующие рекомендации:
- лечиться нужно не менее 4 суток, чтобы под влиянием препарата погибли взрослые особи и вылупившиеся из яиц личинки;
- лечебные средства наносят на кожу вечером перед сном;
- кожа перед нанесением лекарства должна быть сухой и прохладной, поэтому во время лечения не рекомендуется мыться;
крем можно наносить пальцами, а жидкие средства – кисточкой для рисования, чтобы получить равномерный слой, ватные диски использовать не рекомендуется.
Лечить чесотку головы можно жидкой суспензией. На волосы препарат не наносят, но обязательно обрабатывают кожу за ушами. Глаза, ноздри и губы оберегают от попадания лекарства.
После нанесения на кожные покровы, лекарство нельзя смывать в течение суток. После этого разрешено вымыться без мыла. Но некоторые препараты нужно наносить ежедневно 4-5 дней, поэтому гигиенические процедуры проводят после окончания курса.
Если дома проживает несколько человек, профилактическую обработку проводят всем, чтобы избежать циркуляции возбудителя внутри семьи. Постельное белье не меняют до тех пор, пока не будет пройден полный курс лечения.

Эффективный метод лечения может не помочь, если не соблюдать сроки терапии. Поэтому нужно знать, что в первые сутки гибнут взрослые особи, а яйца остаются живыми. Через 2-3 дня уничтожаются молодые личинки. Если прекратить наносить лекарственное средство, произойдет рецидив болезни, симптомы вернутся с новой силой.
Кожный зуд может сохраняться еще несколько дней после окончания курса. Но через 7-10 суток все высыпания проходят или значительно уменьшаются в размерах. Если появляются свежие расчесы, это говорит о повторном заболевании. Чтобы его избежать и не лечить чесотку несколько раз, нужно избегать контактов с зараженными людьми. Для профилактики рекомендуется обработать всю одежду, постельное белье специальными средствами против клещей (например, Москитолом) или постирать в горячей воде.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кожный зуд – одна из частых причин обращения к врачу. Подчас кожный зуд становится столь невыносимым, что приводит к повышению раздражительности, нарушению сна, снижению работоспособности. Все это значительно снижает качество жизни. Однако чувство дискомфорта – не единственная проблема, которая сопровождает зуд.
Расчесы зудящих мест становятся входными воротами для инфекции, что, в свою очередь, может привести к гнойно-воспалительным осложнениям.
- дерматологический, или пруритоцептивный зуд, возникающий при заболеваниях и патологических состояниях кожного покрова (например, зуд при чесотке, при укусах насекомых и т. д.);
- системный зуд, причиной которого становятся различные продукты метаболизма, циркулирующие в крови (например, зуд, возникающий под действием билирубина при желтухе или под действием продуктов азотистого обмена при почечной недостаточности);
- нейропатический, или нейрогенный зуд, возникающий при поражении нервной системы. При этом зуд начинается без воздействия какого-либо фактора, только вследствие поражения нервных волокон (например, зуд после опоясывающего лишая, причина которого – поражение вирусом герпеса нервных узлов);
- психогенный зуд. Его причиной является не реально существующий фактор (паразит при чесотке, вещество или поражение нерва), а расстройства исключительно в психической сфере человека (например, зуд при неврозах, истерии).
- локализованный, возникающий на определенном участке кожи;
- генерализованный, ощущаемый сразу по всей поверхности тела.
В зависимости от длительности ощущений выделяют зуд острый (возникает внезапно) и хронический (отличается продолжительностью).
Традиционно возникновение зуда объясняется раздражением нервных окончаний, локализованных в коже. Далее импульс по нервным волокнам поступает в сенсорную зону коры головного мозга.
Таким образом, наиболее частой причиной возникновения кожного зуда становится именно раздражение нервных окончаний факторами внешней среды или продуктами обмена собственного организма.
Тем не менее, поражение нервных волокон и расстройства психики, о которых упоминалось выше, тоже может приводить к возникновению зуда.
Среди множества заболеваний, которые сопровождаются возникновением кожного зуда, стоит отметить встречающиеся наиболее часто:
- атопический дерматит – воспалительное заболевание, возникающее в ответ на контакт организма с различными аллергенами и проявляющееся сыпью, покраснением, отечностью кожи и кожным зудом;
- псориаз – хроническое воспалительное заболевание кожи с характерными изменениями кожного покрова: бляшками розово-красного цвета, покрытыми серебристыми чешуйками;
- грибковые поражения кожи (микозы);
- чесотка и другие болезни, вызываемые кожными паразитами;
- кишечные гельминтозы (глистные инвазии);
- холестатическая (связанная с нарушением оттока желчи из печени и желчного пузыря) желтуха, возникающая при желчнокаменной болезни, циррозе печени;
- хроническая почечная недостаточность.
Определить возможную причину появления кожного зуда поможет терапевт или врач общей практики . В зависимости от выявленных отклонений терапевт направит вас на дополнительные лабораторно-инструментальные обследования и к более узким специалистам: дерматовенерологу, аллергологу-иммунологу, гастроэнтерологу , хирургу , нефрологу.
На приеме у врача необходимо максимально точно описать, когда и при каких условиях возник кожный зуд, что предшествовало его появлению.
Если ранее проводились какие-либо обследования, если вы наблюдались у специалистов по поводу хронических заболеваний, необходимо предоставить врачу эту информацию.
- клинический анализ крови с развернутой лейкоцитарной формулой (поможет выявить воспалительные изменения при различных инфекционно-воспалительных, аллергических заболеваниях);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
- общий анализ мочи (для выявления признаков хронической почечной недостаточности, поражения печени и желчевыводящих путей);
Метод определения Определение физико-химических параметров выполняется на автоматическом анализаторе методом «сухой химии». Аппаратная микроскопия проводится методом планарной цитометрии с использованием осевого гидродинамического фокусирования и автоматического распозна.
- анализ кала на яйца глист и соскоб на энтеробиоз (для выявления глистных инвазий);
Синонимы: Кал на яйца глист; Анализ кала на яйца глистов. Ova and Parasite Exam; O&P; Stool O & P test. Краткое описание исследования «Анализ кала на яйца гельминтов» Гельминты – это общее название паразитирующих в организме человека плоских и круглы.
Энтеробиоз — гельминтоз, клиническими проявлениями которого являются перианальный зуд и кишечные расстройства. Возбудитель - острица (Enterobius vermicularis или Охуuris vermicularis). Это мелкая нематода, которая обитает в толстом кишечнике, а выползая из прямой кишки, откладывает яйца.
- биохимический анализ крови (для выявления признаков хронических заболеваний печени, почек и других органов, воспалительных изменений);
- аллергологическое исследование (выявление наличия гиперчувствительности к определенным аллергенам);
Панель разные аллергены: Смесь аллергенов травы: колосок душистый; рожь многолетняя; тимофеевка; рожь культивированная; бухарник шерстистый (GP3) IgE Рожь многолетняя (G5) IgE Подорожник (W9) IgE Полынь обыкновенная (W6) IgE Соевые боб.
- ультразвуковое исследование органов брюшной полости (выявление поражения печени, желчевыводящих путей, почек).
Ультразвуковое сканирование печени, позволяющее оценить структуру органа, выявить изменения паренхимы (ткани органа) и другие патологические изменения.
Исследование желчного пузыря с целью диагностики состояния органа и наличия патологических изменений.
Ультразвуковое сканирование надпочечников и органов мочевыделительной системы для выявления органической патологии и функциональных нарушений.
Ультразвуковое сканирование желчного пузыря до и после нагрузки желчегонным завтраком с целью выявления функциональных нарушений.
Кожный зуд чаще всего выступает лишь симптомом, поэтому лечение направлено на терапию основного заболевания.
При аллергиях назначают гипоаллергенную диету, минимизируют контакт с бытовыми аллергенами, с животными, пыльцой. При необходимости назначают антигистаминные препараты, в более тяжелых случаях – гормональную терапию. При выявлении паразитов, как причины кожного зуда, будь то кишечные паразиты или чесоточный клещ, терапию проводят антипаразитарными средствами. В случае хронической почечной недостаточности лечение проводится совместно терапевтом , нефрологом, кардиологом и направлено на выведение продуктов азотистого обмена из организма, снижение артериального давления, защиту почек и сердца.
При возникновении зуда следует обратиться к врачу. Поскольку наиболее частой причиной является аллергия, исключите из питания такие продукты, как шоколад, цитрусовые, морепродукты, рыбу, мясо, цельное молоко, орехи.

Зачастую аллергическая реакция развивается в ответ на бытовую химию (например, новый стиральный порошок) и косметику. К сожалению, причина возникновения зуда не всегда очевидна. Часто необходимы дополнительные медицинские исследования, назначаемые врачом. Помните, что правильно поставленный диагноз является залогом эффективной терапии и приближает ваше выздоровление.
- Клинические рекомендации «Атопический дерматит». Разраб.: Российское общество дерматовенерологов и косметологов, Российская ассоциация аллергологов и клинических иммунологов, Союз педиатров России, Союз «Национальный альянс дерматовенерологов и косметологов». – 2021.
- Клинические рекомендации «Псориаз». Разраб.: Российское общество дерматовенерологов и косметологов. –2020.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

