Какие мази можно использовать от рака кожи
Обновлено: 24.04.2024
1. Тяжелая сопутствующая патология.
2. Иммунодефицитное состояние.
Интерферонотерапия характеризуется местным или системным применением иммуномодулирующих препаратов. Применяют рекомбинантные интерфероны — альфа-2β-реаферон, виферон (Россия), интрон, А (США), местный иммунотропный препарат крем имиквимод. После проведения интерферонотерапии отмечается регресс большинства опухолей [1, 7]. Однако метод характеризует ряд побочных эффектов: общая слабость, энцефалопатия, анорексия, психомоторные нарушения, транзиторная лейкопения, тромбоцитопения, тошнота, нарушение вкуса, диарея. Широкое применение крема имиквимод ограничено возникновением таких побочных эффектов, как выраженная воспалительная реакция, невозможность использования на чувствительных участках кожи, системные побочные реакции. Также к недостаткам интерферонотерапии относят высокую стоимость проводимой терапии и относительно низкую степень излеченности [7].
Показания к интерферонотерапии
1. Отказ пациентов от хирургического лечения.
2. Язвенная форма.
3. Поверхностная форма.
4. Нодулярная форма.
5. Наличие неоперабельных крупных БКРК.
Ингибиторы Hedgehog сигналинга. С мутациями генов сигнального пути Hedgehog ассоциировано большинство случаев БКРК [28]. В 2012 г. FDA (Food and Drug Administration, Управление по контролю за продуктами и лекарствами, США) был одобрен препарат висмодеглиб для лечения распространенного БКРК у взрослых пациентов. Препарат обладает низкой токсичностью и избирательным механизмом действия [29]. Наиболее частыми нежелательными явлениями при приеме висмодеглиба бывают мышечные спазмы, алопеция, изменение вкусовых ощущений, потеря массы тела, усталость, тошнота, рвота, диарея, констипационный синдром, артралгии, гипонатриемия, тератогенный эффект.
Показания к применению ингибитора Hedgehog сигналинга — препарата висмодегиб
1. Метастатический БКРК.
2. Рецидивирующий БКРК.
3. Местно-распространенный БКРК у пациентов, не подлежащих хирургическому или лучевому лечению.
Фотодинамическая терапия (ФДТ) представляет собой эффективный и неинвазивный метод лечения БКРК с отличными косметическими результатами, основанный на селективном фотодинамическом повреждении опухолевых клеток в ходе фотохимических реакций. Основным компонентом фотодинамической реакции является фотосенсибилизатор (ФС) — вещество, повышающее чувствительность тканей к свету. ФС бывают системными и местными [34]. К системным ФС 1-го поколения относят производные гематопорфирина: фотофрин (США), фотогем (Россия), фотосан (Германия), и характеризующиеся низким коэффициентом накопления в опухолевых клетках и фототоксичностью. Более перспективными считаются ФС 2-го поколения: фотодитазин (Россия), фотолон (Белоруссия), радахлорин (Россия), фоскан (Германия), аминолевулиновая кислота (АЛК) (Норвегия). Однако при использовании всех системных ФС развивается серьезный побочный эффект в виде длительной фотосенсибилизации всего кожного покрова, которого в свою очередь не наблюдается при использовании местных ФС [30, 32]. Синтез липофильных эфиров АЛК позволяет увеличить селективность ФС и его пенетрацию при проведении ФДТ [32, 33]. Одним из наиболее эффективных и современных местных фотосенсибилизаторов является метиламинолевулиновая кислота (МАЛК), которая выпускается в виде крема метвикс («Галдерма», Швейцария). Фотодинамическая терапия с метиламинолевулиновой кислотой (МАЛК-ФДТ) по сравнению с криодеструкцией и хирургическим иссечением характеризуется достижением более приемлемого косметического результата. В качестве источника света при МАЛК-ФДТ используют лампу, излучающую холодный видимый свет в красном спектре. Дозы световой энергии при ФДТ различных форм БКРК делятся на минимальные, средние и максимальные, которые в свою очередь зависят от размера и локализации очага. Применение МАЛК приводит к селективному увеличению количества порфиринов (сенсибилизаторы) в опухолевых клетках, в результате чего последние становятся чувствительными к свету. А в здоровых клетках, напротив, содержание фотоактивных порфиринов незначительное. При воздействии на опухолевые клетки красным светом происходит активация фотоактивных порфиринов. После активации светом в присутствии кислорода в результате взаимодействия с проактивными порфиринами нетоксичный триплетный кислород переходит в более активное состояние, образуя так называемый «синглетный» кислород, обладающий выраженным цитотоксичным действием, что приводит к селективному разрушению опухолевых клеток. Эффективность фотодинамической терапии при БКРК обеспечивается за счет трех механизмов: повреждения сосудов опухоли, цитотоксичности фотохимической реакции и за счет формирования иммунного ответа вокруг опухоли [30, 34]. Эффективность ФДТ зависит от формы БКРК, ее размеров, от вида используемого ФС и составляет 73—95%. Цитотоксический эффект зависит от концентрации ФС и глубины проникновения света в опухолевую ткань [33, 35].
МАЛК-ФДТ является современным и эффективным методом лечения БКРК и обладает рядом существенных преимуществ: селективностью поражения исключительно опухолевых клеток, органосохраняющим эффектом, возможностью удаления очагов в труднодоступных местах, возможностью многократного применения, косметически более приемлемым эффектом, отсутствием тяжелых местных и системных осложнений, возможностью проведения лечения пожилым людям и больным с тяжелой сопутствующей патологией, возможностью проведения процедуры в амбулаторных условиях. Кроме того, во время одного лечебного сеанса можно проводить обработку нескольких очагов поражения [33—35].
Недавно в инстаграме и ВК опубликовал интересные назначения от коллеги по поводу диагноза себорейный кератоз. Тема вызвала живой интерес, и в результате я решил написать статью об этом явлении. В ней мы подробно разберем причины появления себорейного кератоза (и, конечно же, мифы), его разновидности, возможные сложности для здоровья, методы лечения и профилактики.
Для облегчения понимания: себорейный кератоз и кератома в дальнейшем будут использоваться как синонимы.
Что такое себорейный кератоз
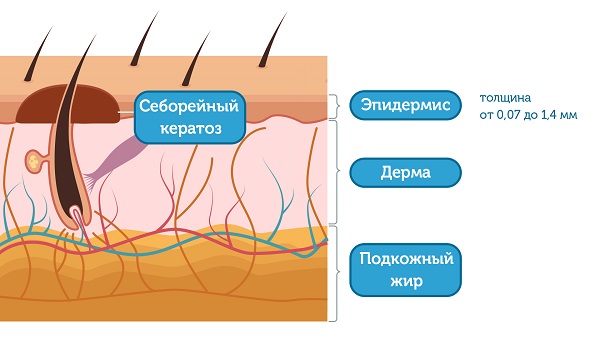
Одна из наиболее частых доброкачественных опухолей кожи человека. Она развивается обычно в пожилом возрасте вследствие разрастания эпидермиса с выраженным ороговением. [1]
Эпидермис – верхний слой кожи, который постоянно отшелушивается и полностью меняется примерно в течение двух недель. Его толщина составляет от 0,07 до 1,4 мм. Таким образом, становится понятно, что кератома – очень поверхностное образование. Несмотря на то, что очаги себорейного кератоза могут быть очень большими по площади, в глубину кожи они не проникают.
У кого чаще появляются кератомы
Отмечено, что наиболее часто эти образования появляются у людей старше 30 лет [2]. Не очень понимаю, почему во многих статьях (чаще без автора) утверждение о «себорейном кератозе строго после 30 лет» возведено в абсолют.
Из своей практики отмечу, что неоднократно видел эти образования и у людей более младшего, а иногда и детского возраста. По данным вот этого австралийского исследования [3], 12 % пациентов в возрасте от 15 до 25 лет имели в среднем 6 кератом на коже.
Где наиболее часто образуются кератомы
В порядке частоты убывания: туловище, шея, голова. Себорейный кератоз на коже конечностей встречается достаточно редко, но говорить о том, что его там не бывает, на мой взгляд, не стоит.
Факторы риска себорейного кератоза
- Солнечный свет. Как минимум одно исследование показывает связь между появлением кератом и воздействием ультрафиолета [3], хотя есть работы, подвергающие сомнению это утверждение. [2]
- Генетическая предрасположенность. Есть несколько описанных случаев семей с наследуемым большим количеством кератом, иногда в очень молодом возрасте [4].
- Вирус папилломы человека. Имеются указания, что на поверхности многих кератом методом ПЦР можно обнаружить ДНК вируса папилломы человека [4]. В то же время нельзя не отметить, что те же фрагменты ДНК ВПЧ обнаруживаются и на неизмененной коже. Роль ВПЧ в развитии кератом в настоящее время достаточно спорная.
- Нарушения иммунитета. Возникновение и прогрессирование очагов себорейного кератоза возможно у пациентов в состоянии иммуносупрессии [15]. К иммунодефициту может привести длительный прием глюкокортикостероидных гормонов.
Как выглядит кератома (себорейный кератоз)
Внешний вид кератомы во многом зависит от давности ее существования.
В начальной стадии это образование очень слабо выступает над уровнем кожи, незначительно отличается от нее по плотности и имеет цвет, очень близкий к телесному. Форма очагов круглая или овальная.
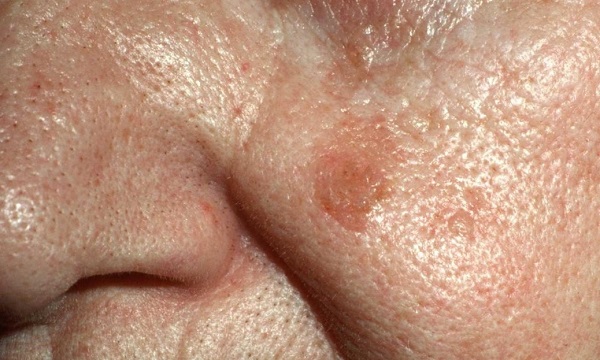
Затем, по мере увеличения количества клеток эпидермиса в образовании, кератома увеличивается в толщину и в высоту. Эти образования видны невооруженным глазом – милиаподобные кисты и комедоноподобные отверстия.


Одним из частых симптомов для кератомы, видимых невооруженным глазом, является поверхность, которая чем-то напоминает землю, потрескавшуюся после дождя. Такой рисунок образуют наслоения, состоящие из ороговевших клеток эпидермиса.
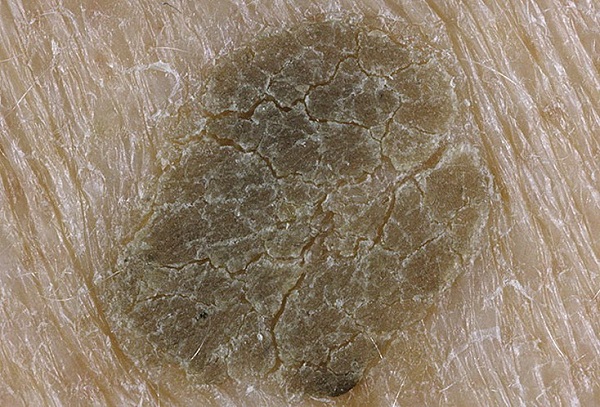
Кроме клинической формы – на широком основании – существует форма себорейного кератоза на ножке.

Вирус папилломы человека к этой форме кератом имеет очень отдаленное отношение. По моему опыту, только в единичных случаях при гистологическом исследовании таких образований были указания на признаки вирусного поражения.
Синдром Лезера-Трела
Об этом синдроме можно говорить, когда у человека внезапно появляется много кератом, особенно на туловище. В 35 % случаев это состояние ассоциировано с черным акантозом. Около 50 % пациентов отмечают выраженный зуд в области кератом. [4]
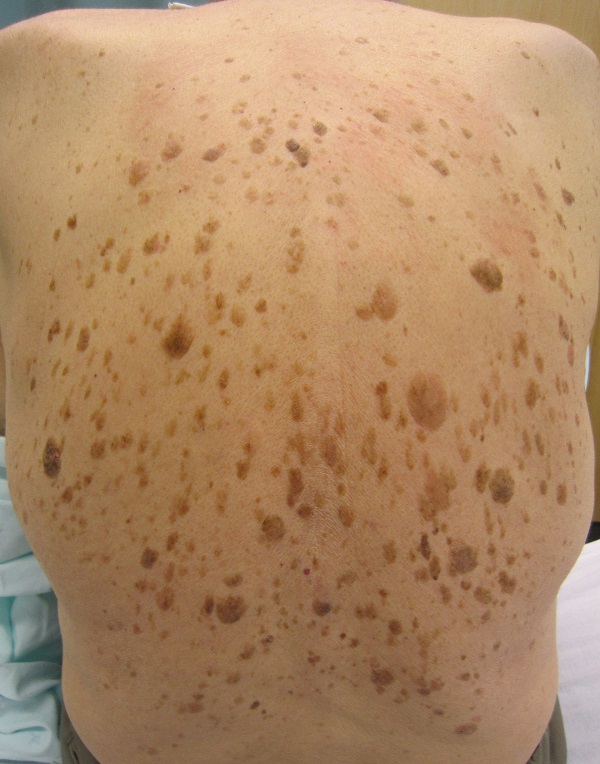
Это означает, что если множественные кератомы появлялись постепенно и присутствуют на туловище уже много лет – скорее всего, об этом синдроме речь не идет.
Некоторые исследователи подвергают сомнению существование синдрома. Это связано с тем, что указанные злокачественные опухоли чаще встречаются у пациентов старшего возраста, так же как и сам себорейный кератоз.
Лечение кератом
Подошли к самому интересному :)
Удаление
Принято считать, что лечить себорейный кератоз необязательно, т. к. природа этого заболевания доброкачественная. Тем не менее удаление очагов может быть показано для исключения озлокачествления в случаях, когда данные клинического осмотра неоднозначные. Регулярная травматизация, например одеждой, может привести к воспалению, кровоточивости и зуду и быть поводом для удаления.
Способы удаления кератом:
- лазер;
- радионож;
- электрокоагуляция;
- метод бритвенной эксцизии.
Я не буду подробно останавливаться на различных нюансах удаления. Скажу только, что, на мой взгляд, кератомы стоит удалять с гистологическим исследованием. Многие коллеги мне возразят, что в большинстве случаев диагностировать себорейный кератоз не сложно и гистологическое исследование – пустая трата денег.
В ответ приведу несколько исследований:
- В 1,4–4,4 % случаев на фоне себорейного кератоза обнаруживается плоскоклеточный рак in situ [5,6]. Аналогичный случай был в моей практике.
- Плоскоклеточный рак на фоне себорейного кератоза. [11]
- 43 случая базалиомы, 6 – плоскоклеточного рака, 2 меланомы на фоне себорейного кератоза. [9]
- 3 случая меланомы на фоне кератомы. [7,8,10]
Повторюсь, на мой взгляд, гистологическое исследование себорейного кератоза является обязательным.
Лекарственное лечение (осторожно, оно даже работает! Иногда)
Как НЕ нужно лечить кератомы:
- Принимать высокие дозы витамина С, а также:
- противовирусные препараты («Ацикловир»);
- ферментные препараты («Вобэнзим»);
- гепатопротекторы («Урсофальк»).
Лучше уменьшите количество стрессов, увеличьте количество овощей и время сна (последнее не всегда работает, но точно не вредит).
Профилактика возникновения себорейного кератоза
С учетом факторов риска развития кератом, перечисленных в первой части статьи, можно смело рекомендовать избегать чрезмерного воздействия солнечного света. На эту тему есть подробная статья.
К сожалению, других методов профилактики мне придумать не удалось, т. к. на свой возраст воздействовать мы, увы, не можем. Аналогичная ситуация и с наследственностью. Роль ВПЧ в развитии кератом не настолько убедительно доказана, чтобы назначать профилактическое лечение.
Резюме
Если вам поставили диагноз кератома – в этом нет ничего страшного. Вы можете смело удалять их, если они доставляют неудобство, но я рекомендую делать это с гистологическим исследованием.
Если кератомы не удалять – это не приведет к негативным последствиям и не повлияет на их дальнейшее появление.
Цитостатики при лечении опухоли. Мази для лечения опухоли кожи.
В настоящее время наиболее распространенными химиотерапевтическими средствами, применяемыми для лечения эпителиальных новообразований кожи, являются противоопухолевые антибиотики блеомицин и отечественный цитостатический препарат проспидин. Блеомицин дает выраженный терапевтический эффект при запущенных формах эпителиальных новообразований кожи, но при этом он оказывает выраженное токсическое действие на организм больного. Блеомицин назначается по 15-30 мг внутривенно 2-3 раза в неделю до общей курсовой дозы 150-300 мг. Проспидин — цитостатический препарат с высокой эпидермотропной противоопухолевой активностью значительно лучше переносится больными и применяется, главным образом, при множественных базали-омах (внутримышечно или внутривенно ка-пельно по 100-200 мг ежедневно или через день до курсовой дозы 2-4 г). В целом общая химиотерапия целесообразна при множественных и далеко зашедших злокачественных опухолях кожи, когда традиционные методы терапии неэффективны.
Цитостатическая терапия проводится индивидуально, с учетом особенностей опухолевого процесса, общего состояния организма, эффективности предыдущих курсов лечения и т.к. Лечение одним химиопрепаратом называют монохимиотерапией, несколькими — полихимиотерапией. В некоторых случаях лучшие результаты можно получить при применении химиотерапии в составе комбинированной (сочетание двух видов противоопухолевой терапии) или комплексной (сочетание трех ее видов) терапии. Так, например, при язвенных базалиомах проспидинотерапия применяется в комбинации с поверхностной криодеструкцией, проводящейся, как правило, двукратно с самопроизвольным оттаиванием и экспозицией от 30 до 120 с, а при метатипическом раке — с курсом близкофокусной рентгенотерапии очага (суммарная доза 30 Гр).
В раде случаев цитостатические препараты (блеомицин, циклофосфамид, метотрексат), применяются в виде внутрикожных или подкожных инъекций в очаг поражения или в пограничную с ним здоровую кожу. Внутриочаговые инъекции цитостатиков показаны при поверхностной, кистозной и язвенной формах базалиомы, плоскоклеточном раке кожи, кератоакантоме с выраженной инфильтрацией и признаками трансформации в шюскоклеточный рак, а также при рецидивах эпителиальных опухолей кожи. В частности, 3-недельный курс внутриочаговых инъекций 5-фторурацила привел к излечению 90% больных с опухолевыми базалиомами небольшого размера, хотя инъекции были чрезвычайно болезненными. Также сообщалось о лечении внутриочаговыми инъекциями винкристина и блеомицина саркомы Капоши. Кроме того, этот метод может использоваться в комбинации с другими традиционными методами лечения.
![Мишени противоопухолевых препаратов для химиотерапии]()
При лечении эпителиальных опухолей кожи довольно широко используют наружные химиотерапевтические средства. В частности, применение 0,5% колхаминовой (омаиновой) мази при эпителиальных новообразованиях кожи позволяет получить клиническое излечение в 95% случаев, 5% мази с 5-фторурацилом — в 73-84% случаев. Сообщалось также о хорошем терапевтическом эффекте при наружном лечении эпителиальных опухолей кожи 1% блеомициновой мазью, подо-филлином, 50% проспидиновой мазью]. Частота рецидивов при этом методе лечения составляет 10-15%.
Методика применения цитостатических мазей однотипна: на очаг поражения тонким слоем с захватом около 5 мм клинически неизмененной кожи на 24 ч под окклюзионную повязку наносится цитостатическая мазь, вокруг которой создается защитный пояс из индифферентной пасты (цинковой, пасты Лассара). Последующие смазывания осуществляются только после тщательного туалета очага поражения (перекись водорода, удаление некротических масс). При кистозной форме новообразования кожи до применения цитостатических мазей целесообразно провести кюретаж или электрокоагуляцию очага поражения. Мазевое лечение про водится в течение 3-6 недель в зависимости от типа новообразования кожи, локализации и характера инвазии. После окончания наружного лечения для более быстрой эпителизации проводят наружную терапию препаратами типа ируксола, солкосерила, гиоксизона.
Показаниями для применения цитостатических мазей являются поверхностные новообразования кожи с подлежащей хрящевой тканью, при рецидивах заболевания после предшествующей рентгенотерапии. В комплексе с другими методами цитостатические мази применяются при лечении предраковых поражений кожи, поверхностных форм базалиомы, болезни Боуэна.
Недостатки применения цитостатических мазей — длительное заживление образовавшихся язв и развивающаяся в некоторых случаях интоксикация.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.В Сети огромное количество материала о раке кожи. К сожалению, информация, которая представлена не в виде научных статей и не на сайтах дерматоонкологов, не выдерживает никакой критики.
В этой статье я отвечу на многие животрепещущие вопросы: «как распознать у себя рак кожи?», «опасен ли рак кожи?», «какие варианты лечения рака кожи существуют?» и другие.
Виды рака кожи
Существует 3 вида часто встречающихся злокачественных опухолей кожи. Они различаются как по частоте заболеваемости (т. е. шансу заболеть), так и по степени опасности для жизни – базалиома, плоскоклеточный рак и меланома.
Меланома – одна из редких и опасных опухолей кожи. Она составляет всего 4 % от общего количества злокачественных образований кожи, но является причиной почти 80 % смертей при этой локализации. О меланоме можно подробно прочитать здесь.
![какое действие косметика оказывает на здоровье]()
Записывайтесь на вебинар "Канцерогены в косметике: правда, ложь и. маркетинг"
Базальноклеточный рак кожи
Базалиома – самый частый, но вместе с тем и наиболее безопасный вид рака кожи. Смерть от базалиомы возможна только в очень запущенных случаях или при агрессивных формах (базосквамозной) опухоли. Благоприятное течение базалиомы обусловлено тем, что она практически никогда не дает метастазов (всего 0,5 % случаев).
Симптомы и признаки
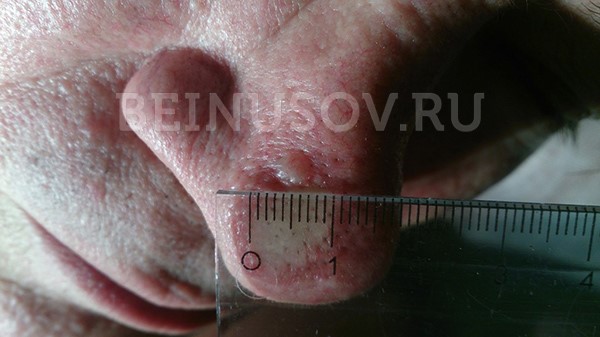
Наиболее часто базалиома возникает на коже носа, чуть реже на лице и значительно реже – на остальных частях тела.
Пик заболеваемости приходится на возраст старше 40 лет. Самой молодой пациентке, которой по гистологии установили диагноз базалиома, было 39 лет.
То, как выглядит базальноклеточный рак кожи, зависит от формы:
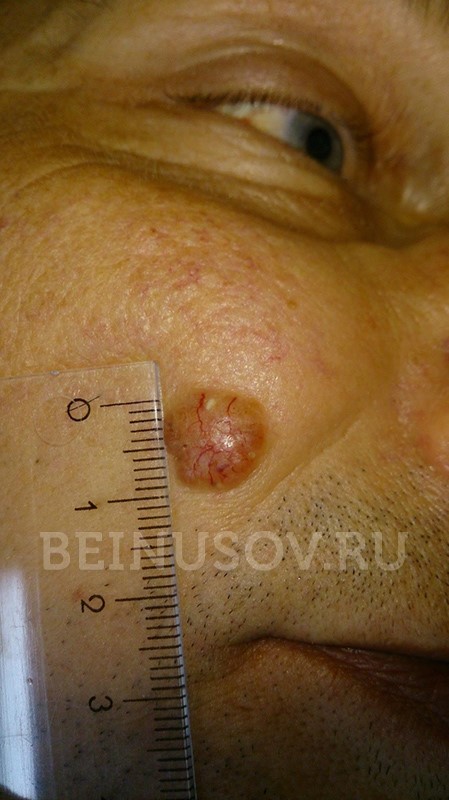
- Узловая форма (синоним нодулярная). Опухоль представлена в форме узелка. Отличить ее от других образований кожи можно по увеличенному количеству сосудов на поверхности, восковидному блеску и мелким серо-голубым включениям. Все эти признаки видны на фото.
![Узловая форма базалиомы]()
Узловая форма базалиомы
Кроме того, на поверхности узловой базалиомы может быть еще один характерный признак – изъязвление.
![Узловая базалиома с изъязвлением]()
Узловая базалиома с изъязвлением
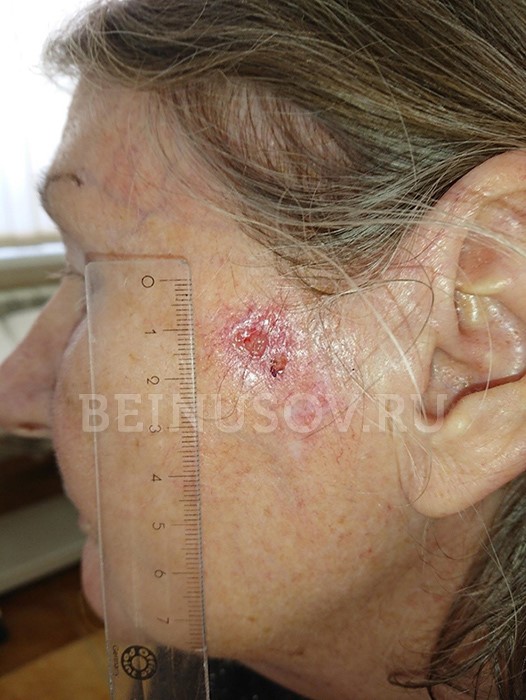
- Поверхностная форма базалиомы в большинстве случаев представлена в виде участка покраснения на коже. Возможны также элементы шелушения и уже упоминавшийся выше восковидный блеск.
![Поверхностная форма базалиомы]()
Поверхностная форма базалиомы
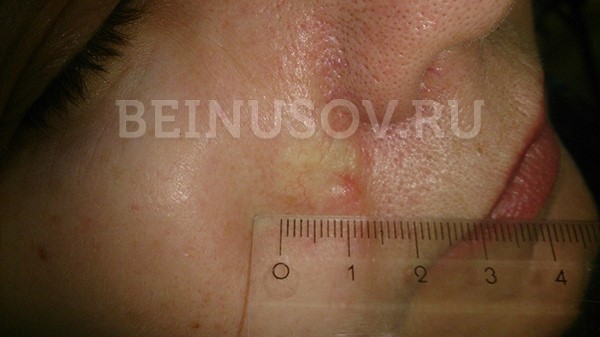
- Склеродермоподобная форма базалиомы – очень редкая и часто представляет трудности в диагностике. Она характеризуется более светлым и более твердым в сравнении с окружающей кожей уплотнением.
![Склеродермоподобная форма базалиомы]()
Склеродермоподобная форма базалиомы
- Пигментная форма базалиомы составляет очень малую часть от общего числа этих опухолей. Ее отличает большое количество пигмента. В связи с этим базалиому часто принимают за меланому при осмотре без дерматоскопа.
![Пигментная форма базалиомы]()
Пигментная форма базалиомы
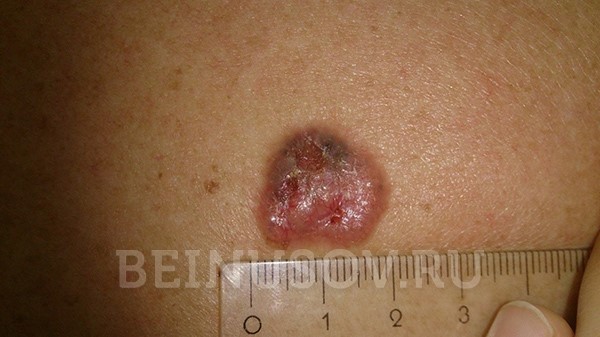
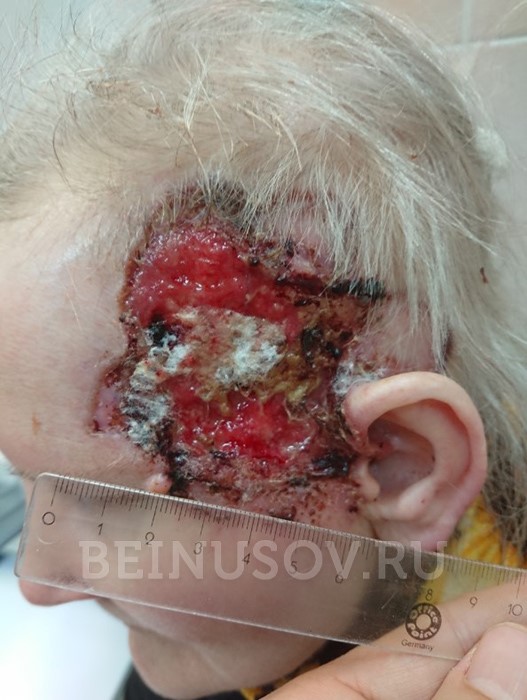
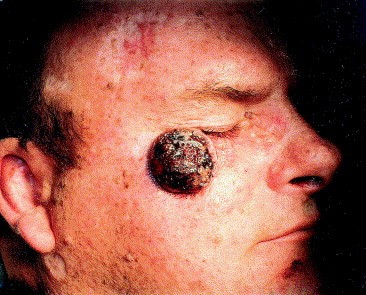
- Язвенная форма базалиомы может достигать очень больших размеров и в запущенных случаях практически не поддается лечению.
![Язвенная форма базалиомы]()
Язвенная форма базалиомы
Фото в начальной стадии
К сожалению, базальноклеточный рак кожи крайне сложно диагностировать на ранних стадиях, т. е. при минимальных размерах. Вот несколько фотографий:
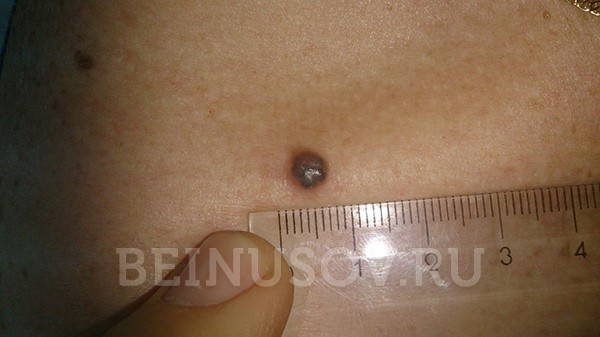
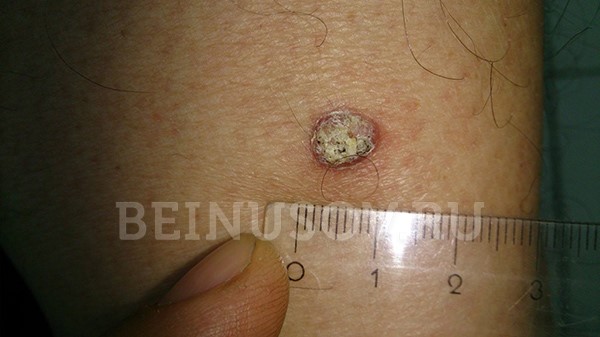
![Базалиома кожи носа, узловая форма, размер 5 мм]()
Базалиома кожи носа, узловая форма, размер 5 мм
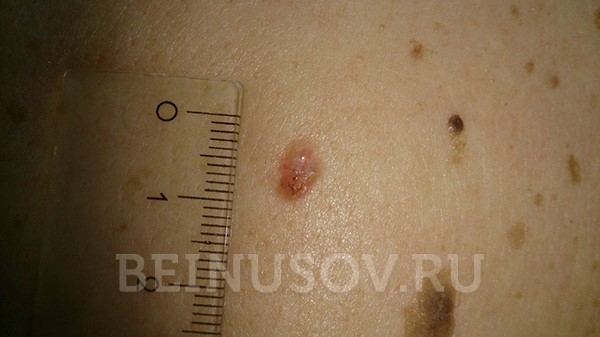
Базалиома, узловая форма, 3 мм в диаметре
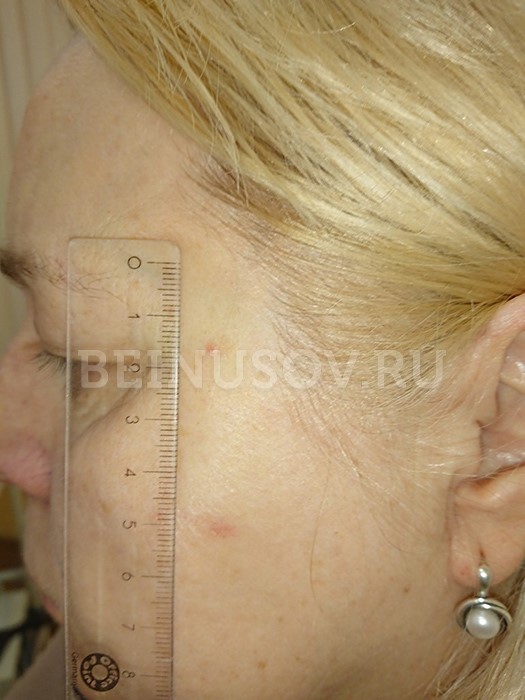
![Узловая базалиома височной области, диаметр 2 мм]()
Узловая базалиома височной области, диаметр 2 мм
Диагностика базалиомы на ранних стадиях, при маленьких размерах опухоли, может представлять значительные трудности. Только сочетание комплексного осмотра всей кожи, тщательного выяснения истории существования образования и дерматоскопии поможет в установке диагноза базалиома на ранней стадии.
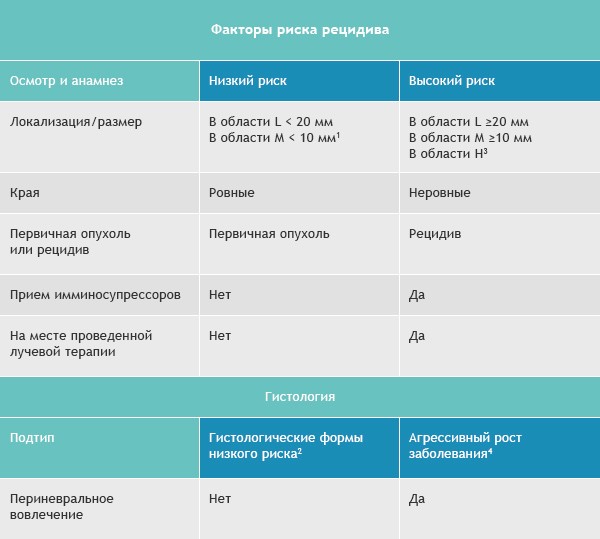
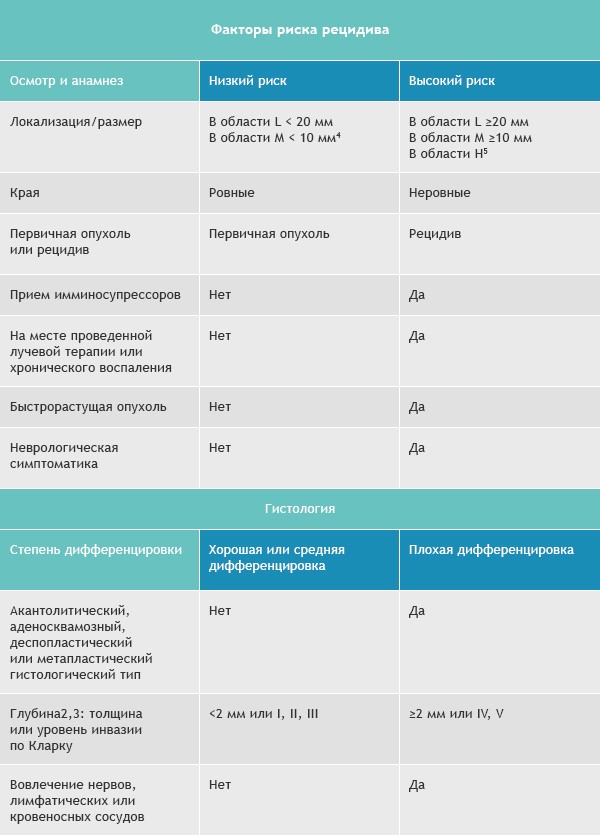
Базалиомы с высоким и низким риском рецидива (NCCN, 2018)
![Факторы риска рецидива]()
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Локализация вне зависимости от размера может быть признаком высокого риска
- Гистологические формы низкого риска: узловая (нодулярная), поверхностная, кератотическая, пилоидная, с дифференцировкой в сторону придатков кожи, фиброэпителиома Пинкуса
- Область H означает высокий риск вне зависимости от размера
- Морфеаподобный, базосквамозный (метатипический), склерозирующий, смешанный инфильтративный, микронодулярный в любой части опухоли
Для присвоения опухоли статуса «высокий риск рецидива» достаточно только одного из факторов из правого или левого столбца.
Лечение базалиомы
Основной целью лечения базальноклеточного рака является полное удаление опухоли с максимальным сохранением косметических свойств и функций тех частей тела, где развилось это новообразование.
Как правило, наилучший результат обеспечивается хирургическими методами. Однако желание сохранить функциональность и косметические свойства может привести к выбору лучевой терапии в качестве основного метода лечения.
В зависимости от степени риска рецидива (см. выше) подход к лечению базалиомы может различаться.
У пациентов с поверхностной формой базалиомы и низким риском рецидива, когда хирургия или лучевая терапия противопоказаны или неприменимы, могут быть использованы следующие методы лечения:
- 5-фторурациловая мазь;
- мазь «Имиквимод» («Алдара», «Кераворт»);
- фотодинамическая терапия;
- криодеструкция.
Микрографическая хирургия по Mohs может быть рекомендована пациентам с высоким риском рецидива.
Химиотерапия при базалиоме включает препараты-ингибиторы сигнального пути hedgehog – висмодегиб (эриведж) и сонидегиб (одомзо). Эти препараты могут помочь в случае, когда хирургические методы, как и лучевая терапия, неприменимы или противопоказаны.
Что нужно знать о базалиоме?
- В подавляющем большинстве случаев базалиома не представляет угрозы для жизни.
- Если при гистологическом исследовании удаленного образования получен ответ базальноклеточный рак – ничего страшного в этом нет. Важно убедиться, что образование удалено полностью – обязательно проконсультируйтесь с онкологом.
- Если после удаления базалиомы в гистологическом исследовании есть фраза «в крае резекции опухолевые клетки» или что-то похожее – необходимо дальнейшее лечение с целью полного удаления опухоли.
- Настоятельно не рекомендую удалять базалиому без гистологического исследования, т. к. даже очень типично выглядящее образование может быть вовсе не тем, чем кажется на первый взгляд.
- Базалиому нужно лечить. Наблюдение – плохой вариант при подобном диагнозе. Лечение запущенных форм (см. фото язвенной формы) крайне трудное и дорогостоящее.
- Если у вас уже удалили базалиому, необходимо регулярно проходить осмотр всей кожи у онколога с целью возможного выявления еще одной такой опухоли.
- Вероятность метастазирования у метатипического (базосквамозного) гистологического типа выше, чем у остальных видов.
Плоскоклеточный рак
Встречается реже, чем базалиома, второй по частоте вид рака кожи и имеет чуть менее благоприятный прогноз. Однако необходимо отметить, что течение заболевания значительно менее злокачественное, чем при меланоме.
Метастазы возникают относительно редко – в среднем в 16 % случаев [1]. У больных плоскоклеточным раком кожи размером менее 2 см 5-летняя выживаемость составляет около 90 %, при больших размерах и прорастании опухоли в подлежащие ткани – менее 50 % [1].
Может возникать на любых участках тела, в том числе на гениталиях и на слизистых, однако наиболее часто – в местах, подверженных попаданию солнечных лучей.
Симптомы и признаки
То, как выглядит плоскоклеточный рак кожи, зависит во многом от клинической формы заболевания.
Ороговевающая форма – возвышение или ровная поверхность, покрытая роговыми чешуйками, которые могут нарастать и отваливаться. При повреждении может кровоточить.
![Ороговевающая форма плоскоклеточного рака кожи]()
Ороговевающая форма плоскоклеточного рака кожи
Необходимо помнить, что под маской кожного рога может скрываться именно ороговевающая форма плоскоклеточного рака. В связи с этим подобные образования всегда стоит удалять только с гистологическим исследованием:
![Кожный рог следует удалять с гистологией – под его маской может скрываться ороговевающая форма плоскоклеточного рака]()
Кожный рог следует удалять с гистологией – под его маской может скрываться ороговевающая форма плоскоклеточного рака
Неороговевающая эндофитная форма (растущая в направлении окружающих тканей). Чаще всего выглядит как длительно не заживающая рана или язва, которая может со временем углубляться и расширяться.
![Неороговевающая эндофитная форма плоскоклеточного рака кожи]()
Неороговевающая эндофитная форма плоскоклеточного рака кожи
Экзофитная неороговевающая форма плоскоклеточного рака кожи выглядит как узел, возвышающийся над уровнем кожи. Поверхность узла может быть эрозирована или мокнуть.
![Экзофитная неороговевающая форма плоскоклеточного рака кожи]()
Экзофитная неороговевающая форма плоскоклеточного рака кожи
Фото в начальной стадии
Под начальной стадией плоскоклеточного рака понимается состояние, когда злокачественный процесс ограничен эпидермисом – самым верхним слоем кожи. Обозначается в диагнозе как in situ или внутриэпидермальный плоскоклеточный рак. Это заболевание не представляет опасности для жизни, если удалено полностью.
Существует 2 формы этой фазы заболевания:
Болезнь Боуэна
Чаще всего представлена одиночными плоскими бляшками, с четкими границами, асимметричной формой, неровными краями. Размер достигает 7–8 мм. Образование может постепенно увеличиваться, на поверхности часто отмечается шелушение либо образование корочек.
Цвет красный или коричневый, располагается на любых участках тела. [3]
От себя добавлю, что в моей практике гистологически подтвержденная болезнь Боуэна встретилась всего один раз. Выглядела как небольшое (3 х 4 х 3 мм) телесного цвета уплотнение с гладкой поверхностью на коже ствола полового члена у мужчины 43 лет.
![Болезнь Боуэна]()
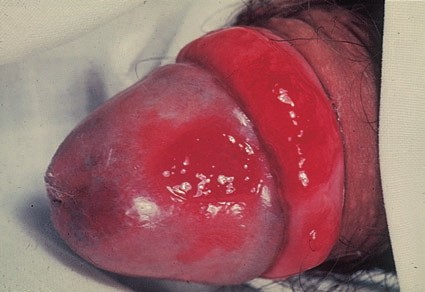
Эритроплазия Кейра
Вторая форма рака кожи начальной стадии, которая развивается наиболее часто на коже крайней плоти полового члена или головке. Значительно реже заболевание поражает женские наружные половые органы.
Наиболее частый внешний вид эритроплазии Кейра – ярко-красное пятно с четкими границами, влажной блестящей поверхностью [3].
![Эритроплазия Кейра]()
Лечение плоскоклеточного рака кожи (NCCN, 2018)
Как и в случае с базалиомой, для плоскоклеточной карциномы выделяют группы высокого и низкого рисков рецидивирования и метастазирования.
![Факторы риска рецидива]()
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Ободок гиперемии должен быть учитываться при измерении размера.
- Эксцизионная биопсия более предпочтительна, чем инцизионная.
- Модифицированное измерение толщины по Бреслоу должно исключать паракератоз и «корочку», должно проводиться от основания язвы, если таковая имеется.
- Локализация независимо от размеров может быть признаком высокого риска.
- Область H подразумевает высокий риск вне зависимости от размера.
Основные принципы и методы лечения при плоскоклеточном раке – такие же, как и при базалиоме.
Основная цель – сохранить функциональность и косметические качества. Наиболее эффективным принято считать хирургический метод – удаление опухоли с захватом 4–6 мм здоровых тканей при низком риске рецидивирования и метастазирования. Для опухолей с высоким риском рекомендована микрографическая хирургия по Mohs либо иссечение в более широких границах, чем при низком риске.
Лучевая терапия применима в случаях, когда другие методы не могут быть использованы. При химиотерапии плоскоклеточного рака могут применяться препараты платины (цисплатин, карбоплатин), а также ингибиторы EGFR (цетуксимаб).
Как не заболеть раком кожи? Чего избегать?
Солнечный свет. Наиболее доказанной причиной появления обоих видов рака кожи, впрочем, как и меланомы, является воздействие солнечного света. Если вы любите бывать в жарких странах, у вас светлые волосы и кожа или ваша работа связана с длительным пребыванием на солнце – стоит серьезно озаботиться защитой от ультрафиолета.
Предраковые заболевания кожи – следующий фактор, который может предшествовать развитию плоскоклеточной формы: актинические (солнечные) кератоз и хейлит, лейкоплакия, папилломавирусная инфекция слизистых оболочек и гениталий. Этот вид опухоли может развиться также на фоне рубцовых изменений после ожогов или лучевой терапии.
Контакт с канцерогенами
Различные химические вещества могут приводить к развитию рака кожи: мышьяк и нефтепродукты.
Ослабленная иммунная система. Люди, принимающие иммуносупрессоры после трансплантации органов, или носители ВИЧ-инфекции имеют повышенный риск развития рака кожи плоскоклеточного типа.
Резюме
Рак кожи в подавляющем большинстве случаев – не смертельное заболевание. На ранних стадиях он лечится вполне успешно, в арсенале врачей много разных методов. В случае агрессивных форм или длительного течения без лечения рак кожи может представлять опасность для жизни.
Противоопухолевые препараты – средства, применяемые для лечения злокачественных опухолей. Химические средства выпускаются в форме таблеток, инъекций, субстанций для перорального применения. Они используются для того, чтобы остановить процесс развития злокачественных новообразований, проверить уровень созревания и разрастания злокачественных клеток.
Какие противоопухолевые средства при лечении?
Практическое применение в онкологии получили следующие группы противоопухолевых препаратов:
алкилирующие вещества - хлорэтиламины (эмбихин, новэмбихин, сарколизин, допан, дегранол, новэмбитол, хлорбутин, циклофосфан), этиленимины (тиофосфамид, дипин, тиодипин, спиразидин, бензотэф, фторбензотэф) антиметаболиты - антагонисты пурина (6-меркаптопурин), антагонисты пиримидина (5- фторурацил), антагонисты фолиевой кислоты (метотрексат) вещества растительного происхождения — винка-алкалоиды (винбластин, винкристин), колхамин противоопухолевые антибиотики (актияомицины С и D, хризомаллин, оливомицин, брунеомицин, доксорубицин, рубомицин) агонисты и агонисты гормонов (половые гормоны - кортикостероиды) противоопухолевые средства растительного происхождения моноклональные антитела прочие противоопухолевые средства (натулан, ортопара ДДД) Особое внимание уделяется эндогенным противоопухолевым препаратам, а также была выявлена эффективность интерферонов и лимфокинов при некоторых злокачественных новообразованиях.
Лекарственная терапия, в большинстве случаев, может лишь дополнять оперативные и лучевые методы лечения. В качестве единственного метода лечения может быть использована при лейкозах, лимфогранулематозе, ретикулосаркоматозе, миеломной болезни, хорионэпителиоме матки.
![препараты для химиотерапии]()
array(6) < ["ID"]=>string(5) "22808" ["WIDTH"]=> int(1000) ["HEIGHT"]=> int(667) ["SRC"]=> string(63) "/upload/sprint.editor/2b9/img-1616769727-5-287-384-original.jpg" ["ORIGIN_SRC"]=> string(63) "/upload/sprint.editor/2b9/img-1616769727-5-287-384-original.jpg" ["DESCRIPTION"]=> string(50) "препараты для химиотерапии" >
Побочные действия и возможные осложнения препаратов для химиотерапии
Препараты токсичны и помимо терапевтического действия на больные клетки, они также оказывают неблагоприятное воздействие на здоровые клетки и органы. Противоопухолевые препараты вводятся большими дозами и негативно влияют на кроветворную систему.
В связи с этим могут проявляться следующие побочные явления:
- развитие гиперурикемии;
- лейкопения, тромбоцитопения;
- стоматиты, поносы (повреждение слизистых оболочек пищеварительного тракта);
- тошнота, рвота, теряется аппетит;
- дерматиты;
- гормональные расстройства;
- депрессия;
- иммуносупрессивное воздействие на организм (развиваются различные инфекционные заболевания);
- нарушение овуляторного цикла и др.
Применение противоопухолевых препаратов в Юсуповской больнице проводится под постоянным контролем лечащего врача, который следит за их переносимостью пациентом, динамикой лейкоцитов и тромбоцитов в периферической крови, выявлением первых признаков повреждения оболочек пищеварительного тракта и пр.
![препараты для химиотерапии при раке]()
array(6) < ["ID"]=>string(5) "24655" ["WIDTH"]=> int(800) ["HEIGHT"]=> int(493) ["SRC"]=> string(139) "/upload/sprint.editor/db7/%D0%BF%D1%80%D0%BE%D0%BE%D1%82%D0%B8%D0%B2%D0%BE%D0%BE%D0%BF%D1%83%D1%85%D0%BF%D1%80%D0%B5%D0%BF%D0%B0%D1%801.jpg" ["ORIGIN_SRC"]=> string(139) "/upload/sprint.editor/db7/%D0%BF%D1%80%D0%BE%D0%BE%D1%82%D0%B8%D0%B2%D0%BE%D0%BE%D0%BF%D1%83%D1%85%D0%BF%D1%80%D0%B5%D0%BF%D0%B0%D1%801.jpg" ["DESCRIPTION"]=> string(66) "препараты для химиотерапии при раке" >
Противопоказания к применению противораковых препаратов
![противопоказания к применению противоопухолевых препаратов]()
array(6) < ["ID"]=>string(5) "24653" ["WIDTH"]=> int(410) ["HEIGHT"]=> int(1024) ["SRC"]=> string(139) "/upload/sprint.editor/c6e/%D0%BF%D1%80%D0%BE%D0%BE%D1%82%D0%B8%D0%B2%D0%BE%D0%BE%D0%BF%D1%83%D1%85%D0%BF%D1%80%D0%B5%D0%BF%D0%B0%D1%808.jpg" ["ORIGIN_SRC"]=> string(139) "/upload/sprint.editor/c6e/%D0%BF%D1%80%D0%BE%D0%BE%D1%82%D0%B8%D0%B2%D0%BE%D0%BE%D0%BF%D1%83%D1%85%D0%BF%D1%80%D0%B5%D0%BF%D0%B0%D1%808.jpg" ["DESCRIPTION"]=> string(112) "противопоказания к применению противоопухолевых препаратов" >
Для устранения побочных эффектов в Юсуповской больнице применяются противорвотные препараты, которые не только уменьшают тошноту и рвоту, но и снижают риск развития нейтропении.
![химиотерапия лекарство при раке]()
array(6) < ["ID"]=>string(5) "24656" ["WIDTH"]=> int(800) ["HEIGHT"]=> int(400) ["SRC"]=> string(139) "/upload/sprint.editor/79d/%D0%BF%D1%80%D0%BE%D0%BE%D1%82%D0%B8%D0%B2%D0%BE%D0%BE%D0%BF%D1%83%D1%85%D0%BF%D1%80%D0%B5%D0%BF%D0%B0%D1%802.jpg" ["ORIGIN_SRC"]=> string(139) "/upload/sprint.editor/79d/%D0%BF%D1%80%D0%BE%D0%BE%D1%82%D0%B8%D0%B2%D0%BE%D0%BE%D0%BF%D1%83%D1%85%D0%BF%D1%80%D0%B5%D0%BF%D0%B0%D1%802.jpg" ["DESCRIPTION"]=> string(59) "химиотерапия лекарство при раке" >
Противоопухолевые средства в Юсуповской больнице назначаются врачом-онкологом, который индивидуально подбирает схему приёма, дозировку, оценивает сочетаемость с другими препаратами. Комбинирование терапий зависит от состояния здоровья пациента, стадии развития заболевания и от особенностей ее течения. Эффект от препаратов будет больше на ранней стадии с маленькой опухолью, чем с большим злокачественным новообразованием. Онкологи Юсуповской больницы рекомендуют регулярно проходить диагностику. Своевременно выявленное новообразование увеличит шансы на полное выздоровление.
Читайте также: