Какие косметологические процедуры можно делать при розацеа
Обновлено: 19.04.2024
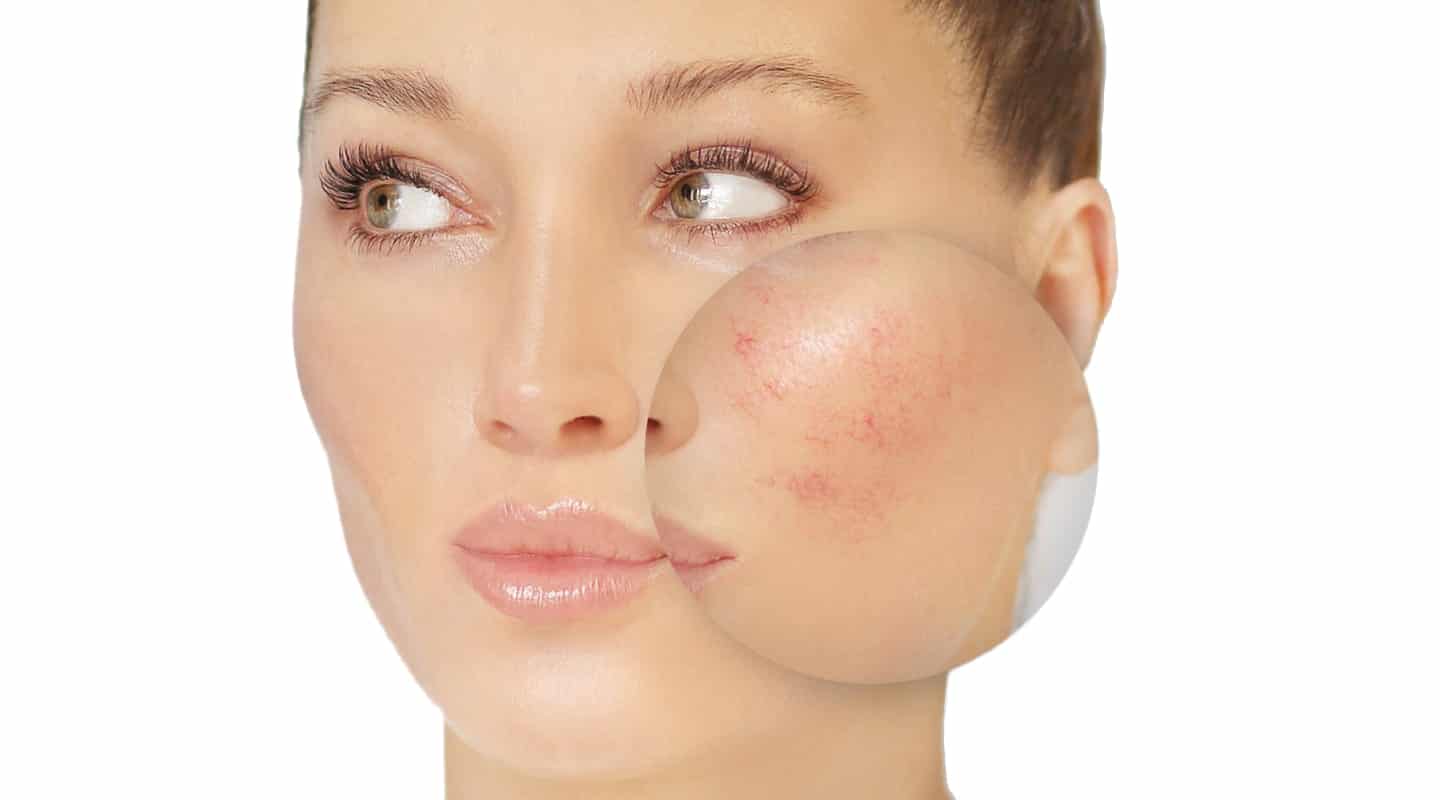
Сосудистые звёздочки – это внешнее проявление расширенных капилляров. Они могут появляться на разных частях тела. Для зоны щек и носа характерны линейные красноватые звёздочки, которые называют «купероз». Заболевание серьёзно влияет на эстетику и доставляет массу неудобств. Что такое сосудистая звездочка на лице, и что делать, знает врач-косметолог.
Частые вопросы о сосудистых звездочках на лице и ответы косметолога
Красные звездочки на лице (сосудистые звездочки) по статистике появляются у каждой третьей женщины в возрасте 30+. Не остаются в стороне и мужчины, хотя они реже подвержены этому косметическому дефекту.
От чего появляются сосудистые звездочки на лице?
Причины появления сосудистой звездочки на лице могут быть разными. Но существуют стойкие предпосылки к образованию купероза:
- генетическая предрасположенность
- период беременности
- заболевания внутренних органов, чаще всего печени и сердца
- гормональный дисбаланс
- аутоиммунные болезни
- сахарный диабет
- дефицит витамина C, меди и кремния
Внешние факторы – также причины появления сосудистых звездочек на лице:
- постоянные тяжёлые нагрузки
- курение и прием алкоголя
- стрессы
- радиоактивное облучение
- злоупотребление солярием и солнечными ваннами
Причины появления и лечение сосудистых звездочек на лице – два взаимосвязанных понятия. Врач-косметолог, в первую очередь, определит из-за чего возник купероз, даст рекомендации по устранению причины заболевания, и только потом проведет удаление сосудистых звездочек на лице.
Чем опасны сосудистые звездочки на лице?
«Опасны ли сосудистые звездочки на лице?» – закономерный вопрос при появлении купероза. Как правило, они только доставляют косметический дискомфорт и не несут никакой опасности. Красные сосудистые звездочки на лице не сопровождаются патологическими симптомами и болезненными ощущениями. Удаление сосудистых звездочек на лице связано исключительно с восстановлением эстетики кожи.
Но сосудистые звездочки на коже лица могут свидетельствовать о серьезных изменениях в стенках сосудов. Сосудистые патологии начинают проявляться именно с мелких капилляров, и затем переходят на крупные вены. Борьба с сосудистыми звездочками на лице должна продолжиться диагностикой венозного кровообращения, чтобы впоследствии исключить варикозные патологии.
Больно ли удалять сосудистые звездочки на лице?
Лечение сосудистых звездочек на лице следует доверить только профессионалам. Врач принимает решение и выбирает способ, как избавиться от сосудистых звездочек на лице. Современные косметологические методы позволяют быстро и без боли избавиться от сосудистых дефектов, и не требуют периода реабилитации.
Как отбелить сосудистые звездочки на лице?
Отбеливание сосудистых звездочек на лице не даст никаких результатов. Патологию нельзя замаскировать. Если начинать борьбу, то стоит применять действенные методы, чтобы избавиться от сосудистых звездочек на лице.
Как бороться с сосудистыми звездочками на лице?
Для лечения сосудистых звездочек на лице бесполезно использовать наружные мази и гели. Они окажутся безрезультатными. Эффективное удаление сосудистых звездочек на лице возможно только с помощью салонных процедур.
Кто удаляет сосудистые звездочки на лице?
Сосудистые звездочки на лице устранить способен профессиональный врач-косметолог. Народное лечение сосудистых звездочек на лице в этом случае бессильно.
Сосудистые дефекты нужно устранять комплексно, искореняя причину заболевания и симптомы. Задача врача – предупредить формирование новых сосудистых звездочек на лице и шее. Народные средства от сосудистых звездочек на лице (протирание кожи льдом, крахмалова маска) не сравнятся с методами врача-косметолога.
Как убрать сосудистые звездочки на лице лазером?
Лазерное удаление сосудистых звездочек на лице – наиболее популярный метод в косметологии. Он помогает навсегда забыть о сосудистых дефектах кожи. Удаление лазером сосудистых звездочек на лице – безболезненная процедура, которая длится несколько минут.

Удаление лазером сосудистых звездочек на лице – это быстрый и долговременный результат в борьбе с недостатками кожи.
Лучи лазера глубоко проникают в кожу, нагревая расширенные сосуды. В результате их стенки склеиваются.
В зависимости от используемых лучей, лазерное удаление сосудистых звездочек на лице может быть нескольких видов:
- Неодимовый. Самый востребованный и результативный метод. Удаление лазером сосудистой звездочки на лице проводят с применением американского аппарата. Мощная лазерная волна способна удалить сосудистые звёздочки на лице независимо от их размера и расположения.
- Диодный. Неэффективен в отношении синих сосудов, но красные сосудистые звездочки на лице лазером удалить возможно.
Лазер для удаления сосудистых звездочек на лице эффективен и в отношении более крупных сосудов. Но потребуется больше процедур, чтобы «стереть» дефекты с лица.
Какие есть процедуры для лица от сосудистых звездочек?
Избавиться от сосудистой звездочки на лице поможет фототерапия на аппарате BBL Sciton.
Аппаратная методика основана на воздействии широкополосным импульсным светом на кожу. Параметры света подбирают индивидуально после диагностического обследования кожи. Суть метода заключается в избирательности фотолечения. Импульсный свет воздействует исключительно на клетки-мишени, не затрагивая соседние здоровые ткани.

Аппаратом BBL Sciton можно удалить на лице сосудистые звездочки, розацеа и ангиомы. Использовать импульсный свет можно на разных участках тела. Фототерапия помогает убрать сосудистую звездочку с лица, избавиться от гиперпигментации и последствий акне. Кроме удаления сосудистой звездочки на лице, аппарат обеспечивает омолаживающий эффект.
Лечение сосудистых звездочек лица не займёт много времени – всего 20-40 минут. Но чтобы добиться стабильного результата, потребуется от 3 до 5 процедур с интервалом 3-4 недели.
Домашнее лечение сосудистой звездочки на лице
Бороться с сосудистыми звёздочками на лице стоит не только в косметологической клинике. Не лишней будет правильная уходовая косметика при куперозе. Она не способна вылечить сосудистые звездочки на лице, но значительно улучшит состояние кожи.
Чтобы добиться максимального эффекта, салонные процедуры следует комбинировать с домашним уходом. Косметика с экстрактами растений, витаминами и коллагеном укрепляет стенки сосудов, повышает эластичность, защищает от внешних факторов.
После удаления сосудистых звездочек на лице, необходимо позаботиться, чтобы они не появлялись снова. Исключить купероз поможет правильный образ жизни и сбалансированное питание.
Профилактика сосудистых звездочек на лице – это отказ от вредных привычек (алкоголя и сигарет), минимальное воздействие солнечных лучей, прием поливитаминов.
Автор статьи: Как убрать сосудистые звездочки на лице

Охремчук Елизавета Дмитриевна
С отличием окончила лечебный факультет Кировской медицинской академии, затем клиническую ординатуру на кафедре неврологии и клиническую интернатуру на кафедре дерматовенерологии Краснодарского государственного медицинского университета. Профессиональная переподготовка по программе «Косметология».
При обсуждении роли косметолога в ведении пациентов с различными заболеваниями кожи необходимо прежде всего ответить на вопрос, нужна ли дерматологическим пациентам косметологическая помощь в принципе, или это – своего рода навязывание дополнительной услуги? Розацеа – довольно часто встречающееся заболевание, беспокоящее людей трудоспособного возраста, приводящее к нарушениям психосоциальной адаптации (причем преимущественно за счет косметического дефекта) – классический пример для подобного анализа.
1 ВВЕДЕНИЕ
Несмотря на не до конца выясненные этиологию и патогенез заболевания, в дерматологии разработаны несколько достаточно эффективных методов лечения розацеа (применение азелаиновой кислоты, изотретиноина,антибиотикотерапия и др.), но ни один из них не приводит к полному излечению, а лишь дает возможность держать заболевание под контролем. Кроме того, в некоторых случаях, эффективность применения одного и того же метода для лечения одного и того же пациента со временем понижается, и врачу приходится прибегать к новым методам. При этом рецидивы могут возникать достаточно часто. Так,после успешного применения антибиотикотерапии, рецидив возникает в течение нескольких дней после отмены препарата в 25% случаев, а в 60% случаев в течение 6 месяцев после отмены [1]. Постоянный же прием антибактериальных препаратов имеет ограничения в связи с возможностью развития побочных эффектов. Современные косметологические методы в таких случаях порой позволяют получать выраженный положительный результат. В связи с вышесказанным совершенствование методов лечения розацеа, в том числе и косметологической помощи, в настоящее время представляется достаточно актуальным.
2 КТО ДОЛЖЕН ЛЕЧИТЬ ПАЦИЕНТА С РОЗАЦЕА?
Учитывая, что розацеа – это заболевание кожи, а не вариант нормы, лечением его должен заниматься врач-дерматовенеролог, желательно – владеющий также и современными косметологическими методами. С нашей точки зрения, именно такие специалисты обладают достаточной суммой знаний и умений, позволяющих оптимизировать терапию дерматозов, сопровождающихся развитием существенных косметических дефектов.
- если косметолог – не имеет квалификации врача-дерматолога;
- если у косметолога нет опыта работы с розацеа;
- если пациент обратился к косметологу случайно;
- если у пациента ограничены финансовые возможности, а специалист не владеет «экономичными» методами лечения розацеа.
3 КОГДА КОСМЕТОЛОГИЧЕСКИЕ МЕТОДЫ ВОЗДЕЙСТВИЯ В ВИДЕ МОНОТЕРАПИИ ИЛИ В КАЧЕСТВЕ КОМПОНЕНТА КОМПЛЕКСНОГО ЛЕЧЕНИЯ ПОКАЗАНЫ ОСОБО?
Косметологические методы воздействия показаны в следующих случаях:
Критерий целесообразности применения косметических процедур и препаратов – их эффективность в данном конкретном случае. Огромное значение имеет так-же личный опыт и профессиональное чутье косметолога, его способность терпеливо работать с пациентом, объясняя ему особенности течения заболевания, оказывая на пациента позитивное психологическое влияние.
4 АЛГОРИТМ ВЕДЕНИЯ ПАЦИЕНТОВ С РОЗАЦЕА КОСМЕТОЛОГОМ
А. Выявление причинно-следственных связей между заболеванием и образом жизни и привычками пациента. Отбор существенных для состояния пациента ограничений
Пациентам с розацеа с целью профилактики обострений рекомендуется соблюдать ряд правил, которые могут влиять на их настроение и качество жизни (не пользоваться баней и сауной, не загорать, не принимать алкоголь, не курить, не пить кофе, не есть сыр, пряности и т.д.). Слишком строгие ограничения могут привестик тому, что некоторые пациенты будут просто игнорировать рекомендации специалиста, а другие – станут слишком мнительными, погруженными в свое состояние, считающими себя тяжело больными. Ни то, ни другое не пойдет им на пользу и не будет способствовать формированию здоровой жизненной позиции. Важно не просто дать пациенту список ограничений, а обсудить с ним особенности его образа жизни и пристрастия. Необходимо выяснить, какой из провоцирующих факторов имеет наибольшее значение именно в его случае, а также – насколько тяжело ему будет отказаться от той или иной привычки, и с учетом полученных сведений выработать план изменения образа жизни.
Б. Рекомендации по правильному регулярному уходу за кожей
Правильный уход за кожей позволяет не только предотвращать и уменьшать выраженность обострений, но в некоторых случаях купировать обострение без применения дополнительно каких-либо методов лечения.
1.Препараты для очищения. Очищение очень важно для нормальной и проблемной кожи, так как влияет на барьерную функцию кожи, которая во многом определяет характер течения различных дерматозов. Розацеа может развиваться на фоне нормальной, сухой, жирной или комбинированной кожи. Поэтому препараты для очищения и лосьоны нужно подбирать индивидуально, в соответствии с состоянием и типом кожи. При сухой коже рекомендуется использовать мягкие средства для очищения с противовоспалительными и восстанавливающими растительными экстрактами. Важно, чтобы мылящиеся вещества имели высокую степень очистки и не вызывали раздражение кожи. Для жирной кожи и при наличии папуло-пустулезных элементов используются средства с подсушивающим, антисептическим и противовоспалительным действием. При обезвоживании, шелушении, а также при большом количестве комедонов эффективны очистители с фруктовыми кислотами и сорбитолом, которые мягко растворяют загрязнения и отшелушивают только поверхностный слой роговых чешуек, не пересушивая кожу и не стимулируя повышенное ороговение.
Для комбинированной кожи оптимальным является чередование более мягких и подсушивающих препаратов.
2.Лосьоны. После умывания любую кожу необходимо протереть лосьоном для того, чтобы снять остатки очищающего средства, тонизировать кожу,предотвратить стягивание, возникающее от использования водопроводной воды. В период раздражения и повышенной чувствительности кожи, а также после пилингов и солнечных ожогов используются лосьоны на неспиртовой основе с экстрактами лекарственных растений или отвары трав с противовоспалительным эффектом. Если розацеа развивается на фоне кожи с открытыми и закрытыми комедонами, используются лосьоны с рассасывающим и липолитическим эффектами, содержащие фруктовые кислоты, экстракты арники, ромашки, гамамелиса. Такие лосьоны растворяютзакрытые комедоны, регулируют салоотделение, успокаивают кожу и уменьшают воспаление. При жирной коже и зуде целесообразно периодическое использование спиртовых лосьонов с экстрактами мяты, гамамелиса, ромашки и др.
3. Кремы. Крем для регулярного ухода за кожей пациента с розацеа должен одновременно обладать несколькими свойствами:
- сокращать капилляры;
- предотвращать раздражение и покраснение кожи;
- увлажнять, восстанавливать и осуществлять полноценный уход за кожей.
В качестве активных ингредиентов такие кремы содержат витамины К, А и С, экстракты гингко билоба, примулы, зеленого чая, имбиря, василька, донника, полиненасыщенную жирную кислоту омега-6.
Комплексный состав наиболее удачных препаратов позволяет уменьшать покраснение и раздражение кожи, сокращать расширенные капилляры, увлажнять кожу и восстанавливать водно-липидную мантию. При выраженном гиперкератозе и наличии папуло-пустулезных элементов дополнительно используется крем с витаминами А и С в сочетании с фруктовыми кислотами и салициловой кислотой. При сопутствующем себорейном дерматите и повышенной чувствительности кожи рекомендуются кремы с лактоферрином и лактопероксидазой или пробиотическим комплексом. Такие кремы обладают легким антибактериальным и антимикотическим действиями. Чаще всего при розацеа применяется не один, а несколько кремов с разными эффектами. Подбор кремов осуществляется постепенно с учетом реакции кожи. Сложнее всего подобрать крем для пациентов с длительным применением кортикостероидных препаратов в анамнезе.
В. Назначение адекватной фотозащиты
Правильная защита от избытка ультрафиолета – важная часть ухода за кожей пациента с розацеа. Для таких пациентов формирование здравого отношения к загару имеет огромное значение. В солнечные дни по возможности необходимо рекомендовать пациентам соблюдение следующих правил:
- находиться на открытом солнце и загорать в утренние и вечерние часы, в это время ультрафиолет действует более мягко;
- в период высокого стояния солнца надевать относительно закрытую одежду, головной убор и солнцезащитные очки с УФ-фильтром и широкимидужками;
- на открытые участки кожи наносить солнцезащитный крем с химическим и механическим фильтрами. Наносить крем повторно нужно каждые 4 часа, а также после купания;
- после слишком длительного пребывания на солнце вечером наносить восстанавливающие средства с витаминами С, группы В, экстрактом алое,молочной сывороткой и т.д.
Если пациент получил солнечный ожог, то для полноценного восстановления кожи будут полезны процедуры по протоколам, разработанным для постпилингового восстановления кожи.
Г. Назначение процедур для коррекции косметического дефекта и восстановления качества кожи
Общепринятые стандарты косметологической помощи на сегодняшний день отсутствуют. Для разработки полноценных стандартов, которые будут действительно полезны, а не станут средством цензуры и ограничения возможностей специалистов, необходимы большая многолетняя работа по сбору статистики и проведение крупных исследований по оценке эффективности, безопасности и экономической целесообразности имеющихся методов воздействия. Сейчас мы находимся на стадии накопления опыта и ищем пути оптимизации сочетания различных методов лечения и профилактики. Поэтому у многих специалистов есть свой подход к назначению косметических процедур при розацеа.
5 АВТОРСКИЕ РЕКОМЕНДАЦИИ ПО ПРИМЕНЕНИЮ КОСМЕТИЧЕСКИХ ПРОЦЕДУР ПРИ РОЗАЦЕА
1.Процедуры с комбинированными пилингами-сыворотками. На первый взгляд идея применять пилинги при розацеа кажется странной и нелогичной,так как они вызывают приток крови, повреждают эпидермис, повышают чувствительность к УФО, то есть могут ухудшать течение заболевания. Классическими противопоказаниями к проведению пилинга являются воспалительные заболевания кожи (розацеа, в частности). Однако это ограничениеотносится к пилингам, содержащим только кислоты и обладающим в основном отшелушивающим действием. В состав пилингов-сывороток, наряду с отшелушивающими компонентами, входят ингредиенты с восстанавливающим, стимулирующим, противовоспалительным эффектами. Отшелушивающие компоненты, действующие преимущественно на роговой слой, вызывают процесс обновления эпидермиса и облегчают пенетрацию активных ингредиентов в более глубокие слои кожи. В качестве отшелушивающих компонентов в пилингах-сыворотках используются натуральные экстракты фруктовых кислот, оказывающие минимальное раздражающее воздействие. Фруктовые кислоты способствуют также нормализации кератинизации в постпилинговый период. Активные ингредиенты стимулируют приток крови, микроциркуляцию и лимфодренаж, что ведет к уменьшению отека, а также запускает регенеративные процессы в эпидермисе и дерме. Ингредиенты с антиоксидантным и противовоспалительным действиями (витамины А и С, экстракты лекарственных растений) способствуют рассасыванию папулопустулезных элементов и уменьшению болезненности и выраженности поствоспалительной эритемы.
Наименее выраженный положительный эффект непосредственно после процедуры наблюдается у пациентов, использовавших ранее кортикостероидныекремы и мази. Однако таким пациентам процедуры с пилингами-сыворотками показаны особо, так как при регулярном применении они ведут к уменьшению выраженности стероидной атрофии кожи.Процедуры с пилингами-сыворотками могут применяться в качестве монотерапии, сочетаться с любыми видами традиционного лечения, в том числе с антибиотикотерапией и терапией изотретиноином, а также с любыми видами фототерапии. Важнымусловием является то, что процедуры нельзя проводить отдельно от полноценного регулярного ухода за кожей. В случае, когда мы стоим перед выбором,что для этого назначить – домашний уход или косметические процедуры, решение в большинстве случаев принимается в пользу домашнего ухода.
Многолетний опыт использования таких пилингов при акне, розацеа, себорейном и периоральном дерматитах позволяет нам рекомендовать процедуры с их использованием в качестве одного из методов выбора косметологической помощи пациентам с розацеа [2].
2.Процедуры для восстановления кожного барьера.
Нарушения барьерной функции кожи могут быть фактором, инициирующим обострение или ухудшающим течение розацеа. К нарушению кожного барьера могут привести факторы внешней среды (обветривание, пребывание на открытом солнце, мороз). Кроме этого, на определенном этапе лечения возможно нарушение кожного барьера, связанное с побочным действием применяемых для лечения лекарственных препаратов, например, азелаиновая кислота может вызывать раздражение кожи, а прием внутрь ретиноидов – сухость кожи и так называемый ретиноевый дерматит. В таких случаях в качестве «скорой помощи» применяются специальные реабилитирующие процедуры. Протоколы этих процедур включают использование мягкого очищающего средства, поверхностного пилинга на основе молочной сыворотки и сыра, успокаивающий лосьон с растительными экстрактами, регенерирующий гель и защитный крем.
3.Фототерапия. В случаях, когда эффект сокращения капилляров, полученный в процессе применения пилингов-сывороток недостаточен, проводится фототерапия с использованием широкополосных источников света (IPL) или лазерного излучения. Эти методы применяются преимущественно в осеннезимний период на фоне адекватной фотопротекции и в сочетании с процедурами для восстановления кожного барьера.
1. Косметологи способны оказать значимую помощь пациентам с розацеа.
2. Косметологические методы могут быть использованы в качестве монотерапии или как часть комплексного лечения розацеа и особенно показаны пациентам с выраженным косметическим дефектом, с сопутствующими возрастными изменениями и стероидной атрофией кожи.
3. Алгоритм ведения пациента с розацеа косметологом включает разумную коррекцию образа жизни, подбор необходимых средств для регулярного ухода за кожей, обеспечение адекватной фотопротекции и проведение профессиональных процедур.
4. Перспективным представляется изучение механизма действия косметологических методов, а также эффективности, безопасности и экономической целесообразности их применения.
1. Arndt K.A. Manual of dermatologic therapeutics with essentials of diagnosis. LWW, PA, – 6th ed, 2002.
2. Полонская Н.А. Пилинг (ключ к пониманию). М., Academia, 2009
Благодарим за предоставленные материалы журнал «Пластическая хирургия и косметология»
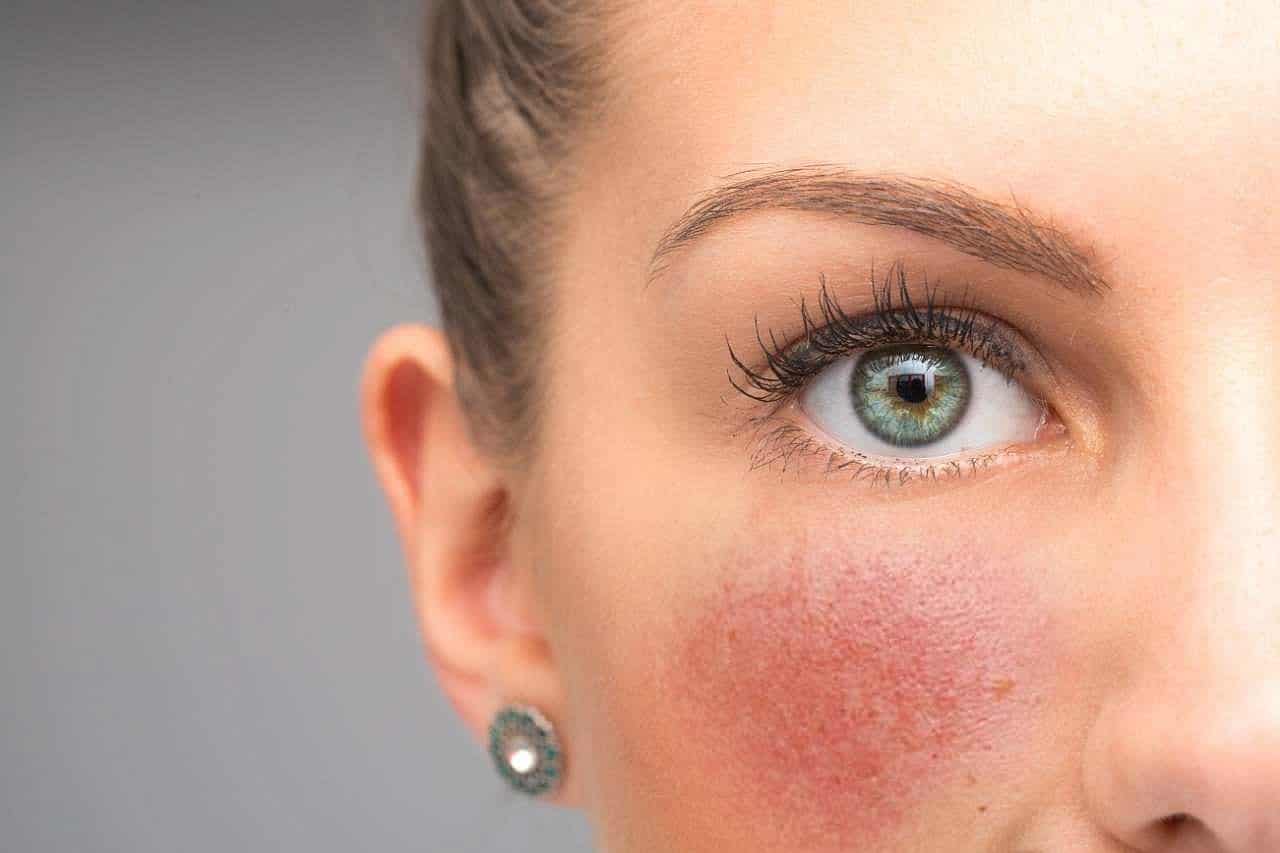
Розацеа и купероз на лице – два заболевания, которые до сих пор многие не различают. Эти болезни кожи связаны с патологией сосудов, имеют общие симптомы и проявления, из-за чего происходит путаница. Чем отличается купероз от розацеа, следует знать, чтобы навсегда избавиться от сосудистых патологий кожи.
Отличие купероза от розацеа: ответы врача-косметолога
Розацеа и купероз – это разные болезни со множеством схожих признаков. Если купероз связан с патологическим изменением сосудов, то розацеа – болезнь, которая сопровождается специфическими уплотнениями.
Что такое купероз и розацеа?
Розацеа и купероз – разновидности сосудистых патологий, которые характеризуются появлением расширенных сосудов. В итоге кожа приобретает красноватый оттенок.
Розацеа – хроническое поражение кожи, протекающее с высыпаниями и покраснениями. Именно поэтому патология получила наименование, которое говорит само за себя, – розовые прыщи.
Сегодня пока не существует точных объяснений, почему возникает розацеа. Заболевание могут спровоцировать диеты, дисбаланс гормонов, предрасположенность. Способствуют возникновению розацеа употребление алкоголя, стрессы, переохлаждения, аллергии – любые факторы, которые провоцируют расширение сосудов.

Купероз – расширение мелких капилляров, которое вызывает покраснения кожи. Из-за расширений стенки сосудов истончаются и утрачивают эластичность. Сосуды переполняются кровью, придавая коже красноватый оттенок. Если заболевание прогрессирует, на коже формируются устойчивые сеточки из сосудов, покрывающие значительные зоны лица.
Купероз можно отнести к физиологической особенности, которая требует лечения. Длительные проявления купероза приводят к недостатку в клетках кожи кислорода и питательных компонентов. Кожа теряет воду, становится сухой, ухудшается её цвет, преждевременно запускаются процессы увядания.
Как выглядят розацеа и купероз? На коже появляются сосудистые звездочки и сеточки. Зачастую они возникают в Т-зоне. Наиболее подвержены сосудистым патологиям обладательницы чувствительной светлой кожи.
Какие отличия купероза и розацеа?
Что такое купероз и розацеа понять легко. Но заболевания сложно отличить друг от друга без квалифицированной помощи. Купероз или розацеа определить можно по симптомам. Главное отличие – купероз никогда не сопровождается гнойными воспалениями, кожа гладкая, без уплотнений.
Купероз и розацеа на лице имеют отличия в симптоматике. При куперозе поражаются малые и большие кровеносные сосуды, из-за чего кожа приобретает красноватый оттенок. В редких случаях купероз сопровождается огненным цветом кожи – возникает чувство, что кожа горит, но на самом деле болезненных симптомов нет.
В отличие от купероза розацеа сопутствуют болезненные ощущения. Кроме покраснений образуются гнойные воспаления, неровный рельеф. Отличие розацеа от купероза на лице – зуд.
Разница между куперозом и розацеа – течение заболевания. Розацеа проходит в несколько стадий:
- Эритематозная. Возникает временное покраснение кожи. В последующем покраснение приобретает стойкий характер.
- Папуло-пустулезная. В зоне покраснения появляются высыпания, наполненные красноватой жидкостью. Они возникают из-за нарушений метаболизма в коже и расширения сосудов. Кровь просачивается в окружающие ткани, окрашивая их в характерный цвет.
- Фимозная. На коже формируются уплотненные узелки и бляшки.
- Риноформа. Сопровождается увеличением размеров носа. Эта стадия характерна только для мужчин.
Как понять, что у тебя розацеа?
«Как понять, у меня купероз или розацеа?» – распространенный вопрос к врачу-косметологу.

Характерные признаки розацеа:
- Розовые высыпания. Со временем розовые бугорки наполняются гноем, под ними располагается покрасневшая кожа
- Покраснения лица в Т-зоне
- Возникновение сосудистой сеточки
Как ставят диагноз розацеа?
Независимо от характера болезни (купероз, демодекоз, розацеа), лечению предшествует диагностика. Врач-косметолог определит, розацеа или купероз у пациента. Потребуется осмотр, анализ крови, в отдельных случаях – соскобы пораженных зон кожи. При необходимости врач назначит УЗИ внутренних органов, чтобы исключить заболевания, которые могут провоцировать кожные реакции.
Задача врача-косметолога не только устранить внешние проявления розацеа на коже, но и установить причину заболевания. Для этого необходимо исследовать состояние ЖКТ и эндокринной системы – исключить гастриты, колиты, дисбаланс гормонов и т.д.
Что нельзя есть при розацеа?
Розацеа и купероз на лице – заболевания, к лечению которых нужно подходить комплексно. В первую очередь, это касается питания. Чтобы избавиться от розацеа, из рациона нужно исключить опасные и вредные продукты:
- Сладкое и мучное. Они содержат сахара, которые провоцируют воспаления
- Молочные продукты. Прогестерон, которым богаты молочные продукты, усиливает функции сальных желёз – гнойных воспалений на коже становится больше.
- Алкоголь. Научно доказано, что алкогольные напитки сами по себе не вызывают розацеа, но усугубляют течение болезни. Алкоголь расширяет сосуды и вызывает дополнительный румянец на лице.
- Продукты, содержащие кофеин (чай и кофе). Стимулируют выработку гормона кортизола, который запускает стресс. Стрессовые ситуации нередко приводят к появлению воспалений на коже.
- Консервированные, маринованные, соленые, жареные и острые продукты. Приводят к возникновению прыщей на коже, расширяют сосуды, ослабляют иммунитет.
- Цитрусовые и сладкие фрукты. Вызывают кожные воспаления.
Можно ли вылечить розацеа навсегда?
Независимо от того, телеангиэктазия, купероз или розацеа, лечение должно быть комплексным. Особенность розацеа в том, что несмотря на внешние признаки, причины скрываются глубоко в организме. И чтобы избавиться навсегда от розацеа, нужно установить и устранить причину заболевания.
Лечение розацеа и купероза проводят в нескольких направлениях. Как правило, эндокринолог и косметолог разрабатывают комплексный план терапии, который нацелен на быстрое устранение внешних проявлений заболевания и глубокое лечение причин розацеа.
Лечение розацеа и купероза состоит из следующих этапов:
- Правильный уход за кожей. Тщательная гигиена, подбор косметических средств, ежедневное использование крема с SPF защитой. Кислотные пилинги, средства, содержащие спирт, грубые скрабы противопоказаны при розацеа.
- Терапевтическое лечение. Основано на использовании антибактериальных и антисептических средств, которые устраняют причины и последствия акне.
- Медикаментозное лечение. В зависимости от показаний пациенту могут быть назначены медикаменты, гормональные препараты и т.д.
- Аппаратное лечение. Устранение сосудистых звездочек аппаратными методами.
Какие косметические процедуры можно делать при розацеа?
При лечении купероза и розацеа на лице не обойтись без косметологических процедур. Но далеко не все они разрешены при сосудистых патологиях.
Эффективно избавиться от купероза и розацеа помогают:
- Фотолечение. Импульсный свет воздействует на патологические ткани. Мишени лучей – микроорганизмы и измененные капилляры. Под влиянием фотовспышек разрушаются старые коллагеновые волокна, запускается выработка новых. Главная особенность фотолечения – способность к склеиванию сосудов. Лучи нагревают сосуд до 60 градусов, что провоцирует свертывание крови и сосуды становятся пустыми.
- Плазмотерапия. Процедура основана на использовании аутогенной плазмы. Плазмотерапия запускает процессы восстановления клеток кожи, нормализует метаболизм, насыщает кожу полезными веществами. В дерме усиливается синтез коллагена, уменьшаются процессы воспаления.
Можно ли вылечить розацеа лазером?
Устранить купероз и розацеа можно лазером. Сосудистые сетки прижигают лазерными лучами. Метод эффективен на разных стадиях заболевания – как на начальной, так и в запущенных случаях.
Лазерные лучи быстро и надолго устраняют покраснения и сосудистые звездочки с поверхности кожи. От стадии розацеа и купероза зависит количество сеансов.
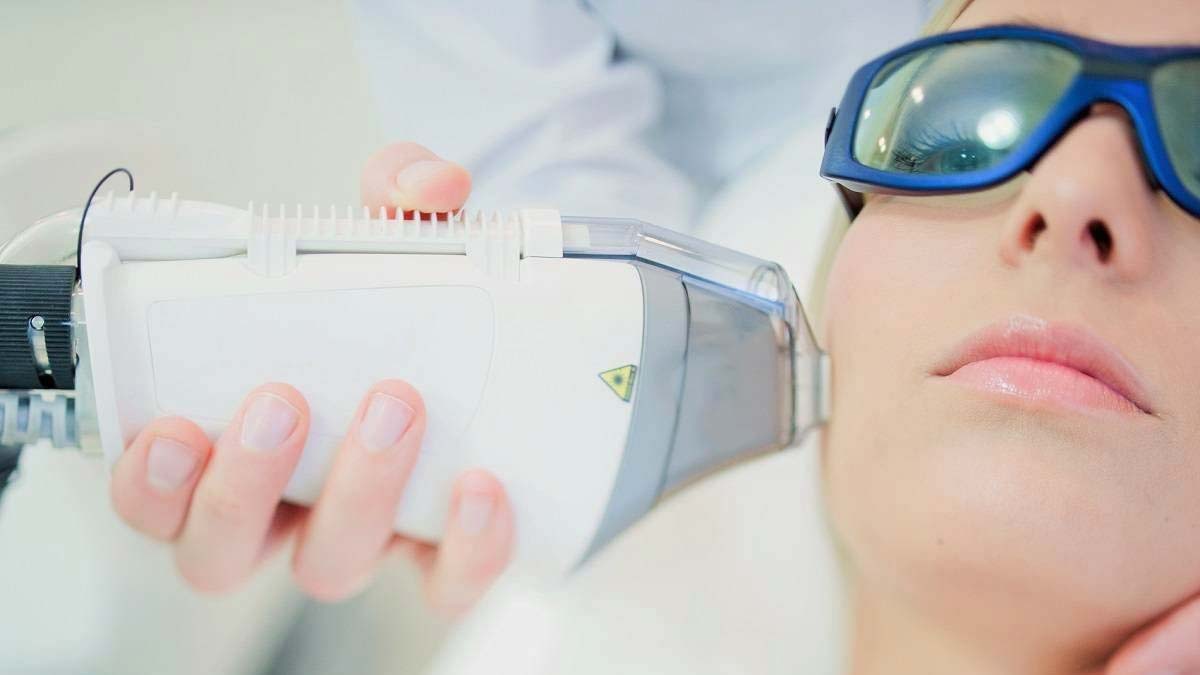
Удаление лазером купероза и розацеа – действенный метод от сосудистых звездочек. Процедура позволяет получить выраженный результат, не требует длительного периода восстановления. Эффект от процедуры длится несколько лет.
Сколько стоит лазерное лечение розацеа?
Прежде чем приступить к устранению купероза и розацеа лазером, врач-косметолог проведет диагностику – определит тяжесть заболевания и подберет эффективный комплекс процедур. Длительность корректировки кожных дефектов определяется запущенностью заболевания. От количества сеансов зависит стоимость лазерного лечения.
Можно ли делать химический пилинг при розацеа?
Купероз или розацеа на лице – заболевания, требующие бережного ухода за кожей. Агрессивные химические пилинги могут только усугубить течение заболевания. Непрофессионально проведенный кислотный пилинг провоцирует стойкие покраснения – кожа после процедуры долго заживает. Неквалифицированный подход к терапии и неграмотный подбор домашних средств усугубят течение заболевания. Как лечить розацеа и купероз на лице, знает врач-косметолог.
При розацеа и куперозе показаны только деликатные пилинги (например, с использованием миндальной или молочной кислоты). Антиоксидантные монопилинги назначают при эритематозной форме розацеа. Поверхностный миндальный пилинг не вызывает шелушений и жжения.
При пустулезной форме можно использовать комбинации азелаиновой и молочной кислоты. Они угнетают выработку активных форм кислорода, регулируют образование секрета кожных желёз. Кислотный состав для пилинга врач подбирает индивидуально в зависимости от характера и течения заболевания.
Что такое купероз и как от него избавиться?
Купероз может быть как самостоятельным проявлением изменений в коже, так и признаком серьезных болезней. Купероз протекает в несколько стадий:
- Быстрое покраснение без явных причин. Через время краснота пропадает без последствий – сосуды еще эластичны, чтобы восстановить свое первоначальное состояние.
- На коже появляется характерный узор из сосудов. Это признак того, что сосуды не могут вернуться к нормальному состоянию.
- Хронические нарушения циркуляции крови и недостаток питания клеток кожи.
Как лечить розацеа и купероз знает врач-косметолог. Избавиться от кожных патологий можно комплексно, установив причину заболевания. Если купероз вызван болезнью внутренних органов, в первую очередь лечить нужно их. Применение только наружных средств устранит проявления купероза, но не застрахует от появления новых сосудистых звёздочек. Сочетание методов терапии, которые дополняют друг друга, позволит добиться стойкого результата.
Почему появляется купероз?
Купероз на лице и розацеа отличаются причинами возникновения. Купероз вызывают следующие факторы:
- аутоиммунные заболевания
- резкие температурные перепады – бани, ледяные компрессы
- злоупотребление веществами, которые сужают сосуды – алкоголь, никотин
- продолжительное воздействие ультрафиолета
- постоянные стрессы
- хронические патологии ЖКТ и сердечно-сосудистой системы
Что нельзя делать при куперозе?
Розацеа и купероз хотя и не одно и то же, но имеют сходные ограничения. При куперозе стоит отказаться от следующего:
- бани и сауны
- искусственный загар в солярии
- травматические чистки лица
- лазерные шлифовки
- косметические средства с кислотами и спиртом
- скрабы и пилинги с жесткими частичками
- термальные маски
- контрастные умывания
Акне, купероз и розацеа следует лечить, исключив из рациона вредные продукты:
- алкоголь и газированные напитки
- хлебобулочные изделия, конфеты и пирожные
- все виды красного мяса
- консервированные, острые и соленые продукты
Как лечить купероз?
Чем лечить купероз и розацеа зависит от тяжести заболевания. Врач-косметолог проведет диагностику и подберет оптимальные методы устранения сосудистых патологий.
Эритроз, купероз и розацеа – заболевания, требующие комплексного подхода. Чтобы успешно устранить дефекты, нужно скорректировать рацион питания, физическую активность, гормональный фон, правильно подобрать домашний уход.
Лечение купероза и розацеа включает:
- Диета. Из рациона исключают продукты, которые провоцируют ломкость сосудов (алкогольные напитки, кофе, сладкое, острые и горячие блюда).
- Ежедневный уход. При куперозе используют щадящие средства ухода, не содержащие спирт и агрессивные компоненты.
- Очищение. Для купероза характерно обезвоживание кожи. Если использовать для умывания мыльные средства, они будут провоцировать разрушение защитной липидной пленки на поверхности кожи – чувствительная кожа будет терять воду. Чтобы исключить обезвоживание, при куперозе применяют деликатные очищающие средства. Для умывания нельзя применять горячую или холодную воду.
- Увлажнение и питание. Косметолог подберет средства, содержащие витамины и аминокислоты, которые укрепляют стенки сосудов. Чтобы уберечь кожу от ультрафиолета, следует применять дневные крема с SPF защитой.
Лечение купероза и розацеа базируется на применении косметологических процедур. Их подбирает врач-косметолог относительно особенностей организма и запущенности заболевания.
Как лечить купероз и розацеа – новые методы:
- Мезотерапия. Микроинъекции укрепляют стенки капилляров и нормализуют движение крови. Процедура показана в качестве профилактики и лечения сосудистых патологий.
- Лазеротерапия. Лазерные лучи прижигают стенки сосудов, позволяют быстро избавиться от сосудистых сеток.
- Фототерапия. Вспышки света помогут устранить обширные сосудистые сеточки, пигментные пятна, акне и морщины.
Автор статьи: Чем отличается купероз от розацеа

Охремчук Елизавета Дмитриевна
С отличием окончила лечебный факультет Кировской медицинской академии, затем клиническую ординатуру на кафедре неврологии и клиническую интернатуру на кафедре дерматовенерологии Краснодарского государственного медицинского университета. Профессиональная переподготовка по программе «Косметология».
Розацеа - хроническое кожное заболевание, с характерным покраснением кожи и воспалительными элементами в виде папул и гнойников.
Это ангионевроз (изменения кожи) находится в зоне иннервации тройничного нерва и обусловлен несколькими причинами: сосудистые нарушения, изменения в соединительной ткани средних слоев кожи, иммунные нарушения, изменения сально-волосяного фолликула, неблагоприятные климатические факторы, стрессы, психовегетативные расстройства.
Покраснение, сосудистая сетка на лице и воспаления на этом фоне - это не просто прыщи, а особое кожное заболевание, способное спровоцировать и ухудшить течение болезни и целый ряд сопутствующих внешних и внутренних факторов. Самостоятельно розацеа не пройдет, нужно обратиться к врачу, чтобы снять обострение и понять, как жить, чтобы избегать неприятных обострений.
Розацеа, красное лицо, сосудистые звездочки

Сосудистые звездочки на лице
Красное лицо. Вы его видите у себя?
Очень часто, пациенты приходят на консультацию и говорят о том, что их беспокоит красное лицо. Кто-то замечает эту красноту сам, когда сходит в баню, после того как выпьет красного вина или после пробежки. И красное лицо остается очень долго. Краснота сходит медленно. У некоторых людей покрасневшее лицо вообще не проходит.

Врач-косметолог Юлиана Шиян
Комментарий врача-косметолога, дерматолога Юлианы Шиян:
Приходит пациентка за антивозрастной коррекцией губ. Она говорит, что видит оплывший овал лица и упавшие скулы, но совершенно не замечает своего красного лица. Это не обязательно сосудистые звездочки, а именно нисходящая краснота на лице.
И когда я спрашиваю: А что-то ещё вас беспокоит кроме возрастных изменений? Она не говорит что её беспокоит красное лицо, потому что она просто этого не замечает.
Подвох этого состояния в том, что краснота на лице развивается очень постепенно. Когда-то в юности она замечала, что после бани, сауны или пробежки - лицо краснело, но проходило. Со временем это проходить перестает, но мы каждый день видим себя в зеркале и привыкаем к отражению. И медленно растущее покраснение остается незамеченным.
Не зря говорят некоторые пациенты: Я выгляжу как алкоголичка!
Такая краснота на лице придает женщине налет некой асоциальности.
Какие причины могут вызывать красноту лица?

- просто покраснение
- покраснение с высыпанием
- покраснение проходящее
- покраснение непроходящее
- покраснение сопровождающиеся зудом и сухостью
- комбинация всех этих признаков
Сюда добавляются и офтальмологические симптомы. Офтальморозацеа - покраснение глаз.
Есть понятие - Прерозацеа . Это не диагноз, но у человека явно прослеживается склонность к таким покраснениям, что в дальнейшем может привести к тому, что разовьётся определённая форма розацеа.
Прерозацеа проявляется таким образом, когда покраснения на носу, в области щек, на подбородке и в центральной части лица - проходят и появляются спустя некоторое время. Это может происходить по разным причинам:
- стресс
- переохлаждение
- алкоголь
- горячие напитки
В принципе любой вот провокатор имена для розацеа, он провоцирует и прерозацеа. И если у вас краснеет определенная зона на лице, то значит надо менять условия создающие это покраснение.
Как не допустить развитие розацеа и покраснение лица? Провокаторы розацеа
Розацеа - (так называемый, купероз и сосудистые звёздочки) - конституциональная особенность и это значит, что полностью вылечить пациента невозможно. Мы только можем снять обострение у человека и в дальнейшем, он должен соблюдать определенные правила поведения и питания. Конституциональная особенность розацеа, это врожденное реагирование сосудов на определённые факторы (провокаторы).
Видео: Чем лечить розацеа, купероз и красное лицо
Надо избегать таких провокаторов, либо снижать их воздействие на свой организм. Если исключить полностью невозможно, то необходимо ограничивать. Было проведено много исследований по этому поводу и ученые вывели самые распространённые факторы-провокаторы розацеа:
- Солнце - загар, длительное пребывание на солнце
- Повышение температуры (бани-сауны,солярии). Даже если вы закрываете в солярии лицо от загара, у вас всё-равно происходит нагрев тканей и это является провоцирующим фактором. Даже горячий душ в лицо и какие-то жаркие страны, жаркий климат - является провокатором розацеа.
- Резкие перепады температуры: когда из жары в холод из холода в жар.
- Интенсивные тренировки: кардионагрузки, когда вы очень долго бегаете и активно занимаетесь спортом. Сам тренажерный зал это не такой сильный провокатор, а вот кардионагрузки при беге или велосипедное езде, действительно влияют значительно.
- Алкоголь является сильным провокатором - крепкий алкоголь, всё что выше 40 градусов (коньяк, водка и так далее). Алкоголь в виде красного вина очень сильный провокатор. Если у вас есть покраснение лица, то вы могли заметить усиление покраснения после бокала красного вина. Пища тоже является провокатором, причём не просто состав пищи, но и температура еды.
- Если вы пьете очень горячий чай, очень горячий кофе, едите горячий суп. Если вы употребляете острую пищу, в которой содержится капсаицин - это красный перец. Перец Чили является очень сильным провокатором (это доказано). Провокаторами, являются продукты в которых содержится Циннамальдегид. Это могут быть совершенно обычные продукты: помидоры, цитрусовые, корица, баклажаны, имбирь, лук. Их надо избегать в своём рационе. Интересно: Многие думают, что кофе, шоколад, крепкий чай являются провокаторами - на самом деле нет! Сейчас доказано, что эти продукты содержащие высокие дозы кофеина снижают риски проявления розацеа. Так что, кофе тёплый (не горячий) и тёплый чай вы можете пить спокойно.
- Еще одним провокатором, чуть ли не самым главным, является стрессовая нагрузка. Стрессовая нагрузка может быть непросто в виде каких-то очень сильных потрясений. Это могут быть регулярные хронические переживания в виде внутренней тревоги. Если у вас есть склонность к покраснению никогда не терпите эти переживания и всегда пейте легкие седативные препараты (растительного происхождения: валериана, пустырник). Обратитесь к неврологу чтобы он назначил вам седативные средства.
Эти постоянные стрессовые нагрузки приведут к тому, что у вас будет красное лицо и как следствие - Розацеа. Когда я рассказала вам об этих провокаторах, теперь кажется, что не надо выходить на улицу, ничего толком не есть, в баню не сходи, никуда не сходи, пол солнце не выйди! Понятно, что исключить всё это из своей жизни невозможно! Но зная, что у вас есть склонность к покраснениям, какие-то моменты вы всё-же можете исключить.
Видео: Провокаторы Розацеа. Жизнь без видимых сосудов
Врач-косметолог рассказывает о возможности предотвращения розацеа
Как аллергия на какой-то препарат или аллергия на какой-то продукт. Вы знаете что вас есть аллергия - Вы можете съесть клубники и получить сыпь, а можете не съесть клубники и не получить сыпь.
Аналогично с розацеа. Если вы знаете выпив красного вина, запустите провоцирующий фактор, выпейте белого в конце концов! Если вы любите ходить в баню раз в неделю, но прошли лечение, успокоили своё лицо, и при этом продолжаете ходить в баню, тогда просто смиритесь с тем, что всё ваше лечение пройдёт мимо вас и эффект от него очень краткосрочным!
Выбор всегда за вами. Не надо исключать все продукты, но вы можете исключить только горячее, только острое и некоторые продукты которые я перечислила выше.
Вы можете заниматься спортом, но при этом не делать очень интенсивные нагрузки, которые провоцируют прилив крови к лицу.
Вы можете ходить в баню с друзьями, но при этом сидеть где-то в предбаннике.
Шутки шутками, но я думаю, что вы уловили мою мысль. Если для вас важно, чтобы лицо было светлое, чистое, не покрасневшее, без высыпаний и розацеа, то придется себя ограничивать.
Что такое купероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тюлис Галины Геннадьевны, дерматолога со стажем в 27 лет.
Над статьей доктора Тюлис Галины Геннадьевны работали литературный редактор Маргарита Тихонова , научный редактор Динар Сафин и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Купероз — это заболевание кожи, которое развивается из-за хрупкости капиллярных стенок и локального нарушения кровообращения. Сопровождается нарушением цвета кожи, потерей её эластичности и появлением телеангиэктазий — сосудистых звёздочек или сеточек [1] .
Как правило, купероз не является самостоятельной болезнью. Это симптом, который сопутствует основному заболеванию.
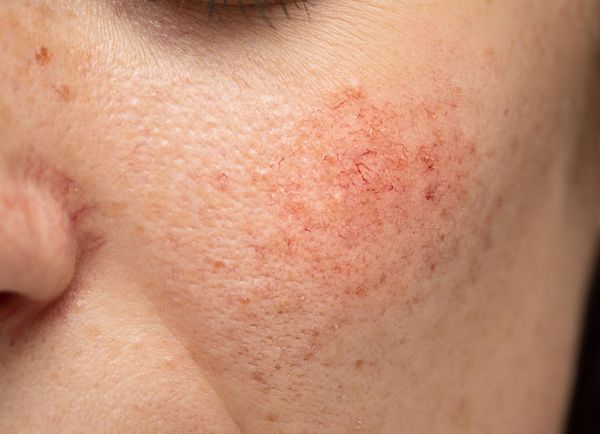
Расширение и ломкость сосудов сосудов происходят по ряду причин. Ими могут быть как внутренние, так и внешние факторы.
Внутренние факторы:
-
— основная причина развития купероза;
- физиологические гормональные изменения — в подростковом возрасте, во время беременности, климакса или при приёме гормональных контрацептивов;
- заболевания яичников, щитовидной и поджелудочной железы;
- заместительная терапия эндокринной патологии [5] ;
- сердечно-сосудистые заболевания ( артериальная гипертензия и атеросклероз );
- заболевания пищеварительной системы (гастрит, дисбактериоз кишечника , болезни печени и поджелудочной железы); и наследственные аутоиммунные заболевания (болезнь Стерджа — Вебера, синдром Луи — Бар, болезнь Рандю — Ослера).
При гормональных нарушениях обособленные частички гормонов вступают во взаимодействие с рецепторными клетками, образуя биологически активные биологические соединения. Эти соединения влияют на стенки сосудов, уменьшают их упругость и эластичность, делая их ломкими.
Во время беременности происходит серьёзная гормональная перестройка организма. Сосуды могут не выдержать такую нагрузку и расшириться. Так как такая перестройка временная, в течение 2-3 месяцев после родов сосуды обычно восстанавливаются. Но из-за развития других заболеваний (например, гипертонии) сужение сосудов после родов может и не произойти.
При наследственных аутоиммунных заболеваниях количество нитевидного белка, придающего упругость и эластичность сосудистым стенкам, уменьшается и сосуды становятся ломкими. Склеродермия сопровождается отторжением соединительной ткани. Это также сказывается на сосудах.
При розацеа поражаются сальные железы, волосяные луковицы и капилляры кожи лица. За счёт стойкого расширения сосудов и прилива крови появляются телеангиэктазии.
Внешние факторы :
- вредные привычки ( курение , злоупотребление алкоголем);
- неправильное питание (употребление большого количества кофе, шоколада, острой и горячей пищи);
- перепады температуры;
- ультрафиолетовое облучение.
Курение влияет на сосуды, разрушая баланс липидов в крови. Липиды — это жиры, которые влияют на обмен веществ у человека. Разрушенные частицы из липидного баланса оседают на сосудистых стенках, закупоривая их просвет. Сердце с возросшей нагрузкой проталкивает кровь по сосудам, в результате в сосудах с венозной и артериальной кровью образуется разное давление, что приводит к расширению капиллярной сети.
Чрезмерное употребление алкоголя также способствует скоплению жиров в сосудистых стенках, а этанол расширяет капилляры. Он снижает давление крови за счёт расслабления сосудистых стенок, тем самым эластичность сосудов теряется и они остаются расширенными.
Люди с чувствительной и светлой кожей наиболее подвержены развитию купероза, особенно под влиянием перепадов температуры и ультрафиолетового излучения. Такая кожа быстро реагирует на внешние факторы, что способствует повреждению стенок сосудов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы купероза
Купероз может проявляться на любых участках кожи, например на ногах, спине или грудной клетке, но чаще — на лице: в области крыльев носа, лба, подбородка и щёк [9] . Это обусловлено эластичностью и небольшой толщиной кожи.
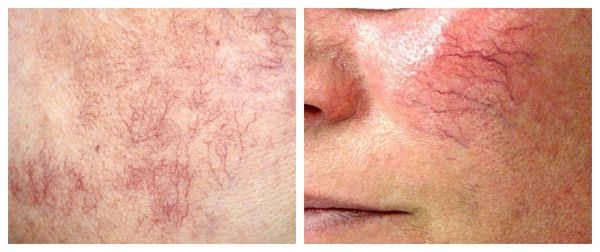
Из-за нарушения целостности сосудистой стенки образуются небольшие кровоизлияния, которые становятся заметны невооружённым глазом. Вначале появляются розово-красные или тёмно-фиолетовые сосудистые звёздочки и сеточки. Их цвет зависит от степени поражения и диаметра сосудов (от 1-2 мм до 4-5 см).
Боль не характерна, но может возникнуть чувство жжения или зуда. При расширении вен на ногах появляется мышечная слабость, тяжесть в конечностях при ходьбе.
На фоне поражения печени может появится зуд. Такой печёночный зуд возникает под влиянием желчных кислот. Они формируются из холестерина в печёночных клетках, после транспортируются вместе с током желчи в желчный пузырь и двенадцатиперстную кишку. При нарушении транспортировки желчных кислот они попадают в кровоток. Кислоты накапливаются в организме, что и приводит к зуду кожи.
При наследственных аутоиммунных заболеваниях соединительной ткани расширение капилляров сопровождается поражением сосудов и неспецифическим воспалительным процессом, который возникает под влиянием множества внешних и внутренних факторов.
Если не заняться лечением, симптомы купероза начинают прогрессировать. Капилляры значительно расширяются, кровь в них застаивается, из-за чего сосуды становятся синюшно-фиолетового цвета. На других участках кожи нарушается приток крови и выработка коллагена, кожа тускнеет, теряет эластичность, становится более дряблой.
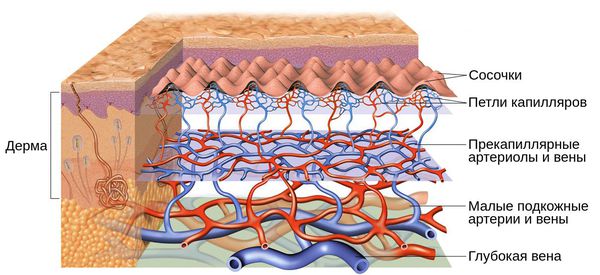
Патогенез купероза
Кожу кровоснабжают поверхностные и глубокие сосудистые сплетения: капилляры, прекапиллярные сосуды, артерии и вены. Поверхностная сосудистая сеть находится в сосочковом слое дермы, глубокая — в нижних слоях дермы и гиподерме (подкожно-жировой клетчатке). Сообщаются эти сплетения при помощи анастомозов — соединений между кровеносными сосудами [2] .
Под влиянием различных факторов образуется большое количество вазоактивных веществ, влияющих на тонус и диаметр сосудов. Среди них эндотелин, простагландины, простациклины и оксид азота [2] . Процесс сужения и процесс расширения сосудов находятся в своеобразном балансе и уравновешивают друг друга. Однако при постоянном воздействии провоцирующих факторов этот баланс нарушается и смещается в сторону расширения сосудов. Вначале развивается временный, а затем постоянный эритроз — покраснение кожи в области щёк и носа. В дальнейшем стойкий эритроз приводит к появлению телеангиэктазий. Если в среднем диаметр нормальных мелких сосудов составлял 5-10 микрон, то при куперозе они расширяются до 100 микрон — их диаметр увеличивается в 10 раз.
Телеангиэктазии могут быть единичными и множественными, локальными или распространёнными, мелкими и крупными, бледно-розовыми и синюшно-фиолетовыми. Красные тонкие сосудистые звёздочки, не выступающие над поверхностью кожи, развиваются из капилляров и артериол. Более широкие, синеватые телеангиэктазии, выступающие над поверхностью кожи, формируются из венул.
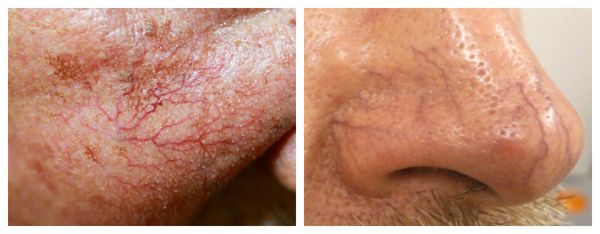
Внешний вид повреждённого капилляра может меняться: если первоначально он был тонким и красным, то затем становится синим. Это происходит из-за хронически повышенного гидростатического давления в капиллярах со стороны венозной крови. Гидростатическое давление — это явление, при котором на артериальном конце капилляра давление больше, чем на венозном. Приток крови становится больше, чем надо, и стенки венозных капилляров расширяются.

Классификация и стадии развития купероза
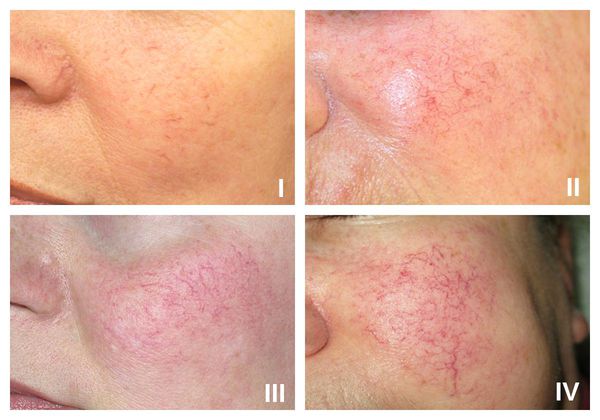
В рамках розацеа выделяют четыре стадии купероза:
- I стадия — начало болезни. Отмечается периодические ощущения "приливов". Кожа краснеет на щеках, иногда на туловище, руках и кистях [6] . На этой стадии сосуды ещё эластичны, могут полностью сократиться. Поэтому интенсивность красноты постепенно уменьшается и исчезает самостоятельно, не оставляя никаких следов. На фоне покраснения наблюдается сухость кожи и не больше 2-3 расширенных капилляров.
- II стадия. Наблюдается более стойкое покраснение в области щёк при любом прикосновении к коже лица, даже во время умывания. Появляется сосудистый рисунок в виде сосудистых звездочек, жжение, покалывание, незначительный зуд.
- III стадия. Также отмечается стойкое покраснение и сосудистая сеточка. Сосуды расширились, потеряли тонус и эластичность, не сокращаются. Усиливается сухость кожи, что приводит к развитию воспалительной реакции.
- IV стадия. В процесс вовлекаются почти все сосуды лица. Из-за спазмирования сосудов появляются бледные участки кожи.
Осложнения купероза
Единственное осложнение купероза — преждевременное старение кожи. Из-за нарушенного кровоснабжения она недополучает кислорода и питательных веществ [8] . В результате становится тусклой, дряблой, сухой, а видимые сосуды кожи вызывают эстетический дискомфорт.
Однако не стоит забывать, что купероз может быть проявлением сердечно-сосудистых, эндокринных, гастроэнтерологических или наследственных аутоиммунных заболеваний. Поэтому чтобы не допустить развития осложнений основной болезни, важно обратиться к врачу при первых признаках купероза.
Диагностика купероза
Распознать купероз по клиническим проявлениям не оставляет труда. Однако самостоятельно поставить правильный диагноз невозможно: купероз может быть проявлением начальной стадии наследственного аутоиммунного заболевания, патологии соединительной ткани и других болезней. Поэтому за помощью необходимо обратиться к врачу. Только доктор сможет установит причину купероза и подобрать правильное лечение.
При сборе анамнеза врач уточняет, какие факторы могли повлиять на развитие болезни: есть ли у пациента жалобы на щитовидную железу или яичники, были ли у него заболевания, связанные с нарушением гормонального фона [3] .
Для лучшей визуализации поражения кожи во время осмотра используют дерматоскоп. Он позволяет разглядеть тонкие паутинки расширенных сосудов, которые не видны невооружённым глазом.
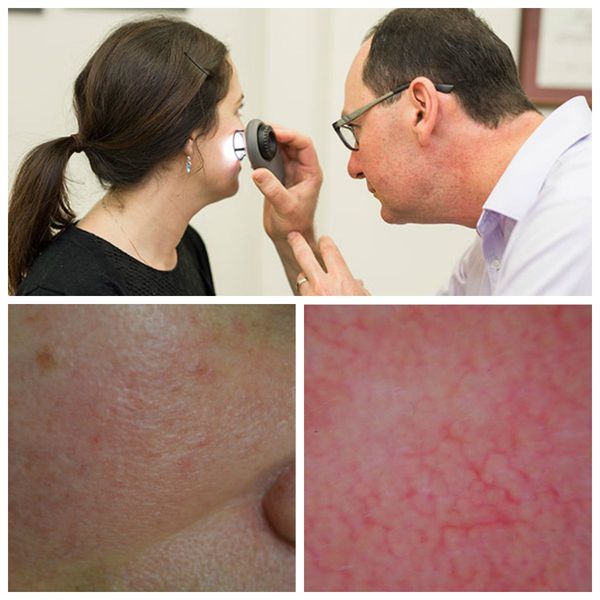
Далее врач назначает необходимые лабораторные и инструментальные исследования, чтобы выявить основное заболевание, ставшее причиной развития купероза :
- общий анализ мочи (ОАМ) — делается для определения функции почек;
- общий анализ крови (ОАК) с лейкоцитарной формулой — позволяет выяснить, какие нарушения есть в организме;
- биохимический анализ крови — также позволяет выявить изменения в организме, например в пищеварительном тракте или печени;
- анализы на свободный тироксин (Т4), тиреотропный гормон (ТТГ), прогестерон, тестостерон — обнаруживает гормональные нарушения;
- УЗИ щитовидной железы;
- УЗИ органов брюшной полости.
Все эти анализы обязательны, особенно для пациентов с тонкой чувствительной кожей. Они дают полную картину и позволяют назначить правильное лечение.
Лечение купероза
Лечение купероза должно быть направлено не только на устранение косметического дефекта, но и на борьбу с основным заболеванием, которое привело к поражению капилляров. Поэтому оно может потребовать участия не только дерматолога, но и других специалистов: эндокринолога, кардиолога, гастроэнтеролога или ревматолога.
В настоящее время существует много методов, которые помогают избавиться от купероза. Только врач может назначить то, что непосредственно подойдёт пациенту.
На ранних стадиях заболевания (I и II стадии) возможно амбулаторное лечение в виде мазей с флавоноидами (например, Троксевазин ), таблеток Аскорутин , а также витаминов группы С, Р. Они укрепляют стенки сосудов и препятствуют развитию рецидива [5] .
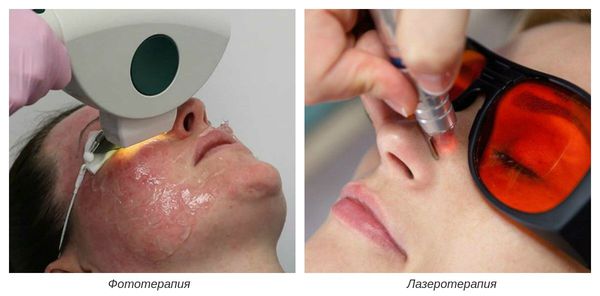
На III-IV стадиях болезни показано удаление расширенных сосудов при помощи аппаратных методов лечения. К ним относятся: электрокоагуляция, фототерапия, лазеротерапия и озонотерапия [10] .
- Электрокоагуляция — удаление повреждённых сосудов под воздействием электрического тока. Процедура безболезненная, её повторяют от 3 до 5 раз.
- Фототерапия — восстановление сосудов при помощи фотовспышек. Процедура выполняется с помощью аппарата, излучающего интенсивный импульсный свет (IPL).
- Лазеротерапия — сужение сосудов под воздействием лазерного луча [4] . Наиболее эффективным при куперозе является неодимовый лазер. Не повреждая кожу, он нагревает гемоглобин крови, тем самым как бы "запаивает" сосуд, и сосудистые звёздочки буквально исчезают.
- Озонотерапия — введение озоно-кислородной смеси в просвет повреждённого сосуда. Данная смесь обладает выраженным лечебным действием, улучшает кровообращение и ускоряет восстановление тканей.
Во время беременности лечение купероза проводят при необходимости, но только после 12-й недели, так как до 12-й недели идёт формирование плода [1] . Опасность связана с внешним и психологическим состоянием будущей мамы. Из-за постоянных стрессов понижается и без того ослабленный иммунитет. На этом фоне обостряются хронические нарушения, которые могут повлиять на формирование и развитие плода.
Беременным и кормящим противопоказана электрокоагуляция, фото- и лазеротерапия. Если во время беременности купероз возник на фоне розацеа, то не рекомендуется принимать изотретиноин и тетрациклин, так как эти препараты негативно влияют на плод [11] .
Прогноз. Профилактика
Обращая внимание на кожу, зная симптомы заболевания, можно на ранних стадиях обратиться к специалисту и вовремя устранить купероз.
Прогноз зависит от причин, вызвавших расширение и ломкость сосудов. Если развитие купероза связано с хроническими заболеваниями, особенно розацеа, лечение будет наиболее длительным. Оно требует постоянного наблюдения у специалиста. При прекращении лечения или воздействии любого фактора риска возможны периоды обострения.
Чтобы не допустить развитие купероза, необходимо придерживаться несложных правил:
- отказаться от вредных привычек;
- придерживаться правильного питания;
- пересмотреть свой образ жизни;
- правильно ухаживать за кожей;
- избегать прямых солнечных лучей;
- использовать кремы с солнцезащитным фактором;
- летом с 12:00 до 17:00 не находиться на солнце;
- зимой использовать питательные кремы, которые противостоят воздействию внешних неблагоприятных факторов [5] .
При очищении кожи лица рекомендуется использовать специальные мягкие очищающие средства, которые предохраняют кожу от обезвоживания. Пользоваться мыльными пенками и мылом не желательно, так как они разрушают липидный слой, который защищает кожу от испарения молекул воды. Также нужно отказаться от использования губки, спонжа, щёточек, кисточек, пилингов, скрабов и средств, содержащих спирт. Они будут раздражать и сушить кожу [10] .
Умываться нужно только тёплой водой. Для снятия декоративной косметики с сухой кожи желательно использовать специальные сливки или молочко. В их составе содержатся масла, которые питают и увлажняют кожу.
Крема, в которых есть ланолиновая кислота, витамины группы С, К, Е, также питают кожу и укрепляют стенки кровеносных сосудов. Перед сном можно обработать кожу успокаивающей сывороткой.
Немаловажную роль в профилактике купероза играет питание. Еда должна быть богата витаминами:
- витамин Р содержится в моркови, гречке, красном болгарском перце, спарже и петрушке;
- витамин К — в шпинате, белокочанной капусте, петрушке, спарже, брокколи, сушеных специях, водорослях и листьях одуванчика;
- витамин С — в луке, цитрусовых, чёрной смородине и квашеной капусте;
- витамин D — в молочных продуктах;
- Омега-3 — в рыбных продуктах, особенно в рыбьем жире.
Пищу желательно готовить на пару или запекать. Также рекомендуется соблюдать водный режим: выпивать 1,5-2,0 литра воды в день. Можно пить зеленый чай. Вода должна быть негазированной, так как газированная вода усиливает кислотность слизистой желудка и рефлекторное расширение сосудов лица. То же самое происходит и при употреблении острой, солёной пищи, кофе и шоколада [10] .
Читайте также:

