Какие клетки отсутствуют в эпителии трахеи
Обновлено: 25.04.2024
Институт хирургии им. А.В. Вишневского, Москва
Институт хирургии им. А.В. Вишневского, Москва
Институт хирургии им. А.В. Вишневского, Москва
Институт хирургии им. А.В. Вишневского, Москва
Морфологические изменения при постинтубационном стенозе трахеи
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2010;(2): 60‑63
Есаков Ю.С., Дубова Е.А., Жестков К.Г., Щеголев А.И. Морфологические изменения при постинтубационном стенозе трахеи. Хирургия. Журнал им. Н.И. Пирогова. 2010;(2):60‑63.
Esakov IuS, Dubova EA, Zhestkov KG, Shchegolev AI. Morphologic changes by postintubation stenosis of trachea. Pirogov Russian Journal of Surgery = Khirurgiya. Zurnal im. N.I. Pirogova. 2010;(2):60‑63. (In Russ.).
Институт хирургии им. А.В. Вишневского, Москва
Институт хирургии им. А.В. Вишневского, Москва
Институт хирургии им. А.В. Вишневского, Москва
Институт хирургии им. А.В. Вишневского, Москва
Институт хирургии им. А.В. Вишневского, Москва
Рубцовый стеноз трахеи - патологический процесс, в основе которого лежит замещение нормальных структур стенки трахеи соединительной тканью, приводящий к сужению ее просвета с развитием явлений дыхательной недостаточности и, как правило, требующий хирургической коррекции [4-7, 10]. В подавляющем большинстве наблюдений приобретенный стеноз трахеи связан с назо- или оротрахеальной интубацией и проведением длительной искусственной вентиляции легких [4, 7, 14-16, 19-21]. Описано возникновение рубцового стеноза трахеи через 20 лет после интубации [11].
На сегодняшний день в связи с ростом техногенных катастроф, военных конфликтов, тяжелых бытовых травм, дорожно-транспортных происшествий отмечается неуклонное увеличение числа пациентов, нуждающихся в проведении реанимационных мероприятий, включающих интубацию трахеи и длительную искусственную вентиляцию легких [12, 13]. Благодаря активному развитию интенсивной терапии и реанимации за последние 20-30 лет в настоящее время стало возможным выполнение хирургических операций (на сердце, крупных сосудах, органах средостения, головном мозге и др.) больным исходно тяжелой группы, которая в послеоперационном периоде требует нахождения в отделении реанимации, проведения длительной ИВЛ, а нередко - трахеостомии [5, 13].
Четверть всех интубированных пациентов отделений интенсивной терапии находятся на ИВЛ более 1 нед, а 10% из них - более 2 нед [4]. По данным литературы [5, 7, 14], частота развития стеноза трахеи после длительной ИВЛ различна и колеблется от 0,1 до 20%.
Профилактика и лечение постинтубационного стеноза трахеи являются одним из актуальных вопросов хирургии. Несмотря на большое количество исследований, посвященных этой проблеме, до настоящего времени вопросы морфогенеза рубцового стеноза трахеи остаются малоизученными. В данной работе предпринята попытка обобщения имеющихся морфологических исследований стенозов трахеи.
C. Zagalo и соавт. 19 провели ряд морфологических исследований, посвященных рубцовому стенозу трахеи. При исследовании резецированных участков трахеи у 20 пациентов с постинтубационным рубцовым стенозом [21] выделены факторы благоприятного и неблагоприятного прогноза течения заболевания в зависимости от найденных морфологических изменений. Показано, что утолщение слизистой, приводящее к сужению просвета трахеи, возникает на фоне формирования очагов хронического воспаления и фиброза. При этом в очагах воспаления преобладает плазмоцитарная инфильтрация. В большинстве изученных препаратов остается неизмененным многорядный мерцательный эпителий слизистой трахеи с сохранением ворсинок, однако образцы с полной облитерацией просвета трахеи характеризуются утратой ворсинок эпителия. В хрящевой ткани преобладают явления оссификации. Таким образом, на основании изученного материала авторами сделан вывод о том, что причинами сужения просвета трахеи в исследованных препаратах явились инфильтративное воспаление и очаговый фиброз слизистой, причем, по данным М.К. Недзьведь и соавт. [3], эти процессы могут протекать одновременно. Оссификация хрящевых полуколец, утрата ворсинок эпителия слизистой наблюдаются преимущественно при полной облитерации просвета трахеи и могут быть расценены как предикторы неблагоприятного прогноза при формировании рубцового стеноза трахеи.
M. Shetty и соавт. [16] в 2007 г. провели исследование морфологических изменений в гортани и трахее 65 трупов, попавших на судебно-медицинское вскрытие по разным причинам. Критерием отбора являлось проведение длительной ИВЛ через назо- или оротрахеальную трубку. Целью исследования было изучение макро- и микроскопических изменений в трахее после назо- или оротрахеальной интубации. При морфологическом исследовании гортанно-трахеальных комплексов самой частой постинтубационной травмой являлось изъязвление слизистой трахеи, которое зафиксировано в 31% наблюдений. На втором и третьем местах по частоте возникновения оказались кровоизлияние в подслизистую оболочку (21%) и острые эрозии трахеи (20%). В 20% наблюдений отмечено наличие одновременно двух и более вариантов постинтубационной травмы. Важно, что в работе проведен анализ зависимости морфологических изменений слизистой от времени воздействия на нее интубационной трубки. Данное исследование показало, что одним из наиболее важных факторов в формировании постинтубационных осложнений является продолжительность искусственной вентиляции легких. Так, самые ранние морфологические изменения в виде эрозий наблюдаются в первые 24 ч ИВЛ, воспалительные изменения, отек слизистой и подслизистые кровоизлияния можно обнаружить уже через 27-31 ч после интубации трахеи, в то время как через 240 ч преобладают язвенные дефекты гортани и трахеи.
В хрящевой ткани трахеи развитие деструктивных и дистрофических процессов связано не только с длительностью ИВЛ, но и с тяжестью общего состояния больного, функциональными нарушениями органов дыхания, сердечно-сосудистой и центральной нервной систем, а также с ранним присоединением нозокомиальной инфекции (трахеобронхит, пневмония, сепсис) [8, 17].
Н.В. Лафуткина [2] проанализировала результаты интраоперационного патоморфологического исследования хрящей передней стенки трахеи у 30 больных в разные сроки ИВЛ. Морфологическое исследование хрящей трахеи у больных 1-й группы (ИВЛ 1-3 сут) показало, что уже к 1-м суткам ИВЛ определяются дистрофические изменения с потерей хрящевых клеток. На 2-е сутки ИВЛ в хрящах трахеи выявлены значительные дистрофические изменения, основное вещество плохо окрашивалось, местами было пропитано плазменными белками, в хондроцитах был отмечен пикноз ядер. К 3-м суткам ИВЛ наступала отслойка перихондрия. Поверхность хряща, лишенного перихондрия, была узурирована, покрыта фибринозными наложениями, хрящевые клетки не обнаруживались.
Следовательно, продолжительность интубации до 3 сут вызывает патологические изменения не только в слизистой гортани и трахеи, но и деструктивные и дистрофические изменения в хрящах трахеи.
Анализ результатов морфологического исследования больных 2-й группы показал, что на 4-7-е сутки ИВЛ в хрящах трахеи появляются более глубокие дистрофические и деструктивные изменения - перихондрий обычно отсутствует, поверхность хряща узурирована, наблюдаются очаги хондронекроза. У некоторых больных на фоне выраженных дистрофических процессов, происходящих в хрящевой ткани, отмечено замещение очагов хондронекроза грануляционной тканью. Морфологическое исследование хрящей трахеи больных, находящихся на ИВЛ в течение 4-7 сут, позволило выявить нарастание деструктивных и дистрофических процессов. В перитрахеальной соединительной ткани выявлены очаговые скопления лейкоцитов и очаговые кровоизлияния.
Морфологическое исследование хрящей трахеи больных 3-й группы, находящихся на ИВЛ более 7 сут, выявило наряду с дегенерацией хряща и замещением его грануляционной тканью появление процессов регенерации, что выражается в очаговой пролиферации хондроцитов, утолщении и фиброзе перихондрия, а также в появлении секвестрации некротизированного хряща.
М.К. Недзьведь и соавт. [3] провели исследование резецированных стенозированных фрагментов трахеи 26 пациентов, которым проведено хирургическое лечение. В работе показано, что основной причиной сужения просвета трахеи при стенозах является образование грубой соединительной ткани в подслизистом слое с истончением и изъязвлением слизистой, а также формированием необратимых изменений хрящевого и слизистого аппарата трахеи [3]. Важным результатом, полученным авторами, являются морфологические доказательства того, что при формировании рубцового стеноза трахеи одновременно протекают различные фазы воспалительного процесса. Так, в одних участках наблюдаются явления альтерации, фибринозного воспаления, в других - развитие грануляционной ткани, в третьих - формирование продуктивного воспаления с развитием фиброза и частичной репарацией слизистой. По мнению авторов, причиной этого может являться неполноценность созревающей соединительной ткани, которая постоянно подвергается структурным и метаболическим изменениям, приводящим к развитию рецидивирующего воспаления. Деструктивно-воспалительные процессы в изученных препаратах наблюдаются во всех слоях стенки трахеи, однако наиболее выражены в подслизистом слое, в котором выявляется прогрессирующий циркулярный фиброз с участками гиалинизации. Для зоны максимального рубцового сужения трахеи характерно истончение слизистой с отсутствием эпителия или его метаплазией. Данное исследование показывает, что поражение хряща в зоне стеноза приводит к его необратимым изменениям, замещению хрящевой ткани на фиброзную с развитием очагов петрификации и оссификации.
В ряде работ уделяется внимание повышенному давлению в манжете интубационной трубки как этиологическому фактору развития постинтубационного стеноза [12, 13, 17]. По данным A. Stein и соавт. [18], половина интубированных пациентов, умерших в раннем послеоперационном периоде, имеют повреждения трахеи различной степени, связанные с интубацией. R. Miller и G. Sethi [13] изучали причины формирования посттрахеостомических стенозов трахеи в эксперименте на 23 собаках. Авторы сделали выводы, что ведущим фактором развития постинтубационного/посттрахеостомического стеноза является повышенное давление манжеты интубационной трубки на стенку трахеи. Также авторами исследованы морфологические препараты стенки трахеи пациентов, находившихся на ИВЛ и умерших от различных причин. Наиболее выраженные изменения наблюдаются в месте стояния раздутой манжеты трахеальной трубки. В среднем через 36 ч после интубации появляются изъязвления слизистой трахеи, а при сроках продленной вентиляции более 14 дней в исследованных препаратах отмечены выраженные деструктивные изменения стенки трахеи с вовлечением хрящевого каркаса. Показано, что в результате длительного повышенного давления манжеты интубационной трубки на стенку трахеи сначала развиваются эрозивные изменения в слизистой трахеи, которые постепенно вовлекают в воспалительный процесс глубжележащие ткани трахеи и хрящевые полукольца. Развившиеся трахеит и хондрит стимулируют пролиферацию фибробластов, что приводит к склерозированию стенки трахеи. Авторы отметили также наиболее выраженные деструктивные изменения на переднебоковой поверхности трахеи.
Д.В. Тришкин [7] в работах, посвященных изучению патогенеза, диагностики, лечения и профилактики постинтубационных изменений трахеи, выделил и обосновал понятие «постинтубационная болезнь трахеи», которая характеризуется четырьмя основными клинико-морфологическими вариантами: а) язвенный трахеит; б) грануляционный стеноз трахеи; в) воспалительная псевдоопухоль; г) рубцовый стеноз трахеи. При язвенном трахеите образуется язвенный дефект, дно которого представлено некротическими массами и деструктивно измененными лейкоцитами, край язвы - грануляционной тканью с лейкоцитарной инфильтрацией и детритом на поверхности, а при существовании дефекта в течение 3-5 нед у 21,4% пациентов выявлена плоскоклеточная метаплазия эпителия, деструкция или очаговое окостенение хрящевых структур. При выявлении во время эндоскопического исследования избыточного роста грануляционной ткани в трахее, суживающей ее просвет, в том числе на месте предшествующего язвенного трахеита, изменения следует расценивать как грануляционный стеноз трахеи. При гистологическом исследовании обнаруживают грануляционную ткань с бедной сосудами стромой, состоящую из макрофагов и нейтрофильных гранулоцитов, иногда с участками некроза. Воспалительные псевдоопухоли при эндоскопическом исследовании представлены в виде гладких, ярко гиперемированных опухолевидных образований с маловыраженной ножкой, размером от 0,5 до 1,5 см. При гистологическом исследовании диагноз интраэпителиальной гранулемы ставят в случае обнаружения в ткани образования воспалительно-склеротических изменений, для которых характерно наличие нейтрофильных лейкоцитов, макрофагов, фибробластических элементов. Снаружи данные образования покрыты призматическим, многорядным эпителием, иногда с трансформацией в многослойный плоский эпителий. В результате воспаления, пролиферации фибробластов, увеличения количества сосудов в строме, высокого уровня синтеза коллагена размеры псевдоопухоли увеличиваются, что вызывает нарушение функции внешнего дыхания и бронхиального дренажа. Гистологическое исследование при рубцовых стенозах трахеи показало, что просвет покрыт эпителием с очагами плоскоклеточной метаплазии и мелкими эрозированными участками; в подслизистом слое избыточный рост соединительной ткани с лимфолейкоцитарной инфильтрацией вокруг желез; около деструктивно измененных хрящевых полуколец массивные разрастания грубоволокнистой соединительной ткани. Следует заметить, что в основном происходят краевая деструкция хряща, разрушение его связочного аппарата. Хрящевая ткань в различной степени вовлечена в процесс деструкции, но полного лизиса хрящевой структуры не наблюдается [7].
Данная работа представляет интерес и в связи с тем, что авторами определены временные интервалы формирования указанных выше изменений: язвенный трахеит - 4,6±3,2 дня, грануляционный стеноз - 5,1±1,2 нед, рубцовый процесс, который был представлен воспалительными псевдоопухолями - 9,2±6,6 мес и циркулярным или «парусовидной» формы рубцовым стенозом, - 4,9±3,6 мес (p<0,001).
Таким образом, эндотрахеальная интубация является ведущим фактором риска развития приобретенного рубцового стеноза трахеи. Наиболее значимой для развития воспалительно-дегенеративных изменений трахеи, по мнению большинства исследователей, занимающихся данной проблемой, является продолжительность искусственной вентиляции легких.
Обращаясь к морфологическим изменениям, происходящим в стенке трахеи при формировании постинтубационного стеноза, необходимо остановиться на нескольких моментах. Как подтверждают многочисленные исследования, наиболее выраженные морфологические изменения при формировании рубцового стеноза трахеи обнаруживаются в подслизистом слое, где на фоне инфильтративных изменений наблюдается его резкое утолщение за счет разрастания соединительной ткани с элементами гиалинизации [2-4, 6]. Процессы фибринозно-гнойного и продуктивного воспаления, а также созревания грануляционной и фибринозной ткани происходят не одновременно и имеют мозаичный характер [3, 18, 19]. В слизистой трахеи протекают процессы эрозивно-язвенного воспаления различной степени выраженности - от поверхностных изъязвлений до формирования глубоких дефектов, вовлекающих все подлежащие ткани [1, 3, 7, 14, 18, 21]. Изменения, происходящие в хрящевом каркасе трахеи, характеризуются формированием деструктивного хондрита с замещением нормального гиалинового хряща соединительной тканью. Результатом этого является нарушение процессов пролиферации хондроцитов и регенерации хрящевой ткани, что приводит к секвестрации, а затем к петрификации и оссификации [3]. Необходимо отметить, что в воспалительный процесс практически всегда вовлекается не одно, а как минимум два-три хрящевых полукольца [9, 13, 14, 16, 18, 21]. Изменения в мембранозной части трахеи аналогичны происходящим в подслизистом слое и зоне хрящевых полуколец. Адвентициальная оболочка уплотняется и утолщается за счет формирования фибринозного перитрахеита [3]. Таким образом, морфологические изменения, обнаруживаемые при рубцовом стенозе трахеи, характеризуются развитием хронического пантрахеита с замещением нормальных структур трахеальной стенки грубоволокнистой соединительной тканью.
В заключение необходимо отметить, что, несмотря на большое количество работ, посвященных изучению морфологии постинтубационного стеноза трахеи, некоторые аспекты патогенеза данного патологического процесса остаются недостаточно изученными. В доступной литературе нет данных, отражающих участие факторов местного иммунитета в процессах альтерации и регенерации трахеальной стенки. Недостаточно, на наш взгляд, изучена роль защитных механизмов слизистой трахеи в формировании гипертрофических процессов в ее стенке. Не выяснен патоморфологический субстрат формирования трахеомаляции. До настоящего времени не изучены механизмы и факторы, способствующие расширению зоны стеноза после деканюляции/экстубации, когда действие основного этиологического фактора - давления манжеты трахеостомической трубки уже отсутствует.
В связи с этим представляется важным продолжение исследований морфологических изменений, протекающих в трахее при формировании постинтубационного стеноза, так как их углубленное изучение не только способствует лучшему пониманию патологических процессов, но и дает возможность для совершенствования способов лечения и профилактики данного патологического процесса.
Трахея. Топография трахеи. Строение трахеи. Хрящи трахеи
Трахея, trachea (от греч. trachus — шероховатый), являясь продолжением гортани, начинается на уровне нижнего края VI шейного позвонка и оканчивается на уровне верхнего края V грудного позвонка, где она делится на два бронха — правый и левый. Место деления трахеи носит название bifurcatio tracheae. Длина трахеи колеблется от 9 до 11 см, поперечный диаметр в среднем 15 — 18 мм.
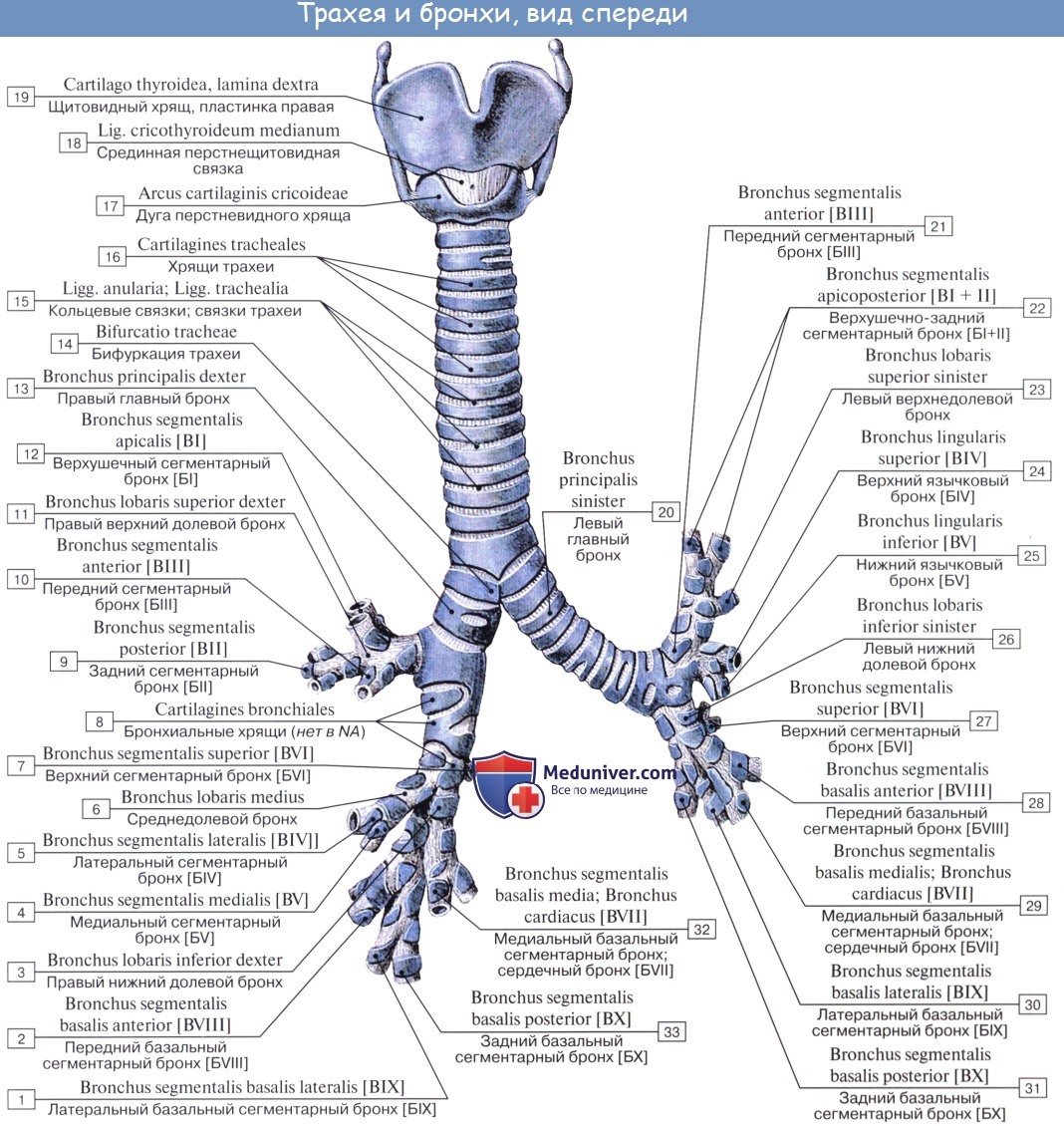
Топография трахеи
Шейный отдел охватывается вверху щитовидной железой, сзади trachea прилежит к пищеводу, а по бокам от нее располагаются общие сонные артерии. Кроме перешейка щитовидной железы, спереди трахею прикрывают также mm. sternohyoideus и sternothyroideus, за исключением срединной линии, где внутренние края этих мышц расходятся.
Пространство между задней поверхностью названных мышц с прикрывающей их фасцией и передней поверхностью трахеи, spatium pretracheale, заполнено рыхлой клетчаткой и кровеносными сосудами щитовидной железы (a. thyroidea ima и венозное сплетение). Грудной отдел трахеи прикрыт спереди рукояткой грудины, вилочковой железой, сосудами. Положение трахеи впереди пищевода связано с развитием ее из вентральной стенки передней кишки.
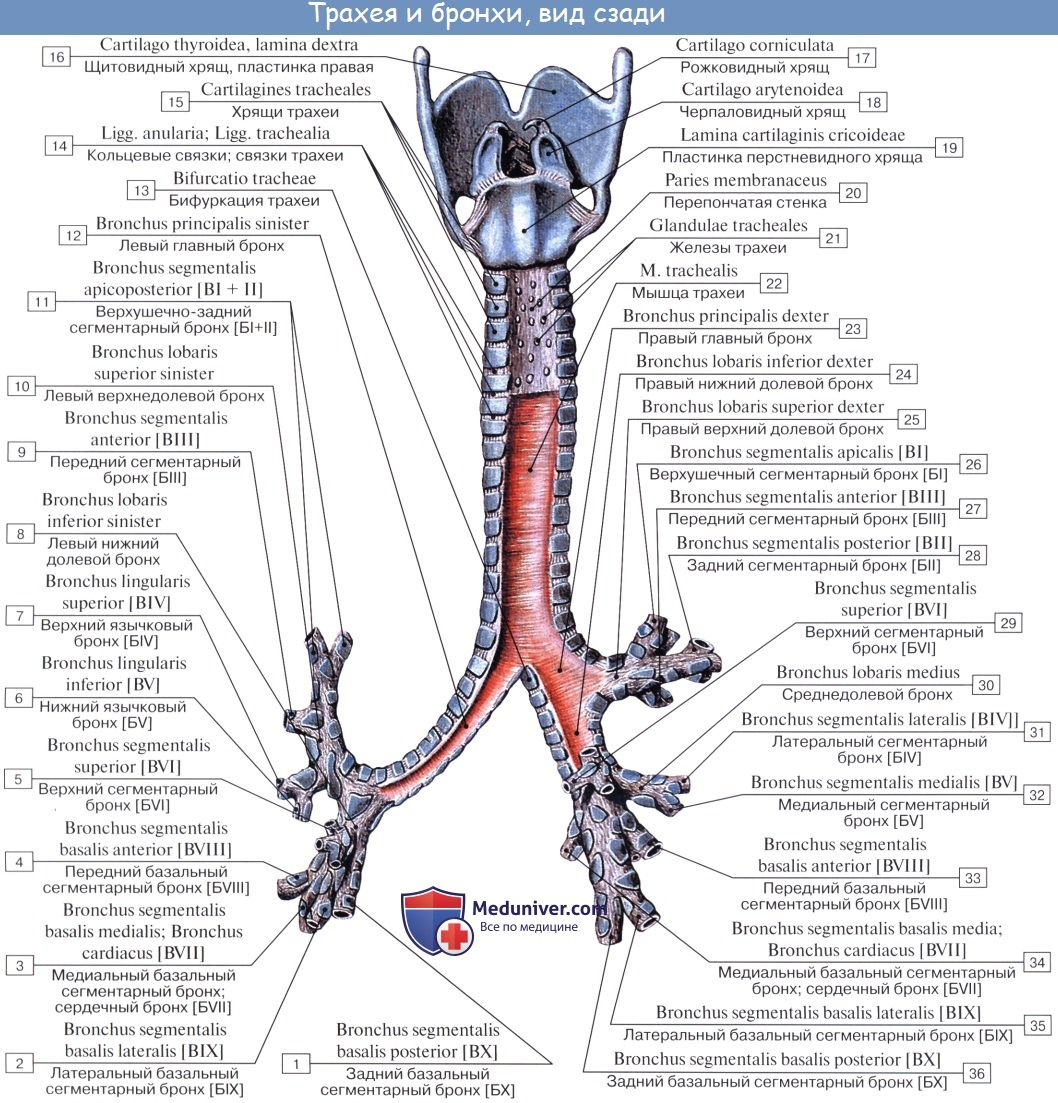
Строение трахеи
Стенка трахеи состоит из 16 — 20 неполных хрящевых колец, cartilagines tracheales, соединенных фиброзными связками — ligg. аnnularia; каждое кольцо простирается лишь на две трети окружности. Задняя перепончатая стенка трахеи, paries membranaceus, уплощена и содержит пучки неисчерченной мышечной ткани, идущие поперечно и продольно и обеспечивающие активные движения трахеи при дыхании, кашле и т. п.
Слизистая оболочка гортани и трахеи покрыта мерцательным эпителием (за исключением голосовых связок и части надгортанника) и богата лимфоидной тканью и слизистыми железами.
а) Дыхательные пути:
• Трубчатые структуры
• Проводят воздух через просвет
• Анатомические отделы (от проксимальных к дистальным):
о Трахея
о Бронхи
о Бронхиолы
о Терминальные бронхиолы
о Респираторные бронхиолы
о Альвеолярные протоки
о Альвеолярные мешочки
о Альвеолы
б) Ветви дыхательных путей:
• Порядки дыхательных путей:
о Образуется 23 порядка дихотомически ветвящихся бронхов ниже киля трахеи
о Между терминальными бронхиолами и альвеолярными мешочками располагается 2-12 порядков (обычно 6-8)
о В каждом альвеолярном мешочке расположено 4-29 (обычно 10) альвеол
• Типы дыхательных путей:
о Бронхи:
- >1 мм в диаметре
- Сужаются и ветвятся
- Отдают бесхрящевые бронхиолы
о Бронхиолы:
- - Наиболее дистальные бронхиолы, выстланные дахательным эпителием, являются терминальными бронхиолами
о Терминальные бронхиолы:
- Наиболее дистальные воздухопроводящие пути
- Отдают - три порядка альвеолярных протоков
о Респираторные бронхиолы:
- Повышается число альвеол в их стенках
- Отдают три порядка альвеолярных протоков
о Альвеолярные протоки:
- Несколько расположенных рядом альвеол
- Оканчиваются альвеолярными мешочками
о Альвеолярные мешочки:
- Группы или скопления наиболее дистальных альвеол
о Альвеолы
в) Функция дыхательных путей:
• Проведение воздуха через просвет
• Газообмен между вдыхаемым воздухом и кровью:
о Доставка кислорода к альвеолам
о Выведение углекислого газа в атмосферу
На рисунке показаны 24 порядка дихотомического ветвления дыхательных путей от трахеи к наиболее дистальным отделам дыхательных путей, составляющим вторичную легочную дольку. Вторичная легочная долька—наиболее мелкая структурная единица легкого, окруженная соединительной тканью и имеющая многогранную форму. Каждая вторичная легочная долька содержит дистальные ветви долевой бронхиолы и сопровождающую ее легочную (дольковую) артерию. Ацинус состоит их дыхательных путей дистальнее терминальных бронхиол, каждая вторичная легочная долька содержит до 12 ацинусов. Терминальные бронхиолы отдают 2-3 респираторных бронхиолы, в свою очередь отдающих три альвеолярных протока, каждый из которых заканчивается альвеолярным мешочком или альвеолой. Респираторные бронхиолы характеризуются альвеолами в их стенке. Стенки альвеолярных протоков покрыты альвеолами. Альвеолярные мешочки оканчиваются скоплениями альвеол. Телескопический вид дыхательных путей, демонстрирующий размер и структурные особенности стенки различных типовдыхательных путей в виде уменьшения числа и размеров хрящевых пластинок. Хрящевые пластинки, наблюдаемые в дыхательных путях крупного и среднего калибра (трахея и бронхи), в бронхах среднего калибра постепенно уменьшаются в размерах и количестве. Стенки мелких дыхательных путей (бронхиол) не содержат хрящевой ткани. Дистальные скопления альвеол и альвеолярные мешочки образуют ацинус — функциональную единицу газообмена в легочной ткани. Ацинусами называют дыхательные пути, сосуды и поддерживающие структуры расположенные дистальнее терминальной бронхиолы. Микроскопическая структура крупных дыхательных путей, содержащих хрящевую ткань. Эти дыхательные пути выстланы псевдополосатым реснитчатым столбчатым (респираторным) эпителием, лежащим на базальной мембране. Реснички участвуют в мукоцилиарном транспорте, продвигающем лежащую выше слизь в краниальном направлении и обеспечивающем клиренс секрета и частиц. Подслизистая рыхлая соединительная ткань ниже базальной мембраны содержит пучки гладкомышечных волокон и серозно-слизистые железы. Хрящевые пластинки расположены ниже подслизистого слоя. Микроскопическая структура бронхиол, выстланных респираторных эпителием. Бокаловидные клетки участвуют в выработке слизи дыхательных путей и вставлены между реснитчатыми столбчатыми клетками. Пучки гладкомышечных волокон в подслизистом слое формируют спираль. Хрящевая ткань и бронхиальные железы отсутствуют. Первое из четырех изображений, полученных при КТ крупных дыхательных путей. Трахея — наиболее крупный сегмент дыхательных путей. Ее тонкие стенки поддерживаются переднебоковыми хрящами С-образной формы с мембранозной задней стенкой. Хрящевые кольца определяют округлую форму трахеи при вдохе. Правый и левый главные бронхи начинаются от трахеи в области киля трахеи. Главные бронхи отдают долевые бронхи. Правый главный бронх отдает правые верхнедолевые бронхи и промежуточный бронх. Левый главный бронх отдает левые верхнедолевые и нижнедолевые бронхи. Каждый долевой бронх отдает сегментарные бронхи, в свою очередь ветвящиеся на субсегментарные бронхи и, наконец, на бронхиолы. Наиболее мелкие дыхательные пути, визуализируемые в норме—бронхиолы. Мелкие дыхательные пути дистальнее мышечных бронхиол не визуализируются. КТ с высоким разрешением: изменения структуры крупных дыхательных путей. Хрящевые пластинки обеспечивают поддержку переднебоковой стенки дыхательных путей и определяют особенности формы нормальных дыхательных путей. КТ с высоким разрешением: изменения формы крупных дыхательных путей при дыхании. КТ с высоким разрешением: изменения формы крупных дыхательных путей при выдохе. Хрящи трахеи С-образной формы оказывают поддержку переднебоковым стенкам дыхательных путей при выдохе. Поскольку хрящевая ткань отсутствует в задней стенке трахеи, она изгибается в сторону просвета дыхательных путей. КТ с высоким разрешением: изменение формы дыхательных путей при выдохе. Схожие особенности отмечаются в главных бронхах, их задняя стенка при выдохе выглядит плоской. Эти морфологические изменения крупных дыхательных путей позволяют различить фазы вдоха и выдоха при КТ. Первое из четырех изображений, полученных при исследовании пациента старшего возраста с обычной кальцификацией трахеи. Рентгенография органов грудной клетки в ЗП проекции, изображение урезано: определяются кальцифицированные хрящи трахеи и бронхов, визуализируемые в виде тонких белых линий, лучше всего наблюдаемых по ходу стенок дыхательных путей. Рентгенография органов грудной клетки в боковой проекции, изображение урезано: определяются кальцификаты стенки дыхательных путей, визуализируемые в виде тонкой белой линии, лучше всего видимой по ходу передней стенки трахеи. «Волнистое» отображение кальцификатов соответствует прерывистому характеру расположения отдельных хрящей трахеи С-образной формы на всем протяжении дыхательных путей. КТ с контрастированием (мягкотканное окно), ограниченное областью средостения, аксиальный срез: определяется кальцификация хрящей главных бронхов. КТ с контрастированием (мягкотканное окно), аксиальный срез, изображение урезано до средостения: кальцифицированные хрящи главных бронхов. Кальцификация хрящей трахеи и бронхов может наблюдаться у здоровых лиц старшего возраста, что улучшает визуализацию стенок дыхательных путей при рентгенографии и позволяет определить отдельные кальцифицированные хрящи на КТ.
г) Функциональные и структурные зоны дыхательных путей:
• Проводящая зона:
о Функция:
- Только проведение воздуха
о Компоненты:
- Трахея
- Бронхи
- Бронхиолы
о Характер ветвления:
- Дихотомический: деление на два ствола
- Асимметричный: различный диаметр
о Структура:
- Нет альвеол в стенках дыхательных путей
- В эпителии газообмен не происходит
• Переходная зона:
о Функция:
- Проведение воздуха
- Дыхание
о Компоненты:
- Респираторные бронхиолы
- Альвеолярные протоки
о Характер ветвления:
- Дихотомичный
- Симметричный
- Часто деление на три или четыре ствола
о Структура:
- В стенках дыхательных путей содержатся альвеолы
- Позволяют осуществлять газообмен
• Респираторная зона:
о Функция:
- Только дыхательная
- Газообмен
о Компоненты:
- Альвеолы
- Альвеолярные мешочки
о Характер ветвления:
- Дихотомический
о Структура:
- Тонкие стенки
- Контактирует с капиллярной мембраной
Строение дыхательных путей
а) Трахея:
• Соединяет гортань с главными бронхами
• Микроскопическая анатомия:
о Эпителий:
- Псевдополосатый реснитчатый столбчатый эпителий
- Бокаловидные клетки
о Структуры подслизистого слоя:
- Подслизистые серозно-слизистые железы
о Пристеночные незамкнутые хрящевые кольца в виде лошадиной подковы (16-20)
о Сзади располагается мембранозный отдел с поперечными пучками мышечных волокон
• Функциональная анатомия:
о Реснички продвигают слизь ко входу в гортань
о Подслизистые серозно-слизистые железы секретируют воду, электролиты и слизь в просвет дыхательных путей
б) Бронхи:
• Соединяют трахею с мышечными бронхиолами
• Микроскопическая анатомия:
о Эпителий:
- Псевдополосатый реснитчатый столбчатый эпителий
- Бокаловидные клетки
о Структуры подслизистого слоя:
- Серозно-слизистые железы
- Пучки гладкомышечной ткани
о Скопления хрящевой ткани в виде полумесяца
в) Мышечные бронхиолы:
• • Микроскопическая анатомия:
о Эпителий:
- Псевдопополосатый реснитчатый столбчатый эпителий, переходящий в реснитчатый кубовидный эпителий
о Структуры подслизистого слоя:
- Расположенные в виде спирали гладкомышечные волокна
- Соединительная ткань
о Отсутствие хрящевой ткани
г) Терминальные бронхиолы:
• Последние проводящие бронхиолы
• Тонкие стенки, сниженный диаметр
• Микроскопическая анатомия:
о Выстланы реснитчатым столбчатым эпителием, переходящим в кубовидный эпителий
о Бокаловидные клетки отсутствуют
о В стенках содержится гладкомышечная и соединительная ткань
д) Респираторные бронхиолы:
• Между терминальными бронхиолами и альвеолярными протоками
• Микроскопическая анатомия:
о Выстланы реснитчатым простым кубовидным эпителием (в дистальных отделах ресничек нет)
о В стенках содержится гладкомышечная и соединительная ткань
о Стенки прерываются мелкими воздушными карманами (альвеолами)
е) Альвеолярные протоки:
• Между респираторными бронхиолами и проксимальными альвеолами/альвеолярными мешочками
• Прямые трубчатые пространства, полностью ограниченные альвеолами
• Микроскопическая анатомия
о Пучки гладкомышечных волокон в стенках отличает их от альвеол
ж) Альвеолы и альвеолярные мешочки:
• Мелкие чашевидные структуры:
о Выпячивание стенок респираторных бронхиол, альвеолярных протоков и альвеолярных мешочков
о Разделены тонкими стенками (перегородками)
• Легкие взрослых содержат - 300 миллионов альвеол
• Микроскопическая анатомия альвеолярных перегородок:
о Продолжается уплощенный плоский эпителий:
- Эпителлиальные клетки 1 типа (плоские пневмоциты) покрывают 93% поверхности альвеол
- Клетки 2 типа (круглоядерные) производят сурфактант
о Альвеолярные макрофаги:
- Межальвеолярные мигрирующие клетки
- Часть защитного механизма легких
о Прилежащие капилляры
о Промежуточная интерстициальная ткань
Основные единицы структуры легочной ткани
а) Первичная легочная долька:
• Все альвеолярные протоки, альвеолярные мешочки и альвеолы дистальнее последних респираторных бронхиол:
о Включает кровеносные сосуды, нервы и соединительную ткань
о В легких человека содержится 20-25 миллионов первичных легочных долек
• Не имеют клинического или визуализационного значения
б) Ацинус:
• Часть легкого дистальнее терминальных бронхиол, включающая:
о Респираторные бронхиолы
о Альвеолярные протоки
о Альвеолярные мешочки
о Альвеолы
о Сопутствующие сосуды и соединительная ткань
• Функциональная единица газообмена в легких
• Диаметр ацинуса составляет 6-10 мм
• В легком объемом 5,25 л содержится 25000 ацинусов
в) Вторичная легочная долька:
• Мелкие обособленные единицы легкого, окруженные соединительной тканью и междолевыми перегородками
• Структура:
о Приток воздуха обеспечивается долевыми бронхиолами, предтерминальными бронхиолами отдают:
- Более мелкие предтерминальные бронхиолами
- Терминальными бронхиолами
- Респираторными бронхиолами
о Кровоснабжаются долевыми артериями и их ветвями
о Ограничены междолевыми перегородками, содержащими легочные вены и лимфатическими сосудами
• Морфология:
о Неравномерная многогранная форма
о 1,0-2,5 см в диаметре
Топографические особенности визуализации
а) Трахея:
• Конфигурация задней стенки на КТ зависит от фазы дыхания:
о Изгибается наружу при задержке дыхания
о Уплощается и изгибается внутри во время выдоха
б) Бронхи/бронхиолы:
• Бронхи • Бронхиолы редко визуализируются в пределах 1 см от плевральной поверхности на КТ с высоким разрешением
в) Вторичная легочная долька:
• У здоровых людей в норме не визуализируется
• Наиболее развиты и лучше всего визуализируются в периферических отделах легких
• Междолевые перегородки на нижних пределах КТ в тонкосрезовом разрешении:
о Субплевральные перегородки имеют толщину около 0,1 мм
о Наиболее часто наблюдаются на верхушках, передней поверхности и вблизи средостенной плевры
о Локализацию можно предположить по определению перегородочных вен
• Толщина дольковых бронхиол соответствует наиболее низкому разрешению тонкосрезовой КТ:
о В норме не визуализируются
о Дольковые бронхиолы имеют диаметр - 1 мм
о Визуализизация зависит от толщины стенки
о Расположение можно определить по положению центральной долевой артерии
г) Ацинус:
• В норме ацинусы не визуализируются
• В эксперименте с наполнением одного ацинуса он приобрел вид розетки, затем приобретает сферический вид:
о Ацинарный/воздушный узелок
Аномалии при визуализации
а) Центродолевые узелки: инфекционный бронхиолит:
• КТ признаки:
о Мелкие узелки:
- Различная плотность
- Размер варьирует от нескольких мм до 1 см
о Центродолевое расположение:
- Расположены в 5-10 мм от плевральной поверхности
• Наблюдается при заболеваниях:
о Воспалительный (клеточный) бронхиолит:
- Воспаление/инфильтрация центролобулярных бронхиол
- Вовлечение окружающей интерстициальной ткани и альвеол
о Этиология:
- Бактериальная
- Микобактериальная
- Микотическая
- Вирусная
б) Тени по типу «дерева в почках»: инфекция мелких дыхательных путей:
• КТ:
о Линейное ветвление на периферии
о Ассоциированные центролобулярные узелки:
- Различная плотность
- Скопления узелков
- Расположены в нескольких миллиметрах от плевральной поверхности
о Картина напоминает «дерево с почками»
• Патологические сочетания:
о Инфекция мелких дыхательных путей
о Расширенные центролобулярные бронхиолы:
- Наполнение просвета бронхиол воспалительным экссуда-том/кпетками
о Околобронхиальное воспаление
о Этиология:
- Микобактериальная инфекция
- Бронхопневмония
- Инфекционный бронхиолит
в) Низкая плотность в центролобулярной области: центролобулярная эмфизема:
• КТ:
о Центролобулярные очаги (3-10 мм) низкой плотности
о Низкая плотность расположенной вблизи центролобулярной артерии
о Невыраженная стенка
• Наблюдается при заболеваниях:
о Центролобулярная (проксимальная ацинарная, центроацинарная) эмфизема:
- С вовлечением проксимального отдела ацинуса
- Растяжение и разрушение респираторных бронхиол
- Увеличенное воздушное пространство в центральном ацинусе с относительно нормальным дистальным отделом ацинуса
о Сильнее поражаются верхние доли и верхний сегмент нижних долей
г) Низкая плотность доли легкого: панлобулярная эмфизема:
• КТ:
о Диффузная широкая область низкой плотности
о Сниженный размер легочных сосудов
• Возникает при заболеваниях:
о Панлобулярная (панацинарная) эмфизема:
- Поражается весь ацинус и все ацинусы во вторичной легочной дольке
- Диффузное или с преимущественным поражением нижних долей
- Ассоциировано с недостаточностью α-1-антитрипсина
д) Низкая плотность доли легкого: парасептальная эмфизема:
• КТ:
о Кистозные области вблизи междолевых перегородок и плевры, крупных сосудов и бронхов
о Часто сочетается с центролобулярной эмфиземой
• Наблюдается при заболеваниях:
о Поражение периферических отделов легочного ацинуса и субплевральных вторичных легочных долек
о Расширенные альвеолярных ходы
о Преимущественно поражение верхней доли
о Ассоциировано с буллезной болезнью
е) Низкая плотность доли легкого: констриктивный бронхиолит:
• КТ:
о Мозаичная плотность, мозаичная перфузия
о Неоднородное распределение
о Воздушные ловушки на КТ при выдохе
• Возникает при заболеваниях:
о Концентричное сужение мембранозной части бронхиол за счет фиброза с нарушением тока воздуха в легких:
- Воздушные ловушки
- Мозаичная плотность/перфузия
ж) Ацинарные узелки: инфекция:
• КТ:
о Узелковые дымчатые тени от 6 до 10 мм
• Возникает при заболеваниях:
о Воспаление терминальных и респираторных бронхиол
о Щажение дистальных воздушных пространств
о Диссеминация инфекции по дыхательным путям:
- Туберкулез
- Ветряночная пневмония на ранних стадиях
Слизистая оболочка носовой полости, трахеи, главных, крупних и средних бронхов выстлана ОДНОСЛОЙНЫМ ПРИЗМАТИЧЕСКИМ МНОГОРЯДНЫМ РЕСНИТЧАТЫМ эпителием = ОПМР Эп. Он содержит виды клеток: 1)РЕСНИТЧАТЫЕ эпителиоциты -- высокие призматич. кл., на апикальной пов-сти имеют 250 РЕСНИЧЕК. Функ.:удаление пылевых частиц. 2)БОКАЛОВИДНЫЕ экзокриноциты-
высок. призматич. кл., в апикальной части есть секреторн.гранулы. Функ.: секреция муциногена(слизи).3)БАЗАЛЬНЫЕ эпителиоциты -низкие, малодифф-ные кл. Функ.: это источние РЕГЕНЕРАЦИИ для остальных кл.4)ЩЕТОЧНЫЕ (БЕЗРЕСНИТЧАТЫЕ) эпителиоциты- призматич. кл., на апикальной пов-сти есть МИКРОВОРСИНКИ. Функ.: зто клетки- хеморецепторы. 5)ЭНДОКРИНОЦИТЫ(нейроэндокрин. кл)- содержат гранулы в базальной части. Функ.: секреция гормонов.6)Клетки КЛАРА=бронхиолярные экзокриноциты. (лежат только в БРОНХИОЛАХ). Имеют ГРУШЕВИДНО расширенную апик. часть, в ней есть секреторн.гранулы. Функ.:секреция СУРФАКТАНТА.
Ее стенка состоит из 4-х оболочек: 1) СЛИЗИСТАЯ об-ка, 2) ПОДСЛИЗИСТАЯ основа,
3) ВОЛОКНИСТО-ХРЯЩЕВАЯ об-ка, 4) АДВЕНТИЦИАЛЬНАЯ об-ка.
Слизистая об-ка состоит из 2-х слоев: а) ОПМР эпителий, б)собственная пластинка- рыхлая неоформленная соединит. тк. =РНСТ. Подслизистая основа –плотн. неоформл. соед. тк.+ слизистые ЖЕЛЕЗЫ.Волокнисто-хрящевая об-ка сост. из 16-20 ХРЯЩЕВЫХ ПОЛУколец. Тип ткани- ГИАЛИНОВЫЙ хрящ. Адвентициальная об-ка – РНСТ.
СЛИЗИСТАЯ об-ка всех БРОНХОВ состоит НЕ из 2-х, а из 3-х слоїв:
а) ОПМР эпителий, б)собственная пластинка- РНСТ, в) МЫШЕЧНАЯ пластинка слизистой об-ки- гладкая МЫШЕЧНАЯ. тк.
ГЛАВНЫЙ бронх. Его стенка состоит из 4-х оболочек (см. “ Трахея “). НО: волокнисто-хрящевая об-ка состоит из ЗАМКНУТЫХ хрящевых КОЛЕЦ. Тип ткани- гиалиновый хрящ. КРУПНЫЙ бронх. Его стенка состоит из 4-х оболочек (см.“Трахея “). НО: волокнисто-хрящевая об-ка состоит из ПЛАСТИН гиалинового хряща. СРЕДНИЙ бронх. Его стенка состоит из 4-х оболочек (см. “ Трахея “). НО: волокнисто-хрящевая об-ка состоит из ОСТРОВКОВ и ЗЕРЕН ЭЛАСТИЧЕСКОГО хряща.
МЕЛКИЙ (или внутридольковый) бронх имеет 4 ОСОБЕННОСТИ:
1.--ЭПИТЕЛИЙ в слизистой об-ке НЕ многорядный, а низкий призматическ. ДВУХрядный.
2.--ХРЯЩ полностью ОТСУТСТВУЕТ, значит отсутствует волокнисто-хрящевая об-ка.
3.--очень ТОЛСТЫЙ слой гладкой МЫШЕЧНОЙ ткани (мышечная пластинка).
4.--В подслизистой основе ЖЕЛЕЗЫ ОТСУТСТВУЮТ
ТОЛЬКО МЕЛКИЕ бронхи участвуют в развитии приступа бронхиальной астмы, т.к. они способны СУЖИВАТЬСЯ (бронхоспазм) под влиянием гистамина.
Он представлен ЛЕГОЧНЫМ АЦИНУСОМ—это СТРУКТ.-ФУНКЦИОН. единица респират. отдела. Он состоит из респираторных бронхиол, в стенке к-рых есть АЛЬВЕОЛЫ.
Стенка АЛЬВЕОЛЫ состоит из 3-х типов клеток:
1)АЛЬВЕОЛОЦИТ 1-го типа=РЕСПИРАТОРНЫЙ эпителиоцит. Это однослойный ПЛОСКИЙ эпителий. Функция: через его цитоплазму происходит ГАЗООБМЕН.
2)АЛЬВЕОЛОЦИТ 2-го типа=БОЛЬШОЙ эпителиоцит. Это однослойный КУБИЧЕСКИЙ эпителий. В его цитоплазме есть ПЛАСТИНЧАТЫЕ (или, ЛАМЕЛЛЯРНЫЕ) тельца.
Функция: секреция СУРФАКТАНТА в полость альвеолы. Сурфактант предотвращает: а)спадение альвеол на выдохе, б)развитие отека легкого
3)АЛЬВЕОЛЯРНЫЙ МАКРОФАГ. Клетка звездчатой формы, в цитоплазме много ЛИЗОСОМ. Функция: фагоцитоз пылевых частиц и бактерий.
Эмбриональный источник для эпителия воздухоносных путей и альвеолоцитов- ЭНТОдерма передней кишки. Для макрофагов –это моноциты. Для хряща, мышечной и соединительной ткани- это мезенхима.
[396] КЛЕТКИ ВЫСТИЛКИ БРОНХОВ. ИХ ФУНКЦИОНАЛЬНОЕ ЗНАЧЕНИЕ.
1) секреторные (клетки Клара)- а) вырабатывают гликопротеины и гидролитические ферменты
2) бокаловидные- в) выделяют слизь
3) эндокринные- г) вырабатывают пептидные гормоны и биогенные амины
4) каемчатые (щеточные)- б) являются хеморецепторами
5) базальные- д) являются камбиальными
[397] СТРУКТУРЫ ЛЕГКОГО. СОДЕРЖАТСЯ В.
1) слизисто-белковые железы- д) подслизистой основе бронхов 2) лимфоидные узелки- г) слизистой оболочке бронхов 3) гладкие миоциты- г) слизистой оболочке бронхов
4) клетки, образующие фосфолипиды сурфактанта- а) альвеолах 5) клетки, образующие гликопротеины и гидролитические ферменты- б) эпителии терминальных бронхов
[398] БРОНХИ. ПО СТРОЕНИЮ СТЕНКИ ОТНОСЯТСЯ К.
1) внелегочные долевые- в) крупным 1-го порядка
2) внелегочные зональные- г) крупным 2-го порядка
3) сегментарные- б) средним
4) субсегментарные- б) средним
5) респираторные бронхиолы- д) ацинусу
[648] СЛИЗИСТАЯ ОБОЛОЧКА ГОРТАНИ В РАЗНЫХ УЧАСТКАХ ВЫСТЛАНА ЭПИТЕЛИЕМ
1) многорядным мерцательным
2) однослойным призматическим
3) многослойным плоским неороговевающим
4) однослойным кубическим
[649] В МЕЖАЛЬВЕОЛЯРНЫХ ПЕРЕГОРОДКАХ ЛЕГКИХ НАХОДЯТСЯ
1) коллагеновые волокна
2) эластические волокна
[650] В СЕКРЕЦИИ КОМПОНЕНТОВ СУРФАКТАНТА УЧАСТВУЮТ
1) эндотелиоциты гемокапилляров
2) эпителиоциты терминальных бронхиол
3) респираторные альвеолоциты
4) секреторные альвеолоциты
[651] ИСТИННЫЕ ГОЛОСОВЫЕ СВЯЗКИ СОДЕРЖАТ
1) многослойный плоский эпителий
2) многорядный эпителий
3) поперечнополосатую мышечную ткань
4) пучки гладких миоцитов
[652] В ПРЕДДВЕРИИ НОСОВОЙ ПОЛОСТИ РАЗЛИЧАЮТ
1) многослойный эпителий
2) многорядный реснитчатый эпителий
3) корни волос с сальными железами
4) потовые железы
[653] ЗАЩИТНАЯ ФУНКЦИЯ СЛИЗИСТОЙ ОБОЛОЧКИ ВОЗДУХОНОСНЫХ ПУТЕЙ ОБЕСПЕЧИВАЕТСЯ НАЛИЧИЕМ
Читайте также:

