Какие клетки отсутствуют в эпителии носовой полости
Обновлено: 15.04.2024
Полость носа - уникальная единая функционирующая система, обеспечивающая адаптацию и защищающая организм от неблагоприятных факторов внешней среды. Ведущая роль в этом принадлежит клеткам мерцательного эпителия слизистой оболочки, реснички которых колеблются синхронно 6-14 раз в минуту, перемещая покрывающий их слой слизи в сторону носоглотки. Ритмичная работа ресничек регулируется гуморальными механизмами, практически не координируется нервной системой и возможна даже вне организма [10]. Предполагают, что регуляция частоты их биения связана с мембранным потенциалом клетки [15]. Одним из обязательных условий нормального функционирования носовой полости является образование назального секрета. Он сложен по составу и является суммарным продуктом секреции бокаловидных клеток и желез собственного слоя слизистой оболочки, транссудации компонентов плазмы, метаболизма клеток мерцательного эпителия и вегетирующих микроорганизмов. Основу его составляет вода (95-97%). Электролиты (натрий, калий, кальций) присутствуют в носовой слизи в количестве 1-2% [10]. Содержание белка в норме 2-3%, но при инфекционных процессах его количество резко увеличивается. Обычно в назальном секрете обнаруживаются также клеточные элементы: нейтрофилы, лимфоциты, эозинофилы. При аллергическом рините число последних резко возрастает. Выявление мицелия помогает диагностировать грибковый процесс в полости носа. Носовая слизь у здорового человека обладает бактерицидным эффектом за счет содержания иммуноглобулинов и неспецифических факторов защиты: лизоцима, трансферрина, опсонинов и др. По физико-химической структуре назальный секрет представляет собой многокомпонентный коллоидный раствор с рН 7,4±0,3 и вязкостью 1,17±0,1 сСт, состоящий из двух фаз: более жидкой (золь) и гелеобразной. В растворимой фазе содержатся электролиты, сывороточные компоненты, белки, биологически активные вещества, ферменты и их ингибиторы. Гель имеет фибриллярную структуру и образуется преимущественно за счет местно синтезированных макромолекулярных гликопротеиновых комплексов муцинов, сцепленных дисульфидными мостиками [5]. Золь покрывает апикальные поверхности клеток. Именно в этом слое реснички мерцательного эпителия (рис. 1) совершают колебательные движения и передают свою кинетическую энергию наружному слою - гелю. Передвижение носового секрета эффективно только тогда, когда окончания ресничек контактируют с его поверхностью. Мукоцилиарный транспорт (МЦТ) является сложным процессом, в котором задействованы разные механизмы: частота биения ресничек, реологические свойства слизи. Скорость его у здорового человека колеблется от 4 до 20 мм/мин, в норме за сутки транспортируется до 100 мл назального секрета, который, попадая в глотку, проглатывается. Посторонние примеси, инфекционные агенты улавливаются и оседают на слизистой оболочке носа, обезвреживаются и элиминируются за счет колебаний ресничек. Частицы из внешней среды с диаметром более 8 мк почти полностью задерживаются в носу, только очень мелкие агенты (величиной 0,5 мк) удаляются при выдохе. Около 60% жизнеспособных микроорганизмов оседает на поверхности слизистой оболочки носа, обезвреживается и транспортируется в глотку [10]. Благодаря слаженной работе секреторных клеток мерцательного эпителия, желез собственного слоя слизистой оболочки, выделяющих необходимое количество секрета определенной вязкости, и двигательной активности ресничек обеспечивается постоянное очищение полости носа от чужеродных частиц, микроорганизмов, т.е. клиренс [18]. Наиболее распространенными способами оценки МЦТ у людей являются методы, в основе которых лежит определение скорости движения слизи из передних отделов носа в носоглотку, что зависит не только от функции мерцательного эпителия, но и от реологических свойств носового секрета. О деятельности ресничек судят по скорости перемещения вдоль поверхности слизистой оболочки носа в глотку разных веществ: угольной пыли, сахарина, полимерной растворимой пленки с метиленовым синим и др. В последнее время для оценки МЦТ стали применять микроскопию выделенных из организма и нативных клеток мерцательного эпителия, измеряя частоту биения ресничек с помощью компьютерных программ.
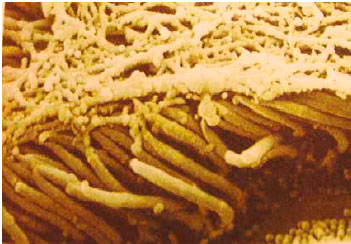
Рис. 1. Клетки мерцательного эпителия слизистой оболочки нижней носовой раковины человека с покрывающим их слоем слизи (х5700).
Причиной дисфункции слизистой оболочки носа является загрязнение воздуха пылью, газами, дымом. Кроме того, электронагреватели воздуха, батареи центрального отопления, кондиционеры способствуют распространению в окружающей человека среде мельчайших пылевых частиц, обитающих на них клещей и продуктов их жизнедеятельности. Холодный воздух зимой тоже способствует снижению местной иммунологической резистентности и очистительной способности мерцательного эпителия дыхательных путей. Избыточно сухой или влажный горячий воздух приводит к увеличению вязкости носового секрета и к блоку деятельности ресничек. При нарушении архитектоники полости носа, аномалиях бронхолегочных структур или врожденной патологии реснитчатого эпителия нормальная эвакуация слизи оказывается нарушенной изначально. Например, у больных муковисцидозом обнаружено снижение частоты биения ресничек, связанное с генетически детерминированными и фенотипически обусловленными дискриническими нарушениями и наследственным изменением функции хлорных каналов [14].
Вследствие дисфункции слизистой оболочки носа поллютанты задерживаются на ее поверхности, снижается текучесть назальной слизи. Клетки истощаются и высыхают, замедляется их регенерация. В результате этого реснички эпителия, совершая биения с прежней частотой, не могут сдвинуть с места поверхностный слой секрета. Застой его приводит к нарушению дыхательной функции носа и неизбежному инфицированию околоносовых пазух. Кроме того, у больных с сопутствующей патологией нижних дыхательных путей вязкий секрет, помимо угнетения цилиарной активности, может вызвать бронхиальную обструкцию. Таким образом, МЦТ является важнейшим механизмом самоочищения дыхательных путей, одним из основных механизмов системы местной защиты. Очищение носа от чужеродных частиц и микроорганизмов происходит благодаря движению ресничек в сторону носоглотки, последующему их проглатыванию и нейтрализации желудочным соком. Осевшие на слизистых оболочках нижних дыхательных путей микроорганизмы выводятся вместе с трахеобронхиальной слизью [20]. Если возбудителю удается преодолеть мукоцилиарный барьер, срабатывают неспецифические механизмы защиты -нейтрофилы и макрофаги, мигрирующие из кровеносного русла и способные уничтожать микроорганизмы путем фагоцитоза, за счет секреторной дегрануляции, продукции активных форм кислорода и оксида азота. В противовирусных реакциях принимают участие также естественные клетки-киллеры, располагающиеся в подслизистом слое и тесно связанные с внутриэпителиальными лимфоидными элементами. Иммунная защита слизистой оболочки обеспечивается также гуморальными факторами, среди которых наиболее важную роль играют синтезируемые в ответ на воздействие специфических антигенов секреторные иммуноглобулины [7].
Воспаление слизистых оболочек сопровождается, как правило, компенсаторным увеличением образования слизи. Изменяется состав носового секрета: уменьшается содержание воды и повышается концентрация муцинов (нейтральных и кислых гликопротеинов), что приводит к увеличению вязкости носовой слизи. Чем больше вязкость слизи, тем ниже скорость ее перемещения по дыхательным путям. Увеличение вязкости назального секрета способствует повышенной адгезии патогенных микроорганизмов на слизистых оболочках респираторного тракта, что создает благоприятные условия для их размножения. Параллельно с этим уменьшаются бактерицидные свойства носового секрета за счет снижения в нем концентрации секреторного IgA. Кроме того, инфекционные агенты, их токсины оказывают повреждающее действие на слизистые оболочки дыхательных путей. Присутствующие в дыхательных путях мукоидные штаммы микроорганизмов (синегнойной палочки и др.) повышают вязкость слизи за счет изменения соотношения кислых и нейтральных сиаломуцинов и продукции алгината [19]. Происходит не только нарушение вентиляции, но и снижение местной иммунологической защиты носовой полости с высоким риском развития затяжного или хронического воспалительного процесса [1, 3, 6]. Мерцательный эпителий, вынужденный работать длительное время в неблагоприятных условиях большого количества вязкого секрета, агрессивной микрофлоры, подвержен энергетическому истощению и функциональным нарушениям: уменьшению автоматизма, нарушению координации движений ресничек, что называют «усталостью ресничек» [15].
Острые респираторные заболевания (ОРЗ) - этиологически разнородная группа инфекционных болезней, характеризующаяся воспалением слизистых оболочек респираторного тракта. Она включает:
Заболеваемость ОРЗ составляет 18% среди взрослого населения. У детей она выше в 3,6 раза и составляет 69 000 на 100 000 детей до 14 лет [13]. ОРЗ - наиболее частая инфекционная патология детского возраста. Затраты на лечение 1 случая колеблются от 450 до 3000 и более рублей.
К числу основных факторов патогенеза воспалительных респираторных заболеваний относится нарушение механизма МЦТ. При этом перистальтические движения мелких бронхов и биение ресничек эпителия не могут обеспечить адекватный дренаж верхних и нижних дыхательных путей.
Несмотря на высокую контагиозность вирусной инфекции, некоторые люди не заболевают ею. У них, помимо МЦТ, хорошо работают другие естественные механизмы защиты, к которым относят: рефлексы кашля и чиханья, лимфоидную ткань дыхательных путей, ферменты и иммуноглобулины слизистых оболочек (рис. 2).
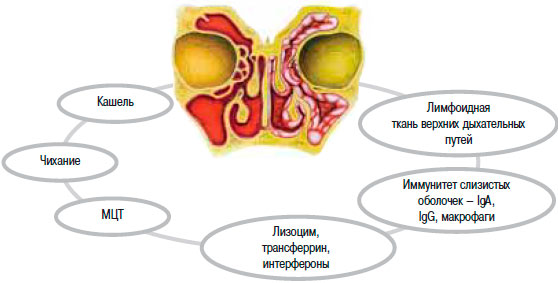
Рис. 2. Механизмы защиты дыхательных путей.
Для лечения ринитов имеется большой выбор безрецептурных эндоназальных лекарственных средств, но недостаточно изучено их влияние на состояние МЦТ. Среди лекарственных средств мало таких, которые нормализуют двигательную активность мерцательного эпителия и которые можно было бы применять профилактически при эпидемиях вирусных инфекций. Стимулируют МЦТ за счет увеличения частоты биения ресничек клеток эпителия β2-агонисты [15].
Местные эндоназальные и эндоларингеальные антимикробные препараты назначаются в виде спреев, инсуффляций, ингаляций. Главными требованиями к наносимым на слизистую оболочку лекарственным средствам являются:
Многочисленные работы, проводимые за рубежом и в нашей стране, показали, что средством, удовлетворяющим всем этим требованиям, является фузафунгин [1-3, 7, 8, 16]. Являясь ингаляционным антибиотиком, выделяемым Fusarium lateritium (штамм 437), фузафунгин (Биопарокс), выпускаемый в форме дозированного аэрозоля, используется в терапии острых ринитов, фарингитов, ларингитов и бронхитов уже около 30 лет. Благодаря малому размеру аэрозольных частиц фузафунгин способен проникать в самые дальние и труднодоступные отделы респираторного тракта - в околоносовые пазухи, мелкие бронхи. Спектр антимикробной активности фузафунгина охватывает флору, чаще всего являющуюся возбудителем инфекций верхних дыхательных путей: стрептококки, стафилококки (в том числе метициллин-устойчивые штаммы), Haemofillus influenzae, Legionella pneumoniae, а также Mycoplasma pneumoniae и Candida albicans, что позволяет снизить риск развития вторичного кандидоза. При использовании фузафунгина не наблюдается приобретенная и перекрестная устойчивость к другим препаратам. Резистентность к фузафунгину у бактерий почти не развивается [8]. Помимо антибактериальных свойств, фузафунгин обладает собственным противовоспалительным действием [7, 16], которое было продемонстрировано в эксперименте. Установлена его способность усиливать фагоцитоз, ингибировать способность бактерий к адгезии, снижать синтез провоспалительных цитокинов (интерлейкина-1, фактора некроза опухоли-α) в пораженном участке, что снимает симптомы воспаления без использования дополнительных противовоспалительных препаратов [11, 12].
Наряду с тем, что фузафунгин особенно эффективен в терапии острого ринита и фарингита, его можно применять и для лечения хронических аденоидитов у детей [2], а также в послеоперационном периоде после ринологических вмешательств [9].
На фоне применения фузафунгина происходит нормализация МЦТ слизистой оболочки ЛОР-органов, что позволяет быстро купировать жалобы больных и воспалительный процесс на ранней стадии, предупредить присоединение вторичной бактериальной инфекции и ее распространение на нижележащие отделы респираторного тракта [7, 8]. Возможно ли применение фузафунгина в качестве средства профилактики при ОРЗ? Как влияет препарат на естественные защитные механизмы носовой полости? Ответ на эти вопросы можно получить, изучив влияние фузафунгина на МЦТ слизистой оболочки носа здоровых людей как одного из важнейших критериев оценки защитной функции носа.
Целью нашего исследования явилось изучение влияния препарата Биопарокс на двигательную активность мерцательного эпителия носовой полости здоровых людей. Исследование выполнено на кафедре оториноларингологии Иркутского государственного медицинского университета.
Материалы и методы
Дизайн исследования
В данное проспективное несравнительное моноцентровое открытое исследование были включены 32 здоровых добровольца [12 (37%) мужчин и 20 (63%) женщин], средний возраст которых составил 20,5±0,5 года. Всем исследуемым был проведен предварительный оториноларингологический осмотр для выявления патологии верхних дыхательных путей. Оценку влияния фузафунгина на МЦТ слизистой оболочки носовой полости проводили с помощью сахаринового теста (СТ), используя пищевой сахарин GMBH («Hergestell», Германия) по общепринятой в международной практике методике (D.Proctor, 1983) при температуре в помещении 22-23°С. Сахарин наносили на слизистую оболочку носа в области нижней носовой раковины, отступая от ее переднего конца 1 см (рис. 3), отмечали время до появления сладкого вкуса во рту.
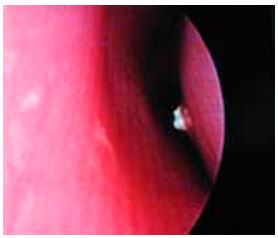
Рис. 3. Сахарин нанесен на слизистую оболочку левой нижней носовой раковины.
Таким образом, определяли изначальную транспортную функцию мерцательного эпителия носовой полости обследуемых добровольцев. После этого все они однократно получали препарат Биопарокс по 4 дозы (0,5 мг) в каждый носовой ход. СТ проводили повторно через 30 мин после использования аэрозоля.
Критерии включения добровольцев в исследование:
В исследование не включали добровольцев:
Определение влияния препарата фузафунгин на мукоцилиарный клиренс слизистой оболочки носа здоровых людей
Оценивали величину СТ до и после применения фузафунгина, эти показатели сравнивали между собой и с нормой, величину которой считали до 15-20 мин (по классификации Б.ВШеврыгина, 1985 г.).
Статистическую обработку результатов (достоверность различий) проводили с помощью t-критерия Стьюдента [4].
Рис. 4. Результаты СТ до и после применения препарата Биопарокс у здоровых добровольцев.
Заключение
Эндоназальное использование препарата фузафунгин не изменяет нормальную деятельность мерцательного эпителия слизистой оболочки носа здоровых людей. Таким образом, фузафунгин является безопасным препаратом в отношении основного механизма защиты верхних дыхательных путей - МЦТ, способствуя его сохранению.
ЛИТЕРАТУРА
Гистология эпителия полости носа
Занимая ключевую позицию в начале дыхательных путей, полость носа постоянно обрабатывает раздражители из окружающей среды. К ним относятся как отдельные частицы, такие как микробы, молекулы химических веществ, чужеродные белки, так и факторы, связанные с такими свойствами вдыхаемого воздуха как температура и влажность.
Именно здесь определяется, представляет ли раздражитель опасность для организма и при необходимости запускается процесс нейтрализации. Для выполнения этой задачи в полости носа функционируют сложно устроенные системы врожденного и приобретенного иммунитета. Врожденный иммунитет является первой линией защиты, в которую входят как специфические, так и неспецифические механизмы.
Приобретенный иммунитет обладает свойствами специфичности и памяти, которые реализуются посредством клональной пролиферации Т- и В-лимфоцитов. Любые нарушения в функционировании этих систем, как слишком сильный, так и слишком слабый ответ, могут вызывать нарушения в дыхательной системе и приводить к развитию различных заболеваний.
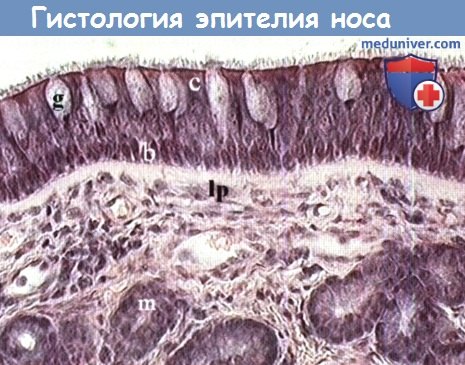
Микрофотография респираторного эпителия полости носа. b, базальная клетка;
с, реснитчатая клетка; д, бокаловидная клетка; Ip, собственный слой; m, слизистая железа.
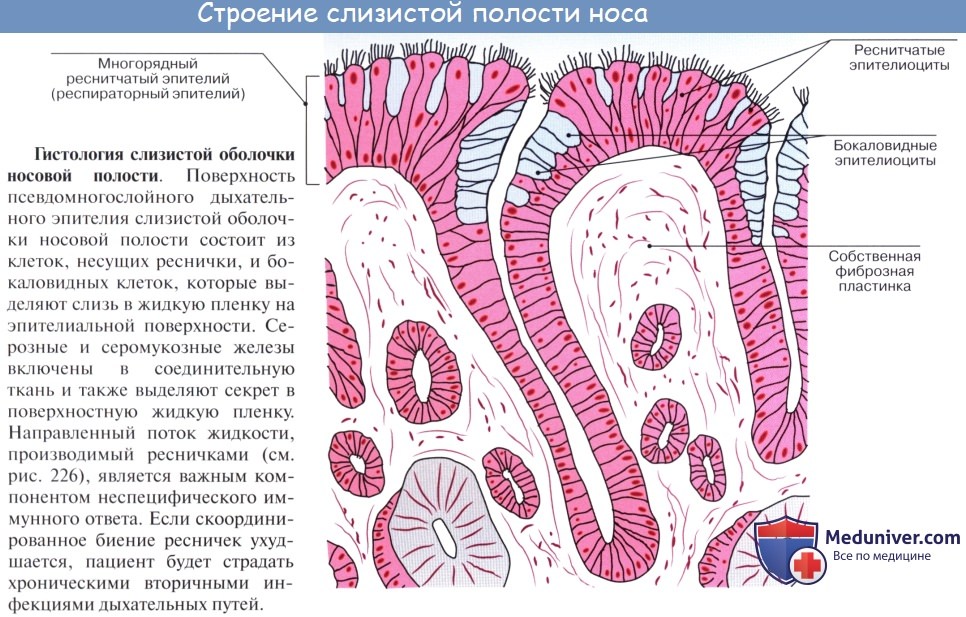
Преддверие полости носа выстлано плоским ороговевающим эпителием продолжающим кожу лица. На уровне входа в полость носа плоский эпителий трансформируется в кубический или цилиндрический, прежде чем перейти в респираторный эпителий, выстилающий всю оставшуюся площадь полости носа и околоносовых пазух. Респираторный эпителий представляет собой многорядный цилиндрический мерцательный эпителий, который состоит из трех основных видов клеток: реснитчатых, бокаловидных и базальных.
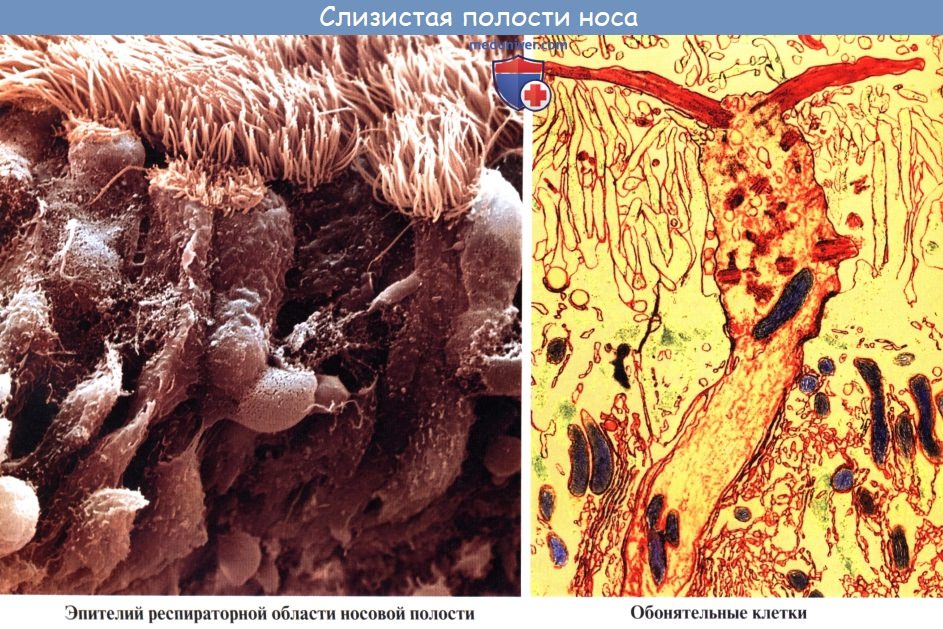
Преобладающим видом клеток на поверхностном эпителии являются реснитчатые. Каждая ресничка имеет девять пар микротрубочек, расположенных в конфигурации, аналогичной всему реснитчатому эпителию организма: наружные микротрубочки соединены между собой деиновыми ручками. Каждая реснитчатая клетка содержит около 200 ресничек, которые бьются с частотой 10-20 ударов в секунду, обеспечивая работу мукоцилиарного клиренса. Бокаловидные клетки покоятся на базальной мембране, они синтезируют слизь и выделяют ее через свою апикальную поверхность.
Базальные клетки также находятся на базальной мембране, из них в дальнейшем синтезируются реснитчатые и бокаловидные клетки.
Также в полости носа находится меланоциты и интраэпителиальные лимфоциты, рассеянные плазматические клетки, тучные клетки, эозинофилы. Популяция интраэпителиальных лимфоцитов состоит исключительно из Т-лимфоцитов, В-лимфоцитов мало, или они отсутствуют вовсе. Это, вероятно, объясняет тот факт, что большинство лимфом полости носа являются NK/Т-клеточными лимфомами. Лимфомы околоносовых пазух, напротив, чаще являются В-клеточными.
Поперечный срез реснички, демонстрирующий распределение ресничек и связывающих белков. Мукоцилиарный клиренс перемещает захваченные частицы в сторону носоглотки.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
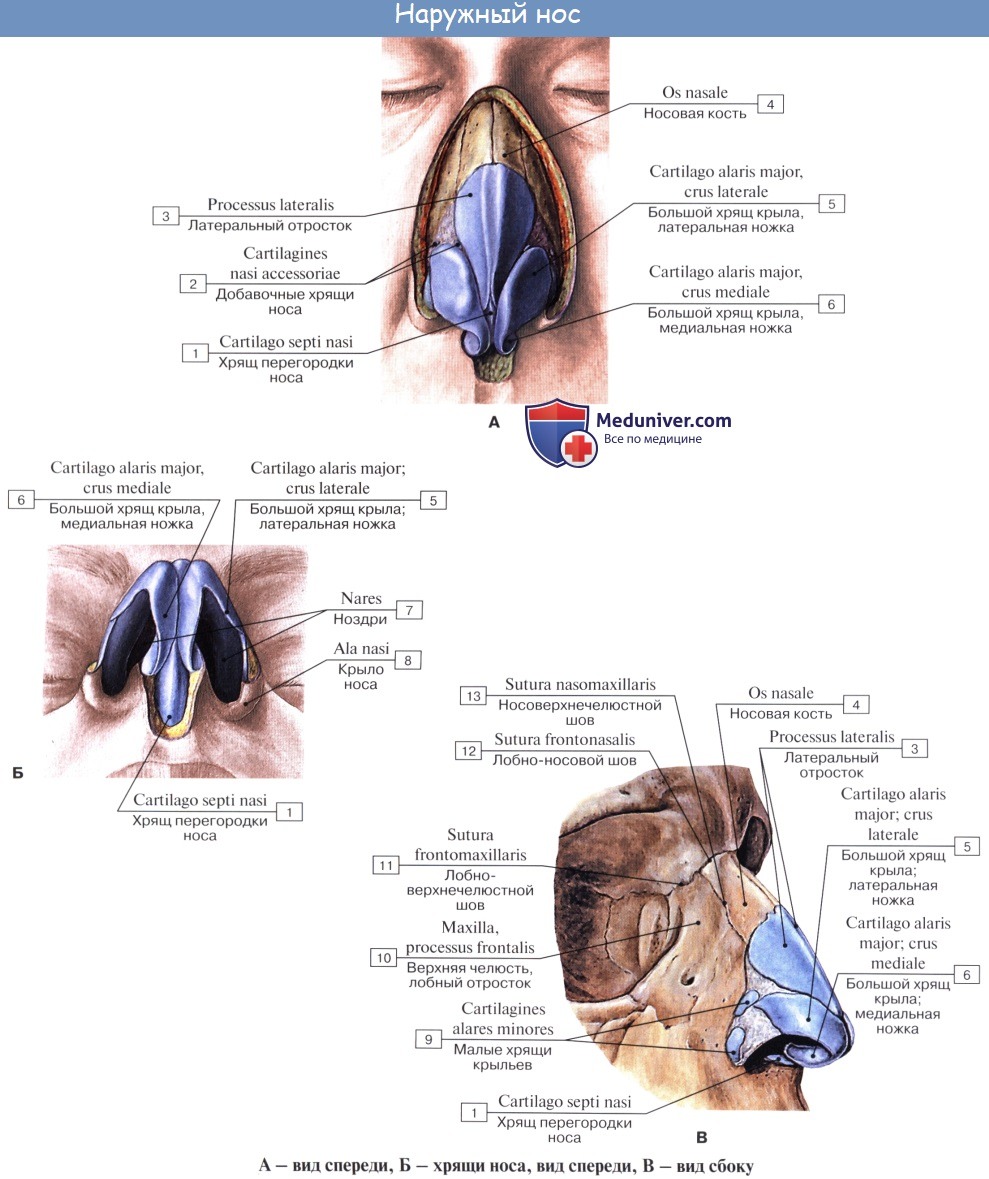
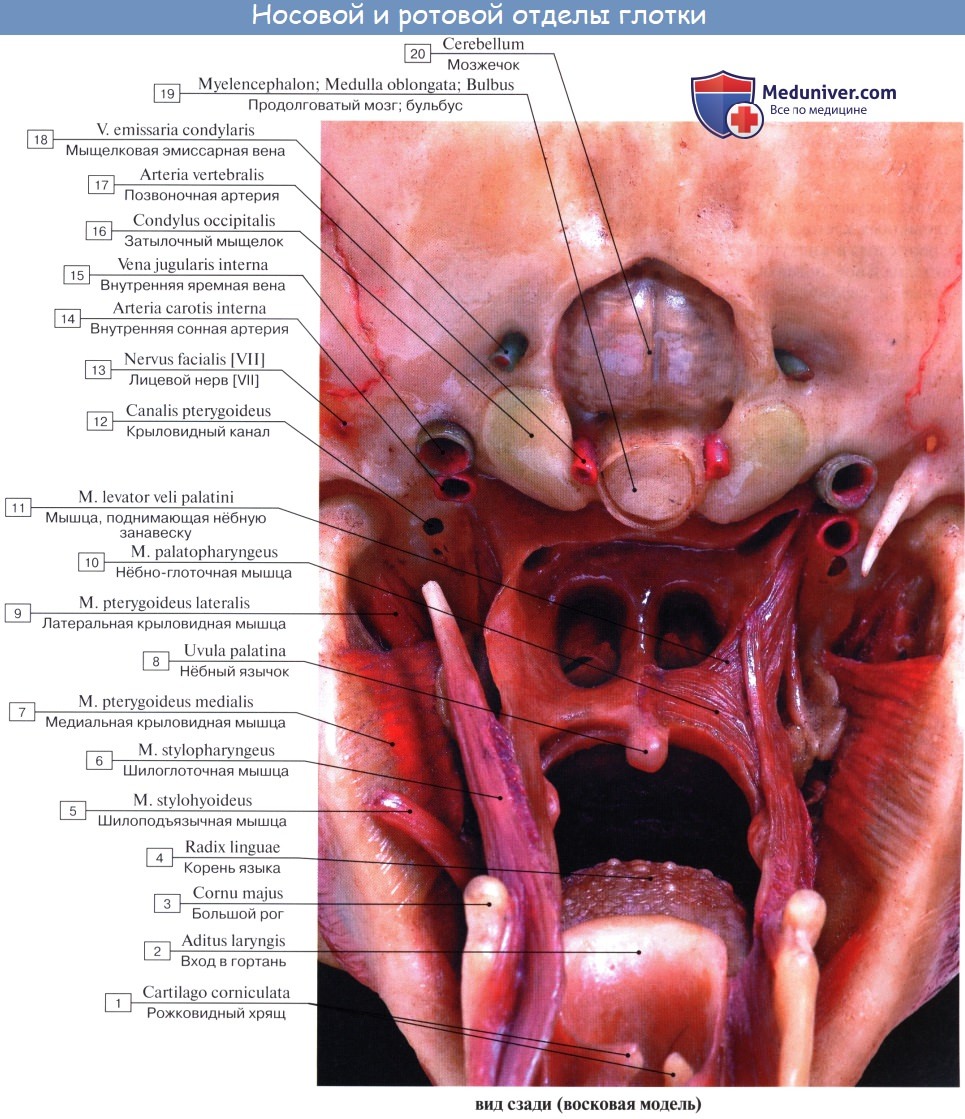
Вдыхаемый воздух для соприкосновения с нежной тканью легких должен быть очищен от пыли, согрет и увлажнен. Это достигается в полости носа, cavitas nasi; кроме того, различают наружный нос, nasus extemus, который имеет частью костный скелет, частью хрящевой.
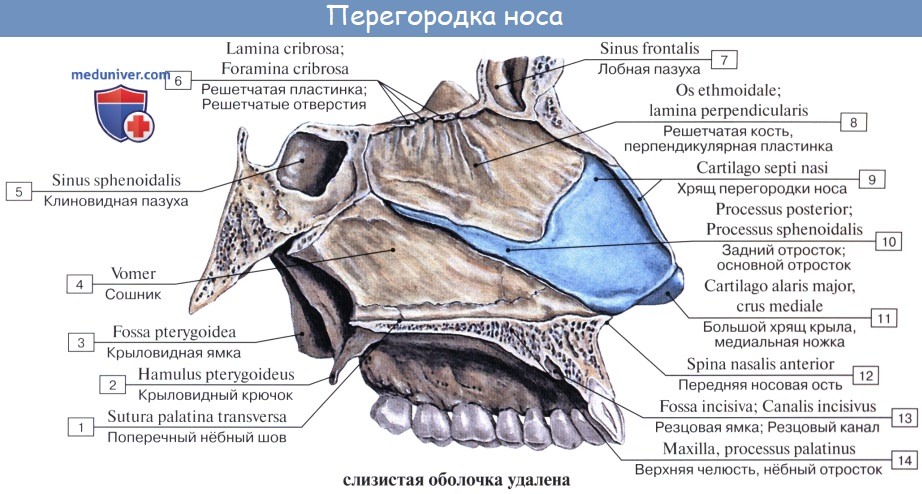
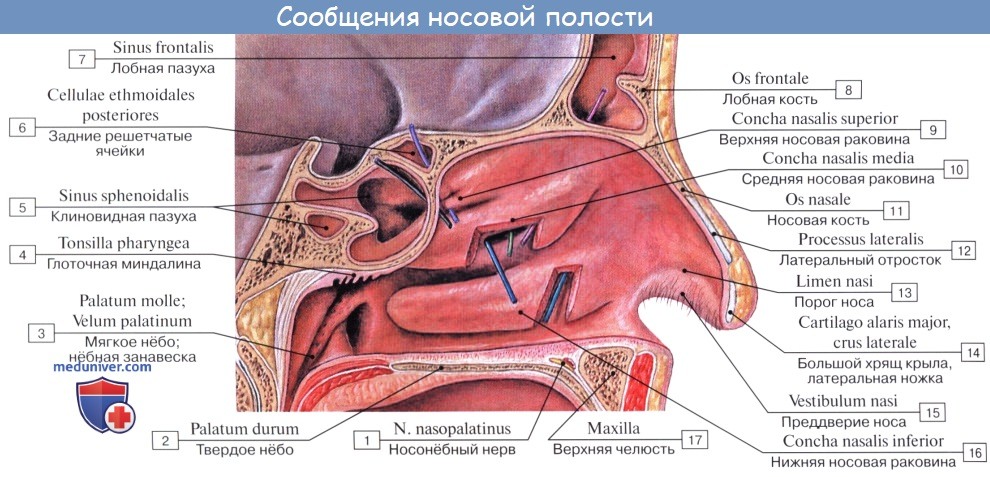
Как отмечалось в разделе остеологии, носовая полость поделена носовой перегородкой, septum nasi (сзади костной, а спереди хрящевой), на две симметричные половины, которые спереди сообщаются с атмосферой через наружный нос при помощи ноздрей, а сзади — с глоткой посредством хоан.
Стенки полости вместе с перегородкой и раковинами выстланы слизистой оболочкой, которая в области ноздрей сливается с кожей, а сзади переходит в слизистую оболочку глотки.
Слизистая оболочка носа (греч. rhinos — нос; отсюда ринит - воспаление слизистой оболочки полости носа) содержит ряд приспособлений для обработки вдыхаемого воздуха.
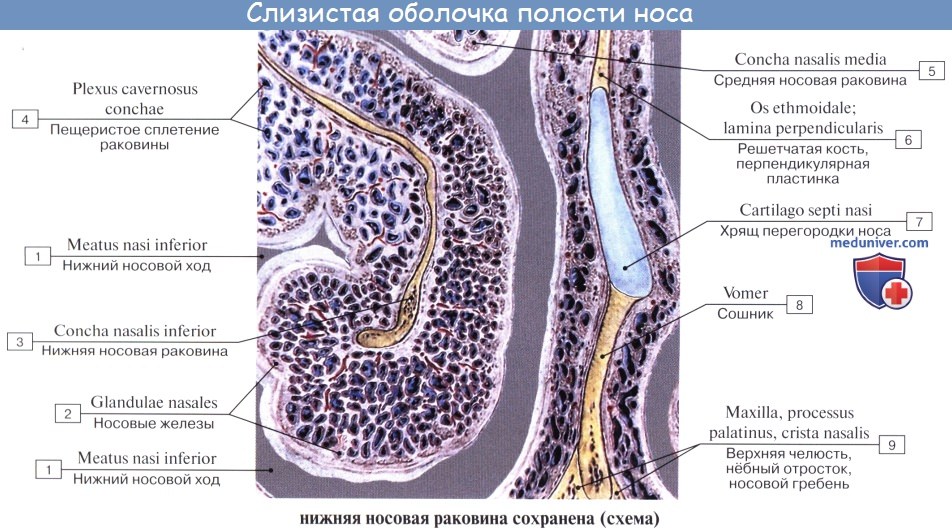
Во-первых, она покрыта мерцательным эпителием, реснички которого образуют сплошной ковер, на который оседает пыль. Благодаря мерцанию ресничек осевшая пыль изгоняется из носовой полости.
Во-вторых, слизистая оболочка содержит слизистые железы, glandulae nasi, секрет которых обволакивает пыль и способствует ее изгнанию, а также увлажняет воздух.
В-третьих, слизистая оболочка богата венозными сосудами, которые на нижней раковине и на нижнем краю средней раковины образуют густые сплетения, похожие на пещеристые тела, которые могут набухать при различных условиях; повреждение их служит поводом к носовым кровотечениям. Значение этих образований состоит в том, чтобы обогревать проходящую через нос струю воздуха.
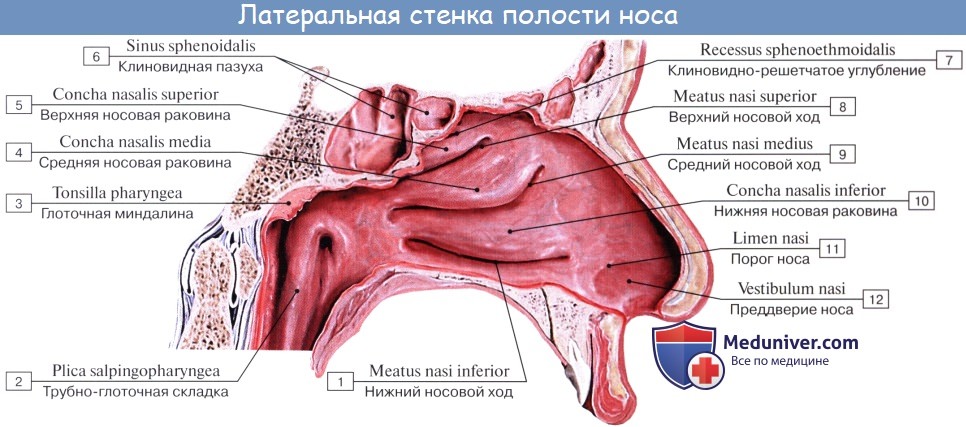
Описанные приспособления слизистой оболочки, служащие для механической обработки воздуха, расположены на уровне средних и нижних носовых раковин и носовых ходов. Эта часть носовой полости называется поэтому дыхательной, regio respiratoria. В верхней части носовой полости, на уровне верхней раковины, имеется приспособление для контроля вдыхаемого воздуха в виде органа обоняния, поэтому верхнюю часть носовой полости называют обонятельной областью, regio olfactoria.
Здесь заложены периферические нервные окончания обонятельного нерва — обонятельные клетки, составляющие рецептор обонятельного анализатора.
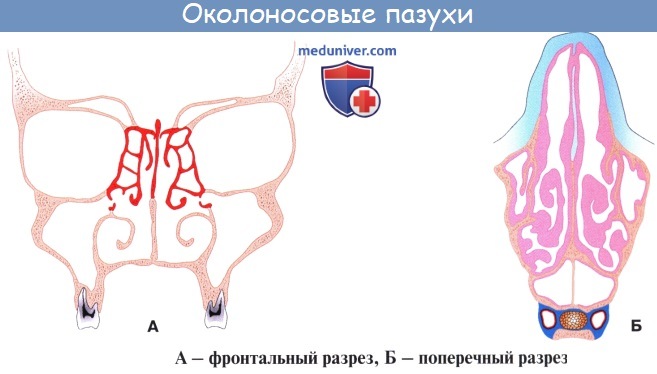
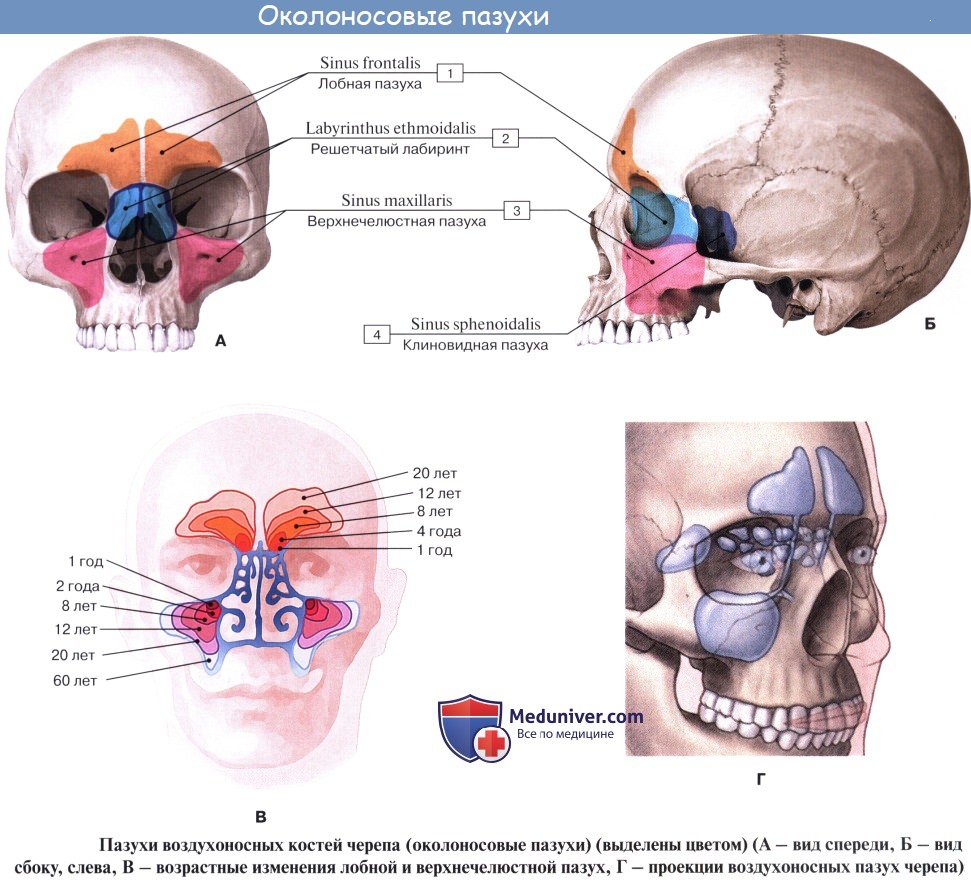
Дополнительным приспособлением для вентиляции воздуха служат околоносовые пазухи, sinus paranasales, также выстланные слизистой оболочкой, являющейся непосредственным продолжением слизистой носа. Это описанные в «Остеологии»:
1) верхнечелюстная (гайморова) пазуха, sinus maxillaris; широкое на скелетированном черепе отверстие гайморовой пазухи закрывается слизистой оболочкой, за исключением небольшой щели;
2) лобная пазуха, sinus frontalis;
3) ячейки решетчатой кости, cellulae ethmoidales, составляющие в целом sinus ethmoidalis;
4) клиновидная пазуха, sinus sphenoidalis.
При осмотре носовой полости у живого (риноскопия) слизистая оболочка имеет розовую окраску. Видны носовые раковины, носовые ходы, ячейки решетчатой кости и отверстия лобной и верхнечелюстной пазух. Наличие носовых раковин и околоносовых пазух увеличивает поверхность слизистой оболочки, соприкосновение с которой способствует лучшей обработке вдыхаемого воздуха.
Свободная циркуляция воздуха, необходимого для дыхания, обеспечивается неподатливостью стенок носовой полости, состоящей из костей (см. «Остеология»), дополняемых гиалиновыми хрящами.
Хрящи носа являются остатками носовой капсулы и образуют попарно боковые стенки (боковые хрящи, cartilagines nasi laterales), крылья носа, ноздри и подвижную часть носовой перегородки (cartilagines alares majores et minores), а также носовую перегородку — непарный хрящ носовой перегородки (cartilago septi nasi).
Кости и хрящи носа, покрытые кожей, образуют наружный нос, nasus extemus. В нем различают корень носа, radix nasi, расположенный вверху, верхушку носа, apex nasi, направленную вниз, и две боковые стороны, которые сходятся по средней линии, образуя спинку носа, dorsum nasi, обращенную вперед.
Нижние части боковых сторон носа, отделенные бороздками, образуют крылья носа, alae nasi, которые своими нижними краями ограничивают ноздри, служащие для прохождения воздуха в носовую полость. Ноздри человека в отличие от всех животных, в том числе и приматов, обращены не вперед, как у них, а вниз. Благодаря этому струя вдыхаемого воздуха направляется не прямо назад, как у обезьян, а вверх, в обонятельную область, и совершает длинный дугообразный путь к носоглотке, что способствует обработке воздуха.
Выдыхаемый воздух проходит по прямой линии нижнего носового хода.
Выступающий наружный нос является специфической особенностью человека, так как нос отсутствует даже у человекообразных обезьян, что, по-видимому, связано с вертикальным положением тела человека и преобразованиями лицевого скелета, обусловленными, с одной стороны, ослаблением жевательной функции и с другой — развитием речи.
Из носовой полости вдыхаемый воздух через хоаны попадает в носоглотку, далее в ротовую часть глотки и затем в гортань. Дыхание возможно и через рот, однако отсутствие в ротовой полости приспособлений для контроля и обработки воздуха обусловливает у лиц, дышащих через рот, частые заболевания. Поэтому необходимо следить за тем, чтобы дыхание совершалось через нос.
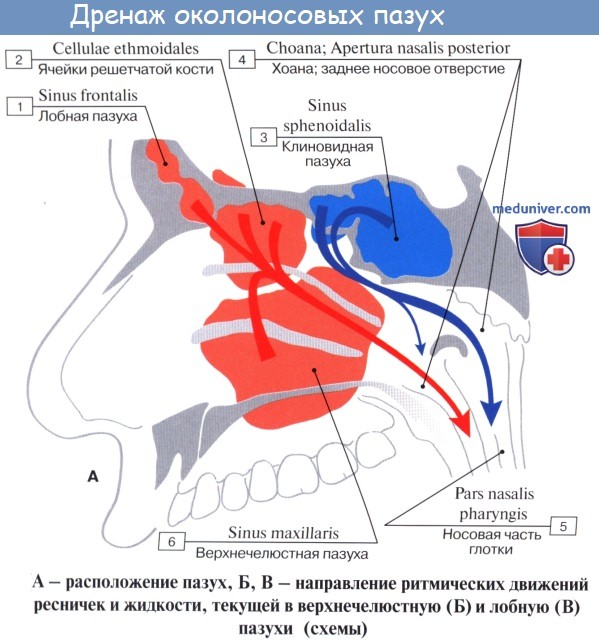
Физиология носа и его пазух. Пути оттока слизи
Преддверие носа выстлано продолжением кожи наружного слухового прохода, представленной плоским эпителием. В преддверии имеются сальные и потовые железы, а также волоски. В полости носа эпителий из плоского переходит в многорядный цилиндрический, состоящий из реснитчатых, вставочных, бокаловидных и базальных клеток.
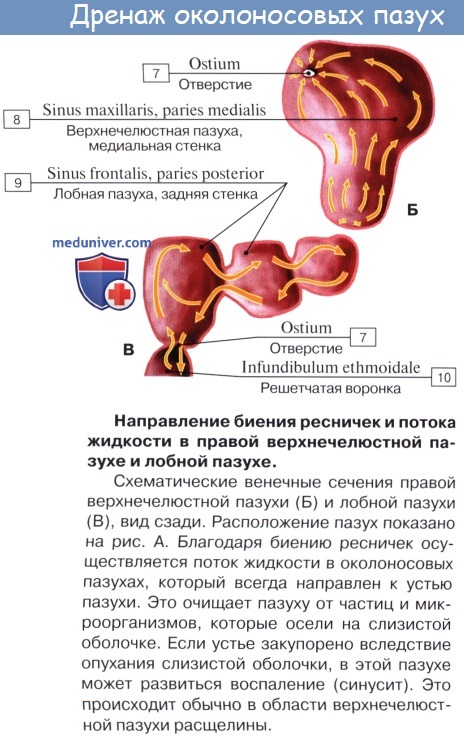
Эпителий лежит на базальной мембране и собственной пластинке слизистой оболочки. Все железы, сосуды и нервы находятся в собственном слое. Очищение носа и придаточных пазух происходит с помощью слизи, продуцируемой бокаловидными клетками. Мукоцилиарный клиренс обеспечивается биением ресничек с частотой около 1000 в минуту. Направление тока слизи внутри носа и пазух подчиняется строгим закономерностям.
Обонятельный эпителий выстилает верхнюю носовую раковину и противоположную часть перегородки носа. В многорядном эпителии расположены биполярные нейроны, имеющие специфические рецепторы к одорантам, они являются первыми нейронами сложного пути обонятельной чувствительности, в который включены лимбическая система, ретикулярная формация, гиппокамп, таламус и лобная доля головного мозга. И хотя у человека обоняние несравнимо с нюхом животных, оно относится к основным чувствам и необходимо для восприятия сложных вкусов.
Носовое дыхание регулируется вегетативной нервной системой посредством вегетативной иннервации желез полости носа через крылонебный ганглий и посредством вазодилятации. Действие симпатической нервной системы может приводить к кровенаполнению слизистой оболочки нижних и средних носовых раковин. С интервалом в 2-4 часа то одна, то другая половина носа подвергаются действию либо симпатической, либо парасимпатической нервной системы.
Данное явление получило название носового цикла: дыхание через одну половину носа затруднено, в то время как другая дышит свободно. Пациенты могут воспринимать этот физиологический процесс как признак заболевания. При наличии факторов, затрудняющих носовое дыхание (искривление перегородки, полипоз), носовой цикл может приводить к более выраженному затруднению дыхания. К тому же, раковины могут увеличиваться в размерах при повороте головы во время сна.
Беременные часто страдают от затруднения носового дыхания из-за вызванного гормонами отека слизистых. У некоторых из них может развиваться так называемый «ринит беременных».
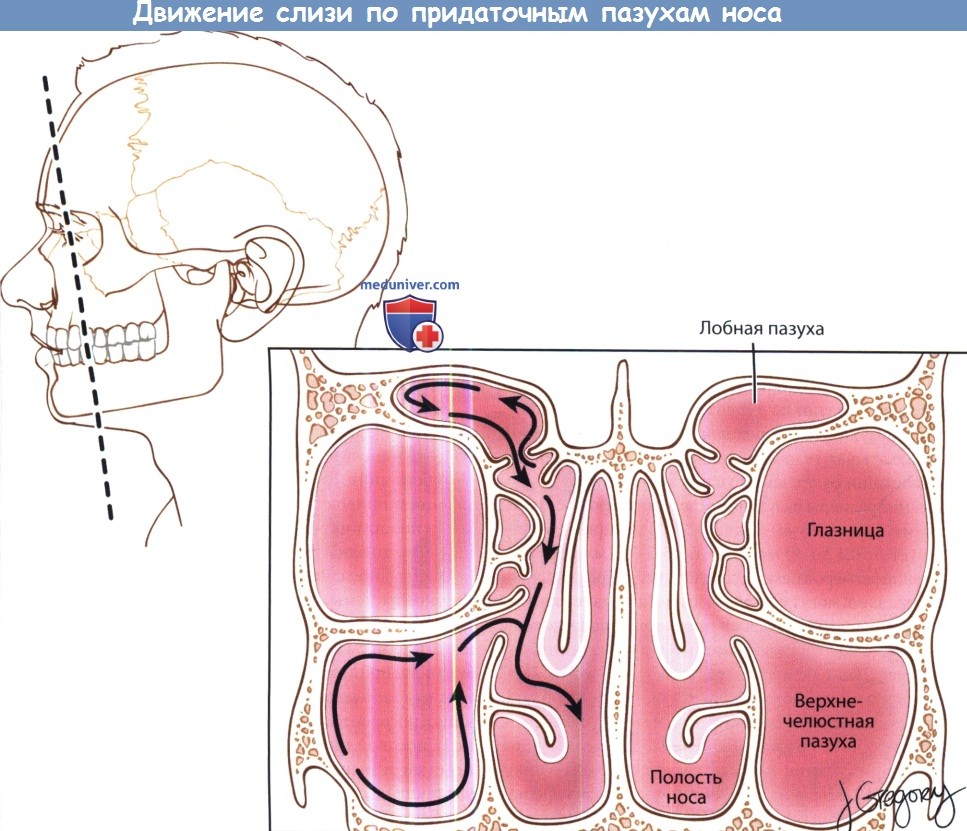
Иллюстрация движения слизи по придаточным пазухам носа.
Ключевые моменты:
• Анатомия околоносовых пазух крайне вариабельна. Каждая имеет свои характеристики и специфические взаимосвязи с другими пазухами и носом в целом.
• Решетчатый лабиринт является наиболее значимой пазухой, как анатомически, так и функционально. Из него инфекционный процесс может распространяться в верхнечелюстную и лобную пазухи. Также воспаление, опухоль или полипоз решетчатых клеток могут приводить к блокаде соустий верхнечелюстной и лобной пазух.
• Сложное эмбриональное развитие лобной пазухи определяет путь оттока от нее, а также вероятность развития фронтита.
• Верхнечелюстная пазуха и решетчатый лабиринт присутствуют при рождении. Первая начинает свое развитие в первом триместре, второй — в третьем.
• Носовое дыхание регулируется вегетативной нервной системой. Каждые 2-4 часа сопротивление воздуха возрастает и снижается то в одной, то в другой половине носа. Таким образом, пациенты могут предъявлять жалобы на состояние, которое является лишь проявлением нормальной физиологии носа.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
1 Кафедра оториноларингологии педиатрического факультета (зав.- член-корр. РАМН, проф, д.м.н. Богомильский М.Р.) ГБОУ ВПО РНИМУ им. Н. И. Пирогова Минздравсоцразвития России.
2 Детская городская поликлиника № 99 г. Москвы.
Слизистой оболочке полости носа, как первому барьеру между окружающей средой и организмом, отводится главенствующая роль в защите верхних дыхательных путей от воздействия неблагоприятных факторов внешней среды. Согревая и увлажняя вдыхаемый воздух, она также является фильтром, формирующим защиту организма от различных патологических агентов (вирусных и/или бактериальных), аллергенов и поллютантов 3. Ведущая роль в этом процессе принадлежит процессу очищения слизистой оболочки полости носа от осевших на поверхности веществ/субстанций еще до момента их адгезии, называемому мукоцилиарным клиренсом [1,16].
Слизистая оболочка полости носа имеет послойную организацию: поверхностный эпителий на базальной пластинке и собственный слой.
Поверхностный слой является псевдомногослойным цилиндрическим эпителием, носящим название мерцательного, и представлен четырьмя видами клеток: реснитчатыми, бокаловидными, вставочными, базальными (рис.1).
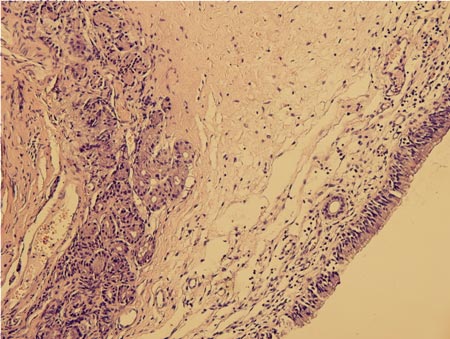
Рис.1. Микропрепарат слизистой оболочки полости носа. Окраска эозин-гематоксилин, световой микроскоп, увеличение х100.
Реснитчатые клетки содержат на апикальном крае 50-200 ворсинок длиной 5-8 мкм, толщиной 0,3 - 0,5 мкм, совершающих колебательные ритмичные движения. Каждая ворсинка имеет двигательный аппарат - аксонему, которая состоит из 9 пар (дуплетов) микротрубочек из белка динеина.
Бокаловидные клетки представляют собой модифицированные цилиндрические эпителиальные клетки и являются одноклеточными железами, которые продуцируют вязкий слизистый секрет.
Вставочные клетки имеют на своей поверхности 200-500 микроворсинок и участвуют в продукции и всасывании перицилиарной жидкости за счет многократного увеличения площади поверхности.
Базальные клетки являются примитивно организованными предшественниками остальных клеток слизистой, из них в процессе дифференцировки образуются реснитчатые и бокаловидные клетки [3].
Собственный слой включает железистые структуры и сосудистую сеть. Железы имеют трубчато-альвеолярную организацию, расположены в среднем слое собственной пластинки и продуцируют как серозный, так и слизистый секрет.
Сосудистая сеть представлена пещеристыми венозными сплетениями с находящимися на поверхности более мелкими и залегающими глубже более крупными сосудами, содержащими мышечные волокна и способными менять свой просвет, обеспечивая значительное изменение толщины всего слизистого слоя.
В собственном слое содержатся также тучные клетки, тканевые макрофаги, эозинофилы, базофилы, нейтрофилы, плазматические клетки, фибробласты, фиброциты, гистиоциты и дендритические клетки, количество и соотношение которых меняется в зависимости от стадии воспалительного процесса [3].
Возрастные особенности строения слизистой оболочки полости носа были определены Петровым В.В. и соавт. (2007) на основании морфометрических исследований. Анализ полученных данных позволил сделать вывод о неустойчивости системы полости носа у детей из-за продолжающегося в процессе онтогенеза неравномерного по срокам, темпам и дифференцировке морфо- функциональных структур роста, а следовательно о несовершенстве защитных свойств слизистой носа перед потенциальной угрозой. В связи с этим были выделены "критические" возрастные периоды, когда несовершенство защитных механизмов слизистой особенно выражено: период новорожденности, грудной и ранний детский возраст.
Из наиболее значимых отличий строения слизистой оболочки полости носа у детей грудного возраста от других возрастных групп назовем особенность организации железистых структур с резким преобладанием слизистого компонента над серозным. Представительство кавернозной ткани на нижней носовой раковине минимально. Эти гистологические нюансы сказываются на особенностях течения воспалительных заболеваний и приводят к обтурации полости носа слизистым секретом и отсутствию выраженного эффекта от применения назальных деконгестантов [2].
Клетки мерцательного эпителия покрыты слизью, состоящей из двух слоев - перицилиарной жидкости и собственно слизистого слоя. Перицилиарная жидкость имеет минимальные значения вязкости и движение ресничек в этой среде не встречает сопротивления. Слизистый слой состоит преимущественно из мукополисахаридов высокой и низкой плотности, соединенных поперечными межмолекулярными связями, соотношение между которыми и определяет вязко-эластичные свойства слизи. Общая толщина слоя носового секрета не превышает 5-10 мкм [1].
Благодаря перекрестным межмолекулярным связям молекул гликопротеидов реологические свойства слизи определяются как вязкоэластичность, то есть обладающие свойствами как жидкости, так и твердых тел. Эластичность – способность материала накапливать энергию, направленную на его деформацию или движение. Вязкость – способность материала поглощать энергию, направленную на его движение. Вязкость уменьшается вместе с ростом силы воздействия. Слизь отвечает на воздействие, деформируясь, подобно твердым телам, последующей вязкоэластичной деформацией и затем, переходя в состояние неменяющегося тока при котором уровень деформации является константой [10].
Вопрос о причинах и механизмах нарушения мукоцилиарного клиренса до сих пор остается открытым и малоизученным. Ряд авторов полагает, что причина нарушений функции МТ кроется не в поражении ресничек мерцательного эпителия вследствие патологического процесса, а в нарушении реологических свойств слизи (таких как вязкость, эластичность, адгезивная способность), которые определяются составом слизи, ее гидратацией, что влияет на взаимодействие реснички с гелевым компонентом слизи на поверхности [11].
По данным литературы одним из ключевых моментов в развитии воспалительных заболеваний полости носа является недостаточность двигательной активности цилиарного аппарата [3, 4].
Цилиарный аппарат представлен апикальным концом реснитчатой клетки с расположенными там ресничками, совершающими колебательные движения, направленные в сторону носоглотки на всех участках (кроме передних отделов полости носа приблизительно на протяжении одного сантиметра, где работа ресничек направлена в сторону преддверия носа). В норме реснички мерцательного эпителия совершают синхронные колебательные движения, состоящие из двух фаз:
Ударная или эффективная фаза, при которой реснички совершают гребок и приводят к перемещению слизи (ресничка при этом ригидна и находится в выпрямленном состоянии, касаясь верхушкой слизистого слоя и создавая большее давление на слизь).
Возвратная фаза, при которой реснички в расслабленном состоянии возвращаются на исходную позицию для последующего замаха, испытывая при этом минимум сопротивления со стороны перицилиарной жидкости [3].
В течение жизни слизистая носа человека подвергается влиянию фармакологических препаратов, относящихся к разным классам лекарственных средств. Однако токсическое влияние на мерцательный эпителий зависит не только от основного действующего вещества, но и от вспомогательных веществ, входящих в состав препарата.
Нарушение по тем или иным причинам нормального функционирования цилиарного аппарата носит название "цилиотоксичность", что проявляется в снижении частоты биения ресничек, вплоть до полного прекращения их биения. Этот термин был впервые применен шведским исследователем Dalhamm T в 1967 году [7].
Частота биения ресничек мерцательного эпителия определяется с помощью компьютерного параметрирования заснятого видеокамерой, подсоединенной к световому микроскопу, видеофрагмента работы ресничек мерцательного эпителия, помещенного на предметное стекло (рис.2 А, Б). С этой целью методом неинвазивной биопсии забирается небольшой участок слизистой оболочки полости носа и помещается в физиологическую среду для поддержания жизнеспособности клеток [15].
А
Б
Рис.2. Реснитчатые клетки мерцательного эпителия в физиологической среде с увеличением х 600 (А) и х1000(Б).
Снижение частоты биения ресничек приводит к снижению функции мукоцилиарного транспорта, которая может быть определена измерением сахаринового времени, самым технически простым и в то же время диагностически достоверным методом исследования транспортной функции мерцательного эпителия [13]. В литературе описана степень угнетения работы мерцательного эпителия слизистой оболочки полости носа после воздействия различных лекарственных препаратов: интраназальных противоаллергических [5], деконгестантов [9,12], антимикробных препаратов [8, 14], анестетиков [6], топических глюкокортикостероидов [9]. Следует также отметить, что угнетение мукоцилиарного транспорта зависит от концентрации действующего вещества [17] и от содержания дополнительных компонентов, в частности, консервантов [12].
Таким образом, следует уделять особое внимание безопасности и риску токсического влияния на слизистую оболочку полости носа со стороны интраназальных препаратов при применении их у детей. Назначая эти препараты, необходимо соотносить возможные нежелательные эффекты с выраженностью положительного эффекта от их применения.
А может ли мы отказаться от использования интраназальных форм лекарственных веществ (ЛВ) при лечении различных видов ринита? Альтернативным способом введения лекарственных веществ в организм может служить системный (связанный с возможным развитием побочных или нежелательных эффектов со стороны пищеварительной системы) или аэрозольный способ введения.
Аэрозольный способ введения ЛВ наиболее физиологичен, особенно в детском возрасте. Создается высокая концентрация действующего вещества непосредственно в очаге воспаления, оно накапливается в подслизистом слое в неизмененном виде, так как поступает в организм, минуя печень. Более быстрое и интенсивное всасывание позволяет уменьшить дозу вводимого ЛС.
Какие виды ЛВ, применяемых для лечения ринита, могут использоваться для ингаляций? При различных формах аллергического ринита мы можем применять ингаляционные кромоны и кортикостероиды. При простом инфекционном рините с давних времен широко используются ароматические масла. Особенностям ароматерапии при патологии верхних дыхательных путей посвящены многочисленные статьи и монографии.
Одним из таких препаратов является масло «Дыши» - композиция натуральных эфирных масел, обладающих антибактериальным, противовирусным, противовоспалительным, болеутоляющим, тонизирующим, иммуномодулирующим действием иоблегчающих дыхание при рините (Таблица 1).
Таблица 1.
Состав масла «Дыши».
| Компоненты | % | Действие |
| Масло мятное (без ментола) | 35,45% | Оказывает болеутоляющий, дезодорирующий и легкий антисептический эффект. Вызывает улучшение носового дыхания, воздействуя на рецепторы слизистой оболочки полости носа. |
| Масло эвкалиптовое | 35,45% | один из сильнейших антисептиков в группе эфирных масел, широко используется в составах различных ингаляций, применяемых при респираторных инфекциях верхних дыхательных путей, оказывает иммуностимулирующее действие. |
| Масло каепутовое | 18,5% | легкое болеутоляющее, антимикробное, противоневралгическое, потогонное, антигельминтное и отхаркивающее, противовоспалительное, тонизирующее действие. Активно в отношении S.aureus |
| Левоментол | 4,1% | Обладает умеренным спазмолитическим действием, уменьшает выраженность симптомов острого ринита, фарингита, ларингита и бронхита. |
| Масло винтегриновое | 3,7% | противовоспалительный и тонизирующий эффекты |
| Масло можжевеловое | 2,7% | противомикробное действие |
| Масло гвоздичное | 0,1% | Антисептическое, болеутоляющее и противовоспалительное действие |
Масло «Дыши» удобно в применении, т.к. применяется в виде пассивных ингаляций и не требует закапывания в носовую полость. Эффективность масла «Дыши» при остром инфекционном рините на фоне ОРВИ у детей была оценена в выборке из 30 детей в возрасте от 3 до 15 лет. Среди них было 11 (37%) мальчиков и 19 (63%) девочек, средний возраст составил 8 лет 7 месяцев.
Пациенты начинали получать масло «Дыши» в качестве монотерапии, схема приема - 3 раза в день наносить 2-3 капли масла «Дыши» на салфетку и класть её рядом с ребенком, курс приема -7 дней. Для объективизации оценки лечения использовалась пяти бальная шкала, где 0 баллов означало отсутствие, а 5 -максимальная выраженность каждого из оцениваемых симптомов.
После недельного курса лечения оказалось, что в качестве монотерапии масло «Дыши» применялось у 7 (23%) детей. Остальные дополнительно использовали различные топические деконгестанты для купирования заложенности носа в вечернее и ночное время. Эффективность масла «Дыши» в составе комплексной и в качестве монотерапии представлена на рис.1-4.
Рис.1. Динамика показателя «отек слизистой оболочки полости носа» у больных, получающих масло «Дыши» в качестве монотерапии и в комбинации с другими лекарственными средствами.
Рис.2. Динамика показателя «нарушение носового дыхания» у больных, получающих масло «Дыши» в качестве монотерапии и в комбинации с другими лекарственными средствами.
Рис.3. Динамика показателя «гиперемия слизистой оболочки полости носа» у больных, получающих масло «Дыши» в качестве монотерапии и в комбинации с другими лекарственными средствами.
Рис.4. Динамика показателя «выделения из носа » у больных, получающих масло «Дыши» в качестве монотерапии и в комбинации с другими лекарственными средствами.
Переносимость препарата у всех детей была хорошей, ни у одного ребенка не отмечено побочных или нежелательных реакций на фоне приема препарата.
На фоне монотерапии с применением масла «Дыши» наблюдалось снижение на 70% отека слизистой оболочки полости носа, уменьшение нарушений носового дыхания на 58%, уменьшение гиперемии слизистой оболочки полости носа на 82% и уменьшение количества выделений из носа на 82%. Данный комплекс эфирных масел обладает достаточной эффективностью при острых ринитах у детей и лишен одновременно отрицательных свойств сосудосуживающих препаратов, вводимых в виде капель или спреев в носовую полость. Применение масла «Дыши» в составе комплексной терапии позволило ограничить использование топических деконгестантов для купирования заложенности носа, и использовать их только в вечернее и ночное время в случае сохранения заложенности носа. Таким образом, масло "Дыши" рекомендуется применять у детей с ринитом на фоне ОРВИ в качестве монотерапии и в составе комплексной терапии.
Использование смеси эфирных масел в виде ингаляций открывает новые возможности и в профилактике респираторных вирусных инфекций. С методологической точки зрения, это можно назвать коллективной «пассивной» (т.е. не требующей применения специальной аппаратуры) ингаляцией. Существует несколько вариантов применения масла «Дыши» в организованных детских коллективах:
1) 5-6 капель масла капнуть в чашу аромалампы, предварительно заполненную водой. Снизу чаши ставится свеча-таблетка, пламя которой нагревает воду и происходит медленное испарение масла.
2) 5- 6 капель препарата капнуть в небольшой керамический сосуд (или нанести на вату) и расположить на радиаторе. Тепло испарит эфирное масло и разнесет по комнате.
3) 5-6 капель препарата капнуть в небольшое количество воды, затем этот раствор разбрызгать с помощью пульверизатора по комнате за 1-2 минуты до прихода детей.
Сеанс ароматерапии лучше всего проводить в течение 10-15 минут 1 раз в день в течение всего эпидемиологического периода.
Ингаляционный способ введения лекарственных веществ является самым физиологичным и доступным в применении у детей всех возрастных групп, как с лечебной, так и с профилактической целью и коллективно, и индивидуально.
ЛИТЕРАТУРА
1. Лопатин А.С., Быкова В.П., Арцыбашева М.В. Вестн оторинолар 1997; 1: 8—12.
2. Петров В.В., Молдавская А.А., Аведисян В.Э. Морфогенез слизистой оболочки полости носа человека в раннем постнатальном онтогенезе и его клинические аспекты. Астрахань.2007г.
3. Пискунов Г.З. Пискунов С.З. Клиническая ринология, М:2007
4. Сагалович ЕМ. Физиология и патофизиология верхних дыхательных путей. М 1967: 328.
5. Alberty J, Stoll W. The effect of antiallergic intranasal formulations on ciliary beat frequency of human nasal epithelium in vitro. Allergy. 1998 Oct;53(10):986-9.
6. Boek WM, Romeijn SG, Graamans K, Verhoef JC. Validation of animal experiments on ciliary function in vitro. I. The influence of substances used clinically.Acta Otolaryngol. 1999 Jan;119(1):93-7.
7. Dalhamm T, Holma B, Tomenius L. In vitro studies of the ciliotoxic action of ethanol vapour in relation to its concentration in tracheal tissue.Acta Pharmacol Toxicol (Copenh). 1967;25(2):272-80.
8. Gosepath J, Grebneva N, Mossikhin S, Mann WJ. Topical antibiotic, antifungal, and antiseptic solutions decrease ciliary activity in nasal respiratory cells.Am J Rhinol. 2002 Jan-Feb;16(1):25-31.
9. Inanli S, Ozturk O, Korkmaz M, Tutkun A. The effects of topical agents of fluticasone propionate, oxymetazoline, and 3% and 0.9% sodium chloride solutions on mucociliary clearance in the therapy of acute bacterial rhinosinusitis in vivo.Laryngoscope. 2002 Feb;112(2):320-5.
10. King M, Rubin BK. Rheology of airway mucus: relationshipwith clearance function. In: Takishima T, ShimuraS, eds. Airway Secretion: Physiological Bases for the Control of Mucous Hypersecretion. New York, Marcel Dekker, 1994; pp. 283–314
11. King M.: Experimental models for studying mucociliary clearance Eur Respir J 1998; 11: 222–228
12. Mickenhagen A, Siefer O, Neugebauer P, Stennert E. The influence of different alpha-sympathomimetic drugs and benzalkoniumchlorid on the ciliary beat frequency of in vitro cultured human nasal mucosa cells.Laryngorhinootologie. 2008 Jan;87(1):30-8. Epub 2007 Sep 18.
13. Puchelle E, Aug F, Pham QT, Bertrand A. Comparison of three methods for measuring nasal mucociliary clearance in man. Acta Otolaryngol. 1981 Mar-Apr;91(3-4):297-303.
14. Remigius UA, Jorissen M, Willems T, Kinget R. Mechanistic appraisal of the effects of some protease inhibitors on ciliary beat frequency in a sequential cell culture system of human nasal epithelium.Eur J Pharm Biopharm. 2003 May;55(3):283-9.
15. Rutland J, Cole PJ. Nasal mucociliary clearance and ciliary beat frequency in cystic fibrosis compared with sinusitis and bronchiectasis.Thorax. 1981 Sep;36(9):654-8.
16. Sleigh MA, Blake JR, Liron N: The propulsion of mucus by cilia. Am Rev Respir Dis 1988, 137:726-741
17. Zhang L, Han D, Song X, Wang K. Effect of oxymetazoline on healthy human nasal ciliary beat frequency measured with high-speed digital microscopy and mucociliary transport time.Ann Otol Rhinol Laryngol. 2008 Feb;117(2):127-33.
Читайте также:

