Какие есть средства от рака кожи
Обновлено: 02.05.2024
Поражения кожи и волос у больного раком - диагностика, лечение
Кожные проявления раков очень вариабельны. Во-первых, кожа может быть инфильтрирована первичным или вторичным раком. Во-вторых, косвенно повреждена в связи с общими метаболическими последствиями (например, механической желтухой или стеатореей) от рака, расположенного в другом месте. В-третьих, некоторые наследственные нарушения имеют кожные проявления и повышенную вероятность развития опухоли.
Наконец, кожная сыпь может являться неспецифическим проявлением внутренней опухоли. Некоторые из таких нарушений (такие как дерматомиозит и тромбофлебит) описаны ранее в этой главе. Ниже дана краткая характеристика ряда дерматологических синдромов, которые не обсуждались в других главах.
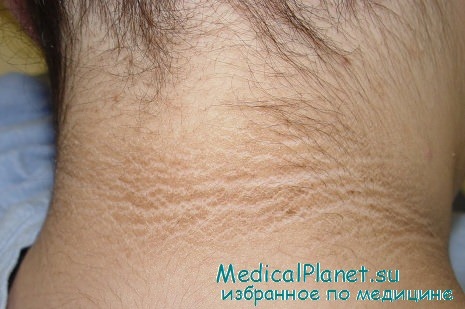
Acanthosis nigricans у больного раком
Синдром характеризуется появлением в подмышечных впадинах, в паховой области и на туловище темно-коричневых высыпаний с бархатистой поверхностью и множественными сосочковыми выпячиваниями. Бывает наследственная форма синдрома, не связанная с раком; а также данный синдром может развиться без злокачественного нарушения в среднем возрасте.
Однако когда он появляется у взрослого, то за ним часто стоит рак, как правило, аденокарцинома и нередко опухоль желудка. Также с данным синдромом имеют связь лимфомы. Кожные повреждения могут проявляться ранее рака, а после лечения могут предвещать его рецидивы.
Гипертрихоз (lanuginosa acquisita) у больного раком
Крайне редко при аденокарциноме легкого, молочной железы или кишки либо при карциноме мочевого пузыря возникает лануго, то есть тонкие пушковые волосы на лице, туловище или конечностях.
Этот синдром может быть связан с acanthosis nigricans и с ихтиозом. Рост волос не всегда ослабляется после лечения первичной опухоли.

Эритродермия у больного раком
Распространенная красная макулопапулезная сыпь может являться осложнением ракового заболевания, почти всегда лимфомы. Состояние больного иногда прогрессирует до эксфоли-ативного дерматита. При его лечении основным является контроль самой лимфомы. По мере того как сыпь ослабевает, она становится слегка чешуйчатой и приобретает цвет отрубей. При рецидивах лимфомы может происходить дополнительное высыпание.
Sweet's syndrome — это лихорадочное состояние с эритемой лица и тела, связанное с лейкемией и лимфомой.
Васкулит у больного раком
В основе многих разновидностей васкулита (множественный артериит, лейкоцитокластический васкулит) может лежать рак.
Среди опухолей самую тесную связь с данным синдромом имеет лейкемия волосковых клеток, причем повреждения кожи могут опережать клинические проявления злокачественности.
Гангренозная пиодермия у больного раком
Гангренозная пиодермия является нечастым осложнением раковых заболеваний, может встречаться и с другими болезнями, такими как неспецифический язвенный колит. Повреждения сначала имеют вид красных узелков, затем они быстро увеличиваются, разрываются в центре, формируя некротические болезненные инфицированные язвы с закрученным эритематозным краем. Такое состояние подвергается лечению стероидами, однако обычно требуются очень высокие дозы данных препаратов.
Чаще других опухолей в связи с гангренозной пиодермией встречается лимфома или миелоп-ролиферативный синдром. Повреждения кожи могут проходить при успешном лечении самой опухоли.
Буллезная сыпь у больного раком
В очень редких случаях в связи с раком, как правило лимфомой, описывается типичный буллезный пемфигоид и герпетиформный дерматит.
Ихтиоз у больного раком
При болезни Ходжкина, других лимфомах и иногда при раке легкого возникает утолщение и шелушение кожи, обычно на лице и теле. Такие изменения кожи проявляются после клинических признаков самого заболевания. При гистологическом исследовании может обнаруживаться атрофия эпидермиса или гиперкератоз.
Кератодермия ладоней (Tylosis palmaris) — это наследственный гиперкератоз ладоней, связанный с раком пищевода.
Алопеция (облысение) у больного раком
Очаговая алопеция иногда сопровождает лимфому (как правило, болезнь Ходжкина). Может возникать фолликулярный муциноз кожи. Такие нарушения могут быть самоограничивающимися.
Генерализованный зуд у больного раком
В некоторых случаях у больных отмечается общий зуд без какой-либо сыпи. Рак является не частой причиной такого явления, но важной; к тому же зуд может предшествовать клиническому проявлению опухоли, иногда на несколько лет.
Среди наиболее часто встречающихся опухолей в этой связи — болезнь Ходжкина, при которой зуд может стать нетерпимым. Зуд, как правило, усиливается в ночное время, в случае полицитемии обостряется после горячей ванны. Другие первичные опухоли, вызывающие зуд, — это раки легкого, толстой кишки, молочной железы, желудка и простаты. Облегчение состояния больного часто, и обязательно в случае болезни Ходжкина, наступает при эффективном лечении рака.
Acanthosis nigricans
Наследственные заболевания (связанные с раком и с незлокачественными кожными поражениями)
- Синдром Гарднера: эпидермоидные кисты и дермоиды, с множественными полипами ободочной кишки, что ведет к карциноме
- Нейрофиброматоз: нейрофибромы, пятна cafe-au-lait и другие повреждения кожи, с саркоматозными изменениями, медуллярная карцинома щитовидной железы и феохромоцитома
- Tylosis Palmaris: гиперкератоз ладоней и подошв с раком пищевода
- Синдром Пейтца-Егерса: щечная, ротовая пигментация и пигментация пальцев с множественными полипами тонкой кишки, ведущими в редких случаях к раку кишки, опухолям яичника
- Атаксия-телеангиэктазия: телеангиэктазия на шее, лице, внутри локтевого сгиба и под коленями, с атаксией мозжечка, недостаточностью IgA и увеличенной частотой лимфом и лейкемий
- Синдром Чедиака-Хигаси: нарушения цвета кожи и волос, рецидивирующие инфекции, высокая частота лейкемий и лимфом
- Синдром Вискотта-Олдрича: экзема, пурпура, пиодермия, тромбоцитопения, сниженный IgM, лейкемия и лимфома
- Туберозный склероз: сальная аденома щек, слабоумие и эпилепсия, гамартома и астроцитома
- Синдром Блума: фоточувствительная светлая сыпь, эритема лица, карликовый рост, лейкемия, плоскоклеточная карцинома кожи
- Прогерия взрослых (синдром Вернера): утолщенная плотная кожа, кальцификация мягких тканей, замедление роста; саркомы мягких тканей
- Анемия Фанкони: гиперпигментация в виде пятен, нарушения скелета, анемия, приводящая к острой миеломоноцитарной лейкемии
Все указанные дерматологические синдромы описаны в отдельных статьях на сайте - пользуйтесь формой поиска на главной странице.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Меланома уже много лет не теряет свои позиции в рейтинге наиболее злокачественных новообразований. В международной классификации болезней МКБ-10 заболевание имеет код С43. Патология разделяется в зависимости от локализации образования:
- С43.0 — губа;
- С43.1 — веко;
- С43.2 — ухо и наружный слуховой проход;
- С43.3 — неуточненные части лица;
- С43.4 — волосистая часть головы и шеи;
- С43.5 — туловище;
- С43.6 — верхние конечности;
- С43.7 — нижние конечности;
- С43.8 — образование, вышедшее за пределы указанных областей;
- С43.9 — неуточненное расположение.
Опухоль характеризуется агрессивным и быстрым ростом. Не диагностировав меланому на ранних стадиях, можно допустить развитие метастазов и усугубить течение заболевания. В последнее время обнаружение рака кожи любой степени тяжести наблюдается у жителей самых разных стран. Статистика регистрирует прирост случаев впервые выявленной меланомы.
Причины развития рака кожи до конца не изучены. Врачи-онкологи выделяют предрасполагающие факторы, которые запускают механизмы опухолевого роста. Диагностика меланомы затруднена в связи с неточностью клинической картины заболевания на ранних стадиях. Поэтому наблюдается поздняя обращаемость за медицинской помощью. Определение опухоли на начальных этапах развития повышает шансы благоприятного исхода лечения.
Риски возникновения
Одно из ключевых значений в развитии рака кожи играют предрасполагающие факторы. Среди них выделяют:
- длительное пребывание на солнце и частые солнечные ожоги;
- наследственная предрасположенность. Если в роду встречались случаи опухолевых образований на коже, это повышает риск их развития у последующих поколений;
- светлая кожа с большим количеством родинок и веснушек, рыжий цвет волос. Такая дерма характеризуется небольшим содержанием меланина в клетках;
- пожилой возраст. Считается, что с возрастом повышается шанс развития опухолевого образования кожи. Несмотря на это, онкологи отмечают рост выявления патологии среди лиц молодого возраста;
- профессиональные вредности. Некоторые профессии связаны с постоянным контактом с канцерогенными веществами. Длительное взаимодействие токсинов с кожей повышает риск развития опухоли.
Наличие хотя бы одного из перечисленных факторов риска требует регулярного посещения врача для выполнения профилактических осмотров.
Причины
Достоверно причины возникновения этого вида рака неизвестны. Исследование меланомы усложняется также тем, что она, как правило, протекает бессимптомно, особенно на ранних стадиях. Она привлекает внимание после изменения цвета родинки на более темный окрас или по причине разрастания опухоли. Малигнизация родинок и родимых пятен происходит ввиду следующих факторов:
- чрезмерное облучение ультрафиолетом - солнечные ожоги, походы в солярии - все это негативно влияет не только на общее состояние кожи, но еще и повышает риски озлокачествления родинок;
- врожденные невусы;
- наследственная предрасположенность (случаи заболевания меланомой в семье);
- заболевания щитовидной железы;
- заболевания эндокринной системы;
- травмирование кожи, родимых пятен и родинок;
- повышенная чувствительность к ультрафиолету;
- рак кожи (даже в ремиссии);
- возрастной фактор;
- 1 и 2 фенотип кожи – люди со светлой кожей, светлыми или рыжими волосами, голубым или серым цветом глаз и веснушками наиболее подвержены возникновению меланомы вследствие генетической предрасположенности.
Важно понимать, что, имея минимум 3 фактора риска, приведенных выше, следует регулярно проходить обследования у дерматолога, проверяя все новообразовавшиеся родинки и веснушки. Своевременное удаление злокачественных новообразований увеличивает шансы на стойкую длительную ремиссию и избавляет пациента от вторичных осложнений.
Мнение эксперта

Автор:
Милана Ханларовна Мустафаева
Заведующий онкологическим отделением, врач-онколог, химиотерапевт
Клинически доказано, что меланома является наиболее агрессивным видом злокачественных новообразований. В структуре смертности на долю рака кожи приходится 40 % случаев. Каждый год определяется прирост дебюта заболевания. Несвоевременное обращение за медицинской помощью приводит к развитию тяжелых форм болезни. В результате диагностика осуществляется на 3–4 стадии, когда лечение малоэффективно.
В Юсуповской больнице со стороны онкологов уделяется особое внимание диагностике и лечению меланомы кожи. При появлении подозрительных очагов на коже необходимо обратиться к врачу. Это позволит диагностировать рак на начальных стадиях, когда прогноз для выздоровления считается благоприятным.
В Юсуповской больнице врачи проводят полный курс обследования, которое необходимо для выяснения стадии развития рака кожи и всех сопутствующих критериев. Для этого назначается КТ с возможным использованием контрастного вещества, дерматоскопия, биопсия. В лаборатории определяются онкологические маркеры в анализе крови. После постановки диагноза онкологи разрабатывают индивидуальный план лечения. Препараты подбираются согласно последним европейским рекомендациям по лечению опухолевых образований кожи.
Первые симптомы и признаки
Среди основных клинических признаков рака кожи выделяют:
- болевой синдром. Степень его выраженности зависит от стадии развития меланомы. Это могут быть покалывание, жжение, зуд. Симптом обусловлен быстрым делением клеток внутри опухоли;
- алопеция в зоне роста опухоли. По мере роста меланомы происходит поражение волосяного фолликула. В результате волосы выпадают;
- изменение цвета и контуров родинки. После травматизации возможно потемнение или осветление невуса. Окрас зависит от степени поражения меланоцитов;
- быстрый рост новообразования. Для меланомы характерен быстрый рост. Это связано с высокой агрессивностью опухоли;
- изменение кожных покровов в области ракового образования. Данный симптом характерен для поздних стадий развития меланомы. Кожа деформируется в связи с поражением здоровых клеток;
- гиперемия контуров опухоли. Симптом обусловлен воспалительным процессом. Появление данного признака свидетельствует об иммунном ответе на происходящие изменения;
- поражение соседних органов. Меланома рано дает метастазы. В зависимости от их локализации появляются те или иные симптомы. Чаще всего поражаются печень, кости, головной мозг, легкие и органы желудочно-кишечного тракта;
- лимфаденопатия. По мере роста опухолевого процесса происходит поражение близлежащих лимфатических узлов;
- отсутствие аппетита. В результате происходит резкая потеря веса. По мере распространения опухолевого процесса развивается кахексия;
- интоксикационный синдром. Характеризуется слабостью, резким упадком сил, колебанием температуры тела, головной болью и головокружением.
Различия между меланомой и родинкой
Существует ряд характерных признаков меланомы, которые свойственны злокачественной опухоли. При перерождении родинка изменяет свою форму, утрачивает симметричность. Чтобы это проверить может ли быть меланома доброкачественной, проводят условную линию посередине невуса. Доброкачественные опухоли полностью симметричны.
Отличие родинки от меланомы в том, что здоровые невусы имеют чёткие ровные края. Это обусловлено локальным расположением меланоцитов. Если начинается процесс трансформации родинки в меланому, меланоциты начинают распространяться в соседние ткани. Это приводит к своеобразному «размыванию» контура.
В норме невус равномерно окрашен пигментом. Родимые пятна могут содержать участки разных оттенков одного цвета, но это, скорее, исключение, а не правило. Обычно из-за равномерного распределения меланоцитов в ткани новообразования невусы окрашены равномерно по всей площади. При перерождении клетки начинают распределяться неравномерно. Это приводит к появлению участков с разной окраской.
Обычные родинки не увеличиваются в размере. Незначительный рост может отмечаться в период полового созревания и в возрасте от 20 до 30 лет. Если родинка начинает быстро расти, это является тревожным симптомом, который может появиться при её перерождении в меланому. При наличии родинки диаметром больше 6 мм следует немедленно пройти обследование у дерматолога.
Диагностика
Среди основных методов исследования меланомы кожи выделяют:
- Сбор анамнеза заболевания и жизни. Врач выясняет время появления патологического образования и сопровождающих симптомов. Определяются предположительные причины и предрасполагающие факторы. Уточняется наличие или отсутствие наследственной предрасположенности к опухолевым заболеваниям.
- Осмотр кожи. Врач проводит объективный осмотр новообразования. Специалисты выделяют так называемую азбуку меланомы. Она разработана специально, чтобы охарактеризовать патологические образования:
- A (asymmetry) — асимметричность формы родинки;
- B (border irregularity) — неровные границы невуса;
- C (color) — изменение пигментации родинки;
- D (diameter) — увеличение невуса в диаметре;
- E (evolving) — совокупность вышеперечисленных изменений.
Дерматоскопия. Проводится при помощи дерматоскопа. Благодаря ему удается увеличить размер патологического образования в несколько раз. Это позволяет подробно рассмотреть структуру опухоли.
Биопсия. Наиболее достоверный способ подтверждения рака кожи. Отобранный в ходе диагностики материал отправляется на гистологическое исследование. Опасность манипуляции заключается в том, что дополнительное повреждение меланомы может спровоцировать ускорение роста опухолевого процесса. Поэтому важно обращаться к опытным врачам.
Лечение
Лечение меланомы требует комплексного подхода. Для этого назначаются следующие мероприятия:
1. Хирургическая операция.
Является основным методом лечения меланомы кожи. Операция становится единственным способом терапии рака, если он диагностирован на 1–2 стадии развития. Для того чтобы снизить риск рецидива меланомы, в ходе операции удаляется опухоль вместе со здоровыми клетками.
Назначается для уничтожения быстро растущих раковых клеток. В связи с агрессивностью опухоли, ранним появлением метастазов до сих пор не разработаны единые схемы химиотерапии меланомы. Врачи подбирают препараты и их дозировки индивидуально в зависимости от стадии развития рака. При выявлении меланомы на поздних стадиях химиотерапия носит паллиативный характер.
3. Лучевая терапия.
Высокие дозы излучения способствуют разрушению раковых клеток. Таким образом удается улучшить прогноз для дальнейшего лечения и выздоровления. Лучевая терапия может назначаться в комбинации с операцией и химиотерапией. При неоперабельной меланоме лучевая терапия носит паллиативный характер.
Препараты, усиливающие защитные функции организма, необходимы для включения противоопухолевого иммунного ответа. В результате иммунная система начинает бороться с раковыми клетками самостоятельно. К препаратам, используемым в ходе иммунотерапии, относятся:
- интерферон-альфа;
- интерлейкин-2;
- реаферон;
- ипилимумаб.
Благодаря иммунотерапии удается снизить риск развития рецидива заболевания.
5. Диетическое питание.
Диета, назначаемая в составе комплексного лечения меланомы, требует исключения следующих продуктов:
- консервов;
- пряностей;
- продуктов копчения;
- острых и жирных блюд.
В ежедневном меню должно содержаться достаточное количество свежих овощей, фруктов, зелени, злаков, нежирных сортов мяса и рыбы, птицы, молочных продуктов. Благодаря подобному рациону в организм поступают витамины, минералы, микро- и макроэлементы. Они необходимы в период лечения и восстановления.
Стадии и прогноз
Определение стадии опухолевого процесса необходимо для назначения соответствующего лечения. В зависимости от того, на каком этапе произошла диагностика рака кожи, определяется дальнейший прогноз. Чем позже выявлена опухоль, тем он неблагоприятнее. В соответствии с размерами образования, его локализацией, степенью прорастания в окружающие ткани и метастазирования выделяют следующие стадии меланомы:
- первая. Характеризуется неглубоким проникновением в толщу кожи. На данной стадии толщина меланомы не превышает 1 мм. Патологический процесс не распространяется на близлежащие лимфатические узлы. Опухоль не кровоточит, не образует язв;
- вторая. Сопровождается более быстрым распространением опухолевого процесса. Рак прорастает в кожу на глубину до 2 мм. Изменения характеризуются соответствующей клинической картиной. Опухолевое образование покрывается язвами, кровоточит и шелушится. На второй стадии меланомы регионарные лимфатические узлы не поражаются;
- третья. Опухолевый процесс распространяется на близлежащие лимфатические узлы. Это ухудшает прогноз для дальнейшей терапии и выживаемости. На данной стадии требуется проведение комплексного лечения, включающего оперативное вмешательство и химиотерапию;
- четвертая. Последняя и наиболее тяжелая стадия меланомы. Характеризуется наличием множественных очагов метастазов. Они распространяются с током крови и лимфы. Меланома на данной стадии развития имеет неблагоприятный прогноз в плане выздоровления. Лечение бывает неэффективно. В некоторых случаях назначается только паллиативная терапия.
Рецидив и тактика лечения
Риск рецидива зависит от степени прорастания опухоли, наличия метастазов. Чаще всего повторная меланома локализуется рядом с предыдущим очагом. Для того чтобы снизить риск развития рецидива опухолевого образования, врачи рекомендуют следовать следующим профилактическим мерам:
- ограничить время нахождения под ультрафиолетовыми лучами;
- проводить регулярный самоосмотр родинок;
- использовать защитную одежду при контакте с токсическими веществами;
- проходить профилактический осмотр у дерматолога.
При возникновении подозрений на наличие опухолевых образований кожи рекомендуем обращаться к врачам Юсуповской больницы. Специалисты клиники используют современную аппаратуру для диагностики заболеваний. Терапия проводится согласно последним мировым онкологическим рекомендациям. Записаться на прием можно по телефону.
В Сети огромное количество материала о раке кожи. К сожалению, информация, которая представлена не в виде научных статей и не на сайтах дерматоонкологов, не выдерживает никакой критики.
В этой статье я отвечу на многие животрепещущие вопросы: «как распознать у себя рак кожи?», «опасен ли рак кожи?», «какие варианты лечения рака кожи существуют?» и другие.
Виды рака кожи
Существует 3 вида часто встречающихся злокачественных опухолей кожи. Они различаются как по частоте заболеваемости (т. е. шансу заболеть), так и по степени опасности для жизни – базалиома, плоскоклеточный рак и меланома.
Меланома – одна из редких и опасных опухолей кожи. Она составляет всего 4 % от общего количества злокачественных образований кожи, но является причиной почти 80 % смертей при этой локализации. О меланоме можно подробно прочитать здесь.

Записывайтесь на вебинар "Канцерогены в косметике: правда, ложь и. маркетинг"
Базальноклеточный рак кожи
Базалиома – самый частый, но вместе с тем и наиболее безопасный вид рака кожи. Смерть от базалиомы возможна только в очень запущенных случаях или при агрессивных формах (базосквамозной) опухоли. Благоприятное течение базалиомы обусловлено тем, что она практически никогда не дает метастазов (всего 0,5 % случаев).
Симптомы и признаки
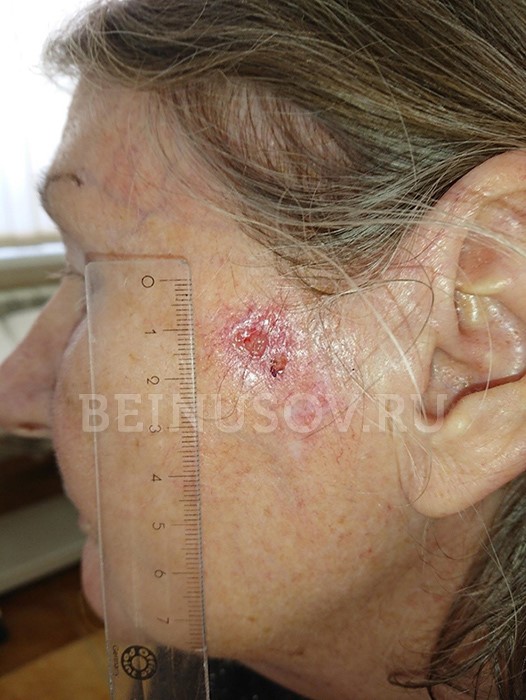
Наиболее часто базалиома возникает на коже носа, чуть реже на лице и значительно реже – на остальных частях тела.
Пик заболеваемости приходится на возраст старше 40 лет. Самой молодой пациентке, которой по гистологии установили диагноз базалиома, было 39 лет.
То, как выглядит базальноклеточный рак кожи, зависит от формы:
- Узловая форма (синоним нодулярная). Опухоль представлена в форме узелка. Отличить ее от других образований кожи можно по увеличенному количеству сосудов на поверхности, восковидному блеску и мелким серо-голубым включениям. Все эти признаки видны на фото.
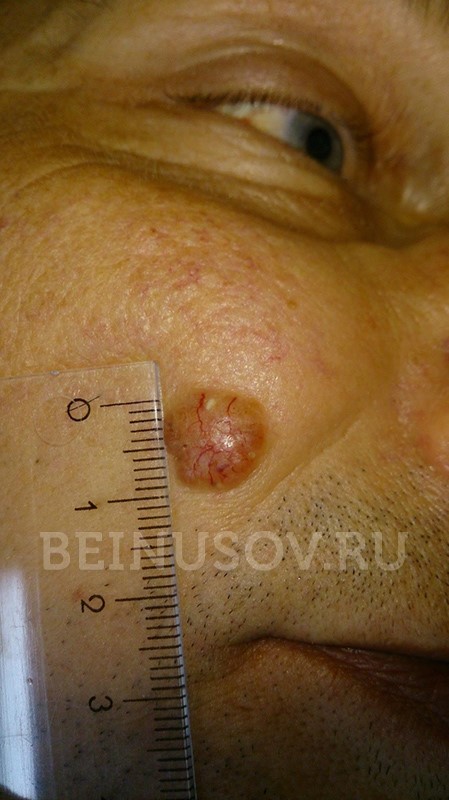
Узловая форма базалиомы
Кроме того, на поверхности узловой базалиомы может быть еще один характерный признак – изъязвление.
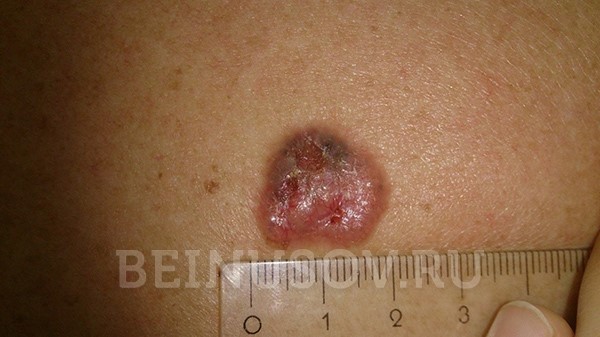
Узловая базалиома с изъязвлением
- Поверхностная форма базалиомы в большинстве случаев представлена в виде участка покраснения на коже. Возможны также элементы шелушения и уже упоминавшийся выше восковидный блеск.
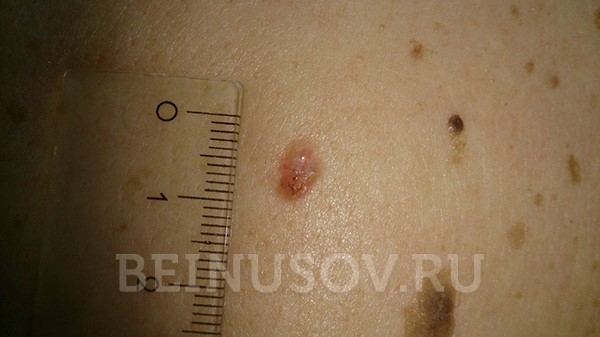
Поверхностная форма базалиомы
- Склеродермоподобная форма базалиомы – очень редкая и часто представляет трудности в диагностике. Она характеризуется более светлым и более твердым в сравнении с окружающей кожей уплотнением.
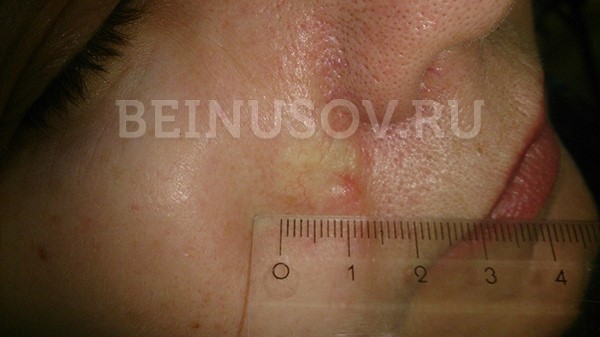
Склеродермоподобная форма базалиомы
- Пигментная форма базалиомы составляет очень малую часть от общего числа этих опухолей. Ее отличает большое количество пигмента. В связи с этим базалиому часто принимают за меланому при осмотре без дерматоскопа.
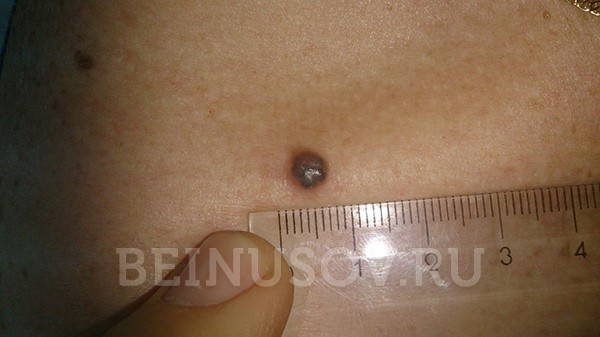
Пигментная форма базалиомы
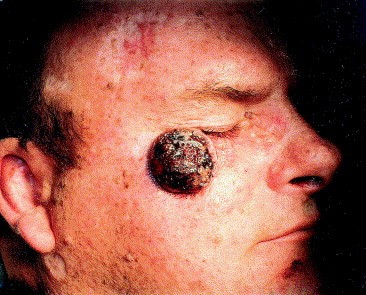
- Язвенная форма базалиомы может достигать очень больших размеров и в запущенных случаях практически не поддается лечению.
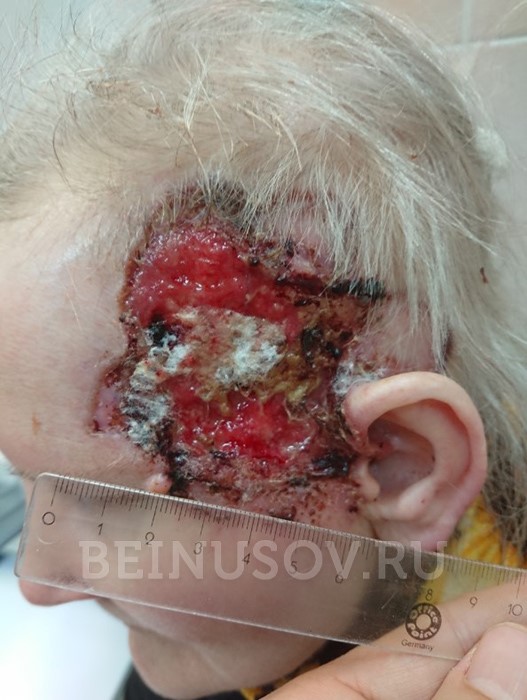
Язвенная форма базалиомы
Фото в начальной стадии
К сожалению, базальноклеточный рак кожи крайне сложно диагностировать на ранних стадиях, т. е. при минимальных размерах. Вот несколько фотографий:
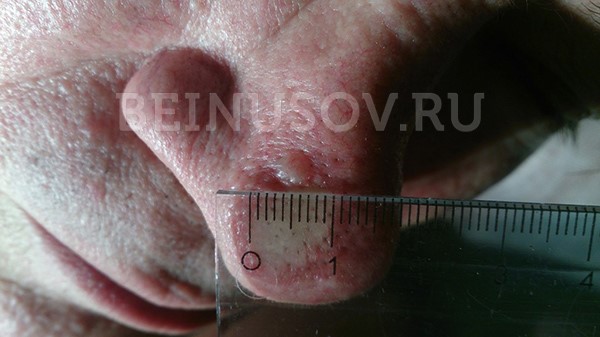
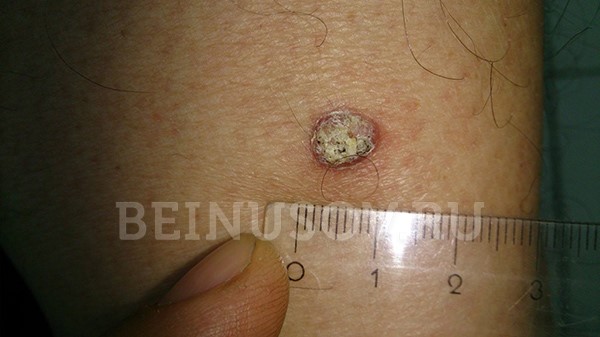
Базалиома кожи носа, узловая форма, размер 5 мм
Базалиома, узловая форма, 3 мм в диаметре
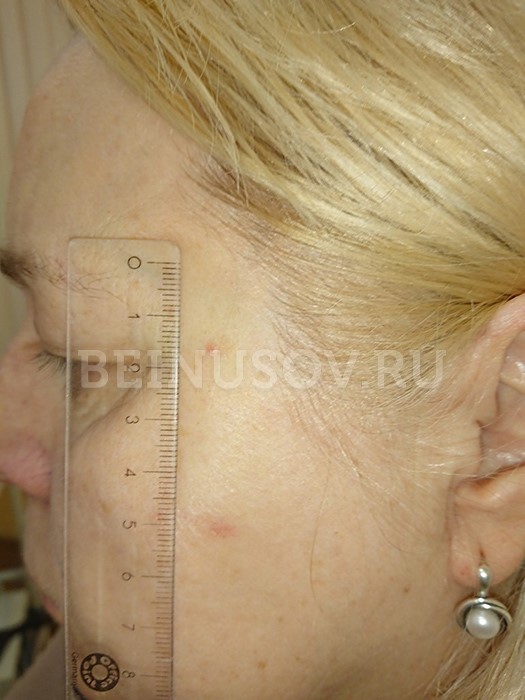
Узловая базалиома височной области, диаметр 2 мм
Диагностика базалиомы на ранних стадиях, при маленьких размерах опухоли, может представлять значительные трудности. Только сочетание комплексного осмотра всей кожи, тщательного выяснения истории существования образования и дерматоскопии поможет в установке диагноза базалиома на ранней стадии.
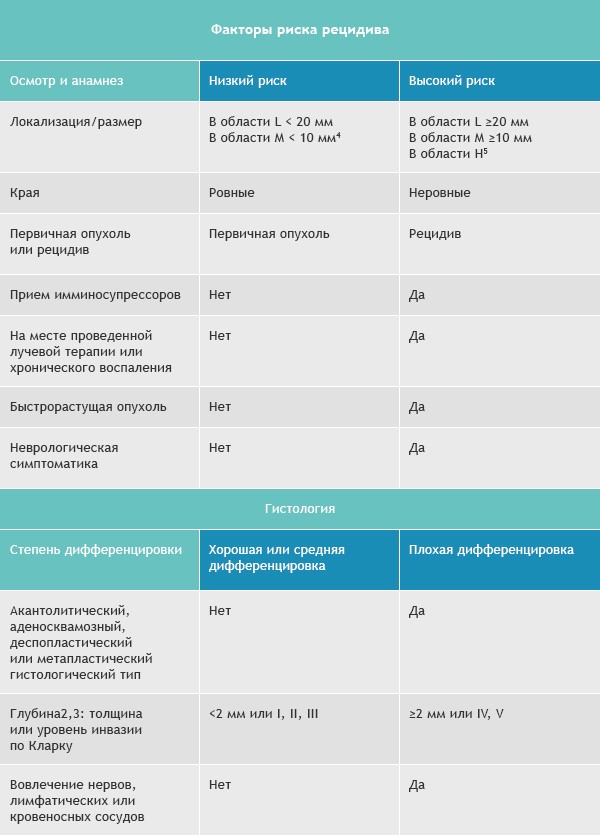
Базалиомы с высоким и низким риском рецидива (NCCN, 2018)
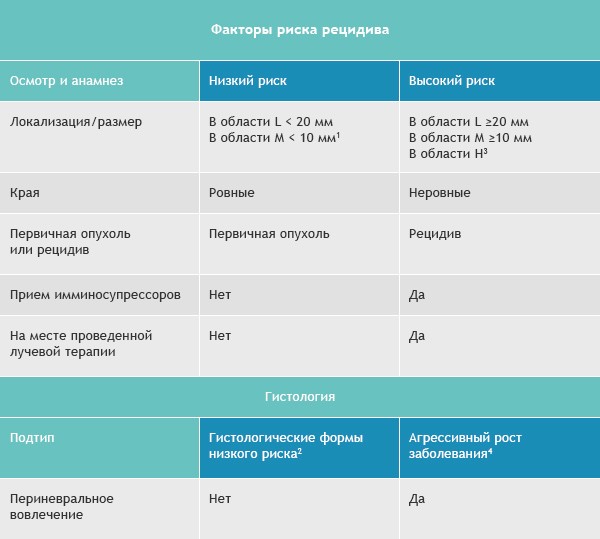
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Локализация вне зависимости от размера может быть признаком высокого риска
- Гистологические формы низкого риска: узловая (нодулярная), поверхностная, кератотическая, пилоидная, с дифференцировкой в сторону придатков кожи, фиброэпителиома Пинкуса
- Область H означает высокий риск вне зависимости от размера
- Морфеаподобный, базосквамозный (метатипический), склерозирующий, смешанный инфильтративный, микронодулярный в любой части опухоли
Для присвоения опухоли статуса «высокий риск рецидива» достаточно только одного из факторов из правого или левого столбца.
Лечение базалиомы
Основной целью лечения базальноклеточного рака является полное удаление опухоли с максимальным сохранением косметических свойств и функций тех частей тела, где развилось это новообразование.
Как правило, наилучший результат обеспечивается хирургическими методами. Однако желание сохранить функциональность и косметические свойства может привести к выбору лучевой терапии в качестве основного метода лечения.
В зависимости от степени риска рецидива (см. выше) подход к лечению базалиомы может различаться.
У пациентов с поверхностной формой базалиомы и низким риском рецидива, когда хирургия или лучевая терапия противопоказаны или неприменимы, могут быть использованы следующие методы лечения:
- 5-фторурациловая мазь;
- мазь «Имиквимод» («Алдара», «Кераворт»);
- фотодинамическая терапия;
- криодеструкция.
Микрографическая хирургия по Mohs может быть рекомендована пациентам с высоким риском рецидива.
Химиотерапия при базалиоме включает препараты-ингибиторы сигнального пути hedgehog – висмодегиб (эриведж) и сонидегиб (одомзо). Эти препараты могут помочь в случае, когда хирургические методы, как и лучевая терапия, неприменимы или противопоказаны.
Что нужно знать о базалиоме?
- В подавляющем большинстве случаев базалиома не представляет угрозы для жизни.
- Если при гистологическом исследовании удаленного образования получен ответ базальноклеточный рак – ничего страшного в этом нет. Важно убедиться, что образование удалено полностью – обязательно проконсультируйтесь с онкологом.
- Если после удаления базалиомы в гистологическом исследовании есть фраза «в крае резекции опухолевые клетки» или что-то похожее – необходимо дальнейшее лечение с целью полного удаления опухоли.
- Настоятельно не рекомендую удалять базалиому без гистологического исследования, т. к. даже очень типично выглядящее образование может быть вовсе не тем, чем кажется на первый взгляд.
- Базалиому нужно лечить. Наблюдение – плохой вариант при подобном диагнозе. Лечение запущенных форм (см. фото язвенной формы) крайне трудное и дорогостоящее.
- Если у вас уже удалили базалиому, необходимо регулярно проходить осмотр всей кожи у онколога с целью возможного выявления еще одной такой опухоли.
- Вероятность метастазирования у метатипического (базосквамозного) гистологического типа выше, чем у остальных видов.
Плоскоклеточный рак
Встречается реже, чем базалиома, второй по частоте вид рака кожи и имеет чуть менее благоприятный прогноз. Однако необходимо отметить, что течение заболевания значительно менее злокачественное, чем при меланоме.
Метастазы возникают относительно редко – в среднем в 16 % случаев [1]. У больных плоскоклеточным раком кожи размером менее 2 см 5-летняя выживаемость составляет около 90 %, при больших размерах и прорастании опухоли в подлежащие ткани – менее 50 % [1].
Может возникать на любых участках тела, в том числе на гениталиях и на слизистых, однако наиболее часто – в местах, подверженных попаданию солнечных лучей.
Симптомы и признаки
То, как выглядит плоскоклеточный рак кожи, зависит во многом от клинической формы заболевания.
Ороговевающая форма – возвышение или ровная поверхность, покрытая роговыми чешуйками, которые могут нарастать и отваливаться. При повреждении может кровоточить.
Ороговевающая форма плоскоклеточного рака кожи
Необходимо помнить, что под маской кожного рога может скрываться именно ороговевающая форма плоскоклеточного рака. В связи с этим подобные образования всегда стоит удалять только с гистологическим исследованием:

Кожный рог следует удалять с гистологией – под его маской может скрываться ороговевающая форма плоскоклеточного рака
Неороговевающая эндофитная форма (растущая в направлении окружающих тканей). Чаще всего выглядит как длительно не заживающая рана или язва, которая может со временем углубляться и расширяться.
Неороговевающая эндофитная форма плоскоклеточного рака кожи
Экзофитная неороговевающая форма плоскоклеточного рака кожи выглядит как узел, возвышающийся над уровнем кожи. Поверхность узла может быть эрозирована или мокнуть.
Экзофитная неороговевающая форма плоскоклеточного рака кожи
Фото в начальной стадии
Под начальной стадией плоскоклеточного рака понимается состояние, когда злокачественный процесс ограничен эпидермисом – самым верхним слоем кожи. Обозначается в диагнозе как in situ или внутриэпидермальный плоскоклеточный рак. Это заболевание не представляет опасности для жизни, если удалено полностью.
Существует 2 формы этой фазы заболевания:
Болезнь Боуэна
Чаще всего представлена одиночными плоскими бляшками, с четкими границами, асимметричной формой, неровными краями. Размер достигает 7–8 мм. Образование может постепенно увеличиваться, на поверхности часто отмечается шелушение либо образование корочек.
Цвет красный или коричневый, располагается на любых участках тела. [3]
От себя добавлю, что в моей практике гистологически подтвержденная болезнь Боуэна встретилась всего один раз. Выглядела как небольшое (3 х 4 х 3 мм) телесного цвета уплотнение с гладкой поверхностью на коже ствола полового члена у мужчины 43 лет.

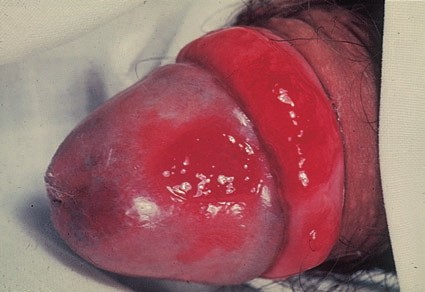
Эритроплазия Кейра
Вторая форма рака кожи начальной стадии, которая развивается наиболее часто на коже крайней плоти полового члена или головке. Значительно реже заболевание поражает женские наружные половые органы.
Наиболее частый внешний вид эритроплазии Кейра – ярко-красное пятно с четкими границами, влажной блестящей поверхностью [3].
Лечение плоскоклеточного рака кожи (NCCN, 2018)
Как и в случае с базалиомой, для плоскоклеточной карциномы выделяют группы высокого и низкого рисков рецидивирования и метастазирования.
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Ободок гиперемии должен быть учитываться при измерении размера.
- Эксцизионная биопсия более предпочтительна, чем инцизионная.
- Модифицированное измерение толщины по Бреслоу должно исключать паракератоз и «корочку», должно проводиться от основания язвы, если таковая имеется.
- Локализация независимо от размеров может быть признаком высокого риска.
- Область H подразумевает высокий риск вне зависимости от размера.
Основные принципы и методы лечения при плоскоклеточном раке – такие же, как и при базалиоме.
Основная цель – сохранить функциональность и косметические качества. Наиболее эффективным принято считать хирургический метод – удаление опухоли с захватом 4–6 мм здоровых тканей при низком риске рецидивирования и метастазирования. Для опухолей с высоким риском рекомендована микрографическая хирургия по Mohs либо иссечение в более широких границах, чем при низком риске.
Лучевая терапия применима в случаях, когда другие методы не могут быть использованы. При химиотерапии плоскоклеточного рака могут применяться препараты платины (цисплатин, карбоплатин), а также ингибиторы EGFR (цетуксимаб).
Как не заболеть раком кожи? Чего избегать?
Солнечный свет. Наиболее доказанной причиной появления обоих видов рака кожи, впрочем, как и меланомы, является воздействие солнечного света. Если вы любите бывать в жарких странах, у вас светлые волосы и кожа или ваша работа связана с длительным пребыванием на солнце – стоит серьезно озаботиться защитой от ультрафиолета.
Предраковые заболевания кожи – следующий фактор, который может предшествовать развитию плоскоклеточной формы: актинические (солнечные) кератоз и хейлит, лейкоплакия, папилломавирусная инфекция слизистых оболочек и гениталий. Этот вид опухоли может развиться также на фоне рубцовых изменений после ожогов или лучевой терапии.
Контакт с канцерогенами
Различные химические вещества могут приводить к развитию рака кожи: мышьяк и нефтепродукты.
Ослабленная иммунная система. Люди, принимающие иммуносупрессоры после трансплантации органов, или носители ВИЧ-инфекции имеют повышенный риск развития рака кожи плоскоклеточного типа.
Резюме
Рак кожи в подавляющем большинстве случаев – не смертельное заболевание. На ранних стадиях он лечится вполне успешно, в арсенале врачей много разных методов. В случае агрессивных форм или длительного течения без лечения рак кожи может представлять опасность для жизни.
Цитостатики при лечении опухоли. Мази для лечения опухоли кожи.
В настоящее время наиболее распространенными химиотерапевтическими средствами, применяемыми для лечения эпителиальных новообразований кожи, являются противоопухолевые антибиотики блеомицин и отечественный цитостатический препарат проспидин. Блеомицин дает выраженный терапевтический эффект при запущенных формах эпителиальных новообразований кожи, но при этом он оказывает выраженное токсическое действие на организм больного. Блеомицин назначается по 15-30 мг внутривенно 2-3 раза в неделю до общей курсовой дозы 150-300 мг. Проспидин — цитостатический препарат с высокой эпидермотропной противоопухолевой активностью значительно лучше переносится больными и применяется, главным образом, при множественных базали-омах (внутримышечно или внутривенно ка-пельно по 100-200 мг ежедневно или через день до курсовой дозы 2-4 г). В целом общая химиотерапия целесообразна при множественных и далеко зашедших злокачественных опухолях кожи, когда традиционные методы терапии неэффективны.
Цитостатическая терапия проводится индивидуально, с учетом особенностей опухолевого процесса, общего состояния организма, эффективности предыдущих курсов лечения и т.к. Лечение одним химиопрепаратом называют монохимиотерапией, несколькими — полихимиотерапией. В некоторых случаях лучшие результаты можно получить при применении химиотерапии в составе комбинированной (сочетание двух видов противоопухолевой терапии) или комплексной (сочетание трех ее видов) терапии. Так, например, при язвенных базалиомах проспидинотерапия применяется в комбинации с поверхностной криодеструкцией, проводящейся, как правило, двукратно с самопроизвольным оттаиванием и экспозицией от 30 до 120 с, а при метатипическом раке — с курсом близкофокусной рентгенотерапии очага (суммарная доза 30 Гр).
В раде случаев цитостатические препараты (блеомицин, циклофосфамид, метотрексат), применяются в виде внутрикожных или подкожных инъекций в очаг поражения или в пограничную с ним здоровую кожу. Внутриочаговые инъекции цитостатиков показаны при поверхностной, кистозной и язвенной формах базалиомы, плоскоклеточном раке кожи, кератоакантоме с выраженной инфильтрацией и признаками трансформации в шюскоклеточный рак, а также при рецидивах эпителиальных опухолей кожи. В частности, 3-недельный курс внутриочаговых инъекций 5-фторурацила привел к излечению 90% больных с опухолевыми базалиомами небольшого размера, хотя инъекции были чрезвычайно болезненными. Также сообщалось о лечении внутриочаговыми инъекциями винкристина и блеомицина саркомы Капоши. Кроме того, этот метод может использоваться в комбинации с другими традиционными методами лечения.

При лечении эпителиальных опухолей кожи довольно широко используют наружные химиотерапевтические средства. В частности, применение 0,5% колхаминовой (омаиновой) мази при эпителиальных новообразованиях кожи позволяет получить клиническое излечение в 95% случаев, 5% мази с 5-фторурацилом — в 73-84% случаев. Сообщалось также о хорошем терапевтическом эффекте при наружном лечении эпителиальных опухолей кожи 1% блеомициновой мазью, подо-филлином, 50% проспидиновой мазью]. Частота рецидивов при этом методе лечения составляет 10-15%.
Методика применения цитостатических мазей однотипна: на очаг поражения тонким слоем с захватом около 5 мм клинически неизмененной кожи на 24 ч под окклюзионную повязку наносится цитостатическая мазь, вокруг которой создается защитный пояс из индифферентной пасты (цинковой, пасты Лассара). Последующие смазывания осуществляются только после тщательного туалета очага поражения (перекись водорода, удаление некротических масс). При кистозной форме новообразования кожи до применения цитостатических мазей целесообразно провести кюретаж или электрокоагуляцию очага поражения. Мазевое лечение про водится в течение 3-6 недель в зависимости от типа новообразования кожи, локализации и характера инвазии. После окончания наружного лечения для более быстрой эпителизации проводят наружную терапию препаратами типа ируксола, солкосерила, гиоксизона.
Показаниями для применения цитостатических мазей являются поверхностные новообразования кожи с подлежащей хрящевой тканью, при рецидивах заболевания после предшествующей рентгенотерапии. В комплексе с другими методами цитостатические мази применяются при лечении предраковых поражений кожи, поверхностных форм базалиомы, болезни Боуэна.
Недостатки применения цитостатических мазей — длительное заживление образовавшихся язв и развивающаяся в некоторых случаях интоксикация.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Советы при раке
1. Что такое неоплазия?
Неоплазия — патологический процесс, характеризующийся безудержным, бесконтрольным ростом клеток, приобретших новые, не присущие нормальным клеткам свойства. Злокачественные новообразования дают метастазы и для них характерен инфильтрирующий рост.
P.S. Неоплазия (от греч. neos — новый + plasis — образование) — новообразование ткани, опухоль.
2. Какие существуют виды злокачественных опухолей?
Злокачественную опухоль, развившуюся из эпителия, называют раком. Злокачественные опухоли из клеток мезенхимы носят название сарком. Злокачественные новообразования мезенхимальной природы могут быть "твердыми" (солидными), как рак и саркомы или "жидкими", как гемобластозы — опухоли из кроветворной и лимфоидной ткани.
3. Что можно сказать о злокачественных опухолях кожи?
Как правило, базалиома и плоскоклеточный рак кожи могут угрожать жизни только в запущенных случаях. Они встречаются достаточно часто и при правильном лечении редко приводят к смерти больного. Хотя названные раки кожи менее злокачественны, чем прочие карциномы, к ним применяют те же основные принципы лечения.
4. Какой вред наносит рак организму?
Простое замещение нормальной ткани опухолью, в конечном счете, приводит к нарушению функции органа. Если вследствие роста опухоли нарушается ее кровоснабжение и образуются некрозы, то возможно развитие местного воспаления. Часто рост опухоли приводит к сдавлению органов. Например, раковая опухоль может перекрывать желудочно-кишечный тракт, желчные протоки или воздухоносные пути. Иногда раковая опухоль кровоточит. Инвазия в нервы или воспаление могут вызывать боль. Раковые опухоли также могут вырабатывать гуморальные факторы, что проявляется различными симптомами.
5. Все ли виды рака угрожают жизни?
Рак — фатальное заболевание. В настоящее время в Соединенных Штатах более половины больных раком излечиваются. Без лечения больные раком умирают от других причин крайне редко.
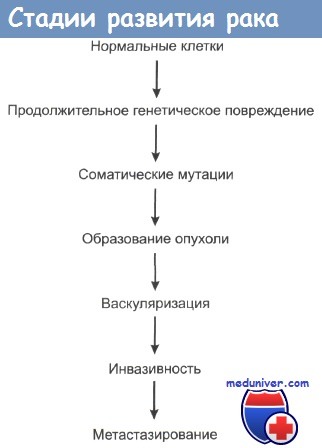
6. Как развивается рак?
Никто не знает почему, но аномальные клетки начинают делиться в условиях, при которых нормальные клетки не делятся. Процесс является многоступенчатым и включает в себя воздействие на дифференцировку, деление и рост клеток. Затем аномальные клетки проникают в окружающие нормальные ткани. Большинство видов рака в конечном итоге также метастазируют в отдаленные участки организма.
7. Какова роль онкогенов в этом процессе?
Гены, отвечающие за трансформацию нормальных клеток в злокачественные, называются онкогенами. Эти гены придают нормальным клеткам функции, ведущие к более агрессивному поведению. Гены-супрессоры ингибируют рост опухоли, и их потеря также может привести к развитию рака.
8. Как распространяется рак?
Больные умирают от рака вследствие инвазивного роста опухоли в нормальные ткани и метастазирования. Бесконтрольно растущие раковые клетки начинают формировать собственные питающие сосуды. Такой ангиогенез предшествует инвазии в нормальные ткани. Затем раковые клетки инфильтрируют окружающую ткань и проникают в кровь и лимфу. Циркулирующие раковые клетки могут задерживаться в лимфатических узлах или отдаленных органах, где образуются отдаленные метастазы, которые также начинают формировать свое кровоснабжение.
9. Всегда ли рак дает метастазы?
Примерно у четверти больных солидными опухолями к моменту установления диагноза определяются метастазы. Среди оставшейся части больных менее чем у половины метастазы разовьются во время лечения. К моменту постановки диагноза диаметр опухоли составляет 1 см и более (часто намного больше), и она содержит миллионы клеток. Удивительно, что к моменту постановки диагноза метастазы есть не у всех больных.
10. Как влияет способность рака к метастазированию на хирургическое лечение рака?
При операциях но поводу доброкачественных новообразований для исправления физиологического или анатомического дефекта удаляют настолько малое количество ткани, насколько возможно. Напротив, при операциях по поводу рака удаляют настолько максимально возможный объем ткани, насколько это позволяет нормально функционировать органам. При операциях по поводу рака стремятся удалить как первичную опухоль, так и лимфатические узлы, к которым от нее оттекает лимфа.
11. Зачем во время операций при раке удаляют лимфатические узлы?
Более 100 лет назад Вильям С. Холстед (William S. Hoisted) обратил внимание на то, что после удаления только самой молочной железы, местный рецидив опухоли в области рубца зависит от наличия метастазов в лимфатических узлах. Холстед решил, что рак молочной железы распространяется упорядоченно (или, возможно, последовательно) из первичной опухоли в регионарные лимфатические узлы и, наконец, в отдаленные органы.
Он популяризировал при раке молочной железы ее удаление единым блоком с подмышечными лимфатическими узлами. Принципиально такой подход был принят для лечения всех солидных опухолей.
12. Что такое сторожевой лимфатический узел?
Сторожевой лимфатический узел — это первый узел в региональном лимфатическом бассейне, в который поступает лимфа от первичной опухоли. Обычно сторожевых узлов бывает более одного, даже при небольшой опухоли. Если в сторожевом лимфатическом узле опухолевых клеток нет, то вероятность их наличия в других узлах мала. Сторожевые лимфатические узлы описаны для опухолей многих локализаций (включая кожу, молочные железы, толстую кишку и щитовидную железу).
Исследование сторожевого узла для определения показаний к полной лимфодиссекции стало стандартом лечения меланомы и является перспективным методом лечения рака молочной железы.
13. Всегда ли метастазирование солидных опухолей идет упорядоченно?
Необязательно. В 70-х годах появилась другая точка зрения па поведение рака молочной железы. Бернард Фишер (Bernard Fisher) утверждал, что рак является распространенным уже с самого начала. Он говорил, что "рак молочной железы — системное заболевание. и вряд ли изменения в местном и регионарном лечении могут существенно повлиять на выживаемость".

14. Как точки зрения на две модели “поведения” рака влияют на лечение?
Хирурги, которые согласны с тем, что опухоли распространяются упорядоченно, стараются выполнять вместе с удалением первичной опухоли агрессивную лимфодиссекцию, считая, что лимфаденэктомия излечит некоторых больных с поражением лимфатических узлов без отдаленных метастазов, и что таким образом можно предотвратить смертность от местного рецидива.
Хирурги, которые придерживаются альтернативной точки зрения, согласно которой метастазы в лимфатические узлы представляют собой лишь проявление системного заболевания, обычно относятся к лимфодиссекции менее агрессивно, поскольку (в их глазах) удаление лимфатических узлов, содержащих опухоль, не излечит больных, у которых, вероятно, уже есть метастазы.
15. Знаем ли мы, какая из этих моделей "поведения" рака правильна?
Вероятно, обе не вполне верпы. Ряд солидных опухолей (например, плоскоклеточный рак головы и шеи или рак толстой кишки) часто не дают отдаленные метастазы, даже если они уже метастазировали в лимфатические узлы. Похоже, что распространение этих опухолей упорядоченно. Другие солидные опухоли часто дают метастазы, даже несмотря на очень маленькие размеры и для них вовлечение лимфатических узлов — верный признак отдаленных метастазов.
При саркомах метастазирование в лимфатические узлы наблюдают редко, однако могут быть метастазы в легкие; таких больных иногда можно излечить с помощью операции.
16. Какие еще существуют способы лечения солидных опухолей?
Вместо оперативного удаления первичной опухоли и регионарных лимфоузлов для лечения можно использовать облучение всей области поражения. Некоторые виды рака особенно чувствительны к облучению. Лучевая терапия может сопровождаться тяжелыми осложнениями, которые нельзя игнорировать. Радиация, убивая раковые клетки, повреждает окружающие нормальные ткани и тем самым ухудшает качество жизни больного. Применение облучения в качестве монотерапии при раке ограничено способностью окружающих тканей переносить радиацию.
17. Что такое адъювантная терапия?
"Адъювантный" означает "вспомогательный". Доказана эффективность адъювантной терапии в лечении рака молочной железы, толстой и прямой кишок, опухолей яичников и яичек. Адъювантную лучевую терапию можно назначить после операции, чтобы снизить риск рецидива опухоли в области операции. Ее часто применяют для лечения рака прямой кишки, молочной железы, головы и шеи, а также сарком.
18. Какие существуют способы лечения рака помимо хирургического, лучевой терапии и цитотоксической химиотерапии?
Последние десятилетия для замедления роста некоторых опухолей используют гормональную терапию. Теоретически перспективным способом могла бы быть мобилизация иммунной системы на борьбу с раком, например, с помощью вакцинации, активации Т-клеток или стимуляции иммунного ответа. Новые типы противораковых препаратов включают средства, нарушающие ангиогенез в опухоли; моноклональные антитела против рецепторов к факторам роста; вещества, изменяющие межклеточные сигнальные пути, и средства, восстанавливающие контроль за клеточным циклом.
19. Борется ли с раком сам организм?
Конечно. Некоторые ученые считают, что иммунная система регулярно удаляет ранние формы рака, а развитие клинической формы рака возможно лишь при нарушении иммунного надзора. У людей с иммуносупрессией чаще развиваются некоторые виды рака. Описаны случаи регрессии первичной меланомы. Десятилетиями онкологи пытались разрешить загадку "спонтанных ремиссий" меланомы и почечно-клеточного рака. И в самом деле, ранее считалось, что эти разновидности опухолей хорошо отвечают на иммунотерапию и лечение интерлейкином-2.

а - Две кинетические модели опухолевого роста.
Кривая А представляет собой экспоненциальный рост,
кривая Б — прогрессивное замедление роста по мере увеличения размеров опухоли, получившее название гомпертциана роста.
б - Продолжительность жизни опухоли. Опухоль клинически выявляется после 33 удвоений своего объема.
Лечение приводит к уменьшению опухолевой массы, но после 4,5 лет опухоль вновь клинически детектируется.
20. Что такое инфильтрирующие опухоль лимфоциты (tumor-infiltrating lymphocyte)?
Это лимфоидные клетки, которые инфильтрируют солидные опухоли; при этом происходит сенсибилизация к аутологичным опухолевым антигенам. Инфильтрирующие опухоль лимфоциты гораздо более чувствительны к раковым клеткам, чем циркулирующие лимфоциты.
21. Что такое паллиативное лечение?
"Паллиативное" означает "приносящее облегчение, но не излечивающее".
22. Приведите примеры паллиативных процедур.
Для остановки кровотечения или в связи с обструкцией выполняют резекцию первичной опухоли даже при наличии отдаленных метастазов; при нерезектабельном раке формируют обходные кишечные или желчные анастомозы. Выполняют трахеотомии больным с обструкцией верхних дыхательных путей и формируют стомы для энтерального питания больных, которые не могут есть. Часто качество жизни улучшается после удаления изолированных метастазов в головной мозг. При гормонпродуцирующих опухолях оперативное уменьшение массы новообразования часто облегчает состояние больных.
23. Что такое циторедуктивная операция?
Циторедуктивная операция направлена на уменьшение количества опухолевых клеток (снижение массы опухоли). Простое уменьшение массы опухоли редко позволяет повысить выживаемость. Циторедуктивная операция приносит пользу, если она выполнена в сочетании с нехирургическим методом, к которому данная опухоль высокочувствительна — например, с облучением при глиобластоме.
24. Имеет ли удаление лимфатических узлов при раке молочной железы лечебное значение или оно нужно только для уточнения показаний к химиотерапии?
Те, кто считает, что удаление подмышечных лимфатических узлов не песет терапевтической ценности и нужно лишь для уточнения состояния опухоли, обычно ссылаются на исследование NSBAP В-04. В это рандомизированное мультицентровое исследование было включено 1665 больных, которым выполняли (1) радикальную мастэктомию; (2) тотальную мастэктомию с облучением или (3) мастэктомию с удалением подмышечных лимфоузлов, если на них распространялась опухоль.
Статистически достоверного различия в выживаемости в ранние и поздние сроки при удалении подмышечных лимфатических узлов не выявлено. Однако помимо всего прочего исследование было недостаточно большим, чтобы быть убедительным. Чтобы с 90% вероятностью обнаружить 7% различие в выживаемости между группами, каждая из групп исследования NSABP должна была включать 2000 больных (а не 550). Таким образом, существенное преимущество в выживаемости, связанное с удалением подмышечных лимфатических узлов, не могло быть обнаружено.
На самом деле последующие рандомизированные исследования эффективности различных методов лечения рака молочной железы показали, что удаление подмышечных лимфатических узлов приводит к увеличению выживаемости.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

