Какие бывают кожные заболевания влагалища
Обновлено: 24.04.2024
Зуд и другие признаки дискомфорта в области половых органов могут беспокоить девушек и женщин любого возраста. Чаще всего покраснение вульвы и дискомфорт сочетаются с возникновением повреждений на слизистой и появлением ранок от расчесываний, что нередко становится причиной ухудшения ситуации и приводит к инфицированию тканей патогенными болезнетворными микроорганизмами. Как результат – на слизистой появляются язвочки, женщину беспокоят выраженные симптомы, которые мешают вести привычный образ жизни, препятствуют нормальному сну и создают неловкие ситуации днем.
Как показывает практика, неприятный симптом может быть связан с иной локализацией патологического процесса – например, заболевание может охватывать наружные половые органы, но женщина при этом будет жаловаться именно на дискомфорт в области влагалища. В большинстве случаев симптом сопровождается зудом в области промежности и патологическими выделениями. Избавиться от дискомфорта поможет своевременное лечение.
Согласно данным медицинской статистики, с зудом в области половых органов сталкивается примерно 30% женщин в разные периоды жизни. Этот симптом дает о себе знать при многих заболеваниях как репродуктивной, так и других систем, включая гормональную, сердечно-сосудистую, желудочно-кишечный тракт.
Синдром раздраженного кишечника, запоры, геморрой, камни в мочевом пузыре, остроконечные кондиломы слизистой влагалища и вульвы, заболевания шейки матки, различные виды недержания мочи, генитальные свищи, паразитарные заболевания (чесотка, педикулез, гельминтоз), доброкачественные и злокачественные опухолевые процессы шейки матки и вульвы – все эти и многие другие заболевания и состояния могут привести к зуду в промежности. Даже наличие смещенной внутриматочной спирали может стать причиной неприятных ощущений, при этом женщина будет теряться в догадках и не понимать, что могло вызвать у нее дискомфорт.

Провокаторами зуда могут стать сильные психоэмоциональные переживания, стрессы, серьезные эмоциональные перегрузки и депрессия. Во многих случаях женщине требуется помощь не только врача-гинеколога, но также и врачей других направлений, которые поставят правильный диагноз и назначат лечение с учетом основного заболевания.
Характер зуда в области половых органов
По характеру почесывания в области женских половых органов могут быть постоянными, периодическими и возникающими только при определенных условиях – например, после горячей ванны, пляжа, полового акта. Обращаться к специалисту необходимо даже в случае периодического и на первый взгляд незначительного зуда, ведь подобный симптом может свидетельствовать о проблемах со здоровьем и необходимости проведения терапии. Если начало чесаться «там» – не медлите, обращайтесь к врачу.
Зуд во влагалище и жжение после мочеиспускания
Чаще всего появление этого симптома после посещения туалета может указывать на наличие цистита – воспаления слизистой оболочки мочевого пузыря. Это заболевание проявляется частыми позывами к мочеиспусканию, что является раздражающим фактором и создает ощущение, что воспалительный процесс сосредоточен в области половых органов.
К дискомфорту в области половых органов также приводит и уретрит – воспаление стенок мочеиспускательного канала, который поражается различного рода бактериями и вирусами.
Практически любое заболевание выделительной системы, которое вызывает сухость слизистой оболочки, приводит к микротравмам и сопровождается появлением выделений, может стать причиной жалоб женщины на дискомфорт. Моча, попадая в область микротравм, вызывает раздражение, в результате чего появляется дискомфорт.
Покраснение влагалища при сахарном диабете

Сахарный диабет приводит к изменению функционирования всего организма. При этом заболевании наблюдается поражение мелких сосудов, снижаются местные иммунные силы, изменяется кислотно-щелочной баланс, кожа и слизистые становятся сухими, шелушатся, на них легко появляются микротрещины, которые инфицируются патогенной флорой и грибками, что приводит к воспалительным заболеваниям. И конечно же, женщину может беспокоить дискомфорт в области гениталий, который проявляется зудом и болевыми ощущениями.
Неприятные симптомы при аллергии
Аллергическая реакция может проявиться при воздействии на организм множественных раздражителей – например, лекарственных препаратов и определенных продуктов питания. Чрезмерное увлечение средствами для интимной гигиены – всевозможными ароматизированными гелями, пенками, ежедневными прокладками – также могут привести к аллергии и к зуду в области гениталий.
Ношение синтетического, излишне тесного нижнего белья, а также регулярное бритье интимной области с последующим отрастанием волосяного покрова тоже могут стать причиной зуда.
Зуд и жжение во влагалище после полового акта
У женщин нередко появляются неприятные симптомы при аллергии на лубриканты и латекс, из которого изготавливаются презервативы. Различные спермициды также могут вызвать раздражение, зуд в области гениталий. При аллергической реакции на семенную жидкость партнера неприятные симптомы появляются после незащищенного полового акта и сопровождаются покраснением и отечностью влагалища и наружных половых органов.
Иногда причина аллергии на сперму партнера кроется в его пищевых предпочтениях или в лекарствах, которые он принимает. Поэтому при дискомфорте после полового акта во многих случаях необходимо совместное лечение пары и обращение к гинекологу и урологу.
Дискомфорт при неправильной гигиене
Вредна как недостаточная, так и избыточная гигиена, когда женщина нарушает естественную флору половых органов. Не все знают, что для интимной зоны не подходит обычное мыло, потому что оно меняет среду в пользу щелочной. Это дополнительно может привести к появлению дискомфорта и зуда. Кожа тела и слизистая гениталий отличаются разным pH, поэтому для того, чтобы нигде не чесалось, им нужен разный уход.
Проблемы при приеме антибиотиков

Антибактериальные препараты достаточно часто применяются при лечении различных бактериальных инфекций. Как правило, назначенный врачом курс лечения этими препаратами бывает достаточно длительным. И это не считая случаев, когда женщины занимаются самолечением и сами себе назначают антибиотики, например, при ОРВИ и гриппе. Они не знают, что против вирусов антибактериальные препараты бессильны, а могут только навредить. i
К сожалению, в результате приема антибиотиков страдает полезная микрофлора организма женщины, из-за чего появляются проблемы с желудочно-кишечным трактом и другими внутренними органами. Может развиться бактериальный вагиноз – дисбактериоз влагалища, при котором количество полезных бактерий резко снижается, а условно-патогенная флора при этом растет и дает о себе знать зудом в области гениталий.
Дисбактериоз также часто приводит к снижению местных защитных сил слизистой оболочки, что только усугубляет процесс и приводит к вторичному инфицированию.
Дискомфорт при кандидозе (молочнице)
Урогенитальный кандидоз вызывают дрожжеподобные грибки рода Candida, которые при отсутствии каких-либо нарушений в организме в норме присутствуют в составе микрофлоры половых органов. Кандидоз развивается при интенсивном размножении грибков, что приводит к нарушению естественного баланса среды половых органов. Развитию кандидоза нередко приводит общее снижение иммунитета.
Грибковое заболевание проявляется отеками, гиперемией (покраснением), обильными творожистыми выделениями из половых путей (поэтому в народе это заболевание называют молочницей), болезненностью во время полового акта и ощущением раздражения, зуда в области вульвы.
Вопреки распространенному мнению, мужчины тоже страдают кандидозом, который у них проявляется в виде такого заболевания, как баланит – воспалительное заболевание полового члена.
Дискомфорт во влагалище при беременности
Дискомфорт в области половых органов у беременной женщины вызывают те же причины, что и у женщин, который на данный момент не ждут ребенка. Но все же у будущей мамы на одну причину появления дискомфорта в области половых органов больше – это резкие изменения гормонального фона в организме. Гормональный дисбаланс приводит к ослаблению иммунной системы, что в свою очередь способствует размножению болезнетворных бактерий в области половых органов и появлению неприятного симптома.
К лечению и избавлению от вагинального дискомфорта во время беременности необходимо относиться наиболее внимательно и применять только те препараты, в инструкции которых указано, что они разрешены к употреблению будущим мамам.
Зуд и жжение во влагалище при климаксе
С наступлением менопаузы гормональный фон женщины также претерпевает колоссальные изменения, которые затрагивают все органы и системы, включая репродуктивные органы. Дефицит эстрогенов в женском организме, а также инволютивные изменения кровообращения, сокращение секреторной активности половых желез и выработки коллагеновых волокон, которые ответственны за быструю регенерацию тканей, – все это приводит к дискомфорту в области половых органов. Женщину беспокоят сухость слизистой, неприятные ощущения во время полового акта, нередко – микротравмы и появление ранок.
При обнаружении первых признаков атрофических изменений стоит обратиться к гинекологу для назначения адекватного лечения, которое устранит неприятные симптомы и позволит жить половой жизнью без неприятных последствий.
Дискомфорт в области половых органов при заболеваниях, передающихся половым путем (ЗППП)

Половые инфекции являются одной из самых часто встречающихся причин, которые приводят к неприятным симптомам в области влагалища. Практически все инфекционные заболевания, которые передаются половым путем, приводят к появлению дискомфорта в области половых органов. ii
Зудом в области половых органов чаще всего проявляются следующие урогенитальные инфекции:
- хламидиоз;
- трихомониаз;
- микоплазмоз;
- уреаплазмоз;
- сифилис;
- гонорея.
Все эти заболевания отличаются неспецифическими симптомами, один из которых и есть почесывания в интимной области. iii Чтобы партнеры не чесались, необходимо своевременно обращаться к врачу и приступать к лечению при появлении первых подозрительных признаков.
Лечение зуда во влагалище
Программа лечения составляется врачом в зависимости от причин, которые привели к появлению неприятных симптомов. Если от симптома невозможно избавиться путем отказа от ароматизированного геля для интимной гигиены и ношения синтетического белья, то женщине может потребоваться медикаментозное лечение. При наличии дисбактериоза необходимо соблюдение диеты и прием пробиотиков и пребиотиков, кандидоз требует приема противогрибковых препаратов, при возрастных изменениях понадобятся гормональные препараты, а если причиной дискомфорта выступают ЗППП, то лечиться придется обоим партнерам.
Применение лекарственных препаратов местного действия усложняет биопленка –сообщество микроорганизмов, расположенных на какой-либо поверхности, в данном случае на живых тканях. iv Это одна из основных стратегий выживания бактерий в организмах инфицируемых – сплотиться и «пытаться» выжить путем прикрепления друг к другу. v Эта особенность во многих случаях препятствует применению вагинальных свечей, таблеток и других местных препаратов при ЗППП.
В случае инфицирования вирусными заболеваниями курс лечения может включать прием препаратов системного действия. Один из таких препаратов – ВИФЕРОН. Это противовирусный и иммуномодулирующий препарат с опосредованным антибактериальным действием, который обладает рядом уникальных фармакологических свойств. В составе препарата содержится интерферон альфа-2b, который помогает блокировать размножение вирусов, а также корректировать показатели собственного иммунитета организма.

ВИФЕРОН Свечи (суппозитории) подавляет активность вирусов и повышает эффективность собственного иммунного ответа организма на патогенные микроорганизмы, что позволяет применять его при инфекционно-воспалительных заболеваниях урогенитального тракта (хламидиоз, цитомегаловирусная инфекция, уреаплазмоз, трихомониаз, гарднереллез, папилломавирусная инфекция, бактериальный вагиноз, рецидивирующий влагалищный кандидоз, микоплазмоз) в составе комплексной терапии.
ВИФЕРОН хорошо сочетается с антибиотиками, гормональными препаратами и препаратами, применяемыми для лечения вышеуказанных заболеваний. Он позволяет снижать дозы антибиотиков, а также сокращать курс их приема.

Врач — гинеколог-эндокринолог, акушер, репродуктолог. Ведущий консультирующий врач в Университетской клинике в Санкт-Петербурге. Стаж 20+ лет. Принимает во всех филиалах Университетской клиники. Стоимость приема 1700 руб.
- Запись опубликована: 11.04.2020
- Reading time: 3 минут чтения
Проблема инфекции влагалища возникает у многих женщин, особенно в детородном периоде. Появление симптомов заболевания всегда является фактором для развития тревожного состояния. Однако, часть женщин ещё больше боится обращаться к врачу для проведения соответствующей диагностики и ищет подсказки у подруг, в интернет-ресурсах, литературе и т.д. Но результат такой «помощи» всегда плачевный – осложнения и хронические воспаления.
Узнайте, чем опасны инфекции влагалища, как их лечить и предотвратить.
Инфекции влагалища – что это?
Инфекции влагалища – это группа заболеваний, связанных с течением инфекционного воспаления во влагалище.
Источник инфекции влагалища – практически любой тип микроорганизмов – бактерии, грибы и простейшие одноклеточные микроорганизмы. Иногда происходит заражение несколькими возбудителями одновременно.
Развитие инфекции в половых путях приводит:
- к развитию неприятных симптомов – жжение, зуд, нехарактерные выделения из влагалища;
- к ухудшению качества жизни – отсутствие полового влечения, болезненные половые отношения;
- к появлению осложнений, при отсутствии или неправильном лечении инфекции влагалища.
Инфекции влагалища очень часто имеют повторяющийся характер. Сопровождающие их симптомы можно облегчить при помощи правильной интимной гигиены, однако лечение причины инфекции влагалища всегда требует врачебной консультации и проведения диагностики.
Общие симптомы инфекции влагалища
К общим симптомам инфекции влагалища относятся:
- зуд;
- жжение;
- раздражение;
- выделения из влагалища;
- неприятные ощущения во время полового акта;
- неприятный запах из половых органов.
Симптомы бактериальных протозойных и грибковых инфекций влагалища
Грибковые, бактериальные или смешанные инфекции приводят к появлению неприятных симптомов, таких как зуд, жжение или выделения. Нужно подчеркнуть, что это общие симптомы для всех половых инфекций, поэтому самостоятельно определить заболевания невозможно. Правильная диагностика требует консультации гинеколога, который выполнит необходимые анализы и назначит эффективное лечение.
- Бактериальная инфекция влагалища . В случае бактериальной инфекции влагалища наиболее частые симптомы – выделения из влагалища с очень характерным рыбным запахом, бело-серого цвета. Могут сопровождаться зудом.
- Грибковая инфекция влагалища . Схожие, но не идентичные симптомы развиваются при грибковых инфекциях влагалища (кандидозы). Они значительно чаще сопровождается сильным жжением и зудом влагалища и наружных половых органов. При кандидозе выделения из влагалища становятся молочно-белого цвета и имеют плотную творожистую консистенцию, напоминающую мягкий сыр или творог.
- Протозойная инфекция влагалища . Протозойные инфекции влагалища, вызванные простейшими микроорганизмами (трихомониаз или микоплазмоз), могут демонстрировать очень широкий спектр недомоганий, от незначительных до очень серьезных. У женщины, например, появляются: желтовато-зеленые, пенистые выделения из влагалища со зловонным запахом, кровянистые выделения из влагалища и кровотечения, особенно после полового акта, воспаление бартолиновой железы (бартолинит).
Диагностика инфекции влагалища
Из-за очень похожей клинической картины всех инфекций влагалища, женщина не в состоянии самостоятельно правильно определить тип возбудителя инфекции. Поэтому некоторые пациентки начинают лечиться чем придется. Болезнь за это время запускается, поражает соседние органы, возникают осложнения и хронические состояния.
Важно понимать, что симптомы, схожие с инфекционными, такие как кровотечения после полового акта, выделения из влагалища и даже зуд могут развиваться также при некоторых онкологических заболеваниях, в том числе при раке шейки матки. И если женщина не обращает внимания на первые сигналы заболевания, это может иметь очень серьезные последствия для здоровья.
Диагностика типа инфекции влагалища требует детального физического обследования женщины на гинекологическом кресле, проведения бактериологического, микроскопического анализа выделений из влагалища, цитологического исследования, а также исследования крови и мочи. Только расширенная диагностика, позволяет выявить источник инфекции влагалища, а от этого зависит подбор лекарственных препаратов врачом.
Обязательно при любых симптомах половых инфекций к гинекологу должны пойти женщины, планирующие, находящиеся или подозревающие у себя беременность. Инфекции половых органов значительно повышают риск появления изменений у плода, часто необратимых.
Диагностика и лечение при необходимости обязательно должна проводиться у партнера женщины.
Лечение инфекции влагалища
Лечение причины инфекции влагалища должно проводиться врачом-гинекологом. Иногда требуется консультация дерматолога-венеролога и врача общей практики.
Терапевтическая тактика зависит от правильного выявления возбудителя инфекции влагалища, на основании этого гинеколог подбирает подходящие лекарства.
- При кандидозах влагалища применяются противогрибковые препараты. Например, препарат Гепон действует при любых штаммах молочницы и не требует определения чувствительности. Он воздействует на источник инфекции, повышает функциональную активность нейтрофилов и CD8+Т клеток, которые защищают организм от бактерий, вирусов и грибов. Препарат снижает частоту рецидивов молочницы. Согласно исследованиям, безрецидивный период может длиться до 1,5 лет. Гепон не только борется с кандидой, но и корректируют клинические симптомы заболевания. Уже через пару дней после приема у более 83% пациенток проходят болезненные ощущения, краснота, зуд и жжение. Это происходит благодаря тому, что Гепон ограничивает выработку провоспалительных цитокинов.
- При бактериальных – противомикробные, в зависимости от возбудителя – антибиотики, противопротозойные препараты местного (суппозитории, вагинальные таблетки, кремы, капсулы) и системного (таблетки, инъекции) действия.
Гинеколог в обязательном порядке включает в схему лечения инфекции влагалища гинекологические пробиотики для восстановления физиологической бактериальной флоры влагалища и достижения нужного уровня pH влагалища. Это делается после того, как возбудитель уничтожен.

Инфекции влагалища
Осложнения инфекции влагалища
Прогноз излечения при большинстве инфекций влагалища, как правило, хороший. Но для этого важно, чтобы лечение заболевания началось как можно раньше и под контролем опытного гинеколога. При этом нужно понимать, что упорно рецидивирующие инфекции влагалища требуют расширения диагностики и возможной смены медикаментозных препаратов.
Отсутствие лечения инфекции в некоторых случаях может привести к очень серьезным осложнениям, в том числе:
- эрозии шейки матки;
- воспалению органов малого таза;
- воспалению бартолиновых желез;
- воспалению маточных труб;
- бесплодию;
- осложнениям в ходе беременности.
Как предотвратить развитие инфекции влагалища
Самостоятельно определить возбудителя инфекции влагалища невозможно, поставить правильный диагноз и назначить лечение может только гинеколог. А вот предупредить развитие инфекции можно, соблюдая ряд простейших правил. Обратите внимание на следующие моменты:
- Нижнее белье . Рекомендуется ношение нижнего белья из натурального материала, преимущественно хлопчатобумажного. Нужно избегать тканей, в производстве которых используются в основном искусственные волокна.
- Диета . Очень важно соблюдать правильный режим питания, используя в ежедневном рационе продукты с низким содержанием декстринов и других легко усваиваемых углеводов, сахаров и дрожжей.
- Средства для подмывания. Хорошие результаты для профилактики инфекции влагалища приносит использование препаратов для интимной гигиены с нейтральным рH. Нормальная кислотность обеспечивает развитие и поддержание благоприятной бактериальной флоры.
- Гигиенические средства. Женщине с хроническими инфекциями влагалища следует отказаться от тампонов в пользу прокладок. Гигиенические прокладки необходимо часто менять, чтобы свести к минимуму риск развития бактерий на их поверхности.
- Половые контакты . Важна профилактика инфекции влагалища во время интимных отношений. Минимум проблем гарантирует сожительство с одним постоянным партнером или использование презервативов. Презервативы снижают риск развития инфекций влагалища из группы ИППП (хламидиоз, трихомониаз, кандидоз и т. д.).
- Спринцевание и мытье. Не рекомендуется осуществлять спринцевания влагалища для поддержания чистоты или избавления от возможных бактерий, поскольку эта процедура нарушает естественную бактериальную флору. Нежелательно также частое и длительное купание в ванне, лучше чаще принимать душ.
Благоприятная среда обитания возбудителей инфекции – общественные раздевалки, бассейны, спа и сауны. Конечно, посещать их можно, однако, следует соблюдать особую осторожность и правила гигиены. Например, можно сидеть только на своем полотенце, для вытирания нужно использовать второе. Также обязательно всегда вытирать насухо наружные половые органы.

Кожа – это защитный барьер, не допускающий проникновение в организм патогенных бактерий и вирусов. В области половых органов эпидермис особенно чувствителен, поэтому именно здесь часто возникают высыпания и покраснения. Инфекционная сыпь опасна для жизни и полового здоровья женщины. Поэтому при первых признаках поражения кожи и слизистых оболочек в паху следует как можно скорее обратиться к врачу.
Специалисты медицинского центра «Диана» помогут выявить причину и назначить эффективное лечение высыпаний в области половых органов.
Причины высыпаний в интимной зоне
У женщин сыпь разного характера чаще всего появляется на лобке, половых органах, в промежности. Это могут быть язвы, пятна, прыщи и другие, визуально заметные поражения кожи. Эти проявления могут быть связаны с частым бритьем, легкой аллергией, плохой гигиеной. Однако довольно часто высыпания в интимной зоне требуют медицинской помощи, поскольку становятся ответной реакцией на проникновение инфекции.
Появление неприятной сыпи в интимной зоне связывают с такими факторами:
- Заражение инфекцией . Характер сыпи зависит от типа инфекции, которая активно размножается в организме. Заражение инфекцией, передающейся половым путем, обычно сопровождается дополнительными симптомами. Это могут быть гнойные выделения, зуд в паху, нарушения менструального цикла.
- Ослабление иммунитета . Этот фактор дает возможность условно-патогенной флоре активно размножаться. Серьезно ослабляют иммунную систему хронические болезни, лечение антибиотиками, химиотерапия, вынашивание ребенка, переохлаждение.
- Ожог химическими средствами . Агрессивные вещества разрушают верхние слои эпидермиса. На это организм отвечает появлением мелких болезненных прыщей.
- Синтетическое белье . Иногда становится причиной генитальной аллергии. Некачественная ткань не дает коже «дышать», что приводит к размножению болезнетворной флоры;
- Игнорирование правил гигиены . Это создает благоприятные условия для проникновения вирусов и бактерий в организм. Особенно важно тщательно соблюдать интимную гигиену в период месячных.
Виды сыпи у женщин
Высыпания на коже проявляются по-разному. Выделяют такие виды сыпи, которые поражают кожный покров в интимной зоне:
- Прыщ – небольшой бугорок или узелок, выступающий над общим слоем кожи. Образование часто наполняет серозная жидкость;
- Гнойник – крупный прыщ с водянистой текстурой. Образование наполнено гнойной жидкостью;
- Эритема – ярко-красные пятна с четкими границами. Сильно выделяются на фоне здоровой кожи;
- Волдырь – образование, наполненное жидкостью. Возникает при механических травмах, ожогах;
- Язва – незаживающая рана, которая чаще всего образуется на слизистых оболочках; – мелкие образования сосочкового типа на ножке. Локализуются на слизистой оболочке половых органов.
- Узел – плотное образование в глубоких слоях эпидермиса. Проявляется в виде бугорка, который выступает над здоровыми тканями;
- Бляшка – множественные образования в виде мелких пятен. Они возвышаются над здоровой кожей.
Сыпь в области паха у женщин может одновременно проявляться несколькими видами поражений кожи. Каждый из типов высыпаний – сигнал о развивающейся патологии, плохой гигиене, небезопасной половой жизни или других интимных проблемах.
Сыпь при сифилитической инфекции у женщин
Сифилис – инфекционное заболевание, передающееся половым путем. Это опасная и тяжела болезнь, которая поражает половые органы, печень, нервную систему. Без адекватной медицинской помощи человек становится инвалидом или умирает.
Половая инфекция проявляется через 1-2 месяца после заражения. Первый ее признак – образование плотного, твердого шанкра на половых губах или слизистой оболочке влагалища. Это главный симптом начала воспалительного процесса. Через 4-6 недель твердое образование исчезает. Появляется мнимое ощущение выздоровления.
На самом деле в это время инфекция уже распространяется по организму. Об это свидетельствует мелкая розовая сыпь в паховой области у женщин, которая появляется через 5-10 дней. Высыпания также поражают слизистые оболочки рта и глаз. При сифилисе в интимной зоне также появляются небольшие плотные кондиломы. Располагаются они преимущественно на половых губах и в области ануса.
Сыпь при сифилисе у женщин не зудит и не болит. Инфекция сопровождается патологическими выделениями из влагалища. Бели содержат примеси гноя, становятся более густыми, имеют неприятный запах. Беловатые папулы, язвочки и гнойные выделения – характерные признаки второй стадии сифилиса.
На третьей стадии характерная сыпь распространяется по всему телу. Иногда высыпания проходят, но уже через пару недель сифилитическая сыпь у женщин снова покрывают все тело.
Сыпь при ВИЧ у женщин
ВИЧ – вирус, разрушающий кровяные тельца, что приводит к атрофии иммунной системы. Сыпь при ВИЧ-инфекции у женщин становится ранним признаком заражения. Папулы и везикулы появляются по всему телу, в том числе на половых органах. Характер высыпаний всегда разный, поскольку она может иметь грибковую, бактериальную, папилломавирусную природу. Основной признак – появление патологических элементов на коже, которые отличаются по цвету, структуре, плотности от здоровых тканей.
Как проявляется сыпь при ВИЧ у женщин? На начальном этапе наблюдают крупные и малые эритемы или папулезные, уплотненные участки в интимной зоне. Эритематозная сыпь на половых органах у женщин быстро распространяется с зоны промежности на другие участки тела. Высыпания не шелушатся, не болят и не зудят. Такой тип сыпи характерен для активного развития общих инфекционных болезней (грипп, корь, краснуха). Кожные патологии на начальной стадии иммунодефицита сопровождаются кандидозом и повышением температуры.
С развитием болезни высыпания приобретают другой характер. Ослаблена кровеносная система, поэтому на месте капилляров появляются точечные кровоизлияния. В острой стадии болезни сыпь в паховой области у женщин проявляется в виде везикул и папул. Часто они сливаются, образуя крупные очаги поражения, мокнущие раны. Такие высыпания характерны для половых инфекций (генитальный герпес, гонорея). Иногда сыпь на половых губах у женщин проявляется в виде фолликулитов, которые внешне напоминают подростковые угри.
При иммунодефиците могут появляться другие типы высыпаний (себорейный дерматит, разноцветный лишай). Характер сыпи всегда зависит от типа возбудителя болезни.
Сыпь между ног у женщин: половые инфекции
Половые заболевания часто становятся причиной появления тревожного симптома – высыпаний в интимной зоне. Прыщиками, везикулами, гнойниками, эритемами сопровождается прогрессирование таких половых инфекций:
-
. Этот вирус присутствует в организме 99% женщин. Когда иммунитет ослаблен герпес 2 типа активно поражает кожу и слизистые оболочки половых органов. Пах женщины покрывается мелкими беловатыми пузырьками, наполненными жидкостью. На 2-3 день болезни прыщики лопаются, а на их месте образуются мокнущие язвы. Сыпь при генитальном герпесе может беспокоить месяцами. Терапия помогает достичь ремиссии, но вылечить заболевание невозможно. . Поражает внутренние и внешние мочеполовые пути. При инфицировании гонореей у женщин появляются мелкие язвочки на слизистых оболочках. Зачастую первые язвы образуются на малых половых губах. Язвенная сыпь сопровождается гнойными выделениями из влагалища, зудом и жжением в промежности. Иногда у женщины поднимается температура. Сыпь при гонорее красного цвета, болит при контакте с одеждой; . Это бактериальное поражение слизистой оболочки вульвы. Болезнь сопровождается язвенными высыпаниями на слизистых оболочках паха. Мелкие язвы покрывают половые губы, вульву, иногда распространяются на анальное отверстие. Дополнительные симптомы – зуд, жжение, отечность наружных половых органов, водянистые выделения из влагалища. . Это вирусное заболевание кожи. Проявляется после заражения вирусом оспы. На лобковой части у женщин при этом образуются мелкие узелки, уплотнения, которые располагаются единично или группами. Кожа гениталий принимает розовый цвет. Уплотнения и узелки практически не чувствуются на ощупь. При надавливании на высыпания появляется белая жидкость. Сыпь не болит и не чешется. При этой болезни высыпания поражают лобок, половые органы, внутреннюю поверхность бедер, анус.
Сыпь при гормональном сбое у женщин
Нарушение гормонального фона опасно для здоровья женщины. От неправильной выработки гормонов страдает репродуктивная функция, обмен веществ, волосы, ногти, кожа. Активное течение акне, которое плохо поддается терапии – яркий признак гормонального дисбаланса.
Гормональная сыпь у женщины проявляется в виде угрей и прыщей, характерных для подросткового периода. Образованию акне способствует закупоривание сальных желез отмершим эпителием. При этом в случае гормонального сбоя кожное сало вырабатывается более активно. Это провоцирует появление новых прыщей. Закупоренные протоки начинают гноиться. Часто к гнойникам присоединяется вторичная инфекция, что еще больше усложняет лечение.
Гормональные прыщи возникают по всему телу женщины. Но чаще акне наблюдают на лице, спине, затылке. Иногда угревая сыпь появляется в лобковой зоне у женщин. Происходит это из-за закупорки волосяных фолликул лобка. Гормональная сыпь с распространением на интимную зону требует комплексной диагностики. В отличие от подросткового периода гормональное акне у взрослой женщины не проходит самостоятельно. Необходимо заняться лечением.
Сыпь при молочнице у женщин
Кандидоз или молочница – это инфекционно-воспалительное заболевание, вызванное размножением грибков рода Candida. Патология встречается практически у каждой женщины, ведь Кандида входит в состав условно-патогенной флоры половых путей. Снижение иммунитета позволяет микроорганизмам активно размножаться, что приводит к появлению характерных симптомов.
Основной симптом развития молочницы – творожистые выделения белого цвета из влагалища. Затем появляется неприятная красная сыпь на коже и слизистых оболочках половых органов. Высыпания часто зудят, что сильно раздражает и провоцирует к чесанию пораженных участков. Женщина также ощущает жжение, которое усиливается при половом контакте и мочеиспускании. Прыщики на половых органах при молочнице всегда покрыты белым налетом. Это главный признак развития грибковой инфекции.
Желтые выделения у женщин и гнойная сыпь
На половых губах и слизистых оболочках вульвы могут появиться гнойные высыпания. Это признак заражения бактериальной инфекцией. Клиническая картина обычно дополняется выделениями из влагалища желтого цвета. Постепенно прыщи распространяются на лобковую зону, провоцируя фолликулит (гнойники у волосяных луковиц).
Патология лечится легко – антибиотики, местные антисептики, препараты для иммунитета. Однако заболевание опасно распространением инфекции на глубокие слои кожи. На месте поражения жировой клетчатки образуется фурункул. Образование плотное и болезненное. Боль отдает в область живота, прямой кишки.
Часто образование подкожного фурункула заканчивается бартолинитом. Это воспаление половой железы в преддверье влагалища. При бартолините у свода влагалища появляется крупное образование, которое болит и мешает двигаться. Бартолинит лечат хирургическим методом – образование вскрывают, удаляют гной и промывают антисептиком.
Сыпь в паху у женщин: генитальная аллергия
Генитальная аллергическая реакция – это ответ организма на контакт половых органов с раздражителем. Клиническая картина обычно протекает стремительно, доставляя сильный дискомфорт пациентке. Основные аллергены, которые вызывают генитальную реакцию:
- синтетическое нижнее белье;
- мужская сперма;
- презервативы и гормональные контрацептивы;
- длительная терапия гормонами, стероидными препаратами, антибиотиками;
- использование общих предметов гигиены;
- интимная косметика (дезодоранты, гели, лубриканты);
- местные антисептики (вагинальные свечи, таблетки).
Аллергия на половых органах проявляется в виде сыпи. Это мелкие точечные высыпания, которые зудят и болят. Иногда наблюдают образование везикул и мелких волдырей, наполненных жидкостью. Из-за постоянного зуда в паху пациентки часто травмируют кожу. В результате образуются мокнущие раны, которые болят при контакте с одеждой.
Аллергия в интимной зоне сопровождается другими симптомами:
- отек наружных половых органов;
- гиперемия кожных покровов в интимной зоне;
- жжение слизистых оболочек, которое усиливается во время секса, мочеиспускания.
При аллергической паховой сыпи у женщин выделяют такие патологические состояния:
- Синдром Лайелла . Вся интимная зона покрывается водянистыми пузырьками. Со временем прыщики лопаются, приводя к отмиранию и отслоению эпидермиса;
- Контактный вульвовагинит – высыпания поражают слизистые оболочки влагалища и половых губ. Женщину беспокоят мелкие красные точки и постоянный зуд в промежности. Вульвовагинит в большинстве случаев – реакция на гормональные противозачаточные препараты;
- Эритема – красное пятно с четкими границами. Пораженные участки не болят, и не чешутся. Пятна покрывают промежность, зону анального отверстия, лобок.

Заметив у себя любой из перечисленных признаков, следует немедленно записаться к врачу клиники «Диана».
В древности высыпания на половых органах лечили при помощи ритуалов, молитв, жертвоприношений и практик экзорцизма. Скорее всего, подобные методы лечения были малоэффективными, так как «нечистые болезни», т.е. заболевания, передающиеся половым путем, в те времена распространялись с большой скоростью и могли повлиять даже на исход войн. Например, французский король Карл VIII в XV веке был вынужден отказаться от осады Неаполя по причине того, что его солдаты заразились половыми инфекциями и больше не могли воевать. О том, что к сыпи на гениталиях приводят не только типичные ИППП (инфекции, передающиеся половым путем), но и аллергия, герпес, а также другие причины, в те времена также не знали.
Высыпания на половых органах у женщин являются одним из самых частых поводов для обращения к гинекологу. Сыпь приносит психологический дискомфорт и физические неудобства, так как часто она сопровождается зудом и покраснением. Она может быть проявлением разных патологий – как системных, так и кожных.
Кожа и слизистые оболочки – это защитный барьер, который препятствует проникновению в организм бактерий и вирусов. К сожалению, иногда этот барьер ослабевает, и тогда развиваются различные заболевания и состояния, которые приводят к появлению высыпаний на половых органах.
Виды сыпи на половых органах у женщин
Высыпания на коже проявляются по-разному. Чаще всего врачи сталкиваются со следующими видами новообразований, появляющихся в области гениталий у женщин:
- прыщи – небольшие бугорки или узелки, выступающие над кожей. Могут содержать серозную жидкость.
- гнойники или пустулы – полостные элементы, заполненные гноем;
- эритема – ярко-красные пятна либо сыпь с очерченными границами. Провоцируются сильным приливом крови к капиллярным сосудам кожи.
- волдыри – островоспалительные, возвышающиеся над кожей бесполостные элементы. Возникают в результате отека сосочкового слоя дермы.
- кондиломы – небольшие наросты телесного цвета, которые могут появляться в области наружных половых органов и возле анального канала;
- узелки – ограниченные плотные образования округлой или овальной формы, расположенные в глубоких слоях дермы или подкожной жировой клетчатке;
- бляшки – п атологические элементы с четкими краями, которые возвышаются над поверхностью кожи, слизистых или сливаются с ними;
- язвы – глубокие дефекты кожи, которые захватывают эпидермис, дерму и даже подлежащие ткани. Могут развиться в результате распада ряда других видов сыпи.
При появлении любого из этих видов сыпи на половых органах у женщин, даже если это небольшое малозаметное новообразование, необходимо сразу же обратиться к врачу-гинекологу.
Причины высыпаний на половых органах. Генитальные высыпания при заболеваниях, передающихся половым путем
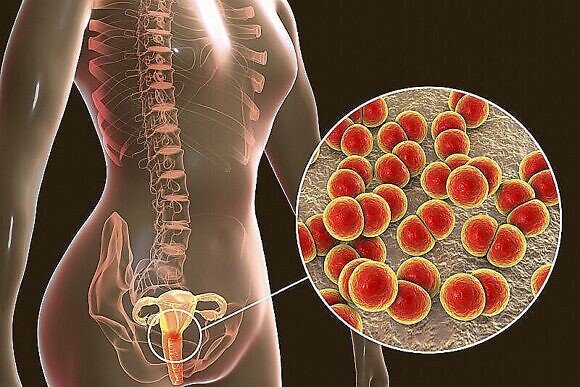
Инфекции, передающиеся половым путем и приводящие к различным высыпаниям на коже и слизистых, сегодня занимают первые места по степени распространенности. Уступают они только ОРВИ.
Все заболевания, которые передаются половым путем, делятся на несколько групп:
- бактериальные инфекции – сифилис, гонорея;
- грибковые поражения – кандидоз, который по одной из версий не является ИППП, но все же возможна его передача во время полового контакта;
- вирусные инфекции – контагиозный моллюск, генитальный герпес.
Также в список заболеваний, передающихся половым путем, входят паразитарные заболевания – лобковые вши и чесотка. Причем не стоит полагать, что вши и чесоточные клещи встречаются только у лиц, ведущих маргинальный образ жизни. По данным дерматологов, генитальный педикулез и чесотка достаточно распространены среди всех слоев населения.
Высыпания на половых органах при сифилисе
Первичная форма заболевания проявляется путем появления на коже твердых шанкров – первичных сифилом в виде одиночных эрозий и язв округлой формы, с ровными краями и со скудным серозным содержимым. Новообразования отличаются синюшно-красным дном и отсутствием воспаления. Сифиломы располагаются на половых губах, промежности, влагалище, шейке матки и не поддаются местной антисептической терапии.
Проявления вторичного сифилиса представлены розеолами, папулами и пустулами. Розеолы – это мелкие пятна розоватого оттенка не выше поверхности кожи и эпителия слизистой оболочки. Они не вызывают жжения, зуда и периодически исчезают. Папулы представлены округлыми узелковыми образованиями, которые отличаются ярко-розовым оттенком. Пустулы покрыты коркой, чешуйками и могут появляться в виде слившихся между собой мокрых бляшек.
Во время развития третичного сифилиса, если больной не получил лечения, происходит серьезное нарушение функционирования внутренних органов и систем, что может привести к инвалидизации и летальному исходу. При этом количество высыпаний и новообразований на коже и слизистых уменьшается, к тому же они содержат малое количество бледных спирохет и по этой причине являются практически не заразными.
Гиперемия и язвы при гонорее
Классические проявления острой формы этого заболевания у женщин дают о себе знать гнойными выделениями из влагалища, частым и болезненным мочеиспусканием, межменструальными кровотечениями, а также гиперемией, т.е. покраснением, отеком и появлением язв слизистых оболочек половых органов.
При подозрении на гонорею, также как и на любое другое гинекологическое заболевание, необходима дифференциальная диагностика, так как симптомы многих заболеваний похожи между собой.
Высыпания на половых органах при вагинальном кандидозе
Кандидоз (другое название заболевания – молочница) относится к наиболее распространенным грибковым заболеваниям слизистой оболочки влагалища, которое развивается при влиянии дрожжеподобных грибов Candida. Патоген приводит к отеку и покраснению слизистой, также вызывает кровотечения и становится причиной образования овальных очагов характерного творожистого налета, которые по мере развития заболевания отделяются от поверхности.
Хроническая форма молочницы отличается появлением сухих эрозий и лихенизации – вторичного морфологического элемента сыпей, который характеризуется резким утолщением тканей. Также возможна экскориация – появление дефектов кожи, возникающих при ее расчесах по причине зуда и жжения.
Высыпания на половых органах при контагиозном моллюске
Контагиозный моллюск относится к паразитарным вирусным заболеваниям, которое проявляется в виде полушаровидных узелков розового цвета с пупковидным вдавлением внутри. Узелки похожи на раковины с жемчугом, отсюда и произошло название болезни.
Локализация высыпаний после половых контактов – промежность, внутренняя поверхность бедер с обеих сторон, низ живота и наружные половые органы. Высыпания носят беспорядочный характер, постоянное трение кожи и слизистых, а также расчесывание увеличивают площадь сыпи. Возможно развитие асептических и гнойных абсцессов кожи. При суперинфекции (смешении различных вирусов) на коже могут остаться рубцы.
Высыпания на половых органах при генитальной аллергии
Аллергические заболевания нередко путают с проявлениями заболеваний, передающихся половым путем. Это неудивительно, ведь симптомы очень похожи. При аллергии так же, как и при ИППП, пациента беспокоит покраснение слизистых, отечность, зуд, жжение и повышенная сухость кожи в области поражения.
Аллергены могут проникнуть в организм как локально – во время непосредственного контакта, так и системно – через органы пищеварения и дыхательные пути.
Различают следующие основные источники веществ, которые могут привести к развитию генитальной аллергии:
- Лекарства. Лекарственная гиперчувствительность, в развитии которой принимают участие механизмы иммунной системы, может привести к возникновению на коже элементов сыпи в виде мелких бледно-розовых или крупных пятен красного цвета.
- Косметика и средства гигиены. Кремы, шампуни, гели для душа, жидкое мыло и популярные сейчас средства для интимной гигиены отличаются сложным химическим составом и содержат массу аллергенов. Регулярное использование этих средств может стать причиной высыпаний в области гениталий.
- Контрацептивы. Презервативы, вагинальные суппозитории, спермицидные средства, гели и лубриканты тесно контактируют с половыми органами и могут привести к развитию нежелательных реакций.
- Сперма. Семенная жидкость содержит чужеродный для организма женщины белок, на который может возникнуть аллергическая реакция. Среди проявлений аллергии на сперму – жжение, зуд, отек и округлые красные пятна на коже и слизистых наружных половых органов.
- Ткань нижнего белья и одежды. Синтетические ткани и жесткое наощупь кружево могут препятствовать естественной вентиляции кожи и полноценному теплообмену. У подобных тканей также наблюдается низкая гигроскопичность – способность впитывать жидкость. Все это может стать причиной развития контактного дерматита.
Основной целью лечения при генитальной аллергии является купирование симптомов и ограничение дальнейших контактов пациента с аллергеном.
Генитальный герпес: современные подходы к решению проблемы

Герпетическая инфекция за последнее время приобрела особую актуальность. Согласно данным статистики, примерно 90% городского населения всех стран мира инфицировано вирусом простого герпеса (ВПГ). i
Одна из наиболее распространенных причин появления высыпаний генитальной или аноректальной локализации – это генитальный герпес. Возбудитель этого заболевания – это разновидность вируса простого герпеса второго типа (ВПГ 2). Не все специалисты и пациенты знают, но рецидивирующее течение этой болезни представляет не только медицинскую, но и психосоциальную проблему. Генитальный герпес является психотравмирующим фактором, ограничивает социальные контакты, приводит к стрессу и даже может стать причиной развития депрессии.
Тяжесть течения и разнообразие симптомов зависят от особенностей местного и общего иммунитета. Рецидивы заболевания наблюдаются не менее, чем у 50-70% пациентов.
Среди наиболее часто встречающихся клинических признаков генитального герпеса:
- повышение температуры тела, слабость, мышечные, суставные и головные боли;
- увеличение лимфатических узлов;
- единичные или множественные везикулы (относительно небольшие мешочки или пузырьки) в области паха;
- зудящие пятна или папулы;
- поверхностные трещинки на слизистой, сопровождающиеся незначительным зудом;
- рецидивирующие трещины слизистой оболочки наружных половых органов.
Сложность лечения герпеса связана как с частой встречаемостью, так и с многообразием поражений внутренних органов и клинической симптоматики. Современная терапия при герпетической инфекции включает в себя применение противовирусных препаратов и лекарственных средств, которые повышают иммунную защиту и позволяют контролировать проявления заболевания.
Согласно рекомендациям Министерства здравоохранения Российской Федерации, при лечении аногенитальной герпетической вирусной инфекции применяются препараты в виде суппозиториев, которые содержат интерферон-aльфа-2b. Для минимализации риска развития побочных эффектов интерферонов применяется их сочетание с витаминами, которые обладают антиоксидантным действием – это витамины С и Е. У беременных женщин применение интерферона-aльфа-2b разрешено со второго триместра. ii
Интерферон альфа-2b в сочетании с высокоактивными актиоксидантами (витаминами С и Е) входит в формулу комплексного противовирусного иммуномодулирующего препарата ВИФЕРОН, который обладает широким спектром действия и разрешен для лечения детей с первых дней жизни и взрослых. Препарат выпускается в форме суппозиториев, мази и геля.
Препарат ВИФЕРОН прошел полный цикл клинических испытаний при широком спектре различных заболеваний в ведущих клиниках России. Результатом проведенных исследований явилось доказательство клинической эффективности ВИФЕРОН при лечении различных инфекционно-воспалительных заболеваниях у взрослых и детей, включая новорожденных, и беременных женщин. Научно доказано, что комплексный состав и форма выпуска обеспечивает ВИФЕРОН уникальные фармакокинетические характеристики с пролонгированием действия интерферона.
Интерферон (основное действующее вещество ВИФЕРОН) включен в федеральные стандарты оказания медицинской помощи взрослым и детям, утвержденных Минздравом РФ, а также в Протоколы (Клинические рекомендации) оказания медицинской помощи. iii
Для лечения герпесвирусных инфекций у взрослых применяются свечи в дозировке 1 000 000 МЕ, у беременных женщин – 500 000 МЕ.
Применение препарата ВИФЕРОН в комплексе с препаратами валацикловира приводит к уменьшению частоты рецидивов заболевания. В ходе исследований было доказано, что у 82,86% пациентов, принимающих подобную терапию, не наблюдалось ни одного рецидива герпеса в течение 270 дней наблюдения. iv
Также для борьбы с генитальным герпесом применяют ВИФЕРОН гель и мазь. Гель в виде полоски не более 0,5 см наносят на предварительно подсушенную пораженную поверхность 3-5 раз в день в течение 5-6 дней. Мазь наносят на пораженную поверхность 3-4 раза в день в течение 5-7 дней.
Справочно-информационный материал
Автор статьи
Врач-терапевт, кардиолог, к.м.н.
iv О.А.Гизингер «Клинико-лабораторное обоснование и оценка эффективности рекомбинантного интерферона α-2b в терапии генитального герпеса» Инфекционные болезни, 2021, т. 19, No3
Венерические заболевания, также известные как венерологические инфекции, могут быть вызваны бактериями, вирусами, грибками или паразитами. Заражение может происходить не только во время классического интимного общения, но и при оральном и анальном контактах.
В этой статье мы расскажем о 15 наиболее распространенных венерических заболеваний.
Как происходит заражение
Венерические заболевания — это группа инфекций, которые могут передаваться половым путем: вагинальным, оральным или анальным. В редких случаях заражение происходит при использовании зараженных предметов — мокрых полотенец, губок или интимных принадлежностей.
Факторы, повышающие риск заражения венерическими заболеваниями, включают большое количество сексуальных партнеров, отказ от презервативов и злоупотребление психоактивными веществами, которые усиливают склонность к рискованному сексуальному поведению.

Отказ от презервативов
Доказано, что чаще всего страдают венерическими заболеваниями люди в возрасте от 15 до 24 лет, с низким материальным статусом, проживающие в крупных городских агломерациях, а также мужчины гомосексуальной ориентации, не остающиеся в постоянных отношениях.
Венерические заболевания, вызванные бактериями
Гонорея
Гонорея вызывается грамотрицательными бактериями Neisseria gonorrhea. Заражение почти всегда происходит при половом контакте. Особый случай — когда больная мать заражает ребенка во время родов. Экстрасексуальные инфекции чрезвычайно редки и могут возникать в результате использования инфицированных предметов, например, влажной губки или полотенца (бактерии могут сохраняться на них от 3 до 24 часов).
Гонорея у женщин чаще всего протекает бессимптомно, однако могут возникать гнойные выделения, боли в нижней части живота, жжение во влагалище , нарушения менструального цикла и обильные менструации.

У мужчин заболевание проявляется в виде гнойных выделений из уретры, ощущения жжения и боли при мочеиспускании.
Сифилис
Сифилис вызывается бактерией спирохета. Заражение происходит в основном через половой контакт (вагинальный, оральный, ректальный). Возможно заразиться даже поцелуем, если бактерии присутствуют на слизистой рта человека
У половины людей сифилис не дает никаких симптомов, но даже в скрытой форме он влияет на здоровье и, если его не лечить, повреждает нервную и сердечно-сосудистую системы, кости, суставы, вызывает психические расстройства и слепоту.
Болезнь может привести к появлению симптомов — на первом этапе на половых органах или вульве появляется язва, затем сыпь на ладонях и ступнях ног, которые проходят сами собой. Далее болезнь продолжается скрыто.


Хламидиоз
За развитие хламидиоза ответственна Chlamydia trachomatis. У 50% мужчин и 75% женщин при заражении симптомы отсутствуют, и болезнь диагностируется только тогда, когда начинаются осложнения — эпидидимит у мужчин или воспаление придатков у женщин.
Заражение может происходить не только при половом контакте, но и через поврежденную кожу и слизистые оболочки. Без лечения хламидиоз приводит к проблемам с фертильностью.
Язвы, вызванные хламидией трахоматис
Заболевание, вызванное бактериями Chlamydia trachomatis ранее встречалось в основном в тропических и субтропических странах. Но теперь распространилось и в Европе, в т.ч. в России.
Проявляется в виде язв, везикул или папул на половых органах. Вызывает воспаление лимфатических узлов, боли в суставах, абсцессы.
Венерическая язва
Венерическая язва, также известная как мягкая, чаще встречается у мужчин, чем у женщин. Причиной образования являются бактерии Haemophilus ducreyi. Основной симптом заболевания — болезненное изъязвление на половых органах, которое выглядит как зерно чечевицы с ярко-красной каймой. Болезнь сопровождается опухшими лимфатическими узлами.
Язвенная инфекция в развитой Европе встречается редко, чаще ее диагностируют в развивающихся странах, увы, и в России.
Негонококковый уретрит (НГУ)
Негонококковый уретрит чаще встречается у женщин. Его провоцирует в большинстве случаев бактерия хламидия — Chlamydia trachomatis (30% случаев), реже вагинальные трихомонады Ureaplasma urealyticum или Mycoplasma genitalium.
Симптомы, которые могут возникнуть как у мужчин, так и у женщин, — частые позывы переполненности мочевого пузыр я, боль и жжение при мочеиспускании. Кроме того, у женщин могут возникнуть неприятные выделения из влагалища и гнойные выделения из уретры у мужчин.


Венерические заболевания, вызванные вирусами
СПИД является последней стадией заражения вирусом иммунодефицита человека ( ВИЧ ). На начальном этапе заболевание не имеет симптомов и может оставаться скрытым до 10 лет. Только на поздней стадии СПИД вызывает вспышку таких заболеваний, как пневмония, туберкулез, рак.
Наиболее распространенная причина инфекции — сексуальный контакт. Также заражение может происходить через кровь (например, при использовании нестерильных медицинских инструментов) и во время родов, когда мать заражает новорожденного ребенка.
Люди, имеющие половые контакты с несколькими партнерами, должны регулярно проходить тестирование на ВИЧ, так как отсутствие симптомов может привести к невольному инфицированию других людей.
Генитальный герпес
За развитие генитального герпеса отвечает ВПГ-2. Он изначально проявляется маленькими группами болезненных пузырей, располагающихся вокруг половых органов или заднего прохода. Пузырьки увеличиваются в течение 1-2 недель, а затем лопаются и трансформируются в мелкие язвы.
Лечение состоит из противовирусных пероральных препаратов и смазывания пораженных участков противовоспалительными мазями.

Противовирусные пероральные препараты
Беременным женщинам, являющимся носителями вируса герпеса, показано родоразрешение путем кесарева сечения, чтобы устранить риск заражения новорожденного.
Вирусный гепатит
Заражение гепатитом В происходит главным образом через кровь, но также возможно инфицирование при половом контакте. Опасен не только половой акт, но и прямой контакт со спермой или выделениями из влагалища больного человека.
Инфекция предотвращается (хотя и не на 100%) использованием презервативов.
Генитальные бородавки (ВПЧ)
Генитальные бородавки — это следствие венерического заболевания, вызываемого вирусом папилломы человека (ВПЧ). Инфекция проявляется в форме папул и папилл, расположенных вокруг заднего прохода и половых органов (как снаружи, так и внутри, например, во влагалище).
В более редких случаях кондиломы могут возникать во рту — на языке, на слизистой оболочке глотки, гортани, губах. Нелеченные кондиломы со временем превращаются в похожие на цветную капусту наросты с беловатым оттенком. Папилломы могут перерождаться в рак, так как именно вирус папилломы является основным источником рака шейки матки. У мужчин он вызывает рак полового члена.
Лечение предполагает использование противовирусных мазей, кремов и криотерапию (замораживание). В случае больших поражений необходимо лазерное удаление.
Контагиозный моллюск
Контагиозный моллюск вызывается вирусом оспы Poxviridae. У взрослых он чаще всего передается половым путем, реже при контакте с инфицированными объектами. Характерный симптом этого заболевания — появление твердых, полупрозрачных выпуклостей телесного, жемчужного или желтого цвета, которые заполнены пористым веществом внутри.
У мужчин поражения расположены на половом члене, а у женщин — на лобковых буграх, половых губах, в паху, в округ заднего прохода.

Поражения вокруг заднего прохода
Контагиозный моллюск не опасен и, как правило, вызванные им изменения самопроизвольно исчезают через несколько месяцев. Однако, во избежании осложнений, рекомендуется провести лечение. Гинеколог и уролог выписывают специальные мази и пероральные препараты. Большие поражения иссекаются, лазером или электроножом.
Венерические заболевания, вызванные простейшими и грибами
Трихомониаз
Трихомониаз вызывается простейшими — влагалищной трихомонадой Trichomonas. Основным путем заражения является половой акт, реже контакт с инфицированными объектами (особенно с туалетными принадлежностями, удерживающими влагу, например, полотенца, губки).
Симптомы трихомониаза встречаются в основном у женщин (у мужчин заболевание обычно протекает бессимптомно) и включают желто-зеленые, пенистые выделения из влагалища, зуд и жжение во влагалище, боли в мочеиспускательном канале и сильные позывы в туалет.
Генитальный кандидоз
Кандидоз, или грибковая инфекция половых органов, чаще всего вызывается дрожжами Candida albicans . Более подвержены риску развития заболевания люди, принимающие антибиотики, и те, чья кожа повреждена в результате трения, различных видов травм или контакта с моющими средствами.
У женщин кандидоз вызывает неприятный зуд, жжение и сыроподобные выделения. Заболевание редко поражает мужчин, но когда оно развивается, оно вызывает такие симптомы, как жжение и зуд половых органов, красные пятна и пузырьки на крайней плоти, дискомфорт во время полового акта.
Венерические заболевания, вызванные паразитами
Чесотка в интимных зонах
Чесотка в области интимных органов вызвана внешним паразитом — клещом человеческой чесотки. Первые симптомы заболевания появляются через 1-2 месяца после того, как паразит начинает существовать в организме. К ним относятся, прежде всего, сильный зуд кожи — у мужчин вокруг мошонки и полового члена, у женщин в области половых губ и лобка.

Чесотка в интимной зоне
Паразиты невидимы невооруженным глазом и размножаются, строя в канальцах эпидермиса (чесоточных коридорах), где они откладывают яйца. Лечение чесотки предполагает смазывание зараженных мест специальными препаратами.
Лобковые вши
При заражении вшами, паразитирующими в интимной области, пациентов мучает хронический зуд не только гениталий, но и лобка, живота, паха, бедер. Заражение этим типом вшей обычно происходит во время полового контакта, но паразиты могут также перемещаться в лобковые области от одежды, постельных принадлежностей или полотенец, принадлежащих инфицированному человеку.
Лечение вшей включает использование специальных мазей, лосьонов и шампуней.
Все вышеперечисленные заболевания дают осложнения и очень заразны, поэтому, при появлении любых симптомов, нужно обратиться к гинекологу, урологу или дерматологу, и сдать анализы. Не занимайтесь самолечением, так как симптомы этих инфекций схожи с другими заболеваниями, но лечатся по-разному. Неправильное лечение лишь усугубит симптомы.
Читайте также:






