Какие антибиотики принимать при инфекции кожи и мягких тканей
Обновлено: 22.04.2024
Для цитирования: Плиева Л.Р. Применение антибактериальных препаратов в терапии дерматозов. РМЖ. 2014;8:631.
Антибактериальные средства являются одними из главных препаратов в терапевтическом арсенале дерматологов. К ним относятся, прежде всего, различные антибиотики (АБ).
АБ получили широкое распространение при лечении различных кожных заболеваний. Среди всего разнообразия дерматозов, в лечении которых применяются АБ, на первое место, безусловно, стоит поставить гнойничковые заболевания кожи – пиодермии. Однако сфера применения АБ в дерматологии значительно шире: угри, розацеа, туберкулез кожи, лейшманиоз, склеродермия, псориаз, красный плоский лишай, ангииты кожи, саркоидоз кожи, хроническая доброкачественная семейная пузырчатка Гужеро-Хейли-Хейли, болезнь Лайма и др. Кроме того, следует иметь в виду и осложнения вторичной инфекцией распространенных дерматозов, сопровождающихся зудом, например, атопического дерматита, чесотки, экземы или при буллезных дерматозах [1].
Механизм действия АБ сложен и зависит от химической структуры препарата и группы, в которую он входит. Большинство применяемых в настоящее время АБ являются полусинтетическими или полностью синтетическими соединениями, которые иногда значительно активнее, чем их природные аналоги.
Учитывая довольно частые случаи возникновения устойчивости к АБ, перед назначением препарата целесообразно проведение антибиотикограммы, т. е. определения чувствительности к разным АБ штаммов микроорганизмов, выделяемых у больных.
Неправильный выбор АБ, его дозы или продолжительности курса лечения может привести к хроническому течению заболевания, формированию антибиотикорезистентности бактерий к конкретному АБ, а также к значительному учащению побочных явлений, большей частью аллергического характера.
В дерматологической практике нашли применение представители всех групп АБ (пенициллины, тетрациклины, стрептомицины, цефалоспорины, аминогликозиды, макролиды и др.) [2]. Полусинтетические пенициллины весьма эффективны при инфекционных дерматозах, вызванных стафилококками и стрептококками, а также в тех случаях, когда последние осложняют течение неинфекционных дерматозов. В последние годы наблюдают увеличение числа стафилококков, устойчивых к полусинтетическим пенициллинам и производным тетрациклина. При выявлении таких штаммов рекомендуют применять рифампицин и фузидовую кислоту, а также сочетание гентамицина и амикацина с цефалоспоринами. Действительно, препараты группы цефалоспоринов превосходят по антибактериальному и противовоспалительному действию многие из известных АБ. В дерматологии нашли широкое применение цефтриаксон, цефтазидим, цефотаксим, цефуроксим и др. [1].
В последнее время с успехом применяют комбинации АБ, например смесь равных количеств эритромицина и окситетрациклина дигидрата. Причиной высокой лечебной активности комбинированного применения АБ является одновременное действие компонентов на отдельные структурные элементы, ферментные системы и биохимические процессы в клетках микробов-возбудителей. Кроме того, применение сочетания АБ с различной направленностью действия тормозит развитие антибиотикоустойчивости микроорганизмов, способствует восстановлению их чувствительности к АБ. Этим объясняется хороший терапевтический эффект эрициклина, назначаемого при хронических формах пиодермии, в т. ч. в комбинации с иммуномодуляторами.
АБ, особенно широкого спектра действия, при длительном применении могут вызвать кандидоз различной локализации. Основной причиной развития кандидоза при лечении АБ является дисбактериоз, возникающий в результате подавления ими кишечных микроорганизмов – конкурентов дрожжеподобных грибов, вследствие чего нарушается процесс образования этими бактериями витаминов комплекса В, преимущественно В1 и В2. В то же время АБ оказывают стимулирующие влияние на рост дрожжеподобных грибов как в пищеварительном тракте, так и в других местах. Не исключена возможность и токсического действия АБ на слизистую оболочку пищеварительного тракта, что облегчает внедрение и развитие устойчивых к ним грибов, поэтому при длительном лечении АБ широкого спектра действия с целью профилактики кандидоза больной должен принимать антимикотические препараты.
Кроме АБ к антибактериальным средствам относят также сульфаниламиды, сульфоны, метронидазол, фторхинолоны [3].
Сульфаниламидные препараты, особенно с пролонгированным эффектом, могут применяться при лечении инфекций кожи и заболеваний, передающихся половым путем, но в последнее время их используют гораздо реже АБ. Кроме того, эти средства нередко вызывают сульфаниламидную эритему.
Сульфоны в основном применяются при лепре и герпетиформном дерматите Дюринга, хотя спектр заболеваний, при которых сульфоны дают хороший терапевтический эффект, расширяется; например, получен впечатляющий результат при крапивнице.
Фторхинолоны (офлоксацин, норфлоксацин, ципрофлоксацин и др.) – современные антимикробные препараты с широким спектром действия, позволяющим применять их при различных инфекциях, особенно устойчивых к другим антибактериальным средствам.
Метронидазол является препаратом выбора при лечении угревой сыпи, а также основным средством в терапии трихомониаза и гарднереллеза.
Недостатком АБ любой группы являются осложнения токсико-аллергического характера – дерматиты, токсидермия, вплоть до токсического эпидермального некролиза (синдром Лайелла), крапивница, зуд, анафилактический шок, поэтому для предотвращения подобных осложнений целесообразно назначение совместно с антибактериальными средствами препаратов антигистаминного действия.
Таким образом, антибактериальные препараты занимают прочные позиции в практической деятельности врача-дерматолога при лечении широкого спектра дерматозов.
Инфекции кожи и мягких тканей (ИКМТ) составляют более половины причин обращения к хирургу поликлиники. Основой лечения ИКМТ являются санация первичного очага и антибактериальная терапия. Альтернативой антибиотикам являются местные антисептики, стоимость которых несопоставима с антибактериальными препаратами, а терапевтический эффект часто достаточен для местного лечения ИКМТ.
Ключевые слова: инфекции мягких тканей, лечение, Мирамистин ®
Treatment of infections of the skin and soft tissues in the context of multidisciplinary and district hospitals
Kononenko K.V.
Kursk State Medical University. Department of surgical diseases FPO.
Summary: skin and soft tissue infections (SSTIs) make up more than half of the reasons for resorting to the surgeon. Primary lesion debridement and antibiotic therapy are the mainstay of SSTIs treatment. Topical antiseptics, which cost is incompatible with antibacterial drugs and therapeutic effect is often sufficient for the local treatment of SSTIs, are alternative to antibiotics.
Актуальность. Инфекции кожи и мягких тканей (ИКМТ) приобретает все большую значимость [1, 4, 6, 8, 12, 13]. По анатомической классификации ИКМТ включают в себя четыре уровня поражения (D.U. Ahrenholz, 1991 г.):
I уровень - поражение собственно кожи;
II уровень- поражение подкожной клетчатки;
III уровень- поражение поверхностной фасции;
IV уровень - поражение глубоких фасциальных структур и мышц.
Медико-социальная значимость проблемы лечения ИКМТ обусловлена следующими причинами [1, 8, 13]:
- Постоянно увеличивающимся количеством больных с этой патологией;
- ИКМТ являются чрезвычайно опасными для жизни и сопровождаются тяжелой системной эндотоксемией с частым исходом в тяжелый сепсис и полиорганную недостаточность, которые приводят больных к летальному исходу.
По данным Росстата в 2012 г. число пациентов с ИКМТ составило около 700 000 или приблизительно 70% всей обращаемости, что составляет половину показаний для госпитализации. В Великобритании причиной 10% госпитализаций являются именно эти инфекции. В США причиной госпитализаций 330000 пациентов также были ИКМТ.
- Ушибленные раны мягких тканей, ссадины, порезы, укусы насекомых.
- Постинъекционные абсцессы.
- Операционные раны (операции на толстой кишке при её опухолях, холецистэктомия при гангренозном холецистите, операции на почках при апостематозных нефритах).
- Инфекции, возникающие вследствие повреждающего действия воды - иммерсионный целлюлит, обусловленный Vibrio vulnificis (в соленой воде), Aeromonas spp. и Plesiomonas spp. (в пресной воде) и Мicobacteпum marinum (в воде рыбных водоемов) [2, 13].
Вполне понятно, что ИКМТ являются внебольничными и вызываются т.н. «дикими» или уличными штаммами микроорганизмов. Это обстоятельство чрезвычайно важно при выборе антибактериальной терапии (АБТ) этих инфекций.
Современные подходы к лечению ИКМТ. Лечение ИКМТ должно быть комплексным и включать в себя следующие составляющие:
- Радикальное агрессивное оперативное вмешательство.
- Адекватную антибактериальную терапию.
- Мощную реанимационную поддержку.
- Использование экстракорпоральных методов детоксикации - плазмафереза, гемосорбции и ультрагемодиафильтрации.
- Методы воздействия на иммунную систему пациента.
Первой особенностью оперативного лечения больных с ИКМТ является экстренно выполненное оперативное пособие. Затем проводится местное лечение гнойного очага с использованием всех современных способов очищения раны, которые включают в себя:
- Хирургические способы («острая» этапная некрэктомия).
- Химические способы (использование протеолитических ферментов - папаина, химопсина, химотрипсина, гиалуронидазы,террилитина, карипазима, промывание ран пульсирующей струей антисептиков под давлением, озонированные растворы, растворы, содержащие ионы серебра, Мирамистин ® ).
- Биохирургические методы (терапия отрицательным давлением).
- Гидрохирургические методы (применение аппарата «Версаджет» и «Гидро-джет» для некрэктомии гнойных ран).
- Ультразвуковая хирургия (наряду с явлениями УЗ - кавитации и бактерицидного действия ультразвука происходит существенное усиление действия многих антибиотиков и антисептиков на различные группы микроорганизмов) [10].
- Криохирургия.
- Лазерная и плазменная хирургия.
К этим повязкам относятся полупроницаемые пленки (OpSite, Tegaderm), гидроколлоиды (Duoderm, Granuflex, Hydrocol), губки (PemoFoam, Alevin, CombiDerm), гидрогели (Hydrosorb, Tegagel, Duoderm), альгинаты (Sorbalgon, Kaltostar) и суперпоглотители (TenderWetActive). Также широко применяются сложные повязки с импрегнированными антибиотиками и антисептиками [7, 8, 14].
Второй особенностью оперативного лечения больных с ИКМТ является соблюдение «золотого» правила: вторая операция должна проводиться через 12-18 часов после первой, потому что динамика нарастания признаков критического состояния при ИКМТ отличается необычной скоротечностью и часто опережает позитивное воздействие самого оперативного пособия [1, 4, 8, 11, 13].
Третьей особенностью операций при ИКМТ является использование аппаратов внешней фиксации (аппараты Г.А. Илизарова или О.Н. Гудушаури) для иммобилизации, удобства перевязок, визуального контроля за течением раневого процесса и сохранения кожного аутотрансплантанта при циркулярном поражении конечности.
С учетом спектра возможных возбудителей АБТ ИКМТ должна носить «ступенчатый» характер и включать в себя цефалоспорины I-III генерации (выбор зависит от предполагаемого возбудителя) +/- метронидазол или линкозамид, ингибитор-защищенные аминопенициллины и фторхинолоны. В случаях, когда в посевах выделяют MRSA, АБТ должна включать оксазолидиноны (линезолид = зивокс), гликопептиды (ванкомицин), карбапенемы (имипенем = тиенам), рифампицин и даптомицин.
Первоочередными задачами реанимационной поддержки следует считать респираторную поддержку, меры по профилактике развития острого повреждения лёгких и РДСВ, стабилизацию системной и микрососудистой гемодинамики, профилактику возникновения стрессовых повреждений желудочно-кишечного тракта и коррекцию метаболических расстройств.
Экстракорпоральные методы детоксикации в лечении ИКМТ включают в себя применение плазмафереза, гемосорбции и, по показаниям, ультрагемодиафильтрации,использование гипохлорита натрия как непрямого окислителя метаболитов.
Методы воздействия на иммунную систему пациента занимают определенное место в лечении пациентов с ИКМТ и включают в себя использование экстракорпоральной иммунофармакотерапии (ЭИФТ), применение пентаглобина и назначение человеческого иммуноглобулина по схеме.
Необходимо заметить, что использование всех перечисленных методов лечения доступно лишь в многопрофильной клинической больнице и невозможно в условиях районной больницы.
При проведении АБТ существуют не только осложнения, но и целый ряд факторов немедицинского характера, которые ставят под сомнения применение АБТ, особенно в условиях недостаточного финансирования.
Основные осложнения при проведении АБТ следующие: формирование АБ - резистентности у микроорганизмов, возникновение аллергических реакций у ряда пациентов при назначении антибактериальных препаратов (АБП), нарушение микробного пассажа кишечника и развитие АБ-ассоциированной диареи (рост Cl. deficili) и обострение ряда хронических заболеваний при назначении АБТ.
Причинами немедицинского характера являются длительный период получения новых АБП (от 6 до 10 лет), высокая стоимость процесса создания самого препарата, значительные затраты на проведение клинических испытаний нового препарата и высокая стоимость препарата при продаже в розничной сети.
Поэтому врачи ЦРБ (и не только) ищут альтернативу применения АБП.
Результаты собственных исследований. Сегодня мы имеем ряд препаратов для местного применения при лечении гнойно-воспалительных процессов, относящихся к группе бактерицидных препаратов. Это диоксидин, Мирамистин ® и хлоргексидин.
Мы сравнили характеристики двух широко применяемых антисептиков: Мирамистин ® и хлоргексидина по спектру действия, наличию противопоказаний, безопасности и показаниям к применению.
Мирамистин ® представляет собой четвертичное аммониевое соединение, которое не содержит активного хлора.
Спектр действия препарата оказался шире, чем у других применямых антисептических препаратов: это Грам (+) и Грам (-) бактерии, простейшие, вирусы и грибы.
Противопоказаний для применения Мирамистин ® , кроме индивидуальной непереносимости, практически нет, а наличие большого количества показаний к применению объясняет возможность использования препарата врачами различных специальностей.
Исследования проникновения бензилдиметил-миристоиламино-пропиламмония, действующего вещества препарата Мирамистин ® , меченного тритием, через кожу и слизистые оболочки лабораторных животных показали, что препарат не проходит через кожу и слизистые оболочки, не накапливается в межтканевой жидкости и крови. Различные лабораторные и клинические исследования препарата показали, что мирамистин не повреждает слизистые оболочки и кожные покровы, оказывает синергическое действие при назначении АБП, обладает способностью усиливать репаративные процессы в ранах, возможно применение у взрослых и детей, при этом препарат не требует каких-либо особых условий хранения.
Учитывая перечисленные свойства, мирамистин можно использовать в следующих ситуациях: аппликационные повязки на гнойные и гранулирующие кожные раны, при ультразвуковой обработке ран, для промывания гнойных полостей и ран сложной конфигурации, в торакальной хирургии для промывания и санации гнойных полостей при эмпиемах плевры, для санации дренированных полых органов (желчный и мочевой пузырь, матка), для ингаляций при заболеваниях верхних дыхательных путей (ларингиты, тонзиллиты, фарингиты) через небулайзер.
Важным моментом в нашей работе явилось определение фактора «стоимость - эффективность». Установлено, что стоимость мирамистина для 50 перевязок составила в среднем 321 руб., а стоимость курса лечения при назначении цефтриаксона оказалась равной 438,4 руб. Согласно Российским национальным рекомендациям «Стратегия и тактика применения антимикробных средств в лечебных учреждениях России» [15] в тяжелых случаях в качестве «стартовой» терапии пациентам назначают меронем, стоимость суточной дозировки которого до 26 тыс. руб.
Вполне понятно, что стоимость лечения больных с использованием мирамистина несопоставима со стоимостью лечения пациентов, получающих АБП.
Для изучения эффективности применения мирамистина в условиях ОБУЗ «Обоянская ЦРБ» Курской области нами был проведен анализ результатов применения местного антисептика мирамистина для лечения ИКМТ и изучена структура обращаемости больных к хирургу в районной поликлинике.
Материалами для исследования стали журналы регистрации первичной обращаемости к хирургу и выписки справок и листов нетрудоспособности больным с ИКМТ за 3 года (2011-2013 гг.).
Анализ журналов регистрации первичной обращаемости к хирургу показал, что из 2743 пациентов, обратившихся к хирургу за указанный период, больных с ИКМТ было 1520 (62,6%).
Инфицированные раны различного происхождения были у 1363 (89,7%) больных, нейроишемическая инфицированная форма СДС - у 52 (3,4%) обратившихся к хирургу, фурункулы и карбункулы - у 31 (2,0%) больного, панариции - у 23 человек (1,5%), эритематозная и буллезная формы рожистого воспаления - у 23 (1,5%) больных, лигатурные свищи после полостных операций - у 15 (0,99%) пациентов и нагноившиеся атеромы - у 13 (0,9%) больных.
Анализ журналов выписки справок и листов нетрудоспособности больным с ИКМТ выявил, что в случаях использования мирамистина для перевязок период освобождения от работы оказался равным 12±5 сут., а без использования мирамистина - 18±6 сут.
Выводы. На основании представленных результатов исследования можно сделать следующие выводы:
Сегодня поговорим еще об одной часто встречающейся (статистика говорит, что это каждый третий случай обращения) проблеме – инфекциях кожи и мягких тканей. Причем поговорим в том числе и через призму отделений гнойной хирургии
Материалы предназначены исключительно для врачей и специалистов с высшим медицинским образованием. Статьи носят информационно-образовательный характер. Самолечение и самодиагностика крайне опасны для здоровья. Автор статей не дает медицинских консультаций: клинический фармаколог — это врач только и исключительно для врачей.
Автор: Трубачева Е.С., врач – клинический фармаколог
Часть первая, касающаяся антибиотикотерапии органов дыхания, была здесь.
Во второй части мы обсуждали инфекции мочевыводящих путей тут и тут.
Сегодня поговорим еще об одной часто встречающейся (статистика говорит, что это каждый третий случай обращения) проблеме – инфекциях кожи и мягких тканей. Причем поговорим в том числе и через призму отделений гнойной хирургии. Наш рабочий план будет выглядеть следующим образом: сначала кратко упомянем основные нозологии в привязке к уже изученным возбудителям и таким образом разберемся, что приносит нам пациент, разберем, как эти патогены геноцидить, а затем поговорим о тех микробах и их ассоциациях, которые наиболее вероятны для хирургических отделений, и как с ними бороться.
Итак, какие возбудители «диких» инфекций кожи и мягких тканей необходимо держать в голове?
Патогенные нейсерии (при наличии основного заболевания!)
При этом, как мы помним, почти все перечисленные микробы являются либо составной частью нормальной микрофлоры кожи, либо могут попасть туда транзитом (например, человек в огороде или в цветочном горшке поковырялся, и вот они – обожаемые автором неферментеры во всей красе). Автор позволит себе напомнить, что мы никогда не лечим анализ! Подробным образом мы разбирали этот вопрос вот тут. Если пришел пациент без клинической картины, но с неким анализом, а в нем зоопарк, то мы ничего не лечим и зоопарк не травим, иначе разрушим биоценоз кожи, и тогда уже точно пациент обретет проблемы – и хорошо, если быстро решаемые.
Итак, главное, что надо иметь перед собой, чтобы задуматься о начале антибактериальной терапии инфекции кожи и мягких тканей, – чтобы было наличие соответствующей клиники гнойно-воспалительного заболевания с лабораторным подтверждением оного.
Какие именно заболевания мы имеем в виду:
Абсцессы – это локально развившиеся гнойные воспаления, как в мягких тканях, так и во внутренних органах или костях. Абсцесс всегда является следствием хорошей работы иммунной системы, которая не допустила распространение инфекции по всему организму. Такое поражение хорошо локализовано, возбудители из него выбраться уже никак не могут, но плохая новость в том, что и антибиотики туда точно так же не пролезают, а потому – «надо резать», то есть проводить первичную хирургическую обработку при поверхностно расположенных абсцессах, либо оперативное вмешательство при поражении внутренних органов.
Абсцессы бывают как первичными, так и вторичными, как осложнение основного заболевания, либо медицинских манипуляций. Микробиологическая флора будет различаться кардинально и зависеть от основной причины, вызвавшей эту патологию. Так, при травматическом поражении кожи, почти всегда основной причиной будет метициллин-чувствительный Staphylococcus aureus, который, несмотря на всю свою агрессивность, довольно несложно уничтожается, главное – соблюсти длительность проведения терапии не менее 14 дней цефазолином (или оксациллином). При абсцедировании как результате медицинских манипуляций будем иметь дело уже с MRSA и, помимо первичной хирургической обработки, понадобится еще и ванкомицин. Помним, что первичная хирургическая обработка совершенно необходима, иначе антибиотики до возбудителей не доберутся. Скажем больше, иногда антибиотики вообще не нужны, например, это касается случаев поверхностного расположения и хорошей первичной обработки раны, а макрофаги доедят все, что попыталось спрятаться от рук хирурга.
Иное дело, когда вопрос касается абсцедирования внутренних органов как осложнения основного заболевания – здесь мы будем иметь дело с той же флорой, которая вызвала основное заболевание, но которую организм смог отграничить. Тут уже будет и семейство Enterobacteriaceae в случае абсцесса брюшной полости, и гемофилы при абсцессах легких, ну и куда без вездесущей синегнойки и брата ее ацинетобактера. Антибактериальная терапия в этом случае должна строго опираться на результаты микробиологии, но эмпирическую терапию подобрать уже несколько проще, так как мы довольно четко представляем, с кем имеем дело.
Когда сил организма, по каким-либо причинам, для ограничения распространения патогенных микробов не хватает, развиваются флегмоны. Статистика утверждает, что в гнойных хирургических отделениях таких пациентов до 40% госпитализированных. Пациентов, помимо локального поражения, начинают беспокоить симптомы общей интоксикации, соответственно реагирует кровь, а при не вовремя начатом лечении и большой распространенности поражения есть немалый риск перехода в сепсис. Для гнойных хирургов диагноз не представляет затруднений, к тому же современные методы визуализации при глубоко расположенных очагах доступны практически везде, начиная с УЗИ, заканчивая магнитно-резонансной томографией.
Надо помнить, что ведущей причиной снова будет S. aureus, причем наиболее агрессивна MSSA-форма (лейкоцидин Пантона–Валентайна мы давно уже запомнили, как и про то, что он присутствует и у внебольничных MRSA, наиболее характерных для внутривенных наркоманов). Второе почетное место занимают стрептококки и энтеробактерии, а уж незабываемая вонь синегнойки определяется даже через респиратор FFP3. Но надо также не забывать о клостридиальных поражениях, которые снова подняли голову и, в отличие от наших старших коллег, которые в лучшем случае несколько раз в жизни видели некротические фасцииты и другие варианты анаэробных хирургических инфекций, их более молодые коллеги оперируют подобное уже десятками в год и ни с чем их не перепутают.
Чем лечить? На первое место, конечно же, выходит хирургическое пособие и ежедневная санация раны, вторым обязательным пунктом идет антибактериальная терапия. Эмпирически должен быть назначен препарат, который перекрывает максимально возможный спектр возбудителей. Если речь идет о стафилококковом поражении и пациент не наркоман – то это однозначно цефазолин в вену в высоких дозах. Если имеем дело с флегмонами органов брюшной полости, то назначаем цефалоспорины третьего поколения в комбинации с фторхинолонами. Если речь о клостридиальной инфекции, то карбопенемы и антианаэробные препараты нам в помощь. А учитывая высокую вероятность развития сепсиса, лечение флегмон должно быть комплексным, с привлечением всех необходимых специалистов.
Раневые инфекции области оперативного вмешательства. И по названию все понятно, да и обсуждали мы этот вопрос уже не один раз, например, когда говорили об антибиотикопрофилактике. Но все равно необходимо выделить некоторые моменты. Первое и, наверное, главное – можно ли избежать? Можно, но, увы, не всегда, как бы ни старались, и руки ни намывали и носы за тремя масками ни прятали. Есть факторы, которые мы контролировать не можем:
Со стороны пациентов – это увеличение доли лиц пожилого возраста, доли лиц с ожирением и сахарным диабетом.
Со стороны медицины – большое количество инвазивных исследований, многочасовые оперативные вмешательства (тут хоть обпрофилактируйся, но обширные повреждения мягких тканей, каким бы ювелирным способом хирург ни работал, неизбежны), установка дренажей в рану само по себе является фактором риска, а многие раны вести без них вообще невозможно, и т. д., и т. п.
Конечно, в большинстве случаев антибиотикопрофилактика и умелые руки врача сводят все риски развития раневой инфекции к нулю, но все-таки мы не боги. И поэтому надо помнить, что основным возбудителем инфекции области оперативного вмешательства и здесь будет S. aureus (собственно именно с ориентиром на него мы, по большей части, и подбираем препараты для антибиотикопрофилактики), его наиболее неприятная MRSA форма (одно хорошо, рана не так быстро разваливается, как при MSSA), далее идут коагулазонегативные стафилококки, и замыкают тройку лидеров энтеробактерии. А совершенно незабываемую вонь синегнойки мы уже упоминали (хотя при правильном выполнении правил асептики и антисептики надо очень постараться, чтобы в послеоперационную рану ее запихнуть). И именно исходя из этого знания мы и будем подбирать антибактериальную терапию.
Так как наши статьи теперь не прячутся под замком, то автор остережется давать конкретные названия препаратов и конкретные дозировки, но многое из этого мы обсудили в соответствующих статьях по отдельным представителям возбудителей. Напомним основное в деле назначения антибактериальной терапии – она должна быть этиологической, то есть мы должны четко знать, кого должны убить, а для этого нужна микробиологическая лаборатория и правильная интерпретация ее данных.
Для цитирования: Белоусова Т.А., Каюмова Л.Н., Горячкина М.В. Системные антибиотики в терапии бактериальных инфекций кожи и мягких тканей: фокус на макролиды. РМЖ. 2011;21:1317.
Эпидемиология Бактериальные инфекции кожи, вызывающие ее гнойное воспаление, были выделены в группу инфекционных дерматозов французским ученым H. Leloir в 1891 г. под названием пиодермиты (pyon – гной, derma – кожа). За рубежом пиодермии обычно относят к обширной группе инфекций кожи и мягких тканей (ИКМТ), включающей, помимо инфекций кожи и ее придаточных образований, инфекции подкожно–жировой клетчатки и нижележащих тканей.
Литература
1. Jones M.E., Karlowsky J.A., Draghi D.C, Thornsberry C., Sahm D.F., Nathwani D. Epidemiology and antibiotic susceptibility of bacteria causing skin and soft tissue infections in the USA and Europe: a guide to appropriate antimicrobial treatment. Int J Antimicrob Agent 2003; 22:406–19.
2. Н.Н. Мурашкин, М.Н. Глузмина, Л.С. Галустян. Гнойничковые поражения кожи в практике детского дерматолога: свежий взгляд на старую проблему. РЖКВБ: Научно–практический журнал, 2008, №4, с. 67–71.
3. Белькова Ю.А. Пиодермии в амбулаторной практике. Болезни и возбудители. Клиническая микробиология и антимикробная химиотерапия: № 3, том 7, с. 255–270, 2005.
4. Т.А. Белоусова, М.В. Горячкина. Бактериальные инфекции кожи: проблема выбора оптимального антибиотика. РМЖ 2005, том 13, №16, с. 1086–1089.
5. Таха Т.В., Нажмутдинова Д.К. Рациональный выбор антибиотикотерапии при пиодермиях. РМЖ 2008, том 16, №8, с. 552–555.
6. Новоселов В.С., Плиева Л.Р. Пиодермии. РМЖ 2004, том 12, №5, с. 327–335.
7. Масюкова С.А., Гладько В.В., Устинов М.В., Владимирова Е.В., Тарасенко Г.Н., Сорокина Е.В. Бактериальные инфекции кожи и их значение в клинической практике дерматолога. Consilium medicum 2004, том 6, №3, с. 180–185.
8. T. File. Diagnosis and antimicrobial therapy of skin and soft tissue infections. Ohio, USA. Клиническая микробиология и антимикробная химиотерапия: № 2, том 5, с. 119–125, 2003
9. Шляпников С.А., Федорова В.В. Использование макролидов при хирургичесаких инфекциях кожи и мягких тканей. МРЖ,2004.–т.12,№4,с204–207
10. Гучев И.А., Сидоренко С.В, Французов В.Н. Рациональная антимикробная химиотерапия инфекций кожи и мягких тканей. Антибиотики и химиотерапия. 2003, т.48, 10, с.25–31
11. Parsad D., Pandhi R., Dogras S. A guide to selection and appropriate use ofmacrolides in skin infection Am J Clin Dermatol 2003; 4:389–97
12. Яковлев С.В., .Ухтин С.А. Азитромицин: основные свойства, оптимизация режимов применения на основе фармакокинетических и параметров. Антибиотики и химиотерапия. 2003 т. 48, №2. – с. 22–27
13. Туровский А.Б,.Колбанова И.Г Макролиды в лечении инфекций дыхательных путей с позиций ЛОР–врача: «за» и «против» Consilium medicum, 2010г.,№4, том.12, с.11–14.
14. Прохорович Е.А. Азитромицин. От клинической фармакологии к клинической практике. РМЖ 2006, том 14, №7, с. 567–572
15. Бердникова Н.Г. Актуальные аспекты применения азитромицина (Азитрал) в терапии внебольничных пневмоний у взрослых. РМЖ 2006, том 14, №22, с. 1625–1628.
16. Хрянин А.А., Решетников О.В. Макролиды в лечении хламидийной инфекции у беременных (эффективность, безопасность, экономичность). РМЖ 2008, том 16, №1, с. 23–27.
17. Серов В.Н., Дубницкая Л.В., Тютюнник В.Л. Воспалительные заболевания органов малого таза: диагностические критерии и принципы лечения. РМЖ 2011, том 19, №1, с. 46–50.
18. Талашова С.В. Некоторые аспекты применения антибактериальных препаратов в педиатрии на примере макролидов. РМЖ 2009, том 17, №7, с. 464–466
19. Мазанкова Л.Н., Ильина Н.О. Место азалидов в педиатрической практике. РМЖ 2008, том 16, №3, с. 121–125.
20. Соловьев А.М., Поздняков О.Л., Терещенко А.В. Почему азитромицин считается препаратом выбора для лечения урогенитальной хламидийной инфекции. РМЖ 2006, том 14, №15, с. 1160–1164.
21. Гуров А.В., Изотова Г.Н., Юшкина М.А. Возможности применения препарата Азитрал в терапии гнойно–воспалительных заболеваний ЛОР–органов. РМЖ 2011, том 19, №6, с. 405.
22. Klani R. Double–blind, double–dummy comparison of azithromycin and cephalexin in the treatmen of skin and skin structure infection. Eur.J. Clin. Microbiol. Infect.Dis. 1999,Oct. 10 (10) – p.880–84

05.10.2011 Пенцикловир в лечении лабиальной формы п.
Герпетическая инфекция занимает одну из ведущих позиций среди вирусных заболеваний, что об.
В статье рассматриваются современные проблемы антибактериальной терапии при ранениях различной этиологии, возможности и ограничения применения местных антибактериальных препаратов. Ведущим ограничением в выборе антибактериальных препаратов в настоящее время является широкое распространение полирезистентных микроорганизмов. Это значительно сужает выбор как системных, так и местных препаратов эмпирической антибактериальной терапии ран. В настоящее время в целях профилактики прогрессирования раневой инфекции находят широкое применение местные антибактериальные препараты, позволяющие избежать системных побочных эффектов.
К местным антибактериальным препаратам, наиболее активно применяемым для амбулаторного ведения ран, можно отнести сульфаниламид (Ранавексим), сульфатидин серебра, неомицин с бацитрацином. Местная терапия инфицированных ран должна базироваться на этиологических и анамнестических характеристиках раны, фазе раневого процесса и объеме поражения. Местное применение антибактериальных препаратов (например, сульфаниламида) возможно при небольших по площади поражениях без активного инфекционного процесса в ране (бытовые ссадины, царапины, неглубокие порезы и ожоги).
Ключевые слова: раны, антибактериальная терапия, полирезистентность, местное применение антибиотиков, сульфаниламид.
Для цитирования: Левчук И.П., Костюченко М.В. Антибактериальные препараты для местной терапии ранений различной этиологии. РМЖ. Медицинское обозрение. 2018;2(2(II)):64-68.
Levchuk I.P., Kostyuchenko M.V.
Pirogov Russian National Research Medical University, Moscow
The article deals with modern problems of antibiotic therapy of the wounds of various etiologies, possibilities and limitations of the use of topical antibiotics. Currently, the main limitation in the choice of antibacterial drugs is the widespread use
of multiresistant microorganisms. This fact significantly reduces the choice of both systemic and topical drugs for empirical antibiotic therapy of wounds. At present, topical antibiotics are often used to prevent the progression of wound infection, which often allows to avoid systemic side effects. Topical antibacterial preparations most actively used for outpatient management of wounds can be attributed to a sulfanilamide (Ranavexim), sulfatides silver, neomycin with bacitracin. Topical therapy
of wounds should be based on etiological and anamnestic characteristics of the wound, phase of the wound process and the extent of the lesion. Topical use of antibacterial drugs (e. g. sulfanilamide) is possible with small lesions without an active infectious process in the wound (such as abrasions, scratches, small cuts and burns).
Key words: wounds, antibacterial therapy, multidrug resistance, topical application of antibiotics, sulfanilamide.
For citation: Levchuk I.P., Kostyuchenko M.V. Antibacterial drugs for topical therapy of the wounds of various etiologies // RMJ. Medical Review. 2018. № 2(II). P. 64–69.
В статье рассматриваются современные проблемы антибактериальной терапии при ранениях различной этиологии, возможности и ограничения применения местных антибактериальных препаратов
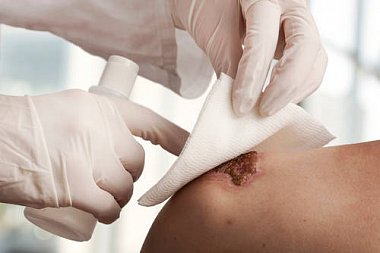
Все раны, полученные в нестерильных условиях, являются инфицированными, рост бактериальной флоры в ране провоцирует развитие воспалительного процесса, сопровождающегося повышением местной температуры, гиперемией, болью и нарушением функции части тела, на которой находится рана. Частота развития инфекционных осложнений остается весьма значительной и достигает в целом 45%. Наиболее подвержены развитию инфекционных осложнений раны, загрязненные землей, с нарушением кровоснабжения в области непосредственно самого повреждения или всей части тела, огнестрельные и минно-взрывные раны, укусы животных и человека. В зависимости от вида повреждения и условий окружающей среды в раны могут попадать различные микроорганизмы: резидентные — постоянно живущие и размножающиеся на коже (преимущественно коагулазонегативные кокки, например Staphylococcus epidermidis, S. aureus, и дифтeроиды, например Corinebacterium spp., реже — грамотрицательные бактерии), и транзиторные — в норме отсутствующие и попадающие на кожу после контакта с контаминированными объектами окружающей среды и больными людьми. В зависимости от области тела (голова, конечности, перианальная область и т. д.) спектр резидентной микрофлоры может быть различным. Транзиторная флора
также неодинакова по составу, который зависит от характера раны, этиологии, окружающей среды и может быть представлен различными инфекционно-опасными микроорганизмами (Escherichia coli, Klebsiella spp., Pseudomonas spp., Salmonella spp. и другими грамотрицательными бактериями, S. aureus, вирусами и грибами, Candida albicans, ротавирусами и др.). При повреждении кожи транзиторные микроорганизмы способны длительно колонизировать и инфицировать кожу, формируя при этом новую, гораздо более опасную резидентную (но не нормальную) флору. В большинстве случаев инфицирование обусловливается микробными ассоциациями. Так, укусы собак сопровождаются инфекционным осложнением примерно в 20% случаев, кошек — до 30–50%, человека — 70–80% [1–3].

Из-за изменения гистохимических параметров тканей в результате повреждения и разрушения защитной барьерной функции кожи даже непатогенные микроорганизмы могут стать причиной выраженных воспалительных, гнойных процессов. Для выбора оптимальной антибактериальной терапии необходимо учитывать возможный микробный спектр раны (табл.1).
Антибактериальная терапия
В настоящее время внебольничные штаммы остаются чувствительными к большому числу антибиотиков, в т. ч. β-лактамам. До конца 1990-х годов метициллин-резистентные микроорганизмы (MRSA) были исключительно внутрибольничной проблемой с преимущественным распространением в Европе. Однако в настоящее время имеются сведения и о внебольничных резервуарах полирезистентного стафилококка зоонозного происхождения, который составляет в общей массе до 50% и более на юге Европы и 10–25% в Центральной Европе и Великобритании [14]. В России в амбулаторных условиях частота встречаемости MRSA не превышает 3,8%, однако в условиях стационара частота встречаемости этих микроорганизмов, а также устойчивых к цефалоспоринам грамотрицательных E. coli и Klebsiella spp. достигает 60,4–84,9%. При выявлении высокого риска инфицированности MRSA-штаммами необходимо включить анти-MRSA-препарат в схему лечения [6–7].
В целях профилактики прогрессирования раневой инфекции в настоящее время находят широкое применение местные антибактериальные препараты, позволяющие избежать системных побочных эффектов. Системной антибактериальной терапии не требуется при очагах менее 5 см после адекватной хирургической обработки [6].
В случае обширных раневых дефектов, клинических проявлений инфекции, включая системные признаки воспаления (повышение температуры тела >38° С или снижение 12×10 9 /л или лейкопения 90 уд./мин; одышка >24 дыханий/мин), иммунодефицитного состояния необходимо системное применение антибиотиков [7]. Местные лекарственные формы с антибактериальным компонентом при этом также находят место в протоколах лечения.
Активно применяющиеся в настоящее время антибактериальные препараты, при кажущемся на первый взгляд многообразии, с учетом современной концепции лечения инфицированных ран и требований, предъявляемых к подобным препаратам, имеют существенные ограничения. Спектр действия большей части широко известных препаратов значительно сузился для стационарного применения в связи с полирезистентностью микроорганизмов (табл. 2) и ограничением из-за побочных эффектов при больших раневых поверхностях (табл. 3).
Многие местно применяемые антибактериальные препараты имеют достаточно жесткие ограничения для стационарного применения в связи с резистентностью микрофлоры, а также по площади раневой поверхности из-за активного всасывания и токсичности при попадании в системный кровоток [20]. К местным антибактериальным препаратам, наиболее активно применяемым для амбулаторного ведения ран с целью профилактики развития раневой инфекции, можно отнести сульфаниламид, сульфатидин серебра, неомицин с бацитрацином, при риске негоспитальных устойчивых штаммов — мупироцин и фузидовую кислоту. Сульфаниламид не потерял актуальности и характеризуется противомикробным действием по отношению к негоспитальным штаммам грамположительных и грамотрицательных кокков, E. coli, Shigella spp., Vibrio cholerae, Haemophilus influenzae, Clostridium spp., Bacillus anthracis, Corynebacterium diphtheriae, Yersinia pestis, а также Chlamydia spp., Actinomyces spp., Toxoplasma gondii и некоторым другим бактериям при ранах и ожогах, полученных в результате несчастных случаев и в чрезвычайных ситуациях [15–16, 21].
Применяя местные антибактериальные препараты, которые непосредственно контактируют с раной, необходимо учитывать их форму выпуска и состав вспомогательных веществ, соотнося их с фазами раневого процесса.
В первой фазе раневого процесса рекомендуются для местного применения препараты на водорастворимой основе с сульфаниламидом [6]. Сульфаниламид в виде порошка для местного применения (Ранавексим в банке с дозатором) поглощает раневой экссудат, не травмирует ткани раневой поверхности, препятствует развитию микрофлоры в ране и вторичному инфицированию [21, 22]. При использовании лекарственной формы в упаковке с дозатором легко контролируются дозировка лекарственного вещества и равномерность нанесения порошка без контакта с раневой поверхностью, что уменьшает риск побочных эффектов. При глубоких ранениях в полость раны вносят 5–15 г порошка для наружного применения (Ранавексим), при этом максимальная суточная доза для взрослых составляет 15 г, для детей старше 3-х лет — 300 мг, при местном применении в виде порошка (непосредственном нанесении на раневую поверхность) препарат не обладает раздражающим ткани действием [15, 21, 23].
Во второй фазе раневого процесса следует отдавать преимущество формам, не наносящим ущерба грануляциям.
Учитывая мультирезистентность микроорганизмов, в настоящее время эмпирические схемы антибактериальной терапии претерпевают значительные изменения. Давно известные и широко используемые антибиотики остаются, как правило, препаратами выбора лишь для ведения небольших ран в амбулаторных условиях у пациентов с низким риском инфицирования MRSA и другими устойчивыми штаммами. Раны, требующие хирургического лечения в условиях стационара, автоматически переводят пациентов в группу риска, и выбор препарата меняется. При этом антибактериальный спектр применяемого препарата должен включать возможных возбудителей с учетом этиологических и анамнестических характеристик раны.
Заключение
Таким образом, при назначении антибактериальной терапии ран необходимо учитывать этиологию и обстоятельства, при которых было получено повреждение, возможный спектр возбудителей, лечение амбулаторное или стационарное, риск инфицирования резистентной микрофлорой, особенности хирургического лечения раны и фазу раневого процесса. При этом, несмотря на широкое использование местных форм антибактериальных препаратов, в настоящее время отсутствуют четкие стандартизированные подходы относительно фаз раневого процесса. Только местное применение антибактериальных препаратов (например, сульфаниламида в форме порошка для наружного применения — Ранавексима) возможно при небольших по площади поражениях без активного инфекционного процесса в ране (бытовые ссадины, царапины, неглубокие порезы и ожоги). При глубоких и обширных раневых дефектах после хирургической обработки применяется системная антибактериальная терапия, дополняемая при необходимости местными лекарственными формами.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Читайте также:

