Какие антибиотики пить когда температура при ожоге
Обновлено: 22.04.2024
Сегодня лечение ожогов является актуальной проблемой. По данным госстата за 2018 год не менее 30000 людей подверглись термическим или химическим повреждениям. Это одна из самых распространенных бытовых травм. Однако часто ожог можно получить и на производстве, где не соблюдаются условия безопасности.
При возникновении ожогов надо суметь вовремя оказать правильную первую помощь. От того, как быстро вы окажете помощь себе или пострадавшему человеку, будет зависеть его дальнейшее состояние и скорость лечения.
Организм человека способен сам регенерировать и убирать легкие ожоги без серьезных последствий для здоровья. Более серьезные ожоги требуют неотложной медицинской помощи для предотвращения осложнений. За подобными ранами нужно следить, не допускать проникновения инфекции и регулярно обрабатывать противовоспалительными лекарствами или накладывать противоожоговые салфетки.
Если вы оказались рядом с обожженным, вам твердо нужно знать, как лечить ожог, иначе вы причините своими действиями больше вреда, чем пользы.
Причины ожогов
Ожог может произойти вследствие воздействия:
- огня;
- горячей жидкости или пара;
- горячего металла, стекла или других предметов;
- электрического тока;
- радиации (рентгеновское излучение или лучевая терапия);
- ультрафиолета (солнце или солярий);
- активных химических веществ.
Стоит отметить, что причины ожогов могут быть и иными, но все виды такого рода травм классифицируются в зависимости от степени нанесенного повреждения и симптоматики:
- Первая степень. Таким ожогом затрагивается только внешний слой кожных покровов. Травма характеризуется покраснением, отечностью и болевыми ощущениями. Пострадавшему оказывается первая помощь и назначается непродолжительный курс лечения.
- Вторая степень. Этот ожог ведет к поражению не только эпидермиса, но и подлежащего слоя – дермы. Повреждение характеризуется покраснением, побелением или пятнистостью кожи, болью и отечностью. Возможно развитие пузырей от ожогов и сильного болевого синдрома.
- Третья степень. При таком повреждении затрагивается жировой слой под кожными покровами. Обгоревшие участки тела обугливаются, чернеют или белеют. Часто ожогами третьей степени нарушается работа нервной и дыхательной системы.
Первые действия для нейтрализации термических ожогов
- как можно дальше убрать пострадавшего от источника тепла;
- если тлеет одежда или снаряжение, следует немедленно от нее избавиться. Если одежда прилипла к коже, надо аккуратно срезать ее или снять;
- к месту повреждений приложить сухой лед или использовать холодную воду;
- обработать поврежденные участки тела мазью от ожогов;
- в случае серьезных травм обратиться вызвать скорую.
Нейтрализация химических ожогов
- промыть пораженное место сильным потоком воды. Ни в коем случае не следует обрабатывать рану маслом.
- если получен ожог от негашеной извести или серной кислоты, его следует
- обработать сухой салфеткой, использование воды недопустимо;
- нанести стерильную антисептическую повязку.
Случаются ситуации, когда люди получают тяжелые ожоги. Лечение их вне стационара требует специальных знаний и навыков. Если человек ими не обладает - лучше немедленно обратиться к врачу.
Степень ожогов
Существует три основных степени ожогов: первая, вторая и третья. Оценка каждой степени основана на серьезности повреждения кожи: первая степень является самой незначительной, а третья - самой серьезной.
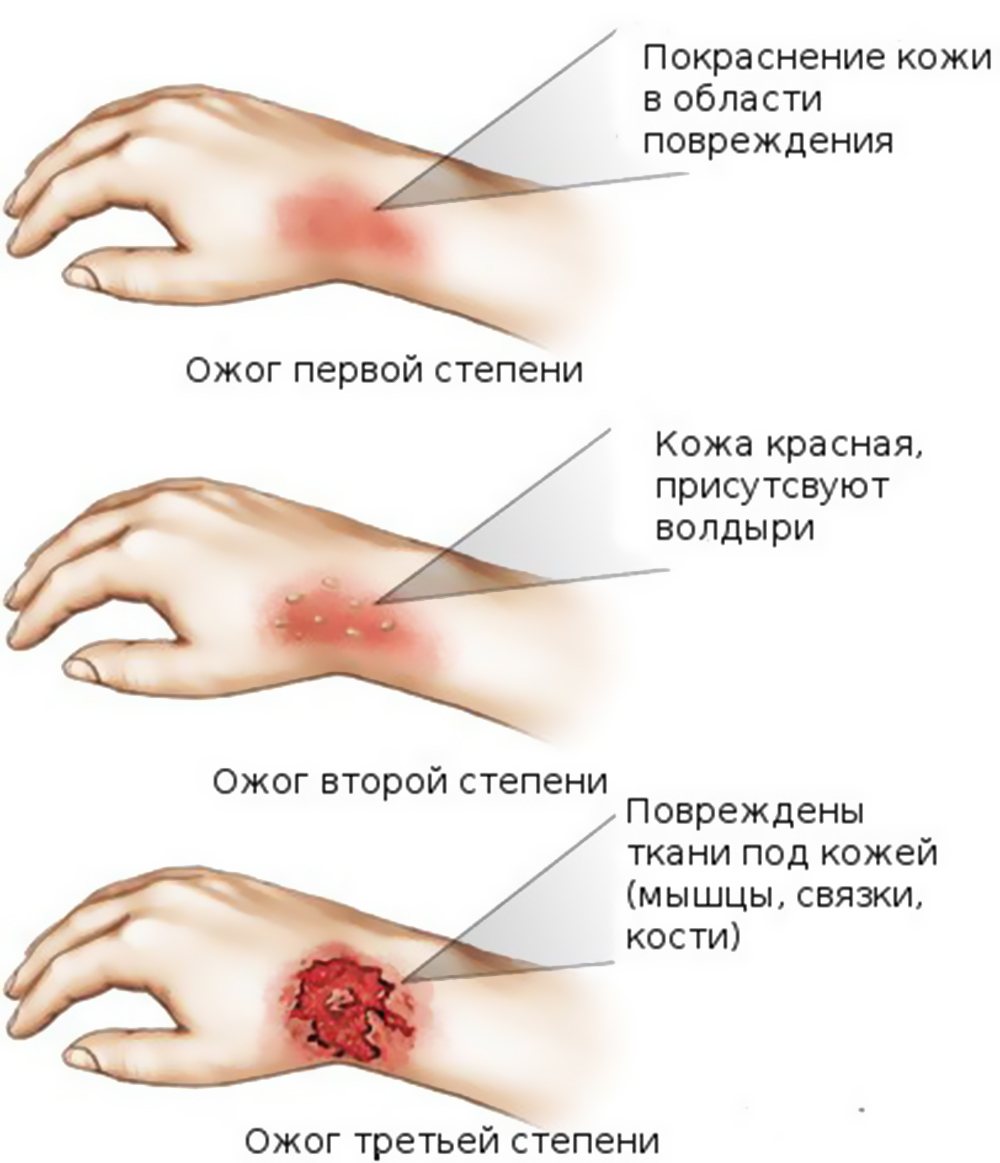
Признаки повреждений выглядят следующим образом:
- ожоги первой степени: происходит нарушение эпидермального слоя, кожа красная, чуть вздувшаяся;
- ожоги второй степени: появляются волдыри и наблюдается отслоение кожи;
- ожоги третьей степени: наблюдается некроз тканей, кожа становится белой, образуется корка;
Есть также ожоги четвертой степени. Эта степень включает в себя все симптомы ожога третьей степени. Повреждения проникают за пределы кожи и распространяются на сухожилия и кости. Именно в этом случае остаются шрамы после ожога.
Химические и электрические ожоги требуют немедленной медицинской помощи, поскольку они могут повлиять на внутренние органы, даже если внешние повреждения едва видимы.
Тип ожога не зависит от причины его возникновения. Ошпаривание, например, может вызвать все три типа ожога – термический, химический и физический, в зависимости от того, насколько горячая жидкость и как долго она остается в контакте с кожей.
Лечение после ожогов

Мазь или гель от ожога кипятком хорошо помогает при кухонных проблемах. Если были получены ожоги второй или третьей степени требуется стационарное лечение. Его следует проходить в клинике под присмотром врачей. Терапевт порекомендует, чем обработать ожог или как лечить ожог с волдырями.
Как лечить ожоги с волдырями в домашних условиях
- ни в коем случае не прокалывайте волдырь - это может привести к образованию инфекции;
- промыть ожог под прохладной проточной водой;
- нанесите противоожоговый крем или гель с обезболивающим эффектом тонким слоем;
- наложить бинт на место ожога после обработки;
- обрабатывать ожог с волдырем и менять повязку ежедневно.
Восстановление кожи после ожога
Что помогает от ожогов, так это точное соблюдение гигиены и регулярная обработка раны.
После получения травмы, на коже сразу же образуется волдырь, наполненный прозрачной плазмой, которая может просачиваться сквозь обожженные ткани. При правильной обработке можно избежать воспаления и нагноения, и регенерация пройдет быстрей.
Уже через несколько дней пузыри от ожогов начнут спадать и отшелушиваться, под волдырем начнет образовываться новая кожа. В это время раны могут чесаться, но прикасаться к пораженному участку нельзя - к концу первой недели зуд пройдет сам собой.
Если рану запустить в ней может развиться процесс нагноения. Он может сопровождаться повышением температуры, внезапной слабостью и ознобом. При таком анамнезе регенерация кожных покровов может затянуться на недели. В этом случае вероятно появление уплотненных наростов и валиков.
Как предотвратить появление рубцов после ожога?
Рубцы от ожогов появляются в зависимости от особенностей организма пострадавшего. В любом случае их появление можно предотвратить, своевременно используя противорубцовые гели и мази, а также специальные силиконовые покрытия для ран и увлажняющие кремы.
Лечение рубцов и шрамов после ожогов
Если вас интересует, как избавиться от внешних последствий ожога, нужно знать, что при серьезных нарушениях кожного покрова, шрам останется в любом случае. Здесь потребуется помощь косметолога, который поможет восстановить нормальный вид кожи.
Обычно для подобной операции используется методика иссечения рубца, после чего на ткани накладывается несколько косметических швов. Когда швы снимают, поврежденный участок обрабатывают мазями, которые препятствуют образованию новых шрамов на коже.
Для особо сложных случаев, например, при ожогах кипятком, используется методика лазерной шлифовки. Современное оборудование позволяет полностью удалить шрамы и достичь идеальной кожи. Если же сила ожога незначительна, рекомендуется химический пилинг с фруктовыми кислотами.
Средства от ожогов
Чем же лечить ожог, и какую оперативную помощь можно оказать самостоятельно в полевых или домашних условиях?

Использование кремов типа Левомиколя или Спасателя гарантированно помогает при незначительных повреждениях, таких как краткое прикосновения к горячей кастрюле. Декспантенол очень хорошо работает при ожогах первой степени. Если же степень повреждений более серьезна, кремы могут использоваться только как профилактическое средство и надеяться на них как не стоит.
Такие средства от ожогов, как спреи или гели - например, Гидрогель противоожоговый Burnshield, являются более эффективными, так они дисперсны и лучше впитываются кожей. Эти препараты сочетают в себе две функции – противовоспалительную и обезболивающую.
Есть еще один вид обработки – специальные противоожоговые повязки. Их рекомендуют, когда пациенту нужно быть на открытом воздухе. Такие повязки не допускают попадания в рану грязи и пыли.
Что нельзя использовать для лечения ожога
При получении ожога любой степени в лечебных целях не следует пользоваться:
- масло;
- мед и прополис;
- лед;
- зубная паста;
- химические вещества.
Чтобы снизить риск общих ожогов
В быту можно достаточно просто снизить риск ожогов, следует только соблюдать несколько рекомендаций:
- нельзя оставлять готовящуюся или уже приготовленную пищу на плите без присмотра;
- сковородки размещаются на плите рукоятками к ее задней части;
- любую горячую жидкость нужно размещать в недоступном для ребенка и животного месте – кипяток является частой причиной термического ожога;
- нельзя хранить электрические приборы рядом с водой;
- не стоит готовить в легковоспламеняющейся одежде;
- следует заблокировать ребенку доступ к электро- и газовым приборам;
- на розетки, которые не используются, нужно надеть защитные колпачки;
- не следует курить дома;
- датчики дыма требуют регулярного обслуживания и замены батареек;
- дом или квартиру нужно оснастить огнетушителем;
- причиной химических ожогов являются химикаты – их необходимо хранить в месте, которое недоступно для ребенка и животного.
Куда обратиться при ожоговых травмах?
У человека не всегда может получиться эффективно убрать волдыри от ожогов или оказать требуемую помощь дома, и тогда не нужно терять время и заниматься самолечением.
В случае осложнений следует незамедлительно обратиться к вашему лечащему терапевту. Специалист скажет, какие анализы требуется сделать, определит по признакам ожога степень и разработает курс лечения с учетом специальных средств.

1. Алексеев А.А. Основные статистические показатели работы ожоговых стационаров Российской федерации за 2009 год / А.А. Алексеев, Ю.И. Тюрников // III съезд комбустиологов России 15-18 ноября 2010: сб. науч. трудов. – М., 2010. – С. 4–6.
2. Алексеев А.А. Антибактериальная терапия в комплексном лечении и профилактике инфекционных осложнений при ожогах / А.А. Алексеев, М.Г. Крутиков, В.П. Яковлев // Русский Медицинский журнал. – М., 1997. – № 5. – С. 24–30.
3. Избранные труды по комбустиологии / под ред. Островского Н.В. – Саратов: Научная книга, 2009. – С. 269.
4. Интенсивная терапия ожоговой болезни / Е.Н. Клигуненко с соав. // М.: МЕДпресс-информ, 2005. – С. 61–75.
7. Практическое руководство по антиинфекционной химиотерапии / под ред. Л.С. Страчунского, Ю.Б. Белоусова, С.Н. Козлова. – Смоленск: МАКМАХ, 2007. – 464 с.
8. Хирургические инфекции кожи и мягких тканей. Российские национальные рекомендации / под ред. В.С. Савельева с соав. – М.: Компания БОРГЕС, 2009, – С. 78–82.
9. Hemdon D. Modern burn care / D. Hemdon, M. Spies // Semin Pediatr Surg. – 2001. – Vol. 10, № 1. – P. 28–31.
10. Magliacani G. Antmicrobial therapy problems in burn sepsis / G. Magliacani, M. Stella, M. Calcagni // Ann Medit Burns Club. – 1994. – Vol. 7, № 2.
11. Pruitt B.A., Use of wound biopsies in the diagnosis and treatment of burn wound infection / B.A. Pruitt, A.T. McManus, S.H. Kim and W.G. Cioffi // US Army Institute of Surgical Research, Fort Sam Houston, USA. – Steinkopff Verlag Darmstadt. – 1993. – Р. 55–63.
Ожоги являются одним из наиболее часто встречающихся видов травматизма. Так, по данным 30 ожоговых центров за год за помощью обратилось около 157000 пострадавших, из них было госпитализировано 22057 пациентов, из которых у 1919 (8,7 %) больных травма закончились летальным исходом [1]. Для сравнения, в Соединенных Штатах Америки ежегодно около 2 млн человек получают ожоги, из которых приблизительно 100 тыс. требуют госпитализации и до 5000 случаев заканчиваются летально. При этом наиболее частой причиной смерти пострадавших от ожогов остаются инфекция и инфекционные осложнения ожоговой болезни, из которых превалируют пневмония и сепсис [8].
Общеизвестно, что все ожоги либо первично инфицированы, либо бактериальная обсемененность раны наступает уже в первые часы после травмы. Кроме непосредственной угрозы для жизни больного, имеющаяся инфекция значительно замедляет эпителизацию ожоговых ран, в том числе препятствуя своевременному оперативному лечению по восстановлению кожного покрова, а также ведет к формированию гипертрофических и келоидных рубцов. Инфекция ожоговых ран при длительном существовании может осложняться генерализацией, развитием сепсиса, ведет к развитию системного воспалительного ответа, результатом которого может явиться полиорганная недостаточность и смерть [2, 3, 4. 8]. Факторами риска летальности при ожогах являются:
• Неадекватная антибактериальная терапия, либо адекватная, но начало которой отсрочено более чем на 24 часа.
• Имеющиеся MRSA (метициллин-резистентные) и MRSE (аминогликозидустойчивые) штаммы микроорганизмов.
• Возраст (дети до 10 лет и взрослые старше 60 лет).
• Бактериемия, пневмония, наличие сопутствующих заболеваний.
• Не санированный первичный локус инфекции.
• Продолжительность антибактериального лечения менее 14 дней.
Таким образом, одной из основных составляющих лечения больных с термической травмой является адекватная антибактериальная защита пациента.
Инфекции у обожженных разделяют на три типа (по G. Magliacani и M.Stella, 1994) [10]:
1. Нозокомиальные инфекции, связанные с окружающей средой больницы, полирезистентной флорой, характеризующейся перекрестным инфицированием через определенные источники.
2. Ятрогенные инфекции, связанные с инвазивными диагностическими и лечебными процедурами.
3. Оппортунистические инфекции, связанные с обычной флорой и иммунокомпрометированным хозяином.
По гистологическим признакам ожоговой раневой поверхности различают стадии развития инфекционного процесса в ране (B.A. Pruitt, 1993; М.Г. Крутиков, 2000) [2, 11]:
а) поверхностная – микробы на ожоговой раневой поверхности;
б) проникновение – микроорганизмы в толще ожогового струпа;
в) пролиферация – появление и изменение численности микробов в пространстве под струпом.
а) микроинвазия – мелкие фокусы микрооргинизмов в измененной ткани соседнего с подструпом пространства;
б) генерализация – микрофокальное или широко распространенное проникновение микробов глубже в измененную подкожную ткань;
в) микрососудистая – вовлечение небольших кровеносных и лимфатических сосудов.
Условно-патогенная микрофлора выявляется на ожоговой поверхности уже в первые сутки с момента травмы. В последующем бактерии могут проникать в разрушенные волосяные фолликулы, а при глубоких ожогах ‒ в подкожно-жировую клетчатку и далее по кровеносным и лимфатическим сосудам разноситься по всему организму, вызывая генерализованную микробную инвазию. Генерализация инфекции наиболее часто происходит при площади ожоговых ран более 15 % поверхности тела (у детей до 12 лет – более 5 % поверхности тела), при площади глубоких ожоговых ран более 5 % поверхности тела, при наличии сопутствующих заболеваний (сахарный диабет, ОРВИ, пневмония, другие очаги острой и хронической инфекции), при иммунодефицитных состояниях, базисном лечении иммунодепрессантами и кортикостероидами, а также при сочетании с термоингаляционной травмой. Все перечисленные состояния требуют назначения антибактериальных препаратов по абсолютным показаниям, причем начало системной терапии антибиотиками должно происходить в первые 12–24 часа после травмы для предотвращения генерализации [4].
Адекватная стартовая антибактериальная терапия является основным фактором лечения ожоговой болезни и выживаемости пациентов. При этом при назначении антибиотиков выбранные препараты должны по возможности охватывать весь спектр потенциальных возбудителей инфекции и выбираться с учетом риска мультирезистентности возбудителей.
В литературе, посвященной лечению ожоговой болезни, описаны основные схемы назначения антибиотиков [2, 3, 4, 5, 6, 7, 8, 9 ,10, 11]. Однако вопросы длительности применения того или иного антибактериального препарата, а также схемы перехода между антибиотиками, общая продолжительность антибактериальной терапии рассмотрены недостаточно полно. Это является существенным при лечении больных с тяжелыми обширными ожогами, длительно находящимися на стационарном лечении, в терапии которых приходится задействовать антибактериальные препараты III–IV поколения, а также так называемые «антибиотики резерва».
Цель ‒ определение оптимальных схем назначения, длительности и эффективности использования того или иного антибактериального препарата, схем перехода между препаратами и явилось целью нашей работы.
Материалы и методы исследования
За период с 2009 по 2012 гг. нами было обследовано 118 пациентов в возрасте от 18 до 65 лет с ожогами от 10 % до 35 % поверхности тела. Из них 72 пациента (61 %) были мужчины и 46 (39 %) – женщины. Из общего числа пациентов более половины (81 больной – 68,6 %) изначально при поступлении в стационар были госпитализированы в отделение реанимации и интенсивной терапии для ожоговых больных, где находились до стабилизации состояния от 8 до 35 дней. Из общего числа обследованных больных у 32 (27,1 %) были выявлены различные сопутствующие заболевания, у 26 (22 %) пациентов имелась термоингаляционная травма.
До начала антибактериальной терапии в течение первых суток с момента получения травмы у всех исследованных пациентов (100 %) был проведен бактериальный мониторинг раневых поверхностей. В последующем бактериологическое обследование повторялось каждые 5–7 дней до излечения пациента и выписки из стационара. Исследование выполнялось диско-диффузионным методом (в соответствии со стандартом NCCLS). Кроме раневого отделяемого исследовались кровь, моча, экссудат трахеобронхеального дерева, удаленные магистральные катетеры. Также использовался метод определения минимальной подавляющей концентрации препарата (МПК).
Микрофлора ожоговых ран была представлена, как правило, ассоциациями грамположительных и грамотрицательных микроорганизмов, а также грибов. Наиболее часто встречались St. aureus (40,4 %), Ps. Aeruginosa (31,6 %), реже встречались St. saprophyticus, Proteus, Candida albicans и tropicalis, Acinetobacter baumannii. Из комбинаций наиболее часто встречались Staph. aureus и Ps. Aeruginosa (41,3 %). Кроме того, в процессе лечения ожоговой травмы из всех выявленных штаммов стафилококка у 61,7 % больных выявлялись так называемые MRSA штаммы (рис. 1). Устойчивость синегнойной палочки выявлена была в 37,7 % случаев (рис. 2).
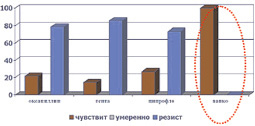
Рис. 1. Резистентность штаммов St. aureus
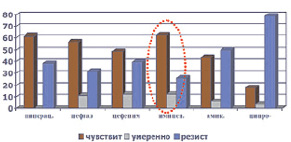
Рис. 2. Резистентность госпитальных штаммов Ps. aeruginosae
При поступлении больных в стационар микробный фон и селективная чувствительность микроорганизмов к препаратам были неизвестны. Однако, учитывая статистические данные проведенного ранее бактериального мониторинга у пациентов с аналогичной травмой, а также опираясь на принятый в 2004 году и периодически обновляемый формуляр антибактериальных препаратов для пациентов с термической травмой, при поступлении в стационар взрослым больным была назначена эмпирическая антимикробная терапия: цефалоспорины II–III поколения (Цефуроксим, Цефотаксим). При подозрении на развитие синегнойной инфекции – терапия назначалась в сочетании с аминогликозидами (Гентамицин, Амикацин) [2, 4, 8]. У детей стартовая терапия включала «защищенные» пенициллины (амоксициллин + клавулановая кислота) или как альтернативный препарат – линкозамид (Линкомицин) [6].
В последующем при сохраняющихся ожоговых поверхностях, при снижении чувствительности микроорганизмов к проводимой терапии, на 10–14 сутки выполнялся переход на цефалоспорины III–IV поколения (Цефотаксим, Цефепим) в сочетании с аминогликозидами (Амикацин), фторхинолоны I–II поколения (Ципрофлоксацин). Показаниями для смены антибактериального препарата были отсутствие чувствительности выделенной флоры к используемому препарату, а также отсутствие положительной динамики состояния пациента, нарастание симптомов системной воспалительной реакции через 48–72 часа.
В дальнейшем при выявлении MRSA и MRSE микроорганизмов, снижении чувствительности к вводимым антибиотикам (повышении МПК > 1 мг/л), что наблюдалось к 22–26 суткам, используемые препараты меняли на гликопептиды (Ванкомицин) и фторхинолоны III–IV поколения (Левофлоксацин, Моксифлоксацин) в качестве монотерапии, либо назначалось сочетание цефалоспоринов III–IV поколения (Цефоперазон+сульбактам, Цефепим) с гликопептидом (Ванкомицин). В некоторых случаях применялись карбапенемы (Имипинем, Меропенем) – при сохранении к ним чувствительности микроорганизмов. Использование подобной терапии осуществлялось еще в течение 8–12 дней. Кроме того, начиная с 8–10 дня от начала антибактериальной терапии из-за снижения колонизационной резистентности желудочно-кишечного тракта и повышения риска развития кандидоза, использовались противогрибковые препараты (Нистатин, Флюконазол) и пробиотики (эубиотики).
Таким образом, в процессе исследования мы, как правило, следовали классической схеме ЭСКАЛАЦИОННОЙ антибиотикотерапии, т.е. назначали изначально антибиотики с относительно нешироким спектром активности, предполагая малую вероятность наличия у пациента в ранние сроки после травмы устойчивых возбудителей [2, 4, 6, 8], а затем переходили на препараты резерва.
Однако, данная схема не всегда может быть использована: например, в случаях индивидуальной непереносимости и аллергии на те или иные группы препаратов у больных, когда у пациента отягощен преморбидный фон, имеется длительный догоспитальный этап, ожоги инфицированы, когда предполагается активная хирургическая тактика, а также в случаях, когда больной по своему состоянию и течению ожоговой болезни уже достиг «потолка» применения антибиотиков, т.е. в терапии были задействованы все препараты «резерва». В подобной ситуации встает вопрос: как быть, если у пациента сохраняется необходимость использования антибактериальных препаратов?
В данном случае имеется лишь два выхода: увеличение срока использования «переносимого» пациентом препарата (под контролем бактериального мониторинга), в том числе с увеличением дозы для создания адекватной подавляющей концентрации, а также использование ДЕ-ЭСКАЛАЦИОННОЙ терапии, суть которой заключается в переходе от препаратов широкого спектра действия к препарату, селективно действующему на конкретный микроорганизм [4]. В ходе исследования нами использовались оба данных направления.
При использовании де-эскалационной терапии с учетом выявленных при бактериологическом исследовании микроорганизмов и их чувствительности к антибиотикам производился отказ от применения препаратов III–IV поколения и «резерва» в пользу незадействованных до настоящего момента антибиотиков I–II поколения, «защищенных» пенициллинов (Амоксиклав), линкозамидов (Линкомицин), противотуберкулезных средств (Рифампицин) и т.д. вплоть до полного временного отказа от системной противомикробной терапии с усилением местного компонента лечения ран [4]. В некоторых случаях, например, при выявлении аллергии у пациентов переход на другие группы препаратов осуществлялся эмпирически, без учета данных бактериального мониторинга, основываясь на клинических проявлениях и данных лабораторного исследования.
Увеличение продолжительности применения антибактериальных средств более 10–14 дней (несмотря на приведенные в аннотации к препаратам и описанные в руководствах по использованию лекарственных средств сроки [7]) проводилось также под контролем бактериального исследования пациентов, и было обусловлено длительностью течения болезни и особенностью лечения больных с термической травмой. Учитывалось общее состояние больного, показатели лабораторных и клинических исследований.
Критериями эффективности антибактериальной терапии явились:
• Регресс системной полиорганной недостаточности.
• Отсутствие нагноения в ране (стерильные посевы на 3,7 сутки).
• Отсутствие генерализации инфекции и вторичных очагов.
Доза вводимого препарата в некоторых случаях увеличивалась в 1,5–2,0 раза, что создавало адекватную подавляющую концентрацию препарата в крови и тканях. Увеличение дозы обусловлено не только ростом резистентности микроорганизмов, но и измененной фармакокинетикой у ожоговых больных, о чем писал Zaske et al. еще в 1976 г. К тому же бактериальный киллерный эффект не является зависимым от концентрации, а является функцией времени, в течение которого поддерживаются концентрации на уровне, приблизительно в 4 раза превышающем МПК. В то же время нет никаких доказательств того, что токсичность препарата соответствует высоким его концентрациям (Moellering R.C., 1994) [5].
Исходя из данных постулатов, в среднем, прием антибиотиков одной группы и поколения (например, цефалоспоринов II–III поколения + аминогликозида) продлевался до 30 ± 5 дней. При исследовании именно к этому времени чувствительность имеющихся на ранах микроорганизмов к данным препаратам приближалась к минимальной. Однако при увеличении длительности использования одного препарата или сочетания препаратов сохранялась возможность продолжить адекватную терапию пациентам, переходя на описанные выше схемы по эскалационной программе, не теряя возможность в случае крайней необходимости использовать препараты резерва и не формируя к ним антибиотикорезистентности.
Результаты исследования и их обсуждение
Анализируя полученные результаты исследования, нами составлены схемы оптимальной системной антибактериальной терапии ожоговой болезни (табл. 1 и 2).
На сервисе СпросиВрача доступна консультация хирурга онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте, Ксюша, ещё раз !
Если это возможно, то сделайте, пожалуйста фото ожога из нескольких ракурсов и прикрепите к вопросу ! Мне нужно знать приблизительную площадь и глубину ожога !
Если у мамы дома имеется амбулаторная карта или сертификат прививок, то посмотрите , пожалуйста, когда в последний раз она была привита против столбняка !
Яков, здравствуйте, прививку не делала никогда, фото в разных ракурсах смогу прикрепить только после 22:30 по московскому времени, прививку от столбняка обязательно нужно делать при ожогах кипятком? Пьем антибиотик

По поводу фото ,ничего страшного нет, торопиться некуда , подождём ! Ничего страшного,что время будет позднее , я отвечу !
Теперь ,что касается столбняка ! Уже прошло 7 дней с дня получения ожога , потому вероятность того, что она может заболеть , - ничтожно мала , т. к. инкубационный период столбняка хоть и колеблется от 2-х дней до 3- х недель, но в подавляющем большинстве случаев он составляет 2 - 7 дней !
Но если чётко выполнить приказ по столбняку , то вводить нужно обязательно и более того, если она не прививалась более 10 лет , то нужно сразу 2 препарата : ПСС (Противостолбнячная Сыворотка ) И АС (Анатоксин Столбнячный ) !
Дело в том , что столбняк включен в национальный календарь прививок и в плановом порядке, начиная с детского возраста люди прививаются ! А когда случается экстренная ситуация, как в Вашем случае, то принимается решение исходя из следующего правила :
- ЕСЛИ ЧЕЛОВЕК С ДЕТСТВА РЕГУЛЯРНО ПРИВИВАЛСЯ ПРОТИВ СТОЛБНЯКА И ПОСЛЕ ПОСЛЕДНЕЙ ПРИВИВКИ ПРОШЛО НЕ БОЛЕЕ 5 ЛЕТ, ТО НЕТ НЕОБХОДИМОСТИ ЕМУ ПРИВИВАТЬ ;
- ЕСЛИ ПОСЛЕ ПОСЛЕДНЕЙ ПРИВИВКИ ПРОШЛО ОТ 5 ДО 10 ЛЕТ, ТО НУЖНО ПРИВИВАТЬ И ДЕЛАЕТСЯ ТОЛЬКО ОДИН УКОЛ , - СТОЛБНЯЧНЫЙ АНАТОКСИН ;
- ЕСЛИ ПОСЛЕ ПОСЛЕДНЕЙ ПРИВИВКИ ПРОШЛО БОЛЕЕ 10 ЛЕТ, ТО ТАКОЙ ЧЕЛОВЕК РАСЦЕНИВАЕТСЯ КАК НЕ ПРИВИТЫЙ , СЛЕДОВАТЕЛЬНО СНАЧАЛА ВВОДИТСЯ ПРОТИВОСТОЛБНЯЧНАЯ СЫВОРОТКА И СЛЕДОМ, - СТОЛБНЯЧНЫЙ АНАТОКСИН.
ПРИВИВКИ ПРИ ПОВРЕЖДЕНИЯХ ДОЛЖНЫ ВЫПОЛНЯТЬСЯ В МАКСИМАЛЬНО РАННИЕ СРОКИ , НО НЕ ПОЗДНЕЕ 21 СУТОК !
Я, Вам написал как нужно по правилам и одновременно говорю свою позицию, что если за неделю не случилось ничего, то и дальше маловероятно ,что можете заболеть столбняком!
Сходить в больницу, сделать или нет, - оставляю на Ваше усмотрение !
Что же касается лечения , то я подробно Вам напишу после просмотра фото !

Вы уже поместили фото !
Ожог глубокий , в основном третьей "А", местами, - третьей "Б"степени ! Третья "Б" означает ,что кожа обожжена на всю толщину , заживать будет долго (около месяца ) и после себя оставит не грубый , но рубец !
Я, про столбняк Вам уже написал, полагаю ,что было бы правильнее если бы Вы обратились к хирургу для решения сразу 2 - х задач :
- В СТЕРИЛЬНЫХ УСЛОВИЯХ, СТЕРИЛЬНЫМИ ИНСТРУМЕНТАМИ УДАЛИТЬ ОСТАТКИ ОТСЛОИВШЕГОСЯ ЭПИДЕРМИСА ;
- РЕШЕНИЕ ВОПРОСА С СТОЛБНЯКОМ .
Определяйтесь, пожалуйста будете обращаться в больницу или нет , чтобы мне знать какой объём помощи Вам пошагово написать !

Лечение :
- ПЕРЕД ПЕРЕВЯЗКАМИ , МИНУТ ЗА 30 - 40 МАМА ПУСТЬ ПРИНИМАЕТ ЛЮБОЙ ОБЕЗБОЛИВАЮЩИЙ ПРЕПАРАТ, КОТОРЫЙ ОНА ПРИНИМАЛА РАНЕЕ И ЗНАЕТ, ЧТО ПЕРЕНОСИТ ХОРОШО (Если не принимала ранее ничего, то могу порекомендовать КЕТОНАЛ по 50МГ.) ;
- НАДЕВАЙТЕ ВЫ МАСКУ, ОБРАБОТАЙТЕ ВАШИ РУКИ , ОБЫЧНЫЕ СРЕДНИХ РАЗМЕРОВ НОЖНИЦЫ И ПИНЦЕТ (Если нет медицинского пинцета, то можно из набора косметики) ЭТИЛОВЫМ СПИРТОМ , ЕСЛИ ЕГО НЕТ , ТО ДВАЖДЫ ОБИЛЬНО ОБРАБОТАЙТЕ ВОДКОЙ ;
- ПОСАДИТЕ МАМУ НА ДИВАН , ПОЛОЖИТЕ НОЖКУ НА СТУЛ ПЕРЕД ДИВАНОМ ;
- ОБИЛЬНО ПРОМОЙТЕ РАНУ И ОКРЕСТНОСТИ РАСТВОРОМ МИРАМИСТИНА ИЛИ ХЛОРГЕКСИДИНА И СРАЗУ ЖЕ ВСЁ ПРОСУШИТЕ СТЕРИЛЬНЫМИ МАРЛЕВЫМИ САЛФЕТКАМИ ;
- ПИНЦЕТОМ АККУРАТНО , НО РИСКОВАННО БЕРЁТЕ ЗА ПРОВИСАЮЩИЕ КРАЯ ОТСЛОИВШЕГОСЯ ЭПИДЕРМИСА (В центральной части раны её нет, она уже удалилась ! речь идёт только о сохранившихся остатках, идужиз в заднем направлении, к ахиллово сухожилию и в нижнем направлении в сторону стопы ! ) И ЛИБО ТАК ПИНЦЕТОМ И ОТРЫВАЕТЕ , ЛИБО МЕСТАМИ ИСПОЛЬЗУЕТЕ НОЖНИЦЫ (Не переживайте, это не больно, т. к. в эпидермисе живых нервных окончаний нет) ;
- ПОСЛЕ УДАЛЕНИЯ ЭПИДЕРМИСА РАНУ ЕЩЁ РАЗ ПРОМЫВАЕТЕ МИРАМИСТИНОМ , ОБИЛЬНО , С ПОМОЩЮ ШПАТЕЛЧЯ НАНОСИТЕ МАЗЬ ЛЕВОМЕКОЛЬ ИЛИ ЛЕВОСИН НА МАРЛЕВЫЕ САЛФЕТКИ (достаточно, 2 -х салфеток) , САЛФЕТКИ С МАЗЬЮ ПРИКЛАДЫВАЕТЕ К РАНЕ , ПОВЕРХ НИХ КЛАДЁТЕ ЕЩЁ 2 , НО СУХИЕ САЛФЕТКИ И НЕ ТУГО БИНТУЕТЕ ;
- В ДАЛЬНЕЙШЕМ , ПЕРЕВЯЗКИ , ПОНЯТНО, ЧТО УЖЕ БЕЗ ПРОЦЕДУРЫ СРЕЗАНИЯ ЭПИДЕРМИСА , ЕСЛИ СЕГОДНЯ ВАМ УДАСТСЯ ИХ СРЕЗАТЬ , ПОВТОРЯЕТЕ 2 РАЗА В ДЕНЬ ;
- ДЛИТЕЛЬНОЕ СТОЯНИЕ НА НОГАХ ИЛИ ДЛИТЕЛЬНОЕ СИДЕНИЕ С СВИСАНИЕМ НОГИ ВАМ НЕ ЖЕЛАТЕЛЬНО, А КОГДА ЛЕЖИТЕ, ТО ЛУЧШЕ НОГУ ДЕРЖАТЬ ЧУТЬ ВЫШЕ УРОВНЯ ВАШЕГО ТЕЛА, НАПРИМЕР, НА ПОДУШКЕ , НО В ТО ЖЕ ВРЕМЯ АКТИВНОСТЬ НУЖНА (ПОХОДИТЬ ПО КОМНАТЕ , ПРОЯВЛЯТЬ АКТИВНОСТЬ НОГАМИ В ПОЛОЖЕНИИ ЛЁЖА, - КРУТИТЬ"ВЕЛОСИПЕД") ;
- СУПРАКС 400МГ. , ПО 1 КАПСУЛЕ 1 РАЗ В ДЕНЬ , 6 ДНЕЙ (Это сильный антибиотик из группы ЦЕФАЛОСПОРИНОВ) .
Вот такое лечение на ближайшие 7 - 10 дней , а потом посмотрим, будет видно по ситуации !
Если ,что не понятно , в процессе лечения , - напишите !
Удачи Вам !

Однако большинство из них может воздействовать лишь на определенную группу микроорганизмов. Данная особенность затрудняет подбор нужного препарата и замедляет лечебный процесс. В таких случаях на помощь приходят антибиотики широкого спектра действия. Они ведут борьбу сразу с несколькими возбудителями и применяются для лечения самых разных инфекционных патологий.
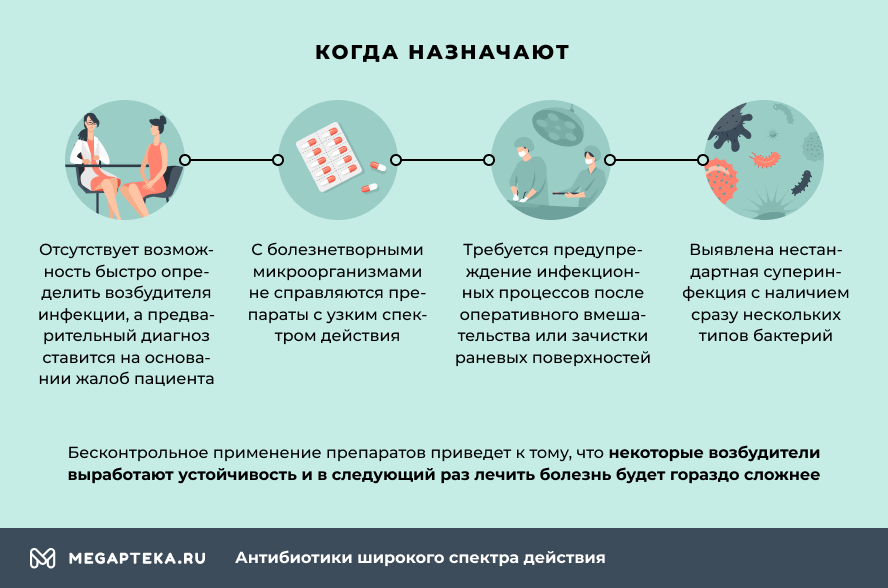
Когда назначают антибиотики широкого спектра действия в таблетках
- отсутствует возможность быстро определить возбудителя инфекции, а предварительный диагноз ставится на основании жалоб пациента. Используемый антимикробный препарат поможет сдержать дальнейшее развитие болезни до тех пор, пока не будет выявлен истинный возбудитель;
- с болезнетворными микроорганизмами не справляются препараты с узким спектром действия;
- выявлена нестандартная суперинфекция с наличием сразу нескольких типов бактерий;
- требуется предупреждение инфекционных процессов после оперативного вмешательства или зачистки раневых поверхностей.
Современные препараты выпускаются в разнообразных формах: помимо традиционных таблеток и растворов для парентерального введения, фармацевты предлагают антибиотики в виде суппозиториев, мазей, спреев. Для детей применяются сиропы, которые имеют приятный вкус и не вызывают негативных эмоций у маленьких пациентов.
Нет времени читать длинные статьи? Подписывайтесь на нас в соцсетях: слушайте фоном видео и читайте короткие заметки о красоте и здоровье.
Мегаптека в соцсетях: ВКонтакте, Telegram, OK, Viber
Категории современных антибиотиков последнего поколения широкого спектра действия
Антибиотики успешно борются с бактериями. Однако многие микроорганизмы становятся устойчивыми к ним и применяемые средства теряют свою эффективность. Особенно хорошо микробы приспосабливаются к часто используемым антибиотикам. Это заставляет фармакологов постоянно разрабатывать новые препараты. Поэтому сегодня существует уже несколько поколений антибактериальных средств.
Антибиотики нового поколения оказывают более сильное воздействие на микроорганизмы. Они менее токсичны, но это не означает их полную безопасность для организма.
| Группа | Как действуют | Препараты |
| Тетрациклины | Останавливают рост и развитие бактерий, но не убивают их | Тетрациклин, Доксициклин |
| Фторхинолоны | Убивают бактерии. Более активны в отношении грамотрицательных микроорганизмов, микоплазм и хламидий | Моксифлоксацин, Левофлоксицин |
| Полусинтетические пенициллины | В сочетании с клавулановой кислотой эффективно убивает бактерии. | Ампициллин, Амоксициллин |
| Цефалоспорины | По строению похожи с пенициллинами и оказывают схожий эффект. Но более устойчивы к микробным ферментам. | Цефтриаксон, Цефепин |
| Аминогликозиды | Уничтожают микобактерии туберкулеза, возбудителей туляремии и чумы. | Стрептомицин, Амикацин |
| Карбапенемы | Уничтожают возбудителей хронического бактериального бронхита, кожи и инфекций мочеполовой системы | Меропенем, Имипенем |
При каких патологиях применяют
Благодаря своей способности воздействовать на разные виды бактерий, одно и то же антибактериальное средство широкого спектра действия может использоваться для лечения самых разных болезней.
В своей практике антибиотики используют:
- Урологи – препараты успешно справляются с патологиями мочевыводящих путей, почек, простаты. Также они применяются для лечения половых инфекций.
- Терапевты – назначают антибиотики при ангине, бронхите, пневмонии. Препараты не воздействуют на вирусы, но применяются для лечения осложнений ОРВИ.
- Инфекционисты – кишечные инфекции – достаточно распространенное явление среди детей и взрослых. Проникновение возбудителей в организм происходит через немытые руки, воду, продукты. Дизентерия, сальмонеллез, лямблиоз и другие инфекции лечатся антибиотиками.
- Дерматологи – свое применение препараты нашли при лечении таких патологий, как рожа, пузырчатка новорожденных, лишай. Нередко в дерматологии антибиотики используются в виде мазей. Также антибактериальные средства часто назначаются при раневых повреждениях кожи и ожогах.
- Хирурги – несмотря на то, что вмешательства выполняются в асептических условиях, избежать гнойных осложнений удается не всегда. Препараты в таких случаях подбираются индивидуально.
- Стоматологи – воспалительные процессы, развивающиеся в ротовой полости, могут быть очень опасны. Поэтому для лечения обязательно применяется антибиотикотерапия.
Однако использовать их без назначения врача недопустимо. Бесконтрольное применение препаратов приведет лишь к тому, что некоторые возбудители выработают устойчивость и в следующий раз лечить болезнь будет гораздо сложнее.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.

Интересный факт: оказывается, открытие цефалоспоринов, как и первого в истории антибиотика Пенициллина, связано со случайностью. В середине прошлого века ученый Джузеппе Бротцу, изучая экологию морской воды, выделил штамм Cephalosporium acremonium. Ученый установил, что данный микроорганизм продуцирует вещество, подавляющее рост бактерий. Введение вещества больным тифозной лихорадкой приводило к быстрому улучшению состояния пациентов.
Цефалоспорины - самая многочисленная группа антибиотиков. В современной медицине используется порядка 70 наименований цефалоспориновых антибиотиков пяти поколений, отличающихся по свойствам и сфере клинического применения.
От чего Цефтриаксон
Цефтриаксон - полусинтетический антибиотик для инъекционного применения. Относится к третьему поколению группы цефалоспоринов (групповая принадлежность у антибиотиков определяется химической структурой).
Третье поколение цефалоспоринов отличается от двух предыдущих расширенным спектром действия, особенно в отношении грамотрицательных бактерий.
Соответственно, Цефтриаксон помогает при лечении большего количества болезней, чем цефалоспорины-«предшественники».
Цефтриаксоном лечат бактериальные инфекции:
- сепсис
- менингит
- болезнь Лайма
- перитонит
- инфекции желчных путей, желудочно-кишечного тракта
- инфекции костей, суставов, мягких тканей, кожи
- раневые инфекции
- пневмонии и инфекции ЛОР-органов
- инфекции почек, мочевыводящих путей
- инфекции половых органов (в т.ч гонорею)
Цефтриаксон при Ковиде
Прием антибиотиков бесполезен при вирусных инфекциях. Тогда почему больным коронавирусом назначают Цефтриаксон, и препарат спасает жизни? Разбираемся вместе.
При тяжелой форме COVID-19 вирус провоцирует воспалительный процесс в легких, подавляет местный и общий иммунитет. Создаются условия для присоединения бактериальной пневмонии. 96% смертей при заражении COVID-19 обусловлены септическим шоком и вторичной инфекцией, вызывают которую гемофильная палочка, пневмококки и стрептококки.
Когда вирусная пневмония осложняется бактериальной инфекцией, назначается Цефтриаксон. Высокая клиническая эффективность препарата в такой ситуации объясняется тем, что 86% возбудителей этой патологии чувствительны к Цефтриаксону.
Механизм действия
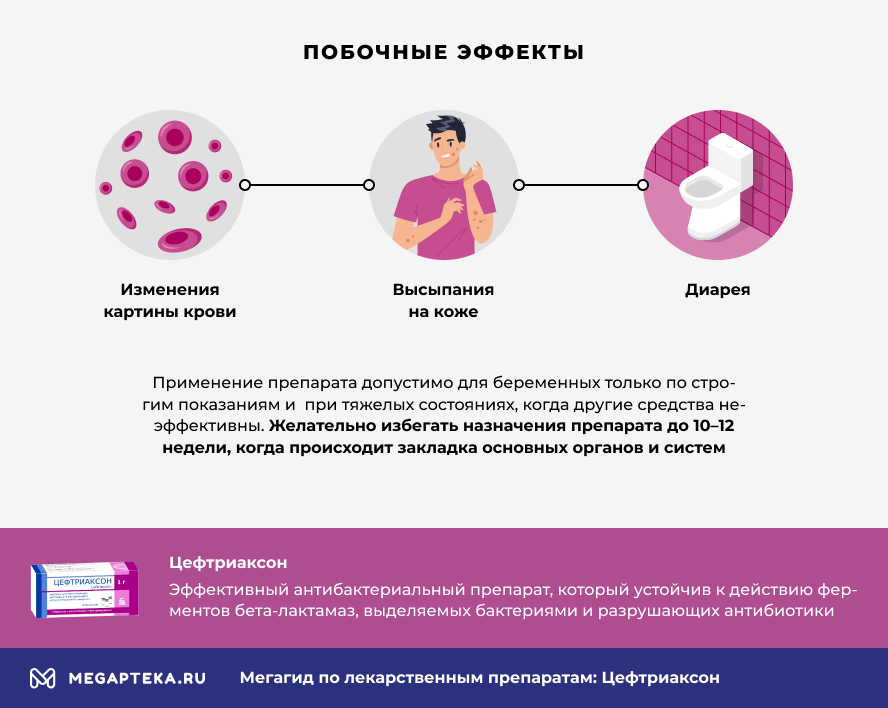
Механизм действия у Цефтриаксона - бактерицидный. Он «убивает» бактерии за счет подавления синтеза клеточной стенки, что ведет за собой гибель микроорганизмов. Цефтриаксон отличается устойчивостью к действию ферментов бета-лактамаз, выделяемых бактериями и разрушающих антибиотики.
Способ применения
Лекарственная форма Цефтриаксона - порошок для приготовления раствора. При добавлении растворителя содержимое флакона смешивают и взбалтывают до полного растворения кристаллов (не должно быть осадка и белесоватости).
Лекарство вводится внутримышечно и внутривенно. В первом случае Цефтриаксон разводят 1% раствором лидокаина, который уменьшает болезненные ощущения после введения в мышцу. Лидокаин влияет на ритм сердца и вызывает тяжелые побочные эффекты в отдельных случаях. Важно перед лечением исключить противопоказания к анестетику, указанные в инструкции. Растворы с лидокаином вводить внутривенно категорически запрещено!
При внутривенном применении в качестве растворителя используют воду для инъекций, изотонический раствор натрия хлорида 0,9%, растворы глюкозы 5% и 10%.
Цефтриаксон нельзя смешивать с другими антибактериальными препаратами из-за возможной несовместимости.
Нельзя использовать как растворители и вместе с цефтриаксоном вводить препараты, содержащие кальций. С кальцием антибиотик вступает в реакцию и образует нерастворимые соединения - преципитаты.
Общее правило для растворов Цефтриаксона - введение сразу после приготовления.
Цефтриаксон обладает длительным периодом полувыведения, что делает его одним из самых удобных в использовании цефалоспоринов. Часто «колоть» Цефтриаксон не нужно - инъекция ставится 1 раз в сутки. Продолжительность курса зависит от течения болезни, в среднем 4 - 14 дней. Согласно общим правилам антибиотикотерапии Цефтриаксон продолжают применять минимум 48 - 72 часа после нормализации температуры.
Побочные действия
Цефтриаксон прошел многочисленные клинические исследования, в ходе которых выявлены наиболее часто встречающиеся нежелательные реакции:
- изменения картины крови: лейкопения, эозинофилия и тромбоцитопения
- сыпь
- повышение активности печеночных ферментов
- диарея
Безопасность для беременных женщин у Цефтриаксона не доказана. Доклинические исследования не выявили тератогенного и токсического действия на эмбрион и развитие плода. Применение препарата допустимо для беременных только по строгим показаниям и при тяжелых состояниях, когда другие средства неэффективны. Желательно избегать назначения препарата до 10-12 недели, когда происходит закладка основных органов и систем. В этот период Цефтриаксон назначается только при угрозе жизни матери.
Цефтриаксон и алкоголь: совместимость
Лечение любыми антибиотиками сопряжено с ограничениями, в том числе и с приемом алкогольных напитков. При приеме любых антибиотиков есть смысл отказаться от алкоголя. Это избавит пациента от возникновения побочных реакций и сделает терапию максимально эффективной.
Аналоги цефтриаксона в таблетках для взрослых
Антибиотик назначают при заболеваниях, которые требует быстрого и равномерного распределения препарата по кровеносной системе для максимальной эффективности лечения.
Замена на пероральные лекарства (таблетки, капсулы) не будет полностью равнозначной, даже одинаковые по составу вещества имеют отличия в действии на организм.
Назовем групповые аналоги Цефтриаксона в таблетках или капсулах:
- Цефалексин – цефалоспорин первого поколения.
- Зиннат (действующее вещество Цефуроксим) - цефалоспорин второго поколения
- Супракс и Панцеф (действующее вещество Цефиксим) - цефалоспорины третьего поколения
Вопрос о замене Цефтриаксона может решить только врач.
Сравним два инъекционных цефалоспорина: Цефазолин или Цефтриаксон. Что лучше?
Цефазолин относится к первому поколению, обладает узким спектром антимикробной активности (грамположительные кокки). Соответственно, меньше показаний к лечению болезней: профилактика при операциях, инфекции кожи и мягких тканей. Кратность введения - 3-4 раза в сутки.
Цефтриаксон, как представитель третьего поколения, имеет широкий спектр действия против грамотрицательной флоры, устойчивость к действию ферментов бактерий и применяется для лечения тяжелых и смешанных инфекций. Вводится один раз в сутки, длительно поддерживает бактерицидную концентрацию в организме.
Преимущества Цефтриаксона - эффективность, широкий круг показаний, удобство применения и хороший профиль безопасности.
Читайте также:

