Как замаскировать кожу на ногах
Обновлено: 19.04.2024
Как сделать пятки идеальными к лету? От чего грубеет кожа на пятках?
Наступило лето. А значит, пора носить мини-юбки и легкие изящные босоножки. Как видно из названия, эта обувь указывает на один очень важный факт: ваши ноги в них всегда будут на виду, а потому они должны быть в идеальном состоянии. Но как назло именно в конце весны начале лета наши пятки выглядят не лучшим образом. Ведь осенью, зимой и летом мы носим закрытую обувь и уделяем недостаточное внимание уходу за ногами.
Ноги никак нельзя назвать красивыми, если из открытой части босоножек "проглядывает" пятка с потрескавшейся кожей желтоватого оттенка. Причина этого - сухость кожи, которая чаще всего является результатом недостатка витаминов в организме, нарушения кровоснабжения стопы или работы эндокринной системы. Чтобы навсегда избавиться от сухости кожи пяток, надо полноценно питаться, избавиться от лишнего веса, избегать ношения неудобной обуви и длительного стояния на ногах. Если трещины на пятках превратились уже в серьезную проблему и не заживают, несмотря на ежедневный уход, то обязательно обратитесь к эндокринологу и пройдите обследование. Зачастую трещины на пятках появляются из-за повышения уровня сахара в крови.
У каждой женщины есть свои рецепты ухода за пятками. Я хочу вам рассказать только о тех, которые помогли мне избавиться от трещин на пятках. Их испробовали уже все мои подруги и результатами они остались весьма довольны. Суть ухода за кожей пяток заключается в том, что сначала надо удалить с пяток ороговевший слой кожи, затем увлажнить и питать новый слой эпидермиса. Избавиться от сухости кожи невозможно, если вы будете пренебрегать ежедневными гигиеническими процедурами, которые включают в себя следующее: каждый день мойте ноги детским мылом.
Намылите стопы и потрите пятки пемзой. Ополосните ноги холодной водой и тщательно вытрите их полотенцем. Намажьте ноги питательным кремом, причем не обязательно, чтобы он предназначался для ухода за кожей ног. Подойдет любой крем, который содержит витамины А, Е и Д. Нанесите крем не только на пятки, но и на всю кожу стоп. Втирайте его в кожу легкими массажными движениями, чтобы улучшить кровообращение и питание кожи. Если в пятках есть трещины, которые покраснели и воспалились, то после того как помыли и хорошенько высушили ногу, наклейте на трещину стерильный пластырь и не снимайте его до заживления ранки.

Снять огрубевший слой кожи можно и специальным скрабом для ног. Купить такой скраб сегодня можно в любом косметологическом магазине. Нанесите небольшое количество скраба на овальную терку для шлифовки кожи пяток или плоскую пемзу, затем легкими движениями тщательно массируйте им кожу пяток. Достаточно делать такую процедуру 2-3 минуты, иначе скраб может травмировать кожу. После очистки кожи обязательно вымойте ноги с мылом, высушите и намажьте кремом.
Чтобы смягчить огрубевшую кожу пяток, полезно на ночь делать компрессы. Измельчите в блендере одну луковицу и полученную массу нанесите на пятки. Намотайте ноги пищевой пленкой и наденьте сверху теплые носки. Оставить луковую массу на ногах надо на всю ночь, а утром смыть ее, обработать пятки пемзой и смазать питательным кремом. Уже через несколько дней кожа на пятках станет мягкой и гладкой. Также помогает и медовый компресс. Избавиться от сухости кожи пяток поможет и оливковое масло или свиной жир. Намажьте им кожу ног и наденьте сверху полиэтиленовый пакет, а поверх него - хлопчатобумажные носки. Держите ноги в тепле около часа, чтобы питательные вещества лучше впитались в кожу. Затем снимите компресс, ополосните ноги теплой водой, высушите и намажьте кремом. Если вы не поленитесь и будете делать масляный компресс на пятки ежедневно, то уже через неделю они обрадуют вас своим видом.
Все эти меры помогут сделать пятки нежными и розовыми, какими были они у вас в детстве. Регулярно ухаживайте за пятками и делайте педикюр, чтобы не стыдно было надеть стильные босоножки и притягивать взгляды мужчин к своим ногам. Ведь они любуются не только красивыми чертами лица, здоровыми волосами, модным маникюром и стройной фигурой, но и женскими ногами. Не зря эта часть женского тела воспета многими поэтами-классиками! Вспомните строки А.С.Пушкина: "Две ножки… я все их помню, и во сне они тревожат сердце мне. "
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Вы даже не представляете, сколько людей могут «похвастаться» подобным симптомом, когда ноги покрыты некрасивыми красными точками.
Однако указанный эффект может возникнуть не только на ногах, но и на руках, ягодицах и других частях тела.
Появляется это состояние в любое время года, но в весенне-летний период, по вполне понятным причинам (открытые платья и пр.), становятся особенно заметными. Что же это такое?

Эффект клубничных ног и как с ним бороться
Если мы посмотрим на эти точечные образования под увеличением, то заметим некоторое уплотнение и закупорку пор.
Внешне эта картина очень напоминает поверхность клубники – маленькие зернышки в отверстиях. За счет этого этот симптом приобрел в некотором роде «вкусное» наименование – клубничные ноги.
Цвет этих элементов широко варьируется в зависимости от кожной пигментации: от розоватых до черных.
Если перейти на медицинские термины, то это не что иное, как камедоны – закупоренные поры, содержащие кератиновые чешуйки, кожное сало, остатки волоса.
При взаимодействии с воздухом жир окисляется, приобретая темный окрас, что мы и наблюдаем в виде темных точечных структур.
Иногда возможно присоединение бактерий с развитием воспалительной реакции.
Однако, несмотря на одинаковое визуальное проявление, причины могут быть довольно разными.
Здесь имеется в виду не просто лезвие, а тупой инструмент, пренебрежение к использованию специальных кремов и увлажняющих веществ. Другими словами, ошибочная техника.
В итоге происходит травмирование верхней части волосяного устья с последующей воспалительной реакцией.
Этот же механизм ведет и к вросшим волосам с такой же симптоматикой. Поврежденное отверстие заполняется вышеупомянутыми продуктами обмена с развитием «ягодной» картины.
Кстати, непрофессиональная техника восковой депиляции точно также нарушает структуру волосяной поры с аналогичным итогом.
Если присоединяется инфекционный возбудитель (грибы, бактерии), то к вышеуказанным проявлениям добавляется зуд, боль, отечность, гной. Все это носит название фолликулита.
Другой виновник событий может совсем не зависеть от нас – расширенные и забитые поры: открытые комедоны, которые, окисляясь, приобретают темный оттенок.
Еще одно состояние, трактуемое докторами в качестве вариаций нормальной кожи, называют фолликулярным кератозом.
В народе этот термин больше как «гусиная или куриная кожа».
Здесь вообще все неясно: никто толком не знает, откуда это берется. Известно только, что сухость усугубляет внешние атрибуты. По сведениям некоторых медиков это может быть результатом наследственности или формой аллергии.
Часто встречается у деток на ручках и щечках. После 30 лет состояние сглаживается.
Средства для загара
Средства для искусственного загара могут приводить к уже описанной картине.
При пигментировании эпидермиса расширенные поры могут поглощать большее количество красящих субстанций, что, в итоге, приводит к выделяющимся образованиям.

Как избавиться от клубничных ног
Прежде всего, важно провести приблизительную диагностику. Отследить связь проблемы с различными описанными воздействиями.
Что привело к недугу? Ошибочная методика борьбы с растительностью, ваша «естественная» кожа с детства или присоединившаяся инфекция?
В первом случае следует усовершенствовать методику сбривания покрова: предварительное смягчение и увлажнение эпидермиса путем принятия душа или ванны, использование масла для бритья и других косметических препаратов.
Всегда направлять движения по ходу роста, после процедуры тщательное смывание всех остатков продуктов, ополаскивание холодной водой для закрытия пор.
Если за проблему ответственность несет восковая терапия, то лучшим способом станет смена этой техники на шугаринг - более щадящий во всех отношениях вариант.
В случае нагноения следует обратиться к врачу за лечением и только потом заняться выбором метода эпиляции.
Оптические методы эпиляции избавляют от необходимости регулярной травматизации, что поможет избавиться от «клубничной» картины. А электроэпиляция окончательно устранит сам источник проблемы.
Для сглаживания косметического недостатка подойдут все средства, которые мы применяем для лечения акне:
- Грамотная эксфолиация при помощи скрабов, АНА, молочной и других кислот. При активном течении воспаления скрабирование нужно отложить.
- Препараты алоэ вера, пантенол, масло чайного дерева и остальные противовоспалительные агенты.
- Домашние средства: сода, овсяные хлопья, сахарный скраб устранят омертвевшие частички с поверхности кожи и визуально осветлят неприятные точки.
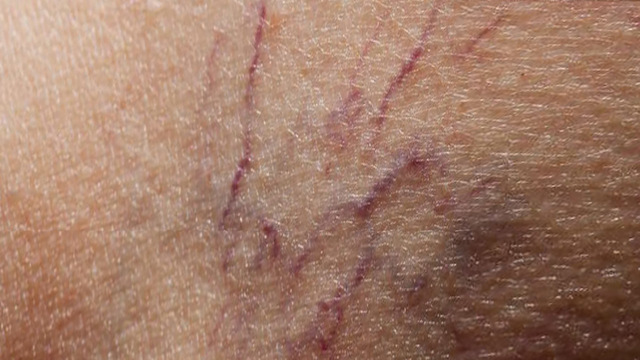
Хроническая венозная недостаточность или варикозная болезнь ног это распространенная проблема у девушек и дам всех возрастов, у мужчин тоже, хотя встречается несколько реже. Опираясь на данные российского исследования СПЕКТР мы сегодня говорим, что порядка 80 % пациентов с хронической венозной недостаточностью это женщины, доля мужчин составляет около 20%.
Начинается всё у кого-то с не проходящих телеангиэктазий – тонких паутинок – сосудов синего или красного цвета на бедрах или голенях, у кого-то с выпирающих подкожных вен, чаще под коленом. И в том и в другом случае ножки выглядят некрасиво, приходится прощаться с короткими юбками и шортами.
Бывает и так, что внешних проявлений нет, просто ноги к вечеру сильно устают, «гудят», отекают, а человек даже не понимает, что это вовсе не внезапно нагрянула старость, а следствие нарушенного венозного оттока. Тяжесть в ногах и утомляемость – самые частые жалобы, встречаются у 75 и 72% пациентов соответственно, на боль жалуются 56%.
Хорошая новость состоит в том, что это поправимо и лечится, и самочувствие и внешние проявления, не спешите выбрасывать короткие юбки и шорты.
Плохая новость тоже есть, придется принять, что это болезнь, обусловленная несовершенством вашего сосудистого аппарата и останется с вами навсегда. Поэтому лечить ноги нужно всю жизнь, наблюдаться у специального врача регулярно, примерно так же как мы посещаем стоматолога.
Варикозное расширение вен может быть и других локализаций, например, мошонки, малого таза, пищевода. Но сегодня мы говорим о ногах.
Почему у кого-то появляется варикоз, а у кого-то нет?
Сейчас причины варикозной болезни изучаются с применением высокоточных современных методов на клеточном и молекулярном уровнях.
Результаты исследований позволяют говорить о большом значении в развитии патологии нарушения функций эндотелия (внутреннего слоя) сосудистой стенки в результате его повреждения метаболитами лейкоцитов, изменения репаративных процессов, деформации клеток гладкой мускулатуры. (В.С.Савельев, 2001; Ю.Л. Шевченко, 2005).
Факторами риска хронической венозной недостаточности и появления эктазий (расширения) являются беременность и роды – на первом месте по частоте, сидячая работа – на втором месте, стоячая работа (у парикмахеров, учителей, продавцов) – на третьем, далее по порядку следуют тяжелый физический труд, приём женских гормональных препаратов. У 60% больных встречается лишний вес. Впрочем, проявление болезни бывает и у худых, спортивных зожников, потому что, как сказано выше, существует наследственная предрасположенность.
У заболевания несколько стадий, набор симптомов у всех разный. Кого-то волнует некрасивая сосудистая сетка, кого-то отечность и распирание в ногах к вечеру, могут быть судороги, боль, жжение по ходу вен.
Хроническая венозная недостаточность отнюдь не безобидна, дело не только в некрасивом испещрении расширенными венами. Заболевание прогрессирует со временем и если его не лечить, к пожилому возрасту пациента оно может значительно ухудшить качество его жизни, сопровождаясь чувством распирания в ногах, отечностью и болями, стать причиной опасных состояний, тромбофлебита и тромбозов. Поэтому важно не пускать венозный кровоток на самотёк.
В любой непонятной ситуации самое верное это обратиться к специалисту. Мы задали несколько вопросов Анастасии Андреевне Акуловой, врачу, сердечно-сосудистому хирургу (еще она инста-блогер на тему здоровья doctor_akula):
– Анастасия Андреевна, можно ли вылечить варикозную болезнь, чтобы ножки были снова красивыми, без видимых вен, без отёков и болей?
– Это возможно, современные методы позволяют достичь хороших результатов. А начинать нужно с точной диагностики. Обязательно нужно сделать ультразвуковое исследование ног с подробным описанием. Важно как проходит вена, какого она диаметра, состояние её клапанов на всем протяжении, остиального клапана (крупного), бывают добавочные вены. Врач должен осмотреть пациента и результаты УЗИ, выяснить все подробности течения болезни и уже тогда подобрать оптимальное лечение.
Консервативное лечение
К нему относятся компрессионный трикотаж и лекарственные препараты для наружного и внутреннего применения. Ношение компрессионного трикотажа (специальные чулки, гольфы, колготы) рекомендуется при физических нагрузках, беременности, долгом нахождении стоя или сидя (в машине, самолете). Причем не только тем, у кого есть диагноз (трикотаж предотвращает прогрессирование заболевания), но и здоровым людям без жалоб при наличии факторов риска. Компрессионный трикотаж оказывает определенное давление на конечности, благодаря которому улучшается отток крови от стоп к сердцу.
Венотоники – препараты, которые укрепляют и оздоравливают сосудистую стенку. Кремы и гели для наружного применения помогают снять боль и тяжесть в ногах.
Если же беспокоят внешние проявления болезни, когда ноги исчерчены ниточками красного и синего цвета или выпирающими венами, консервативного лечения недостаточно.
Оперативное лечение
Это собственно операция – флебэктомия, удаление пораженных вен хирургическим путём и ряд методик, суть которых заключается в выключении пораженных вен из кровотока путём их склерозирования.
Не будем сейчас подробно говорить о флебэктомии, это отдельная тема, в ней масса нюансов, лишь упомянем, что применяется при последних стадиях хронической венозной недостаточности, есть выраженные узлы вен, тромбофлебит, трофические язвы, сильные отеки.
Склерозирование выполняется несколькими путями.
Инъекционно. Врач вводит специальное вещество – склерозант в просвет пораженной вены и она склеивается, пропадают и мелкие сосуды, питающиеся от неё, вместо них со временем образуются новые здоровые. Сегодня применяются лекарства в форме пены, она эффективнее заполняет просвет сосуда. Врач заклеивает место укола, делая тугую повязку, на ногу надевается компрессионный чулок, в котором пациенту предстоит проходить примерно неделю. Два-три сеанса склерозирования чаще всего бывает достаточно, чтобы убрать видимые средние по диаметру вены при не запущенных стадиях болезни.
Путём лазерной малоинвазивной операции. Это введение в просвет вены тонкого световода, через который лазерным излучением производится воздействие на стенки сосуда, сосуд коагулируется и исключается из кровотока. Такая операция проводится стационарно без особой подготовки.
С помощью лазерной системы. Та самая сосудистая сеточка, состоящая из мелких сосудов, в которые нельзя ввести иглу шприца, удаляется с применением лазерной системы без прокола и какого-либо повреждения кожи. Снаружи врач оборудованием воздействует на измененные участки сосудов, воздействие прицельное. Их стенки нагреваются и склеиваются. После процедуры иногда наблюдается небольшая краснота и покалывание, всё проходит без лечения в течение нескольких дней. В зависимости от площади сосудистой сетки требуется несколько сеансов лечения, в среднем 2-4. Компрессионные чулки после процедуры носить не требуется.
Анастасия Акулова рекомендует избегать прямых солнечных лучей после процедуры лазерного склерозирования в течение примерно двух недель.
Важно понимать, что если у вас обнаружилась варикозная болезнь, вам с ней предстоит жить. Не обращать внимания – плохая тактика, чреватая неприятными осложнениями в будущем.
Чтобы не доводить дело до тромбов и трофических язв в пожилом возрасте, разумнее смолоду обращаться к сосудистому хирургу, принимать назначенные препараты, носить компрессионный трикотаж, коагулировать сосуды и не допускать прогрессирования заболевания.

Мозоль - это участок твердой, огрубевшей кожи, который возникает в области повышенного трения или давления.
Утолщение кожи при этом носит защитный характер, так, у фермеров, гимнастов, гребцов образование мозолей предохраняет кожу от образования водянистых волдырей и ран в месте постоянного трения. У обычных людей мозоли чаще всего возникают на ступнях, вызывая дискомфорт и боль при ходьбе. Эти образования не заразны. При некомпенсированном сахарном диабете или недостаточности кровообращения возможно инфицирование и развитие воспалительного процесса, который очень опасен у этой категории пациентов.
Причины образования мозолей
Когда кожа трется обо что-нибудь в течение достаточного времени (особенно в тех местах, на которые тело опирается при ходьбе), возникают мозоли. Виды деятельности, которые сопровождаются повторяющимся давлением на стопы (бег, ходьба босиком по траве, гравию), приводят к мозолям на стопе или на пятке. Частая причина образования мозолей на пальцах ног или между пальцами - ношение неудобной обуви.
К мозолям также приводят:
- сухость кожи
- уменьшение толщины жировой ткани.У пожилых людей мозоли на руках могут возникнуть из-за уменьшения жировой прослойки.
Виды мозолей
Выделяют несколько видов образований:
- мокрая мозоль
- сухая мозоль
- стержневая мозоль
- натоптыши.
По международной классификации заболеваний (МКБ-10) патология относится к разделу L84 - “Мозоли и омозолелости”.
Сухая мозоль
Сухой или твердой мозолью медики считают огрубение и утолщение кожи на ладонях или подошвах, часто желтоватого цвета. По размеру мозоли больше натоптышей и не имеют такого четкого края. Они могут развиваться
- на ногах вокруг пяточной области или на коже подушечек стопы
- ладонях рук
- пальцах рук.
Стержневая мозоль
Это разновидность сухой мозоли, которая имеет твердый стержень, уходящий глубоко в кожу. Необходимо уточнить у врача, может ли образование быть подошвенной бородавкой, так как лечение патологий разное.
Натоптыши
Образующиеся поверх или между пальцев ног, на подошвах (там, где кожа вплотную прилегает к костям) круглые участки утолщенной кожи вокруг жесткого центра сероватого цвета. Причины возникновения:
- неподходящая обувь, как слишком свободная, в которой ступня скользит и трется о края, так и узкая (например, туфли на каблуках, которые сдавливают пальцы);
- плоскостопие (нарушены амортизационные свойства стопы);
- вальгусная деформация стопы (при этом большой палец под углом отклоняется от других пальцев стопы, а его сустав выпирает наружу).
Водяная мозоль
Водяная мозоль (также называется мокрая или мягкая мозоль) представляет собой небольшие скопления жидкости, которые обычно возникают в верхних слоях кожи после ее повреждения, чаще всего - на руках и ногах.
Симптомы мозолей
- утолщенная и огрубевшая кожа
- шелушение и сухость
- утолщенные участки кожи формируются на ногах, руках или других участках кожи, подверженных частому или интенсивному трению (сжатию)
- боль и кровоточивость
Лечение мозолей
Зависит от их вида. Возможно консервативное и хирургическое лечение. Часто возникает вопрос, к какому врачу обратиться. Диагностику, лечение, профилактику мозолей и натоптышей проводит врач-подиатр. Это специалист, который помогает решить проблемы в области стопы. Также можно обратиться к врачу-дерматологу.
Обычно диагноз ставят после осмотра. В некоторых случаях врач порекомендует выполнить рентгенографию стопы для исключения или подтверждения вальгусной или варусной деформации.
Лечение сухих (твердых) мозолей и натоптышей
Прежде чем начать лечение мозолей, нужно устранить причину их появления, например, постоянное трение. Обычно схема удаления выглядит так:
- Поместить руку (ногу) с мозолью или натоптышем в теплую воду примерно на 10 минут для размачивания.
- Мокрой пемзой или пилкой для кожи ног деликатно потереть огрубевшую зону круговыми движениями с целью ее удаления. Нужно соблюдать осторожность, чтобы не повредить кожу и не спровоцировать кровотечение.
- После ванночки нанести средство от мозолей - крем с салициловой кислотой, мочевиной или лактатом аммония (такие препараты постепенно размягчают утолщенные участки).
Если пораженный участок кожи очень плотный и толстый, врач может порекомендовать удалить его хирургическим путем (с помощью скальпеля или лезвия) в условиях процедурного кабинета. Это безболезненная процедура, так как утолщенная кожа не имеет нервных окончаний.
Лечение водяных (мокрых, мягких) мозолей
Обычно эти образования сами проходят в течение 3-7 дней. Нужно не травмировать волдырь, покрыть его чистой и сухой повязкой до рассасывания жидкости. Вскрывать мягкую мозоль не стоит, это замедлит заживление и повысит риск инфицирования. К врачу надо идти при усилении боли, покраснении, повторном появлении мозоли в том же месте.
Лечение стержневых мозолей
Обычно процедуру делают во время аппаратного педикюра, когда проводят высверливание ороговевшей ткани специальным тонким сверлом. Затем в место мозоли помещают лекарственное вещество, которое не даст стержню появиться вновь.
Пластыри от мозолей
Иногда в лечении мозолей может помочь пластырь, пропитанный специальными веществами, например, салициловой кислотой. Пластырь с содержанием 40% салициловой кислоты поможет подобрать фармацевт в аптеке. Нужно учитывать, что кислота в составе пластыря могут повредить нормальную кожу вокруг мозоли. Для защиты здоровой кожи можно использовать вазелин для смазывания области вокруг мозоли. Пластыри с химическими веществами в составе не показаны при сахарном диабете, проблемах с кровообращением стоп, при склонной к раздражениям коже.
Мази от мозолей
Используют средства на основе салициловой кислоты, например, салициловую мазь, которую наносят на сухую мозоль 2-3 раза в день. Средство нельзя применять у детей, при непереносимости компонентов, выраженной боли, а также при возникновении зуда после первого нанесения.
Удаление лазером
В сложных случаях для лечения стержневых или больших по размеру образований возможно использовать лазер (лазеротерапия) или жидкий азот (криотерапия).
Другие средства от мозолей
Также можно использовать:
- специальные регидратационные кремы для утолщенной кожи
- защитные пластыри
- индивидуально подобранные стельки или подушечки для обуви
- специальные клинья из пенного материала для пространств между пальцами
- силиконовые подушечки или клинья для перераспределения областей давления в области стопы.
Лечение сухих мозолей народными средствами
Используют 10-15-минутные теплые ванночки с 2-3 столовыми ложками пищевой соды (натрия гидрокарбоната), после чего размягченную мозоль трут пемзой для удаления омертвевшей кожи.
Также можно на пораженный участок кожи нанести пасту из одной ложки пищевой соды и нескольких капель лимона (чтобы сделать более мягкую консистенцию, можно добавить воду), накрыть повязкой и оставить на ночь. Утром повязку снять и отшелушить кожу пемзой. Процедуру можно повторять ежедневно до полного удаления мозоли или натоптыша.
Используют также и сок свежего лимона (содержащаяся в нем кислота помогает размягчить загрубевшую кожу), который 2-3 раза в день наносят на мозоль, затем дают ему высохнуть на воздухе.
Лимонный сок можно смешать с чайной ложкой пивных дрожжей до получения пасты, которую наносят на мозоль толстым слоем и оставляют под повязкой на ночь. Утром пасту смывают водой. Так можно делать ежедневно до получения желаемого эффекта.
Осложнения
При некомпенсированном сахарном диабете или недостаточности кровообращения возможно инфицирование мозоли и развитие воспалительного процесса, который очень опасен у этой категории пациентов.
Прогноз патологии благоприятный. Мозоли быстро проходят, если устранить причины их появления.
Профилактика мозолей и натоптышей
- Носить подходящую по размеру удобную обувь. - Использовать специальные подушечки при ношении обуви на каблуке. Вкладыши для обуви можно приобрести в аптеках.
- Применять защитные перчатки во время работ в саду, огороде, во время спортивных тренировок. - Обратиться к ортопеду при деформации пальцев стопы для определения тактики лечения, подбора ортопедических стелек или обуви.
- Ежедневно наносить на возможные зоны образования мозолей увлажняющий крем для ног, а не лосьон для тела.
- Стричь ногти на ногах вовремя, так как их рост может изменять положение стопы в обуви.
Аппаратный педикюр поможет поддерживать кожу стоп в здоровом состоянии. Специальными насадками кожу шлифуют, причем специалист не травмирует здоровые участки, удаляет только ороговевшие наросты. Так как не используют воду для распаривания ног, риск возникновения грибковых инфекций снижается.
Как скрыть белые пятна на коже? Что поможет сделать пятна витилиго не видно?
Витилиго - достаточно распространенное в наши дни заболевание, вызываемое нарушением пигментации кожи и проявляемое появлением белых пятен на различных участках тела. Очаги витилиго чаше всего располагаются на открытых местах: лице, шее, руках или ногах. Однако нередко пятна витилиго появляются и на других частях тела, например, в области таза, на изгибах локтей, голове и вокруг глаз. При этом волосы, растущие на пораженном участке, также обесцвечиваются и производят впечатление раннего поседения.
Большинство людей страдающих витилиго, регулярно красят посветлевшие волосы и брови обычной тушью и краской, а вот как скрыть белые пятна на коже, они не знают. Если пятна витилиго проявляются на лице или шеи, то самым простым испытанным временем средством их скрыть является обыкновенный йод. Йод придает коричневую окраску коже и делает пятна витилиго менее заметными, но мазать пораженные участки толстым слоем йода и повторять эту процессу по несколько раз в день нельзя. Кожа, особенно детская, может получить ожог от соприкосновения с большим количеством йода, маскировать им белые пятна следует очень осторожно.
Если участки поражения витилиго обширные, то нужного эффекта маскировки белых пятен без использования специальных средств косметического камуфляжа трудно достичь. К таким средствам относятся:
1. Автозагар. Самый простой и экономичный способ маскировки белых пятен на коже - это использование автозагара - средства, придающего коже цвет загара без воздействия солнечного цвета. Продается сейчас автозагар во всех магазинах, а разновидностей его не счесть. Автозагар в форме спрея очень удобно наносить, а ложится он более равномерно, чем автозагар в виде крема, лосьона или молочка. Но интенсивность автозагора-спрея намного ниже, чем у других разновидностей этого средства.
Автозагар в форме крема, молочка и лосьона отличается большей стойкостью эффекта, они глубоко проникают в кожу и ухаживают за ней. В продаже можно встретить автозагар и в виде салфеток, которые удобно носить с собой и использовать, когда надо замаскировать белые пятна в нужный момент. Для регулярного нанесения на пятна витилиго лучше всего подходят качественные автозагары известных фирм, которые обладают нежной текстурой, мягким воздействием и не вызывают аллергию.

Перчатка для нанесения автозагара
Цвет автозагара следует выбирать с учетом типа здоровой кожи, а не белых пятен витилиго. Для маскировки витилиго лучше всего подойдет:
- блондинкам со светлой кожей автозагар с пометкой "light";
- обладателям персиковой кожи автозагар с пометкой "medium";
- брюнеткам со смуглой кожей автозагар с пометкой "dark".
Автозагары не следует наносить на все тело, достаточно их нанести на белые пятна в несколько слоев до тех пор, пока не станет видно разницы между основным цветом кожи и обесцвеченным участком. Все автозагары постепенно в течение дня стираются с кожи, особенно в летние дни и поэтому наносить их придется регулярно после принятия душа и посещения бассейна. А еще они пачкают одежду и постельное белье, кроме автозагара-спрея.
2. Тональный крем и пудра. Использование тонального крема и пудры для макияжа белых пятен не менее популярно, чем автозагар. Этот тип маскировки чаще всего применяется для того, чтобы скрыть белые пятна на лице. Окрашивание пораженных витилиго участков тональным кремом проводят в два этапа, сначала на пятна наносят тональный крем одного оттенка с естественным цветом кожи или на один тон светлее его, а затем пудрой растушевывают цвет, чтобы не было видно разницы.

3. Перманентный татуаж. Эффект перманентного татуажа самый продолжительный. Поэтому он в последние годы стал одной их самых востребованных процедур среди людей, уставших от необходимости ежедневно маскировать пятна витилиго косметическими средствами. Однако считать этот способ маскировки дефекта кожи также нельзя считать идеальной. Уже через несколько недель полученный результат татуажа не радует - пятна витилиго постепенно увеличиваются в размерах и выходят за пределы кожи, покрытой несмываемой краской. Докрасить повторно этот участок сложно, поэтому все равно придется его маскировать автозагаром или тональным кремом.
4. Аптечные мази. В аптеках тоже продают несколько разновидностей мазей и спиртовых настоек, для лечения пятен витилиго. Это Мелагинин Плюс, Фторокорт, Полькортолон, Элидел, Витилем плюс, Витиколор, спиртовые настойки зверобоя и т.д. Действие всех этих препаратов направлено на стимулирование выработки меланина, однако добиться этого эффекта невозможно без применения препаратов в течение длительного времени.
Во многих западных странах уже открыты специальные клиники, где успешно лечат витилиго методом ПУВА-терапии, основанной на сочетании ультрафиолетового облучения с применением фотосенсибилизаторов. В качестве фотосенбилизатора в Финляндии применяют Пувален, в Египте - Меладонин, во Франции - Ламадин, в Германии - Метоксарален. К сожалению, для многих россиян ПВА - терапия недоступна из-за дороговизны, ведь для полного исчезновения пятен витилиго требуется провести 100-200 сеансов, а детям младше 12 лет она вообще противопоказано.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

