Как выводить папилломы яблоком
Обновлено: 27.04.2024
Принято считать, что около 93% населения земного шара являются носителями вируса папилломы человека. Однако лишь у небольшой части людей заболевание проявляется появлением папиллом. Сегодня мы поговорим о том, как можно лечить папилломы и что можно сделать если они появились вновь после удаления.
Как на самом деле они выглядят?
Очень часто пациенты, которые приходят ко мне на приём, просят удалить им папиллому или несколько и указывают на пигментный невус, фибропапиллому или бородавку. Один раз в качестве папилломы для удаления мне предложили клеща (не шучу):
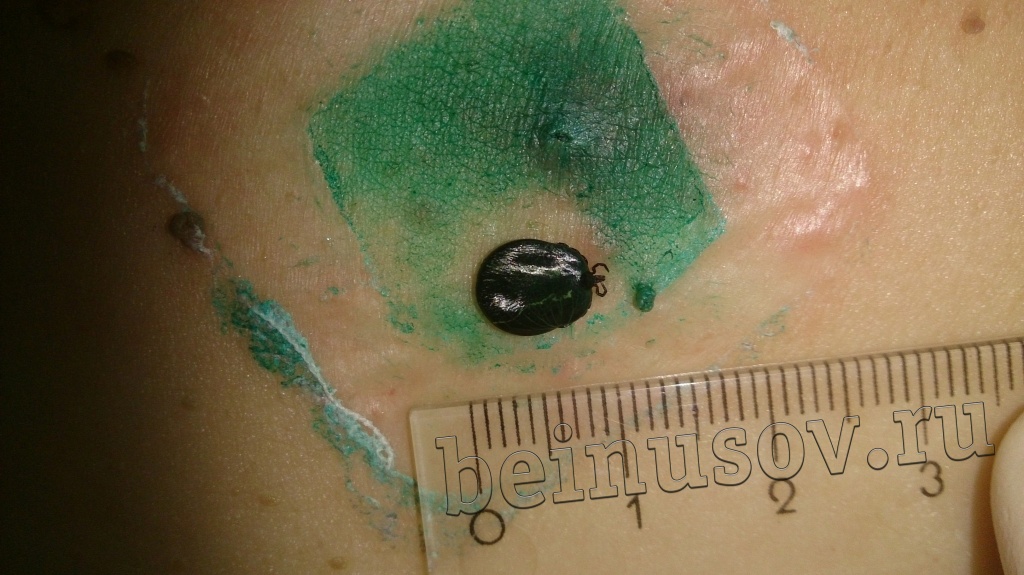
Считаю необходимым чётко обозначить, что такое папиллома и чем она отличается от остальных кожных новообразований. Чаще всего это небольшое, размерами 1-3 мм кожное образование на тонкой ножке. Основных отличий папилломы от остальных образований кожи три. Первое - ножка всегда тоньше, чем верхняя часть. Второе - консистенция папилломы всегда мягче окружающей кожи. Третье - размер папилломы, как правило, небольшой - не более 5 мм. На фотографии ниже - типичная папиллома.
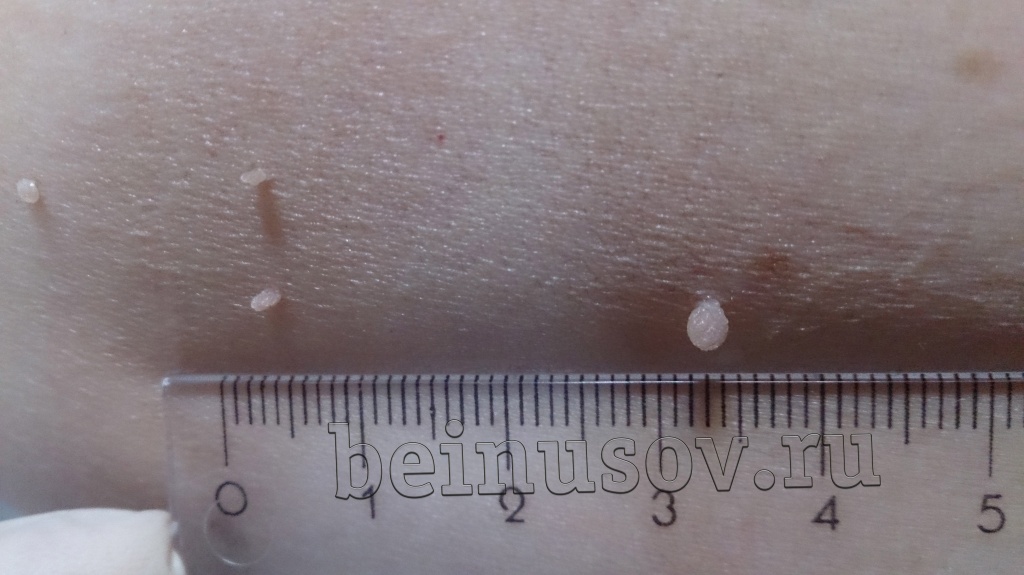
Как избавиться от папиллом?
Существует всего два основных метода лечения папиллом
- Наиболее простым и эффективным методом лечения является удаление папиллом различными методами (лазер, радиоволновая хирургия, электрокоагуляция и т.п.). В большинстве случае однократного полного удаления папиллом со всего тела бывает достаточно. Более подробно о том, как папилломы удаляются методом радиоволновой хирургии в нашей клинике, я расскажу чуть ниже.
- Очень популярным методом в последнее время стало удаление папиллом в домашних условиях. Чаще всего, это происходит с помощью двух видов препаратов - растворы кислот с названием вроде "Супер чистотел" и смесь диметилового эфира и пропана (популярный препарат "Криофарма"). Ничего не могу сказать об эффективности этих двух способов, т.к. никогда не удалял папилломы таким образом.
ВАЖНО. Пожалуйста, не ставьте себе диагноз "папиллома" самостоятельно на основании изучения интернета. Перед применением указанных выше препаратов всегда стоит показаться онкологу и убедиться, что то, что Вы собираетесь удалить в домашних условиях - действительно папиллома. Если диагноз поставлен не верно и на пигментный невус будет нанесена любая из этих жидкостей - последствия могут быть крайне печальными .
Если папилломы появились вновь после удаления?
К сожалению, ни один из перечисленных выше методов не даёт 100% гарантии исчезновения папиллом. В очень редких случаях, даже при удалении у квалифицированного доктора они могут появиться снова. Если это произошло в течение короткого срока (полгода или несколько месяцев) нужно проверить состояние иммунитета - проконсультироваться с иммунологом. Как правило в таких ситуациях назначаются иммуномодуляторы, которые помогут организму бороться с вирусом папилломы человека.
Как проходит удаление папиллом?
В нашей клинике удаление папиллом производится методом радиоволновой хирургии.
Просто посмотрите это короткое видео и многие вопросы отпадут сами собой.
Папиллома фиксируется специальным пинцетом, после чего инструментом в виде петли отсекается от кожи у основания. В момент соприкосновения с кожей на конце инструмента концентрируется радиоволна высокой частоты, которая испаряет клетки папилломы и одновременно "склеивает" кровеносные сосуды. Как правило обезболивание при такой процедуре не требуется - болезненные ощущения сравнимы с эпиляцией пинцетом. В редких случаях производится обезболивание кремом ЭМЛА.
Коротко о главном:
Если Вы решили избавиться от папиллом - есть 2 способа:
Первый - удалить папилломы в клинике, желательно у онколога. Плюсы этого метода очевидны - максимальная эффективность и безопасность.
Второй способ - удаление в домашних условиях с помощью препаратов, которые можно купить в аптеках. Преимуществом этого метода является невысокая стоимость, однако для безопасного удаления я рекомендую предварительно проконсультироваться с врачом-онкологом.
Если лечение папиллом ни одним из указанных способов не эффективно - стоит проверить иммунитет. Для этого лучше проконсультироваться у иммунолога.
Решили расстаться с Вашими папилломами? Это можно сделать по адресам в Санкт-Петербурге (Асафьева 7/1)
Однажды ко мне на приём пришла взволнованная молодая девушка. Показав папиллому на шее (размерами 3х3мм), она спросила: "ЭТО выросло за месяц. Доктор, у меня РАК. "
Заказ погребальных венков пришлось отменить, после чего я рассказал ей то, что знал об этих образованиях.
Опасность для здоровья: не представляют.
Что это такое?
Папилломы представляют собой разрастания поверхностного слоя кожи, похожие на сосочки.

Записывайтесь на вебинар "Канцерогены в косметике: правда, ложь и. маркетинг"
Как выглядят?
Характерная особенность - наличие у папилломы "ножки". Это означает, что верхняя часть шире, чем основание. Они имеют мягкую консистенцию, безболезненны и легко смещаются. Чаще всего их можно заметить на коже лица, шеи, подмышечных областей, промежности и под молочными железами.
Почему появляются?
Как и бородавки, папилломы не опасны. Их появление связывают с вирусом папилломы человека (ВПЧ), который передаётся при контакте с носителем. Также возможна передача ВПЧ с поражённого участка кожи на здоровый у одного человека. Увеличивают восприимчивость к вирусным частицам высокая влажность и микротрещины кожи. В связи с этим всегда следует использовать индивидуальные предметы гигиены при посещении бассейнов, саун и душевых.
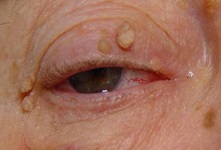
Важно: большое количество папиллом может говорить о проблемах с иммунитетом. Для женщин в таких случаях необходимо взятие мазка на ВПЧ, так как некоторые его виды могут вызывать рак шейки матки
Как лучше лечить?
Большое количество папиллом, безусловно, доставляет неудобство и выглядит не эстетично. Однако это не повод использовать для удаления нитку, плоскогубцы или паяльную лампу дедовские методы.
Для единичных небольших (1х1 мм) образований подходит сок чистотела - испытанное народное средство. Когда папиллом много или они крупные этот способ не подходит, так как может растянуться на месяцы и привести к выраженному воспалению.
Значительно более удобно и эффективно удаление методом радиоволновой хирургии. Операция не требует специальной подготовки, практически безболезненна, после неё можно управлять автомобилем.
Однажды мне довелось удалить сразу около 70 папиллом у одного пациента. Сложно передать всю радость избавившегося от них человека, которого они мучили несколько лет.
Гистологическое исследование при удалении
Результаты лечения
На фото ниже приведены результаты удаления папиллом шеи методом радиоволновой хирургии
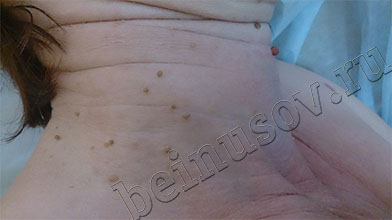
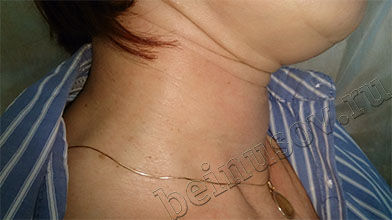
Редко возникают снова. Повторное появление папиллом возможно при высокой активности вируса в организме. В этой ситуации может потребоваться дополнительное лечение иммуномодуляторами или консультация иммунолога.
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!
Оставьте комментарий или задайте вопрос
Здравствуйте.
Почему небольшие папилломы на теле есть (3 шт.), а анализ на ВПЧ онкогенных типов отрицательный. Везде пишут, что если есть папилломы, значит есть и вирус.
Пост специально для Вас.
Вам стоит более критично подходить к чтению информации в интернете. Источники, у которых не указан автор НЕ заслуживают доверия. Совсем. На них не нужно тратить время.
Сегодня я сделаю небольшой обзор средств для удаления бородавок и мы вместе с вами попробуем разобраться – насколько подобные методы безопасны и эффективны. Также мы посмотрим, какие доказательства эффективности есть у тех или иных веществ.
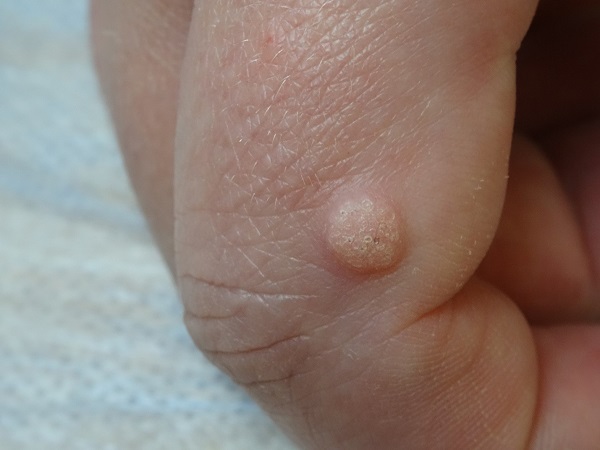
Плоская бородавка на указательном пальце
Обзор средств для удаления бородавок: состав
Не буду писать торговые название препаратов, просто перечислю часто встречающиеся в их составах действующие вещества и их свойства.
1. Фенол, он же карболовая кислота
Здесь и далее я буду приводить скриншоты с описанием свойств веществ из Википедии.

Можно ли использовать фенол для удаления бородавок

Записывайтесь на вебинар "Канцерогены в косметике: правда, ложь и. маркетинг"
Пожалуйста, не подумайте, что я пытаюсь вас шокировать словами про ядовитость, вовсе нет. Безусловно, «доза делает яд». Тем не менее я хотел бы отметить, что никаких «природных/народных/нежных/мягких» веществ в составе средств нет. Это вещество просто сжигает образование на коже, т. е. вызывает химический ожог.
2. Щелочи: гидроксид натрия (NaOH), он же едкий натр, он же гидроокись натрия; гидроксид калия (KOH), гидроокись калия

Можно ли использовать щелочи для удаления бородавок
3. Ляпис, ляписный карандаш, он же нитрат серебра (AgNO3)

Можно ли использовать ляписный карандаш (ляпис) для удаления бородавок
4. Уксусная кислота

Можно ли использовать уксус для удаления бородавок
5. Азотная кислота (HNO3)

Можно ли использовать азотную кислоту для удаления бородавок
6. Любые растительные компоненты
Как бы нам этого ни хотелось, растения вроде ярутки, осины, плюща, росянки, чистотела НЕ обладают доказанной эффективностью в лечении бородавок. Призываю вас не доверять историям вроде: «Тетя моей бабушки прикладывала чистотел к бородавке, и у нее все прошло».
Эффективны ли средства с растительными компонентами в лечении бородавок
7. Салициловая кислота (эффективность доказана)
Пожалуй наиболее безвредное вещество из приведенных. В инструкции по применению отмечается, что она «подавляет секрецию сальных и потовых желез. В низких концентрациях оказывает кератопластическое, а в высоких – кератолитическое действие». Есть исследования, которые подтверждают эффективность этого вещества именно в лечении бородавок [1], [2].
Подождите, пожалуйста, бежать за салициловой кислотой в аптеку, чтобы наконец-то избавиться от «этих ужасных бородавок» – сначала дочитайте статью.
8. Смесь пропана и диметилового эфира (эффективность доказана)
В названии препаратов фигурирует, как правило, приставка крио.
Немногочисленные исследования этого метода [3] показали, что его эффективность в лечении бородавок сопоставима с жидким азотом. Указанные вещества охлаждают бородавку кожи до температуры, вызывающей некроз указанного новообразования.
9. Мазь с имиквимодом (эффективность доказана)
В обзоре литературы, который вы можете посмотреть по ссылке [4], авторы утверждают, что имиквимод эффективно применяется в лечении простых и рецидивирующих бородавок. В то же время необходимы более крупные исследования для уточнения методов наиболее эффективного его применения.
Проблема самостоятельной диагностики кожных новообразований
Из предыдущего раздела видно, что препараты для лечения бородавок делятся на 3 группы:
- Кислоты, щелочи и другие токсичные вещества.
- Вещества растительного происхождения, которые пишут в составе, скорее всего, для отвода глаз.
- Препараты с доказанной эффективностью в лечении бородавок.
Препараты с доказанной эффективностью в лечении бородавок существуют. В чем проблема?
–Так в чем проблема? – спросите Вы. –Идем в аптеку, покупаем правильный препарат и лечим себе бородавки без всяких там врачей.
–Проблема в том, что вы не знаете – бородавка у вас или нет, – отвечу я.
Основная сложность кроется в самой формулировке вопроса. Необходимо спрашивать не «как эффективно удалить бородавки в домашних условиях?»
Значительно более правильным вопросом будет: «Откуда я знаю, что у меня именно бородавка, а не рак кожи или меланома?»
Неоднократно ко мне на прием приходили пациенты, которые называли бородавками или папилломами пигментные невусы. Для меня совершенно очевидно, что в большинстве случаев человек без профильного образования не сможет отличить меланому или рак кожи от бородавки.
В разделе «показания» ко всем указанным препаратам написано «бородавки, реже кератомы». Некоторые особо смелые авторы пишут в эту кучу еще и родинки. Производитель препарата считает, что сам пациент в состоянии поставить себе правильный диагноз. Мой опыт подсказывает, что без гистологического исследования даже врач далеко не всегда может точно установить природу новообразования кожи на глаз.
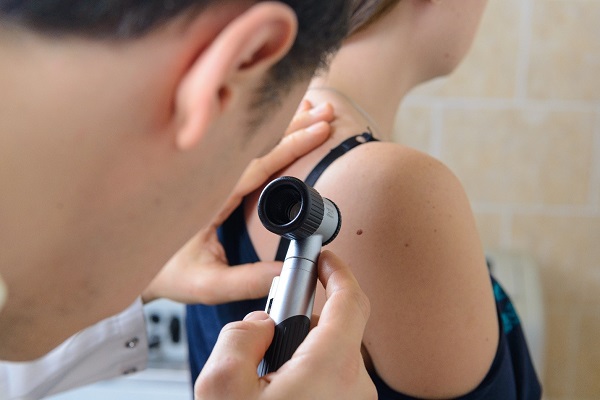
На фото – автор с дерматоскопом
Как быть? Удалять или не удалять бородавки в домашних условиях?
Прекрасно понимаю, что этой статьей я не смогу предотвратить продажу подобных препаратов без рецепта, т. е. без осмотра врача. В целом, я не против удаления бородавок указанными методами, но при обязательном соблюдении одного крайне важного условия.
Можно сжечь бородавку чем угодно, в каких угодно условиях, но только после очного осмотра у онколога или дерматолога, оптимально – с дерматоскопией. То, что у вас на коже именно бородавка, а не меланома или рак, должен подтвердить профильный специалист. При малейших сомнениях в диагнозе бородавку стоит удалить с гистологическим исследованием.
Список литературы:
1) Cockayne S, Hewitt C, Hicks K, Jayakody S, Kang'ombe AR, Stamuli E, Turner G, Thomas K, Curran M, Denby G, Hashmi F, McIntosh C, McLarnon N, Torgerson D, Watt I; EVerT Team. Cryotherapy versus salicylic acid for the treatment of plantar warts (verrucae): a randomised controlled trial. BMJ. 2011 Jun 7; 342: d3271. doi: 10.1136/bmj.d3271.
2) Dall'oglio F, D'Amico V, Nasca MR, Micali G. Treatment of cutaneous warts: an evidence-based review. Am J Clin Dermatol. 2012 Apr 1; 13(2): 73-96. doi: 10.2165/11594610-000000000-00000.
3) Nguyen NV, Burkhart CG. Cryosurgical treatment of warts: dimethyl ether and propane versus liquid nitrogen – case report and review of the literature. J Drugs Dermatol. 2011 Oct; 10(10): 1174-6.
4) Ahn CS, Huang WW. Imiquimod in the treatment of cutaneous warts: an evidence-based review. Am J Clin Dermatol. 2014 Oct; 15(5): 387-99. doi: 10.1007/s40257-014-0093-5.
Что такое папилломавирусная инфекция (ВПЧ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Борисовой Элины Вячеславовны, гинеколога со стажем в 35 лет.
Над статьей доктора Борисовой Элины Вячеславовны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Папилломавирусная инфекция — это состояние, развивающееся при заражении какой-либо разновидностью вируса папилломы человека (ВПЧ). Возбудители данной группы могут существовать только в человеческом организме, поражая кожу и слизистые оболочки, приводя к появлению папиллом, бородавок, плоских и остроконечных кондилом. [1] [2] [4]

ВПЧ довольно широко распространён в человеческой популяции, особенно среди сексуально активных людей, а это свыше 80% всего населения. До недавнего времени вирусы этой группы считались относительно безобидными, вызывающими лишь косметические дефекты, но последние научные исследования показывают, что проблема гораздо серьёзнее. [9]
На сегодняшний день науке известно несколько сотен штаммов (типов) папилломавирусов . Около 40 из них преимущественно поражают аногенитальную область и передаются половым путём. Особую опасность представляют штаммы высокого онкогенного риска, так как они могут спровоцировать развитие онкологических заболеваний, в том числе рака шейки матки.
Чаще всего заражение происходит в молодом возрасте, как правило, с началом половой жизни, при этом возможно неоднократное инфицирование. Наиболее уязвимой группой в плане вероятности заражения ВПЧ и развития неблагоприятных последствий являются молодые женщины в возрасте 15-30 лет.
Помимо этого ВПЧ может перейти от инфицированной матери к ребёнку, например, при родах. Не исключается и контактно-бытовой способ передачи возбудителя, например, при соприкосновениях и даже при совместном использовании предметов личной гигиены.
К факторам риска, способствующим заражению ВПЧ, развитию хронической папилломавирусной инфекции и её переходу в предраковые состояния с потенциальным перерождением в злокачественную опухоль, относятся:
- иммунодефицит любого происхождения, в том числе вследствие ВИЧ-инфекции, лучевых поражений, применения иммунодепрессантов при трансплантации органов и тканей, лечения цитостатиками и других причин;
- подавленное состояние иммунитета во время беременности;
- раннее начало половой жизни;
- частая смена половых партнёров, незащищённый секс;
- инфицированность высокоонкогенными штаммами ВПЧ;
- заражение одновременно несколькими типами ВПЧ;
- наличие других инфекций, передающихся половым путём, например, герпесвирусной и цитомегаловирусной инфекции, вируса Эпштейна — Барр, гепатитов В и С, гонореи и трихомониаза;
- стресс, истощение, гиповитаминоз, гормональный дисбаланс;
- многократные роды и аборты;
- тяжёлые хронические заболевания, в том числе сахарный диабет;
- вредные привычки (курение, злоупотребление спиртным);
- низкий социальный статус, плохие условия жизни, неудовлетворительная интимная гигиена;
- пренебрежение регулярными профилактическими обследованиями (один из важнейших факторов риска);
- низкий уровень развития медицины в регионе проживания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы папилломавирусной инфекции
Далеко не всегда человек догадывается о наличии в своём организме папилломавирусной инфекции, оставаясь при этом источником заражения для потенциальных партнёров. [1] [2] Дело в том, что заболевание может долгое время протекать бессимптомно: вирус скрыто существует в организме от нескольких месяцев до нескольких лет, никак себя не проявляя. Кроме того, уже имеющиеся проявления инфекции не всегда доступны для наружного обзора. Например, если папилломы, бородавки и кондиломы на открытых участках тела и поверхности гениталий ещё можно заметить самостоятельно, то патологические изменения, локализующиеся на шейке матки, сможет обнаружить только специалист в ходе осмотра с применением соответствующих инструментов.
И всё же существует несколько симптомов, которые прямо или косвенно могут указывать на наличие папилломавирусной инфекции и её неблагоприятных последствий. [3] К ним относятся:
- появление на коже и/или слизистых оболочках каких-либо разрастаний различных форм (на тонкой ножке или с широким основанием, нитевидной, округлой или плоской конфигурации, в форме цветной капусты или петушиного гребня) и размеров (от образований в несколько миллиметров до разрастаний, занимающих всю промежность);

- отёчность и воспалительная инфильтрация папилломатозных разрастаний (остроконечных кондилом), их ранимость и кровоточивость, что приводит к присоединению вторичной инфекции с появлением гнойного отделяемого с неприятным запахом;
- зуд, жжение, мокнутие в области промежности, появление обильных белей, даже при отсутствии видимых патологических образований;
- межменструальные кровянистые выделения, в том числе появляющиеся в результате полового контакта:
- дискомфорт во время полового акта.
Наиболее тревожными признаками заболевания являются:
- постоянные боли в области спины и таза;
- слабость;
- беспричинная потеря веса;
- опухание одной или обеих ног.
Патогенез папилломавирусной инфекции
Заражение папилломавирусной инфекцией происходит при попадании вирусных частиц на кожу или слизистую оболочку. [1] [2] Излюбленная локализация инфекции на теле женщины — промежность, большие и малые половые губы, вульва, влагалище и шейка матки, у мужчин — половой член. Может также произойти поражение слизистой полости рта, пищевода, мочевого пузыря, трахеи, конъюнктивы и других органов и тканей.
Заражению способствуют микротравмы и потёртости. Особенно благоприятные для инфицирования условия создаются при половом акте. В 60–80% случаев достаточно однократного сексуального контакта с больным папилломавирусной инфекцией или бессимптомным носителем ВПЧ. К развитию заболевания может привести попадание в организм буквально единичных вирусных частиц.
При наличии предрасполагающих факторов (микроповреждения, слабого иммунитета и других) возбудитель проникает в эпителиальную ткань до её базального слоя. Там он прикрепляется к оболочке незрелой клетки и внедряется сначала в её цитоплазму, а затем и в ядро, где повреждает генетический аппарат. После этого начинается деление клеток с изменённым геномом, что приводит к появлению в месте внедрения вируса генитальных кондилом (образований, которые постепенно разрастаются), а, например, на шейке матки — к развитию диспластических процессов различной степени тяжести (дисплазия шейки матки).

В случае ВПЧ высокого онкогенного риска определённые гены в вирусной ДНК кодируют синтез специфических белков-онкопротеинов (Е6 и Е7), которые подавляют противораковую защиту клеток. Под действием онкопротеинов нарушается стабильность генома клеток, стимулируется их размножение и снижается способность к дифференцировке — всё это со временем может привести к онкопатологии. [12]
Формирование новых полноценных вирусных частиц, способных инфицировать другого человека, происходит уже не в базальном, а в самых поверхностных слоях поражённого эпителия. Возбудитель может содержаться в слущивающихся отмирающих клетках, которые отделаются слизистой оболочкой. Таким образом они переходят к новому хозяину при тесном (сексуальном или бытовом) контакте.
Классификация и стадии развития папилломавирусной инфекции
По способности индуцировать развитие злокачественных новообразований ВПЧ подразделяют на четыре группы: [8]
- неонкогенные штаммы ВПЧ (типы 1-5);
- ВПЧ низкого онкогенного риска (типы 6, 11, 40, 42-44, 54, 61, 70, 72, 81);
- ВПЧ среднего онкогенного риска (типы 26, 31, 33, 35, 51-53, 58, 66);
- ВПЧ высокого онкогенного риска (типы 16, 18, 39, 45, 56, 59, 68, 73, 82).
Клинические формы папилломавирусной инфекции: [5]
- латентная — скрытая форма, не имеющая клинических и морфологических признаков, но обнаруживаемая иммунохимическими и молекулярно-биологическими методами;
- субклиническая — возникает у лиц с нормальным иммунитетом, определяется только специальными диагностическими методами (пробы с растворами-индикаторами, гистологические и цитологические исследования);
- манифестная — появляется у лиц с временным или стойким снижением иммунитета, в случае генитальной папилломавирусной инфекции характеризуется появлением кондилом.
Латентная инфекция может переходить в субклиническую и манифестную форму в случае возникновения предрасполагающих условий (факторов риска), но чаще всего она протекает бессимптомно, не манифестируя.
Клинические проявления папилломавирусной инфекции:
- кожные поражения: подошвенные, плоские и обычные (вульгарные) бородавки, бородавчатая эпидермодисплазия, бородавки Бютчера и небородавчатые поражения кожи;
- поражения слизистых оболочек гениталий: кондиломы, некондиломатозные поражения, карциномы;
- поражения слизистых вне гениталий: папилломатоз гортани, карциномы шеи, языка и другое.

Разновидности поражений:
- экзофитные — видимые разрастания в виде папиллом и бородавок;
- эндофитные — образования, располагающиеся в толще ткани, которые не видны невооружённым глазом.
Осложнения папилломавирусной инфекции
Основными наиболее опасными осложнениями папилломавирусной инфекции являются злокачественные новообразования. Но возможны и другие серьёзные последствия:

- Злокачественные новообразования заднего прохода, вульвы, полового члена и ротоглотки. Повышение риска их развития также связывают с высокоонкогенными штаммами ВПЧ. [6]
- Остроконечные кондиломы на гениталиях, папилломатоз верхних дыхательных путей (рецидивирующий респираторный папилломатоз, веррукозный ларингит). Причиной возникновения могут стать 6-й и 11-й типы вируса, несмотря на свой низкий онкогенный риск. В случае папилломатоза есть вероятность полной потери голоса, обструкции (перекрытия) гортани с развитием асфиксии. Это довольно редкое заболевание может возникать у детей, рождённых женщинами с папилломавирусной инфекцией. По разным данным, заражение может происходить как во время родов, так и внутриутробно. Как правило, респираторный папилломатоз начинает проявляться в детском и подростковом возрасте, он склонен к неоднократным рецидивам после удаления множественных папиллом, перекрывающих дыхательные пути.
- Гнойно-септические осложнения. Папилломатозные разрастания на слизистых оболочках очень ранимы, легко травмируются, и через участки мокнутия, расчёсов и потёртостей может проникать вторичная инфекция, которая в свою очередь и вызывает нагноение.
Диагностика папилломавирусной инфекции
Основные цели диагностических мероприятий: [3]
- ранняя диагностика папилломавирусной инфекции для динамического наблюдения и лечения;
- своевременное обнаружение и лечение предраковых изменений, что позволяет на 80% предотвратить развитие злокачественных новообразований;
- выявление онкологических новообразований на ранних стадиях, что в большинстве случаев даёт хороший прогноз эффективного излечения;
- решение вопроса о целесообразности вакцинации.
Для выявления папилломавирусной инфекции на сегодняшний день существует целый комплекс диагностических процедур:
- Гинекологический осмотр в зеркалах — позволяет увидеть папилломатозные разрастания (аногенитальные кондиломы) и другие изменения.
- Классический тест Папаниколау (мазки с поверхности шейки матки и стенок влагалища для цитологического исследования) — обнаруживает ранние признаки дисплазии и злокачественного перерождения.

- Пробы с уксусной кислотой и раствором Люголя — выявляют участки поражения слизистой шейки матки.
- Кольпоскопия, в том числе с биопсией подозрительных участков и их гистологическим исследованием, — определяет характер имеющегося новообразования.

- Иммунофлюоресцентный анализ (ИФА) обнаруживает в цервикальном соскобе онкопротеины (Е7 и Е6). Этот метод достаточно новый, с его помощью можно различить носительство ВПЧ и первые признаки злокачественного перерождения в клетках, [12] оценить агрессивность данного процесса, сделать предположения относительно прогноза заболевания.
- Полимеразная цепная реакция (ПЦР) находит вирусную ДНК в биологическом материале (соскоб со слизистой), определяет тип ВПЧ, степень его онкогенности, а также количество вирусных частиц, что косвенно позволяет судить о характере течения папилломавирусной инфекции у данного пациента, возможности спонтанного излечения или высокого риска прогрессирования. Обнаружение ВПЧ с помощью этого возможно даже при латентном течении болезни, когда цитологические и гистологические методы не эффективны.
Целесообразно дополнительное обследование пациента на наличие других инфекций, передающихся половым путём, так как папилломавирус в 90% случаев с ними сочетается, и это может осложнять течение заболевания.
Лечение папилломавирусной инфекции
Лечение папилломавирусной инфекции должно быть комплексным и включать следующие составляющие: [3] [5]
- деструкцию (удаление) видимых проявлений (аногенитальных кондилом и др.);
- иммуномодулирующую терапию;
- противовирусную терапию;
- лечение сопутствующих инфекций, передающихся половым путём.
Деструктивные методы делятся на две основные группы:
- химические — с применением трихлоруксусной кислоты, а также таких препаратов, как "Солкодерм", "Колломак", "Ферезол" и др.;
- физические — хирургическое удаление, электрокоагуляция, криодеструкция, радиоволновая и плазменная коагуляция, лазеротерапия.

Лечение сопутствующих половых инфекций проводят до начала деструктивной терапии на фоне адекватной иммунокоррекции.
Удаление видимых проявлений папилломавирусной инфекции должно сочетаться с противовирусной терапией — как с общей, так и с применением препаратов местного действия после удаления кондилом.
Следует помнить, что успешно проведённое лечение не исключает развитие рецидивов в дальнейшем, особенно у пациентов с нарушениями иммунитета. Поэтому за ними устанавливается динамическое наблюдение в течение как минимум 1-2 лет.
Прогноз. Профилактика
В 90% случаев здоровая иммунная система человека справляется с папилломавирусной инфекцией самостоятельно за период от полугода до двух лет с момента инфицирования, после чего происходит полное выздоровление с исчезновением вируса из организма. При этом не формируется напряжённого пожизненного иммунитета, то есть человек может заразиться повторно.
В других случаях, при наличии предрасполагающих факторов, заболевание приобретает хроническую форму, склонную к длительному скрытому течению с периодическими рецидивами и возможным развитием тяжёлых осложнений.
От момента попадания вируса в организм до развития предраковых состояний и тем более возникновения рака может пройти достаточно много времени, иногда десятки лет. Поэтому регулярные профилактические обследования, своевременное выявление и лечение предраковых состояний — вполне реальный и эффективный способ избежать самого неблагоприятного варианта развития событий. [13] С этой целью Всемирная организация здравоохранения рекомендует всем женщинам старше 30 лет при первичном скрининге проходить не только “рутинное” цитологическое исследование, но и делать тест на наличие ВПЧ. [10]
Регулярное посещение гинеколога (при отсутствии каких-либо жалоб — раз в год) с проведением теста Папаниколау позволяет своевременно обнаружить начальные признаки дисплазии и предпринять все необходимые меры для предотвращения прогрессирования процесса и его перехода в онкологическое заболевание.
Использование методов барьерной контрацепции хоть и не полностью защищает от инфицирования, но несколько снижает его вероятность.
Главным методом первичной профилактики папилломавирусной инфекции считается вакцинация. [11] Современные вакцины разработаны с целью защиты от наиболее опасных, высокоонкогенных штаммов ВПЧ, ответственных за 70-80% случаев развития рака шейки матки. Стандартный курс, состоящий из трёх прививок, даёт вполне надёжную защиту.

Термин «папиллома» относится к группе различных доброкачественных эпителиальных пролифераций.
Они могут влиять на внешний вид кожного покрова и состояние слизистых оболочек.
Для удаления папиллом используется прижигание различными аппаратами и медицинскими препаратами.

Папиллома (кондилома) визуально напоминает сосочек, прикрепленный на узкую ножку.
На ощупь образование может быть мягким или иметь плотную структуру.
По цвету – не отличаться от естественного кожного покрова или быть темнее.
Локализация папиллом разнообразная.
Новообразования поражают как внешний эпидермис (кожа лица, гениталии, руки и ноги).
Так и слизистую (влагалище, шейка матки, толстая кишка, ЖКТ).
В ряде случаев возможно образование кондилом на слизистой горла, что приводит к затруднению дыхания и нарушению голоса.
Основной причиной образования папиллом является ВПЧ – вирус семейства папилломавирусов, включающий около 170 штаммов.
HPV проникают в кожу или слизистую оболочку.
Преимущественно через небольшие трещины или повреждения, и размножаются внутри клеток.
ВПЧ передаются прямым контактом через пораженные участки кожного покрова или слизистых оболочек.
Наиболее эффективным лечение папиллом считается их удаление с последующей терапией противовирусными и иммуностимулирующими препаратами.
Существует разнообразное количество методов удаления кондилом:
- лазерное
- хирургическое
- радиоволновое
- электрическое
- с помощью низких температур
Также прижигание папиллом можно проводить локально с помощью лекарственных средств (мазь или раствор), оказывающих цитостатическое действие.
Какая терапия подходит для пациента, решается в индивидуальном порядке.
Выбор также зависит от характера бородавок и от того, где они расположены и насколько масштабно распространились.
Криодеструкция папиллом (прижигание азотом)
Криохирургия используется для различных доброкачественных, предраковых и злокачественных поражений кожи.
Либо как первичная, либо как альтернативная форма лечения.
С клинической точки зрения, метод прост и безопасен.
Широкий спектр показаний и относительно низкая стоимость замораживания делают этот метод очень популярным в дерматологической практике.

Прижигание папиллом азотом имеет ряд преимуществ:
- бескровный метод (не сопровождается кровотечением)
- не провоцирует развитие шрамов и рубцовой ткани
- в большинстве случаев анестезия не нужна
- лечение может быть однократным или многоступенчатым (возможно неоднократное проведение процедур)
- низкий инвазивный метод, приемлемый для пациентов всех возрастов (большинство из них можно лечить в амбулаторных клиниках или центрах однодневной хирургии)
- лечение папиллом азотом безопасно, не провоцирует осложнения
- отличный косметический эффект, минимальное ощущение болезненности в ходе процедуры
При криодеструкции действующим фактором является жидкий азот.
Суть манипуляции заключается в замораживании новообразования температурой от -100°C до -180°C и последующем его отмирании.
В зависимости от количества кондилом и их размеров может понадобиться проведение нескольких процедур.
В первые несколько часов после манипуляции наблюдается выраженный отек тканей и покраснение.
В последующие несколько дней симптомы становятся менее выраженными.
Спустя 7-10 дней происходит полное отмирание патологической ткани.
Криохирургия не рекомендуется пациентам в таких случаях:
- наличие острого инфекционного или воспалительного процесса (удаление азотом проводится только после купирования заболевания)
- патологии внутренних органов, находящиеся на стадии лечения
- гиперчувствительность и непереносимость низких температур
Минусы криодеструкции:
- кожный покров достаточно долго восстанавливается, до полного заживления ткани понадобится около двух недель, иногда больше
- азот воздействует не только на патологически измененный участок эпителия, но и на окружающие ткани в том числе
Минусом является и то, что специалист не всегда может определить целесообразность проведения криотерапии.
Как следствие, не удается полностью удалить образование и возникает необходимость хирургического иссечения папилломы.
Наибольшую распространенность криодеструкция получила в гинекологии.
Прижигание папиллом во влагалище и на шейке матки считается наиболее щадящим методом терапии ВПЧ.

Не оказывает негативного влияния на здоровые участки слизистой.
Удаление новообразований азотом наиболее оптимальный вариант для нерожавших пациенток.
Радиоволновое иссечение папиллом
Радиоволновое удаление папиллом — метод бесконтактной хирургии.
Основанный на использование высокочастотных радиоволн.
Радиохирургия — это атравматический метод удаления образования с одновременной коагуляцией мягких тканей.
В момент процедуры используется оптимальный источник тепла с низкой температурой 4.0 МГц.
Эта технология позволяет одновременно удалять папилломы и коагулировать окружающие ткани.
При этом препятствуя развитию кровотечения, не провоцируя ожоги, а также ускоряя процесс регенерации.

Прижигание папилломы радиоволнами имеет ряд преимуществ:
- Отсутствие болевого синдрома во время манипуляции. Воздействие на эпидермис высокочастотной волной способствует коагуляции нервных волокон, блокируя спазмирование мускулатуры. Таким образом, исключается воздействие на чувствительные рецепторы, происходит купирование болевого синдрома. При повышенном болевом пороге или психоэмоциональном беспокойстве больному может быть введена инъекция обезболивающего препарата.
- Минимальное повреждение не патологически измененных тканей. Разрез радиоволновым скальпелем проводится без давления на кожные покровы, таким образом, воздействие на здоровые ткани практически отсутствует. По данному параметру другие методы прижигания кондилом значительно уступают радиоволновой процедуре.
- Высокие регенерационные возможности. Одновременно с удалением папилломы радиоволна оказывает бактериостатическое действие на рану, уничтожая все возможные инфекционные микроорганизмы. По этой причине наблюдается быстрое заживление эпидермиса и отсутствие воспалительного процесса.
- Отсутствие образования шрамов. При удалении папиллом радионожом происходит точное и аккуратное срезание новообразования, при этом, здоровая ткань не затрагивается. Это способствует отсутствию развития рубцовой ткани и глубоких шрамов.
Когда радиоволновое лечение противопоказано:
- наличие острых воспалительных и инфекционных патологий
- заболевания внутренних органов, находящиеся в процессе терапии
- присутствие у пациента электрокардиостимулятора (имеется риск нарушения работы медицинского прибора)
При наличии противопоказания к вышеописанным методам, рекомендуется провести прижигание папиллом лазером.
Метод полностью безболезненный и не требует дополнительного анестезирования.
Лазерный луч после прижигания папилломы не провоцирует такие последствия как развитие рубцовой ткани или образование шрамов.
Прижигание папиллом при помощи йода
Прижигание папиллом йодом является наиболее доступным и дешевым методом устранения образований.
Используется при наличии мелких наростов.
Как правило, йод не используется в чистом виде, поскольку самостоятельно не сможет оказать нужного эффекта.
При удалении небольших образований йод 5% смешивают с салициловой кислотой (2% раствор).
В соотношении 1:2 (одна часть йода, две части салициловой кислоты).
На область вокруг папилломы наносят детский крем или вазелин.
Далее, при помощи ватного тампона или ушной палочки, аккуратно наносят получившуюся смесь.
Салициловая кислота обладает смягчающим действием, а йод прижигает и одновременно проводит коагуляцию.
Подобное лечение не имеет противопоказаний, кроме удаления папиллом, которые находятся на слизистой и индивидуальной непереносимости компонентов.
Прижигание папиллом йодом актуально для новообразований на шее, лице, области гениталий, не соприкасающейся со слизистыми оболочками.

Но необходимо учитывать, что процедура не сможет полностью устранить образование с первого раза.
Как правило, данная терапия растягивается на несколько недель и даже месяцев.
Прижигание кондилом (папиллом) марганцовкой
Марганцовка — перманганат калия, представляет собой калиевую соль из марганцовой подгруппы (HMnO4).
Молекулярная формула перманганата калия представляет собой KMnO4.
При комнатной температуре соль присутствует в виде красно-фиолетового, блестящего металлического кристаллического твердого вещества.
Кристаллы умеренно растворимы в воде.
Даже в низких концентрациях приводят к интенсивной фиолетовой окраске жидкости, за что ответственен перманганатный анион.
Раствор перманганата калия используется в качестве вяжущего и дезинфицирующего средства.
Для внешнего применения на коже, включая микозы, опоясывающий лишай.
В неотложной медицине 0,1% раствор перманганата калия используют для промывания желудка при отравлении в ходе приема окисляемых токсинов.
Прижигание марганцовкой папилломы — популярный метод удаления новообразований в домашних условиях.
Для процедуры готовят насыщенный темно-фиолетовый раствор.
Им необходимо обрабатывать образование несколько раз в день, до полного исчезновения папилломы.

Под действием марганцовки кондиломы приобретают темный цвет, высушиваются и отпадают.
Раствор необходимо наносить с максимальной осторожностью, избегая попадания на здоровые ткани.
Прижигание папиллом перманганат калием возможно и в интимных местах.
Но при условии, что новообразования не соприкасаются со слизистыми.
Также популярностью пользуется прижигание папиллом чистотелом.
Для этого используют сок растения, который наносят на кондилому или бородавку.
При небольших наростах чистотел оказывает эффективность.
Но лечение подобным образом может растянуться на несколько месяцев.
В качестве альтернативы растению, для прижигания папиллом, можно использовать Суперчистотел.
Это экстракт, продающийся в любой аптеке.
Прижигание папиллом в домашних условиях следует проводить только после консультации с врачом.
Аптечные препараты для прижигания папиллом
В лечении папиллом, в частности генитальных, важно, чтобы терапию проходили оба партнера.
В противном случае существует риск непрерывного взаимного заражения.
«Лучшего» лечения остроконечных кондилом не существует.
Терапия зависит от местоположения и объема папиллом, а также от предпочтения врача и, конечно, также от просьбы пациента.
Для лечения генитальных бородавок доступны следующие эффективные варианты лечения:
- местные лекарства, как кремы, мази или растворы
- хирургическое удаление (коагуляция, радиоволна, прижигание азотом)
Подофиллотоксиновый крем или раствор для прижигания папиллом
Podophyllotoxinum — лекарство, полученное из корня подофила щитовидного.
Чаще в продаже можно встретить в виде крема для наружного использования.
Препарат наносят на папилломы два раза в день, в течение трех дней, далее следует четырехдневный перерыв.
Если процедура не дала желаемого результата, манипуляцию можно повторить спустя четыре-пять дней.
Данный цикл процедур разрешается повторять 2-3 раза, но не более четырех.
Podophyllotoxin особенно рекомендуется для генитальных бородавок, которые еще не подвергались терапевтическому воздействию.

Однако, для более крупных папиллом, размер которых от 2 см и больше, подофиллотоксин не подходит, поскольку максимальная суточная доза составляет 0,5 мг вещества.
Кроме того, Подофиллотоксин нельзя использовать для лечения генитальных кондилом, расположенных во влагалище или анусе.
Около половины пациентов, использующих препарат подфиллотоксина, отмечали легкое жжение.
В качестве побочного эффекта могут возникать покраснения кожи.
Podophyllotoxin — токсин, который блокирует деление патологических клеток.
Поэтому строго запрещен для терапии детей, беременных и кормящих женщин.
Средство для прижигания папиллом Podophyllotoxin можно приобрести в аптеке без рецепта врача.
Трихлоруксусная кислота для прижигания папиллом
Трихлоруксусная кислота — жидкость для прижигания папиллом.

Купирует развитие инфицированных клеток, предотвращает их дальнейшее размножение.
Трихлоруксусная кислота наносится врачом ватным тампоном на бородавки, папилломы / кондиломы.
Этот метод лечения подходит для небольших мягких генитальных бородавок в области слизистой оболочки (во влагалище).
Из недостатков метода стоит отметить жжение и болезненность после нанесения раствора.
Преимуществом является устранение образований без рубцевания тканей.
Кислоту можно использовать только в очень малых количествах.
Чрезмерное использование требует нейтрализации бикарбонатом натрия.
Из-за потенциально высокого риска неправильного использования, трихлоруксусная кислота должна использоваться только врачом в условии амбулатории.
На сегодня, данный метод терапии используется редко, его заменили более современные и щадящие терапевтические способы.
Аналогами трихлоруксусной кислоты является Солковагин, которым также проводится прижигание папиллом и бородавок.
Вторым, более дорогостоящим препаратом, является Солкодерм, которым возможно прижигание папиллом в интимных местах.
Имиквимод крем для прижигания папиллом
Imiquimod не имеет прямого противовирусного действия.
Крем модифицирует иммунный ответ, путем активации веществ-мессенджеров.

Таких как интерфероны и цитокины, которые играют определенную роль в клеточной коммуникации и могут влиять на функцию клеток.
Также средство можно встретить под названием Кераворт.
Местная терапия проводится три раза в неделю, препарат наносят на папиллому перед сном.
Максимальная длительность использования препарата составляет 4 месяца.
Преимущество крема Имиквимод – низкая частота рецидивирующих генитальных бородавок (менее 20% в результате устойчивого иммунного ответа).
Imiquimod не следует использовать для генитальных папиллом во влагалище, шейки матки, на слизистой головки пениса или анусе.
Что делать после прижигания папиллом?
Основные рекомендации заключаются в исключении контакта обработанного места с водой, как минимум несколько часов.
Также необходимо следить за кожным покровом.
В случае развития побочных реакций или других подозрительных изменений, обратиться как можно скорее к врачу.
Настоятельно не рекомендуется самостоятельно проводить прижигание папиллом на лице и в области половых органов.
Для прижигания папиллом обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
Читайте также:

