Как вывести околоногтевую бородавку у ребенка
Обновлено: 19.04.2024
Доброкачественные опухоли ногтя и возле ногтя
Некоторые околоногтевые и подногтевые поражения могут выглядеть как припухлости или локализованные опухоли. Наиболее распространенные поражения этой группы — бородавки — рассматривались выше.
Врожденный гипертрофичный латеральный край можно ошибочно принять за опухоль бокового ногтевого валика у младенца.
Линейные веррукозные эпидермальные невусы — это бородавчатые разрастания, которые обычно поражают только околоногтевую кожу, но иногда они могут стать причиной шероховатости ногтевой пластинки при поражении заднего ногтевого валика и его нижней поверхности.
Подногтевая папиллома, локализованный многоядерный дистальный подногтевой кератоз и онихопапиллома выглядит как маленькие кератотические узелки на гипонихиуме под свободным краем ногтевой пластинки. Обычно они связаны с продольной красной полоской на ногте. Продольная эритронихия может быть связана с малигнизацией и болезнью Боуэна.
Подногтевая бородавчатая дискератома также приводит к появлению маленького продольного обода или продольной красной линии на ногте.

а - Линейные веррукозные эпидермальные невусы.
б - Врожденный гипертрофичный латеральный край.
в - Травматическая киста.
Обширное, похожее на бородавку поражение бокового ногтевого валика пальца руки описано как онихолеммальный рог.
Кисты под ногтем и рядом с ногтем появляются спонтанно либо могут быть травматическими или ятрогенными. Кисты могут быть выстланы эпителием (травматическая эпидермальная киста), матричной тканью (матричная киста), тканью ногтевого ложа (онихолеммальная киста) или смешанной тканью. Ятрогенные кисты чаще всего появляются после хирургических вмешательств при вросшем ногте, когда латеральный матричный край ногтя не полностью удален. Травматические имплантированные кисты, в частности, могут разъедать кость или даже расти внутрикостно.
Описаны случаи единичной подногтевой сирингомы, поднимающей ногтевую пластинку пальца ноги эккринной сирингофиброаденомы, представленной в виде кератотической массы, которая замещает ноготь или ногтевое ложе.
Эккринная порома может появляться под ногтем или рядом с ним. Она представлена розовым, медленно растущим единичным образованием.
а - Онихолеммальный рог.
б - Имплантированная киста, разъедающая кость. а - Подногтевая папиллома.
б - Эккринная сирингофиброаденома.
У 25-летней женщины хондроидная сирингома деформировала ноготь большого пальца ноги. Рентгеновский снимок выявил литические изменения кости.
Онихоматрикома — это папилломатозная опухоль, обусловливающая усиленное формирование желтой субстанции ногтя с характерными проксимальными точечными кровоизлияниями. В зависимости от локализации опухоли она может дать начало росту узелка под задним ногтевым валиком или привести к появлению нарушений, напоминающих паронихию.
Существует несколько форм фибром, наиболее распространенная из которых — приобретенная фиброкератома пальцев. Она может располагаться на околоногтевых тканях и выглядеть как зубчик чеснока. Когда она берет начало из глубины проксимальной ногтевой борозды, образуется нарост, похожий на сосиску с кератотическим кончиком, который выступает из-под заднего ногтевого валика и лежит на ногтевой пластинке, что приводит к образованию продольного углубления. Когда фиброма берет начало из промежуточного слоя матрикса, она растет внутрь ногтевой пластинки и покрывается тонким слоем ногтевой пластинки, пока не отделяется и открывает кончик тонкой фиброкератомы. Дистальнее кончика фиброкератомы на ногтевой пластинке появляется узкая продольная впадина. Фиброкератомы, берущие начало от ногтевого ложа, дают начало формированию обода на ногтевой пластинке и могут наблюдаться под ногтевой пластинкой на гипонихиуме.
а - Эккринная порома.
б - Приобретенная фиброкератома на узкой продольной впадине. Онихоматрикома: а — клиническая презентация;
б — обнажение подногтевых тканей, показывающее ворсинку опухоли матрикса;
в — проксимальная часть ногтевой пластинки. Опухоли Кенена,
интерферирующие с ростом ногтя.
Опухоли Кенена — множественные фибромы ногтевого аппарата, чаще всего берущие начало от проксимальных и латеральных частей ногтя, а также от матрикса и ногтевого ложа. Образуясь в большом количестве, они могут медленно разрушать ногтевой аппарат. Это круглые или овальные, иногда гиперкератотические узелки, которые появляются примерно у половины пациентов с туберозным склерозом (болезнь Бурневилля—Прингла). Иногда узелки — единственный признак заболевания. Изменения ногтей варьируют от продольных углублений до малигнизации и полного разрастания ногтя. Иногда узелки остаются маленькими и многочисленными, напоминая опухоль матрикса ногтя.
Фиброма матрикса — редкое образование, в результате которого обычно формируется куполообразный узелок матрикса ногтя и обода в ногтевой пластинке. Часто фиброма матрикса приводит к деформации ногтя и формированию перегиба. Строма опухоли гистологически схожа с фиброзным компонентом онихоматрикомы (опухоль матрикса ногтя).
Около 50% поверхностных акральных фибромиксом находится в ногтевом аппарате. Это медленно растущие поражения, которые при достижении определенного размера или при локализации в ногтевом ложе могут деформировать ноготь.
Так называемые истинные фибромы ногтей очень редки. В зависимости от локализации внутри ногтевого аппарата они могут быть твердыми, круглыми или овальными, слегка приподнятыми или куполообразными. Кроме того, фибромы могут быть полипоидными. Такие фибромы приподнимают ногтевую пластинку или приводят к значительной дистрофии ногтя. Вопрос о том, относить ли большие фибромы к поверхностным акральным фибромиксомам, пока остается открытым.
Гистиоцитомы ногтевого аппарата встречаются очень редко. Описан случай ногтевой коллагеномы.
Рецидивирующие инфантильные фибромы пальцев, или инфантильный фиброматоз пальцев, — твердые или эластичные, плоские, круглые, куполообразные красноватые узелки, образующиеся обычно на дорсальной или аксиальной поверхности пальцев рук и ног и не затрагивающие большие пальцы рук и ног. Может возникать деформация ногтя из-за обширных поражений, расположенных вблизи ногтя. Они развиваются во время младенчества или иногда наблюдаются уже при рождении. У подростков или взрослых такие фибромы встречаются крайне редко. Часто фибромы бывают множественными. Обычно они спонтанно разрешаются после опухолевой стадии. Гистологические исследования выявляют плотноклеточную опухоль. Примерно 2% фибробластов содержат эозинофильные парануклеарные тельца без мембраны и пятен актиновых волокон, поэтому такие опухоли относятся к миофибробластомам.
Келоиды весьма редко локализуются в ногтях. Описан случай с очень крупными келоидами ногтевого ложа и матрикса большого и II пальца ноги после электрохирургического лечения около- и подногтевых бородавок.
а - Фиброма матрикса.
б - Рецидивирующие инфантильные фибромы пальцев. а - Келоиды при дистрофическом буллезном эпидермолизе.
б - Поверхностная акральная фибромиксома ногтевого ложа. а - Ювенильный гиалиновый фиброматоз II.
б - Гемангиома у двухмесячного ребенка.
Ювенильный гиалиновый фиброматоз II (Puretic-синдром) — очень редкое состояние, характеризующееся узелками на коже, мышечной слабостью и сгибательной контрактурой крупных суставов. Он представлен множественными безболезненными телесного цвета или красноватыми плотными узелками, которые склонны к росту на кончиках пальцев, где они также могут приводить к акроостеолизу. Гистологически в опухолях выявляется уменьшение количества нормального коллагена и скопление гиалинового вещества, содержащего хондроидные клетки. После удаления узелков часто наблюдается рецидив.
Сосудистые опухоли редко локализуются в ногтевом аппарате. Очень редко встречаются детские гемангиомы. Венозные мальформации могут расти из кости или мягких тканей, приводя к диффузной припухлости или симптому барабанных палочек.
Артериовенозные мальформации, как врожденные, так и приобретенные, могут вызывать образование синевато-пурпурных или коричневых бляшек и опухолей, клинически напоминающих саркому Капоши. Допплеровское исследование обычно выявляет шунт.
Ограниченная ангиокератома может поражать пальцы, проявляясь в виде пурпурных или черных узелков на их дорсальной стороне.
Варикозные ангиомы могут вызывать формирование плотных подногтевых узелков, в результате чего возникает красная продольная полоска на ногте и даже трещина ногтя. Другие поражения, приводящие к формированию синеватых или красноватых опухолей подногтевой и околоногтевой области, — гистиоцитоидная ангиома (псевдопиогенная гранулема) и ангиолимфоидная гиперплазия с эозинофилией, которая может обусловить формирование трещины ногтя. Маленькие красноватые узелки на кончиках пальцев ног у детей описаны как акральная псевдолимфоматозная ангиокератома у детей (APACHE-синдром).
Пиогенная гранулема — самое распространенное сосудистое поражение ногтевого аппарата. Это эруптивная ангиома, которая может появляться на любом участке ногтя в результате маленькой проникающей раны. Гранулема начинается как маленький красный узелок на ногтевом валике или гипонихиуме, который скоро становится эрозивным и образует эпителиальный воротник. При локализации на заднем ногтевом валике поражение может затрагивать матрикс и становиться причиной продольной впадины на ногтевой пластинке. Иногда гранулема прорастает через ноготь после перфорирующей травмы или продолжительного трения. Клинически сходные поражения грануляционной ткани наблюдаются при лечении ретиноидами, циклоспорином и индинавиром.
Кокковый ангиоматоз ногтевого валика наблюдался у молодых людей после применения иммобилизующей шины. Наблюдался рост опухоли, похожей на пиогенную гранулему, из-под заднего ногтевого валика. Такое нарушение связано с линиями Бо—Рейля или с онихомадезисом пораженных пальцев. Оно может быть частным случаем рефлекторной симпатической дистрофии.
Целый ряд других состояний может напоминать пиогенную гранулему или грануляционную ткань: это вросший ноготь, доброкачественные или злокачественные опухоли боковых ногтевых борозд и валиков (эрозивная нейрофиброма, карцинома клеток Меркеля, амеланотичная меланома).
а - Артериовенозная мальформация.
б - Синдром акральной псевдолимфоматозной ангиокератомы у детей — АРАСНЕ-синдром. а - Пиогенная гранулема после микротравмы, полученной вследствие трения об обувь.
б - Пиогенная гранулема, перфорирующая основание ногтевой пластинки, после травмы. а - Грануляционная ткань, связанная с вросшим ногтем.
б — Лимфангиома дистальной фаланги пальца.
в — Липома, поражающая ногтевое ложе.
При лимфангиоме образуется плоская подногтевая опухоль.
Липома редко локализуется в области ногтя. Чаще она образуется под ногтем или вокруг него, вследствие чего формируются «барабанные палочки», наблюдается выраженная припухлость дистальной фаланги или субтотальная дистрофия ногтя. Описан случай с чувствительной и болезненной припухлостью дистальной фаланги на большом пальце руки.
Миксомы обычно локализуются в подногтевой или околоногтевой области. В зависимости от их размеров и расположения они могут быть причиной «барабанных палочек», деформации ногтя, поднятия ногтя от ногтевого ложа или ограниченных околоногтевых узелков.
Ангиомиксома может разрушать большую часть ногтя.
Миксоидные псевдокисты (дорсальная киста пальца, слизистая киста, дистальный дорсальный ганглий) — дегенеративные поражения, которые обычно образуются в заднем ногтевом валике у пожилых людей. Женщины подвержены этому заболеванию больше, чем мужчины. Менее 10% миксоидных пссвдокист наблюдается на пальцах ног. Они представлены слегка выпуклыми или куполообразными, телесного цвета или прозрачными, тугими или флюктуирующими узелками, вследствие которых образуется продольная впадина на ногте из-за давления на матрикс. С поражением почти всегда сочетаются узелки Гебердена; некоторые авторы считают это этиологически существенным. Псеводкисты способны разрывать нижнюю поверхность заднего ногтевого валика. При этом в слепой мешок выделяется желатинообразное слизистое вещество. Около 30% псевдокист распространяется под матриксом и ногтевым ложем. Однако встречаются также исключительно подногтевые миксоидные псевдокисты. Они вызывают припухлость заднего ногтевого валика, гемипоперечный перегиб и характерный фиолетовый оттенок проксимальной части ногтевой пластинки. Трансиллюминация (диафоноскопия) позитивна. До сих пор неясно, поражаются ли при этом ганглии дистального межфалангового сустава. Однако гистопатологическое исследование, включавшее электронную микроскопию и иммуногистохимию, не выявило никакого материала, выстилающего кисту. При ранних поражениях всегда выявляется ограниченный миксоматозный очаг с медленно растущей концентрацией муцина. Позже образуются обширные муциновые озерки, которые давят на боковые стенки очага, придавая ему вид кисты. Со временем у 80% поражений развивается соединяющая ножка с дистальным межфаланговым суставом, которая становится видимой интраоперационно после внутрисуставной инъекции стерильного метиленового синего.

а, б, в - Миксоидная псевдокиста ногтя на пальце ноги (а) и руки (б).
Тот же пациент после выделения желатинообразного вещества (в).
г — Ангиомиксома ногтевого ложа. Подногтевая миксоидная псевдокиста (а).
Тот же пациент, наблюдается опухоль после удаления ногтя (б).
Обширные папилломатозные разрастания могут покрывать ногти пальцев ног при выраженной претибиальной микседеме.
Остеома кожи проявляется в виде твердых опухолей ногтевого ложа.
Подногтевые кальцификации очень распространены и могут проявляться в виде узелков в подногтевой области или в гипонихиуме.
Узловые кальцификаты могут быть врожденными или представленными медленно растущим твердым желтовато-белым бородавчатым узелком на стороне ногтя пальца руки или ноги. Рентгеновские снимки показывают плотную массу, которая состоит из множественных кальцифицированных фрагментов, связанных с дистальной фалангой.
Нейрофибромы очень редко локализуются в области ногтя. Они обычно единичны, поскольку не наблюдалось ногтевых нейрофибром при нейрофиброматозе типа I (болезнь Реклингхаузена). Нейрофибромы могут выглядеть как подногтевой узелок или масса, напоминающая ногтевую фиброму. Они деформируют весь ноготь или обусловливают его исчерченность, «барабанные палочки» или дистрофию ногтя.

а - Узелки Гебердена, связанные с миксоидной псевдокистой.
б — Дистальные подногтевые кальцификаты. Нейрофиброма: клиническая картина (а).
Тот же пациент: обнажение опухоли после удаления ногтя и поперечного рассечения луночки (б).
Описано утолщение околоногтевой кожи из-за систематизированных фибриллярных невром. Неврома Пачини на дистальной фаланге препятствует сгибанию пальца.
Истинные невромы заднего ногтевого валика проявляются значительным его утолщением при синдроме множественных слизистых невром.
Подногтевая периневринома может проявляться симптомом барабанных палочек на одном пальце или красным узелком размером с горошину в дистальной подногтевой области.
Миксому оболочки нерва в настоящее время уже не относят, как раньше, к невротекомам.
Хондрома мягких тканей вызывает припухлость и деформацию ногтя.
Папулезные меланоцитарные невусы часто возникают на дистальных фалангах. Они обычно светло-коричневые и куполообразные. Диаметр приобретенных поражений не превышает 5 мм. Врожденные поражения могут быть очень крупными, папилломатозными, темно-коричневого цвета и неправильной формы. Ложная болезнь Реклингхау-зена может быть вызвана сотнями интрадермальных невусов, расположенных на руках и ногах, включая кончики пальцев.
Голубые невусы редко наблюдаются в дистальных фалангах.

а - Дистальная подногтевая периневринома.
б — Меланоцитарный невус.
в - Ложные опухоли Реклингхаузена.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Вирусная бородавка у ребенка – это проявление папиломавирусной инфекции (ПВИ), характеризующееся доброкачественным пролиферативным ростом ткани эпидермиса и слизистых оболочек. Простые бородавки имеют вид узелковых элементов розового или телесного цвета, возвышающихся над уровнем кожи. Также к вирусным образованиям относятся кондиломатозные образования в аногенитальной области. Для диагностики заболевания достаточно визуального осмотра, сбора жалоб, проведения дерматоскопии. Основной способ лечения — деструкция физическими или химическими способами.
МКБ-10

Общие сведения
Вирусные бородавки часто встречаются в педиатрической практике. По статистическим данным, ими страдает 10% детского населения. На данную патологию приходится треть от первичных дерматологических консультаций. Пик заболеваемости отмечается в возрасте 12-17 лет. У детей, рожденных от матерей с ПВИ, в первый год жизни частота обнаружения вируса в носоглотке достигает 30% и выше. Истинную заболеваемость выявить сложно по нескольким причинам: низкая обращаемость пациентов, самолечение, самопроизвольный регресс бородавок у части детей.

Причины
Этиологический фактор развития вирусной бородавки у ребенка — ДНК-содержащий вирус папилломы человека (ВПЧ) из семейства Papovaviridae. Вирус паразитирует на коже и аногенитальной слизистой. Семейство насчитывает более 179 подвидов (штаммов) представителей. Непосредственными возбудителями вирусных бородавок являются ВПЧ следующих типов: 1, 4, 2, 7, 6, 10, 11, 31-34. Из них онкогенными считаются 31, 33, 16, 18, 11 и 6 штаммы.
Основной механизм передачи ВПЧ у детей реализуется при контакте с кожей, слизистыми больного или вирусоносителя. Вирус сохраняет жизнедеятельность во влажной среде, поэтому возможно заражение в местах общественного пользования (туалет, бассейн, баня). Доказана возможность вертикальной передача вируса ‒ от матери к ребенку трансплацентарно или интранатально. В подростковом возрасте актуален половой путь передачи, в младшем ‒ самозаражение (перенос из одной зоны в другую).
Средняя продолжительность инкубационного периода 1-3 месяца, возможно латентное носительство сроком до года. Обязательным условием проникновения ВПЧ в глубокие слои дермы является повреждение кожного покрова: микротравмы, ссадины. Заражению способствуют факторы:
- позитивный ВИЧ-статус;
- иммунодефицитные состояния;
- гипергидроз;
- психоэмоциональное или соматическое истощение организма.
Патогенез
Папилломавирус обладает тропностью к эпителиальным клеткам, которые содержит кожа, слизистые оболочки. Попадая в клетку, вирус перемещается в ядро. Используя свой геном и ресурс клетки-хозяина, вирус начинает репликацию — синтез себе подобных вирионов. Таким образом, в поврежденном слое происходит продукция новых вирусных клеток.
Постепенно активность пролиферации снижается, участок гиперплазии ограничивается. Так формируется объемное, четко очерченное образование — вирусная бородавка. ВПЧ латентно находится в базальном слое дермы до нескольких лет. Активация продукции новых вирионов может наступить при воздействии провоцирующего фактора.
Классификация
В мире нет единой классификации вирусных бородавок у детей. Детские дерматологи зачастую пользуются разделением бородавок по категориям, основанным на морфологии и расположении образований:
- Обыкновенные (вульгарные). Наиболее частый вид вирусных бородавок в педиатрии. Элементы узелковой формы, с локализацией на тыльных поверхностях стоп, кистей.
- Плоские, или юношеские. Распространены у подростков. Излюбленное расположение — кожа лица.
- Околоногтевые. Имеют вид ограниченных уплотнений кожи около ногтевого ложа.
- Подошвенные (плантарные). Плоские или мозаичные вирусные элементы, формирующиеся на подошве. Обычно имеется связь с нагрузкой на стопу, ее повышенной потливостью.
- Остроконечные кондиломы. Очень редкое заболевание для детского возраста. Бородавки появляются при передаче вируса половым или вертикальным путем.
Симптомы
К общим проявлениям вирусных бородавок у ребенка относят наличие патологического образования на слизистой или коже, которое вызывает неприятные ощущения или болезненность при пальпации, деформацию подлежащего участка (подошва, околоногтевой валик). Разные типы бородавок имеют свои клинические особенности.
Вульгарные бородавки представляют собой плотные папулы до 0,5 см в диаметре с шероховатой поверхностью. Папула может быть как единичной, так и с множественными сателлитами вокруг первичного очага. Околоногтевые бородавки — бляшки или узелки розового оттенка, расположенные по периферии от ногтя. В процессе разрастания вызывают разрушение ногтевого валика.
Плантарные бородавки располагаются на подошвенной поверхности, часто в области переднего отдела стопы, в местах интенсивной нагрузки. Выглядят бугристыми или плоскими образованиями, иногда при ходьбе вызывают болезненность. Разрастаясь, подошвенные бородавки сливаются, занимая большую поверхность, формируя очаги мозаичного гиперкератоза на подошве.
Юношеские бородавки визуально определяются как небольшие узелки (1-3 мм) в тон кожи, с гладкой поверхностью. Чаще формируются в области лица, но возможно появление и на других частях тела. Кондиломы — это вирусные разрастания телесного или розового цвета, по форме схожие с цветной капустой, петушиным гребнем. Располагаются в зоне промежности.
Осложнения
Вирусная бородавка у ребенка ‒ не безобидное заболевание. Несвоевременная терапия грозит развитием ассоциированных патологий. Образования, расположенные на лице и открытых участках, представляют эстетический дефект, что может привести к психологическим проблемам у ребенка. Самое опасное осложнение вирусной бородавки — озлокачествление. Предраковые заболевания развиваются при заражении онкогенными подтипами ВПЧ. Дети, страдающие аногенитальными бородавками, в будущем имеют высокий риск развития раковых опухолей шейки матки, полового члена, гигантской опухоли Бушке-Левинштейна.
Диагностика
Постановка диагноза не вызывает особых сложностей у педиатра и дерматолога, базируется на типичной клинике и анамнестических данных. При наличии более 5-ти элементов ребенка консультирует иммунолог. Вирусная бородавка у детей требует дифференциации с контагиозным моллюском, эпителиальным бородавчатым невусом, базалиомой. Алгоритм обследования:
- Первичная консультация. Для анамнеза характерны жалобы на постепенное разрастание образования, возможно, контакт с больным ПВИ. Визуально определяется вид бородавки, локализация. Характерный признак – наличие темных точек внутри пролиферативной ткани (затромбированные сосуды).
- Дерматоскопия. Проведение исследования рекомендовано при неясной клинической картине. Вирусная бородавка под дерматоскопом выглядит как плотный узелок с множеством капилляров.
- Биопсия. Исследование проводят в случае подозрения на злокачественное новообразование. Бородавочный биоптат не содержит атипичных клеток, выглядит как доброкачественная эпителиома.
Лечение
Принципы лечения
В детской дерматологии существует правило: вирусные бородавки, которые не беспокоят ребенка и не имеют риска малигнизации, требуют только активного наблюдения. Такие образования могут самопроизвольно регрессировать в течение двух лет. Обязательно нужно лечить бородавки у больных с иммунодефицитными состояниями во избежание самозаражения.
Также терапия показана, если бородавка вызывает зуд, болезненность, создает психологический дискомфорт, кровоточит. Основным способом лечения вирусной бородавки у ребенка остается удаление путем деструкции. Иммунолог может назначить противовирусную терапию препаратами интерферона.
Физическая деструкция
Для детей данный вид терапии приоритетный, так как не имеет токсических побочных реакций. Выбор метода зависит от расположения бородавки, ее типа, размера. Любая из техник проводится на фоне местного обезболивания (анестезирующий крем или инфильтративная анестезия раствором лидокаина):
- Криодеструкция. Суть метода – воздействие на зону пролиферации жидким азотом. Используется контактный криозонд со специальными насадками. Время экспозиции ‒ до пяти минут. Повторные процедуры проводятся по необходимости спустя 1–2 недели.
- Электрокоагуляция. Разрушение вирусной бородавки происходит в результате действия электрического тока низкой мощности. Коагулятор провоцирует послойное термическое повреждение патологической ткани. Техника бескровная, позволяющая максимально точно работать в очаге.
- Радиокоагуляция. При данном виде деструкции используются электромагнитные волны. Под воздействием радиоволны происходит разрыв межклеточных связей, патологическая ткань расслаивается и разрушается.
- Лазерная деструкция. Удаление бородавки происходит путем лазерной абляции. Воздействие лучом длится в зависимости от размера образования до 2-3 минут. Если есть необходимость повтора, следующая манипуляция проводится через 1 месяц.
Химическая деструкция
Основа методики – аппликационное нанесение местных средств с кератолитическим действием с целью цитолиза патологических тканей. К применению у детей разрешены несколько кислот: салициловая 15-40%, щавелевая, уксусная, молочная, азотная в разных комбинациях. Схема лечения зависит от течения заболевания. Препаратом выбора для терапии плоских бородавок являются крема на основе транс-ретиноевой кислоты (форма витамина А). Курс использования длительный – до трех месяцев.
Хирургическое лечение
Оперативное вмешательство оправдано при риске атипичной трансформации вирусной бородавки у ребенка, при обширной площади поражения. Способы хирургической коррекции:
- Иссечение тупым методом. Для удаления образования используются неострые хирургические инструменты – ножницы специальной конструкции. Метод считается самым эффективным у детей. Имеет наименьшее количество рецидивов – около 10%.
- Кюретаж. Представляет собой вылущивание бородавки хирургической кюреткой. Эффективность потенцирует параллельное проведение криодеструкции. Кюретаж используют при вирусных бородавках средних размеров.
- Эксцизия. Полноценное оперативное лечение с удалением бородавки скальпелем в пределах здоровой ткани. Метод травматичный, поэтому используется при крайней необходимости. Эксцизия показана при глубоком повреждении дермы.
Прогноз и профилактика
На сегодняшний день нет метода, который бы гарантировал полное выздоровление. Рецидивы вирусных бородавок у ребенка происходят в 10-30% случаев. С другой стороны, у половины больных возможно самопроизвольное разрешение болезни. К методам специфической профилактики можно отнести вакцинацию против ВПЧ, но прививка не защищает от всех штаммов вируса. Неспецифическая защита включает общее оздоровление организма: закаливание, полноценное питание, рациональный режим дня. Для подростков важное значение имеет гигиена половой жизни.
1. Папилломавирусная инфекция сегодня: клиническое разнообразие, лечение и профилактика/ Касихина Е.И.// Лечащий врач.‒ 2011.
2. Бородавки у детей: особенности клиники, терапии/ Левончук Е.А., Яхницкий Г.Г.// Проблемы здоровья и экологии. — 2010.
Подошвенная бородавка у ребенка — это доброкачественное новообразование кожи стоп в виде узелка, которое спровоцировано заражением вирусом папилломы человека (ВПЧ). Нарост выглядит как ограниченное разрастание рогового слоя эпидермиса с ворсинчатым стержнем в центре, которое вызывает боль и дискомфорт при ходьбе. Для диагностики папилломавирусной инфекции применяются анализ гистологических препаратов бородавки, лабораторные методы обнаружения ДНК вируса. Лечение проводится малоинвазивными методами (лазеротерапия, криодеструкция, радиокоагуляция) в сочетании с иммуномодулирующей терапией.
МКБ-10

Общие сведения
Распространенность подошвенных бородавок в детском возрасте составляет 7-10%, а максимальная частота их выявления приходится на средний школьный и подростковый возраст. В младенчестве и раннем детстве наросты образуются крайне редко. В современной педиатрии разработаны разные способы терапии болезни, но они не могут дать 100% результата и не исключают риска рецидива, чем обусловлена высокая клиническая значимость папилломатоза у детей.

Причины
Заболевание вызвано инфекционным возбудителем — вирусом папилломатоза человека. Существует более 120 вариантов папилломавирусов, но возникновение подошвенной бородавки в основном встречается при инфицировании ВПЧ 1 (mupapillomavirus), 2 (alphapapillomavirus) и 4 (gammapapillomavirus) типами. Микроорганизм содержит ДНК, относится к семейству паповавирусов.
Заражению способствуют микротравмы кожи подошв, через которые возбудитель легко достигает нижних слоев эпидермиса. Провоцирующие факторы образования бородавок — любые причины, которые снижают естественный иммунитет. Множественные и рецидивирующие формы подошвенных наростов чаще поражают детей с врожденным иммунодефицитом и хроническими соматическими болезнями, пациентов, получающих иммуносупрессивную терапию.
Патогенез
Заражение обычно происходит контактным путем от человека к человеку. Дети инфицируются при общении с членами семьи или сверстниками в школе, детском саду. Другой путь проникновения возбудителя — ходьба босиком в раздевалках, общественных бассейнах, где присутствуют частицы вируса. У подростков ВПЧ также передается половым путем. Вероятность инфицирования при однократном контакте ребенка с вирусом достигает 90%, но зачастую происходит бессимптомная элиминация.
Вирус длительное время находится в клетках базального слоя эпидермиса, а при наличии провоцирующих факторов начинает размножаться. При этом нарушаются образование и дифференцировка клеток кожи, происходит избыточное ороговение, формируется патологически измененная ткань, которая медленно увеличивается в размерах. Для бородавок нехарактерен инвазивный рост, поскольку это доброкачественные новообразования.
Симптомы
На начальной стадии развития бородавки на подошвенной поверхности стопы возникает участок избыточного ороговения, который светлее, чем окружающая кожа. Постепенно его размеры увеличиваются, он становится твердым на ощупь. Внешне бородавка имеет вид плоского узелка, по центру может определяться ворсинчатый стержень. Образование приобретает грязно-желтый или коричневый цвет, а в середине можно увидеть черные точки — тромбированные капилляры.
Наиболее распространенная локализация бородавок у ребенка — подушечка большого пальца и пятка, подвергающиеся давлению при ходьбе. Наросты бывают единичными, но при длительном существовании вблизи первого узелка возможно образование новой подошвенной бородавки. Пациент жалуется на локальную болезненность при ходьбе, причем ощущения могут быть настолько интенсивными, что провоцируют хромоту. В отличие от мозоли, бородавка чаще болит при сжатии нароста, а не при прямом давлении.
Осложнения
Опасность подошвенной бородавки крупного размера заключается в возможной деформации стопы и нарушении походки, поскольку ребенок старается щадить поврежденное место, начинает хромать или волочить ногу. Наросты подвержены постоянной травматизации, поэтому есть риск мацерации кожи, присоединения вторичной инфекции и гнойного поражения стопы.
В толще подошвенной бородавки есть капилляры с тромбами, которые при механическом трении могут повреждаться, вызывая кровотечение. Длительное существование нароста и его мацерация — предрасполагающие факторы к малигнизации клеток с развитием рака кожи. Еще одно осложнение подошвенного выроста — эпидемиологическая опасность: инфицированный ребенок становится источником заражения для родственников, одноклассников.
Диагностика
Обнаружение подошвенной бородавки не представляет труда для детского дерматолога при стандартном осмотре ребенка. Внешне наросты отличаются от мозолей, поэтому врач их быстро дифференцирует. Высокоспециализированные методы исследования назначаются для подтверждения вирусной этиологии процесса и уточнения морфологии кожного поражения подошвенной части стопы, чтобы исключить малигнизацию. В диагностический план включают:
- Гистологическое исследование. При окраске по Папаниколау лаборант видит патогномоничный признак инфицирования папилломатозным вирусом — наличие койлоцитарной атипии клеток, пораженных вирусом. В неспецифическим проявлениям инфекции относят гиперплазию рогового эпидермального слоя, активную пролиферацию базальных клеток.
- Определение ДНК ВПЧ. Для верификации папилломатоза и идентификации типа возбудителя проводятся амплификационные (ПЦР, ЛЦР), неамплификационные (дот-блот, саузерн-блот) и сигнальные амплификационные (система гибридной ловушки) методики. В качестве материала для исследования берут пораженную ткань.
- Консультация иммунолога. Дополнительное обследование ребенка необходимо при подошвенных наростах более 2 см2, образовании 5 и более бородавок одной локализации либо частом рецидивировании процесса. Врач назначает иммунограмму и другие специальные методы для исключения иммунодефицита.
Лечение подошвенных бородавок у детей
Консервативная терапия
Медикаментозное лечение папилломатозного процесса у детей недостаточно эффективно, поскольку препараты прямого токсического действия на вирусную оболочку отсутствуют. Используются иммунокорригирующие средства, которые повышают собственную резистентность организма ребенка и устраняют клинические симптомы инфекции. В педиатрии назначают стимуляторы образования интерферона, однако сами интерфероны противопоказаны из-за высокой аллергенности.
Среди топических медикаментов рекомендованы растворы для химического разрушения подошвенных бородавок, которые содержат уксусную, молочную или щавелевую кислоты в безопасных концентрациях. Метод широко применяется в связи с тем, что процесс удаления нароста можно визуально контролировать, заживление происходит быстро, а осложнения практически отсутствуют. Для ребенка химическая деструкция проходит безболезненно.
Хирургическое лечение
При сильных болевых ощущениях, быстром разрастании бородавок и риске распространения вируса папилломатоза педиатры рекомендуют удалять новообразование. Манипуляцию, как правило, проводят детям после 10 лет, что вызвано лучшей переносимостью процедуры и большей частотой встречаемости патологии в этой возрастной группе. В детской дерматовенерологии используется 4 малоинвазивных способа деструкции подошвенного нароста:
- Лазеротерапия. При воздействии углекислотным лазером удается удалить бородавку за 1 сеанс без боли и кровотечения. Методика выполняется бесконтактно, поэтому отсутствует риск инфицирования тканей и развития осложнений.
- Электрокоагуляция. Прижигание электродом показано при единичных новообразованиях диаметром не более 10 мм. Метод сопровождается выделением ДНК вируса вместе с дымом, поэтому применяются адекватные защитные меры.
- Криодеструкция. Область подошвенной бородавки замораживают с помощью криозонда для полного разрушения патологической ткани. Со временем корочка отпадает, а под ней формируется нормальная кожа, которая закрывает дефект без рубца.
- Радиокоагуляция. Современные аппараты (Сургитрон) применяются для точечного и контролируемого удаления глубоких или крупных бородавок. Манипуляция проходит без осложнений, а на месте воздействия не остаются шрамы.
Прогноз и профилактика
В 28% случаев наблюдается спонтанный регресс клинических проявлений подошвенной бородавки даже без терапии. В остальных ситуациях выздоровление достигается при сочетании местных малоинвазивных вмешательств и иммунотерапии, поэтому прогноз благоприятный. Вызывают опасения рецидивирующие и крупные наросты, ассоциированные с врожденными иммунными нарушениями у ребенка.
Неспецифические профилактические меры включают соблюдение гигиены ног, исключение прямого контакта кожи с поверхностями в бассейнах общего пользования и других местах, где потенциально могут заразиться ВПЧ. Если у члена семьи выявили папилломавирусную инфекцию, для предупреждения заражения вещи ребенка (носки, полотенца) нужно стирать отдельно в горячей воде для уничтожения возбудителя. Специфическая профилактика — вакцинация от ВПЧ детей в возрасте 9 лет и старше.
1. Вирусные бородавки. Клинические рекомендации Российского общества дерматовенерологов и косметологов. — 2016.
2. Вирус папилломы человека. Эпидемиология, лабораторная диагностика и профилактика папилломавирусной инфекции/ О.В. Нарвская// Инфекция и иммунитет. — 2011.
3. Клинико-эпидемиологические особенности течения папилломавирусной инфекции у детей/ Т.В. Проценко, Я.А. Гончарова// Здоровье ребенка. — 2008.
4. Особенности клинического течения, диагностика и подходы к терапии папилломавирусной инфекции в детском возрасте/ Л.П. Мазитова, Л.К. Асламазян, Л.С. Намазова, Т.С. Шаипов// Педиатрическая фармакология. — 2006.
Бородавки у ребенка - причины появления и способы удаления. Советы дерматолога
Бородавки – это доброкачественные новообразования на коже, возбудителем которых являются несколько типов вируса папилломы человека. Чаще всего бородавки возникают на различных частях тела после перенесенного заболевания или у детей, иммунитет которых еще не до конца сформирован. В любом случае пусковым механизмом появления бородавок является резкое ухудшение защитных сил организма. Ведь вирус папилломы человека присутствует в организме каждого человека, а активизируется он только при снижении иммунитета.
В большинстве случаях передается вирус папилломы человека ребенку от матери во время родов или бытовым путем при использовании предметов общего обихода с взрослыми членами семьи. Попадание вируса в детский организм далеко не всегда провоцирует появление бородавок, этому процессу способствуют множество факторов, среди которых самые распространенные следующие: недостаток витаминов в организме для поддержания иммунитета, неправильное питание, несоблюдение правил личной гигиены, царапины и порезы на коже, через которые вирус папилломы легче всего проникает в эпидермис.
Выглядят бородавки как наросты небольших размеров на кожном покрове. В зависимости от локализации и внешнего вида различают следующие их разновидности:
1. Вульгарные или обыкновенные бородавки. Этот вид бородавок имеет куполообразную форму серо-коричневого цвета. В основном локализуются они на локтях, пальцах и других частях рук, а также на слизистых оболочках. Обыкновенные бородавки наиболее распространены у детей и чаще всего вызывают беспокойство у родителей. Ведь пораженные ими зоны кожи становятся неровными и шероховатыми, что заставляет детей расчесывать их, пытаясь соскрести наросты.
В результате вирус распространяется на близлежащие участки кожи и новообразования приобретают множественный характер, слившиеся в одном месте.
2. Плоские или юношеские бородавки. Как видно из названия, этот вид бородавок практически не выступает над поверхностью кожи. Чаще всего он появляется у детей на лице, руках, локтях и коленях. Цвет плоских бородавок может быть разным от телесного до темно-коричневого. Пигментированные плоские бородавки иногда ошибочно принимают за веснушки, но в отличие от них они более опасны.
Любое повреждение плоских бородавок приводит к быстрому распространению вируса, в результате чего их на коже может появиться несколько сотен.
3. Подошвенные или плантарные бородавки. К счастью, этот вид бородавок встречается у детей редко, так как они являются самыми болезненными. Как правило, подошвенные бородавки появляются после посещения бассейнов, при ношении тесной и неудобной обуви. Локализуются наросты на плюсневой области ног и пятках, представляя собой плотную ороговевшую структуру грязно-серого цвета. Если подошвенные бородавки приносят сильную боль при ходьбе, крайне важно их правильно удалить, не принимая их за мозоли и натоптыши.
Все виды бородавок являются безопасными и могут превратиться в злокачественные новообразования только в случае их неправильного самолечения. Важно: прежде чем приступить к удалению бородавки у ребенка обратиться к дерматологу и провести лабораторные исследования, чтобы не спутать бородавку с плоским красным лишаем, контагиозным моллюском, бородавчатым туберкулезом или злокачественным новообразованием.
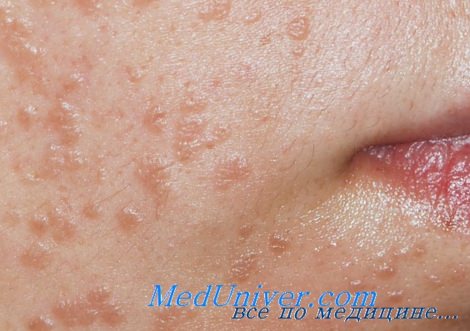
Плоские бородавка
Если бородавки носят одиночный характер и не доставляют ребенку беспокойства, то никаких мер чтобы удалить его, если даже он находиться на видном участке тела, не стоит. Часто детские бородавки исчезают самостоятельно по мере укрепления иммунитета ребенка и его взросления. Редко единичные бородавки держатся у детей дольше 18 месяцев, поэтому не следует принимать попытки удалить их раньше этого времени.
Начинать лечение следует в тех случаях, если количество или размеры бородавок увеличиваются, доставляя физический или психологический дискомфорт ребенку. Прежде чем принять меры для удаления новообразования на теле ребенка обязательно надо обратиться к дерматологу, который должен назначить терапию, которая в основном включает в себя следующие мероприятия:
- применение специальных мазей от бородавок. Для выведения бородавок обычно назначают оксолиновую, фторурациловую и теброфеновую мазь, более эффективны прижигающие препараты «Суперчистотел», «Дуофирм», «Ферезол» и «Солкодерм». Чтобы избежать повреждения нежной детской кожи прижигать бородавки этими растворами надо только по назначению врача.
- использование пластырей с салициловой кислотой. Сейчас в аптеках можно купить специальный салициловый пластырь для удаления бородавок, который надо наклеить на новообразование и оставить на 2 дня. По истечении этого времени размягченная бородавка должна удалиться вместе с пластырем, если этого не произошло, процедуру придется повторить.
- хирургическое лечение. Наиболее эффективными способами удаления бородавок считаются хирургические методы электрокоагуляции, креодеструкции и лазерного удаления. Однако прибегать к ним следует только в тех случаях, когда применение двух предыдущих способов лечения не принесли положительных результатов.
Появление бородавок на любой части тела ребенка должны служить для родителей сигналом о том, что нужно менять его меню питания и образ жизни. Особенно это касается тех случаев, когда бородавки появляются вновь после удаления. Срочно принимайте меры для повышения иммунитета ребенка, исключите из рациона питания вредные для здоровья продукты, заменив их блюдами из богатых витаминами овощей, зелени, фруктов и ягод. Хорошо помогает укреплять иммунитет занятия спортом и закаливание.
В последние годы многие врачи склоняются к мнению, что появлению бородавок у детей способствуют стрессы и страхи. Поэтому во многих случаях избавиться от детских бородавок невозможно без проведения курса психотерапии и обеспечения спокойной обстановки в семье.
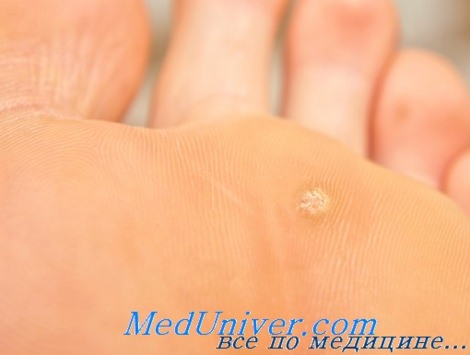
Подошвенная бородавка
Чаще всего (до 70% всех случаев) пациенты сообщают о беспокоящих их бородавках, причем большинство пациентов — дети школьного возраста. Также бородавки обнаруживаются у 20% студентов. Подошвенные бородавки чаще встречаются у взрослых (34% случаев), в отличие от плоских бородавок, которые, опять же, чаще встречаются у детей (4% всех бородавок).
Опытный дерматолог без труда определит тип бородавки на консультации. Однако в редких случаях, особенно если бородавка травмирована, ее сложно диагностировать только при обследовании, и тогда врач может провести биопсию производного и гистологическое исследование.
Могут ли бородавки вызвать осложнения?
Бородавки обычно не вызывают осложнений, если они не растут, не становятся болезненными при ходьбе, а также вызывают психологический дискомфорт по эстетическим причинам. В редких случаях при травмах они могут распространяться на соседние участки.
Пациенты со значительным дефектом иммунной системы (например, иммунодефицитом различного происхождения) сохраняют теоретическую вероятность злокачественного образования простой бородавки, хотя в повседневной практике этого не происходит. В отличие от остроконечных кондилом, которые также могут быть вызваны онкогенными типами вируса папилломы человека (ВПЧ). Таким образом, чтобы избежать перечисленных выше осложнений, во всех случаях рекомендуется радикальное удаление бородавок.
Удаление бородавок
Хотя научная литература предполагает, что при хорошей иммунной системе бородавки могут исчезнуть сами по себе в течение нескольких лет, медицинская практика показывает обратное. Основная проблема с лечением бородавок заключается в том, что в настоящее время не существует метода или лекарства для удаления самого вируса, поэтому врач не может гарантировать 100% излечение. Все лечение направлено на удаление самой бородавки, но не предотвращает рецидив ВПЧ.
- Лазер;
- Криодеструкция жидким азотом;
- Лекарства;
- Удаление бородавок хирургическим путем.
В идеале удаление бородавки должен проводить опытный дерматолог, так как неправильно назначенное лечение может не только не помочь, но и ухудшить ситуацию. Бородавки лечат только радикальным удалением, которое, как уже говорилось, можно проводить хирургическим лазером, жидким азотом или специальными препаратами.
В нашем центре используются любые из вышеперечисленных методов удаления бородавок. В каждом случае метод лечения подбирается индивидуально.
Лазерное удаление бородавок
Процедура проводится под местной анестезией, после того, как врач ввел обезболивающие. В зависимости от размера производной удаление бородавок лазером занимает до 15 минут. После процедуры накладывается повязка и назначаются лекарства для смазывания раны по мере ее заживления.

Лазерное удаление бородавок
Главное преимущество лазерного удаления бородавок в том, что достаточно всего одной процедуры, чтобы беспокоящая вас бородавка исчезла навсегда. Кроме того, этот метод лечения является наиболее распространенным среди пациентов и имеет наилучшие отзывы, поскольку лазерные бородавки удаляются с:
Удаление бородавок азотом
Это альтернатива лазерному удалению бородавок. Метод тоже довольно популярен, но обычно требует нескольких процедур, они достаточно болезненный, и после криодеструкции жидким азотом образуется болезненный пузырь. Поэтому удаление кондилом жидким азотом рекомендуется только детям старшего возраста и взрослым.

Удаление бородавок азотом
Криодеструкцию повторяют каждые 2-3 недели до окончательного исчезновения кондилом. Обычно достаточно 6 сеансов обработки жидким азотом, но если бородавка все еще сохраняется, рассматриваются другие варианты лечения. Кроме того, разрушение жидким азотом не подходит в случаях, когда бородавкой поражается область пальцев, бедер.
Удаление бородавок с помощью лекарств
Разрушающие кислоты, например, салициловая кислота, трихлоруксусная кислота, мочевина и другие специальные лекарства — также средство для удаления бородавок. В любой аптеке представлен достаточно широкий выбор таких препаратов.
Салициловая кислота, мочевина смягчает верхний слой бородавки, кроме того, стимулирует местный иммунный ответ, а значит, и исчезновение бородавки. Но выбирая лечение бородавок медикаментами, нужно запастись терпением, ведь даже если применять средство в строгом соответствии с инструкцией, эффект становится заметен только через несколько месяцев.

Удаление бородавок с помощью лекарств
Кроме того, требуется постоянное применение препарата по особой схеме с соблюдением определенных правил ухода за кожей. Иногда это вызывает дискомфорт у пациента, а также у лекарства есть побочные эффекты, такие как раздражение кожи, покраснение и т. д.
Поэтому многие пациенты принимают более правильное решение — обратиться к дерматологу и удалить бородавки более быстрыми и безопасными способами.
Профилактика бородавок
Стоит отметить, что после удаления бородавки еще есть шанс заразиться, так как это болезнь вирусного происхождения. Поэтому при лечении бородавок не менее важна их профилактика. Так что же делать, чтобы предотвратить появление бородавок?
- Укреплять иммунную систему.
- Проводить соответствующее лечение других кожных заболеваний (например, экземы, гипергидроза и т. д.).
- Лечить сопутствующие внутренние заболевания (например, ВИЧ-инфекцию, диабет, заболевание почек).
- Надевать защитные перчатки при работе с мясом, птицей, рыбой.
- Не ходить босиком в бассейнах, саунах, спортивных клубах, применять дезинфицирующие средства.
Для защиты от остроконечных кондилом рекомендуется:
- Использовать защитные средства (презервативы) во время полового акта.
- Вакцинация против инфекции вируса папилломы человека (ВПЧ).
Читайте также:

