Как вылечить золотуху у ребенка на лице
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.
Раньше золотухой называли все кожные заболевания, характеризующиеся появлением мокнущих корок за ушами, в последствии переходящих на другие участки кожи.
В основе заболевания лежит патология, в современном мире называемая экссудативным диатезом. Кроме диатеза золотухой считался и туберкулез кожи, в настоящее время он встречается редко, особенно у детей, поэтому его мы в статье рассматривать не будем. Основной признак золотухи – сухость кожи и шелушащиеся пятна, которые покрываются золотистой коркой. Проявления диатеза сопровождаются сильным зудом, из-за чего повышается риск расчесов и занесения инфекции. Золотистые корочки сначала появляются за ушами и на волосяной части головы, затем распространяются на щеки, лицо. В запущенных случаях – на шею и другие части тела.
Причины и предрасполагающие факторы:

Золотуха проявляется у детей в возрасте от 1 месяца до 2 - 2,5 лет. В основе, как мы уже говорили лежит экссудативный диатез - определенная форма конституции.
К предрасполагающим факторам развития болезни относятся:
- болезни крови;
- обменные нарушения;
- пищевая аллергия у ребенка;
- родители - аллергики;
- несоответствие условий, в которых живет малыш, санитарным нормам;
- неподходящее питание кормящей матери, если малыш на ГВ, или неправильно подобранная смесь, если малыш-искусственник
Пусковым механизмом развития заболевания является воздействие аллергена: употребление в пищу неподходящего продукта
Наследственность играет немаловажную роль в появлении золотухи у детей: у родителей - аллегиков появление ребенка с проблемами выше, чем у здоровых родителей.
В группу риска возникновения золотухи входят дети:
- находящиеся на искусственном вскармливании;
- недоношенные;
- аллергики (причем аллергия может быть не пищевая);
- живущие в антисанитарных условиях;
- получающие еду, не соответствующую возрасту и состоянию здоровья
К предрасполагающим факторам также относится немолодой возраст мамы, вредные привычки женщины во время беременности, зачатие ребенка в состоянии алкогольного или наркотического опьянения.
Симптомы
Основной признак золотухи – сухость кожи и шелушащиеся пятна, которые покрываются золотистой коркой. Проявления диатеза сопровождаются сильным зудом, из-за чего повышается риск расчесов и занесения инфекции.

Золотистые корочки сначала появляются за ушами и на волосяной части головы, затем распространяются на щеки, лицо. В запущенных случаях – на шею и другие части тела.
Под корочкам кожа розового цвета, влажная. На поздних стадиях за ушами появляются болезненные трещины, очаги повреждения становятся более обширными, доставляя ребенку еще больший дискомфорт.
Для золотухи характерны и другие симптомы:
- частые конъюнктивиты и блефариты;
- частые риниты, синуситы и отиты;
- нарушение пищеварения, характерное для пищевой аллергии (вздутие, колики, расстройства стула в виде поносов или запоров);
- склонность к заболеваниям дыхательных путей инфекционно-аллергического характера (стенозирующие ларинготрахеиты и обструктивные бронхиты)
Какой врач лечит болезнь?
При появлении первых симптомов золотухи нужно немедленно обратиться к педиатру. Врач проведет первичный осмотр и выдаст направление к дерматологу. Также может потребоваться консультация других специалистов – аллерголога, инфекциониста, эндокринолога, иммунолога.
Диагностика
Золотуха у детей – одно из проявлений проблем со здоровьем, поэтому к ней нужно относится серьезно, вовремя лечить. Для эффективной терапии важно получить достоверный диагноз и выявить причину болезни. Не устранив провоцирующий фактор, от патологии избавиться не удастся.
- анализ крови, мочи и кала;
- иммунологические пробы;
- УЗИ внутренних органов.
С постановкой диагноза, как правило, проблем не возникает, так как проявления золотухи говорят сами за себя. А вот с поиском провоцирующего фактора дела обстоят намного сложнее. Наиболее простым и эффективным способом выявления аллергенов явялется ведения пищевого дневника. В тетрадь на протяжении 2 - 3 недель записываются все без исключения продукты, употребляемые кормящей матерью. В отдельную строку заносятся все проявления у ребенка с точным указанием их времени (стул, сыпь, срыгивание и т.д.). Если речь идет о малыше старше полугода, то в дневник записывается еще и все, что он получил в качестве прикорма. По истечении некоторого времени можно проанализировать информацию и сделать выводы о неподходящих для крохи продуктах.
Для дообследования могут привлекаться другие специалисты.
Лечение
Терапия должна быть комплексной, иначе от болезни не получится избавиться. Как только поставлен диагноз «золотуха», необходимо немедленно начинать лечебные мероприятия. Начать нужно с устранения аллергена:
- нормализация рациона, подбор сбалансированного гипоаллергенного меню для кормящей матери или подходящей смеси для малыша-искусственника;
- улучшение жилищных условий – генеральная уборка в доме, поддержание здорового микроклимата, избавление от грибка;
- отказ от ношения синтетической одежды (вещи ребенка должны быть из натуральных тканей) и использования неспециализированных моющих средств и средств для стирки детского белья
На скорость выздоровления влияет общее состояние здоровья малыша. Важно укреплять иммунитет, соблюдать режим дня, ограждать от стрессов и придерживаться правил личной гигиены. Полезны ежедневные прогулки на свежем воздухе, которые должны длиться не менее 30 мин.

Золотуха у детей не является заразной, поэтому малыш может общаться со сверстниками
Совместно с нормализацией рациона и образа жизни неотъемлемой частью является медикаментозное лечение. Применяются такие лекарственные препараты системного действия:
- сорбенты – выводят токсины из организма, облегчают состояние ребенка;
- антигистаминные препараты – тормозят развитие аллергической реакции;
- про- и пребиотики – нормализуют микрофлору кишечника, показаны при дисбактериозе, а также после лечения антибиотиками;
- антибактериальные препараты – назначаются только при присоединении вторичной бактериальной инфекции;
- поливитаминные комплексы – необходимы для укрепления иммунитета.
Одновременно с препаратами системного действия не обойтись без средств, оказывающих местное воздействие.
Лечение золотухи происходит с применением таких лекарств:
- антибактериальные мази или растворы для обработки – могут применяться как для предупреждения, так и для терапии инфекционных осложнений;
- увлажняющие средства – подойдут обычные детские гипоаллергенные кремы или же специализированные препараты – эмоленты. Они должны использоваться после каждого купания;
- антигистаминные кремы – уменьшают зуд;
- подсушивающие пасты на основе цинка – назначаются при мокнущих корках
- средства, обладающие регенерирующими свойствами – для успокоения и скорого восстановления кожного покрова могут применяться крема с Д-пантенолом в составе
- гормональные препараты местного, а в тяжелых случаях, и системного действия для купирования острого воспаления
Назначением препаратов должен заниматься врач, поскольку выбор лекарств может отличаться в зависимости от степени тяжести болезни.
В лечении золотухи могут помочь и народные средства, используемые только в дополнение к основным:
- отвары трав, обладающие антисептическими и противовоспалительными свойствами на основе ромашки, череды, календулы, коры дуба;
- солевые или хвойные ванны;
Применение народных средств нужно согласовать с врачом, так как они тоже сами по себе могут вызвать аллергическую реакция и только ухудшить состояние ребенка.
Диета
Именно питание играет самую важную роль в лечении золотухи. Благодаря грамотно составленному рациону можно не только укрепить иммунитет, но также предупредить обменные нарушения и аллергические реакции.

Родителям стоит узнать, что полезно употреблять ребенку при золотухе, а от каких продуктов нужно отказаться. В меню должны присутствовать:
- термически обработанные овощи в качестве гарниров (кабачок, брокколи, цветная капуста, репа, картофель). Следует избегать тыквы, моркови, свеклы, болгарского перца, томатов;
- фрукты и ягоды (яблоки, груши, сливы, клюква, брусника, черника, красная смородина). ;
- каши (безмолочная греча и рис);
- нежирные сорта мяса (кролик, конина, индейка). Рыбных блюд лучше избегать, так как на рыбу очень часто бывает выраженная аллергия;
- кисломолочные продукты, при условии отсутствия аллергии на белок коровьего молока.
Рацион должен быть богат микроэлементами, витаминами группы В, А, С, Д. Дополнительно может назначаться рыбий жир. Он является источником витамина Д.
Под запретом всегда цитрусы и экзотические фрукты, клубника, малина, сладости, шоколад, жареная и жирная пища, копчености, острая и приправленная еда, фастфуд, полуфабрикаты и, конечно, продукты, на которые у малыша может быть аллергия.
Важно обильное питье, которое способствует вымыванию вредных веществ из организма. Лучше давать пить витаминные напитки – компот из гипоаллергенных ягод. Предварительно стоит убедиться, что у малыша нет аллергии на данные ингредиенты.
Грудное вскармливание является профилактикой золотухи.
Малыши первого года жизни должны получать материнское молоко. Это основа формирования крепкого иммунитета. Даже если у малыша появилась золотуха, то это не повод переводить его на искусственные смеси. Так можно только усугубить течение болезни. Женщина должна продолжать кормить грудью, но пересмотреть свой рацион.
Профилактика
Профилактические мероприятия сводятся к укреплению иммунитета малыша, полноценному витаминному питанию и поддержанию надлежащих условий быта. Поскольку в появлении золотухи немаловажную роль играет наследственность, то данные меры профилактики лишь уменьшат риск развития кожного заболевания, но никак не сведут его к нулю.
В целом для предупреждения болезни нужно соблюдать такие рекомендации:
- во время беременности отказаться от вредных привычек, придерживаться здорового питания;
- поддерживать лактацию до минимум 6 месяцев, далее ребенок обязан получать разные питательные вещества с кашами и пюре;
- во время кормления не употреблять продукты-аллергены;
- вводить прикорм в срок, ни в коем случае не раньше 5 месяцев;
- поддерживать чистоту в доме, избавиться от пыльных ковров, книг, мягких игрушек, старой мебели;
- ежедневно гулять на свежем воздухе;
Для предупреждения опасных последствий золотухи важна своевременная терапия.
Осложнения
Золотуха сопровождается сильным зудом, ребенок может расчесывать кожу до крови. Одним из неприятных последствий является присоединение вторичной бактериальной инфекции. Чтобы этого не допустить, важно вовремя обрабатывать ранки антисептиками и использовать противозудные средства. Необходимо тщательно срезать ногти у ребенка, что снижает вероятность травм кожного покрова.
- конъюнктивиты и блефариты;
- синуситы, гаймориты, отиты;
- стенозирующий ларинготрахеит и обструктивный бронхит
- расстройства пищеварения
Данные последствии легко предотвратить, если не пренебрегать лечением.
Золотуха редко проявляется во взрослом возрасте. Как правило, к 3 годам ее симптомы практически не встречаются. Однако если болезнь запустить, то она ведет к таким тяжелым диагнозам в дальнейшем как атопический дерматит, аллергический вазомоторный ринит и бронхиальная астма.
Видео

Читайте в следующей статье: глаза гноятся у ребенка

* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!

Контактный дерматит — воспаление кожи в том месте, которое соприкасалось с раздражающим веществом или фактором окружающей среды. Недугу наиболее подвержены дети до 12 лет. Дело в особенностях строения детской кожи и слабости её защитных механизмов. Болезнь проявляется на любом участке, бывшем в контакте с раздражителем, но чаще на лице, руках, шее, в паховой области.

Если вовремя распознать провоцирующий агент и оградить от него ребёнка, воспаление хорошо лечится и симптомы быстро проходят. Когда причину выявить трудно или родители не обращаются к врачу вовремя, течение болезни утяжеляется.
Контактный дерматит бывает:
- простым — местное раздражение каким-либо фактором;
- аллергическим.
Второй вариант появится, когда у ребёнка есть повышенная восприимчивость к данному веществу. Первое взаимодействие с ним проходит внешне незаметно, но в коже образуются химические вещества, которые связываются с клетками иммунитета — Т-лимфоцитами. Иммунные клетки запоминают раздражитель. При повторном контакте, который может произойти спустя долгое время, Т-лимфоциты запускают аллергическую реакцию и вызывают проявление кожных симптомов.
Как распознать контактный аллергический дерматит у ребёнка
Контуры воспаления часто совпадают с очертаниями предмета, вызвавшего раздражение. Сыпь мало распространяется за пределы участка кожи, который соприкасался с причинным фактором. Кожа здесь краснеет и припухает, сильно зудит, появляются пузырьки, ранки и корочки.

К ранкам легко присоединяется грибковая и бактериальная инфекция, возникает нагноение. У малышей может повыситься общая температура.
Частое обострение на одних и тех же местах приводит к неприятным исходам: участки повышенной или пониженной пигментации, рубцы, утолщение и огрубение кожи.
Заметив сыпь или красные пятна на коже ребёнка, обязательно покажитесь врачу, чтобы сделать анализы, точно определить причину и начать лечение.
Заболевание может обостряться. Чтобы этого не случилось, нужно найти и устранить провоцирующие причины.
Внутренние причины детского дерматита
Спровоцировать болезнь могут:
- наследственная предрасположенность к аллергиям;
- сопутствующие атопические болезни — бронхиальная астма, аллергический ринит;
- болезни желудка и кишечника;
- употребление пищи с консервантами, красителями, вкусовыми добавками;
- стрессы.
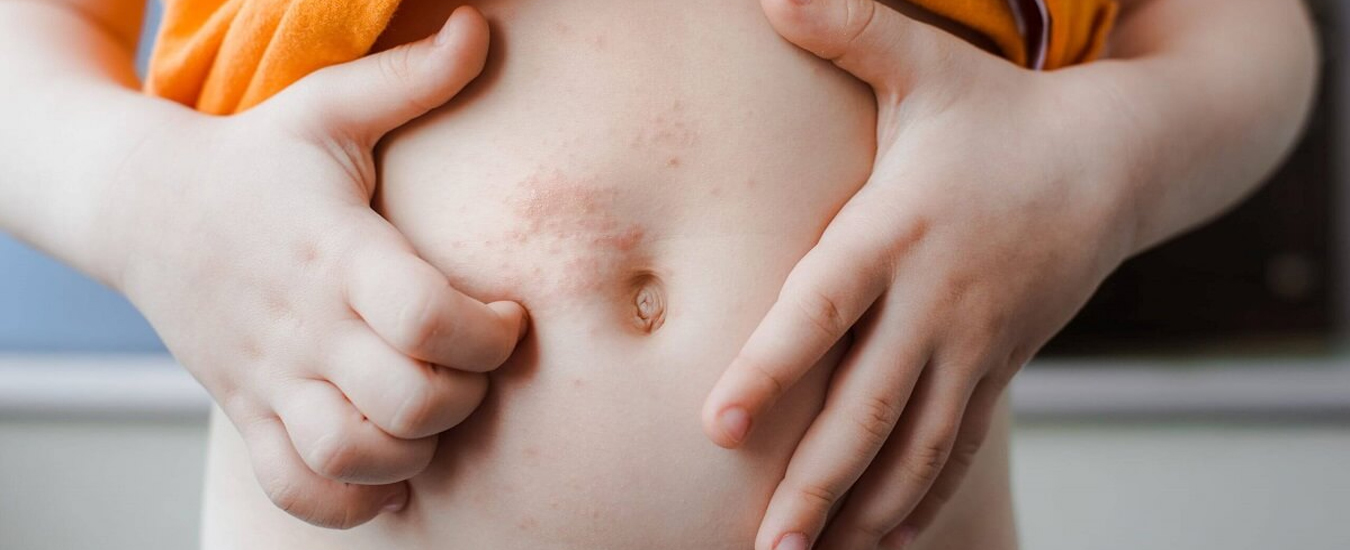
Чаще недуг развивается у людей с белой кожей сухого типа, реже страдает смуглая кожа жирного типа.
Внешние причины развития аллергического дерматита у детей
Вызвать недуг может как один из факторов, так и сочетание нескольких.
- Физические — трение или давление на кожу тканей, кожаных изделий, высокие или низкие температуры, влажность, электрический ток, ультрафиолетовые или рентгеновские лучи.
- Химические — разные кислоты и щёлочи, вещества, входящие в состав кремов и средств гигиены, лекарства, табачный дым.
- Биологические — сок и пыльца растений, укусы и выделения насекомых и животных.
Из растительных агентов наиболее опасны сок чистотела, борщевика, крапивы, пыльца луговых и сорных трав.
В промышленных городах зимой наблюдаются массовые случаи контактного дерматита под глазами и на руках ребёнка. Здесь сочетаются сразу три фактора: холод, химические примеси в воздухе и прикосновение к коже мокрыми варежками.

У грудничков аллергическое воспаление могут вызвать сочетание высокой влажности в подгузниках, трения ткани и действия неподходящего крема.
Особый вид контактного дерматита — фототоксический, когда кремы от загара разлагаются под солнечными лучами и вызывают аллергическое повреждение эпидермиса.
Какие металлы могут навредить
Поражение кожи могут вызвать любые металлы. Реже всего — золото, платина, серебро. Чаще — никель. Предрасположенность может быть наследственной или сформироваться в течение жизни, под действием неблагоприятных факторов. При аллергии на никель назначают специальную диету: исключают ржаной хлеб, консервы, некоторые овощи.
Дерматит у ребёнка и психосоматика
Здоровье кожи напрямую зависит от психического самочувствия человека. Стресс меняет гормональный фон и обмен веществ, вызывает сбои в работе иммунитета. Поэтому спокойное эмоциональное состояние предотвратит обострение болезни и отсрочит первое появление симптомов.

Столкнувшись с контактным дерматитом, проанализируйте причины, выявите аллерген, который его вызвал. Это не всегда просто. Чтобы быть спокойными за правильный диагноз, провести нужные анализы и получить лечение — приходите на консультацию в наш центр. Помимо лечения, вы научитесь правильной профилактике этой болезни.
Диатез у новорожденных как воспаление кожи на лице или ручках — одно из проявлений аллергической реакции. Читайте дальше, когда у малыша больше шансов заболеть диатезом, каковы последствия запущенного состояния и как предотвратить развитие диатеза у грудничка благодаря питанию.
— Алла Анатольевна, диатезы с удивительной частотой встречаются у младенцев. Что это за аномалия и почему диатез возникает в самом раннем возрасте, у новорожденных?
— Диатез — слово греческого происхождения, которое с точки зрения врача означает наследственную предрасположенность к развитию определенных патологических состояний. В рутинном понимании диатез — это высыпания на коже у ребенка в грудном возрасте (атопический дерматит).
Период новорожденности длится первые 28 дней жизни, дальше ребенка называют грудным. Дебют диатеза в виде воспалительного состояния кожи чаще всего случается в переходном периоде от новорожденности к грудному возрасту — в 3—5 недель.
— Как проявляется диатез у грудничков и как отличить диатез от аллергии?
— Высыпания на щеках, краснота на лице, сухость кожи, шелушение, покраснения и сыпь на сгибах локтей и коленей, ступнях, зуд — все это проявления атопического дерматита (кожной формы пищевой аллергии). Если у ребенка имеются подобные жалобы, то это не диатез, а именно симптомы пищевой аллергии, к которой со временем присоединяется вторичная инфекция в виде стрептодермии. Из-за внешних проявлений мамы обычно называют дерматит диатезом.
— Какими бывают виды диатеза, как отличить один от другого?
— Диатез у грудничков расценивается как аномалия конституции. Выделяют несколько видов такого состояния, но у детей раннего возраста наиболее распространенная форма — аллергический дерматит.
- высыпания на щеках, верхних поверхностях коленей, локтей
- корочки на голове
- склонность к повышенному питанию (паратрофия)
- повышенная восприимчивость к вирусным инфекциям
- наследственная недостаточность вилочковой железы
- избыточная масса тела, непропорциональное телосложение новорожденного
- малоподвижность и заторможенность грудничка из-за лишнего веса
- нарушение обмена веществ, вызванное повышенной возбудимостью нервной системы
- клиническая картина разнообразна и включает кожные, суставные и нервные проявления
— Передается ли склонность к развитию диатеза по наследству?
— Да, конечно, тип конституции передается от мамы, папы или ближайших родственников. А вот риск развития на этом фоне аллергических реакций (диатеза) в виде атопического дерматита выше у деток, ближайшие родственники которых (родители, братья, сестры) страдали аллергией. Но бывают дети, которые и без отягощенного семейного анамнеза имеют аллергию и высыпания на коже.
— Есть ли продукты, которые провоцируют развитие диатеза?
— Любой продукт может вызвать диатез, то есть стать аллергеном и спровоцировать аллергическое заболевание. У новорожденных и малышей 2—3—4—5 месяцев жизни чаще всего аллергеном становится коровий белок, на втором месте белки пшеницы. У младенцев постарше — аллергены из «взрослой» жизни: соя, арахис, рыба, морепродукты, яйца, лесные орехи. Они могут вызывать диатез и анафилактические реакции немедленного типа, которые сохраняются всю жизнь.
— Дети на грудном вскармливании зависимы от диеты кормящей мамы. Как питание мамы влияет на профилактику и лечение диатеза у грудничка при грудном вскармливании?
— Профилактика диатеза — это питание мамы с ограничением белков коровьего молока, что снижает риск развития аллергии у младенца. При признаках диатеза важно придерживаться полностью безмолочной диеты, чтобы помочь ребенку избавиться от болезненного состояния.
Питание мамы в зависимости от состояния ребенка при грудном вскармливании
- мама может жить обычной жизнью, строгая диета не нужна
- детское питание должно быть полноценным и разнообразным
- маме следует ограничить в своем рационе белки коровьего молока, которые наиболее часто становятся причиной пищевой аллергии
- маме следует придерживаться полностью безмолочной диеты и исключить из рациона всю продукцию из коровьего молока
— Алла Анатольевна, при остром диатезе младенцам, получающим мамино молоко, могут ли вводиться детские смеси?
— Если у ребенка на грудном вскармливании появились признаки пищевой аллергии, то маме следует назначить безмолочную диету. Когда из маминого рациона исчезнет коровий белок, он перестанет появляться в грудном молоке, и это будет лечением ребенка при его реакции на пищу.
Бывает и так, что спустя даже месяц полностью безмолочной диеты мамы у младенца сохраняются кожные проблемы. Причина в том, что материнское молоко — живая жидкость, и в ней не могут быть устранены все факторы, которые вызывают аллергический дерматит. Тогда ребенка переводят на особую расщепленную смесь. Семья и врач дожидаются положительной динамики, ремиссии, наблюдают за состоянием маленького пациента. В период лечения грудничка маме важно сцеживаться, чтобы стимулировать лактацию и позже вернуться к кормлению грудью.
— Может ли появиться диатез на искусственном вскармливании? Чем такой диатез отличается от аллергического состояния, которое возникает при грудном вскармливании?
— Диатез может развиться и на естественном, и на искусственном вскармливании. Но грудное молоко снижает риск развития диатеза, а при вскармливании сухой молочной смесью на основе коровьего молока у детей повышается риск иметь диатез с рождения.
Если же у ребенка-искусственника отягощенный анамнез по аллергическим состояниям (даже без жалоб), лучше подобрать гипоаллергенную формулу. Смесь на коровьем белке не стоит выбирать для детей, предрасположенных к аллергии.
— Молоко козы считается гипоаллергенным. Молочные «козьи» формулы разрешены при диатезе?
— Разрешены, они вводятся в рацион здоровых детей с отягощенным анамнезом, потому что белки козьего молока действительно гипоаллергенны. К тому же приблизительно девять процентов детей с чувствительностью к белкам молока коровы могут переносить молоко козы. Но при жалобах и возникновении аллергических реакций и диатеза малышу будет назначена лечебная смесь.
Комфортная для пищеварения смесь МАМАКО ® Premium — это смесь для здоровых деток, которая может быть использована для снижения риска развития диатеза.
— Чем вылечить диатез на щечках у грудничка? Можно ли лечить диатез в домашних условиях народными средствами?
— Высыпания на коже и проявления диатеза у грудничка — сигнал, чтобы непременно обратиться к врачу. Лечением в таком случае станет подбор питания: диета — кормящей женщине, лечебная смесь — ребенку-искусственнику.
Особенной терапии в виде антигистаминных препаратов, пробиотиков или антибиотиков назначать не следует. В домашних условиях мама может подпитать сухую кожу малыша увлажняющим средством — мазью или кремом для атопичной кожи, но это не решение проблемы, а скрытие симптомов.
Чего нельзя делать при признаках диатеза у новорожденных:
- менять сухую молочную смесь по своему желанию;
- давать какие-либо препараты и медикаменты;
- купать ребенка в марганцовке или в череде.
Кожа ребенка — тонкий нежный орган, который может инфицироваться. Поэтому при диатезе нельзя заниматься самолечением. Это в дальнейшем может привести к негативным последствиям и более серьезно сказаться на состоянии ребенка.
— Чем опасен диатез у грудничка и почему лучше лечить его на ранних стадиях?
— Начало диатеза (дебют атопического марша, начало аллергических проявлений) чаще всего отмечается в первые месяцы жизни. Такой дебют может не прекратиться, и аллергия будет сопровождать ребенка всю дальнейшую жизнь, но уже не в виде детского атопического дерматита, а во взрослых формах. Это поллинозные сезонные насморки, непереносимость шерсти животных и пыльцы растений, бронхиальная астма и другие выражения аллергических реакций. Поэтому лечение диатеза у младенца — это прекращение атопического марша в дальнейшем, снижение риска аллергических реакций в старшем возрасте.
Диатез — это предрасположенность, а не диагноз. Мы называем диатезом красные щеки и кожную сыпь, в то время как это аллергическое проявление — атопический дерматит. Диатез бывает от молочной пищи: женского грудного молока или смеси. Поэтому лечение диатеза — подбор питания при вскармливании естественным и искусственным способом.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Диатез: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Диатез – это своего рода гипертрофированная реакция организма на обычные раздражители. Сам по себе диатез заболеванием не является, но под воздействием повреждающих факторов может трансформироваться в болезнь.
При ухудшении условий внешней среды или функциональных нарушениях центральной или вегетативной нервной системы снижается приспосабливаемость организма к окружающей среде. При диатезе обычные физиологические раздражители и жизненные условия могут вызвать патологические реакции.
Дети с диатезом чаще болеют острыми респираторными инфекциями, подвержены развитию тяжелого инфекционного токсикоза, судорожного синдрома, воспалительных процессов.
Отдельные формы диатезов могут трансформироваться в хроническую патологию кожи, желудочно-кишечного тракта, мочевыделительной и костно-суставной систем.
Разновидности диатеза
Виды диатезов у детей:
- экссудативно-катаральный,
- лимфатико-гипопластический,
- нервно-артрический,
- аллергический,
- геморрагический.
На щеках ребенка наблюдаются ограниченное покраснение и чешуйчатое шелушение, которые при определенных обстоятельствах могут трансформироваться в экзему, распространиться по лицу и телу, сопровождаться зудом, инфицированием.
У детей после года жизни кожные изменения чаще проявляются на разгибательных поверхностях нижних и верхних конечностей, иногда на теле в виде мелких, зудящих узелковых инфильтратов. В связи с изменениями слизистых оболочек у детей часто бывают насморк, конъюнктивит, блефарит, фарингит, ангина, ложный круп, рецидивирующий бронхит с астматическим компонентом или без него; диагностируются отиты (гнойное воспаление среднего уха), инфекции мочевыводящих путей.
Изменения со стороны слизистых оболочек протекают длительно, упорно и часто рецидивируют, приводя к разрастанию аденоидной ткани и гипертрофии миндалин. Ребенок с экссудативно-катаральным диатезом легковозбудимый, крикливый, малоподвижный, имеет неустойчивую массу тела (быстро поправляется, быстро худеет), рыхлую подкожно-жировую клетчатку, дряблую мускулатуру.
Для лимфатико-гипопластического диатеза характерна гиперплазия (разрастание) лимфоидной ткани и вилочковой железы, а также недоразвитие внутренних органов (сердца, аорты, половых желез, щитовидной железы, хромаффинной ткани надпочечников, паращитовидных желез).
У детей снижена адаптация (приспособление) к воздействию окружающей среды, они склонны к аллергическим реакциям, к генерализации и молниеносному течению инфекций.
При данной форме диатеза у детей дряблая и пастозная жировая клетчатка, которая выражена хорошо или даже избыточно, кожа бледная, лицо несколько одутловатое, мускулатура развита слабо, тонус мышц снижен. Дети часто отстают в росте, имеют неустойчивую массу тела, вялые, апатичные, малоподвижные, нелюбознательные, умственное развитие замедлено, имеют склонность к инфекционным заболеваниям верхних дыхательных путей. Отмечается увеличение всех групп периферических лимфоузлов и небных миндалин, аденоидные разрастания в носоглотке.
Первые проявления нервно-артрического диатеза возникают в рано и выражены неотчетливо. Грудные дети раздражительные, пугливые, капризные, но любознательные с быстро развивающейся речью. У них беспокойный сон, ночные страхи, наблюдается подергивание мышц лица и конечностей, нервный кашель, спазматическое чихание, аэрофагия (заглатывание воздуха во время еды), спастические запоры.
Дети медленно прибавляют в весе, чаще худые. На коже могут появляться нейродермиты, уртикарная сыпь (быстро прогрессирующие, сильно зудящие, приподнятые над поверхностью кожи бледно-розовые волдыри, сходные по виду с волдырями от ожога крапивой), себорея (повышенное количество и изменение качества кожного сала), сухая экзема (чрезмерная сухость кожи с шелушением, растрескиванием, развитием воспаления).
К провоцирующим факторам нервно-артрического диатеза относятся интенсивные психоэмоциональные нагрузки, употребление в больших количествах продуктов, богатых пуринами (мяса, печени, селедки, паштетов, сардин, какао бобов).
Аллергический диатез, как правило, манифестирует в раннем детстве. На первом году жизни ребенка ему свойственны такие же поражения кожи, как и при экссудативно-катаральном диатезе, с той лишь разницей, что в развитии аллергического диатеза участвуют иммунные механизмы.
Диатез может продолжаться несколько лет с периодическими обострениями и ремиссиями. Ухудшение состояния обычно наблюдается в холодное время года.
Для аллергического диатеза характерна сухость кожи с ограниченными участками шелушения, зудящая сыпь, гиперемия кожи периоральной зоны, появляющаяся после кормления, и вокруг ануса – после стула, стойкая опрелость, гнойничковые поражения кожи, поредение латеральной части бровей.
Возможны эпизоды усиленного потоотделения, колебания температуры тела (повышение температуры и самостоятельное ее снижение), дисфункция кишечника, колики со вздутием живота, обилием газов и неустойчивостью стула, склонность к срыгиванию непереваренной пищей, увеличение лимфоузлов, разрастание миндалин и аденоидов, затяжное течение инфекционных заболеваний. Ребенок с аллергическим диатезом, как правило, гипервозбудимый, капризный, плохо спит ночью.
Обострение кожных проявлений происходит при контакте с сенсибилизирующими продуктами.
Под влиянием различных (чаще всего инфекционных) стимулов при аллергическом диатезе организм ребенка не способен формировать или поддерживать иммунологическую толерантность по отношению к собственным антигенам. В результате у детей формируется предрасположенность к системной красной волчанке, ревматоидному артриту, некоторым заболеваниям соединительной ткани, тиреоидиту.

При геморрагическом диатезе выделяют несколько типов кровоточивости, которые определяют клинические проявления:
- гематомный тип кровоточивости характеризуется глубокими, напряженными, болезненными кровоизлияниями в суставы, мышцы, под фасции, в подкожную клетчатку, вызывающими расслоение и повреждение тканей, сдавление нервов;
- петехиально-пятнистый, или микроциркулярный тип кровоточивости проявляется безболезненными точечными или более крупными капиллярными кровоизлияниями на коже и слизистых оболочках. Наблюдаются десневые, носовые, маточные, желудочно-кишечные кровотечения, у детей может развиться анемия;
- смешанный тип (микроциркулярно-гематомный) имеет признаки гематомного и микроциркуляторного типов кровоточивости;
- при васкулитно-пурпурном типе кровоточивости на коже конечностей и ягодиц возникают четко отграниченные, слегка приподнятые из-за отека, симметричные геморрагические высыпания. Этим высыпаниям часто предшествуют эритема, крапивница, зудящий дерматит;
- упорные, повторяющиеся кровотечения одной-двух локализаций (чаще носовые) характерны для микроангиоматозного типа кровоточивости. При осмотре губ, слизистых оболочек ротовой полости, носа, кожного покрова выявляется стойкое расширение мелких сосудов невоспалительной природы, похожее на сосудистые звездочки или сеточки.
Факторы, предрасполагающие к возникновению диатеза:
- неустойчивость обменных процессов;
- повышенная чувствительность тканей к гистамину;
- сниженная барьерная функция кишечника и печени;
- повышенная проницаемость стенки кишечника;
- ферментные дисфункции;
- генетические мутации;
- физиологическая недостаточность иммунного ответа и др.
- погрешности в диете и/или прием антибиотиков во время беременности;
- хронические заболевания беременной;
- токсикоз беременности;
- внутриутробная гипоксия, гипоксия в родах, родовая травма;
- погрешности в диете кормящей матери;
- интеркуррентные заболевания;
- дисбактериоз;
- нервный стресс;
- профилактическая прививка;
- раннее искусственное или смешанное вскармливание и др.
Описана связь диатеза с употреблением в пищу ребенком или матерью в период грудного вскармливания продуктов с большим содержанием биологически активных веществ (клубники, земляники, цитрусовых, творога, колбас, томатов, квашеной капусты).
В развитии экссудативно-катарального диатеза имеет значение повышенная проницаемость желудочно-кишечного тракта, недостаточная стабильность мембран клеток, сниженная активность ферментов, которые расщепляют биогенные амины, и белков, которые связывают их.
Лимфатико-гипопластический диатез манифестирует до 7 лет, редко в школьном возрасте. Обнаруживается у нескольких членов семьи. Причина развития диатеза - затяжные токсико-инфекционные заболевания в период внутриутробного развития или после рождения.
Аллергический диатез становится следствием неблагоприятного воздействия окружающей среды и поступления в организм ребенка с сенсибилизирующих веществ (аллергенов). Провоцирующую роль могут сыграть инфекции, гиповитаминозы, анемия. Нередко аллергический диатез имеет семейный анамнез.
Геморрагические диатезы развиваются в результате нарушений свертывающей и/или противосвертывающей систем крови, снижения количества или функции тромбоцитов, системного поражения микроциркуляторного русла или сочетания факторов.
К каким врачам обращаться
При первых проявлениях диатеза необходимо обратиться врачу-педиатру . В дальнейшем может быть назначена консультация врача-аллерголога , дерматолога, ЛОР-врача , эндокринолога , ревматолога, невролога .
Диагностика и обследования при диатезе
Диагноз выставляют на основании:
- предъявляемых жалоб;
- наличия отягощенной истории болезни и жизни;
- хронического рецидивирующего течения;
- наличия атопических заболеваний у пациента или его родственников;
- типичной картины поражения кожи, наличия зуда;
- раннего начала заболевания;
- обострений процесса и усиления зуда под влиянием провоцирующих факторов (шерстяной одежды, моющих средств, эмоционального стресса и т.д.);
- сезонности обострений;
- непереносимости некоторых продуктов;
- данных лабораторных методов обследования.
-
клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

