Как вылечить саркоидоз кожи
Обновлено: 19.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Холестаз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
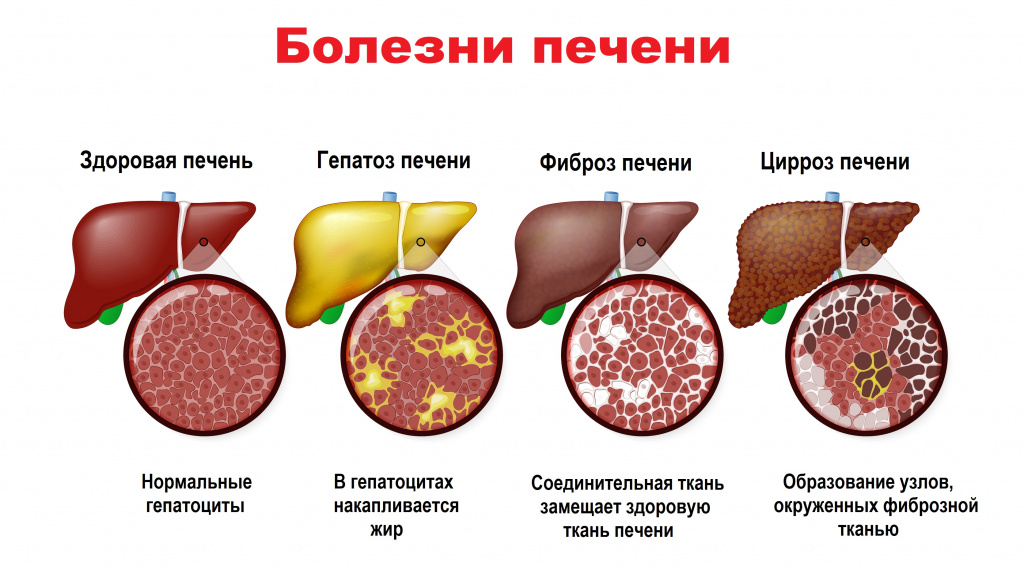
Холестаз – это клинико-лабораторный синдром, характеризующийся повышением в крови содержания экскретируемых (выводящихся) с желчью веществ вследствие нарушения синтеза, секреции и оттока желчи.
Холестаз вызывает ряд гистологических изменений в печени: расширение желчных капилляров, образование желчных тромбов, повреждение клеточных мембран, ведущее к повышению их проницаемости, попадание желчи в кровь, отек и склероз, воспаление, инфаркты, развитие микроабсцессов, гибель клеток и др. Персистирующий холестаз ведет к необратимым изменениям в печени и развитию билиарного цирроза.
К симптомам холестаза можно отнести кожный зуд, желтуху, слабость, боль и дискомфорт в правом подреберье, обесцвеченный кал, темный цвет мочи, проблемы с пищеварением, бессонницу, повышенную кровоточивость, которая объясняется нарушением всасывания витамина К, снижение остроты зрения и ухудшение адаптации глаз в темноте вследствие недостатка витамина А. Некоторые пациенты обращаются к дерматологу из-за сильного кожного зуда.
При хроническом течении процесса за счет увеличения уровня липидов в крови и отложения холестерина под кожей формируются ксантомы на коже век, под молочными железами, в области шеи и спины, на ладонной поверхности кистей.
Бывает, что симптомы холестаза не доставляют особых неудобств – тогда этот синдром диагностируют только на основании изменений в анализах крови, случайно, в ходе диспансерного обследования или при проведении исследования крови по поводу другого заболевания.
В редких случаях диагноз выявляют уже на стадии развития осложнений портальной гипертензии, характеризующейся наличием асцита, печеночной энцефалопатии, кровотечения из варикозно- расширенных вен пищевода.
Разновидности холестаза
Холестаз подразделяется на внутрипеченочный и внепеченочный, острый и хронический, желтушный и безжелтушный.
Клиническая картина холестаза в значительной мере обусловлена признаками основного заболевания печени. Например, первичный билиарный цирроз (аутоиммунное прогрессирующее хроническое воспаление мелких внутрипеченочных желчных протоков, которое постепенно приводит к замещению здоровых клеток печени фиброзной тканью) проявляется слабостью, кожным зудом, желтухой. Может присутствовать боль или дискомфорт в правом подреберье, увеличение размеров печени и селезенки, ксантелазмы.
При первичном склерозирующем холангите (хроническом прогрессирующем холестатическом заболевании печени) наблюдаются воспаление и фиброз внутри- и внепеченочных желчных протоков, зуд, боль в правом подреберье, слабость, потеря массы тела, эпизоды лихорадки. В итоге развиваются цирроз и печеночная недостаточность. У большинства пациентов с первичным склерозирующим холангитом имеются воспалительные заболевания кишечника (язвенный колит).
Прогрессирующий семейный внутрипеченочный холестаз – это группа генетических аутосомно-рецессивных заболеваний, которые проявляются у новорожденных или в раннем детском возрасте. Зуд и желтуха развиваются в течение первых недель после рождения. Дети отстают в развитии. Цирроз печени формируется в течение первых десяти лет жизни.
Холестаз во время беременности характеризуется интенсивным кожным зудом, возникающим во втором или третьем триместрах беременности и спонтанным разрешением всех симптомов в течение 4–6 недель после родов. Значение холестаза во время беременности заключается в риске преждевременных родов, асфиксии во время родов, внутриутробной смерти.
При остром вирусном гепатите больного беспокоят тупые боли в правом подреберье, лихорадка, слабость, боли в суставах. Затем появляется желтуха, а разбитость и артралгии значительно уменьшаются. На коже могут появляться синяки. Моча приобретает темный желто-зеленый цвет, кал становится светлее.
Холестаз при остром алкогольном гепатите может протекать с выраженной желтухой, признаками портальной гипертензии, явлениями печеночно-клеточной недостаточности. Больных беспокоят слабость, недомогание, снижение аппетита, тошнота, горечь во рту, повышение температуры. Печень увеличена и болезненна.
Лекарственный гепатит возникает в результате токсико-аллергического воздействия на печень лекарственных средств (некоторых антибиотиков, сульфаниламидов, цитостатиков, анаболических стероидов и др.) или токсических веществ.
При циррозе печени наблюдаются телеангиэктазии в зоне лица и плечевого пояса, эритема ладоней, побледнение ногтей, деформация концевых фаланг пальцев в виде «барабанных палочек», кровоточивость десен, подкожные кровоизлияния, атрофия скелетной мускулатуры, усиленный венозный рисунок на животе. Может быть асцит.
Холестаз вследствие нарушения оттока желчи по внепеченочным протокам приводит к изменению количества поступающей в пищеварительный тракт желчи. В результате нарушается нормальное всасывание и переваривание пищи. Отток желчи может затрудняться за счет камня, опухоли, рубцовой стриктуры протоков.
При присоединении инфекции манифестирует холангит, при котором наблюдаются желтуха, увеличение печени, пациент жалуется на боль и лихорадку. В тяжелых случаях может развиться сепсис. При закупорке опухолью (рак головки поджелудочной железы) желчный пузырь может увеличиваться, но не быть болезненным.
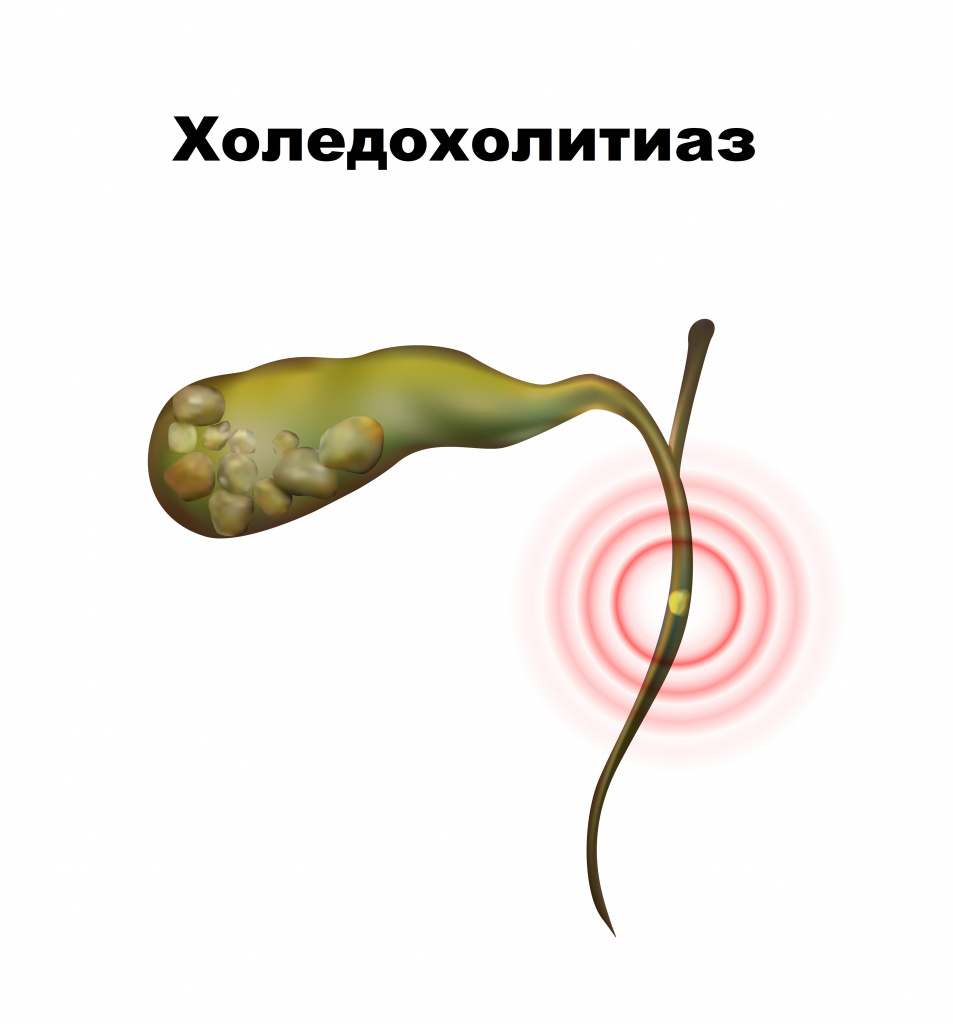
При прохождении желчного камня из пузыря и его задержке в общем желчном протоке возникает холедохолитиаз. Пациенты жалуются на коликообразные боли в правом подреберье с иррадиацией в спину, повышение температуры, головную боль, озноб, кожный зуд, кожа и слизистые приобретают желтый оттенок.
Возможные причины холестаза
Внепеченочный холестаз развивается при механической обструкции магистральных внепеченочных или главных внутрипеченочных протоков (камни, опухоли).
Внутрипеченочный холестаз развивается при отсутствии обструкции магистральных желчных протоков и может быть следствием:
- функциональных дефектов образования желчи на уровне гепатоцита,
- обструкции на уровне внутрипеченочных желчных протоков,
- обоих механизмов (при лимфомах).
- Гепатоцеллюлярный холестаз развивается при сепсисе, вирусных гепатитах, алкогольном и неалкогольном стеатогепатите, генетических нарушениях (доброкачественный рецидивирующий внутрипеченочный холестаз, прогрессирующий семейный внутрипеченочный холестаз, дефицит ABCB4, эритропоэтическая протопорфирия и др.), злокачественных процессах (гематологических заболеваниях, метастазах опухолей, при амилоидозе, саркоидном гепатите, болезнях накопления, паранеопластических синдромах (лимфогранулематозе), врожденном печеночном фиброзе, узловой регенеративной гиперплазии, при различных сосудистых патологиях (синдроме Бадда–Киари, веноокклюзионной болезни, застойной печени), циррозе.
- Холангиоцеллюлярный холестаз развивается на фоне первичного билиарного цирроза, первичного склерозирующего холангита, IgG4-ассоциированного холангита, идиопатической дуктопении взрослых, порока развития желчных протоков (билиарной гамартомы, синдрома Кароли), муковисцидоза, лекарственной холангиопатии.
- с вовлечением билиарного тракта (недостаточность α1-антитрипсина, муковисцидоз);
- без вовлечения билиарного тракта (галактоземия, тирозинемия, дефекты окисления жирных кислот, болезни накопления липидов и гликогена и др.);
- специфические расстройства билиарной функции (прогрессирующий семейный внутрипеченочный холестаз).
- с наличием синдромов (синдром Алажиля);
- без синдромов.
Инфекции (бактериальные, вирусные).
Токсические факторы (лекарства).
Идиопатический неонатальный гепатит.
Цирроз любой этиологии.
- камни, опухоли, кисты, абсцессы, стриктуры;
- лимфаденопатия узлов в воротах печени;
- паразитарные инфекции (описторхоз, фасциолез, аскаридоз, клонорхоз, эхинококкоз);
- аневризма печеночной артерии.
При подозрении на заболевание печени, для уточнения диагноза и определения дальнейшей тактики лечения пациенту необходимо обратиться к терапевту , педиатру . В дальнейшем может потребоваться консультация гастроэнтеролога , гепатолога, гематолога, онколога , инфекциониста, хирурга .
Диагностика и обследования при холестазе
При обследовании больного с холестазом необходимо разграничение внутри- и внепеченочного холестаза на основании тщательного сбора анамнеза, объективного обследования, данных лабораторного исследования крови (диагностическими критериями холестаза принято считать повышение уровня щелочной фосфатазы в 1,5 раза и уровня γ-ГТП в 3 раза от верхней границы нормы), ультразвукового исследования с целью выявления закупорки желчных путей, проведения холангиографии, исследования антимитохондриальных антител в сыворотке, магнитно-резонансной холангиопанкреатографии, биопсии печени, генетического анализа.
Выполняется комплекс лабораторно-инструментальных методов обследования:
-
клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Саркоидоз кожи – это специфическое гранулематозное поражение кожного покрова, возникающее при системном саркоидозе или как изолированная форма. Саркоидные элементы представлены папулами, узелками, бляшками, язвами. Могут возникать очаги алопеции, гипо- и гиперпигментации, узловатая эритема, поражения ногтевых пластин. Диагноз подтверждается по данным биопсии кожи. Дополнительные методы включают биохимию крови, рентген и КТ ОГК, ФВД, УЗИ. В качестве терапевтических средств используют топические, внутриочаговые и системные глюкокортикостероиды, ингибиторы ФНО-α.
МКБ-10


Общие сведения
Кожный саркоидоз развивается у 10-30% пациентов с системной формой болезни Бенье-Бека-Шауманна. Он может протекать изолированно, но чаще сочетается с поражением других органов: легких, внутригрудных лимфоузлов, глаз, селезенки, нервной системы, сердца, опорно-двигательного аппарата. Системный саркоидоз чаще регистрируется у населения северных стран, нейросаркоидоз и кардиосаркоидоз больше распространен среди японцев, саркоидоз кожи – среди афроамериканцев. Болеют преимущественно женщины старше 40 лет.

Причины
Саркоидоз – заболевание полиэтиологической природы, в развитии которого задействованы иммунные механизмы. Предполагается, что образование саркоидных гранулем в коже и других органах инициируется определенными антигенами (инфекционными, химическими, лекарственными).
Иммунопатологические реакции развиваются у лиц с генетической предрасположенностью. Прослежена ассоциация саркоидоза кожи с носительством определенных HLA-аллелей, однонуклеотидным полиморфизмом в ряде генов, мутациями в генах ZNF184, ADCY3, MMP9, FCGR3A и др. Описаны наблюдения саркоидоза у членов одной семьи. Среди изученных на сегодняшний день триггеров заболевания главная роль отводится следующим факторам:
- Профессиональные вредности. Частота саркоидоза достоверно выше у лиц, контактирующих с различными химическими агентами, в числе которых инсектициды, органическая пыль, стройматериалы, продукты горения, металлы и минералы (цирконий, бериллий, кремний). Это рабочие деревообрабатывающих, бумажных, кожевенных, мебельных, гальванических производств, пожарные, водители, сварщики, строители, медицинские работники.
- Инфекции. Среди известных инфекционных антигенов, запускающих саркоидные реакции, ‒ вирусы герпеса и гепатита С, микоплазмы, хламидии, микобактерии, боррелии, пропионибактерии акне. Гранулематозные изменения в коже могут возникнуть вследствие контакта с плесневыми грибами.
- Лекарственные препараты. Известны случаи развития саркоидоза легких и кожи после применения интерферона альфа индукторов интерферона, а также регресс симптоматики после отмены данных препаратов. Описаны идентичные реакции после введения гиалуроновой кислоты.
- Психогенные реакции. Известны случаи, когда пусковым фактором развития заболевания служили тяжелые жизненные ситуации (развод с супругом, смерть родного человека, постоянные стрессы).
Патогенез
Различные антигенные факторы (бактериальные, вирусные, лекарственные, химические) вызывают иммунные реакции, в ходе которых активированные макрофаги и Т-лимфоциты стимулируют образование противовоспалительных цитокинов, в числе которых ИФН-γ, ФНО-α, IL-1,IL-2, GM-CSF и др. Цитокины способствуют миграции моноцитов и макрофагов в очаг воспаления, их последующей дифференцировке в эпителиоидные гистиоциты.
Дальнейшая трансформация эпителиоидных клеток происходит путем их слияния с образованием многоядерных гигантских клеток Пирогова-Лангханса. Постепенно очаги воспаления фиброзируются и отграничиваются, в пораженных тканях образуются саркоидные гранулемы. В морфологическом плане гранулемы представлены эпителиоидными клетками, макрофагами, клетками Лангханса с тельцами Шауманна в цитоплазме – в центре, кольцом из фибробластов и лимфоцитами – по периферии.

Классификация
В клинической дерматологии описано около 20 различных форм саркоидоза кожи, которые имеют свои клинические проявления, сопутствующие поражения и прогноз. Патология может протекать в типичных и атипичных вариантах. К типичным формам кожного саркоидоза относятся:
- Саркоид Бека. Встречается наиболее часто. Имеет 3 формы: мелкоузелковую, крупноузелковую и диффузно-инфильтративную.
- Ознобленная волчанка Бенье-Теннесона. Редкая разновидность кожного саркоидоза (2,7%) с неблагоприятным течением, ассоциирована с прогрессирующим саркоидозом легких.
- Подкожный саркоид Дарье-Русси. Развивается у 1,5-6,0% пациентов с системным саркоидозом. Характеризуется поражением подкожно-жировой клетчатки.
- Ангиолюпоид Брока-Потрие. Встречается в единичных наблюдениях, имеет сравнительно доброкачественное течение.
Могут встречаться смешанные разновидности саркоидоза кожи: крупно- и мелкоузловой, крупноузловой и глубокий подкожный саркоид, мелкоузловой и ангиолюпоид и т. д. Атипичные формы поражения кожи, как правило, сопутствуют висцеральному саркоидозу. Встречаются следующие атипичные варианты патологии:
- псориазоформный;
- ихтиозоформный;
- эритродермический;
- рубцовый;
- эритематозный;
- язвенный;
- лихеноидный;
- веррукозно-папилломатозный;
- ангиоматозный и др.
Симптомы саркоидоза кожи
Кожные поражения при саркоидозе могут носить неспецифический (без образования саркоидных гранулем) и специфический характер. Неспецифические симптомы представлены узловатой эритемой, многоформной эритемой, кальцинозом кожи. Типичные специфические варианты саркоидоза кожи описаны ниже.
Саркоид Бека
Высыпания имеют вид мелких узелков (2-7 мм), крупных узлов (0,7-1,0 см) или инфильтратов (5-6 см), выступающих над уровнем кожи. Элементы локализуются на лице, верхней трети туловища. Имеют гладкую поверхность, бурый или синюшный оттенок, плотноэластическую консистенцию, не сливаются между собой. При диаскопии выявляется положительный феномен «пылинок» (точечные пятнышки). После разрешения высыпаний на коже остается преходящая пигментация или небольшие атрофические рубцы.
Ознобленная волчанка Бенье-Теннесона
Представляет сочетание диффузно-инфильтративного и крупноузелкового саркоидоза. Высыпания затрагивают кожу носа, щек, ушных раковин, иногда обнаруживаются на тыльной поверхности кистей, слизистых носовой и ротовой полости. Очаг поражения на лице напоминает бабочку, как при системной красной волчанке.
Элементы саркоидоза представлены бляшками красно-коричневого или красно-фиолетового цвета. На поверхности бляшек видны множественные телеангиэктазии. Существуют длительно с исходом в рубцовую атрофию кожи. Данный вариант саркоидоза кожи часто сочетается с поражением костей.
Подкожный саркоид Дарье-Русси
Относится к глубоким саркоидным поражениям, затрагивающим подкожную клетчатку. Основные элементы – крупные (до 5 см в диаметре) узлы, расположенные в гиподерме. Локализуются в области лопаток, на животе, боковых поверхностях туловища, бедрах. Они могут спаиваться с кожей (симптом «апельсиновой корки») или сливаться друг с другом (феномен «булыжной мостовой»).
Ангиолюпоид Брока-Потрие
Телеангиэктатическая форма саркоидоза характеризуется наличием единичных мягкоэластических бляшек размером 2-3 см на коже лба или носа. Элементы имеют застойную синюшно-красную поверхность, покрыты многочисленными телеангиэктазиями.
Осложнения
Кожный саркоидоз сопряжен с наличием косметических дефектов, снижением качества жизни, развитием побочных эффектов от гормонотерапии. При многолетнем течении ознобленной волчанки с поражением пальцев рук развиваются трофические нарушения, язвенные дефекты, после рубцевания которых формируются контрактуры. Иногда отмечается разрушение хрящей и костей, мутиляция пальцев кистей. Поражение носоглотки может осложниться перфорацией носовой перегородки.
Кожные реакции нередко сочетаются с висцеральными поражениями, на фоне которых развиваются системные осложнения со стороны легких (фиброз, легочная гипертензия), органа зрения (гранулематозный увеит, иридоциклит), почек (МКБ, ХПН), сердца (миокардит, аритмии, СН), нервной системы (нарушения чувствительности, атаксия, паралич Белла, когнитивные расстройства).

Диагностика
Саркоидоз кожи может предшествовать развитию системных проявлений, поэтому его ранняя диагностика имеет важное значение в предотвращении висцеральных поражений. Для оценки кожных изменений пациента осматривает врач-дерматолог, также показана консультация фтизиатра (пульмонолога), при необходимости – кардиолога, невролога, офтальмолога. Для подтверждения диагноза и выявления сопутствующих поражений проводится:
- Биопсия. Диагноз саркоидоза кожи подтверждается по данным морфологического исследования биоптатов измененной кожи. Саркоидные гранулемы содержат клетки Пирогова-Лангханса с включениями Шаумана, при этом, в отличие от туберкулезной гранулемы в них отсутствуют МБТ и казеозный распад. Для верификации изменений в органах выполняется диагностическая торакоскопия с биопсией ВГЛУ, легочной ткани.
- Специальные пробы. У 95% пациентов туберкулиновые пробы отрицательные (редко – слабоположительные или положительные). Тест Квейма с внутрикожным введением суспензии содержимого саркоидных очагов в большинстве случаев демонстрирует положительную реакцию – в месте инъекции через 3-4 нед. образуется кожная гранулема.
- Инструментальные исследования. Обязательными диагностическими этапами служат КТ грудной клетки, рентген кистей и стоп, УЗИ печени и почек. Для выявления сердечных нарушений необходима ЭКГ, УЗИ сердца.
- Лабораторные исследования. Для ОАК при системном саркоидозе характерны анемия, лейко- и лимфопения, ускорение СОЭ. Биохимические изменения включают гиперкальциемию, увеличение ЩФ, общего белка и γ-глобулинов. В анализе мочи отмечается гиперкальциурия.
Дифференциальная диагностика
Различные типы саркоидоза дифференцируют с другими специфическими и неспецифическими поражениями кожи при следующих патологиях:
- дискоидной волчанке;
- туберкулезной волчанке;
- лейшманиозе;
- лепре;
- грибовидном микозе;
- розовых угрях.
Лечение саркоидоза кожи
Местная терапия
Препаратами первой линии для терапии саркоидоза любой локализации являются кортикостероиды. При изолированных или сопутствующих поражениях кожи они назначаются местно в форме мазей и кремов, внутриочаговых инъекций. При ознобленной волчанке на элементы локально воздействуют СО2-лазером, жидким азотом, при эритродермической форме проводят ПУВА-терапию.
Системная фармакотерапия
При активном и распространенном кожном процессе, его сочетании с органной патологией показан прием ГКС внутрь, инъекции/инфузии кортикостероидов. Также в качестве монотерапии или в комбинации с ГКС (для уменьшения дозы последних) применяют цитостатики, антималярийные препараты. В отдельных случаях эффективны производные тетрациклина.
Перспективным методом является использование моноклинальных антител к ФНО-α. Вспомогательную роль в терапии саркоидоза кожи играют антиоксиданты, витамины, ангиопротекторы, калийсодержащие препараты.
Прогноз и профилактика
Саркоидоз кожи не угрожает жизни пациента, при выполнении рекомендаций врачей достигается длительная ремиссия. Возможна спонтанная регрессия высыпаний. Поскольку пациенты с саркоидозом кожи имеют повышенный риск развития системного саркоидоза, они должны находиться под диспансерным наблюдением врача общей практики или пульмонолога, проходить регулярное клинико-инструментальное обследование. В целях профилактики кожного саркоидоза желательно ограничить контакт с вредными веществами в быту и на производстве, избегать нервных потрясений, инфекций, бесконтрольного приема ЛС.
1. Саркоидоз кожи: клинические варианты и прогностическое значение/ Кирдаков Д.Ф., Фомин В.В., Потекаев Н.Н. // Фарматека №18 – 2011.
2. Клинический случай саркоидоза кожи/ Нефедьева Ю.В., Шамгунова М.В., Иванова В.О., Кокшарова И.С.// Трудный пациент. – 2018.
3. Диффузно-инфильтративный саркоидоз кожи Бека/ Козин В.М., Козина Ю.В.// Вестник Витебского государственного медицинского университета. – 2019.
4. Трудности клинической диагностики атипично протекающего саркоидоза кожи/ Сычева Н.Л., Фаустов Л.А., Осмоловская П.С.// Клиническая дерматология и венерология. 2016; 15 (2).
Саркоидоз легких – заболевание, относящееся к группе доброкачественных системных гранулематозов, протекающее с поражением мезенхимальной и лимфатической тканей различных органов, но преимущественно респираторной системы. Больных саркоидозом беспокоит повышенная слабость и утомляемость, лихорадка, боли в грудной клетке, кашель, артралгии, поражение кожи. В диагностике саркоидоза информативны рентгенография и КТ грудной клетки, бронхоскопия, биопсия, медиастиноскопия или диагностическая торакоскопия. При саркоидозе показано проведение длительных лечебных курсов глюкокортикоидами или иммунодепрессантами.
МКБ-10


Общие сведения
Саркоидоз легких (синонимы саркоидоз Бека, болезнь Бенье — Бека — Шауманна) - полисистемное заболевание, характеризующееся образованием эпителиоидных гранулем в легких и других пораженных органах. Саркоидоз является заболеванием преимущественно лиц молодого и среднего возраста (20-40 лет), чаще женского пола. Этническая распространенность саркоидоза выше среди афроамериканцев, азиатов, немцев, ирландцев, скандинавов и пуэрто-риканцев.
В 90% случаев выявляется саркоидоз дыхательной системы с поражением легких, бронхопульмональных, трахеобронхиальных, внутригрудных лимфоузлов. Также достаточно часто встречается саркоидное поражение кожи (48% - подкожные узелки, узловатая эритема), глаз (27% - кератоконъюнктивит, иридоциклит), печени (12%) и селезенки (10%), нервной системы (4—9%), околоушных слюнных желез (4—6%), суставов и костей (3% - артрит, множественные кисты пальцевых фаланг стоп и кистей), сердца (3%), почек (1% - нефролитиаз, нефрокальциноз) и других органов.

Причины
Саркоидоз Бека является заболеванием с неясной этиологией. Ни одна из выдвинутых теорий не дает достоверного знания о природе происхождения саркоидоза. Последователи инфекционной теории предполагают, что возбудителями саркоидоза могут служить микобактерии, грибы, спирохеты, гистоплазма, простейшие и другие микроорганизмы. Существуют данные исследований, основанные на наблюдениях семейных случаев заболевания и свидетельствующие в пользу генетической природы саркоидоза. Некоторые современные исследователи развитие саркоидоза связывают с нарушением иммунного ответа организма на воздействие экзогенных (бактерий, вирусов, пыли, химических веществ) или эндогенных факторов (аутоиммунные реакции).
Таким образом, на сегодняшний день есть основания считать саркоидоз заболеванием полиэтиологического генеза, связанного с иммунными, морфологическими, биохимическими нарушениями и генетическими аспектами. Саркоидоз не относится к контагиозным (т. е. заразным) заболеваниям и не передается от его носителей к здоровым людям. Прослеживается определенная тенденция заболеваемости саркоидозом у представителей некоторых профессий: работников сельского хозяйства, химических производств, здравоохранения, моряков, почтовых служащих, мельников, механиков, пожарных в связи с повышенными токсическими или инфекционными воздействиями, а также у курящих лиц.
Патогенез
Как правило, саркоидоз характеризуется полиорганным течением. Легочный саркоидоз начинается с поражения альвеолярной ткани и сопровождается развитием интерстициального пневмонита или альвеолита с последующим образованием саркоидных гранулем в субплевральной и перибронхиальной тканях, а также в междолевых бороздах. В дальнейшем гранулема либо рассасывается, либо претерпевает фиброзные изменения, превращаясь в бесклеточную гиалиновую (стекловидную) массу.
При прогрессировании саркоидоза легких развиваются выраженные нарушения вентиляционной функции, как правило, по рестриктивному типу. При сдавлении лимфатическими узлами стенок бронхов возможны обструктивные нарушения, а иногда и развитие зон гиповентиляции и ателектазов.
Морфологическим субстратом саркоидоза служит образование множественных гранулем из эпитолиоидных и гигантских клеток. При внешнем сходстве с туберкулезными гранулемами, для саркоидных узелков нехарактерно развитие казеозного некроза и наличие в них микобактерий туберкулеза. По мере роста саркоидные гранулемы сливаются во множественные большие и малые очаги. Очаги гранулематозных скоплений в каком-либо органе нарушают его функцию и приводят к появлению симптоматики саркоидоза. Исходом саркоидоза служит рассасывание гранулем или фиброзные изменения пораженного органа.
Классификация
На основании полученных рентгенологических данных в течении саркоидоза легких выделяют три стадии и соответствующие им формы.
Стадия I (соответствует начальной внутригрудной лимфожелезистой форме саркоидоза) – двустороннее, чаще асимметричное увеличение бронхопульмональных, реже трахеобронхиальных, бифуркационных и паратрахеальных лимфоузлов.
Стадия II (соответствует медиастинально-легочной форме саркоидоза) - двусторонняя диссеминация (милиарная, очаговая), инфильтрация легочной ткани и поражение внутригрудных лимфоузлов.
Стадия III (соответствует легочной форме саркоидоза) – выраженный пневмосклероз (фиброз) легочной ткани, увеличение внутригрудных лимфоузлов отсутствует. По мере прогрессирования процесса происходит образование сливных конгломератов на фоне нарастающих пневмосклероза и эмфиземы.
По встречающимся клинико-рентгенологическим формам и локализации различают саркоидоз:
- Внутригрудных лимфоузлов (ВГЛУ)
- Легких и ВГЛУ
- Лимфатических узлов
- Легких
- Дыхательной системы, сочетающийся с поражением других органов
- Генерализованный с множественными поражениями органов
В течении саркоидоза легких выделяют активную фазу (или фазу обострения), фазу стабилизации и фазу обратного развития (регрессии, затихания процесса). Обратное развитие может характеризоваться рассасыванием, уплотнением и реже – кальцинацией саркоидных гранулем в легочной ткани и лимфоузлах.
По скорости нарастания изменений может наблюдаться абортивный, замедленный, прогрессирующий или хронический характер развития саркоидоза. Последствия исхода саркоидоза легких после стабилизации процесса или излечения могут включать: пневмосклероз, диффузную или буллезную эмфизему, адгезивный плеврит, прикорневой фиброз с обызвествлением или отсутствием обызвествления внутригрудных лимфоузлов.
Симптомы саркоидоза легких
Развитие саркоидоза легких может сопровождаться неспецифическими симптомами: недомоганием, беспокойством, слабостью, утомляемостью, потерей аппетита и веса, лихорадкой, ночной потливостью, нарушениями сна. При внутригрудной лимфожелезистой форме у половины пациентов течение саркоидоза легких бессимптомное, у другой половины наблюдаются клинические проявления в виде слабости, болей в грудной клетке и суставах, кашля, повышения температуры тела, узловатой эритемы. При перкуссии определяется двустороннее увеличение корней легких.
Течение медиастинально-легочной формы саркоидоза сопровождается кашлем, одышкой, болями в грудной клетке. При аускультации выслушиваются крепитация, рассеянные влажные и сухие хрипы. Присоединяются внелегочные проявления саркоидоза: поражения кожи, глаз, периферических лимфоузлов, околоушных слюнных желез (синдром Херфорда), костей (симптом Морозова-Юнглинга). Для легочной формы саркоидоза характерно наличие одышки, кашля с мокротой, болей в грудной клетке, артралгий. Течение III стадии саркоидоза отягощают клинические проявления сердечно-легочной недостаточности, пневмосклероза и эмфиземы.
Осложнения
Наиболее частыми осложнениями саркоидоза легких служат эмфизема, бронхообтурационный синдром, дыхательная недостаточность, легочное сердце. На фоне саркоидоза легких иногда отмечается присоединение туберкулеза, аспергиллеза и неспецифических инфекций. Фиброзирование саркоидных гранулем у 5-10% пациентов приводит к диффузному интерстициальному пневмосклерозу, вплоть до формирования "сотового легкого". Серьезными последствиями грозит появление саркоидных гранулем паращитовидных желез, вызывающих нарушение кальциевого обмена и типичную клинику гиперпаратиреоза вплоть до летального исхода. Саркоидное поражение глаз при поздней диагностике может привести к полной слепоте.
Диагностика
Острое течение саркоидоза сопровождается изменениями лабораторных показателей крови, свидетельствующими о воспалительном процессе: умеренным или значительным увеличением СОЭ, лейкоцитозом, эозинофилией, лимфо- и моноцитозом. Первоначальное повышение титров α- и β-глобулинов по мере развития саркоидоза сменяется увеличением содержания γ-глобулинов.

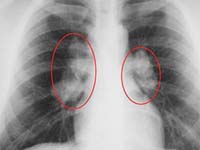
Характерные изменения при саркоидозе выявляются при рентгенографии легких, в ходе КТ или МРТ легких - определяется опухолевидное увеличение лимфоузлов, преимущественно в корне, симптом «кулис» (наложение теней лимфоузлов друг на друга); очаговая диссеминация; фиброз, эмфизема, цирроз легочной ткани. У более половины пациентов с саркаидозом определяется положительная реакция Квейма – появление багрово-красного узелка после внутрикожного введения 0,1—0,2 мл специфического саркоидного антигена (субстрата саркоидной ткани больного).

КТ органов грудной клетки. Множественные типичные саркоидозные очаги субмиллиметрового диапазона с диффузным распространением
При проведении бронхоскопии с биопсией могут обнаруживаться косвенные и прямые признаки саркоидоза: расширение сосудов в устьях долевых бронхов, признаки увеличения лимфоузлов в зоне бифуркации, деформирующий или атрофический бронхит, саркоидные поражения слизистой оболочки бронхов в виде бляшек, бугорков и бородавчатых разрастаний. Наиболее информативным методом диагностики саркоидоза служит гистологическое исследование биоптата, полученного при бронхоскопии, медиастиноскопии, прескаленной биопсии, трансторакальной пункции, открытой биопсии легких. Морфологически в биоптате определяются элементы эпителиоидной гранулемы без некроза и признаков перифокального воспаления.
Лечение саркоидоза легких
Учитывая то факт, что значительная часть случаев вновь выявленного саркоидоза сопровождается спонтанной ремиссией, за пациентами устанавливается динамическое наблюдение в течение 6-8 месяцев для определения прогноза и необходимости назначения специфического лечения. Показаниями к лечебному вмешательству служит тяжелое, активное, прогрессирующее течение саркоидоза, комбинированные и генерализованные формы, поражение внутригрудных лимфоузлов, выраженная диссеминация в легочной ткани.
Лечение саркоидоза проводится назначением длительных курсов (до 6-8 месяцев) стероидных (преднизолон), противовоспалительных (индометацин, ацетилсалициловая к-та) препаратов, иммунодепрессантов ( хлорохин, азатиоприн и др.), антиоксидантов (ретинол, токоферола ацетат и др.). Терапию преднизолоном начинают с ударной дозы, затем постепенно снижают дозировку. При плохой переносимости преднизолона, наличии нежелательных побочных эффектов, обострении сопутствующей патологии терапию саркоидоза проводят по прерывистой схеме приема глюкокортикоидов через 1—2 дня. Во время гормонального лечения рекомендуется белковая диета с ограничением поваренной соли, прием препаратов калия и анаболических стероидов.
При назначении комбинированной схемы терапии саркоидоза 4-6-месячный курс преднизолона, триамцинолона или дексаметазона чередуют с нестероидной противовоспалительной терапией индометацином или диклофенаком. Лечение и диспансерное наблюдение за пациентами с саркоидозом осуществляется фтизиатрами. Больные с саркоидозом разделяются на 2 диспансерные группы:
- I – пациенты с активным саркоидозом:
- IА – диагноз установлен впервые;
- IБ – пациенты с рецидивами и обострениями после курса основного лечения.
- II – пациенты с неактивным саркоидозом (остаточные изменения после клинико-рентгенологического излечения или стабилизации саркоидного процесса).
Диспансерный учет при благоприятном развитии саркоидоза составляет 2 года, в более тяжелых случаях – от 3 до 5 лет. После излечения пациенты снимаются с диспансерного учета.
Прогноз и профилактика
Саркоидоз легких характеризуется относительно доброкачественным течением. У значительного числа лиц саркоидоз может не давать клинических проявлений; у 30% - переходить в спонтанную ремиссию. Хроническая форма саркоидоза с исходом в фиброз встречается у 10-30% пациентов, иногда вызывая выраженную дыхательную недостаточность. Саркоидное поражение глаз может привести к слепоте. В редких случаях генерализованного нелеченного саркоидоза возможен летальный исход. Специфические меры профилактики саркоидоза не выработаны ввиду неясных причин заболевания. Неспецифическая профилактика состоит в сокращении воздействия на организм профессиональных вредностей у лиц групп риска, повышении иммунной реактивности организма.
2. Саркоидоз и проблемы его классификации/ Терпигорев С.А., Эль Зейн Б.А., Верещагина В.М., Палеев Н.Р.// Вестник РАМН. – 2012 - №5.
3. Саркоидоз: международные согласительные документы и рекомендации/ Визель А.А. , Визель И.Ю.// Русский медицинский журнал. – 2014 - №5.
4. Внутренние болезни в 2-х томах: учебник/ Под ред. Мухина Н.А., Моисеева В.С., Мартынова А.И. - 2010.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Саркоидоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Саркоидоз – это хроническое системное аутоиммунное воспалительное заболевание неизвестной этиологии. Характерным признаком саркоидоза является образование микроскопических плотных узелков (гранулем), содержащих большое число лимфоцитов. Саркоидоз не относится к инфекционным заболеваниям и не передается от больного человека здоровому.
Заболевание может поражать сразу несколько органов или систем организма, но в 90% случаев обнаруживается в легочной ткани и прилегающих внутригрудных лимфоузлах. Одновременно с этим в патологический процесс могут быть вовлечены селезенка, слюнные железы, кожный покров, кости, суставы, мышцы и глаза. Реже встречается саркоидоз печени, почек, сердца, нервной системы и половых органов.
Саркоидоз – болезнь относительно редкая. Заболеваемость в России составляет от 2 до 7 случаев на 100 тыс. взрослого населения и по неизвестным причинам увеличивается зимой и ранней весной. Наибольшее число случаев регистрируется у людей до 40 лет, причем женщины (особенно после родов) более подвержены заболеванию. Саркоидоз чаще встречается у некурящих, чем у курильщиков.
Причины появление саркоидоза
Проявления генетической предрасположенности заболевания связаны с расовыми и географическими различиями.
Решающую роль в развитии саркоидоза играют факторы окружающей среды, которые в условиях стресса и/или генетической предрасположенности запускают аутоиммунное воспаление. К вероятным внешним провоцирующим факторам (триггерам) развития саркоидоза относят:
- присутствие ряда инфекционных агентов — микобактерий туберкулеза с измененными свойствами, пропионовокислых бактерий, возбудителя болезни Лайма, хеликобактер пилори, хламидий и др.;
- силикон, который широко используется для производства грудных имплантов, шунтов, катетеров, искусственных суставов и др.;
- зубную амальгаму, компоненты вакцин, кожные наполнители из арсенала пластической хирургии, металлические импланты и др.;
- пыль с примесями металлических частиц (алюминия, золота, меди, кобальта, циркония, бериллия, титана), строительных и садовых материалов, химических удобрений, талька и др.;
- воздействие краски в тонере лазерного принтера и копировального аппарата при длительном контакте или работе на печатных производствах;
- интоксикацию химическими реагентами у людей, чья профессия предполагает тесное взаимодействие с этими веществами;
- растительную пыльцу, плесень;
- длительное воздействие аллергенов при нарушении иммунной защиты организма;
- применение интерферонов и индукторов интерфероногенеза при лечении ряда вирусных и опухолевых заболеваний.
Согласно МКБ-10, саркоидоз относится к III классу «Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм».
Классификация саркоидоза по стадиям:
1-я стадия – увеличение внутригрудных лимфоузлов, ткань легких не изменена;
2-я стадия – увеличены лимфоузлы в корнях легких и в средостении, появляются изменения (гранулемы) в легочной ткани;
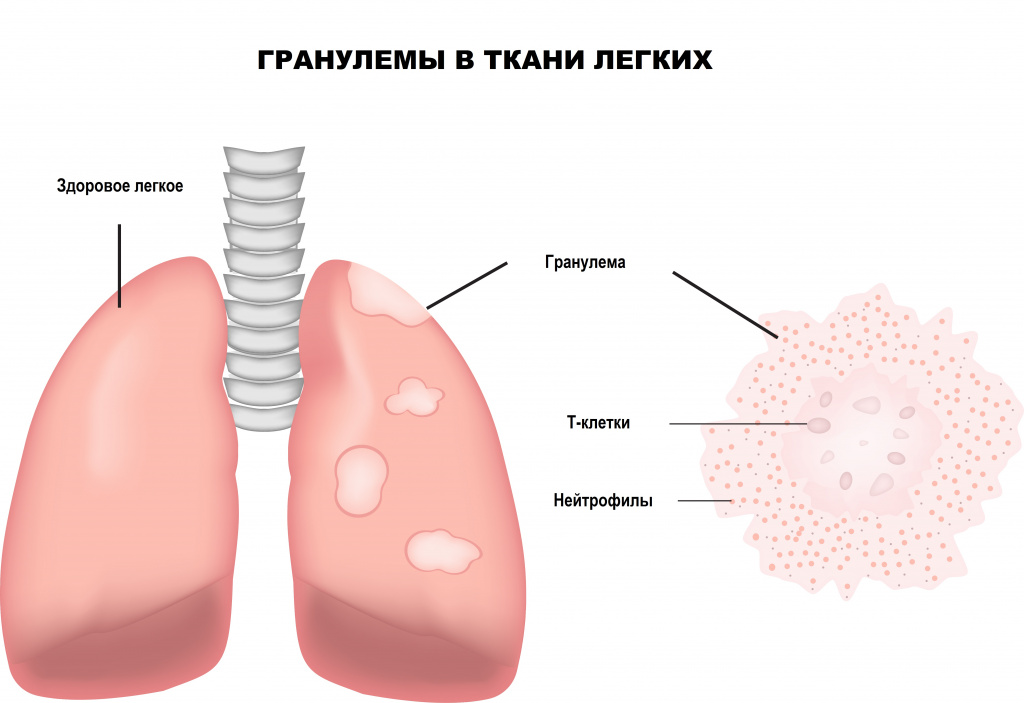
3-я стадия – изменения в ткани легких без увеличения лимфатических узлов;
4-я стадия – фиброз легких (легочная ткань замещается уплотненной соединительной тканью, функция дыхания необратимо нарушается).
По течению болезни:
- спонтанная регрессия;
- регрессия на фоне лечения;
- стабилизация состояния (спонтанная или индуцированная терапией);
- прогрессирование, волнообразное течение, рецидив.
- внутригрудных лимфоузлов;
- легких и внутригрудных лимфоузлов;
- периферических лимфатических узлов;
- легких;
- дыхательной системы в сочетании с поражением других органов (чаще всего кожи);
- генерализованный с множественными поражениями органов и характеризующийся фазным течением.
Хронический саркоидоз протекает многие годы малосимптомно или бессимптомно. Отсутствие выраженных клинических проявлений связывают со сниженной активностью длительного воспаления.
Ювенильный саркоидоз (синдром Блау) – генетическое заболевание, которое развивается у детей в возрасте до 6 лет и проявляется артритом, дерматитом и увеитом.
Острое течение саркоидоза характеризуется внезапным началом, высокой активностью воспалительного процесса и спонтанной регрессией в течение нескольких месяцев (в большинстве случаев). К острому саркоидозу относят:
- синдром Лефгрена, для которого характерны лихорадка, боль и отеки суставов, узловатая эритема (воспаление капилляров с покраснением и огрубением кожи) и двусторонняя лимфаденопатия корней легких;
- синдром Хеерфордта-Вальденстрёма, при котором у больного наблюдаются лихорадка, увеличенные околоушные слюнные железы, увеит (воспаление пигментированной внутренней оболочки глаза) и паралич лицевого нерва (паралич Белла как факультативный признак).
Другой характерной жалобой может быть нарастающая инспираторная одышка (нехватка воздуха) с затрудненным вдохом.
Среди клинических проявлений острого саркоидоза также можно выделить общие симптомы: повышение температуры до субфебрильных значений, слабость, недомогание, ночную потливость, анорексию, снижение массы тела и др. Кроме того, существуют характеристики заболевания, связанные с поражением того или иного органа или их группы.
- При саркоидозе легких больной жалуется на кашель, периодические несильные боли в груди, одышку и влажные хрипы.
- Поражение шейных, подключичных лимфоузлов проявляется уплотнением в месте их расположения. При саркоидозе лимфоузлов брюшной полости может наблюдаться расстройство пищеварения, боль в животе.
- При саркоидозе глаз поражаются веки, снижается зрение, пациент жалуется на ощущение инородного тела и неинтенсивные боли в глазах.
- Саркоидоз кожного покрова сопровождается сухостью и шелушением кожи, нарушением пигментации, изъявлениями, выпадением волос. Кожные проявления нередко начинаются в области рубцовой ткани (так называемые ожившие рубцы). Специфические симптомы проявляются в виде небольших бляшек на коже красноватого оттенка (преимущественно в верхней части тела) или ознобленной волчанки, для которой характерно разрастание мясистых бурых или фиолетовых очагов (наиболее агрессивных на лице).
- Саркоидоз сердца протекает одновременно с поражением лимфатических узлов или легких. Косвенные признаки: одышка во время физической активности, болезненные ощущения в области сердца, учащенное сердцебиение, отечность нижних конечностей, бледность кожных покровов.
- При саркоидозе ЛОР-органов (ухо, нос, глотка, гортань) страдают функции верхних дыхательных путей с проявлениями ринита. Гранулемы образуются на слизистой или хрящах носовых пазух.
- Саркоидоз желудочно-кишечного тракта чаще всего поражает желудок, реже — тонкий кишечник. Симптоматика стертая, проявляется в виде гастрита, колита и дуоденита.
- В редких случаях жалобы могут носить неврологический характер: чувствительные или двигательные нарушения при поражении центральной нервной системы, снижение порога чувствительности при периферической нейропатии. Эпилептическая активность может развиться, если поражен головной мозг.
Поскольку этиология саркоидоза остается неизвестной, то и болезнь остается диагнозом исключения. Алгоритм обследования включает:
- сбор анамнеза, включая факторы окружающей среды и профессии, симптомы;
- физикальное обследование;
- обзорную рентгенограмму органов грудной клетки;
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Розацеа: причины появления, симптомы, диагностика и способы лечения.
Определение
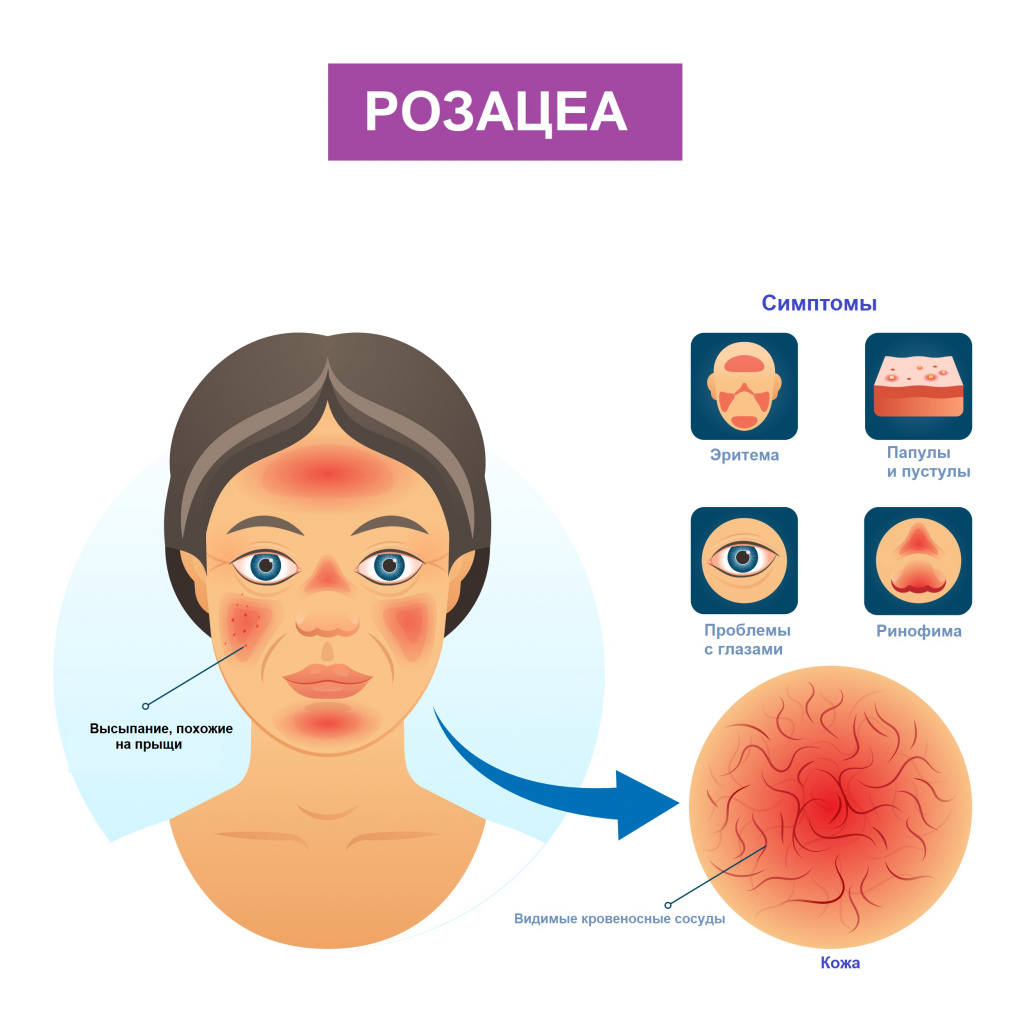
Розацеа – хроническое заболевание кожи, характеризующееся эритемой (покраснением), наличием папулопустулезных элементов (узелков), фим (бугристости) и поражением глаз.
Причины появления розацеа
Розацеа чаще развивается у женщин в возрасте 30-50 лет. Мужчины болеют реже, но тяжелее. Это заболевание свойственно людям с белой кожей и сочетает в себе генетическую предрасположенность и триггерные факторы.
Причины розацеа до конца не изучены. Возникновение заболевания может быть обусловлено сосудистой патологией, иммунологическими расстройствами, болезнями желудочно-кишечного тракта, изменениями в эндокринной системе.
К триггерным факторам, запускающим этот процесс, относятся: сильный стресс, воспалительные заболевания или воздействие температур, включая резкие перепады от жары к холоду и наоборот.
Патологии желудочно-кишечного тракта, вероятнее всего, не являются ведущими в развитии заболевания. Однако у пациентов с розацеа часто встречаются сопутствующие патологии ЖКТ: гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, хронические воспалительные заболевания кишечника, хронические гепатиты; нередко в желудке обнаруживается бактерия Helicobacter pylori.
Половые гормоны могут оказывать влияние на состояние микроциркуляции (движение крови по мелким сосудам) кожи и на развитие иммунного воспаления. Их дисбаланс - одна из возможных причин развития заболевания.
Клещи рода Demodex обычно присутствуют на коже здорового человека. Однако отмечается достоверное увеличение из количества у больных розацеа.

Классификация заболевания
В зависимости от характера кожных проявлений выделяют несколько подтипов розацеа.
- эритематозно-телеангиэктатический;
- папулопустулезный;
- фиматозный, или гипертрофический;
- глазной, или офтальморозацеа;
- гранулематозный.
В зависимости от выраженности клинических симптомов подтипа выделяют степени тяжести: легкую, средне-тяжелую и тяжелую.
Симптомы розацеа
Заболевание имеет хроническое течение с периодами обострения и ремиссии.
При эритематозно-телеангиэктатическом подтипе розацеа пациент отмечает покраснение кожи лица, реже - шеи и груди. Вначале покраснение появляется только в ответ на провоцирующие факторы, но по мере развития заболевания приобретает стойкий характер. Пациента беспокоит ощущение жжения и покалывания в области эритемы, сухость, чувство стягивания кожи. Отмечается повышенная чувствительность кожи к наружным лекарственным препаратам, средствам для ухода за кожей, солнцезащитным средствам и ультрафиолетовому излучению.
При папулопустулезном подтипе на фоне стойкой эритемы в центральной части лица возникают беспорядочно расположенные ярко-розовые папулы - узелки или бугорки размером 3–5 мм. В дальнейшем формируются полостные элементы - пустулы со стерильным содержимым. Пациенты жалуются на жжение, покалывание в месте высыпаний. Шелушение обычно отсутствует.
При фиматозном, или гипертрофическом подтипе помимо стойкой эритемы, множественных телеангиэктазий, папул и пустул отмечается утолщение кожи, неравномерная бугристость и формирование шишковидных образований — фим. Поражается кожа носа, реже – лба, подбородка, ушных раковин, век.
При офтальморозацеа наблюдается покраснение, жжение и зуд глаз; ощущение инородного тела и пелены перед глазами; светочувствительность, вплоть до светобоязни. Офтальморозацеа часто диагностируется при наличии кожных симптомов, однако у некоторых больных глазные симптомы появляются раньше кожной симптоматики, что затрудняет диагностику.
При гранулематозной розацеа покраснение кожи лица выражено незначительно, но присутствуют желтые, коричневые или красные папулы, которые впоследствии могут приводить к формированию рубцов. Пациентов беспокоит сухость кожи лица и ощущение стянутости.
Диагностика розацеа
Диагноз, как правило, устанавливается по результатам физикального осмотра и анализа жалоб пациента. Дополнительные лабораторные и инструментальные исследования обычно не требуются.
В затруднительных ситуациях при постановке диагноза может быть проведена биопсия кожи для исключения других кожных заболеваний, таких как волчанка или саркоидоз.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.
Перед назначением лекарственной терапии ретиноидами и на протяжении всего курса лечения необходим ежемесячный контроль крови. Для этого назначают биохимическое исследование: общего билирубина, АЛТ, АСТ, триглицеридов, общего холестерина, глюкозы, креатинина, щелочной фосфатазы.
Синонимы: Общий билирубин крови; Общий билирубин сыворотки. Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий Билирубин – пигмент коричневато-желтого цвета, основное количество которого образуется в результате метаболизма гемовой части гемоглобина при дест.
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Синонимы: Липиды крови; нейтральные жиры; ТГ. Triglycerides; Trig; TG. Краткая характеристика определяемого вещества Триглицериды Триглицериды (ТГ) – источник получения энергии и основная форма ее сохранения в организме. Молекулы ТГ содержат трехатомный спирт глицерол и остатки жирных кис.
Синонимы: Холестерол, холестерин. Blood cholesterol, Cholesterol, Chol, Cholesterol total. Краткая характеристика определяемого вещества Холестерин общий Около 80% всего холестерина синтезируется организмом человека (печенью, кишечником, почками, надпочечниками, половыми железами), остальные 20%.
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони.
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа.
Синонимы: Анализ крови на щелочную фосфатазу; Фосфатаза щёлочная. ALK PHOS; ALKP; ALPase; Alk Phos. Краткое описание определяемого вещества Щелочная фосфатаза Щелочная фосфатаза катализирует щелочной гидролиз сложных эфиров фосфорной кислоты и органических соединений. Понятие «щелоч.
К каким врачам обращаться
Лечением пациентов с розацеа занимаются дерматологи. При подозрении на офтальморозацеа может потребоваться консультация офтальмолога, так как при тяжелом течении заболевания есть риск ухудшения зрения.
В ряде случаев эффективное лечение гастроэнтерологических заболеваний терапевтом или гастроэнтерологом может способствовать уменьшению частоты обострений розацеа.
Лечение розацеа
Надо понимать, что розацеа – это хроническое заболевание, поэтому достичь его полного излечения нельзя. Задача терапии состоит в том, чтобы вывести пациента в ремиссию, убрать признаки розацеа. Тем не менее, они могут возникнуть снова в течение жизни.
Перед началом любой терапии розацеа врач должен подробно рассказать пациенту о триггерных (провоцирующих) факторах и о необходимости их максимально возможного уменьшения. Триггерами обычно являются слишком горячая и холодная пища, резкие перепады температур, алкоголь, избыточная физическая нагрузка, стресс, многие косметические средства. Основными рекомендациями в лечении являются: бережное очищение кожи, использование увлажняющего крема и регулярное нанесение солнцезащитных средств с фактором защиты от 30 до 50.
Терапию розацеа следует выстраивать в соответствии с диагностированными подтипами болезни. Терапевтическое воздействие выбирают в зависимости от активности процесса.
Эритематозно-телеангиэктатическая розацеа
Эритема достаточно хорошо реагирует на применение топических адренергических агонистов, которые индуцируют сужение поверхностных сосудов и уменьшают эритему в течение нескольких часов. Однако они не действуют на телеангиэктазии - для их удаления применяют световые методы воздействия - лазеры и источники импульсного света (IPL). Хорошего эффекта можно добиться с помощью средств, содержащих бримонидин.
К препаратам второй линии относятся некоторые антигипертензивные средства, но, по мнению экспертов, они еще не имеют хорошей доказательной базы безопасного и эффективного применения.
Папулопустулезная розацеа
В лечении этого подтипа розацеа применяют системные препараты в виде низких доз доксициклина, а также моноциклина, азитромицина и изотретиноина. Для местной терапии назначают метронидазол, азелаиновую кислоту и ивермектин. Отек снимают при помощи дренажных препаратов с кофеином. Для лечения тяжелых проявлений папулопустулезного подтипа розацеа дополнительно применяют физиотерапевтические методы воздействия.
Фиматозная розацеа
Фиматозный подтип является наиболее сложным для лечения и требует комбинации местных и системных противомикробных препаратов, а также лазерной и/или радиочастотной обработки гипертрофированной ткани.
Однако ремоделирование кожи можно проводить только при отсутствии воспалительной реакции, поскольку измененные ткани очень чувствительны к различным раздражителям, что чревато обострением розацеа.
Офтальморозацеа
В зависимости от характера протекания патологического процесса назначаются противовоспалительные препараты и увлажняющие капли. При прогрессирующем течении заболевания и наличии угрозы для зрения требуется применение антибиотиков.
Все лечебные средства важно наносить на кожу и принимать в строгом соответствии с назначением врача. Терапию розацеа необходимо начинать при появлении первых симптомов, поскольку сосуды имеют тенденцию необратимо расширяться.
Важно помнить, что розацеа требует динамического наблюдения, т.к. успех терапии определяется не только положительной динамикой, но и стабилизацией достигнутого результата.
Профилактика обострений розацеа
Для предупреждения усиления выраженности эритемы показан бережный уход за кожей с использованием специализированных средств для чувствительной кожи. Необходимо избегать провоцирующих факторов, защищать кожу от УФ-лучей и отказаться от посещения соляриев.
Тщательно следить за рационом питания, уменьшив долю молочных продуктов, приправ и ароматизаторов. К рецидивам розацеа может приводить избыточное употребление томатов, шпината, гороха, авокадо, винограда, инжира, цитрусовых.
- Клинические рекомендации. Розацеа. Российское общество дерматовенерологов и косметологов. 2019 . 34 с.
- Юсупова Л.А., Юнусова Е.И., Гараева З.Ш., Мавлютова Г.И., Валеева Э.М. Клинические варианты и терапия больных розацеа. Лечащий врач, журнал. № 6. 2019.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

