Как вылечить розацеа на лице навсегда в домашних условиях
Обновлено: 27.04.2024
Розацеа может поддаваться коррекции, но не является полностью излечимым заболеванием. Ключевыми целями лечения являются:
- уменьшение выраженности симптомов заболевания;
- профилактика обостренийзаболевания;
- продление сроков ремиссии.
Признаки клинической прогрессии розацеа (Berth-Jones J., 2004)
- ранние: учащение эпизодов внезапного покраснения лица, появление умеренных телеангиэктазий, транзиторная отечность лица;
- «развернутые»: папулы, пустулы, стойкая отечность лица, множественные телеангиэктазии;
- поздние: уплотнение, ринофима
Необходимым условием успешной терапии розацеа является устранение провоцирующих факторов и исключение средств, раздражающих кожу лица. Пациент должен быть проинформирован о возможных провоцирующих (триггерных) факторах. В районах с избыточной инсоляцией рекомендуют избегать воздействия прямых солнечных лучей, при этом наружно использовать мягкие солнцезащитные средства широкого спектра. Рекомендуется щадящая диета, исключение употребления алкоголя, крепкого чая, кофе, шоколада, горячей пищи и напитков, раздражающих специй. При обследовании больного особое внимание следует обращать на состояние желудочно-кишечного тракта и, прежде всего, исключать гастрит и язвенную болезнь (особенно ассоциированные с Helicobacter pylori ), колит, гепатит, холецистит, которые у данных пациентов могут протекать субклинически; а также санировать очаги хронической фокальной инфекции, проверять состояние эндокринных органов. Необходимо избегать резких температурных воздействий на кожу лица (исключить посещения бань, саун, длительное пребывание на холоде), инсоляции, местного применения раздражающих косметических средств и кортикостероидных мазей и кремов, механических травм кожи лица и эмоциональных стрессов. Кожа лица у пациентов с розацеа отличается косметической интолерантностью и повышенной чувствительностью к косметике и средствам ухода, поэтому необходимо исключить использование в составе косметических средств вяжущих и тонизирующих жидкостей, ментола, камфоры, спирта, лаурила сульфата натрия. Хорошо переносятся не содержащие мыла очистители кожи, наносимые кончиками пальцев. Показаны мягкие защитные эмоллиенты, которые следует наносить на кожу два раза в день перед использованием других средств. Желательно использование легкой косметики на жидкой основе: сверхпитательный пенящийся крем А-дерма, атодерм мусс, дерматологическое мыло с молочком овса Реальба А-дерма, гель сенсибио D.S., ливант очищающий крем и гель, розельян дерматоочищающая эмульсия, розалиак очищающий гель. После умывания и, при необходимости, в течение дня используют очищающие растворы: сенсибио мицелловый раствор, толедерм дермоочищающая успокаивающая вода, сетафил и успокаивающие кремы: антиружер, розалиак, розельян, толедерм, сенсибио AR, успокаивающий крем с молочком овса Реальба А-дерма.
Уход за кожей лица во время приема изотретиноина
В связи с побочным действием изотретиноина, вызывающим дерматит лица и хейлит, во время гигиенического ухода используют мягкие очищающие средства: липикар синдет, сверхпитательный пенящийся крем А-дерма, апезак дерматоочищающая эмульсия. Для лечения и защиты кожи губ применяют келиан крем для губ, иктиан стик для губ, цералип крем для губ, липолевер карандаш для губ, защитно-регенерирующую помаду Бельведер с витамином Е. В весенне-летний период необходимо использование фотозащитных средств и ношение солнцезащитных очков.
Наружная терапия
в зависимости от остроты процесса применяются примочки, взбалтываемые взвеси, кремы и мази;
При эритематотелеангиэктатическом подтипе
розацеа необходимо использовать наружные сосудосуживающие препараты в виде примочек (охлаждённые до комнатной температуры водные растворы 1–2% борной кислоты, 1–2% резорцина, отвары ромашки, шалфея, зверобоя, корня алтея), адренало-резорциновый тоник с последующим нанесением одного из следующих средств: бепантен, д-пантенол, крем с витамином Ф-99, розамет, метрогил гель.
При папуло-пустулёзном подтипе наружная терапия дополнительно включает
- примочки с раствором клиона или метронидазола,
- клиндамицин (далацин) 1% гель 1–2 раза в сутки в течение 3–5 недель, или
- фузидовую (фузидиевую) кислоту (фуцидин) в виде 2% крема, который применяется 2–3 раза в сутки в течение 1–2 недель, или
- метронидазол (метрогил) в виде 1% геля, который используют 1–2 раза в сутки в течение 3–9 недель, или
- метронидазол (метросептол) 1% гель или крем, которые используют 1–2 раза в сутки в течение 3–9 недель, или
- метронидазол (розамет) 1% крем, применяемый 1–2 раза в сутки в течение 3–9 недель, или
- азелаиновую кислоту (скинорен) в виде 15% геля или 20% крема, которые используют 1–2 раза в сутки в течение 4 недель, или
- изотретиноин (ретиноевая мазь) в виде 0,05% или 0,1% мази, которую используют 1 раз в сутки (вечером), в течение 3–6 месяцев; ретиноиды ингибируют рост эндотелия сосудов и уменьшают риск развития телеангиэктазий. Для предотвращения возникновения ретиноидного дерматита целесообразно сочетать наружное использование ретиноидов с барьерными эмоллиентами, или
- изотретиноин+эритромицин (изотрексин) 0,1% гель, используемый 2 раза в сутки в течение 2 мес;
- цинка гиалуронат (куриозин) 0,1% гель, который используют 1–2 раза в сутки в течение 2–4 мес.
- эритромицин+цинк (зинерит) в форме раствора ( официально не входит в клинические рекомендации по лечению розацеа), однако доказал свою эффективность ; С помощью прилагаемого аппликатора наносить тонким слоем на весь пораженный участок кожи 2 раза в сутки: утром (до нанесения макияжа) и вечером (после умывания), наклонив флакон с приготовленным раствором вниз, с легким нажимом. Разовая доза - 0.5 мл приготовленного раствора. Продолжительность лечения - 10-12 недель;
- ингибиторы кальцийневрина (мазь такролимуса (протопик) 0,03% или 0,1% и крем пимекролимуса (элидел) 1%) являются эффективными препаратами для терапии, вызванной кортикостероидами сыпи на лице, а также являются альтернативой для терапии розацеа, включая её гранулематозный вариант. Лечение лучше начинать с 0,1% мази такролимуса 2 раза в сутки с последующим переходом на 0,03% мазь. Если признаки улучшения в течение 2-х недель использования мази (крема) отсутствуют, то препараты нужно заменить.
Наружные препараты, содержащие глюкокортикостероиды для лечения розацеа противопоказаны.
Общее лечение при папуло-пустулезном подтипе розацеа (средне-тяжёлом и тяжёлом течении)
показаны антибиотики широкого спектра действия (тетрациклин, эритромицин, доксициклин), метронидазол, системные ретиноиды.
- Доксициклин (Юнидокс солютаб) по 200 мг в сутки в течение 14–21 суток, поддерживающая доза 100 мг в сутки в течение 12 недель.
- Эритромицин по 0,25 мг 4 раза в сутки в течение 14–21 суток (возможно до 28 суток).
- Кларитромицин (Клацид СР) по 500 мг в сутки в течение 14–21 суток (возможно до 28 суток).
- Метронидазол (Флагил,Трихопол) по 1,0–1,5 г в сутки в течение 4–6 недель (возможно до 8 недель).
- Орнидазол (Орнисид Форте, Тиберал) по 0,5 г в сутки в течение 10 дней.
- Ретинол (Ретинола пальмитат) по 50–100 тысяч МЕ 1 раз в сутки в течение 4–6 месяцев.
- Изотретиноин (Роаккутан) применяют для лечения тяжелых форм розацеа. Терапевтическая доза 0,1–0,3 мг/кг массы тела в сутки о в течение 4–6 месяцев. Максимальная суточная доза для женщин 60 мг, для мужчин 80 мг. Препарат принимается перорально 1раз в сутки после приема пищи. Кумулятивная курсовая доза 120 мг/кг массы тела является достаточной для достижения стойкой ремиссии. Изотретиноин в низких дозах (30 мг в день в течение10 недель) эффективнее улучшает кровообращение в коже лица по сравнению с тетрациклином (250 мг два раза вдень в течение 10 недель). Низкие дозы изотретиноина (10-40 мг в день или менее чем 0,5 мг/кг/день) являются оптимальными для терапии пациентов с розацеа. Нельзя назначать антибиотики тетрациклинового ряда на фоне лечения изтретиноином из-за опасности повышения внутричерепного давления.
Перед назначением и на протяжении всего курса лечения ретинолом и изотретиноином обязателен ежемесячный контроль биохимических показателей крови (общий билирубин, АЛТ, АСТ, триглицериды, общий холестерин, глюкоза, креатинин, щелочная фосфатаза).
При назначении изотретиноина женщинам детородного возраста необходимо соблюдение следующих условий:
- получение доступной информации об опасности, которую влечет за собой наступление беременности во время лечения изотретиноином;
- обследование на беременность, проведенное в пределах двух недель до начала лечения, с отрицательным результатом;
- лечение изотретиноином начинается на третий день следующего нормального менструального цикла;
- во время лечения обследование на беременность проводится ежемесячно и в течение месяца после прекращения приема препарата;
- во время лечения пациентка использует два метода контрацепции.
При приеме изотретиноина мужчинами влияние на сперматогенез не оказывается. Препарат противопоказан при беременности, лактации, почечной и печеночной недостаточности, гиперлипидемии.
- Антигистаминные препараты уменьшают проницаемость капилляров, предупреждают развитие отека тканей, купируют гиперемию и зуд: Лоратадин (Ломилан, Кларитин), Эбастин (Кестин), Цетиризин (Цетрин) и другие препараты, по 1 таблетке 1 раз в сутки в течение 10–20 дней. Данные препараты не входят в официальные рекомендации по лечению розацеа, но потенциально могут быть полезны.
- Препараты кальция: глюконат кальция 10% раствор по 5–10 мл в/м ежедневно, на курс 10–15 инъекций. Кальция пантотенат или глюконат или глицерофосфат назанчают по 1 таблетке 2 раза в день, после еды в течение 20 дней. Очень хорошие результаты достигаются при назначении добезилата кальция, обладающего ангиостабилизирующими свойствами в течение 1,5–2 месяцев »: по 0,25 г - 3 раза в сутки. Данные препараты не входят в официальные рекомендации по лечению розацеа, но доказали свою эффективность.
- Седативные препараты. Назначают при наличии жалоб невротического характера, нарушениях сна: препараты валерианы по 20–30 капель для приема внутрь или 2–3 столовые ложки настоя через 30 мин после еды в течение 2–4 недель; настойка пиона по 30–40 капель 2–4 раза в день в течение 2–4 недель; фенобарбитал + эрготамин + сумма алкалоидов красавки (Беллотаминал) по 1 таблетке 3 раза в день в течение 2–4 недель; комплекс седативных трав (Ново-Пассит, Персен, Деприм, Гелариум) по 1 таблетке 2–3 раза в сутки в течение 2–4 недель; афобазол по 1 таблетке 3 раза в сутки в течение 2–4 недель.
- Ингибиторы протеолитических ферментов. В целях снижения активности калликреин-кининовой системы и ослабления кининогенеза. Аминокапроновая кислота в порошках по 2–3 г 3–5 раз в день (порошок растворяют в сладкой воде или запивают ею) в течение 1 недели. Мефенамовая кислота по 0,5 г 3–4 раза в сутки после еды в течение 3 недель. Данные препараты не входят в официальные рекомендации по лечению розацеа, но потенциально могут быть полезны.
- Витамин Е назначается по 200–400 мг в сутки в течение 4 недель.
- Аскорутин назначается по 1 таблетке 3 раза в сутки в течение 4–6 недель.
- Препараты никотиновой кислоты (ксантинола никотинат) 0,3 г - 2 раза в сутки в течение 1,5 месяцев (особенно эффективны в сочетании с добезилатом кальция). Препараты никотиновой кислоты назначают после приёма пищи в положении больного «сидя», начиная с одной таблетки, при условии хорошей переносимости дозировку увеличивают до терапевтической.
Другие средства, рекомендуемые для лечения различных типов розацеа, но не вошедшие в официальные клинические рекомендации по лечению розацеа
- Лечение люпоидного (гранулематозного) варианта розацеа
Используют фтивазид, который в данном случае проявляет свои неспецифические противовоспалительные свойства. Выраженное клиническое улучшение достигается после курсового приема 120-160 граммов фтивазида. - Лечение розацеа глаз.
Блефарит средней степени тяжести целесообразно лечить офтальмологической мазью, содержащей 10% натрия сульфацетамида. В тяжелых случаях показано общее лечение тетрациклинами. - Лечение фиматозной розацеа.
Лечение начальных и умеренно выраженных форм этого заболевания следует проводить изотретиноином внутрь. В начальной стадии ринофимы применяют криотерапию, диатермокоагуляцию, в поздней — хирургическое лечение. Изотретиноин показан перед хирургическим лечением. При тяжелых формах используют хирургическое лечение с последующим назначением изотретиноина. - Лечение розацейной эритемы.
Для лечения розацейной эритемы рекомендуют следующие препараты: клонидин (син. гемитон; клофелин); бета-блокаторы, особенно надолол, могут иногда помочь в лечении пациентов с розацеа, у которых бывают частые и сильные приливы. Их назначают в дозе 20-80 мг/день в течение 3-4 месяцев. Назначают также налоксен; рилменидин; лечебный массаж, лазеротерапия, гипноз. - В качестве традиционного лечения стойкой эритемы лица в течение многих лет применяли препараты огурца (Cucumis sativus). Нескоько кусочков размельченного огурца размельчают и это пюре смешивают с несколькими столовыми ложками йогурта. Смесь применяют в качестве маски для лица и оставляют на 10 мин, после чего маску смывают прохладной водой.
- Лечение фульминантной розацеа
Для подавления острой реакции лечение следует начинать с системных кортикостероидов (преднизолон 0,5–1 мг/кг массы тела в течение 5–7 дней с последующим снижением дозы и отменой на 10–14-й день). Затем, начиная с 7-го дня, присоединяется изотретиноин, в среднем 0,2-0,5 мг, реже 1,0 мг на кг массы тела больного. Изотретиноин продолжают давать да стихания воспаления (обычно в течение 3-4 месяцев). Дренирующие абсцессы хирургическому лечению не подлежат. Наружное лечение в течение первых двух недель проводится теплыми компрессами и сильными кортикостероидными кремами. Фулминантная форма является единственным показанием для назначения кортикостероидов внутрь и наружно, сроком не более чем на 2-3 недели.
Физиотерапия
с целью осуществления дренажа лимфатических и кровеносных сосудов и уменьшения застойных явлений целесообразно регулярно проводить массаж лица.
Используют александритовый, неодимовый лазер на аллюмо-итриевом гранате, микротоки.
Криотерапия (криомассаж) оказывает противовоспалительное, сосудосуживающее, антидемодекозное действие. Процедуру проводят 2–3 раза в неделю № 10.
Электрофорез. Используют 10–30% раствор ихтиола, раствор метронидазола, раствор сернокислого цинка. Процедуры проводятся 2–3 раза в неделю № 10–15.
После разрешения воспалительных явлений проводят: электрокоагуляцию, которая применяется для разрушения телеангиэктазий. (процедуры проводятся 1–2 раза в неделю, количество сеансов зависит от клинических проявлений) или фотокоагуляцию (1 раз в 14 дней, количество сеансов зависит от клинических проявлений) или лазеротерапию (процедуры проводятся 1 раз в месяц. Количество процедур зависит от клинических проявлений).
Методы оперативной коррекции. Для устранения гипертрофированных тканей (при фиматозном подтипе) используют хирургическое иссечение, лазерную шлифовку, дермабразию.
Ошибки и необоснованные назначения
Для наружной терапии не рекомендуется использование кортикостероидных препаратов.
Использование антибактериальных ЛС для наружного применения более 3–5 недель приводит к формированию резистентности микрофлоры.
Показания к конультации других специалистов
Гастроэнтеролог — диагностика и лечение заболеваний желудочно-кишечного тракта и заболеваний, ассоциированных с Helycobacter pylori.
Психотерапевт — при психосоциальной дезадаптации.
Эндокринолог — диагностика и лечение эндокринопатий.
Пластический хирург — для хирургического иссечения гипертрофированных тканей.
Показания к госпитализации
Тяжелое течение розацеа: папуло-пустулезная и инфильтративно-продуктивная стадии, конглобатная и фульминантная форма. Продолжительность лечения 30–45 дней.
местные кератолитики, топические ретиноиды.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент

В поликлинику № 12 г. Краснодар обратилась пациентка 45 лет с жалобами на высыпания и красноту кожи лица, не проходящие полностью в течение 1,5 лет.
Жалобы
Высыпания и стойкая краснота кожи лица сопровождалась неприятными ощущениями зуда, покалывания, "горения", которые проявлялись преимущественно днём, а также во время работы.
Пациентка замечала увеличение интенсивности и количества высыпаний после приёма алкоголя, длительного пребывания на работе (работает поваром), появление неприятных ощущений, чувства жжения и покалывания кожи лица при длительном пребывании на улице.
Анамнез
Впервые высыпания и краснота лица возникли 1,5 года назад летом после отдыха на море. Самостоятельно не лечилась, к врачам не обращалась. Через месяц после выхода на работу отметила повторное появление высыпаний на коже лица, уже сопровождающееся покалыванием и жжением. Использовала наружно крем "Бепантен", улучшений не отмечала. Со слов пациентки к врачу не обращалась за неимением времени. Высыпания приобрели постоянный характер, с течением времени появилась тенденция увеличения их количества, а также интенсивности красноты кожи лица. Субъективно ощущала зуд, жжение, покалывание в области кожи щёк.
Росла и развивалась соответственно возрасту. Жилищно-бытовые условия удовлетворительные. Семейный анамнез по заболеванию Розацеа не отягощён.
Обследование
Кожный патологический процесс носит ограниченный характер, расположен на коже центральной области лица, лба, щёк, подбородка, представлен стойкой эритемой, многочисленными телеангиэктазиями, единичными папулопустулами. Комедоны отсутствуют. Субъективно: чувство жжения, "горения кожи" лица.
ОАК: лимфоциты 38 %. БАК: норма. Соскоб с кожи на Demodex folliculorum: abs. ИФА крови на АТ к Helicobacter pylory: > 1,3 ЕД/мл — положительно.
Диагноз
Лечение
Избегание инсоляции, перепадов температуры, посещения бань, саун и соляриев, тепловых процедур, стрессовых ситуаций, приёма острой, горячей пищи и напитков, алкоголя, ванили, агрессивных косметологических процедур (глубоких пилингов, скрабов,УЗ чисток). Внутрь: "Гинкго билоба" (аскорутин) по 1 таблетке в день в течение одного месяца; "Лактофильтрум" по 2 пакетика 3 раза в день на протяжении 14 дней (за час до еды). Наружно: крем "Солантра" 1 раз в день на чистую сухую кожу до 3-4 месяцев; гель-пенка "Setaphil dermacontrol" вечером — длительно; лосьон "Setaphil" физиологический 1-2 раза в день — длительно; спрей "Laroshe Posay Anthelios XL" SPF с 50+ — ежедневно в дневные часы перед выходом на улицу, длительно.
Динамика кожного патологического процесса через 1,5 месяца лечения положительная. Новых высыпаний пациентка не отмечала, старые регрессируют, на коже щёк и лба сохранялась эритема и многочисленные телеангиэктазии. Иногда отмечала ощущение покалывания кожи в области щёк. При явке к врачу на контроль через 3,5 месяца лечения динамика кожного патологического процесса оставалась положительной, новых высыпаний не было, старые регрессировали, остались телеангиэктазии. Субъективных ощущений пациентка не предъявила. Принято решение продолжить поддерживающую наружную терапию в виде 1% крема "Солантра" 1 раз в 3-4 дня. Ежедневное применение фотозащитного крема с SPF 50+ ("Bioderma") днём.
Курс лечения ивермектином 1% (крем "Солантра") комплексно с системными ангипротекторами и наружной уходовой терапией позволил через 3,5 месяца добиться полного регресса высыпаний, неприятных ощущений и, следовательно, ремиссии "капризного" заболевания Розацеа.
Заключение
Приверженность к терапии адекватная (тандем врач-пациент): системная наружная терапия дали возможность пациентке улыбаться, видя своё отражение в зеркале. Женщина довольна результатом, терапию перенесла без осложнений. Так как Розацеа — заболевание хроническое, склонное к рецидивам, рекомендовано наблюдение в динамике: посещение дерматолога 1 раз в 2 месяца, продолжение использования рекомендованных врачом наружных средств.
Что такое купероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тюлис Галины Геннадьевны, дерматолога со стажем в 27 лет.
Над статьей доктора Тюлис Галины Геннадьевны работали литературный редактор Маргарита Тихонова , научный редактор Динар Сафин и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Купероз — это заболевание кожи, которое развивается из-за хрупкости капиллярных стенок и локального нарушения кровообращения. Сопровождается нарушением цвета кожи, потерей её эластичности и появлением телеангиэктазий — сосудистых звёздочек или сеточек [1] .
Как правило, купероз не является самостоятельной болезнью. Это симптом, который сопутствует основному заболеванию.
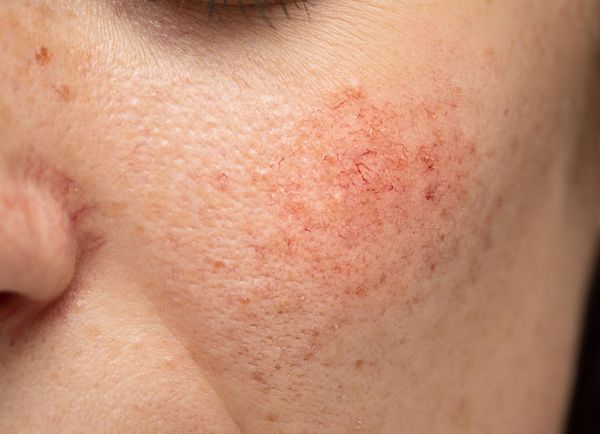
Расширение и ломкость сосудов сосудов происходят по ряду причин. Ими могут быть как внутренние, так и внешние факторы.
Внутренние факторы:
-
— основная причина развития купероза;
- физиологические гормональные изменения — в подростковом возрасте, во время беременности, климакса или при приёме гормональных контрацептивов;
- заболевания яичников, щитовидной и поджелудочной железы;
- заместительная терапия эндокринной патологии [5] ;
- сердечно-сосудистые заболевания ( артериальная гипертензия и атеросклероз );
- заболевания пищеварительной системы (гастрит, дисбактериоз кишечника , болезни печени и поджелудочной железы); и наследственные аутоиммунные заболевания (болезнь Стерджа — Вебера, синдром Луи — Бар, болезнь Рандю — Ослера).
При гормональных нарушениях обособленные частички гормонов вступают во взаимодействие с рецепторными клетками, образуя биологически активные биологические соединения. Эти соединения влияют на стенки сосудов, уменьшают их упругость и эластичность, делая их ломкими.
Во время беременности происходит серьёзная гормональная перестройка организма. Сосуды могут не выдержать такую нагрузку и расшириться. Так как такая перестройка временная, в течение 2-3 месяцев после родов сосуды обычно восстанавливаются. Но из-за развития других заболеваний (например, гипертонии) сужение сосудов после родов может и не произойти.
При наследственных аутоиммунных заболеваниях количество нитевидного белка, придающего упругость и эластичность сосудистым стенкам, уменьшается и сосуды становятся ломкими. Склеродермия сопровождается отторжением соединительной ткани. Это также сказывается на сосудах.
При розацеа поражаются сальные железы, волосяные луковицы и капилляры кожи лица. За счёт стойкого расширения сосудов и прилива крови появляются телеангиэктазии.
Внешние факторы :
- вредные привычки ( курение , злоупотребление алкоголем);
- неправильное питание (употребление большого количества кофе, шоколада, острой и горячей пищи);
- перепады температуры;
- ультрафиолетовое облучение.
Курение влияет на сосуды, разрушая баланс липидов в крови. Липиды — это жиры, которые влияют на обмен веществ у человека. Разрушенные частицы из липидного баланса оседают на сосудистых стенках, закупоривая их просвет. Сердце с возросшей нагрузкой проталкивает кровь по сосудам, в результате в сосудах с венозной и артериальной кровью образуется разное давление, что приводит к расширению капиллярной сети.
Чрезмерное употребление алкоголя также способствует скоплению жиров в сосудистых стенках, а этанол расширяет капилляры. Он снижает давление крови за счёт расслабления сосудистых стенок, тем самым эластичность сосудов теряется и они остаются расширенными.
Люди с чувствительной и светлой кожей наиболее подвержены развитию купероза, особенно под влиянием перепадов температуры и ультрафиолетового излучения. Такая кожа быстро реагирует на внешние факторы, что способствует повреждению стенок сосудов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы купероза
Купероз может проявляться на любых участках кожи, например на ногах, спине или грудной клетке, но чаще — на лице: в области крыльев носа, лба, подбородка и щёк [9] . Это обусловлено эластичностью и небольшой толщиной кожи.
Из-за нарушения целостности сосудистой стенки образуются небольшие кровоизлияния, которые становятся заметны невооружённым глазом. Вначале появляются розово-красные или тёмно-фиолетовые сосудистые звёздочки и сеточки. Их цвет зависит от степени поражения и диаметра сосудов (от 1-2 мм до 4-5 см).
Боль не характерна, но может возникнуть чувство жжения или зуда. При расширении вен на ногах появляется мышечная слабость, тяжесть в конечностях при ходьбе.
На фоне поражения печени может появится зуд. Такой печёночный зуд возникает под влиянием желчных кислот. Они формируются из холестерина в печёночных клетках, после транспортируются вместе с током желчи в желчный пузырь и двенадцатиперстную кишку. При нарушении транспортировки желчных кислот они попадают в кровоток. Кислоты накапливаются в организме, что и приводит к зуду кожи.
При наследственных аутоиммунных заболеваниях соединительной ткани расширение капилляров сопровождается поражением сосудов и неспецифическим воспалительным процессом, который возникает под влиянием множества внешних и внутренних факторов.
Если не заняться лечением, симптомы купероза начинают прогрессировать. Капилляры значительно расширяются, кровь в них застаивается, из-за чего сосуды становятся синюшно-фиолетового цвета. На других участках кожи нарушается приток крови и выработка коллагена, кожа тускнеет, теряет эластичность, становится более дряблой.
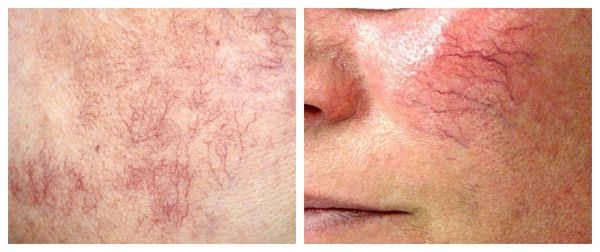
Патогенез купероза
Кожу кровоснабжают поверхностные и глубокие сосудистые сплетения: капилляры, прекапиллярные сосуды, артерии и вены. Поверхностная сосудистая сеть находится в сосочковом слое дермы, глубокая — в нижних слоях дермы и гиподерме (подкожно-жировой клетчатке). Сообщаются эти сплетения при помощи анастомозов — соединений между кровеносными сосудами [2] .
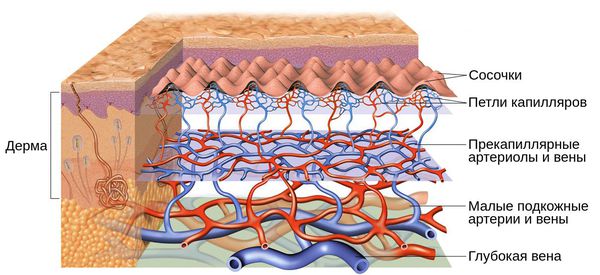
Под влиянием различных факторов образуется большое количество вазоактивных веществ, влияющих на тонус и диаметр сосудов. Среди них эндотелин, простагландины, простациклины и оксид азота [2] . Процесс сужения и процесс расширения сосудов находятся в своеобразном балансе и уравновешивают друг друга. Однако при постоянном воздействии провоцирующих факторов этот баланс нарушается и смещается в сторону расширения сосудов. Вначале развивается временный, а затем постоянный эритроз — покраснение кожи в области щёк и носа. В дальнейшем стойкий эритроз приводит к появлению телеангиэктазий. Если в среднем диаметр нормальных мелких сосудов составлял 5-10 микрон, то при куперозе они расширяются до 100 микрон — их диаметр увеличивается в 10 раз.
Телеангиэктазии могут быть единичными и множественными, локальными или распространёнными, мелкими и крупными, бледно-розовыми и синюшно-фиолетовыми. Красные тонкие сосудистые звёздочки, не выступающие над поверхностью кожи, развиваются из капилляров и артериол. Более широкие, синеватые телеангиэктазии, выступающие над поверхностью кожи, формируются из венул.
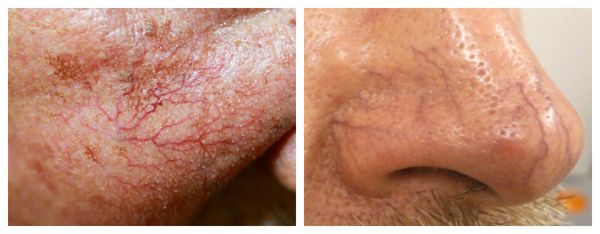
Внешний вид повреждённого капилляра может меняться: если первоначально он был тонким и красным, то затем становится синим. Это происходит из-за хронически повышенного гидростатического давления в капиллярах со стороны венозной крови. Гидростатическое давление — это явление, при котором на артериальном конце капилляра давление больше, чем на венозном. Приток крови становится больше, чем надо, и стенки венозных капилляров расширяются.

Классификация и стадии развития купероза
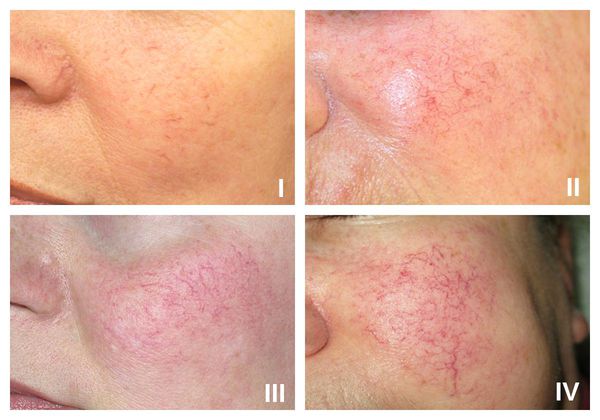
В рамках розацеа выделяют четыре стадии купероза:
- I стадия — начало болезни. Отмечается периодические ощущения "приливов". Кожа краснеет на щеках, иногда на туловище, руках и кистях [6] . На этой стадии сосуды ещё эластичны, могут полностью сократиться. Поэтому интенсивность красноты постепенно уменьшается и исчезает самостоятельно, не оставляя никаких следов. На фоне покраснения наблюдается сухость кожи и не больше 2-3 расширенных капилляров.
- II стадия. Наблюдается более стойкое покраснение в области щёк при любом прикосновении к коже лица, даже во время умывания. Появляется сосудистый рисунок в виде сосудистых звездочек, жжение, покалывание, незначительный зуд.
- III стадия. Также отмечается стойкое покраснение и сосудистая сеточка. Сосуды расширились, потеряли тонус и эластичность, не сокращаются. Усиливается сухость кожи, что приводит к развитию воспалительной реакции.
- IV стадия. В процесс вовлекаются почти все сосуды лица. Из-за спазмирования сосудов появляются бледные участки кожи.
Осложнения купероза
Единственное осложнение купероза — преждевременное старение кожи. Из-за нарушенного кровоснабжения она недополучает кислорода и питательных веществ [8] . В результате становится тусклой, дряблой, сухой, а видимые сосуды кожи вызывают эстетический дискомфорт.
Однако не стоит забывать, что купероз может быть проявлением сердечно-сосудистых, эндокринных, гастроэнтерологических или наследственных аутоиммунных заболеваний. Поэтому чтобы не допустить развития осложнений основной болезни, важно обратиться к врачу при первых признаках купероза.
Диагностика купероза
Распознать купероз по клиническим проявлениям не оставляет труда. Однако самостоятельно поставить правильный диагноз невозможно: купероз может быть проявлением начальной стадии наследственного аутоиммунного заболевания, патологии соединительной ткани и других болезней. Поэтому за помощью необходимо обратиться к врачу. Только доктор сможет установит причину купероза и подобрать правильное лечение.
При сборе анамнеза врач уточняет, какие факторы могли повлиять на развитие болезни: есть ли у пациента жалобы на щитовидную железу или яичники, были ли у него заболевания, связанные с нарушением гормонального фона [3] .
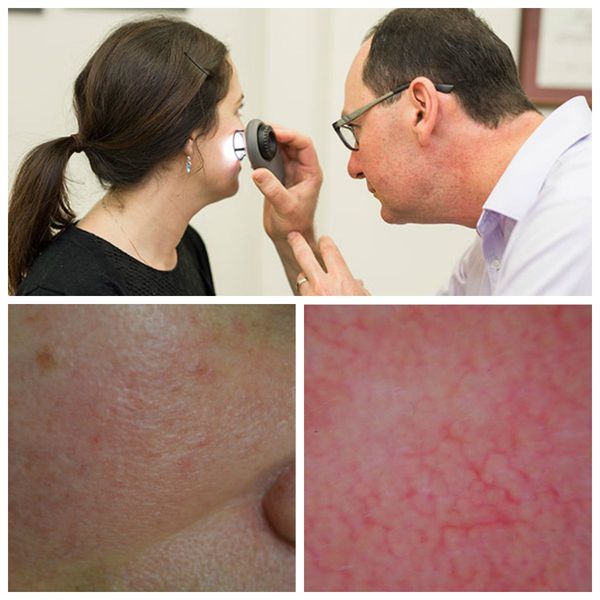
Для лучшей визуализации поражения кожи во время осмотра используют дерматоскоп. Он позволяет разглядеть тонкие паутинки расширенных сосудов, которые не видны невооружённым глазом.
Далее врач назначает необходимые лабораторные и инструментальные исследования, чтобы выявить основное заболевание, ставшее причиной развития купероза :
- общий анализ мочи (ОАМ) — делается для определения функции почек;
- общий анализ крови (ОАК) с лейкоцитарной формулой — позволяет выяснить, какие нарушения есть в организме;
- биохимический анализ крови — также позволяет выявить изменения в организме, например в пищеварительном тракте или печени;
- анализы на свободный тироксин (Т4), тиреотропный гормон (ТТГ), прогестерон, тестостерон — обнаруживает гормональные нарушения;
- УЗИ щитовидной железы;
- УЗИ органов брюшной полости.
Все эти анализы обязательны, особенно для пациентов с тонкой чувствительной кожей. Они дают полную картину и позволяют назначить правильное лечение.
Лечение купероза
Лечение купероза должно быть направлено не только на устранение косметического дефекта, но и на борьбу с основным заболеванием, которое привело к поражению капилляров. Поэтому оно может потребовать участия не только дерматолога, но и других специалистов: эндокринолога, кардиолога, гастроэнтеролога или ревматолога.
В настоящее время существует много методов, которые помогают избавиться от купероза. Только врач может назначить то, что непосредственно подойдёт пациенту.
На ранних стадиях заболевания (I и II стадии) возможно амбулаторное лечение в виде мазей с флавоноидами (например, Троксевазин ), таблеток Аскорутин , а также витаминов группы С, Р. Они укрепляют стенки сосудов и препятствуют развитию рецидива [5] .
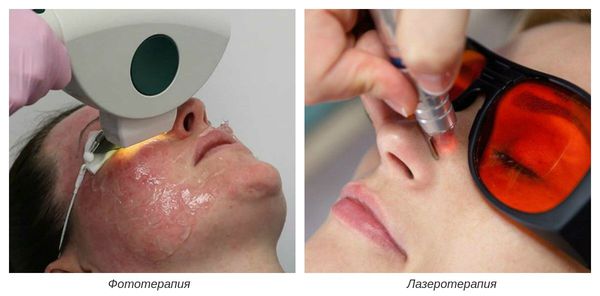
На III-IV стадиях болезни показано удаление расширенных сосудов при помощи аппаратных методов лечения. К ним относятся: электрокоагуляция, фототерапия, лазеротерапия и озонотерапия [10] .
- Электрокоагуляция — удаление повреждённых сосудов под воздействием электрического тока. Процедура безболезненная, её повторяют от 3 до 5 раз.
- Фототерапия — восстановление сосудов при помощи фотовспышек. Процедура выполняется с помощью аппарата, излучающего интенсивный импульсный свет (IPL).
- Лазеротерапия — сужение сосудов под воздействием лазерного луча [4] . Наиболее эффективным при куперозе является неодимовый лазер. Не повреждая кожу, он нагревает гемоглобин крови, тем самым как бы "запаивает" сосуд, и сосудистые звёздочки буквально исчезают.
- Озонотерапия — введение озоно-кислородной смеси в просвет повреждённого сосуда. Данная смесь обладает выраженным лечебным действием, улучшает кровообращение и ускоряет восстановление тканей.
Во время беременности лечение купероза проводят при необходимости, но только после 12-й недели, так как до 12-й недели идёт формирование плода [1] . Опасность связана с внешним и психологическим состоянием будущей мамы. Из-за постоянных стрессов понижается и без того ослабленный иммунитет. На этом фоне обостряются хронические нарушения, которые могут повлиять на формирование и развитие плода.
Беременным и кормящим противопоказана электрокоагуляция, фото- и лазеротерапия. Если во время беременности купероз возник на фоне розацеа, то не рекомендуется принимать изотретиноин и тетрациклин, так как эти препараты негативно влияют на плод [11] .
Прогноз. Профилактика
Обращая внимание на кожу, зная симптомы заболевания, можно на ранних стадиях обратиться к специалисту и вовремя устранить купероз.
Прогноз зависит от причин, вызвавших расширение и ломкость сосудов. Если развитие купероза связано с хроническими заболеваниями, особенно розацеа, лечение будет наиболее длительным. Оно требует постоянного наблюдения у специалиста. При прекращении лечения или воздействии любого фактора риска возможны периоды обострения.
Чтобы не допустить развитие купероза, необходимо придерживаться несложных правил:
- отказаться от вредных привычек;
- придерживаться правильного питания;
- пересмотреть свой образ жизни;
- правильно ухаживать за кожей;
- избегать прямых солнечных лучей;
- использовать кремы с солнцезащитным фактором;
- летом с 12:00 до 17:00 не находиться на солнце;
- зимой использовать питательные кремы, которые противостоят воздействию внешних неблагоприятных факторов [5] .
При очищении кожи лица рекомендуется использовать специальные мягкие очищающие средства, которые предохраняют кожу от обезвоживания. Пользоваться мыльными пенками и мылом не желательно, так как они разрушают липидный слой, который защищает кожу от испарения молекул воды. Также нужно отказаться от использования губки, спонжа, щёточек, кисточек, пилингов, скрабов и средств, содержащих спирт. Они будут раздражать и сушить кожу [10] .
Умываться нужно только тёплой водой. Для снятия декоративной косметики с сухой кожи желательно использовать специальные сливки или молочко. В их составе содержатся масла, которые питают и увлажняют кожу.
Крема, в которых есть ланолиновая кислота, витамины группы С, К, Е, также питают кожу и укрепляют стенки кровеносных сосудов. Перед сном можно обработать кожу успокаивающей сывороткой.
Немаловажную роль в профилактике купероза играет питание. Еда должна быть богата витаминами:
- витамин Р содержится в моркови, гречке, красном болгарском перце, спарже и петрушке;
- витамин К — в шпинате, белокочанной капусте, петрушке, спарже, брокколи, сушеных специях, водорослях и листьях одуванчика;
- витамин С — в луке, цитрусовых, чёрной смородине и квашеной капусте;
- витамин D — в молочных продуктах;
- Омега-3 — в рыбных продуктах, особенно в рыбьем жире.
Пищу желательно готовить на пару или запекать. Также рекомендуется соблюдать водный режим: выпивать 1,5-2,0 литра воды в день. Можно пить зеленый чай. Вода должна быть негазированной, так как газированная вода усиливает кислотность слизистой желудка и рефлекторное расширение сосудов лица. То же самое происходит и при употреблении острой, солёной пищи, кофе и шоколада [10] .
Розацеа - хроническое кожное заболевание, с характерным покраснением кожи и воспалительными элементами в виде папул и гнойников.
Это ангионевроз (изменения кожи) находится в зоне иннервации тройничного нерва и обусловлен несколькими причинами: сосудистые нарушения, изменения в соединительной ткани средних слоев кожи, иммунные нарушения, изменения сально-волосяного фолликула, неблагоприятные климатические факторы, стрессы, психовегетативные расстройства.
Покраснение, сосудистая сетка на лице и воспаления на этом фоне - это не просто прыщи, а особое кожное заболевание, способное спровоцировать и ухудшить течение болезни и целый ряд сопутствующих внешних и внутренних факторов. Самостоятельно розацеа не пройдет, нужно обратиться к врачу, чтобы снять обострение и понять, как жить, чтобы избегать неприятных обострений.
Розацеа, красное лицо, сосудистые звездочки

Сосудистые звездочки на лице
Красное лицо. Вы его видите у себя?
Очень часто, пациенты приходят на консультацию и говорят о том, что их беспокоит красное лицо. Кто-то замечает эту красноту сам, когда сходит в баню, после того как выпьет красного вина или после пробежки. И красное лицо остается очень долго. Краснота сходит медленно. У некоторых людей покрасневшее лицо вообще не проходит.

Врач-косметолог Юлиана Шиян
Комментарий врача-косметолога, дерматолога Юлианы Шиян:
Приходит пациентка за антивозрастной коррекцией губ. Она говорит, что видит оплывший овал лица и упавшие скулы, но совершенно не замечает своего красного лица. Это не обязательно сосудистые звездочки, а именно нисходящая краснота на лице.
И когда я спрашиваю: А что-то ещё вас беспокоит кроме возрастных изменений? Она не говорит что её беспокоит красное лицо, потому что она просто этого не замечает.
Подвох этого состояния в том, что краснота на лице развивается очень постепенно. Когда-то в юности она замечала, что после бани, сауны или пробежки - лицо краснело, но проходило. Со временем это проходить перестает, но мы каждый день видим себя в зеркале и привыкаем к отражению. И медленно растущее покраснение остается незамеченным.
Не зря говорят некоторые пациенты: Я выгляжу как алкоголичка!
Такая краснота на лице придает женщине налет некой асоциальности.
Какие причины могут вызывать красноту лица?

- просто покраснение
- покраснение с высыпанием
- покраснение проходящее
- покраснение непроходящее
- покраснение сопровождающиеся зудом и сухостью
- комбинация всех этих признаков
Сюда добавляются и офтальмологические симптомы. Офтальморозацеа - покраснение глаз.
Есть понятие - Прерозацеа . Это не диагноз, но у человека явно прослеживается склонность к таким покраснениям, что в дальнейшем может привести к тому, что разовьётся определённая форма розацеа.
Прерозацеа проявляется таким образом, когда покраснения на носу, в области щек, на подбородке и в центральной части лица - проходят и появляются спустя некоторое время. Это может происходить по разным причинам:
- стресс
- переохлаждение
- алкоголь
- горячие напитки
В принципе любой вот провокатор имена для розацеа, он провоцирует и прерозацеа. И если у вас краснеет определенная зона на лице, то значит надо менять условия создающие это покраснение.
Как не допустить развитие розацеа и покраснение лица? Провокаторы розацеа
Розацеа - (так называемый, купероз и сосудистые звёздочки) - конституциональная особенность и это значит, что полностью вылечить пациента невозможно. Мы только можем снять обострение у человека и в дальнейшем, он должен соблюдать определенные правила поведения и питания. Конституциональная особенность розацеа, это врожденное реагирование сосудов на определённые факторы (провокаторы).
Видео: Чем лечить розацеа, купероз и красное лицо
Надо избегать таких провокаторов, либо снижать их воздействие на свой организм. Если исключить полностью невозможно, то необходимо ограничивать. Было проведено много исследований по этому поводу и ученые вывели самые распространённые факторы-провокаторы розацеа:
- Солнце - загар, длительное пребывание на солнце
- Повышение температуры (бани-сауны,солярии). Даже если вы закрываете в солярии лицо от загара, у вас всё-равно происходит нагрев тканей и это является провоцирующим фактором. Даже горячий душ в лицо и какие-то жаркие страны, жаркий климат - является провокатором розацеа.
- Резкие перепады температуры: когда из жары в холод из холода в жар.
- Интенсивные тренировки: кардионагрузки, когда вы очень долго бегаете и активно занимаетесь спортом. Сам тренажерный зал это не такой сильный провокатор, а вот кардионагрузки при беге или велосипедное езде, действительно влияют значительно.
- Алкоголь является сильным провокатором - крепкий алкоголь, всё что выше 40 градусов (коньяк, водка и так далее). Алкоголь в виде красного вина очень сильный провокатор. Если у вас есть покраснение лица, то вы могли заметить усиление покраснения после бокала красного вина. Пища тоже является провокатором, причём не просто состав пищи, но и температура еды.
- Если вы пьете очень горячий чай, очень горячий кофе, едите горячий суп. Если вы употребляете острую пищу, в которой содержится капсаицин - это красный перец. Перец Чили является очень сильным провокатором (это доказано). Провокаторами, являются продукты в которых содержится Циннамальдегид. Это могут быть совершенно обычные продукты: помидоры, цитрусовые, корица, баклажаны, имбирь, лук. Их надо избегать в своём рационе. Интересно: Многие думают, что кофе, шоколад, крепкий чай являются провокаторами - на самом деле нет! Сейчас доказано, что эти продукты содержащие высокие дозы кофеина снижают риски проявления розацеа. Так что, кофе тёплый (не горячий) и тёплый чай вы можете пить спокойно.
- Еще одним провокатором, чуть ли не самым главным, является стрессовая нагрузка. Стрессовая нагрузка может быть непросто в виде каких-то очень сильных потрясений. Это могут быть регулярные хронические переживания в виде внутренней тревоги. Если у вас есть склонность к покраснению никогда не терпите эти переживания и всегда пейте легкие седативные препараты (растительного происхождения: валериана, пустырник). Обратитесь к неврологу чтобы он назначил вам седативные средства.
Эти постоянные стрессовые нагрузки приведут к тому, что у вас будет красное лицо и как следствие - Розацеа. Когда я рассказала вам об этих провокаторах, теперь кажется, что не надо выходить на улицу, ничего толком не есть, в баню не сходи, никуда не сходи, пол солнце не выйди! Понятно, что исключить всё это из своей жизни невозможно! Но зная, что у вас есть склонность к покраснениям, какие-то моменты вы всё-же можете исключить.
Видео: Провокаторы Розацеа. Жизнь без видимых сосудов
Врач-косметолог рассказывает о возможности предотвращения розацеа
Как аллергия на какой-то препарат или аллергия на какой-то продукт. Вы знаете что вас есть аллергия - Вы можете съесть клубники и получить сыпь, а можете не съесть клубники и не получить сыпь.
Аналогично с розацеа. Если вы знаете выпив красного вина, запустите провоцирующий фактор, выпейте белого в конце концов! Если вы любите ходить в баню раз в неделю, но прошли лечение, успокоили своё лицо, и при этом продолжаете ходить в баню, тогда просто смиритесь с тем, что всё ваше лечение пройдёт мимо вас и эффект от него очень краткосрочным!
Выбор всегда за вами. Не надо исключать все продукты, но вы можете исключить только горячее, только острое и некоторые продукты которые я перечислила выше.
Вы можете заниматься спортом, но при этом не делать очень интенсивные нагрузки, которые провоцируют прилив крови к лицу.
Вы можете ходить в баню с друзьями, но при этом сидеть где-то в предбаннике.
Шутки шутками, но я думаю, что вы уловили мою мысль. Если для вас важно, чтобы лицо было светлое, чистое, не покрасневшее, без высыпаний и розацеа, то придется себя ограничивать.

Розовые щечки, к сожалению, не всегда являются признаком здоровья. Покраснение лица, папулы, пустулы и даже ухудшение зрения – все это признаки розацеа. Это заболевание до конца не изучено, поэтому многие вопросы остаются без ответа.
Если вовремя не обратить внимание на причины и симптомы, то этот недуг может существенно омрачить вашу жизнь.
Услуги Expert Clinics
Нескорректированные изменения гормонального фона могут стать источником серьезных нарушений в организме.
Комплексная лабораторная диагностика позволит выявить явные и скрытые дефициты, нарушения и предрасположенность к определенным заболеваниям.
Сочетание тромбоцитов, гормонов, белков и витаминов ускоряет обновление и восстановление собственных клеток.
Причины возникновения
Розацеа – это хроническое дерматологическое заболевание, которое проявляется в виде расширения мелких сосудов кожи, покраснения, появления папул и пустул, внешне очень напоминающих акне. Протекает волнообразно с чередованием периодов ремиссий и обострений. Синоним термина розацеа - понятие «розовые угри».
Причины розацеа науке до сих пор непонятны до конца. Известно, что она возникает из-за нарушения моторики в сосудах кожи. Учёные предполагают, что возникновению этому заболевания способствуют такие факторы:
- патологии желудочно-кишечного тракта (гастрит, язва), так как очень часто в анализах заболевших находят бактерию Helicobacter pylori;
- нарушения в работе иммунной системы;
- увеличение количества клещей рода Demodex на коже;
- природные условия (избыточная инсоляция, сильный ветер);
- тяжёлые психологические состояния;
- функциональная недостаточность кровоснабжения.
Чаще всего розацеа появляется у женщин в возрасте 40-55 лет, что связано с периодом менопаузы. Мужчины болеют намного реже, но в более тяжёлых формах.
Симптомы розацеа

К признакам розацеа относятся:
· Стойкое покраснение лица. Сопровождается жжением, покалыванием, чувством стянутости.
· В зоне покраснения утолщается кожа.
· Возникают хаотично расположенные ярко-розовые папулы размером 3-5 мм.
· Появляются «сосудистые звёздочки» (красного и синюшного оттенка).
· Сухость, покраснение, слезоточивость глаз.
· Повышенная чувствительность к наружным лекарственным препаратам.
· Ощущение инородного тела и пелены перед глазами.
Места наиболее частой локализации:
- область вокруг рта;
- конъюктива глаз и век;
Разновидности проблемы

Различают четыре стадии данного заболевания:
1. Эритематозно-телеангиэктатическая.
Под влиянием смены температурных режимов, солнечных лучей, эмоциональных вслесков, употребления горячих и алкогольных напитков возникают кратковременные эпизоды покраснения центральной части лица, которые вскоре исчезают без видимых следов. Часто покраснения сопровождаются ощущением жара. Цвет эритемы варьируется от ярко-розового до синюшно-красного.
2. Папулёзная.
На коже появляются наросты небольших размеров – папулы. Очень часто их локализация начинается с носогубки, крыльев носа, а затем распространяется и по других участкам. Папулы отличаются гладкой, иногда – блестящей поверхностью. Могут появляться как единично, так и группой.
3. Пустулёзная.
При дальнейшем прогрессе заболевания папулы начинают гноиться и превращаются в пустулы – узелки размером 1-5 мм с жидкостью внутри.
4. Инфильтративно-продуктивная.
За счёт прогрессирующей гиперплазии сальных желёз и соединительной ткани появляются опухолевидные разрастания. Чаще всего они затрагивают нос и щёки. Если возникает самостоятельно, и в анамнезе отсутствуют реакции приливов, то специалисты рассматривают её в качестве отдельной стадии – ринофимы (от греч. rhis, rhinos – нос и phyma – шишка).
Помимо основных, существуют и дополнительные стадии, которые могут возникнуть на любом этапе заболевания:
5. Окулярная.
Розацеа вызывает красноту и дискомфорт в глазах, и может способствовать развитию фотофобии, конъюнктивита и снижению остроты зрения.
6. Конглобатная.
В этом случае могут появиться крупные узлы с признаками распространения гнойного процесса и свищи.
Возможные осложнения

Если вовремя не обратиться к специалистам и не получить грамотное, эффективное лечение, то могут возникнуть неприятности в виде:
- гнойно-септических осложнений (в том числе дренирующий синус, когда продолговато-овальное образование возвышается над кожей и гноится);
- серьёзных проблем со зрением;
- больших утолщений кожи, от которых будет очень сложно избавиться;
- искажения черт лица, которые могут повлечь за собой психологические проблемы;
Диагностика розацеа
Таким заболеванием, как розацеа, занимается врач-дерматолог. Диагностика состоит из:
1. Физикального осмотра;
2. Сдачи анализов мочи и крови, в том числе, на маркеры системных заболеваний соединительной ткани;
3. Бакпосева содержимого угрей;
4. Соскоба поражённых участков кожи;
5. Допплерографии (измеряет скорость изменения кровотока. При розацеа он замедляется);
5. УЗИ кожи и внутренних органов, если в этом есть необходимость.
Лечение розовых угрей

Розацеа является хроническим заболеванием, а потому полностью избавиться от неё невозможно. Поэтому главными целями лечебной терапии являются:
- уменьшение выраженности симптоматики;
- минимизация косметических дефектов;
- продление сроков ремиссии;
- достижение приемлемого уровня жизни.
Так как причины розацеа до сих пор не изучены до конца, лечение носит экспериментальный характер. По мере неэффективности некоторые методы отбрасываются, и специалист корректирует программу лечения.
В настоящее время для скорейшей ремиссии применяются следующие медикаментозные комплексы:
· Антибактериальные (если у элементов сыпи инфекционная природа).
· Антигистаминные (для устранения аллергических реакций).
· Антибиотики (при тяжёлых формах розацеа).
· Глюкокортикостероиды (при отсутствии результативности нестероидных препаратов).
· Наружные кремы, обладающие заживляющими, антибактериальными, противоотечными свойствами (метронидазол, азелаиновая кислота, топические ретиноиды).
Физиотерапевтическое лечение включает следующие варианты:
Лазеротерапия. Лазерный луч проникает в дерму на глубину до 2 мм, совершая коагуляцию папул, пустул и расширенных сосудов. Лазеротерапия уничтожает бактерии и микробы, отшелушивает участки ороговения на поверхности кожи. Это способствует более стойкой и длительной ремиссии.
IPL. Высокоинтенсивные вспышки света локально разрушают оксигемоглобин в стенках мелких сосудов. Такая комплексная терапия устраняет покраснения кожи, снижает выраженность воспалительного процесса, способствует гибели патогенных микроорганизмов.
Криотерапия. Это технология охлаждения кожи и тканей. Обладает такими лечебно-оздоровительными свойствами, как удаление инфильтратов, восстановление микроциркуляции и обменных процессов, устранение очагов воспаление и дискомфорта.
Профилактика
Не во всех случаях можно предугадать и предотвратить появления розацеа, однако в силах каждого человека соблюдать простые правила, способные минимизировать риск возникновения заболевания.
- не находиться на открытом солнце без защитных средств;
- защищать открытые участки лица и тела от сильного ветра и мороза;
- ограничить посещение мест с высокими температурами;
- бережно ухаживать за кожей и выбирать средства без спирта, тяжелых масел и других раздражающих компонентов;
- незамедлительно обращаться к врачу, если возникли осложнения после приёма лекарственных средств или косметологических процедур;
- ограничить потребление острой, пряной, солёной пищи.
Розацеа является хроническим заболеванием, поэтому избавиться от него полностью, к сожалению, невозможно. Чтобы добиться длительной ремиссии, важно строго соблюдать рекомендации врача и не заниматься самолечением.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для Вашего здоровья!
Розацеа на лице: симптомы и лечение
Розовые щечки, к сожалению, не всегда являются признаком здоровья. Покраснение лица, папулы, пустулы и даже ухудшение зрения – все это признаки розацеа. Это заболевание до конца не изучено, поэтому многие вопросы остаются без ответа. Если вовремя не обратить внимание на причины и симптомы, то этот недуг может существенно омрачить вашу жизнь. Услуги Expert Clinics Лечение гормональных нарушений Нескорректированные изменения гормонального фона могут стать источником серьезных нарушений в организме. Лечение гормональных нарушений Анализы: комплексная лабораторная диагностика Комплексная лабораторная диагностика позволит выявить явные и скрытые дефициты, нарушения и предрасположенность к определенным заболеваниям. Анализы: комплексная лабораторная диагностика Лазерная терапия Сочетание тромбоцитов, гормонов, белков и витаминов ускоряет обновление и восстановление собственных клеток. Лазерная терапия Перезвоните мне Причины возникновения Розацеа – это хроническое дерматологическое заболевание, которое проявляется в виде расширения мелких сосудов кожи, покраснения, появления папул и пустул, внешне очень напоминающих акне. Протекает волнообразно с чередованием периодов ремиссий и обострений. Синоним термина розацеа - понятие «розовые угри». Причины розацеа науке до сих пор непонятны до конца. Известно, что она возникает из-за нарушения моторики в сосудах кожи. Учёные предполагают, что возникновению этому заболевания способствуют такие факторы: - патологии желудочно-кишечного тракта (гастрит, язва), так как очень часто в анализах заболевших находят бактерию Helicobacter pylori; - гормональный дисбаланс; - генетика; - нарушения в работе иммунной системы; - увеличение количества клещей рода Demodex на коже; - природные условия (избыточная инсоляция, сильный ветер); - тяжёлые психологические состояния; - нарушение лимфообращения; - функциональная недостаточность кровоснабжения. Чаще всего розацеа появляется у женщин в возрасте 40-55 лет, что связано с периодом менопаузы. Мужчины болеют намного реже, но в более тяжёлых формах. Симптомы розацеа К признакам розацеа относятся: · Сухость кожи. · Стойкое покраснение лица. Сопровождается жжением, покалыванием, чувством стянутости. · В зоне покраснения утолщается кожа. · Возникают хаотично расположенные ярко-розовые папулы размером 3-5 мм. · Появляются «сосудистые звёздочки» (красного и синюшного оттенка). · Сухость, покраснение, слезоточивость глаз. · Повышенная чувствительность к наружным лекарственным препаратам. · Отёчность. · Ощущение инородного тела и пелены перед глазами. Места наиболее частой локализации: - лоб; - брови; - нос; - щёки; - скуловые дуги; - подбородок; - область вокруг рта; - ушные раковины; - конъюктива глаз и век; - область декольте. Разновидности проблемы Различают четыре стадии данного заболевания: 1. Эритематозно-телеангиэктатическая. Под влиянием смены температурных режимов, солнечных лучей, эмоциональных вслесков, употребления горячих и алкогольных напитков возникают кратковременные эпизоды покраснения центральной части лица, которые вскоре исчезают без видимых следов. Часто покраснения сопровождаются ощущением жара. Цвет эритемы варьируется от ярко-розового до синюшно-красного. 2. Папулёзная. На коже появляются наросты небольших размеров – папулы. Очень часто их локализация начинается с носогубки, крыльев носа, а затем распространяется и по других участкам. Папулы отличаются гладкой, иногда – блестящей поверхностью. Могут появляться как единично, так и группой. 3. Пустулёзная. При дальнейшем прогрессе заболевания папулы начинают гноиться и превращаются в пустулы – узелки размером 1-5 мм с жидкостью внутри. 4. Инфильтративно-продуктивная. За счёт прогрессирующей гиперплазии сальных желёз и соединительной ткани появляются опухолевидные разрастания. Чаще всего они затрагивают нос и щёки. Если возникает самостоятельно, и в анамнезе отсутствуют реакции приливов, то специалисты рассматривают её в качестве отдельной стадии – ринофимы (от греч. rhis, rhinos – нос и phyma – шишка). Помимо основных, существуют и дополнительные стадии, которые могут возникнуть на любом этапе заболевания: 5. Окулярная. Розацеа вызывает красноту и дискомфорт в глазах, и может способствовать развитию фотофобии, конъюнктивита и снижению остроты зрения. 6. Конглобатная. В этом случае могут появиться крупные узлы с признаками распространения гнойного процесса и свищи. Возможные осложнения Если вовремя не обратиться к специалистам и не получить грамотное, эффективное лечение, то могут возникнуть неприятности в виде: - гнойно-септических осложнений (в том числе дренирующий синус, когда продолговато-овальное образование возвышается над кожей и гноится); - серьёзных проблем со зрением; - больших утолщений кожи, от которых будет очень сложно избавиться; - искажения черт лица, которые могут повлечь за собой психологические проблемы; - вторичной инфекции; - развития абсцессов. Диагностика розацеа Таким заболеванием, как розацеа, занимается врач-дерматолог. Диагностика состоит из: 1. Физикального осмотра; 2. Сдачи анализов мочи и крови, в том числе, на маркеры системных заболеваний соединительной ткани; 3. Бакпосева содержимого угрей; 4. Соскоба поражённых участков кожи; 5. Допплерографии (измеряет скорость изменения кровотока. При розацеа он замедляется); 5. УЗИ кожи и внутренних органов, если в этом есть необходимость. Лечение розовых угрей Розацеа является хроническим заболеванием, а потому полностью избавиться от неё невозможно. Поэтому главными целями лечебной терапии являются: - уменьшение выраженности симптоматики; - минимизация косметических дефектов; - профилактика обострений; - продление сроков ремиссии; - достижение приемлемого уровня жизни. Так как причины розацеа до сих пор не изучены до конца, лечение носит экспериментальный характер. По мере неэффективности некоторые методы отбрасываются, и специалист корректирует программу лечения. В настоящее время для скорейшей ремиссии применяются следующие медикаментозные комплексы: · Антибактериальные (если у элементов сыпи инфекционная природа). · Антигистаминные (для устранения аллергических реакций). · Антибиотики (при тяжёлых формах розацеа). · Противовоспалительные препараты. · Глюкокортикостероиды (при отсутствии результативности нестероидных препаратов). · Наружные кремы, обладающие заживляющими, антибактериальными, противоотечными свойствами (метронидазол, азелаиновая кислота, топические ретиноиды). Физиотерапевтическое лечение включает следующие варианты: Лазеротерапия. Лазерный луч проникает в дерму на глубину до 2 мм, совершая коагуляцию папул, пустул и расширенных сосудов. Лазеротерапия уничтожает бактерии и микробы, отшелушивает участки ороговения на поверхности кожи. Это способствует более стойкой и длительной ремиссии. IPL. Высокоинтенсивные вспышки света локально разрушают оксигемоглобин в стенках мелких сосудов. Такая комплексная терапия устраняет покраснения кожи, снижает выраженность воспалительного процесса, способствует гибели патогенных микроорганизмов. Криотерапия. Это технология охлаждения кожи и тканей. Обладает такими лечебно-оздоровительными свойствами, как удаление инфильтратов, восстановление микроциркуляции и обменных процессов, устранение очагов воспаление и дискомфорта. Профилактика Не во всех случаях можно предугадать и предотвратить появления розацеа, однако в силах каждого человека соблюдать простые правила, способные минимизировать риск возникновения заболевания. Итак, важно: - не находиться на открытом солнце без защитных средств; - защищать открытые участки лица и тела от сильного ветра и мороза; - ограничить посещение мест с высокими температурами; - бережно ухаживать за кожей и выбирать средства без спирта, тяжелых масел и других раздражающих компонентов; - незамедлительно обращаться к врачу, если возникли осложнения после приёма лекарственных средств или косметологических процедур; - ограничить потребление острой, пряной, солёной пищи. Розацеа является хроническим заболеванием, поэтому избавиться от него полностью, к сожалению, невозможно. Чтобы добиться длительной ремиссии, важно строго соблюдать рекомендации врача и не заниматься самолечением. Записаться на консультацию
Читайте также:

