Как вылечить разбитое лицо
Обновлено: 25.04.2024
В наш век больших технологий и высоких скоростей, к сожалению, нередко случаются моменты, когда человек получает ту или иную травму. В разы сложнее если травмированной частью тела является голова, а, тем более, лицевой её отдел.
Так как лицо человека очень сложная часть тела, хирурги несут большую ответственность за исправление травматических дефектов и деформаций этой области.
Несмотря на то, что повреждения бывают различной степени сложности, мы все же рекомендуем посетить челюстно-лицевого хирурга для исключения вероятности наличия более серьезного повреждения под видом, например, ссадины или гематомы.
Так давайте же разберемся, какие бывают травмы лица.
Ушибы и гематомы лица.
Ушибы являются следствием несильного удара по лицу тупым предметом. При этом повреждается подкожная жировая клетчатка (ПЖК) и мимические мышцы без разрыва кожи. Происходит кровоизлияние и появляется выраженный посттравматический отек тканей, то есть образуется поверхностная или глубокая гематома.
Глубокая гематома – кровь выходит в межтканевое пространство с образованием полости.

Поверхностная гематома – происходит имбибиция (пропитывание) тканей кровью без образования полости. Характер, цвет и время рассасывания гематомы зависят от ее расположения, глубины и размеров повреждения. Исход гематом чаще всего благоприятный, они полностью рассасываются, не оставляя какого-либо следа.

Характер, цвет и время рассасывания гематомы зависят от ее расположения, глубины и размеров повреждения. Исход гематом чаще всего благоприятный, они полностью рассасываются, не оставляя какого-либо следа.
Ушибы, гематомы и ссадины – это наиболее легкие разновидности травмы, но так ли они безобидны?
Чем могут быто опасны гематомы?
Не редко, под гематомой скрывается более серьезное повреждение тканей лица – это перелом. Поэтому большинство травм мягких тканей лица требуют тщательного анализа и внимательного рентгенологического обследования. Для более детального исследования костей лицевого скелета черепа мы используем компьютерный томограф. С его помощью можно выявить даже малозаметные повреждения костных структур и предупредить возможные осложнения.
К сожалению, существуют «народные методы лечения ушибов и гематом», следствием которых появляются осложнения в виде их нагноения. Любые согревающие компрессы, мази, повязки могут только лишь усугубить данную ситуацию.
Все что нужно для предотвращения процесса нагноения это холод, давящая повязка и тщательное обследование у специалиста.

Раны и ссадины на лице отличаются рядом специфических особенностей. Это поверхностное расположение сосудов, наличие мимических мышц, а также близкое расположение важных органов.
Однако, заживление ран в челюстно-лицевой области имеет высокий потенциал регенерации, благодаря усиленному кровоснабжению и хорошей иннервации в зоне лица.
Что можно сделать, чтобы рана на лице зажила как можно быстрее и не оставила после себя неэстетичных рубцов?
Для этого необходима первичная хирургическая обработка (или ПХО) раны, и проводить ее должен квалифицированный специалист в самые ранние сроки после травмы. Это помогает снизить риск развития раневой инфекции, и добиться в дальнейшем формирования максимально эстетичного малозаметного рубца.
Если с момента травмы прошло более 24 часов, рана считается инфицированной, и обеспечить заживление такой раны первичным натяжением, то есть сформировать тонкий малозаметный рубец, становится гораздо проблематичнее.
Особое внимание требуют глубокие раны лица с повреждением слюнных желез и их протоков. При несвоевременной или неправильной обработке таких ран, возможно появление слюнных свищей (слюна выделяется не в полость рта, а наружу). Лечение такого рода осложнений проводится путем пластики свищевого хода.
Раны, проникающие в полость рта, называются сквозными. Их лечение проводится под прикрытием антибактериальной и противовоспалительной терапии, так как они считаются заведомо инфицированными.
Лечение ран лица.
Первичная хирургическая обработка раны проводится под местной анестезией. Она заключается в антисептической обработке раны, удалении инородных частиц с ее поверхности, наложением швов и защитной повязки.
В нашей клинике при работе с ранами любого происхождения используются только атравматичные иглы и прочная, тонкая биосовместимая нить.
Для того, чтобы рубец после ушивания раны остался максимально незаметным, чаще всего мы используем эстетический непрерывный внутрикожный шов. Поскольку вся нить проходит внутри раны, на поверхности кожи не остается дополнительных рубцов от вколов иглы.
Бесшовное соединение неглубокой раны может осуществляться при помощи стрип-системы – узких стерильных полосок с липким слоем на одной стороне. Стрип-система может использоваться как самостоятельно, так и в качестве дополнения к швам.

В нашем Центре стоматологии специалисты всегда готовы оказать помощь в лечении ран лица и ссадин лицевой области.


Фото из личного архива Фомина М.Ю.: пациентка М., 13 лет, получила рвано-резаную рану спинки носа во время игры с домашним питомцем, собакой. Рана нанесена когтями животного. ПХО раны проведена на 3-и сутки после травмы. Пациентка полученным результатом довольна.
Статья составлена хирургом-стоматологом
Фоминой Еленой Александровной
Восстановление функции мышц лица после травмы. Техника
Наилучшие результаты при параличе лицевого нерва достигаются при выполнении первичного анастомоза нерва либо его стволовой пластике. Если эти вмешательства оказываются невозможными, то показано выполнение вторичных вмешательств, направленных либо на восстановление иннервации мимической мускулатуры либо на статическую или динамическую подтяжку мягких тканей лица.
Современные методики восстановления функции мышц лица при условии сохранения дистальных ветвей лицевого нерва включают формирование подъязычно-лицевого анастомоза, поперечную пластику лицевого нерва и свободное микронейрососудистое перемещение мышц.
При таких вмешательствах часто удается добиться восстановления тонуса лицевой мускулатуры, однако на сегодняшний день нет ни одного вмешательства, позволяющего полностью восстановить функцию мимических мышц, поэтому дискинезия лица после таких вмешательств считается нормальным явлениям.
Подъязычно-лицевой анастомоз обеспечивает формирование достаточного количества нейронных связей, однако таит в себе существенный недостаток, характеризующийся потерей функции языка и отсутствием эмоциональной окраски движений, обусловленных сокращением мышц лица. Обычно удается восстановить тонус мышц, а произвольная улыбка после такого вмешательства возникает тогда, когда пациент выполняет движения языком.

Альтернативой этому вмешательству, позволяющей сохранить функцию языка, является формирование перемычки между подъязычным (XII пара) и лицевым (VII пара) нервами, хотя при этом достигается меньшая стимуляция лицевого нерва. При поперечной пластике лицевого нерва формируется соединение между щечными ветвями интактного лицевого нерва и его поврежденными ветвями.
Такое вмешательство позволяет восстановить не только тонус мышц, но и эмоциональные движения пораженной половины лица; однако количество формируемых нейрональных связей по сравнению с подъязычным нервом значительно ниже. Ряд авторов предлагает до поперечной пластики лицевого нерва или нейромышечной пластики формировать перемычки между XII и VII чеперными нервами, позволяющие сохранить иннервацию мимических мышц.
Операции, направленные на формирование поддерживающих связок, и другие вспомогательные мероприятия могут использоваться для временной поддержки парализованных тканей лица и применяться как в комбинации с хирургическими вмешательствами, так и самостоятельно при отказе пациента от операций или наличии противопоказаний к ним. Возможен релиз части височной мышцы в области ее ложа, транспозиция над скуловой костью и рефиксация в области наружной связки века или комиссуры рта.
Глубокие височные нервы сохраняются и формируют таким образом динамическую поддержку парализованных тканей. Дефект в височной мышце замещается лоскутом височно-теменной фасции или аллопластическим материалом. Статические поддерживающие связки можно сформировать из широкой фасции бедра или аллопластического материала, например, бесклеточной дермы, трансплантаты из которых фиксируются к скуловой дуге. Операции по подтяжке бровей и лица часто оказываются полезными при параличе лицевых мышц и опущении бровей.
Восстановление пассивного смыкания верхнего века достигается имплантацией в область края хряща века золотой пластинки. Коррекция паралитического эктропиона нижнего века и несостоятельности рта выполняется путем клиновидной резекции соответственно части века или губ.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лечение травматического повреждения лицевого нерва
Наиболее частыми причинами повреждения лицевого нерва являются переломы височной кости, тупая или проникающая травма головы и шеи, ятрогенная операционная травма. Наиболее частыми причинами таких травм являются дорожно-транспортные происшествия, хотя в последние годы в связи с использованием ремней и подушек безопасности частота повреждения лицевого нерва при дорожно-транспортных происшествиях значительно уменьшилась. Лечение травматических повреждений лицевого нерва во многом основано на тех же принципах, что и при параличе Белла.
После тщательного сбора анамнеза и объективного обследования больным выполняется аудиометрия и электродиагностическое тестирование. Дополнительно проводятся рентгенологические исследования (КТ височных костей — тонкие срезы в аксиальной и коронарной проекциях в костном окне), позволяющие установить места перелома височной кости, которые могут быть множественными; к сожалению, точно установить место повреждения не всегда возможно.
Экспериментальные исследования на животных показали, что необходимость в хирургическом лечении при травматическом повреждении лицевого нерва возникает в том случае, если перерождение нерва достигает 90% или более в течение одной недели после травмы. К тому же время от начала паралича дает определенную предпосылку для понимания предположительного механизма травмы; так, отдаленный паралич чаще всего отражает отек нерва вследствие травмы или реактивации вирусной инфекции, а мгновенный паралич происходит чаще всего от разрыва нерва или сдавления, к примеру, костным отломком.
В некоторых случаях, когда пациент поступает в бессознательном состоянии, установить срок возникновения паралича бывает невозможно. Электродиагностическое тестирование можно проводить и в бессознательном состоянии в тех случаях, когда спустя 72 часа после травмы имеется подозрение на наличие травматического паралича лицевого нерва и валлеровского перерождения. Из-за отсутствия асимметрии лица в редких случаях двухсторонний паралич не обнаруживается.
Переломы височной кости делят на продольные (вдоль оси пирамиды височной кости), поперечные (под прямым углом к пирамиде височной кости) или смешанные/сложные/косые. Травмы височной или теменной области черепа приводят чаще всего к продольным переломам пирамиды, которые встречаются в 90% среди всех переломов височной кости. При этих переломах наблюдается кондуктивная тугоухость, связанная со смещением барабанной перепонки и барабанной полости и гематотимпанумом. Лицевой нерв повреждается в 20-25% случаев при продольных переломах, обычно это происходит в преганглионарной зоне, в которой ствол нерва может быть разорван, может быть нарушена целостность оболочки нерва, либо нерв может быть растянут.
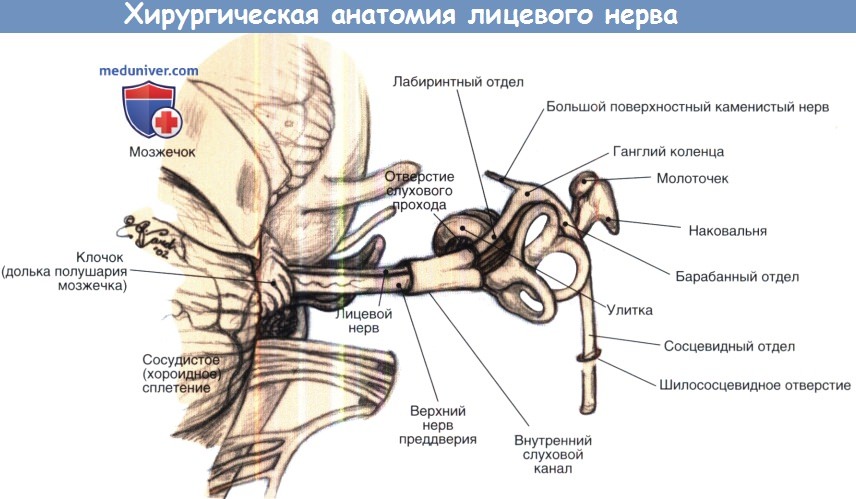
Направление и взаимоотношение левого лицевого нерва от мостомозжечкового соединения до внутривисочного участка.
Травма затылочной области чаще приводит к поперечному перелому пирамиды височной кости, который встречается приблизительно в 10% наблюдений. Манифестацией поперечного перелома являются сенсоневральная тугоухость и вестибулярные расстройства, связанные с повреждением капсулы костного лабиринта или ВСП. Несмотря на то, что эти переломы встречаются реже продольных, они довольно часто, приблизительно в 50% случаев, приводят к повреждению лицевого нерва. При поперечных переломах лицевой нерв обычно повреждается в лабиринтном сегменте.
Чаще всего травматическое повреждение лицевого нерва требует диагностической операции и восстановления нерва. Как будет обсуждено ниже, при восстановлении нерва чаще всего используется трансплантат нерва, хотя при поврежденной височной кости это будет особенно трудно. Хирургический доступ определяется размерами поврежденной части лицевого нерва и степенью остаточного слуха. Потенциальные хирургические доступы включают транслабиринтный, трансканальный, трансмастоидальный и доступ через среднюю черепную ямку (который может быть использован самостоятельно или комбинированно).
В тех случаях когда лицевой паралич развивается стремительно в результате экстратемпоральной травмы лицевого нерва (разрыв), восстановление должно быть выполнено в течение 72 часов от момента повреждения, учитывая электрофизиологиче-ское определение функции дистальных сегментов до проявления валлеровского перерождения. При наличии полного лицевого паралича, связанного с переломом или травмой височной кости, электрофизиологическое исследование должно проводиться спустя 72 часа, и решение о хирургическом вмешательстве должно основываться на вышеупомянутых критериях. При возможности, диагностическая операция и восстановление проводятся в пределах первой недели повреждения до образования грануляций и рубцевания, которые будут препятствовать адекватному восстановлению нерва.
Только в случаях полного лицевого паралича, связанного с переломом фаллопиевого канала и разрывом нерва, отчетливо видимым на КТ, показано хирургическое вмешательство без предшествующей первичной электрофизиологической диагностики.
Во многих случаях при повреждении лицевого нерва, связанного с тупой травмой височной кости, паралич может быть не распознан и не подтвержден в течение нескольких дней при наличии травм головного мозга или других повреждений, требующих интубации и седации пациента. В этих случаях и в случаях отдаленного наступления паралича в результате тупой травмы височной кости для решения вопроса о хирургическом вмешательстве поможет электродиагностическое тестирование. Для определения соответствующей тактики в таких случаях многие хирурги используют диагностические критерии, предназначенные для паралича Белла. Хирургическая декомпрессия всех вовлеченных при переломе височной кости сегментов нерва должна быть выполнена посредством доступов через среднюю черепную ямку, трансмастоидальным или транслабиринтным доступом (в случаях отсутствия слуха).
Когда рентгенологически не удается идентифицировать участок поврежденного нерва, хирургическое вмешательство преследует цель выполнить минимальную декомпрессию лабиринтного сегмента лицевого нерва с последующем решением вопроса о тотальной декомпрессии.
Ятрогенное повреждение лицевого нерва может произойти даже в руках высококвалифицированного отохирурга и при отсутствии прямой травмы. К примеру, термическое повреждение лицевого нерва может произойти вследствие перегрева при неадекватной ирригации в случае использования алмазного бора при сверлении. Аналогично, при удалении патологических образований (холестеатомы, опухоли, грануляционной ткани), прилежащих к лицевому нерву, может быть нарушено его кровоснабжение, и в результате ишемии наступит временный паралич. При хирургии среднего уха наиболее частым местом повреждения является барабанный сегмент, так как именно здесь чаще всего встречаются дегисценции в стенке фаллопиева канала.
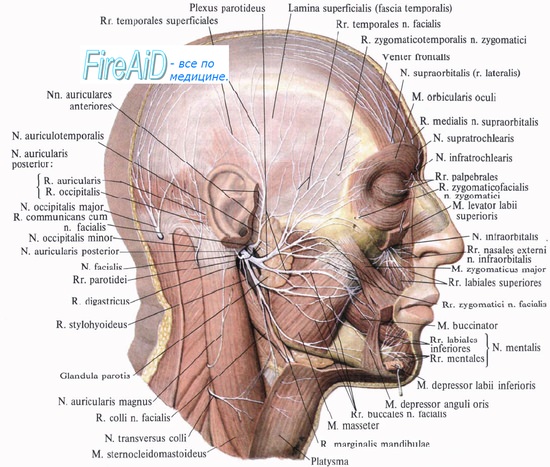
Во время операции на сосцевидном отростке лицевой нерв повреждается чаще всего в области второго колена. Существует несколько факторов, способствующих ятрогенному повреждению лицевого нерва. Это, прежде всего, технические погрешности хирурга и недостаточное знание анатомии этой области. В некоторых случаях повреждение лицевого нерва может являться результатом врожденных пороков развития, таких как дегисценция или дупликатура. Кроме этого, рубцовые изменения после перенесенной операции на ухе или эрозирование стенки фаллопиевого канала с вовлечением нерва вследствие патологического процесса (например, холестеатомы) могут приводить к тому, что нерв становится более уязвимым.
Тактика ведения случаев ятрогенного паралича лицевого нерва полностью зависит от добросовестности хирурга. Если больной пробуждается после операции на среднем ухе или сосцевидном отростке с внезапным парезом лицевого нерва, ему необходимо уделить безотлагательное внимание. Часто лицевой парез бывает вызван временным действием местной анестезии и полностью проходит спустя несколько часов после операции. Если имеется смещение или ослабление мастоидальной повязки или тампонады канала, то в этих случаях возможно воздействие на обнаженный нерв либо силы избыточного давления, либо травмирующей силы. В случае, если лицевой паралич не проходит спустя несколько часов, хирургу необходимо решить, мог ли нерв быть поврежден во время операции. Если имеются какие-либо сомнения и паралич не проходит, должна быть выполнена диагностическая ревизия.
В тех случаях, когда во время операции хирург выделял лицевой нерв и имеется уверенность, что нерв интактен, паралич, вероятнее всего, связан с отеком. Лечение в этом случае включает в себя назначение кортикостероидов, электродиагностическое тестирование и ряд последовательных объективных обследований.
Некоторые хирурги рекомендуют наблюдение и серийную ЭНОГ в течении первых трех послеоперационных суток. Только при перерождении нерва более чем на 90% необходимо произвести ревизию. Если обнаруживается разрыв ствола нерва более чем на 50% диаметра, необходимо иссечь поврежденный фрагмент нерва и наложить анастомоз «конец в конец» или воспользоваться трансплантатом нервного ствола. Аналогично следует поступить, если разрыв лицевого нерва был обнаружен во время операции и пересечено более 50% нерва. При повреждении менее 50% нерва должны быть предприняты непрямые методы воздействия; однако декомпрессия фаллопиева канала должна проводиться на один см проксимальнее и дистальнее от места повреждения, предполагая, что отек в месте заживления будет нарастать. Во всех случаях ятрогенного паралича лицевого нерва для определения дальнейшей тактики введения предусмотрительно проконсультироваться с опытными коллегами в области хирургии уха.
Любое хирургическое вмешательство на лицевом нерве или вблизи ствола нерва может привести к его повреждению. В этих случаях использование интраоперационного нейрофизиологического мониторинга (ЭМГ) лицевого нерва очень важно для профилактики его повреждений. Во время операции монитор в реальном времени постоянно информирует операционную бригаду звуковыми и визуальными сигналами о состоянии лицевого нерва. Учитывая, что монитор не функционирует во время использования электрокаутера, операционное поле покрывается пластиковой пленкой таким образом, чтобы половина лица осталась обозрима операционной сестре для наблюдения за движениями мышц лица в дополнение к электрофизиологическому монитору. Во время вмешательства на основании черепа (например, удаление опухолей в мостомозжечковом углу, к примеру, вестибулярной шванномы) лицевой нерв повреждается очень легко, особенно при опухолях больших размеров и при прорастании нерва опухолью.
Хотя нейрофизиологический мониторинг лицевого нерва является стандартом помощи при нейрохирургии основании черепа, ряд исследований показал, что мониторинг лицевого нерва и при хирургии барабанно-сосцевидной области может помочь избежать интраоперационного повреждения лицевого нерва. Хотя мониторинг и не может заменить опыт, полученный в результате тренировок в лабораториях на блоках височных костей или в операционной, но может быть чрезвычайно полезным для хирургов всех уровней. Мониторинг предназначен для идентификации и определения местоположения лицевого нерва, определения щадящего пути выделения и высверливания и минимизации раздражения нерва вследствие прямой травмы его ствола или растяжения. Мониторинг можно также использовать для обнаружения места блока нервной проводимости при остром лицевом параличе: блок должен находиться между участком ствола нерва, который отвечает на электрическую стимуляцию и участком, который уже не отвечает.
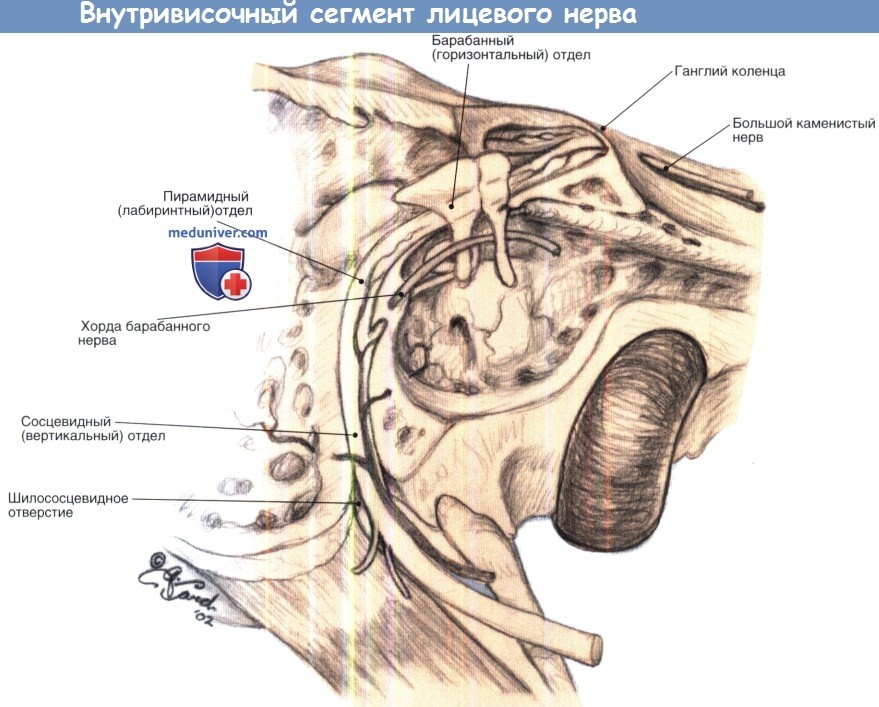
Внутривисочный сегмент лицевого нерва.
Электрическая стимуляция нерва после завершения операции позволяет убедиться в сохранении его целостности. Ряд исследований показал, что интраоперационное измерение СМПД коррелирует с послеоперационной функцией лицевого нерва, например, после удаления вестибулярной шванномы.
Типично протекающий отдаленный лицевой паралич наблюдается между 3-ми и 12-ми послеоперационными сутками, хотя иногда может проявиться и спустя несколько недель. Ряд авторов в работах, основанных на серологических исследованиях, наряду сданными экспериментальных исследований на животных приходят к выводу, что отдаленный лицевой паралич проявляется следствием реактивации латентной герпес-вирус -ной инфекции в пределах лицевого нерва, при термических или механических манипуляциях во время операции этой области. Большинство пациентов, перенесших отдаленный лицевой паралич, могут рассчитывать на возвращение нормальной или почти нормальной функции (по шкале HBI-II) в пределах одного или двух месяцев, хотя в некоторых случаях восстановление занимает более длительный срок.
Некоторые авторы настаивают на использовании антивирусных препаратов для профилактики и лечения отдаленного лицевого паралича после нейроотологических операций, однако принимая во внимание высокую частоту спонтанного восстановления, для определения эффективности данной терапии необходимы проспективные контролируемые клинические исследования. По данным одного исследования, хирургическая профилактическая декомпрессия фаллопиева канала в лабиринтном сегменте в процессе операции по поводу удаления невриномы слухового нерва посредством транслабиринтного доступа и доступа через среднюю черепную ямку продемонстрировала более благоприятный период восстановления в отличие от удаления опухоли без костной декомпрессии, хотя различий в частоте встречаемости отдаленного лицевого паралича выявлено не было.
Учебное видео анатомии лицевого нерва и проекции его ветвей
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Повредить лицо в тех или иных обстоятельствах может как ребенок, так и взрослый. Мы относимся к таким травмам крайне болезненно, ведь лицо – наша «визитная карточка», а полученные повреждения могут остаться на всю жизнь. Чтобы этого не произошло, необходимо в первые же минуты после получения травмы принять необходимые меры. Во многих случаях урон, нанесенный нашей внешности, может быть минимизирован или сведен на нет.
![]()
Какими бывают травмы лица?
- Порезы и царапины,
- синяки,
- ссадины,
- рваные раны.
Кроме того, травмы лица различаются по степени тяжести и, соответственно, различаются принципы оказания медицинской помощи.
Так, небольшой синяк или незначительная царапина обычно не требуют принятия каких-то особых мер. Ссадины предполагают обращение к специалисту лишь в том случае, если они невелики, не находятся рядом с глазами и если в них не застряло инородное тело.
В случае легкой травмы лица необходимо тщательно промыть рану водой, что снижает риск занесения инфекции. Затем обработайте ее антисептиком и, если нужно, наложите повязку. Если Вы не делали вакцинацию против столбняка, ее стоит сделать.
Как нужно действовать в случае серьезного повреждения лица?
Если рана рваная, возможность появления в будущем шрама возрастает. Однако и в этом случае срочная медицинская помощь способна смягчить последствия. Вполне возможно, что понадобится коррегирующая пластическая операция. Однако, в зависимости от Вашего состояния, врач может посоветовать перенести ее на более позднее время.
Если процесс заживления раны проходит нормально, а благодаря своевременной обработке инфекция не занесена, швы могут быть сняты уже через три-четыре дня. Иногда до удаления швов необходимо делать примочки из перекиси водорода. Уход за кожей после снятия швов заключается в поддержании чистоты раны и доступа к ней воздуха.
На сервисе СпросиВрача доступна консультация травматолога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Здравствуйте Павел, хорошо помогает комбинация кремов на основе бадяги с чередованием гепаринсодержащих мазей/гелей (по 2-3 раза через час-полтора чередовать). Если нет аллергии на бадягу (бывало у некоторых моих пациентов).

Павел, ЛОР-врачом консультированы? Вообще рентгеновские снимки делали? Под таким отеком и гематомой явно не просто "ушиб" скрывается.

Здравствуйте!
Воспользуйтесь Бадягой - она быстро снимет отЕк и уменьшит гематомы- а там уже и прпальпировать можно если что то сломано. Но я бы конечно рекомендовала сделать всё таки снимок и к обратиться к травматолону очно!
Здоровья вашей маме!

Очень плохо , что нет снимков. Нет обращения в травматологическое отделения. Вышеуказанная травма чревато опасна и внутренним кровотечением. Обратитесь в службу скорой помощи.

Добрый день. Покажите все-таки маму травматологу очно, а в идеале - сделать МРТ головного мозга: гематомы под глазами могут быть свидетельством черепно-мозговой травмы. Это может быть опасно для здоровья. А так - любой гель или мазь на базе троксерутина, троксевазина, бодяги и так далее.

У пожилых людей гематомы рассасываются гораздо медленнее, чем у молодых. Крема на основе бодяги наиболее предпочтительны. Но не рекомендую лечить без консультации с травматологом и ЛОР врачом.
Ушиб носовой перегородки очень оригинально и как Вы определили?

Для быстрого рассасывания гематом можно использовать любой гель, содержащий гепарин (лиотон, Троксевазин). Но гематомы пройдут и сами по себе- это не страшно, главное, чтобы после падения не было сотрясения головного мозга. Тошноты, рвоты, головокружений нет? Правильно было бы сделать рентген и показать маму неврологу. Падения затылком не было?

Павел, нужно хорошо охладить (лёд, пакет с мясом из холодильника и т.п.) ОБЯЗАТЕЛЬНО! С гематомами лучше не шутить - к врачу сходить не помешает. Тем более возраст. Три дня охлаждаем, а потом - сухое тепло - греем на сковороде соль, в платок - и прогреваем. Кровоподтёки сойдут быстрее, если сделаете то, что сказано + присматривайтесь - нет ли головкружения, тошноты, рвоты. Здоровья Вашей маме!

Здравствуйте! Павел, обратитесь с Вашей мамой в дежурный стационар в экстренном порядке.Здесь необходимо исключать как перелом костей носа, так и черепно- мозговую травму ( у людей в таком возрасте нередко возникают субдуральные гематомы, которые первое время после травмы протекают без симптомов) .Всего Вам доброго и здоровья Вашей маме.

Здравствуйте, Павел. Я бы порекомендовал для начала обратиться в стационар к нейрохирургу и выполнить КТ головного мозга, потому что у пожилых людей после таких ушибов могут образовываться внутричерепные гематомы, переходить в хроническую стадию и протекать какое-то время бессимптомно, ввиду большого резервного пространства внутри черепа. А кровоподтеки с лобной области часто спускаются на лицо, веки, под область глаз. И на мой взгляд, одинаково проходят, что с мазями, что без них. Можно попробовать мази на основе гепарина. Бодягой можно сжечь кожу, поэтому аккуратнее.

Консультация нейрохирурга и ЛОРа необходима. Гепариновая мазь, спасатель не нужны.
Быстро снимет отеки Троксевазин гель. Его можно использовать каждые 3-4 часа, но предварительно нужно смывать остатки предыдущего смазывания.
Пациент должен лежать.
Бодяга то же подойдет. Она слабее. Чередуйте с троксевазином.
Обратите внимание, что выраженные отеки под глазами - признак сотрясения головного мозга (симптом очков).

Добрый день, можно мази на основе гепарина венолайф. И таблетки венотоники. И очная. Консультация невролога Лор.
Читайте также:


