Как вылечить паралич на лице
Обновлено: 25.04.2024
Схема лечения паралича Белла (идиопатического паралича лицевого нерва)
Несмотря на то, что паралич Белла и является самой частой причиной лицевого паралича (около % всех случаев), с частотой 20 из 30 случаев на 100000 населения в год, все-таки он остается диагнозом исключения.
Паралич Белла — это острый односторонний периферический паралич лицевого нерва. Несмотря на то, что паралич называют идиопатическим, чаще всего речь идет о вирусной этиологии данного заболевания; многочисленные исследования свидетельствуют о вирусе простого герпеса 1-го типа (ВПГ-1) как о этиологическом факторе, также он был обнаружен у пациентов, подвергшихся декомпрессии по поводу паралича Белла.
В экспериментальных исследованиях на животных было продемонстрировано, что прививка ВПГ-1 может вызывать транзиторный лицевой паралич. С помощью полимеразной цепной реакции на свежеприготовленных и консервированных коленчатых узлах, полученных с образцов височных костей, были обнаружены ВПГ-1. (Сходным образом было продемонстрировано наличие вируса ветряной оспы у пациентов с ушным опоясывающим герпесом, который также называют синдром Рамзая-Ханта).
Паралич Белла одинаково часто встречается и у мужчин, и у женщин. Заболевание может возникнуть в любом возрасте, однако группой риска считаются пациенты в возрасти 40-60 лет. Возраст пациентов, несомненно, важен, так как у пожилых прогноз в отношении восстановления функции нерва хуже. Правосторонние и левосторонние поражения встречаются с одинаковой частотой, описаны случаи и двустороннего поражения (одновременные или следующие друг за другом). Рецидивы заболевания наблюдаются у 7-12% больных; в таких случаях всегда должно усилиться подозрение на наличие другой причины, в частности опухоли лицевого нерва.
Беременность и в особенности развитие преэклампсии во время беременности увеличивают риск развития острого лицевого паралича. Приблизительно у 10% пациентов имеется положительный наследственный анамнез в отношении паралича Белла. У большей части больных началу паралича (за 7-10 дней) предшествовало инфекционное заболевание верхних дыхательных путей, более того в некоторых эпидемиологических очагах была отмечена сезонная заболеваемость параличом Белла.
Дисфункция лицевого нерва при параличе Белла может наступить внезапно и прогрессировать до полного паралича в течение 1-7 дней. Важно помнить, что при параличе Белла не бывает медленно прогрессирующего нарушения функции нерва (в течение недель и месяцев), и данное течение более характерно для опухоли лицевого нерва или иного злокачественного процесса. Имеются и другие симптомы, исключающие паралич Белла; подергивание мышц лица, снижение слуха, вестибулярная дисфункция, оторея и выраженная оталгия.
Схема лабиринтного сегмента и отверстия слухового канала.
Этот специфический анатомический фактор предрасполагает к возникновению патофизиологического процесса (отека) при параличе Белла.
Патофизиология паралича Белла связана с отеком нерва внутри неэластичного фаллопиевого канала. Отечность и невозможность растягиваться в объеме за костные пределы канала приводят к блоку, и вследствие этого нарушению аксоплазматического тока. Местом нарушения проводимости нервного импульса является самая узкая часть фаллопиевого канала (0,68 мм).
Обыкновенно при истинном параличе Белла по истечении трех недель происходит самостоятельное восстановление функции лицевого нерва. Полное восстановление обычно занимает около шести месяцев. К сожалению, приблизительно у 15% пациентов наблюдается тяжелая деформация с минимальными признаками восстановления движения мышц лица. Другие 15% пациентов приобретают асимметрию при движениях мышц лица и/или синкинезию. Таким образом, несмотря на то что, у 70% пациентов исход заболевания носит благоприятный прогноз, каждый год в США приблизительно около 8000 человек приобретают постоянные обезображивающие проявления заболевания.
В течение первых двух недель от начала полного паралича необходимо выявить тех пациентов, которые имеют плохой прогноз в отношении восстановления функции нерва и отдать предпочтение хирургическому вмешательству.
Лечение пациентов с параличом Белла постоянно вызывает множество разногласий и споров. Центральной темой данных обсуждений является использование стероидов на ранних сроках заболевания, которые, по данным множества работ, дают хороший эффект. Однако по данным некоторых авторов, эффективность лечения стероидами ставится под сомнение, особенно у детей. Принципиально важно начать лечение в первые две недели с момента начала заболевания.
Данная группа авторов назначает пациентам с параличом Белла большие дозы кортикостероидов (преднизолон 1 мг/кг веса или 60-80 мг перорально, ежедневно) в течение 10 дней, с постепенным снижением дозы. У больных с сахарным диабетом или артериальной гипертонией, или с возможным риском возникновения кортикостеро-ид-индуцированных состояний, лечение кортикостероидами должно сопровождаться мониторингом уровня сахара в крови и артериального давления. Также перорально назначаются лекарственные средства, которые снижают вероятность образования желудочно-кишечных язв от приема кортикостероидов (к примеру, блокаторы Н2,-гистаминовых рецепторов или ингибиторы протоновой помпы).
По данным некоторых работ назначение противовирусных препаратов в сочетании со стероидами при параличе Белла превосходит по эффективности монотерапию стероидами. Данные работ авторов, которые назначали всем пациентам валацикловир (500 мг перорально, три раза в сутки), подчеркивают минимальные побочные эффекты от приема препаратов и значительную пользу. Валацикловир — это предшественник ацикловира, отличается от него более быстрой и интенсивной абсорбцией. При необходимости соблюдаются ранее оговоренные принципы защиты глаза.

Паралич Белла у ребенка
Лечение (дополнительно к защите глаза) скорее всего не имеет необходимости при положительной динамике, и эти пациенты должны проходить осмотр через один месяц.
После того как пациенты уже осмотрены в острой фазе заболевания и лечение уже начато, каждые 2-3 суток необходимо проводить обследование для оценки развития полного лицевого паралича. В том случае, если паралич прогрессирует или имеются проявления полного паралича, должна быть выполнена ЭНОГ на третьи сутки его развития. При перерождении нервных волокон < 90% продолжается полный курс кортикостероидов и противовирусной терапии. Электроней-рографическое исследование проводится повторно каждые 1-3 суток, и при обнаружении перерождения нервных волокон >90% и отсутствии потенциалов произвольных движений на ЭМГ, хирургическая декомпрессия является методом выбора.
В том случае, если на протяжении двух недель процент перерождения нервных волокон > 90%, необходимости в хирургической декомпрессии нет. На 14 сутки паралича хирургическая декомпрессия уже не будет влиять на исход заболевания, и потенциальные риски будут выше потенциальной пользы. У пациентов с клиническими проявлениями в течение более трех недель от начала заболевания проводится именно электромиографическое исследование, а не ЭНОГ.
Хирургическое лечение паралича неотделимо от понимания патофизиологии заболевания. Позиция декомпрессии лицевого нерва была первые выдвинута в 1923 году, а применена в 1931 году. С того времени вопрос хирургической декомпрессии постоянно остается открытым. Мультицентровое перспективное исследование было опубликовано одним из ведущих авторов. По данным работы, декомпрессия средней черепной ямки (СЧЯ) увеличивает вероятность полного восстановления нерва в два раза (по шкале House-Brackmann (НВ) до I или II степени) в отличие от консервативного лечения.
Полученные данные имели высокую статистическую значимость (Р = 0,0002), поэтому в институте штата Айова всем пациентам с перерождением нервных волокон более чем на 90% в пределах двух недель от начала заболевания, в возрасте моложе 65 лет и без наличия противопоказаний рекомендовано выполнять хирургическую декомпрессию входного отверстия канала, лабиринтного сегмента, УК и проксимальной барабанной части. Следует иметь в виду, что техника декомпрессии нерва очень вариабельна, поэтому вмешательство должно проводиться в одном из учреждений, выполняющих доступ через СЧЯ.
Трансмастоидальная декомпрессия лицевого нерва при параличе Белла не имеет никакого смысла, так как не происходит адекватной декомпрессии в области входного отверстия и лабиринтного сегмента. Наш алгоритм лечения паралича Белла представлен на рисунке ниже.
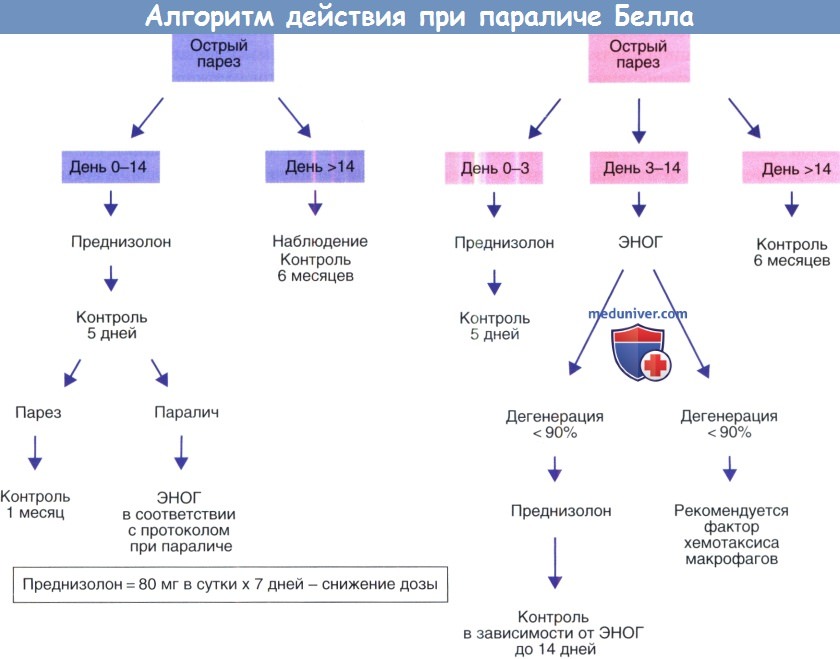
Алгоритм действия при параличе Белла.
ЭНОГ, электронейрография; СМЖ, средняя черепная ямка.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Паралич Белла — неврит лицевого нерва. Патология затрагивает нерв, который иннервирует мимические мышцы половины лица, поэтому симптоматика заболевания чаще всего выражена также на половине лица. Из-за поражения нерва пациент испытывает мышечную слабость, частично или полностью теряет чувствительность, возникают трудности с мимическими движениями. Часто у больных развивается заметная асимметрия лица и проблемы с органами зрения — косоглазие, патологическое слезотечение или сухость глаз.
Чаще всего неврит обусловлен переохлаждением, длительным нахождением на сквозняке, реже его вызывают инфекции и воспалительные процессы, сильные интоксикации, развитие доброкачественных и злокачественных опухолей. Без своевременного лечения паралич Белла чреват стойкой асимметрией лица и полным параличом мимических мышц. Чтобы предотвратить осложненное течение болезни, при первых симптомах запишитесь на прием к неврологу.

Причины паралича Белла
Чаще всего лицевой неврит носит механическое происхождения и развивается, если пациент перенес травму головы с повреждением нервного окончания, подвергся переохлаждению или находился на сквозняке. К другим причинам патологии относятся:
- инфекции, например, воспаление среднего уха, герпетическая инфекция, синдром Мелькерссона-Розенталя, эпидемический паротит и другие
- нарушения мозгового кровообращения, в том числе в острой форме при ишемической и геморрагическом инсульте
- инфекции головного мозга
- доброкачественные и злокачественные новообразования, которые могут прорастать из самого нерва или соседних тканей и сдавливать его
К предрасполагающим факторам риска относится врожденная особенность строения костного канала, по которому проходит лицевой нерв. Если канал слишком узкий, велика вероятность защемления нерва при воспалительных заболеваниях и проблемах с кровообращением.
Методы лечения паралича лицевого нерва
а) Консервативное лечение пареза лицевого нерва. Консервативное лечение паралича лицевого нерва зависит от его этиологии. Конкретные алгоритмы лечения приведены на схемах ниже. Всем пациентам с параличом лицевого нерва до разрешения лагофтальма требуется уход за глазом (естественная слеза, мази).
б) Хирургическое лечение пареза лицевого нерва. Существует большое число методов лечения паралича лицевого нерва и сопутствующих ему расстройств. Выбор конкретного метода зависит от этиологии заболевания у конкретного пациента, от его потребностей и желаний. Индивидуальный план лечения должен составляться совместно с пациентом. Очень часто для достижения оптимального косметического и функционального результата лечение проводится в несколько этапов.
При необходимости проводятся консультации офтальмолога, отиатра, физиотерапевта и других специалистов.
в) Лечение острого паралича лицевого нерва (0-21 дней). Если причина паралича лицевого нерва известна, сразу после установления требуется срочно начать соответствующую медикаментозную терапию. В редких случаях для устранения инфекции и/или отека вокруг лицевого нерва требуется хирургическое вмешательство.
При пересечении лицевого нерва в арсенале хирурга имеется несколько способов экстренного восстановления его целостности, которые минимизируют проявления паралича и способствуют ускорению восстановления функции нерва. Для успешного ушивания нерва его края должны быть сопоставлены без натяжения. После обнаружения обоих концов нерва их следует мобилизовать, отделив от окружающих мягких тканей на протяжении нескольких сантиметров.
При обширных повреждениях могут использоваться местные (большой ушной нерв) или отдаленные (латеральный кожный нерв предплечья или икроножный нерв) трансплантаты. Культи нерва ушиваются под микроскопом тонкими узловыми швами мононитью (например, 9-0 нейлон).
Дифференциальная диагностика и лечение при остром параличе лицевого нерва продолжительностью 0-21 дней (нарушена целостность нерва). Дифференциальная диагностика и лечение при остром параличе лицевого нерва продолжительностью 0-21 дней (лицевой нерв интактен).
Стандартный протокол ухода за глазом: естественная слеза 5 капель 3 раза в день и по требованию, глазные мази (утром и на ночь),
консультация офтальмолога при наличии признаков воспаления или раздражения (эритема, хемоз и т.п.).
Эти операции никак не влияют на восстановление лицевого нерва. На более поздних стадиях, в случаях, когда данные ЭМГ свидетельствуют в пользу неблагоприятного прогноза, предпочтение отдается методикам пересадки нервной ткани, которые позволяют восстановить передачу нервного импульса к мимическим мышцам. С это целью может использоваться трансплантат из соседнего (чаще всего подъязычного, XII пара) нерва. При помощи данного метода удается сохранить естественный тонус собственной мимической мускулатуры, однако, побочным эффектом данной методики являются синкинезии (непроизвольные одномоментные сокращения нескольких мимических мышц). В качестве альтернативы на этой стадии может применяться реконструкция васкуляризованной тонкой мышцей бедра.
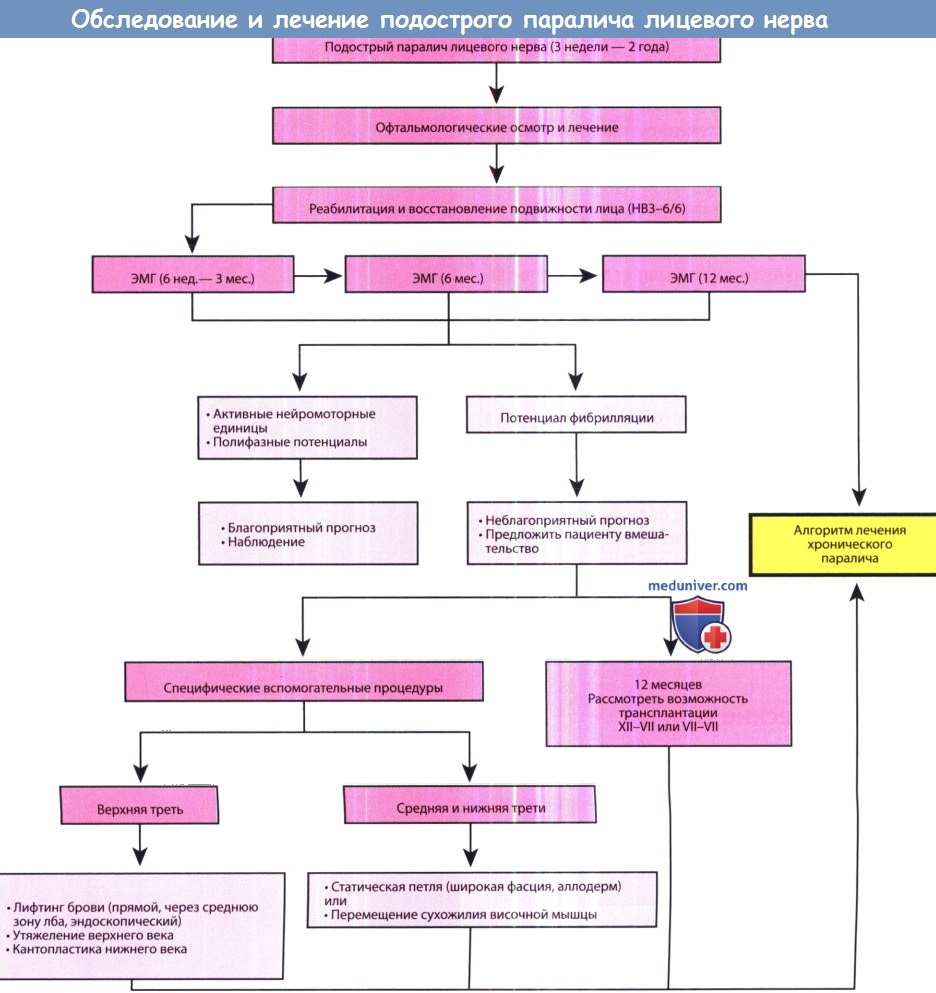
Алгоритм выбора метода лечения пациента с подострым параличом лицевого нерва (3 недели — 2 года).
ЭМГ—электромиография. 2 года — примерный промежуток времени, во время которого в нервно-мышечных соединениях происходят дегенеративные, рубцовые и фиброзные изменения.
д) Лечение хронического паралича лицевого нерва (более двух лет):
1. Паралич. Тактика лечения при хроническом параличе лицевого нерва зависит от множества факторов, в том числе от пожеланий и предпочтений пациента. В некоторых ситуациях определенные медицинские состояния могут ограничивать спектр возможных вариантов лечения. Например, пожилым и ослабленным лицам не рекомендуется проведение операций по пересадке мышц и нервов. Возможные методы реконструкции варьируют от статической поддержки до динамического восстановления при помощи пересадки мышечной ткани к парализованной области. Обе методики имеют свои преимущества, используемые в эстетической и функциональной реабилитации пациентов с параличом лицевого нерва.
Наиболее простым методом лечения с минимальным периодом восстановления является использование статических петель. С их помощью изменяется положение провисающих тканей лица, обеспечивается более плотное смыкание губ (с целью предотвращения выпадения пищи). С подобной целью можно использовать самые разные материалы: аутофасцию, инородные материалы (AlloDerm; Life Cell Corporation, Branch-burg, NJ), швы, различные искусственные материалы (гортекс; W. L. Gore&Associates, Newark, DE). Иногда со временем петли могут расслабляться и провисать, что потребует повторного натяжения.
При помощи трансплантации мышечной ткани можно добиться восстановления симметричности лица и вернуть подвижность парализованной стороне. По сравнению с наложением статических петель данный метод требует значительно больше времени, а восстановительный период после подобных операций дольше. Пациентам, которым было выполнено перемещение височной мышцы, для того, чтобы улыбнуться, необходимо сильно стиснуть зубы. Операцией выбора для восстановления произвольной улыбки является двухэтапная пересадка малой мышцы бедра. Во время первой операции на здоровой стороне лица выделяется ветвь лицевого нерва, отвечающая за улыбку. Затем с помощью трансплантата из икроножного нерва эта ветвь перекидывается на больную сторону.
Примерно через 6-9 месяцев, после регенерации аксонов и появления симптома Тинеля, проводится второй этап, во время которого сегмент мышцы бедра переносится на парализованную сторону лица и подшивается к нервному трансплантату. Примерно через шесть месяцев мышца начинает функционировать, обеспечивая движения парализованной половины лица. По сравнению с перемещением височной мышцы, использование трансплантата из мышцы бедра позволяет более точно восстановить способность улыбаться и обеспечивает более полную подвижность угла рта.

а - Забор икроножного нерва с левой голени. Обратите внимание на длину нерва и на то, что доступ к нему выполняется из нескольких небольших разрезов.
б - Выделена ветвь лицевого нерва, отвечающая за подъем угла рта. Ветвь пересекается и подшивается к трансплантату икроножного нерва.
в - Трансплантат икроножного нерва проходит в деснево-щечной борозде к парализованной стороне лица.
г - Трансплантат из тонкой мышцы бедра, забран и готов к установке. Обратите внимание на разрез для установки трансплантата (верхний левый угол).
2. Синкинезии. Синкинезии представляют собой нескоординированные, одновременные непроизвольные сокращения нескольких мимических мышц, которые возникают при попытке пациента подвигать мышцами лица. Например, при смыкании век происходит перемещение кверху и кончика рта, в результате чего на лице пациента появляется нежелательная для него улыбка. Такая нескоординированность сокращений является следствием хаотичного характера аксональной регенерации, происходящей во время восстановления функции лицевого нерва. Успешное лечение синкинезий заключается в избирательной хемоденервации при помощи парализующего агента (ботулотоксина А), сочетающейся с физиотерапией.
Поскольку эффект ботулотоксина постепенно снижается, инъекции нужно повторять каждые 3-4 месяца. Другие методы лечения, например, радиочастотная абляция, могут снизить частоту выполнения инъекций, но в настоящее время они является преимущественно экспериментальными.
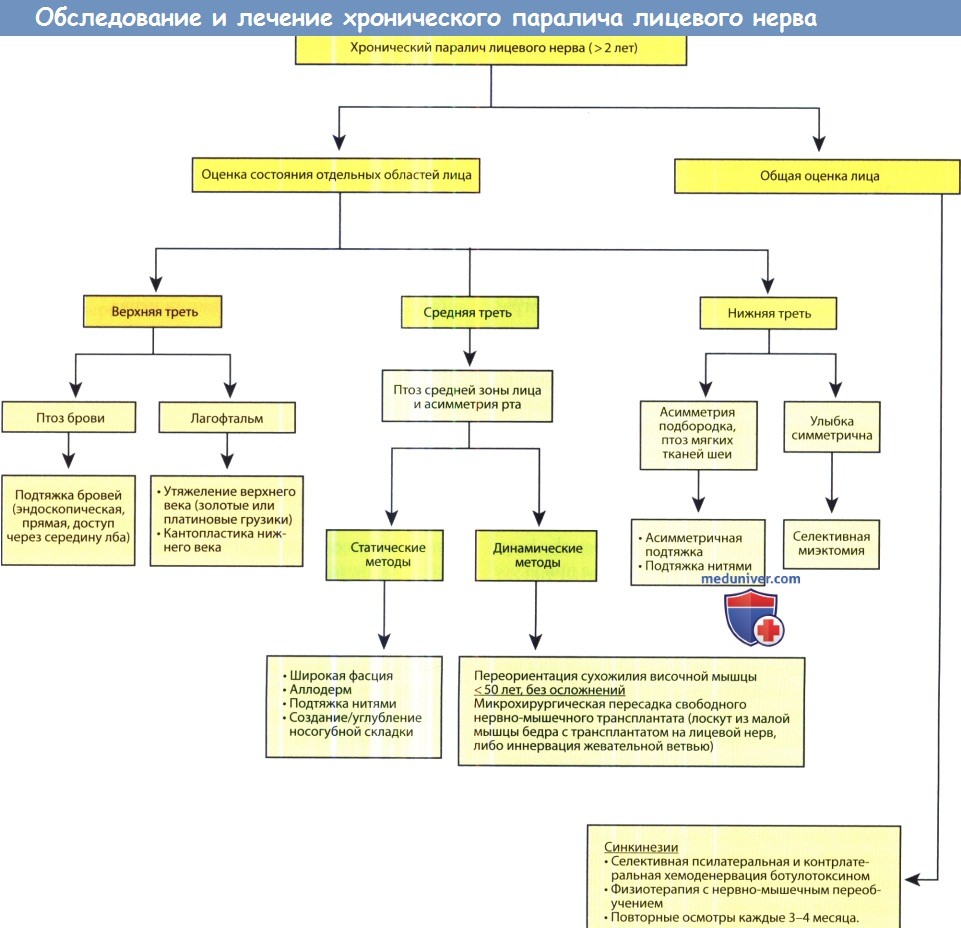
Алгоритм выбора метода лечения пациента с хроническим параличом лицевого нерва (более двух лет).
в) Прогноз лечения пареза лицевого нерва. Прогноз в отношении восстановления функции лицевого нерва зависит от этиологии паралича и от времени обращения пациента за помощью. При правильном консервативном лечении у многих пациентов с параличом инфекционной или системной этиологии отмечается полное восстановление. Предсказать исход хирургической реабилитации сложнее. На него влияет целый ряд факторов, относящихся и к пациенту, и к ходу проводимой операции.
г) Ключевые моменты:
• Для достижения оптимальных функциональных и эстетических результатов подход к каждому пациенту с параличом лицевого нерва должен быть индивидуальным.
• Восстановление функции лицевого нерва может привести к появлению синкинезий. Оптимальным методом их лечения является хемоденервация при помощи ботулотоксина А с последующей физиотерапией.
• Для четкой формулировки цели предстоящей операции необходима последовательная оценка всех зон лица пациента (лобная, окологлазничная, периоральная, шейная).
• При хроническом параличе лицевого нерва используют либо методики статической поддержки, либо динамической реиннервации. Выбор метода лечения зависит от желаний и целей пациента, а также от индивидуальной клинической картины.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Неврит или воспаление лицевого нерва – явление, встречающееся как у взрослых, так и у детей. Вызывают подобную патологию разнообразные причины, но главные симптомы одинаковые. Это – нарушения подвижности лица, утрата способности управлять отдельными группами мимических мышц.
Неврит лицевого нерва (nervus facialis)может появиться у ребенка 6 лет, новорожденного, подростка. Возникает в качестве первичного заболевания (собственно поражение нервных волокон, неврит), и как вторичное явление – симптом другой патологии, болезни.
Поэтому при выявлении первых симптомов воспаления, нужно обратиться к врачу и провести полную диагностику.
Причины
Невропатия из-за внутриутробной инфекции может появиться еще до рождения. В предродовом периоде или при прохождении родовых путей, лицо головка и личико плода подвергаются нагрузкам, деформации. В этом периоде может травмироваться лицевой нерв с последующим его воспалением, атрофией.
Заподозрить врожденную проблему можно по тому, что у новорожденного не работают мышцы на одной половине лица. Но в большинстве случаев, патология возникает позже.
Причины неврита лицевого нерва у детей и подростков:
- полиомиелит;
- новообразования любого типа;
- аденовирусная инфекция;
- сахарный диабет;
- герпес;
- сильный стресс: испуг или даже радость;

- пребывание на сквозняках и частые переохлаждения;
- стоматологические процедуры и манипуляции;
- отравление любыми токсичными веществами;
- травмы – случайный удар по лицу, не оставивший видимого следа способен привести к пережатию, а затем и воспалению нерва;
- из-за регулярного воздействия холода может развиться спазм мышц.
Опасны в этом плане отиты. Внутри барабанной полости среднего уха проходит участок лицевого нерва. Воспаление при среднем отите затрагивает его, приводя к невриту, нейропатии.
Так что видно: кроме перечисленных, распространенных и легко распознаваемых причин, проблемы с лицевым нервом возникают вследствие воспалительных процессов, заболеваний того или иного отдела головы.
Симптомы и формы
Наличие невропатии устанавливается с первых дней жизни младенца по специфическим признакам. Одна половина лица проявляет подходящую к ситуации мимику, другая же остается без малейшего движения. Выразительным это становится в моменты плача.
Страдает поисковый рефлекс: малыш никак не реагирует, если не касаться уголков рта.
Позднее появляются и другие симптомы:
- отставание одной половины лицевых мышц при мимических реакциях (улыбка, плач, речь);
- чрезмерное раздувание щеки во сне, происходит из-за аномального расслабления мышц;

- выраженная асимметрия лица;
- при произвольном закрытии глаз, веко опускается не полностью, оставляя открытой часть глазного яблока, что может привести к воспалению роговицы и появлению язвочек на ней;
- заметное ухудшение слуха;
- отсутствие слез с одной стороны, даже при попадании в этот глаз посторонних элементов;
- наоборот – непрестанное слезотечение;
- край нижнего века на пораженной стороне кажется немного вывернутым;
- изменение и исчезновение ощущения вкуса на задней части языка.
Лечение неврита лицевого нерва у детей зависит не только от симптомов, но и от формы патологии.
Выделяют следующие типы поражений, в зависимости от причины и остроты протекания патологического процесса:
- ишемический, связанный с нарушением нормального кровотока в области лицевых мышц;
- компрессионный, вследствие сдавления nervus facialis костями черепа на фоне доброкачественных, злокачественных опухолей;
- травматический, вызывается повреждением внутренних костей черепа по причине любого травмирующего воздействия.
- инфекционный, является последствием перенесенных вирусных и инфекционных заболеваний глаз, ЛОР-органов, сюда также относят случаи переохлаждения нервных волокон.

Для младенцев, родившихся с поврежденным nervus facialis, причиной часто становится травма в родах или перинатальная гипоксия, инфекция.
Лишь установив конкретный тип патологии, возможно организовать ее правильное лечение. И восстановить, по возможности, мышечную подвижность.
Диагностика
Диагностический осмотр и обследования с целью выявить неврит лицевого нерва у ребенка или подростка, проводится щепетильно. Так как предстоит определить, из-за чего произошло воспаление или сдавление.
Не устранив первопричину, не стоит рассчитывать избавиться от патологии.
Диагностические мероприятия включают в себя такие этапы:
- Предварительный опрос пациента, его родителей. Важно не только выявить главные жалобы. Но и установить, были ли у него недавно травмы головы, удары, вирусные инфекции, воспаления, отравления.
- Консультации у педиатра, нейрохирурга. В случае, когда пациент новорожденный – приглашается неонатолог.

-
, выявление дистрофии мимческих мышц. Проверка уровня реакций, степени слезотечения.
- Оценка уровня слуха и состояния околоушной слюнной железы.
- КТ или МРТ в сложных случаях позволяет выявить наличие новообразований, различных патологий. Покажет послойно пути прохождения нерва, участки и степень его зажатости.
Дополнительно могут проводиться исследования крови и мочи, чтобы определить возможность наличия инфекции.
Лечение
Комплексное лечение невропатии и ее осложнений лицевого нерва у детей включает в себя медикаментозные методы и физиотерапию. Хорошо зарекомендовала себя иглорефлексотерапия при нейропатиях лица и других отделов.
Важно сочетать разнородные методики, соблюдать указания врача, получая курс лечения от начала и до конца. Даже в периоде, когда симптомы устранены.
При лечении неврита лицевого нерва у подростков, детей, используют препараты:
- противоотечные лекарства;
- препараты от боли в случае необходимости;
- витамины групп B, C, A;
- лекарства, ускоряющие кровообращение, для улучшения снабжения кислородом пострадавших от гипоксии волокон;
- гормональные препараты;
- антибиотики в случае доказательства инфекционного процесса головы, ЛОР-органов.
Параллельно или после стихания острой фазы воспаления, назначают физиопроцедуры:
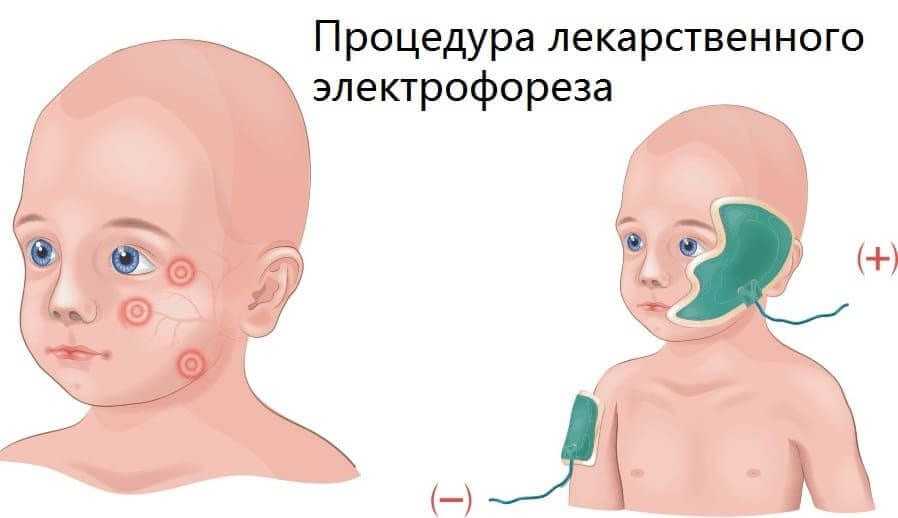
- массажи и самомассажи;
- лекарственный электрофорез;
- магнитотерапию;
- ультразвук с использованием гормональных препаратов.
Полностью устранить последствия заболевания, даже в случае избавления от воспаления нерва, получается, увы, не всегда.
Но при старании, выполнении специальной гимнастики при неврите лицевого нерва, вернуть контроль над мимикой – выполнимая задача. Правда, придется потрудиться.
Список использованной литературы
-
Yılmaz U et al. J Child Neurol. (2014). Munro APS, Dorey RB, Owens DR, Steed DJ, Petridou C, Herdman T, Jones CE, Patel SV, Pryde K, Faust SN. Int J Pediatr Otorhinolaryngol. 2020 Jan 25. Zhu YH et al. Zhonghua Er Bi Yan Hou Tou Jing Wai Ke Za Zhi. (2019).
- Походенько-Чудакова И.О. Сравнительная оценка отделённых результатов стандартного лечения и комплексных лечебно-реабилитационных мероприятий с использованием рефлексотерапии у пациентов с травматическим невритом лицевого нерва при ранних сроках обращения / И.О. Походенько-Чудакова // Мед. журн. – 2006. – Т. 16, № 2.
- «Острые нейроинфекции у детей». Руководство для врачей под редакцией профессора А. П. Зинченко. Ленинград «Медицина» 1986.
Была ли эта статья полезна?
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Если у вас остались вопросы, задайте их врачам на нашем форуме!
Клиника восстановительной неврологии проводит консультации, диагностику, комплексное лечение с индивидуальным подходом для активации и стимуляции мозга.

123182 г. Москва, ул. Маршала Василевского, д. 13, корп. 3, под. 2
357501 г. Пятигорск, ул. Козлова, д. 8 ОФИС 1

Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
18+ Информация, представленная на сайте, не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.

Воспаление лицевого нерва или фациальный неврит – серьезная патология с характерными симптомами. Первичным проявлением служит невралгия, боль в тех отделах лица, где проходят веточки нерва. Вторичный симптом – парез, паралич мимических мышц в той же области. Такое последствие негативно отражается на внешности пациентов, лишает их способности выражать эмоции.
При своевременном обращении к врачу, заболевание излечимо и явления в виде частичного паралича остаются редко. Для восстановления мимики требуется комплексная терапия, включающая в себя медикаментозное лечение и физиотерапевтические процедуры.
Одним из действенных способов вернуть подвижность мышцам при неврите (воспалении) лицевого нерва, является массаж, как и сколько его делать в домашних условиях, расскажет врач, покажет основные техники на видео. Однако отдельные техники стоит доверять специалистам.
Эффективность
Лечение нужно начинать при первых симптомах, так как запущенный процесс приводит к устойчивым негативным последствиям. Непрерывные и регулярные приступы боли ухудшают аппетит, способствуют развитию депрессивного состояния. Может повышаться артериальное давление.
В результате длительного воспаления, нервные волокна погибают и паралич мимики может стать необратимым. Поэтому при первых негативных явлениях, нужно сразу обращаться к врачу.
Доктор, после соответствующего обследования, назначит подходящие препараты, среди которых будет обезболивающие и противовоспалительные лекарства. Также расскажет, когда и как делать массаж при невралгии (поражении) лицевого нерва

Сеансы массажа позволяют человеку расслабиться, снять физическое и психологическое напряжение. Помогают восстановить работу мышц, вернуть своему лицу полноценную мимику.
Массаж лица при невропатии (защемлении) лицевого нерва расслабляет мышцы, улучшает кровообращение в воспаленной части нерва, восстанавливает ток лимфы.
Врач обучает движениям, которые нужно будет провести не менее 25 раз за курс лечения, что позволит:
- повысить ослабший мышечный тонус;
- значительно улучшить состояние кожи за счет сохранения трофики, питания клеток;
- восстановить нормальный ток биологических жидкостей в пораженных тканях.
При правильном выполнении движений в течение нужного времени, результаты будут заметны уже спустя 2-3 часа после сеанса. Но чтоб добиться стойких, долговременных изменений к лучшему, потребуется не один сеанс и не один день.
Показания
Показания для массажа при парезе (параличе) лицевого нерва после установления диагноза – симптоматика невропатии. Типичные поводы провести курс сеансов:
- нарушение мимики, утрата способности владеть мышцами одной стороны лица;
- воспалительные или инфекционные процессы, затрагивающие нервную ткань;
- механические повреждения нерва вследствие травм или ударов.
Процедуру нельзя проводить в острой фазе воспаления, сначала нужно успокоить нерв. Иначе усилится боль, вырастет риск необратимого повреждения двигательных веточек.
Первый сеанс проводят через 7-12 дней после начала воспалительного процесса, как только появятся признаки стихания процесса, а прием медикаментов возымеет свой эффект.
Техники домашнего самомассажа лица при неврите лицевого нерва применяют после курса терапии, для устранения остаточных явлений и укрепления мышечной ткани.
Противопоказания
Существуют определенные случаи, когда подобные методы лечения не назначаются, так как могут привести к серьезным осложнениям:
- Есть сопутствующие инфекционные заболевания органов дыхания. В таком случае механическое воздействие и стимулирование кровообращения способствует распространению инфекции в тканях.
- Острые гнойные процессы в области среднего уха.
- Невралгия, вызванная наличием и увеличением новообразования. При этом доброкачественная или злокачественная опухоль – не важно.
В большинстве же случаев, при ущемлении отеком и зажатии лицевого нерва, врачи подскажут, как лечить процесс массажем, чтобы ускорить выздоровление и избавиться от последствий.
Варианты техник
Изучено несколько специальных техник непосредственно массирующих действий и комплекс гимнастических упражнений.
Обучиться правильному массажу при неврите лицевого нерва несложно: достаточно посмотреть видео о пальцевой стимуляции мышц лица и изучить процедуру. Большинство манипуляций реально проводить самостоятельно, хотя некоторые техники должны выполнять только профессионалы.
Лучший результат показывает сегментарная техника, когда последовательно массируются зоны (сегменты) лица, пострадавшие от неврита.
Основной задачей является не только возвращение подвижности мышцам, но и улучшение состояния нерва, снятие отечности, застойных явлений по ходу нерва, улучшение проводимости волокон.
Читайте также:

