Как вылечить микоз кишечника
Обновлено: 24.04.2024
При первых признаках кишечных расстройств обращайтесь в клинику МЕДИКОМ. Наши специалисты точно знают, как диагностировать и как лечить кандидоз кишечника, поэтому вы сможете получить эффективную квалифицированную помощь. Чтобы определить причину, вызвавшую кандидоз кишечника, и максимально быстро устранить ее, наши врачи используют новейшие технологии, большой опыт и все возможности медцентра: современное оснащение и лабораторную диагностику.
Кандидоз кишечника — это инфекционное заболевание, возникающее при ослабленном иммунитете. Кишечный кандидоз или молочница кишечника вызывается дрожжеподобными грибками рода кандида (Candida spp.) Как правило, это микроорганизмы из собственной флоры больного. Такое заболевание слизистой может проявиться в любом возрасте и причинить немало дискомфорта.
Виды и формы кандидоза кишечника
Кишечный кандидоз различают по причине возникновения:
- неинвазивный кандидоз кишечника;
- инвазивный (диффузный или фокальный).
Чаще всего диагностируется первый вид. Болезнь возникает при угнетенном иммунитете и нарушении микрофлоры. Тогда кишечная кандида распространяется в кишечном просвете, не прорастая вглубь. Спровоцировать диффузный кандидоз может онкология или иммунодефицитные состояния. Развивается этот вид заболевания с трансформацией возбудителя в нитчатую форму. Попадая в кровоток, грибок разносится по всему организму.
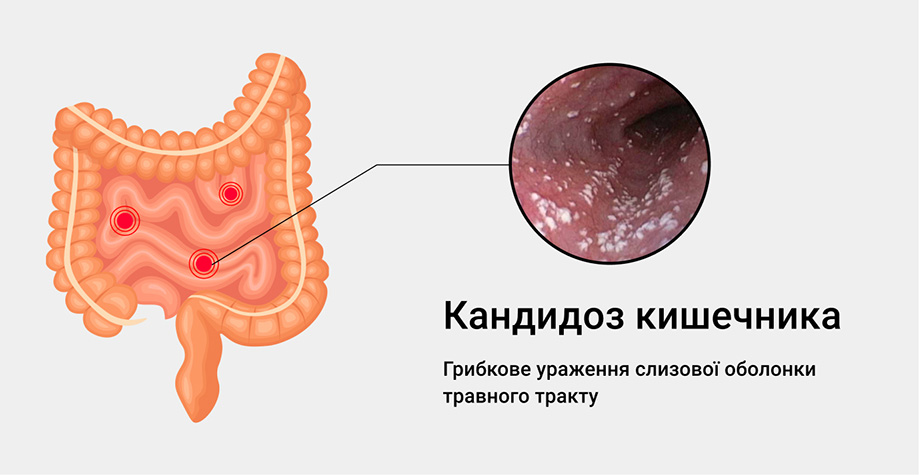
Кандидоз кишечника имеет три формы течения:
- острый — с ярко выраженной симптоматикой;
- хронический — с рецидивами и ремиссиями;
- носительство — бессимптомная форма, не требующая лечения.
При инвазивном кишечном кандидозе могут поражаться печень и поджелудочная железа. Патология переходит в висцеральную форму.
Причины кандидоза кишечника
Когда иммунная система работает эффективно, то дрожжевой грибок в кишечнике не опасен для человека. Но если иммунитет ослаблен, условно патогенная микрофлора активизируется и начинает бурно размножаться, подавляя полезные микроорганизмы. Причинами кандидоза кишечника могут быть состояния, при которых происходит угнетение иммунитета. Чаще всего это:
- нарушение процесса переваривания пищи, ферментативная недостаточность;
- эндокринные нарушения, инсулинозависимый сахарный диабет;
- иммунодефицитные состояния, обусловленные физиологией;
- поддерживающая терапия при пересадке органов;
- лечение онкологических заболеваний;
- длительная терапия антибиотиками;
- хронические болезни ЖКТ;
- аутоиммунные патологии, аллергии;
- гельминтозы;
- СПИД;
- стрессы.
Очень часто заболевание вызывается сочетанием нескольких условий. Носителями грибов кандида в кишечнике являются более 80 % людей. У людей с хорошо работающей иммунной системой инвазивный кандидоз кишечника не встречается.
Пути заражения кандидозом кишечника
Грибковые микроорганизмы в норме присутствуют в организме человека. Патогенной грибковая флора становится при увеличении ее количества. Заболевание возникает при дисбактериозе или кишечной инфекции: в процессе жизнедеятельности производятся определенные вещества, которые вместе с ферментами образовывают токсичные соединения, раздражающие внутреннюю оболочку кишечника.
В случае инвазии возбудитель кандидоза кишечника попадает в организм через пищеварительный тракт.
Симптомы и признаки кандидоза кишечника
Симптомы кандидоза кишечника неинвазивного и инвазивного вида существенно различаются. Диффузный кандидоз характеризуется яркими проявлениями интоксикации, лихорадкой, абдоминальными болями, жидким стулом с кровью.
Фокальный инвазивный кандидоз в кишечнике развивается, как правило, в результате осложнения неспецифического язвенного колита или язвы двенадцатиперстной кишки. В таком случае симптомы кандидоза кишечника совпадают с признаками основного заболевания.
Преимущественно диагностируется неинвазивная молочница в кишечнике. Самочувствие больного при этом удовлетворительное:
- неприятные ощущения, вздутие живота;
- расстройства стула;
- слабые проявления интоксикации;
- метеоризм.
Попутно могут обостриться аллергические болезни. Признаками кандидоза в ЖКТ могут служить вялость, потеря аппетита. Кал при кандидозе кишечника может содержать слизь и беловатые хлопья, но это встречается редко.
Особенности кандидоза кишечника при беременности
Кишечный кандидоз у беременных встречается в 2–3 раза чаще, чем у небеременных. Это связано с гормональной перестройкой и снижением иммунитета под воздействием прогестерона. Молочница может протекать бессимптомно. Но грибковые поражения кишечника и влагалища взаимосвязаны. Поэтому проблема дисбактериоза кишечника в период вынашивания приобретает важное значение. Своевременное лечение кандидоза кишечника и дисбиотических состояний при беременности снижает риск осложнений в период гестации, во время и после родов.
Особенности кандидоза кишечника у детей
Присутствие Candida в кишечнике у ослабленных и недоношенных детей — явление распространенное. Поражение ЖКТ грибком у ребенка вызывает колики, запоры, боль и дискомфорт в животе. Пища плохо усваивается. Заражается новорожденный, проходя по родовым путям, пораженным молочницей. Факторами, вызывающими появление кандидоза кишечника у ребенка, могут стать недоношенность, недостаточная гигиена, время прорезывания зубов.
Осложнения кандидоза кишечника
При отсутствии лечения возникают такие последствия кандидоза кишечника, как:
- поражение грибком других органов;
- кишечные кровотечения;
- перерастание в хронический тип;
- образование язв.
Кроме того, запущенная патология становится источником инфекции для окружающих. И прежде всего — родных и близких.
Диагностика кандидоза кишечника
Инфицирование кишечника грибком довольно сложно дифференцируется с другими заболеваниями, так как специфической симптоматики у молочницы нет. Поэтому диагностика кандидоза кишечника невозможна без лабораторных анализов и методов инструментального исследования. Для определения болезни врач назначает:
- анализ кала на дисбиоз и копрограмму;
- ИФА (ферментный иммуносорбентный анализ).
Культуральное исследование позволяет выявить возбудителя и определить его чувствительность к антибиотикам.

Как лечить кандидоз кишечника
Анализы на кандидоз кишечника и грамотная оценка симптомов позволяют врачу назначить эффективное лечение заболевания. Основным принципом терапии есть нормализация микрофлоры ЖКТ. Для этого протокол лечения кандидоза кишечника предусматривает:
- прием антимикотических препаратов от кандидоза кишечника;
- диетотерапию;
- устранение причины молочницы.
Диета при кандидозе кишечника исключает сладкое, жирное, жареное, сдобу. Народные средства (отвары, настои) применяют только с разрешения врача. Также показаны пребиотики и пробиотики для устранения нарушения микрофлоры кишечника.
Профилактика кандидоза кишечника
Профилактические меры предусматривают устранение вызывающих патологический процесс факторов. Этому способствует:
- употребление продуктов, содержащих молочнокислые культуры;
- лечение болезней, сопровождающихся дисбиозом;
- работа над стрессоустойчивостью;
- рациональное питание;
- соблюдение гигиены.
Нельзя заниматься самоназначением антибиотиков. Люди, находящиеся в группе риска, должны регулярно обследоваться.
Кандидоз кишечника – инфекционное поражение пищеварительного тракта, вызванное собственной грибковой флорой пациента (Candida spp.) на фоне значительного ослабления иммунитета. Клинические проявления кандидоза кишечника варьируют в зависимости от формы заболевания: разжижение стула, повышенный метеоризм, неопределенные боли в животе, язвенный колит и грибковый сепсис. Диагноз ставится на основании эндоскопического исследования, гистологического и культурального анализа биоптатов, кала. Лечение включает три основных направления: назначение антимикотиков, нормализацию микрофлоры кишечника и коррекцию иммунного статуса пациента.

Общие сведения
Кандидоз кишечника – грибковое поражение слизистой оболочки пищеварительного тракта. Является актуальной проблемой современности, так как диагностика и определение критериев данного заболевания представляют сложность для многих клиницистов. Связано это с повсеместной распространенностью грибов рода Candida, в том числе и в организме здоровых людей (носительство грибов рода Candida в кишечнике присуще 80% населения). Инвазивный кандидоз кишечника практически никогда не встречается у людей с нормально функционирующим иммунитетом, почти всегда это оппортунистическая инфекция, связанная с иммунным дисбалансом организма.
Кроме того, для многих специалистов бывает достаточно сложно дифференцировать транзиторное кандидоносительство и неинвазивный кандидоз кишечника (именно он составляет подавляющее большинство всех клинических случаев кандидоза пищеварительной системы). Разграничить два этих состояния возможно только при наличии современного диагностического оборудования. Для установления правильного диагноза необходимо наличие трех диагностических критериев: выявление одного или нескольких факторов риска, эндоскопические признаки кандидоза кишечника, положительный результат культурального исследования. Таким образом, тактика назначения антимикотиков при первом обнаружении в посевах грибов рода Candida, без дальнейшего обследования, является ошибочной.

Причины кандидоза кишечника
Специалисты в области гастроэнтерологии выделяют две патогенетические формы кандидоза кишечника – инвазивную и неинвазивную. В клинической практике чаще встречается неинвазивный кандидоз кишечника на фоне дисбактериоза и смешанной кишечной инфекции (грибково-бактериальной, грибково-протозойной и др.). Висцеральная форма развивается на фоне выраженной нейтропении (практически полное отсутствие нейтрофильных лейкоцитов) и поздних стадий СПИДа.
Факторы риска
Для формирования кандидоза кишечника необходимо наличие хотя бы одного из предрасполагающих факторов:
- физиологического снижения иммунитета (период новорожденности или пожилой возраст, сильный стресс, беременность);
- врожденного иммунодефицита (синдром Di George, Nezelof и др.);
- онкопатологии, особенно в период полихимиотерапии;
- аутоиммунных и аллергических заболеваний (усугубляет угнетение иммунитета лечение кортикостероидными гормонами);
- приема иммунодепрессантов после трансплантации органов;
- тяжелых эндокринных заболеваний, соматической патологии, требующей интенсивной терапии;
- длительного лечения антибактериальными препаратами резервного ряда;
- синдрома первичного иммунодефицита;
- выраженного дисбаланса питательных веществ в рационе (особенно недостатка белка и витаминов).
В клинической практике чаще встречается кандидоз кишечника, обусловленный сочетанием нескольких из перечисленных факторов.
Патогенез
При неинвазивной форме грибы рода Candida начинают неконтролируемо размножаться в просвете кишки, не проникая в толщу ее слизистой. При этом выделяются специфические грибковые токсины, образуются ядовитые продукты ферментации, оказывающие раздражающее действие на слизистую оболочку кишечника. Перечисленные токсические агенты провоцируют дальнейшее усугубление дисбиоза, формирование микотической аллергии, вторичного иммунодефицита.
Патогенез инвазивного кандидоза кишечника иной. При условии ослабления местного и общего иммунитета грибы рода Candida интимно прикрепляются к эпителию кишечника (они имеют тропность к плоскому многослойному эпителию), затем внедряются в его толщу, трансформируясь в нитчатую форму. При наличии выраженной супрессии клеточного иммунитета Candida проникают в кровоток и распространяются по организму, вызывая висцеральный кандидоз (поражение печени, поджелудочной железы).
Симптомы кандидоза кишечника
Кандидоз кишечника встречается в трех основных клинических формах: инвазивный диффузный, инвазивный фокальный и неинвазивный. Критериями диагностики инвазивного диффузного кандидоза кишечника являются тяжелое состояние пациента на фоне выраженной интоксикации, повышение температуры тела, сильная боль в животе, диарея, примесь крови в стуле, системные проявления микоза (поражение печени, поджелудочной железы, селезенки, желчного пузыря и др.). Если эта форма кандидоза кишечника является случайной находкой во время обследования по поводу других заболеваний, в первую очередь следует думать о дебюте СПИДа или сахарного диабета. Инвазивный диффузный кандидоз кишечника не характерен для людей с нормально функционирующей системой иммунитета.
Инвазивный фокальный кандидоз кишечника может осложнять течение язвенной болезни двенадцатиперстной кишки, неспецифического язвенного колита. Заподозрить данную форму кандидоза можно у пациентов с упорным и затяжным течением фонового заболевания, не поддающегося стандартной терапии. Для этого варианта микоза характерна локальная инвазия нитчатой формы Candida в местах нарушенной эпителизации (на дне язв кишечника). При этом в окружающих тканях, других отделах кишки друзы грибов не выявляются. Клиническая картина соответствует основному заболеванию, а псевдомицелий обнаруживается случайно при гистологическом исследовании биоптатов.
Неинвазивный кандидоз кишечника является наиболее распространенной формой данного заболевания. Эта патология не ассоциируется с проникновением грибов в толщу кишечной стенки, а связана с массивным размножением Candida в просвете кишки. При этом выделяется огромное количество токсичных метаболитов, которые оказывают как местное, так и общее резорбтивное действие. Сегодня установлено, что неинвазивный кандидоз составляет примерно треть всех случаев дисбиоза кишечника. Клинически неинвазивный кандидоз кишечника протекает на фоне удовлетворительного состояния пациента, сопровождается умеренными явлениями интоксикации, дискомфортом в животе, метеоризмом, неустойчивым стулом. Часто у таких больных обостряются различные аллергические заболевания. Эту форму кандидоза зачастую путают с синдромом раздраженного кишечника.
Диагностика
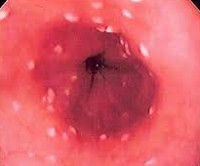
Диагностика кандидоза кишечника затрудняется отсутствием типичных клинических признаков, а также достаточно специфичных и чувствительных методов выявления грибов рода Candida в образцах тканей и кале. В общем анализе крови при тяжелых формах заболевания определяется уменьшение количества лейкоцитов, лимфоцитов, эритроцитов. Обязательна консультация врача-эндоскописта для выбора оптимального метода исследования кишечника. Во время эндоскопии обычно обнаруживают неспецифические признаки поражения слизистой, поэтому решающее значение в постановке диагноза имеет эндоскопическая биопсия и морфологическое исследование биоптатов.
Трудности диагностики заключаются в том, что псевдомицелий грибов можно выявить не во всех пробах материала, поэтому достаточно часто встречаются ложноотрицательные результаты. Визуально при диффузном инвазивном кандидозе кишечника определяются признаки язвенно-некротического поражения слизистой, а при неинвазивном – катаральное воспаление. Диагностическим критерием инвазивного кандидоза кишечника служит наличие кандидозного псевдомицелия в биоптатах и отпечатках слизистой оболочки кишки.
Всем пациентам с грибковым поражением кишечника обязательно проводится анализ кала на дисбактериоз, бактериологическое исследование кала. Чаще всего эти анализы выявляют смешанную флору: не только грибы рода Candida, но и кишечную палочку, клебсиеллы, стафилококки и др. Выявление более 1000 колониеобразующих единиц на грамм патологического материала свидетельствует в пользу кандидоза кишечника и исключает носительство грибковой флоры. Основной задачей культурального исследования является установление вида возбудителя, определение чувствительности выделенной микрофлоры к антимикотикам.
Лечение кандидоза кишечника
Консультация гастроэнтеролога при кандидозе кишечника позволяет выявить факторы риска данного заболевания, определить объем необходимых исследований. Так как кандидоз кишечника не имеет специфических клинических признаков, заподозрить эту патологию бывает достаточно сложно. При наличии лабораторных свидетельств кандидоза кишечника выбор тактики лечения зависит от клинического варианта, наличия сопутствующей патологии, переносимости антимикотических препаратов. Обязательными звеньями лечебного процесса при кандидозе кишечника являются: коррекция фонового заболевания, приведшего к снижению иммунитета и активации грибковой флоры; назначение целевого противогрибкового средства; модуляция иммунитета.
Пациенты с диффузной инвазивной формой кандидоза кишечника госпитализируются в стационар. Препаратами выбора для инвазивных микозов являются азольные антимикотики (кетоконазол, флуконазол, итраконазол и пр.), которые активно всасываются из кишечника и оказывают системное действие. Начинают лечение обычно с введения амфотерицина В, затем переходят на терапию флуконазолом.
Для эрадикации грибковой флоры при неинвазивных формах кандидоза кишечника используют противогрибковые препараты нерезорбтивного действия – они плохо всасываются слизистой оболочкой кишки и оказывают сильное местное действие. Нерезорбтивные полиеновые антимикотики имеют ряд преимуществ – у них практически нет побочных действий, они не угнетают нормальную микрофлору кишечника, не вызывают привыкания. К полиеновым препаратам относят натамицин, нистатин. Так как в патогенезе неинвазивного кандидоза имеют значение состояние дисбиоза и смешанная флора, обязательно назначают противомикробные препараты, эубиотики. В качестве симптоматического лечения применяют пищеварительные ферменты, сорбенты, спазмолитики и анальгетики.
Прогноз и профилактика
При диффузной инвазивной форме кандидоза кишечника прогноз серьезный, так как она может приводить к генерализации процесса. Прогноз при инвазивном кандидозе кишечника значительно отягощается наличием тяжелых фоновых заболеваний. При остальных вариантах заболевания прогноз благоприятный при своевременном начале лечения.
Профилактика кандидоза кишечника заключается в устранении предрасполагающих к этой патологии факторов; лечении заболеваний пищеварительного тракта, приводящих к дисбиозу. Для поддержания нормальной микрофлоры кишечника следует разнообразно питаться, ограничивая содержание простых углеводов, употреблять достаточное количество клетчатки. Пациенты, входящие в группу риска по развитию кандидоза органов ЖКТ (ВИЧ, тяжелая эндокринная патология, полихимиотерапия, лечение кортикостероидными гормонами и пр.), требуют пристального внимания и регулярного обследования.
Микозы желудочно-кишечного тракта — патологические состояния, развившиеся вследствие поражения пищеварительных органов дрожжеподобными, плесневыми, диморфными грибами. Проявляются изменением вкуса, появлением налетов на видимых слизистых, диспепсией, жидким стулом, болевыми ощущениями разной локализации. Диагностируются с помощью эзофагогастродуоденоскопии, колоноскопии, электрогастрографии, микробиологического исследования биоптата, ИФА, РИФ, ПЦР. Для лечения используют антимикотики, пробиотики, иммуномодуляторы в сочетании с комплексной терапией основного заболевания, осложнившегося грибковой инфекций.
МКБ-10
Общие сведения

Причины микозов желудочно-кишечного тракта
Возбудителями микотической инфекции органов ЖКТ становятся плесневые, дрожжеподобные, диморфные грибы, в большинстве случаев являющиеся естественными комменсалами человеческого организма. 9 из 10 микозов пищеварительного тракта провоцируется Candida albicans — условно-патогенным микроорганизмом, который высеивается у 65-70% населения. Микотический процесс также может развиться в результате размножения так называемых кандид non-albicans (С. guilliermondii, С. kefyr, С. krusei, С. tropicalis и др.). Некандидозные формы микотических желудочно-кишечных болезней, вызванные возбудителями бластомикоза, гистоплазмоза, кокцидиомикоза, криптококкоза, паракокцидиомикоза, споротрихоза, возникают при диссеминации грибов из очагов на коже, в респираторном тракте, других органах. Аспергиллез пищеварительных органов, интестинальный зигомикоз диагностируются редко, обычно – при наличии тяжелой сопутствующей патологии.
Манифестации микозов часто предшествуют другие патологические состояния, способствующие патологической активации условно-патогенной флоры за счет снижения местной защитной реакции слизистой ЖКТ, угнетения иммунных сил организма. Специалисты в сфере гастроэнтерологии и микологии выделяют следующие предпосылки к развитию желудочно-кишечного микотического заболевания:
- Физиологическая иммунная недостаточность. Естественное снижение иммунитета наблюдается у беременных, связано с необходимостью поддержания гестации. Незрелость иммунной системы характерна для новорожденных, риск инфицирования возрастает при недоношенности и наличии генитального кандидоза у матери. В пожилом возрасте отмечается инволютивное угасание защитных сил.
- Патологический иммунодефицит. Несостоятельность иммунной системы лежит в основе ВИЧ-инфекции и ее клинически выраженной формы — СПИД. Нарушения иммунитета отмечаются при дисплазии тимуса, других первичных иммунодефицитах, онкогематологических и лимфопролиферативных болезнях (лейкозах, лимфогранулематозе, неходжкинских лимфомах), сахарном диабете, голодании.
- Ятрогенные факторы. Иммунная функция угнетается при использовании кортикостероидов, цитостатиков, других химиопрепаратов у пациентов, перенесших трансплантацию органа, принимающих лечение по поводу онкопатологии, ревматоидного артрита, СКВ, гломерулонефрита, других системных болезней. Развитию микозов способствует антибактериальная терапия.
- Повреждения слизистой оболочки ЖКТ. Инвазии грибов более подвержены больные, страдающие атрофическим гастритом, ахалазией кардии, бульбитом, гастроэзофагеальной рефлюксной болезнью, дисбиозом, болезнью Крона, другой желудочно-кишечной патологией. Инфицирование облегчается при ожогах, травматизации эпителия зубными протезами, твердой пищей, интубационной трубкой.
Патогенез
Механизм развития микозов желудочно-кишечного тракта основан на нарушении баланса между реактивностью организма и факторами патогенности грибов — протеолитическими ферментами инвазии (коагулазой, каталазой, козеиназой, фосфолипазой), фибриллярными белковыми комплексами, эндотоксинами. При иммунодефиците уменьшается активность интраэпителиальных лимфоцитов, В-клеток кишечника, снижается цитотоксичность Т-клеточных элементов, нарушается секреция интерферона, фагоцитоз. В результате возбудители микозов быстро обсеменяют эпителий, легко проникают через собственную пластинку слизистой, агрегируются в пейеровых бляшках.
При травмах, химических ожогах, заболеваниях пищеварительных органов, изменениях кислотности и ферментативного состава желудочного, кишечного соков ситуация усугубляется наличием участков пораженной слизистой, замедленной регенерацией эпителиальных клеток, нарушением защитной функции естественных секретов. У пациентов, принимающих антибиотики, дополнительным патогенетическим фактором становится гибель облигатных микроорганизмов (кишечной палочки, аэробных лактобацилл, анаэробных бифидобактерий), которые являются естественными антагонистами грибов и сдерживают их неконтролируемое размножение.
Классификация
При систематизации форм микотической инфекции ЖКТ учитывают вид возбудителя, локализацию и распространенность патологического процесса. С учетом этиологии различают кандидоз, являющийся самым частым видом микозов, и редкие формы грибкового поражения (аспергиллез, криптококкоз, зигомицетоз и др.). При поражении одного отдела пищеварительного тракта говорят о фокальном микозе, при массивном распространении инфекции — об инвазивном диффузном, при отсутствии признаков инвазии — о микотическом дисбиозе. Наиболее часто используют классификацию микозов по локализации поражения, в соответствии с которой выделяют:
- Орофарингеальные поражения. В структуре микотических инфекций ЖКТ занимают первое место. Обычно встречаются у новорожденных и пациентов с иммунодефицитными состояниями (СПИД, гемобластозы).
- Микотический эзофагит. Диагностируется у 1-7% больных. Чаще развивается при сниженном иммунитете. Может протекать как в поверхностной, так и в эрозивной форме с повышенной кровоточивостью.
- Микотические поражения желудка. Составляют до 5,2% микозов ЖКТ. Выявляются при гастродуоденальных язвах, хронических гастритах. В ряде случаев определяются ассоциации грибов и хеликобактера.
- Микозы кишечника. Обычно возникают на фоне микотического поражения верхних отделов пищеварительного тракта. Как правило, диагностируются у больных, получающих массивную антибиотикотерапию.
- Микотическая инфекция гепатобилиарной системы. Осложняет дискинезию желчных путей, холестаз, холецистолитиаз, лямблиоз. Диагностируется редко, в том числе из-за низкой настороженности.
Симптомы микозов ЖКТ
Клиническая картина заболевания различна в зависимости от распространенности поражения. При орофарингеальной локализации микоза у пациента возникают боли во время приема пищи, неприятный привкус во рту, на слизистой оболочке щек и языка появляются белые налеты. Поражение пищевода и желудка характеризуется болью при глотании, дисфагией, изжогой, отрыжкой, тошнотой и рвотой, дискомфортом в эпигастральной области, снижением аппетита. При прогрессировании заболевания в процесс вовлекаются нижележащие отделы желудочно-кишечного тракта, что клинически проявляется диареей с примесями слизи и крови, болезненностью в левой подвздошной области. Возможны нарушения общего состояния: субфебрильная температура тела, слабость, снижение трудоспособности, резкое уменьшение веса.
Осложнения
Вследствие проникновения микроорганизмов из пищеварительного тракта в забрюшинную клетчатку могут возникать гнойно-воспалительные процессы — парапроктит, паранефрит, межкишечные или поддиафрагмальные абсцессы. У пациентов со сниженной реактивностью организма имеется склонность к генерализации микозов с развитием септицемии, приводящей к распространению грибков на другие органы. Наиболее опасно микотическое поражение гепатобилиарной системы, которое может вызывать желтуху и печеночную недостаточность. При тяжелом течении заболевания формируются некрозы стенки кишечника, иногда – с перфорацией. Возможны профузные желудочно-кишечные кровотечения, пенетрация язв в соседние органы.
Диагностика
Постановка диагноза микозов желудочно-кишечного тракта затруднена из-за полиморфности и неспецифичности клинической картины заболевания, которая сходна с проявлениями других патологий пищеварительной системы. Для диагностики грибкового поражения требуется комплексное обследование пациента. Наиболее информативными являются следующие методы:
В клиническом анализе крови наблюдаются неспецифические признаки воспалительного процесса: повышение СОЭ, незначительный лейкоцитоз, может выявляться снижение уровня эритроцитов и гемоглобина, что обусловлено кровотечениями. Для исследования структуры всех слоев стенки пищеварительного тракта выполняется эндоскопическая ультрасонография. Дифференциальная диагностика осуществляется с воспалительными заболеваниями кишечника (терминальным илеитом, неспецифическим язвенным колитом), злокачественными новообразованиями, псевдомембранозным энтероколитом, желудочно-кишечным туберкулезом. Помимо осмотра гастроэнтеролога пациенту могут потребоваться консультации инфекциониста, онколога, фтизиатра.
Лечение микозов ЖКТ
Основными задачами являются терапия расстройства, вызвавшего активацию микотической флоры, и этиопатогенетическое воздействие на возбудителя грибковой инфекции. Лечение болезней пищеварительного тракта, иммунодефицитных и других патологических состояний проводят по протоколам соответствующих заболеваний. Для подавления грибкового процесса используют:
- Антимикотики. По результатам наблюдений, наиболее эффективной является терапия триазолами. Средства этой группы угнетают систему цитохрома P-450 и синтез эргостерола клеточных мембран, нарушая рост и репликацию кандид и криптококков. В качестве альтернативы с учетом особенностей возбудителя могут применяться полиены, аллиламины, эхинокандины.
- Пробиотики. Препараты, в которых содержатся непатогенные и нетоксигенные микроорганизмы, позволяют восполнить естественную микрофлору кишечника, нормализовать ее состав после проведенной антибактериальной терапии. Апатогенные бактерии стимулируют кишечный иммунитет, оказывают антагонистический эффект по отношению к грибам, нарушают их адгезию к слизистым.
При отсутствии противопоказаний проводится неспецифическая иммунотерапия стимуляторами естественного иммунитета (высокополимерные полисахаридные комплексы, регенеранты, производные пиримидина), Т- и В-лимфоцитов (полипептидные экстракты вилочковой железы, культур клеток костного мозга, селезенки). Возможно дополнительное использование растительных иммуномодуляторов, витаминно-минеральных комплексов.
Прогноз и профилактика
Исход болезни зависит от степени повреждения пищеварительных органов, состояния иммунной системы пациента, своевременности диагностики и терапии. Прогноз сомнительный при генерализации процесса и наличии тяжелых сопутствующих заболеваний. Для предупреждения развития микозов необходимо не допускать неоправданного применения антибактериальных средств, назначать профилактические курсы противогрибковых препаратов при длительном лечении цитостатиками, кортикостероидами, другими медикаментами с иммунодепрессорным эффектом, осуществлять диспансерное наблюдение за пациентами с иммунодефицитом.
1. Современные представления о грибковой патологии пищеварительного тракта/ Бурова С.А.// Медицинский научно-практический портал «Лечащий врач»
2. Грибковые поражения желудочно-кишечного тракта/ Омаров Т.Р., Омарова Л.А.// Русский медицинский журнал – 2016 - №11.
3. Микозы пищеварительного тракта (обзор)/ Лесовой В.С., Липницкий А.В., Очкурова О.М.// Проблемы медицинской микологии – 2004 – Т.6, №2.
Кандидоз — инфекционное заболевание, обусловленное дрожжеподобными грибами рода Candida . Клинические проявления микоза широко варьируют от поверхностных, слабовыраженных поражений кожи и слизистых оболочек до тяжелых, угрожающих жизни инвазивных висцер
Кандидоз — инфекционное заболевание, обусловленное дрожжеподобными грибами рода Candida. Клинические проявления микоза широко варьируют от поверхностных, слабовыраженных поражений кожи и слизистых оболочек до тяжелых, угрожающих жизни инвазивных висцеральных форм. Диагностика и терапия кандидоза непроста и часто требует привлечения специалистов различного профиля [1, 4, 8].
Число больных поверхностными и глубокими формами кандидоза в последние десятилетия значительно возросло во всех странах мира. Этот факт связывают со снижением естественной иммунной реактивности организма значительной части населения из-за поражения СПИДом, ятрогенных иммунодефицитов, возникающих при химиотерапии онкологических больных, трансплантации органов, вследствие применения глюкокортикоидов, цитостатиков, антиметаболитов, антибиотиков широкого спектра действия, в том числе в отделениях реанимации и интенсивной терапии [4, 8].
Главным возбудителем кандидоза является Candida albicans, которая, как и другие виды грибов Candida, обнаруживается в норме на слизистых и кожных покровах большинства обследованных, но поражает лишь ослабленный организм. Именно в этом кроется сложность проблемы кандидоза.
Природа возбудителя, его взаимоотношения с макроорганизмом, многие аспекты защиты организма от кандидозной инфекции, генетические механизмы резистентности различных видов Candida spp. к основным антимикотикам, применяющимся в лечении кандидоза, подробно изучена. Установлено, что подавляющее большинство штаммов C. albicans, C. tropicalis, C. parapsilosis чувствительны к флуконазолу, однако у ВИЧ-инфицированных и других иммунокомпрометированных больных с инвазивным кандидозом возможна резистентность C. albicans к азольным соединениям. В то же время большинство штаммов C. krusei и часть штаммов C. Glabrata обнаруживают устойчивость к флуконазолу [8].
Известно, что грибы рода Candida сапрофитируют на коже и слизистых оболочках, не вызывая заболевания и лишь при повреждении наружных покровов, снижении местного иммунитета они могут проникнуть внутрь, пройдя стадии адгезии, колонизации и инвазии.
Адгезия грибов Candida обусловлена их способностью расщеплять секреторный иммуноглобулин А и α-антитрипсин и прикреплять жизнеспособный гриб к протеинам слизистых оболочек за счет гликопротеинадгезина клеточной мембраны гриба. Адгезия гриба к эпителию является основой его инвазии в организм, что происходит уже в первые минуты его взаимодействия со слизистой. Степень адгезии определяет уровень колонизации C. albicans, а степень инвазии — его вирулентность. Грибки продуцируют эндотоксины, гемолизины, дермотоксины, пирогены, протеолитические ферменты, облегчающие адгезию грибковых клеток к ороговевшему эпителию и слизистым оболочкам. Установлено, что у разных штаммов C. albicans способность к продукции этих «факторов агрессии», колонизации и инвазии выражена в различной степени, что должно учитываться при назначении лечения [5, 6]. В «Проекте рекомендаций по лечению кандидоза» указано на важность определения вида возбудителей и их чувствительности к противогрибковым препаратам, даются рекомендации по лечению различных форм инвазивного кандидоза, кандидемии и острого диссеминированного кандидоза — тяжелейших форм кандида-инфекции с высокой летальностью, перечисляются показания к проведению адекватного лечения амфотерицином В и флуконазолом [4]. Замена первого дорогостоящим липосомальным препаратом амбизомом позволяет избежать высокой нефротоксичности амфотерицина В и проводить лечение больных кандидозом с почечной недостаточностью, резистентной к антибиотикам фебрильной нейтропенией, при высоком риске развития острого диссеминированного кандидоза у больных без нейтропении, его органных форм (поражения сердца, сосудов, мочевыводящих путей, желудочно-кишечного тракта). В работе также приводятся рекомендации по лечению кандидоза кожи, ее придатков, хронического кандидоза кожи и слизистых оболочек, профилактике кандидоза у реципиентов трансплантатов органов.
Наиболее полное, систематизированное изложение проблемы кандидоза дано в вышедшей в 2000 году монографии «Кандидоз» [8].
Этиотропная терапия любого инфекционного заболевания, в том числе и кандидоза, ставит своей целью удаление (эрадикацию) возбудителя. Однако особенностью кандидоза является то, что грибы рода Candida входят в состав постоянной биоты — нормобиоты, бактериобиоты человека, и легко колонизируют слизистые оболочки, то есть сама эрадикация этого гриба почти никогда не бывает абсолютной и окончательной. Учитывая оппортунистическую природу кандида-инфекции, саму эрадикацию возбудителя связывают с патогенетическими факторами, определяющими клиническую форму и тяжесть инфекции. Это иммунодефициты, нейтропения и другие. Вот что определяет выбор антимикотика, его дозу и длительность терапии.
Лечение может быть направлено на предупреждение гиперколонизации организма грибами рода Candida (при назначении антимикотиков широкого спектра действия и иммуносупрессантов). Местные оральные антимикотики — полиены (нистатин, леворин, микогептин) нерастворимы и почти не всасываются из желудочно-кишечного тракта, поэтому редко могут обеспечить элиминацию Candida. Здесь необходимы пероральные препараты системного действия (флуконазол, итраконазол) или препараты для инъекций, такие как флюцитозин, амфотерицин В, амбизом. Если амфотерицин В вследствие его чрезвычайной нефротоксичности назначается при кандидозе в суточной дозе 0,5 мг/кг массы тела, амбизом в 10 раз и более превышает эту дозу и не имеет противопоказаний к назначению [1, 2, 3, 4, 9, 10]. При лечении кандидозов кожи и слизистых оболочек часто используются антимикотики для наружного применения: полиены (леворин, нистатин, натамицин), производные имидазола (кетоконазол, оксиконазол, эконазол, тиоконазол, клотримазол, миконазол, изоконазол, бифоназол, амиказол), триазолы (терконазол), аллиламины (нафтифин, тербинафин), морфолины (аморолфин), прочие препараты (производные унденциленовой кислоты, анилиновые красители и др.).
Одно только перечисление антикандидозных препаратов уже свидетельствует об их множестве и разной степени эффективности, связанной с химической структурой и особенностями фармакокинетики. В частности, наружные средства не всегда создают достаточную концентрацию в подслизистом слое половых путей, глубоких слоях кожи и ее придатках.
В последние годы в России и за рубежом в системной терапии кандидоза с успехом применяется медофлюкон (флуконазол) [2, 3].
Флуконазол (медофлюкон) — противогрибковый препарат из группы триазолов, эффективный при системных и локальных микозах. Флуконазол избирательно подавляет синтез эргостерина клеточной мембраны грибков на уровне образования диметил-эргостатриенола из ланостерина путем ингибирования зависимой от цитохрома Р-450 реакции С14-альфа-демитиляции. Этот путь биосинтеза стеролов характерен только для грибов. За счет более высокого сродства к ферментам, катализирующим синтез эргостерина у грибов, чем к ферментам, катализирующим образование холестерина у человека, селективность действия флуконазола на грибы рода Candida, дерматофиты и возбудители глубоких микозов в 10 000 раз выше, чем на клетки макроорганизма.
Спектр фунгистатического действия флуконазола: Candida albicans, некоторые штаммы Candida nonalbicans (C. guilliermondii, C. pseudotropicalis, C. torulopsis, C. kefyr, C. stellatoidea), Cryptococcus neoformans, Microsporum spp., Trichophyton spp., Blastomyces dermatitidis, Coccidioides immitis, Histoplasma capsulatum.
При пероральном и внутривенном применении фармакокинетика флуконазола сходная. При приеме внутрь биодоступность около 90%. Прием пищи не влияет на абсорбцию препарата. Максимальная концентрация достигается через 0,5 — 1,5 ч. После приема 150 мг она составляет 2,44 — 3,58 мкг/мл. Концентрация в крови прямо пропорциональна принятой дозе. Равновесная концентрация устанавливается к 4 — 5-му дню при приеме 1 раз в сутки. При использовании в первый день двойной дозы она достигается ко второму дню. Связь с белками плазмы 11 — 12%. Объем распределения приближается к общему объему воды в организме. Концентрации флуконазола в слюне, мокроте, суставной и перитонеальной жидкостях, вагинальном секрете, грудном молоке аналогичны таковым в плазме крови. Концентрация в ликворе составляет 50 — 90% (в среднем 70 — 80%) уровня в плазме крови, при менингите — до 93%. В роговом слое кожи, эпидермисе, дерме, потовой жидкости и моче концентрации достигают значений, в 10 раз превышающих концентрацию в плазме крови. Концентрация в роговом слое кожи после 12-дневного применения в дозе 50 мг 1 раз в сутки составляет 73 мкг/г. Концентрация в ногтях после 4-месячного применения в дозе 150 мг 1 раз в неделю составляет 4,05 мкг/г в здоровых и 1,8 мкг/г в пораженных ногтях. Препарат определяется в ногтях в течение 6 месяцев после завершения терапии. Т1/2 27 — 30 ч. Биотрансформации не подвергается. Экскретируется почками, на 80% — в неизмененном виде. Клиренс флуконазола пропорционален клиренсу креатинина. Концентрация флуконазола в плазме крови может быть уменьшена с помощью диализа (на 50% в течение 3 ч).
Медофлюкон применяется внутрь 1 раз в сутки (утром).
Дозы для взрослых:
- При кандидемии, диссеминированном кандидозе — 400 мг в первые сутки и 200 — 400 мг — в последующие дни. Продолжительность лечения 7 — 14 дней и более.
- При кандидозе кожи — 50 — 100 мг 1 раз в сутки или 150 мг 1 раз в неделю в течение 2 — 6 недель.
- При орофарингеальном кандидозе — 50 мг в сутки в течение 7 — 14 дней.
- При кандидозе другой локализации (кандидурии, кандидозном эзофагите и неинвазивном бронхолегочном кандидозе) — 50 — 150 мг в сутки в течение 14 — 30 дней.
- При онихомикозе — 50 мг 1 раз в сутки или 150 мг 1 раз в неделю в течение 3 — 6 месяцев при поражении ногтей пальцев рук и 6 — 12 месяцев — при поражении ногтей пальцев ног (до замещения инфицированного ногтя).
- При кандидозном баланопостите или вагинальном кандидозе — 150 мг однократно, при кандидозном вульвовагините — 50 мг в сутки в течение 7 дней или 150 мг двукратно, при хроническом рецидивирующем (3 — 4 раза в год или чаще) кандидозном вульвовагините 150 мг 3 — 4 раза в сутки с 3 — 7-дневными интервалами, иногда до 12 раз с месячными интервалами.
- При глубоких эндемических микозах — 200 — 400 мг в сутки ежедневно до 2 лет: 11 — 24 мес. при кокцидиомикозе, 2 — 17 мес — при паракокцидиомикозе, 1 — 16 мес. — при споротрихозе, 3 — 17 мес — при гистоплазмозе.
- При криптококковом менингите, криптококковых инфекциях другой локализации — 400 мг в первые сутки и 200 — 400 мг в последующие дни. Продолжительность лечения 7 — 14 дней, при криптококковом менингите — до 6 — 8 недель.
- Для профилактики грибковых инфекций — 50 — 400 мг в сутки на протяжении всего периода антибактериальной, глюкокортикоидной, цитостатической или лучевой терапии.
Специального подбора доз для пациентов пожилого возраста не требуется, если не угнетена функция почек (клиренс креатинина менее 40 — 50 мл/мин).
У больных с нарушениями функции почек доза должна быть снижена в соответствии со степенью почечной недостаточности.
Пациентам, находящимся на гемодиализе: однократно после каждого сеанса гемодиализа.
Российские авторы [3] приводят собственные данные о применении медофлюкона при различных поражениях, в том числе при висцеральных микозах, обусловленных грибами рода Candida. В частности, опубликованы данные об успешном лечении медофлюконом 9 больных кандидозом кишечника, 11 — полости рта, 3 — пищевода, 18 — вагинальным кандидозом при суточной дозе 50 — 200 мг и длительности курса 14 дней. Отечественные исследователи, оценив эффективность и безопасность препарата, уже в 1996 году назвали медофлюкон безусловным достижением в лечении кандидоза и рекомендовали его для лечения поверхностных и висцеральных форм микоза не только в стационаре, но и в амбулаторных условиях.
К такому же выводу пришли и авторы, проводившие исследования медофлюкона в Московском центре глубоких микозов [2]. По их данным, из 79 больных кандидозным бронхитом, получавших в течение 2 недель 100 — 400 мг медофлюкона в сутки, излечено 74,7%, улучшение наступило у 22,8%, при кандидозной пневмонии выздоровело 66,75%, улучшение отмечено у 33,3%, эрадикация возбудителя — в 97,5 — 100%.
В дерматовенерологии медофлюкон наиболее часто применяется при лечении урогенитальных кандидозов, кандидоза слизистой оболочки полости рта, онихомикозах [4, 6, 7, 8].
Данные, приведенные из литературы, и наш опыт применения медофлюкона при кандидозном вульвовагините и онихомикозе свидетельствуют о его высокой эффективности, хорошей переносимости и безопасности, что делает флуконазол препаратом выбора при лечении различных форм кандидоза слизистых оболочек, кожных покровов и внутренних органов.
В. М. Лещенко, доктор медицинских наук, профессор
Городской микологический центр, Москва
Для цитирования: Бурова С.А. Комплексный подход к терапии больных с кандидозом органов пищеварительного тракта. РМЖ. 2015;13:760.
Грибковые инфекции кожи и внутренних органов в настоящее время привлекают все большее внимание врачей различного профиля. Из потенциальных «болезней будущего» микозы превратились в актуальные «болезни настоящего». Пищеварительная система человека в значительной степени подвержена грибковым заболеваниям, особенно у пациентов из групп риска.
Грибы Candida – условно-патогенные микроорганизмы, заселяют пищеварительный тракт в норме, участвуют в процессе брожения, переваривания пищи и др. Этот феномен, называемый колонизацией, клинически протекает бессимптомно. Исследование взрослых здоровых добровольцев показало, что Candida albicans присутствует у них в орофарингеальной зоне в 20–30%, в тонком кишечнике – в 50–54%, в толстом кишечнике – в 55–70%, в фекалиях – в 65–70% случаев.
Итак, при физиологическом благополучии между макро- и микроорганизмами существует определенное равновесие, в котором играют роль, с одной стороны, факторы устойчивости организма к микроскопическим грибам, с другой – факторы патогенности грибов. Устойчивость организма зависит от принадлежности к группам риска и компетентности его иммунной системы. Для защиты важен также макрофагальный и нейтрофильный фагоцитоз, препятствующий диссеминации грибковой, особенно кандидозной инфекции.
По мнению большинства исследователей, бессимптомное пребывание грибов в желудочно-кишечном тракте (ЖКТ) может прекратиться, когда они приобретают патогенные свойства, а у пациента обнаруживается несостоятельность иммунной системы.
Наиболее частыми микозами пищеварительного тракта являются кандидоз пищевода и кандидоз кишечника, которые встречаются как у иммунокомпетентных, так и (гораздо чаще) у иммуносупрессированных лиц. Первичные микозы желудка, в т. ч. и кандидоз, диагностируют редко, что связано с физиологической кислотной средой желудка, где грибковые клетки погибают.
Факторами риска развития кандидоза пищевода и кишечника являются:
1. Заболевания ЖКТ:
- заболевания слизистых оболочек полости рта;
- гастроэзофагеальная рефлюксная болезнь;
- обсемененность желудка Helicobacter pylori;
- атрофический гастрит, гипоацидность желудка, ахалазия, бульбит;
- эрозивно-язвенные заболевания пищевода и кишечника;
- микст-инфекция кишки, дисбиоз;
- дивертикулез, полипоз;
- энтероколит, болезнь Крона, синдром раздраженного кишечника и др.
2. Другие заболевания:
- онкологические;
- гематологические;
- эндокринологические;
- аллергические;
- СПИД и ВИЧ-инфицированность.
3. Травмирование слизистой оболочки ЖКТ:
- пищеводно-желудочным зондом;
- ожоги пищевода;
- оперативные вмешательства.
4. Прием лекарственных препаратов:
- антибиотиков;
- цитостатиков;
- гормонов и других химиопрепаратов.
Нарушение питания, голодание, алкоголизм, курение, наркомания способствуют развитию кандидоза. К факторам риска относится также пожилой возраст, когда происходит старение иммунной системы, присоединяются многочисленные соматические заболевания, уменьшаются амплитуда продольных сокращений пищевода и сила сокращений сфинктеров, нарушаются процессы всасывания и т. д.
Клинически кандидоз пищеварительного тракта подразделяется на:
- орофарингеальный кандидоз (псевдомембранозный, атрофический, эритроматозный, ромбовидный глоссит, ангулярный хейлит);
- кандидозный эзофагит (эрозивный и без эрозий);
- кандидоз желудка (эрозивно-фибринозный и вторичный на фоне язвенной болезни);
- кандидоз кишечника (псевдомембранозный, коллагеновый, лимфоцитарный);
- кандидозный проктосигмоидит;
- перианальный кандидоз;
- секреторную диарею, ассоциированную с кандидозом.
Кандидозный эзофагит в стационарах общего профиля встречается у 1,3–2,8% больных, в отделениях трансплантации – до 4%, при диссеминированном карциноматозе – от 2,8 до 6,7%. Это заболевание протекает часто без субъективных жалоб и выявляется случайно при исследованиях населения в 1–7% случаев. Иногда больные отмечают боль и дискомфорт при прохождении твердой и жидкой пищи, дисфагию, гиперсаливацию. По глубине поражения эндоскопически выделяют 4 типа: от легкого отека, гиперемии, единичных белых налетов
Кандидоз желудка, как правило, развивается вторично на фоне язвенной и гастроэзофагеальной рефлюксной болезни. Ахлоргидрия в свою очередь способствует колонизации грибов на слизистой с последующей инвазией, особенно в зонах дефекта (язвы, эрозии), что замедляет репарацию (заживление), появляется болевой синдром, иногда кровоточивость язвы.
Кандидозное поражение кишечника обычно проявляется абдоминальным дискомфортом, диареей, вздутием живота, болевым синдромом и другими симптомами. Изучение микробиоценоза кишечника позволяет конкретизировать аморфный «энтероколит», а именно: отдифференцировать псевдомембранозный колит, вызываемый Clostridium difficile, острый процесс в кишечнике, вызываемый ротовирусами и Escherichia coli, болезнь Крона, синдром раздражения толстой кишки от кандидоза или дисбактериоза с преимущественным кандидозным компонентом.
В большинстве случаев грибковые поражения ЖКТ сопровождаются изменением микробиоценоза и снижением колонизационной резистентности организма. Для лечения кандидоза ЖКТ применяют самые разнообразные антимикотики как системного, так и местного действия. Также одной из задач терапии является создание условий для роста и функционирования нормальной микрофлоры.
В современной научной литературе препараты для коррекции дисбиозов делят на 3 основные группы: пробиотики – содержат жизнеспособные микроорганизмы; пребиотики – содержат стимуляторы роста микрофлоры; синбиотики – содержат живые микроорганизмы и пребиотики. Существуют пробиотические комплексы, представляющие собой комбинацию из перечисленных выше компонентов, а также сорбентов, витаминов и микроэлементов. Средств коррекции нарушений микрофлоры кишечника достаточно много, постоянно появляются новые варианты и разновидности.
Дальнейшим развитием традиционных пробиотиков являются натуральные метабиотики. Термины «метабиотики», «метаболические пробиотики», «постбиотики», «биологические лекарства» или «фармакобиотики» используются для обозначения небольших молекул, которые являются структурными компонентами пробиотических (симбиотических) микроорганизмов и/или их метаболитов, и/или сигнальных молекул с определенной (известной) химической структурой, которые способны влиять на микробиом и/или метаболические и сигнальные пути человека. Одним из представителей метабиотиков является Бактистатин.
В состав комплекса Бактистатин включены дополняющие друг друга природные компоненты: сорбент, пробиотик, пребиотик. Одним из преимуществ комплекса Бактистатин является отсутствие живых бактерий, чужеродных для ЖКТ человека, длительное присутствие которых в больших количествах нежелательно. Вместо живых бактерий в состав комплекса Бактистатин включены продукты их жизнедеятельности – активные метаболиты. Поэтому Бактистатин начинает работать сразу, и его действие направлено на восстановление собственной нормальной микрофлоры, которая уникальна у каждого человека.
Нами проведено исследование по оценке эффективности и безопасности пробиотического комплекса Бактистатин в схемах терапии больных с кандидозным эзофагитом и энтероколитом.
В ходе исследования оценивались эффективность и безопасность 2-х схем лечения кандидоза пищевода и кишечника в 2-х группах: 1-я группа – контрольная, в которой пациенты получали этиотропную противогрибковую терапию; 2-я – основная группа пациентов, у которых в схему вышеназванной терапии включен комплекс Бактистатин.
В обеих группах больных проводили селективную деконтаминацию современными эффективными противогрибковыми препаратами направленного действия в течение 7–14 дней. Пациенты основной группы дополнительно получали Бактистатин по 2 капсулы 2 р./сут 20 дней.
Для изучения клинических, эндоскопических и лабораторных показателей в динамике на фоне лечения больных кандидозным эзофагитом и энтероколитом была разработана специальная анкета, включающая физикальное обследование, гастроскопию, колоноскопию, бактериологическое исследование кала.
Результаты сравнения балльной оценки клинической симптоматики показали, что на фоне приема комплекса Бактистатин быстрее уходили проявления кандидоза пищевода и кишечника. Так, до лечения общий балл выраженности симптоматики кандидозного эзофагита был 355, после лечения этот показатель снизился до 123 в контрольной группе и до 60 у пациентов основной группы, принимающих Бактистатин (рис. 1). В отношении кандидозного энтероколита до лечения общий балл выраженности симптоматики составлял 645, после лечения – 317 в контрольной группе и 120 в основной группе (рис. 2).
Кроме того, применение комплекса Бактистатин в лечении кандидоза ЖКТ существенно влияло на восстановление микробиоценоза толстой кишки за счет увеличения числа бифидо- и лактобактерий и уменьшения количества энтеробактерий, неферментирующих бактерий и грибов.
Полученные данные свидетельствуют, что использование метабиотика Бактистатин позволяет избежать побочного действия системных антимикотиков на микрофлору кишечника, улучшить состояние пищевода и кишечника в короткие сроки за счет более выраженного снижения степени тяжести заболевания.
Таким образом, применение комплекса Бактистатин в схемах терапии грибковых поражений ЖКТ способствует быстрому созданию условий для роста и функционирования нормальной микрофлоры и уменьшению побочных эффектов системных антимикотиков.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Читайте также:

