Как вылечить грибок кандида в ухе
Обновлено: 28.04.2024
B. A. Zavarzin, I. A. Anikin
ГУЗ «Городская больница № 26», г. Санкт-Петербург (Главный врач проф. В.И.Дорофеев)
ФГУ «Санкт-Петербургский НИИ уха, горла, носа и речи Минздравсоцразвития России» (Директор Засл. врач РФ, проф. Ю. К. Янов) В статье рассматриваются основные медико-социальные причины, препятствующие снижению заболеваемости острым наружным и средним отитом, приводятся данные об этиопатогенетических аспектах острой патологии наружного и среднего уха. Описаны преимущества использования в лечении острой ушной патологии препарата Кандибиотик.
Ключевые слова: острый средний отит, острый наружный отит, кандибиотик.
This article examines the main medical and social obstacles to reduce the incidence of acute otitis media and external, provides data on the etiopathogenetic aspects of the acute pathology of outer and middle ear. The advantages of use in the treatment of acute ear disease drug Candibiotik.
Key words: acute otitis media, acute otitis externa, kandibiotik.
Лечение острых воспалительных заболеваний уха остается одной из актуальных проблем в практической оториноларингологии. Несмотря на значительные успехи в развитии фармакологии, появление на рынке все новых и новых препаратов, заболеваемость острым отитом, как средним, так и наружным, не имеет тенденции к снижению. Причин, объясняющих это явление, на наш взгляд, несколько.
Во главу угла можно, без сомнения, поставить ухудшение экологической обстановки, особенно в городских условиях, и тем более в промышленных мегаполисах масштаба Москвы и Санкт-Петербурга. Неблагоприятные экологические факторы, несомненно, ведут к ослаблению иммунитета, повышению заболеваемости ОРВИ в популяции и, как следствие, к увеличению числа случаев острого воспаления наружного и среднего уха.
Другой, не менее важной причиной высокой заболеваемости в отологии можно считать глобальный рост резистентных штаммов микроорганизмов, распространенных в современной человеческой популяции. Появление новых антибактериальных препаратов решает проблему лишь временно. В этой связи необходимо заметить, что распространенная во многих странах, в том числе в Российской Федерации, практика «самолечения» наносит огромный вред здоровью нации в целом и способствует сохранению высокой заболеваемости острыми отитами, в частности. Характерны случаи многократного употребления больными одних и тех же антибиотиков в течение многих лет по причине их дешевизны и формирования «привычки» к препарату, который прежде «хорошо помогал». Пациенты во многих случаях предпочитают не обращаться к врачу, а ограничиваются лишь рекомендациями фармацевтов в аптеке, а то и просто советами продавца аптечного киоска, который, зачастую, не имеет специального образования. Это приводит к нерациональному использованию лекарственных препаратов, а иногда и к употреблению лекарств, абсолютно противопоказанных в том или ином случае.
Учитывая вышеизложенное, можно сформулировать еще одну важную причину высокой заболеваемости острым отитом это отсутствие в необходимом объеме санитарно-просветительной информации касательно этиологии, патогенеза и лечения острого отита. Пациенты, почувствовавшие первые клинические симптомы заболевания уха чаще всего прибегают к помощи родственников и знакомых, спрашивают совета у абонентов различных социальных сетей и форумов в Интернете, что в большинстве случаев приводит к получению малодостоверной информации и, как следствие, к неправильному лечению.
Формат данной статьи не имеет цели восполнить имеющийся пробел в санитарно-просветительной работе. Тем не менее, считаем необходимым осветить ряд моментов, касающихся клиники и лечения острых воспалительных заболеваний наружного и среднего уха.
Итак, что же такое острый наружный и средний отит?
Мы намеренно объединили эти два разных, по существу, заболевания по причине схожести основных клинических симптомов, особенно на первых этапах их развития. Среди этих «общих» симптомов на первом месте стоят, несомненно, боль и ощущение заложенности в ухе. Данные симптомы возникают, как правило, на фоне острого респираторного состояния, сопровождающегося насморком, заложенностью носа, боли в глотке, а иногда и просто вследствие переохлаждения. Основная причина боли и заложенности уха это отек слизистой оболочки носа, носоглотки с переходом на слизистую оболочку слуховых труб, что вызывает их дисфункцию, нарушение проходимости и в дальнейшем собственно воспаление среднего уха. Наружный отит часто начинается с отечности кожи наружного слухового прохода и ушной раковины, однако субъективные ощущения больного при остром среднем и остром наружном отите могут быть совершенно неотличимы. Другие симптомы, такие как повышение температуры тела, до субфебрильного, а иногда и фебрильного уровня, головная боль, слабость, отмечаются больными далеко не всегда. Дальнейшее развитие заболевания зависит, в первую очередь от своевременного и адекватного лечения.
В связи с лечением, необходимо отметить такой важный этиопатогенетический фактор, как участие в процессе воспаления микрофлоры. При этом основной удельный вес в этом участии приходится на бактериальную и грибковую флору. Принято считать, что бактерии и грибы являются антагонистами, однако в последние годы все чаще в практике врача-оториноларингологов встречаются случаи сочетанного участия в воспалительном процессе и бактериальной и грибковой флоры. Известно, что грибы чаще высеваются при наружном отите, тогда как бактерии наиболее часто обнаруживаются в посевах гнойного отделяемого при острых средних отитах, особенно при появлении перфорации барабанной перепонки.
Если обратить внимание на микробный пейзаж, то «рейтинг» возбудителей наружного отита выглядит следующим образом:
- Pseudomonas aeruginosa 60%,
- Stafylococcusaureus 9%,
- Stafylococcusepidermidis 9%,
- Анаэробы 6,3%,
- Бета-гемолитические стрептококки 4,7%,
- Грибок кандида 5%,
- Остальные 6%.
Как видно, грибок обнаруживается в посевах при наружном отите в относительно небольшом проценте случаев, однако он может существовать как в изолированном виде, так и сопровождать другие бактериальные патогены. В случае острого среднего отита при неперфоративной форме возможность достоверно исследовать возбудителя ограничена. В этих случаях некоторую информацию может дать исследование мазков из зева и устья слуховой трубы на стороне поражения.
Основными возбудителями при острых отитах явились:
- стрептококки 35%,
- стафилококки 33%,
- H. Influenzae 9%,
- M. catarrhalis 6%,
- Acinetobacter lwoffii 6%.
По данным исследователей, грибковая флора при остром среднем отите высевается лишь в единичных случаях.
Таким образом, успешное лечение острого и наружного среднего отита должно быть обусловлено применением антибактериального препарата широкого спектра действия. При этом большинство авторов отдают предпочтение именно местно применяемым препаратам.
Основными принципами лечения являются:
- Элиминация возбудителя из очага воспаления.
- Купирование симптомов воспаления.
Согласно выводам Американской академии отоларингологии хирургии головы и шеи, преимущества местного лечения при острых наружных и средних отитах заключаются в следующих моментах:
- великолепная эффективность,
- пониженный риск системных нежелательных эффектов,
- отсутствие вероятности селекции и появления резистентных штаммов микроорганизмов,
- практически отсутствует возможность ототоксического действия.
Переходя к собственно лечению острых и хронических средних отитов в начальных стадиях развития, еще раз подчеркнем, что в настоящее время на российском фармацевтическом рынке имеется множество препаратов, в том числе комбинированных, предназначенных для антибактериального и противовоспалительного воздействия на очаг воспаления.
Один из них Кандибиотик, входящий в четверку лидеров среди ушных капель (по данным Фармэксперт), обладает, с нашей точки зрения, рядом неоценимых преимуществ, по сравнению с другими лекарственными средствами.
В состав препарата Кандибиотик входят действующие вещества, такие как:
- бекламетазонадипропионат (препарат глюкокортикоидного ряда);
- хлорамфеникол (антибиотик широкого спектра действия, охватывающий практически все возможные возбудители острого наружного и среднего отита);
- клотримазол (противогрибковое средство);
- лидокаина гидрохлорид (местно анестезирующее средство).
Помимо этого в состав Кандибиотика входят вспомогательные вещества глицерол и пропиленгликоль, которые повышают эффект основных действующих веществ.
Основное преимущество Кандибиотика перед другими препаратами заключается в сочетании антибактериального, противогрибкового и аналгезирующего действий, что особенно важно при острых воспалительных процессах в наружном и среднем ухе. Содержание анестезирующего вещества (Лидокаина гидрохлорида) в составе Кандибиотика составляет 20 мг на 1 мл препарата, что превышает многие известные аналоги. Мощное антимикробное действие обеспечивается сочетанием двух препаратов хлорамфеникола и клотримазола (который является не только противогрибковым препаратом, но и противомикробным и действует на простейшие). Присутствие в препарате Кандибиотик Бекламетазона оказывает выраженное противовоспалительное, противоотечное и антиаллергическое действие.
Перечисленные свойства определяют своего рода уникальность препарата Кандибиотик в отношении универсальности и комплексности лечебного воздействия при острых воспалительных процессах в наружном и среднем ухе практически любой микробной этиологии. Проведенные исследования показали высокую эффективность препарата Кандибиотик в лечении острой воспалительной патологии наружного и среднего уха. Выпуск препарата в форме ушных капель делает его очень удобным для применения, как в стационарных, так и в амбулаторных условиях, а также на дому. Вышеизложенное позволяет нам рекомендовать Кандибиотик в качестве препарата выбора при лечении острых наружных и средних отитов.
Заварзин Борис Александрович, кандидат медицинских наук, врач-оториноларинголог «Городская больница № 26».
Аникин Игорь Анатольевич, доктор мед. наук, руководитель отдела патофизиологии уха С-Петербургского НИИ уха, горла, носа и речи.
Что такое отомикоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Саидовой Бурлият Солтанпашаевны, ЛОРа со стажем в 4 года.
Над статьей доктора Саидовой Бурлият Солтанпашаевны работали литературный редактор Юлия Липовская , научный редактор Евгений Буданов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Отомикоз — это заболевание наружного или среднего уха, вызванное грибами, чаще всего дрожжеподобными и плесневыми.
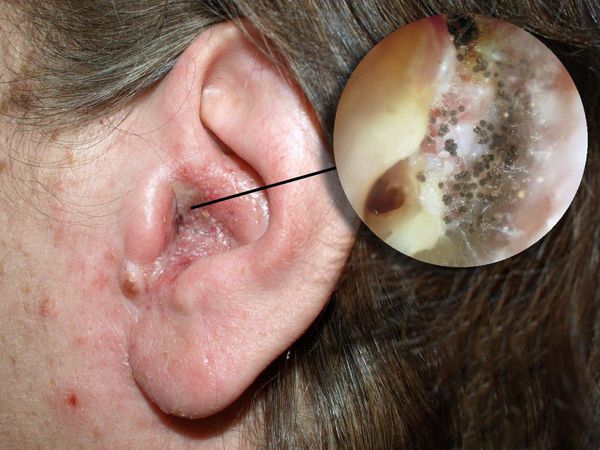
Болезнь развивается в наружном слуховом проходе, иногда процесс затрагивает кожу ушной раковины и барабанную перепонку. Также отомикоз может развиваться в барабанной и послеоперационной полости среднего уха, которая образуется в результате удаления патологически изменённых тканей среднего уха (например, при гнойном среднем отите с холестеатомой ) .
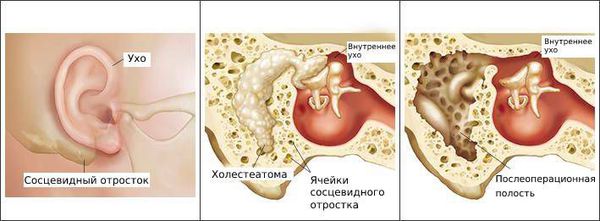
Чаще всего отомикоз начинается с зуда, возможно покалывание в ухе, а в дальнейшем появляются заложенность, ушной шум и выделения [7] .
В группу заболеваний, относящихся к отомикозам, включают [2] [4] :
- Наружный грибковый отит. Затрагивает кожу ушной раковины, стенки наружного слухового прохода и барабанную перепонку.
- Грибковый средний отит. Грибы развиваются в барабанной полости.
- Грибковый мирингит. Грибковое заболевание поражает барабанную перепонку.
- Микоз послеоперационной полости. Процесс развивается в послеоперационной полости среднего уха.
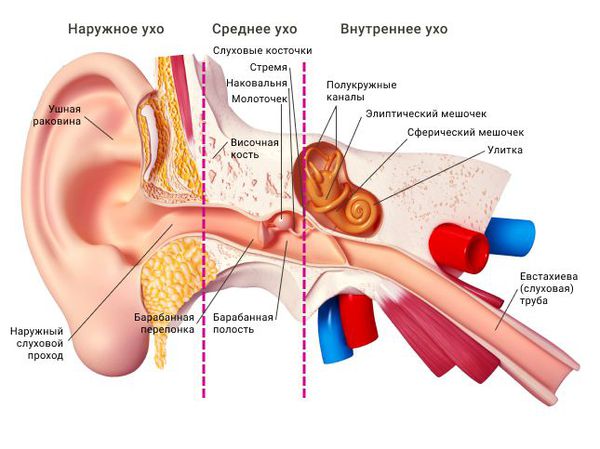
Распространённость
Среди взрослого населения частота развития отомикозов составляет 18,6 %. У детей распространённость заболевания 26,3 % [1] . Чаще всего отомикоз встречается в жарких и влажных климатических зонах, так как влажность и тепло благоприятно влияют на рост грибов. Также существует связь между заболеваемостью и временем года: в весенне-летний период она растёт [10] .
Среди отомикозов самым распространённым является наружный грибковый отит: 62 % от общего числа. Грибковый средний и послеоперационный отит составляют 20 % и 17 %, соответственно. На долю грибкового мирингита приходится 1 % случаев [2] [5] [10] [12] [15] .
Причины и факторы риска развития отомикоза
Причиной развития отомикозов являются грибы, которые входят в состав нормальной микрофлоры уха. В обычных условиях они себя никак не проявляют и не представляют опасности. Но когда появляются благоприятные для грибов условия, они начинают размножаться и приводят к развитию отомикоза. Возбудителями могут стать плесневые грибы рода Aspergillus или дрожжеподобные грибы рода Candida, иногда Mucor, Cladosporium, Alternaria, Penicillium, Geotrichum или Aspergillus и Candida в сочетании друг с другом [4] .
Предрасполагающими факторами, которые могут запускать развитие болезни, являются различные эндогенные (внутренние) и экзогенные (внешние) обстоятельства, а также их сочетания.
Основной экзогенный фактор — это механическая травма кожи наружного слухового прохода при слишком тщательной гигиене ушей с использованием ватных палочек и других подручных средств. Когда пациент слишком тщательно проводит эту процедуру, он не только травмирует кожу, но и удаляет главный фактор защиты — ушную серу. Это приводит к тому, что полезная микрофлора погибает и её место занимают грибы, для размножения которых имеются все условия: тёплая влажная среда и отсутствие защитного барьера — серы [8] .
- Лечение антибиотиками, что приводит к нарушению микрофлоры и размножению грибов.
- Цитостатическая и лучевая терапия, которые обладают иммуносупрессивным действием, т. е. подавляют работу иммунитета.
- Кожные заболевания в виде дерматитов и экземы.
- Длительный приём гормональных препаратов, например глюкокортикостероидов при аутоиммунных заболеваниях.
- Производственные и бытовые вредности: работа во влажных, сырых и пыльных помещениях.
- Гнойные отиты.
- Нарушенный обмен веществ: прежде всего сахарный диабет и гиперкортицизм (повышенное выделение корой надпочечников гормона кортизола), так как они способствуют росту грибов [2][7][11][19] .
- Гипо- и авитаминозы.
- Длительный воспалительный процесс в послеоперационной полости с повреждением эпителия. Образующийся при этом воспалительный экссудат выступает в роли хорошей питательной среды, богатой белками, углеводами, минеральными солями и другими веществами. В совокупности с постоянной температурой, влажностью, свободным доступом воздуха в послеоперационной полости среднего уха появляются благоприятные условия для размножения грибов.
- Послеоперационная травма уха, а также попадание нестерильной воды могут запускать процесс развития микоза послеоперационной полости среднего уха [11] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы отомикоза
Первый симптом отомикоза — зуд внутри уха. Сначала зуд ненавязчивый, возникает периодически и не доставляет сильного дискомфорта. Но потом становится постоянным, нестерпимо сильным и снижает качество жизни пациента [7] [9] [12] . По мере распространения инфекции и прорастания мицелия грибов в кожу возникает повышенная чувствительность и болезненность кожи наружного уха и слухового прохода [2] .
С первых дней заболевания пациенты отмечают появление патологических выделений из уха. Цвет может быть от светло-жёлтого до коричнего-чёрного, консистенция — от жидкой или кашицеобразной до плотной. Возможно образование себорейных корочек [10] .
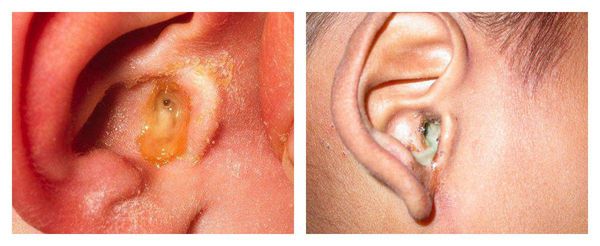
Выделения пациент может заметить на подушке после сна, если они достаточно жидкие и вытекают из наружного слухового прохода. Также их может заметить человек, стоящий рядом.
У некоторых пациентов снижается слух со стороны больного уха. Это возможно при поражении барабанной перепонки и полостей среднего уха, в редких случаях причиной становится повреждение наружного слухового прохода. Иногда отмечают появление шумов в ухе, заложенность, дискомфорт и ощущение полноты внутри уха. Часто имеются неспецифические симптомы, такие как повышение температуры тела и общее недомогание [2] [10] .
Патогенез отомикоза
Ушная раковина представляет собой эластический хрящ, покрытый кожей. Полость ушной раковины воронкообразно углубляется и переходит в наружный слуховой проход. Функцией данной структуры является улавливание звуков, их концентрация и направление в наружный слуховой проход.
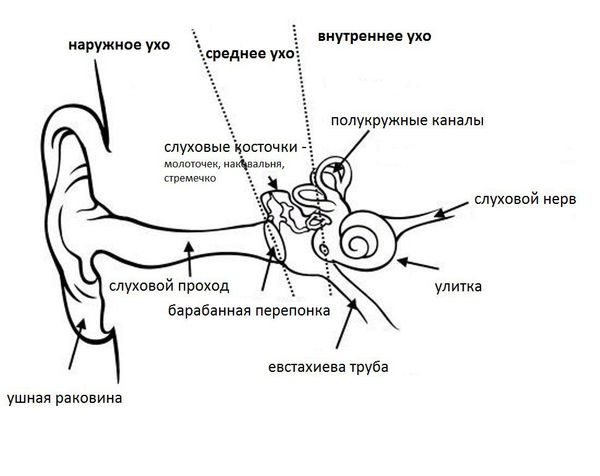
Наружный слуховой проход представляет собой полую трубку диаметром 0,3-1,0 см и длиной около 2,5 см у взрослых. Он состоит из хрящевой части, которая является продолжением хряща ушной раковины, и костной части, занимающей 2/3 наружного слухового прохода. Кожа в наружных отделах слухового прохода содержит волосы, сальные и серные железы [2] .
Барабанная перепонка проводит наружные колебания и является границей, которая отделяет наружное ухо от среднего. Среднее ухо состоит из центральной части, которая представлена барабанной полостью. Кпереди и книзу от барабанной полости находится слуховая труба (евстахиева труба). Кзади от барабанной полости находятся сосцевидные ячейки.
В норме полость среднего уха стерильна, т. е. грибков и других микробов в ней нет. Их попаданию препятствует изоляция от внешней среды за счёт барабанной перепонки, дренажной функции слуховой трубы и местного иммунитета. Тем не менее, грибы могут проникать в среднее ухо через слуховую трубу из глотки либо через систему крово- и лимфообращения.
Основными патогенетическими звеньями возникновения микоза являются адгезия грибов, т. е. прикрепление гриба к коже или раневой поверхности, колонизация гриба и инвазивный рост [7] . При тяжёлой форме микоза может произойти генерализация процесса, т. е. проникновение возбудителя в кровь с распространением по организму и появлением вторичных очагов грибковой инфекции в различных органах и тканях. Микозы могут выступать своеобразными "маркерами" нарушения иммунитета, так как иммунодефицит является одним из основных моментов в патогенезе грибковой инфекции.
Классификация и стадии развития отомикоза
По характеру возбудителя:
- дрожжеподобный — возбудителем выступают дрожжеподобные грибы рода Candida;
- плесневой — выделяют плесневые грибы рода Aspergillus;
- смешанный — присутствует сочетанное поражение грибами родов Aspergillus и Candida.
По локализации:
- наружный грибковый отит — процесс расположен в наружном слуховом проходе;
- грибковый мирингит — при поражении барабанной перепонки;
- грибковый средний отит и грибковый средний послеоперационный отит — при поражении среднего уха;
- сочетанное поражение наружного и среднего уха.
По стороне поражения:
По клиническому течению:
- Острый. Под острым отомикозом понимают впервые выявленный случай грибкового поражения, если речь идёт об острой фазе процесса продолжительностью до 3-4 недель. Пациент при этом жалуется на впервые возникшие симптомы, характерные для этой патологии: зуд в ушах, выделения из слухового прохода, болевой синдром и др.
- Хронический [18] . Этот диагноз пациенту уже ставили ранее и он получал лечение, но спустя какое-то время снова обратился с такими же жалобами. Характерно длительное и вялое течение свыше трёх месяцев с периодами улучшения и повторяющимися обострениями, при которых возобновляются боли в ухе и выделения.
Осложнения отомикоза
- Местное распространение. При вовремя начатом и адекватном лечении осложнения встречаются редко, но при отсутствии лечения отомикоз может приводить к обширному поражению всего слухового прохода, барабанной перепонки и окружающих ухо тканей [2] .
- Генерализация заболевания. Грибковая инфекция опасна тем, что быстро распространяется и угрожает поражением внутренних органов, особенно в послеоперационный период. При неблагоприятном течении отомикоз может являться причиной распространённого микоза внутренних органов и грибкового сепсиса. Такие осложнения возникают достаточно редко, обычно при сопутствующих патологиях: снижении общих иммунных сил организма, ВИЧ, аутоиммунных заболеваниях и т. д.
- Хронизация заболевания. При локализации патологического процесса в среднем ухе часто происходит хронизация процесса, выражающаяся в длительных и многократных обострениях.
- Рубцово-спаечный процесс. В течение времени могут образоваться спайки в полости среднего уха (адгезивный отит). Это будет затруднять нормальное звуковосприятие и приведёт к тугоухости, которая может носить необратимый характер [15] . Также из-за спаек возможно сужение (стеноз) наружного слухового прохода. Однако отомикоз не приводит к полной потере слуха.
Диагностика отомикоза
Опрос, сбор анамнеза
Диагностика начинается со сбора анамнеза. Врач задаёт ряд вопросов:
- Когда началась болезнь и как протекала.
- Был ли у пациента ранее средний отит.
- Было ли грибковое поражение других органов и систем, например урогенитального тракта.
- Как долго пациент болеет, с какой частотой, были ли обострения.
- Принимает ли пациент антибиотики, стероидные препараты, цитостатики (чаще всего используются при лечении онкозаболеваний) и химиотерапевтические препараты.
- Страдает ли пациент аллергией [2][3] .
- Есть ли неблагоприятные факторы в быту и производстве.
- Какими сопутствующими заболеваниями болел пациент.
- Есть ли хронические инфекции [6] .
Осмотр, оценка жалоб
Если речь идёт о кандидозе, пациенты жалуются на беловатые выделения из уха творожистой консистенции. При отоскопии наблюдается сужение слухового прохода в хрящевой части и гиперемия (покраснение) барабанной перепонки [6] [11] .
При аспергиллёзном поражении выделения тёмные, почти чёрные, имеют густую консистенцию. При отоскопии наблюдаются сужения в костной части слухового прохода, барабанная перепонка может выпирать и терять свои опознавательные знаки [13] [15] .
При пенициллиозе зуд более выражен, выделения напоминают жидкую ушную серу, хрящевой участок инфильтрирован, на барабанной перепонке может наблюдаться выпячивание, гиперемия или эрозия, что ложно указывает на перфорацию (сквозное повреждение).
Если говорить о поражении микозом среднего уха и послеоперационной полости, то основными жалобами являются снижение слуха, выделения из уха, периодический зуд, также может наблюдаться головокружение [9] .
Как правило, при любой форме грибкового поражения наружного уха слух не страдает или выявляются незначительные нарушения по типу звукопроводимости: ухудшается передача звуковой волны по слуховому проходу к среднему уху. В этом случае возникает ощущение заложенности уха. Такие симптомы, как боль и зуд, могут наблюдаться при любом типе грибкового поражения [3] [6] [20] .
Некоторые пациенты в остром периоде обращаются с жалобами на головную боль на стороне поражения, повышение температуры тела до 38 °C , гиперчувствительность ушной раковины, наружного слухового прохода и заушной области [6] .
Лабораторная диагностика
Из лабораторных методов исследования основным является взятие мазка из уха и его микологический посев на специальные питательные среды (Сабуро, Чапека и др.). Специалист берёт образцы с помощью аттикового зонда ATIC или ложки Фолькмана. Материал берётся под контролем зрения, чтобы не повредить барабанную перепонку, поскольку субстрат собирается из глубоких отделов слухового прохода [12] .
Помимо микологического посева собранного материала, проводится его микроскопия с использованием 10 % гидроксида калия, если это нативный материал. Иногда проводится окрашивание по Романовскому — Гимза. Эти 2 исследования вместе позволяют точно определить возбудителя процесса. Для диагностики микоза титр культуры (количество в 1 мл) должен быть не менее 10 4 КОЕ/мл.
Также проводится ряд общеклинических исследований, таких как клинический и биохимический анализы крови с определением уровня глюкозы, общего белка, АсАТ (аспартатаминотрансферазы), АлАТ (аланинаминотрансферазы) и креатинина. Выполняется анализ крови на сифилис, ВИЧ-инфекцию и гепатиты В и С с целью исключить эти заболевания и выявить сопутствующие патологии [9] .
Инструментальная диагностика
Из инструментальных методов исследования следует выделить отомикроскопию больного уха с использованием бинокулярных линз, микроскопической оптики или с помощью эндоскопа [12] [15] .
Дифференциальный диагноз
Дифференциальный диагноз необходимо проводить с воспалительными процессами наружного и среднего уха негрибовой этиологии (например, с бактериальным или вирусным средним и наружным отитом), с серными пробками и новообразованиями уха, такими как холестеатома.
Окончательный диагноз отомикоза может быть поставлен только при комплексном микологическом исследовании [9] [11] .
Лечение отомикоза
При выборе терапии врач учитывает эффективность ранее проведённого лечения, если оно имелось. Если у пациента есть хронические заболевания, то в первую очередь необходима их коррекция [2] . Например, при сахарном диабете важно контролировать уровень глюкозы, так как его повышение провоцирует развитие отомикоза [3] .
Лечение инфекции начинается с устранения возбудителя, при этом используется сочетание местных лекарственных форм и препаратов системного действия. Перед применением препаратов важно тщательно очистить ухо от патологических выделений, ведь даже небольшое количество грибковых масс может негативно сказаться на эффективности медикаментозной терапии [18] .
Если при отоскопии наблюдаются полипы или грануляции в слуховом проходе, то предварительно нужно обработать их 5-10 % раствором нитрата серебра и удалить [7] [15] .
Местное лечение
Препаратом выбора для местного лечения является хлорнитрофенол и 1 % раствор нафтифина. Препараты используются в качестве аппликаций на коже наружного слухового прохода в течение 10-14 дней. Лечение необходимо продолжать ещё 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного лабораторного анализа [12] [17] [18] .
Если при микологическом посеве выделены грибы Candida, то назначаются аппликации комбинацией препаратов: 1 % раствор клотримазола и 1 % раствор нафтифина в течение 10-14 дней с продолжением терапии в течение 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного результата лабораторного исследования [3] [18] .
Системное лечение
Если возбудителем являются грибы рода Candida, рекомендуется назначать флуконазол. При лечении грибкового среднего отита и микоза послеоперационной полости среднего уха, вызванного плесневыми грибами, применяется итраконазол [18] .
В период лечения и реабилитации пациенту необходимо ограничить контакт с источниками пыли и грязи, избегать повышенной влажности и попадания воды в ухо, чтобы не допустить рецидивов и возможных осложнений [7] .
Прогноз. Профилактика
Прогноз при впервые выявленном неосложнённом наружном грибковом отите благоприятный. Если лечение было своевременным и грамотным, то удаётся полностью уничтожить возбудителя.
При хроническом течении избавиться от грибка полностью сложно, поэтому случаются рецидивы. Из-за спаечных процессов возможно снижение слуха по типу звукопроведения. Чтобы избежать рецидивов, необходимо в течение 4 недель после клинического выздоровления аккуратно протирать кожу наружного уха противогрибковым средством или делать аппликации турундой, стараясь не травмировать кожу слухового прохода.
В качестве неспецифических методов профилактики можно рекомендовать соблюдение правил личной гигиены:
- тщательно и часто мыть руки;
- не трогать кожу ушей грязными руками и предметами;
- пользоваться только личным полотенцем;
- при любых заболеваниях уха проводить тщательный его туалет.
В осенне-зимний период особенно важно укреплять защитные силы организма и повышать иммунитет, избегать переохлаждений и заветриваний ушей. Если имеется сахарный диабет, необходима коррекция уровня глюкозы крови [6] [15] .
Местное лечение грибка ушей - отомикозов: крема, мази, капли
Помимо общего противомикотического лечения, при отомикозах необходимо проводить местную антифунгальную терапию с учетом вида гриба-возбудителя. Обязательным условием для проведения местного лечения является обеспечение доступа к микотическому очагу.
Местное лечение отомикозов производится самыми различными препаратами противогрибкового действия. Выбор лекарственного средства осуществляется с учетом лабораторной чувствительности возбудителя к препарату. При кандидозах следует применять следующие препараты: 0,2% спиртовой раствор сангвинарина, водные и спиртовые растворы хинозола, раствор Кастеллани, нистатиновую и левориновую мази, водные растворы натриевой соли леворина, мультифунгин, канестен.
При отомикозах, вызванных плесневыми грибами - аспергиллами, пенициллами, мукор - можно применять следующие лекарственные препараты: фунгифен.
Необходимым условием эффективности местной терапии является тщательная очистка очага грибкового поражения от микотических масс. Местное лечение отомикоза включает тщательный туалет уха, так как даже при незначительном количестве микотических масс терапия будет неэффективна. При проведении туалета слухового прохода рекомендуется исключить использование перекиси водорода, водных растворов, так как повышенная влажность стимулирует рост и развитие гриба. Для туалета слухового прохода при отомикозах целесообразно использовать вазелиновое масло или другой масляный раствор.
Известно и широко используется в практике большое количество антифунгальных препаратов местного действия - анауран, флавофунгин, фунгифен, гриземин, лютенурин, жидкость Кастеллани, резорцин, 2% уксусная кислота, 0,5% юглоновый спирт, хлорофиллипт, уснинат натрия, 3% борная кислота, 2% йодистый калий, 1-3% салициловый спирт, 0,5% этоний на изотоническом растворе, 1% диоксидин, хинозол в разведении 1/10 000 (водный и спиртовой раствор), натриевая соль нистатина и леворина, 0,2% спиртовой раствор сангвинитрина, 0,1% раствор анилиновых красителей, дезоксифолиевая кислота.

Также местно используются: унденциленовая кислота, цинкундан, дустундан, ундецин, микосептин, амиказол, октатион, микозолон, нитрофунгин, октицил, эсулан, циклопироксоламин (батрафен), эконазол, изоконазол, нафтицин (эксодерил), толнафтат, галопрогин (миканден), генцианвиолет, тимол, соли цинка, производные гидроксихинолина, нифуроксим.
Такое большое количество применяемых на практике при отомикозах антифунгальных препаратов косвенно свидетельствует об их недостаточной эффективности и необходимости частой замены для достижения клинического выздоровления.
При выраженном мокнутии кожи наружного слухового прохода и ушной раковины показано применение жидкости Бурова в разведении в 5-10 раз или в виде 2% раствора танина с резорцином или с глицерином 1% декаминовой мази, 7% хлорацетофосовой мази, мази амфотерицина, крема «Мукоспор», «Травоген» или «Певарил».
Принято считать, что при кандидозах более эффективны 0,2% спиртовой раствор сангвинарина, водные и спиртовые растворы хинозола, раствор Кастеллани, нистатиновая и левориновая мази, водные растворы натриевой соли леворина, мультифунгин, канестен, а при аспергиллезе и пенициллиозе фунгифен.
Отчетливым местным фунгицидным действием обладают также препараты: бифоназол, микоспор, изоконазол, низорал, ороназол, клетримазол, антифунгол, дигнотримазол, йенамазол, кандид, канестен, фунгизид, антифунгол, дактарин, атрикан, эконазол, певарил, экодакс, а также комбинированные препараты с изоконазолом (травокорт), с миконазолом (дактозин, микозолан), ундециленовой кислотой (микосептин) и с производным нитрофенола (нитрофунгин).
Г. А. Самсыгина указывает на эффективность препаратов 1% клотримазола, относящегося к имидазольным противогрибковым препаратам. Это кремы «Клотримазол», «Канестен», «Кандид», «Микоспорин», которые наносятся на кожу и слизистые 2 раза в день. Противогрибковый эффект выявляется уже на 2-5-й день лечения. Эффективность терапии достигается в 95-96%. Длительность курса обычно составляет 5-7 дней.
Отомикоз (грибок ушей) вызванный дрожжеподобными грибками рода Candida
Изучением отомикозов, вызванных дрожжеподобными грибками рода Candida, занималось относительно небольшое число исследователей. Описание отдельных наблюдений кандидамикозов слуховых проходов мы находим как у отечественных, так и у зарубежных авторов (В. П. Ильин, И. И. Пружан, Н. В. Чепурная, W. Gill, Gregson и др.). Gregson и Touche считали, что при кандидамикозах слуховых проходов клиническая картина напоминает мокнущую экзему. На материале наших наблюдений мы можем отметить, что клиника отомикозов, вызванных дрожжеподобпыми грибками, разнообразна.
Всего под наблюдением было 23 больных кандидамикозом наружного уха. Действительно, у многих из них (14 человек) клиническая картина до некоторой степени была сходной с клинической картиной мокнущей экземы. Наружные слуховые проходы у этих больных были широкими, на всем протяжении покрыты беловатыми или желто-белыми налетами, которые легко снимались, а также имелось серозное отделяемое. После удаления патологического секрета хорошо обозревались все стенки слуховых проходов. Кожа их на всем протяжении была несколько отечна, гиперемирована, местами мацерирована. Инфильтрация стенок слуховых проходов у этих больных была выражена в значительно меньшей степени, чем при плесневых отомикозах.
Это же можно сказать и об изменениях барабанных перепонок у данных больных. У 8 больных из 14 была отмечена небольшая гиперемия (розоватость) барабанных перепонок и смазанность контуров. У 2 больных была выявлена только мутность барабанных перепонок и небольшая их утолщенность. У остальных 4 больных отоскопически барабанные перепонки были нормальными. Ни у одного больного не выявлено перфораций барабанных перепонок, обусловленных дрожжеподобными грибками.
Для иллюстрации приведем краткую выписку из истории болезни.
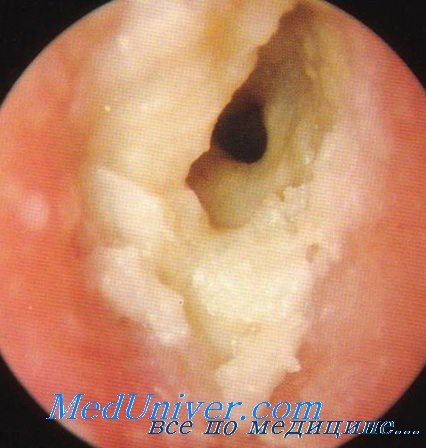
Больной А., 58 лет, 30/I обратился в консультативную ЛОРполиклинику 1-й Городской клинической больницы с жалобами на ноющие боли и заложенность ушей, жидкие выделения из обоих слуховых проходов. Перечисленные жалобы появились 1,5 месяца назад. Лечился в районной поликлинике, местио применялись синтомициновая эмульсия, желтая ртутная мазь, физиотерапевтические процедуры (УВЧ, УФО), но лечение не дало положительных результатов.
Объективно: правое ухо—область сосцевидного отростка не изменена, ушная раковина гиперемирована, слегка мацерирована, покрыта беловатыми корочками. Ушная раковина, козелок и слуховой проход повышенно чувствительны при дотрагивании, слуховой проход на всем протяжении незначительно сужен, за счет диффузной инфильтрации стенок; последние гиперемированы. На всем протяжении слухового прохода на его стенках виден серозный секрет и желтоватые корочки мягкой консистенции, легко снимающиеся. Барабанная перепонка немного гнперемирована, опознавательные пункты видны, но не четко.
Левое ухо - отоскопические данные аналогичны.
При лабораторном исследовании патологического отделяемого обоих ушей микроскопически обнаружены почкующиеся дрожжевые клетки и выделен в культуре дрожжеподобный грибок Candida guilliermondi.
Клинический диагноз: двусторонний отомикоз.
Поражение дрожжеподобными грибами Candida ушей. Кандидамикоз
Значительную роль в патологии человека играют дрожжеподобные грибки рода Candida, которые представляют собой одноклеточные организмы. Почкование является единственной формой размножения дрожжеподобных грибков. Молодые клетки носят название бласто-спор. Кроме клеток, эти грибки образуют нити псевдомицелия, отличающиеся от истинного мицелия тем, что они не имеют общей оболочки, а состоят из вытянутых в длину дрожжевых клеток.
По исследованиям Lodder и Kreger Van Rij, некоторые виды рода Candida могут образовывать и истинный мицелий в виде цилиндрической трубки с редкими перегородками. Почковаться могут не только клетки, но и мицелий, на котором в результате почкования образуются мутовки бластоспор (вертициллы). Вторичиое почкование этих бластоспор образует большие их скопления, называемые гломерулами.
Грибки рода Candida хорошо развиваются на различных питательных средах с различными углеводами (декстрин, крахмал, моносахариды, дисахариды, многоатомные спирты и различные органические кислоты). Оптимальная кислотность среды рН от 5,8 до 6,5. Но дрожжеподобные грибки могут развиваться и в очень кислых средах (рН 2,5—3,0), правда, значительно медленнее.
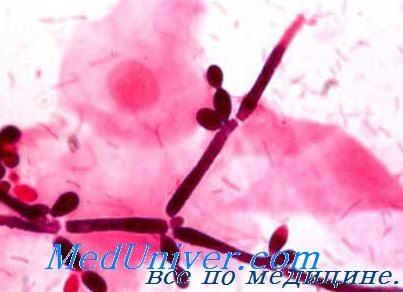
Заболевания, вызванные дрожжеподобными грибками рода Candida, описаны в литературе под различными названиями: монилиазы, левурозы, эидомикозы, бластомикозы, оидиомикозы и многие другие в соответствии с прежними названиями самого грибка. На третьем Международном конгрессе микробиологов было принято название грибка Candida, а заболевания — кандидамикоз. Однако до сих пор в литературе встречаются и другие, указанные выше, названия этого заболевания, а также термины кандидозы, каидидиазы.
Из заболеваний, вызываемых дрожжеподобными грибками рода Candida, наиболее давно известны кандидамикоз, или так называемая молочница слизистой оболочки рта (Soormycosis oris).
В последние годы изучением клиники, этиологии, патогенеза, эпидемиологии и терапии заболеваний, вызываемых дрожжеподобными грибками, много занимались советские ученые: А. М. Ариевич, А. А. Бачинская, Е. С. Белостоцкий, Б. В. Груховцев, Н. П. Блинов, П. Н. Кашкин, А. А. Кондратьева, В. Я. Некачалов, В. И. Самцов, З. Г. Степанищева, И. А. Хатридзе, И. Э. Школьников и др.
Однако многие клинические формы дрожжевых поражений кожи и слизистых оболочек, так же как и вообще грибковых поражений, остаются малоизвестными практическим врачам. Таким недостаточно изученным вопросом являются кандидамикоз и другие грибковые поражения наружного слухового прохода.
Читайте также:

