Как вылечить дерматит от химии
Обновлено: 18.04.2024

Дерматит — собирательное понятие в дерматологии, которое дословно переводится как воспаление кожи. Симптомы дерматита могут быть самыми разными:
- покраснение;
- зуд;
- сухость и шелушение кожи;
- высыпания;
- нарушение барьерной функции, трещины, ссадины.
Что такое профессиональный дерматит и как с ним бороться
Дерматит появляется как результат патологической реакции кожи на раздражитель. Это могут быть агрессивные моющие средства, аллергены, неблагоприятный климат, переохлаждение, некачественная косметика. Но существует так называемый профессиональный дерматит, который становится следствием длительного и регулярного воздействия на кожу человека веществ, вызывающих ее воспаление. Контакт с кожей происходит именно во время рабочего процесса, отсюда и название. В качестве примера профессионального дерматита можно назвать огрубевшую красную кожу рук у прачек, высыпания и шелушения у работников химической промышленности.
Распознать профессиональный дерматит очень просто. У него есть несколько типичных признаков:
- возникает во время трудовой деятельности;
- в период отпуска часто наступает ремиссия, либо стихание основных симптомов;
- на работе человек имеет дело с потенциальными аллергенами и раздражающими веществами;
- дерматит может возникать у коллег.
Профессиональный дерматит относят к одной из разновидностей контактного, то есть возникающего при непосредственном контакте кожи с неблагоприятными для нее веществами. При этом у кого-то из работников появляется воспаление, тогда как у коллег его может не быть — многое зависит от времени воздействия, конкретных профессиональных обязанностей и индивидуальной восприимчивости.
Чаще всего профессиональный дерматит локализуется на руках и лице. Человек может спутать его с другими распространенными заболеваниями, например, с псориазом, поэтому точный диагноз может поставить только врач. Визуально дерматит может напоминать экзему.
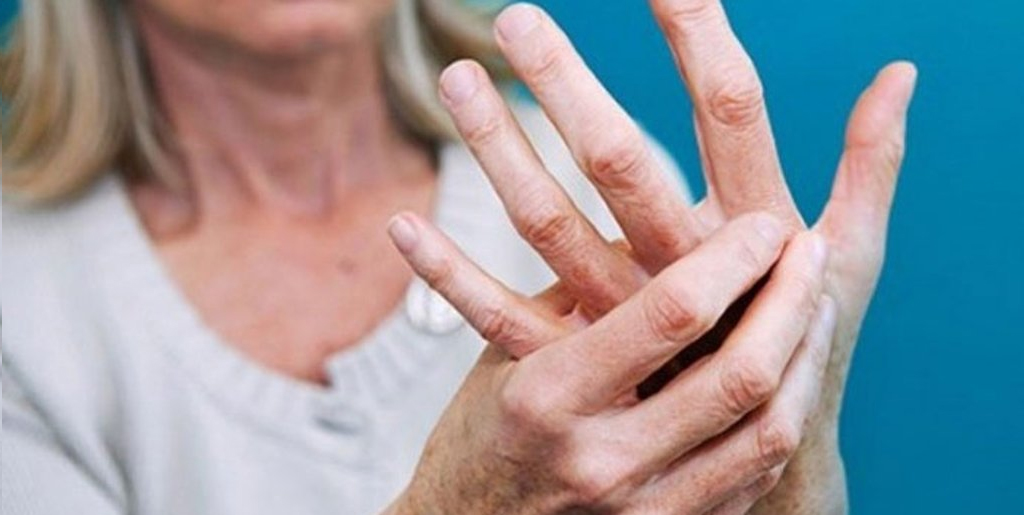
Дерматит может быть вызван целым рядом химических и физических веществ: растворителями, детергентами, овощными соками, формальдегидом, лаком для маникюра, косметикой, используемой в парикмахерском деле, хромом, кобальтом, никелем.
Чаще всего очаги воспаления возникают там, где кожа самая тонкая и нежная. Обычно это пространство между пальцами или тыльная сторона запястья.
Чтобы вылечить профессиональный дерматит, стоит полностью обезопасить себя от вещества, которое его вызывает. Для этого применяют защитные средства, прежде всего перчатки, маски. Но иногда этого мало и человеку приходится менять место труда, чтобы уберечь кожу. Для симптоматического лечения применяют кремы, обладающие барьерными свойствами. Хороший эффект дают эмоленты, способные обеспечить глубокое увлажнение.

Рассматривая, какие мази применяют при дерматите, стоит сразу сказать, что они делятся на две большие группы: гормональные и негормональные. Они отличаются не только составом, но также степенью эффективности и безопасности.
Мазь считают лучшей от дерматита на коже у конкретного пациента, если она отвечает ряду требований:
- эффективно снимает жжение и зуд;
- купирует острые и хронические воспалительные процессы;
- увлажняет кожу;
- снижает выраженность болевых ощущений;
- препятствует проникновению в очаги воспалений вирусов, грибков и бактерий (об этом говорит отсутствие вторичных присоединившихся инфекций).
Какими негормональными мазями можно лечить дерматит
Негормональные мази считают более безопасными, поскольку они имеют относительно натуральный состав. Это позволяет использовать наружное средство в течение длительного времени без какого-либо вреда для здоровья.
Именно негормональные мази считают лучшими при атопическом дерматите у ребенка. У взрослых в большинстве случаев в начале лечения врачи тоже стараются назначать именно такие мази. По принципу действия они делятся на несколько групп:
- Антисептические. Действие направлено на то, чтобы обеззаразить кожу и исключить проникновение бактерий через образующиеся язвочки.
- Противовоспалительные. Направлены на снятие зуда и раздражения, устранение воспалительных процессов.
- Увлажняющие. Косвенно способствуют выздоровлению за счет восстановления водного баланса кожи.
- Регенерирующие. Их основное действие – стимуляция процессов заживления за счет активации естественной регенерации кожного покрова.
Поскольку средства с одним основным веществом могут снимать только один симптом, врачи часто назначают комбинированные мази. Они за счет нескольких активных компонентов могут оказывать не одно, а несколько эффектов. Примеры негормональных препаратов, претендующих на роль самой хорошей мази от дерматита:
- Бепантен,
- Пантенол,
- Цинковая мазь,
- Радевит,
- Видестим,
- Левосин,
- Фенистил,
- Топикрем.
Из плюсов негормональных мазей особое значение имеет минимум побочных эффектов. Еще большинство из них разрешены к применению у детей, беременных и кормящих женщин.
Главным минусом негормональных мазей часто выступает недостаточная эффективность. Из-за этого лечение может затянуться на несколько недель, месяц и даже дольше. При этом курс нельзя прерывать, иначе предыдущая терапия может оказаться неэффективной. В результате врачу все-таки приходится назначать более сильные гормональные средства.
Выбирая, какая мазь лучше от дерматита, нельзя игнорировать и другие недостатки негормональных мазей:
- могут вызывать аллергию у людей, склонных к аллергическим проявлениям;
- проявляют свое действие не при всех видах дерматита, чаще при контактном и аллергическом.
То есть при длительном лечении мазь вызывает аллергию, но при этом может не давать нужного эффекта.
Гормональные мази
Когда отсутствует положительная динамика от применения негормональных мазей, специалисты прибегают к гормональным препаратам. В их составе основным компонентом выступают глюкокорстикостероиды – гормоны, которые в теле человека вырабатываются надпочечниками. В основе механизма действия таких препаратов лежит влияние на обмен белков и углеводов. Гормональные мази восстанавливают уровень кортизона, при недостатке которого организм становится неспособен справляться с воспалительными процессами.
В зависимости от степени воздействия на кожу гормональные мази делятся на несколько категорий:
- слабые,
- средние,
- сильные,
- очень сильные.
Последние используют только при самых тяжелых формах дерматита, поэтому первыми их никогда не назначают. Примеры гормональных мазей:
- Гидрокортизоновая,
- Целестодерм,
- Акридерм,
- Адвантан,
- Элоком,
- Дермовейт,
- Фуцикорт.
Главные недостатки гормональных мазей при лечении дерматита:
- Привыкание. Самый главный минус, который заключается в том, что со временем мазь перестает быть эффективной для лечения конкретного пациента. Одни и те же активные компоненты гормональных мазей вызывают привыкание.
- Побочные эффекты. Ввиду гормональной природы такие мази имеют множество неприятных побочных действий. Они проявляются при неправильном или слишком долгом применении. В тяжелых случаях может развиться атрофия кожи и даже недостаточность надпочечников.
- Наличие синдрома отмены. Как и в случае с негормональным, при использовании гормональных мазей нельзя прерывать курс и пропускать нанесение. Особенно сильно синдром отмены проявляется при резком отказе от гормонального средства. Это проявляется в том, что симптомы дерматита могут внезапно вернуться. По этой причине гормональные средства отменяют постепенно, уменьшая дозу и количество нанесений.
- венерические заболевания;
- туберкулез;
- беременность и лактацию;
- герпес;
- бактериальные или грибковые поражения кожи.
Какую же мазь использовать
Как видно из обзора мазей от дерматита, и гормональные, и негормональные средства нельзя назвать идеальными для лечения такого заболевания. Клиника «ПсорМак» предлагает в качестве альтернативы и эффективную, и безопасную мазь. Она создана по собственной рецептуре и показывает свою эффективность уже в течение более 25 лет.

В составе мази отсутствуют гормоны. Вместо них только натуральные природные компоненты, которые делают мазь безопасной для детей, беременных и кормящих. Мазь не вызывает побочных эффектов, не приводит к аллергии и обострению симптомов.
Кроме того, мы комплексно подходим к лечению заболевания, прибегая к всесторонней работе с пациентом путем психотерапии, игло- и гирудотерапии. Еще мы разрабатываем для пациентов индивидуальную диету. Такой подход позволяет добиться стойкой ремиссии до 6 лет, что подтверждают отзывы и результаты лечения наших пациентов.

Атопический дерматит — довольно распространенное явление, ведь в среднем 1 человек из 12 страдает им. Полностью вылечить дерматит невозможно, поэтому лечение обычно сводится к повседневному уходу, поддерживающему состояние ремиссии. Давайте рассмотрим, как ухаживать за дерматитом, чтобы не было рецидивов.
Обращение к врачу
Дерматологические заболевания разнообразны и коварны, и порой без взгляда специалиста и анализов нельзя точно поставить диагноз. Если вы ранее не были у врача, то при появлении красных высыпаний, шелушений или зуда лучше сразу записаться на прием к дерматологу. Не занимайтесь самодиагностикой и уж тем более не назначайте лечение, исходя из диагноза, поставленного самостоятельно. Так, уход при аллергическом дерматите кардинально отличается от лечения псориаза, а внешне эти болезни можно спутать.
Избавляемся от причин атопического дерматита
Сейчас ученые относят атопический дерматит к нервно-аллергическим заболеваниям. Это означает, что течение болезни может быть вызвано и усугублено как аллергенами, так и нервными расстройствами. Соответственно, важная часть ухода при атопическом дерматите состоит из устранения аллергенов и причин нервозов.
Устраняем аллергены
Даже если вы не ярко выраженный аллергик, стоит позаботиться о своем окружении и устранить возможные аллергены. У взрослых часто встречается аллергия на продукты питания: шоколад, цитрусовые, яйца, морепродукты, орехи и ягоды. У детей до трех лет часто встречается непереносимость молочного белка.
Пыль — один из самых распространенных аллергенов. Точнее, не сама пыль, а продукты жизнедеятельности пылевых клещей, которые в ней обитают. Влажная уборка должна стать регулярным ритуалом.
Аллергию также может вызывать бытовая химия. Агрессивные чистящие порошки, средства для мытья посуды, стиральный порошок — все это может провоцировать обострения. Выбирайте наиболее щадящие составы, отдавайте предпочтение специальным детским стиральным порошкам и используйте бытовую химию только в перчатках.
Избавляемся от нервных расстройств
Не стоит недооценивать влияние психологического состояния на здоровье. Именно эмоциональная нагрузка часто приводит к рецидивам атопического дерматита, поэтому уход за кожей включает в себя визиты к психотерапевту.
Уход за кожей при атопическом дерматите
Вторая половина лечения — это устранение симптомов, а именно сухости, зуда, покраснений и боли. Повседневный уход состоит из нежных очищающих средств и интенсивных увлажняющих. Участки, пораженные атопическим дерматитом, нуждаются в деликатных средствах по уходу за кожей. Во время обострения пациентам с дерматитом нужны противовоспалительные препараты. Многие такие средства относятся к гормональным, принимать их нужно только по указанию врача. Дерматолог также может назначить специальные процедуры (обертывания, примочки, аппликации и т.д.).

Уход за кожей лица при дерматите
При поражении кожи лица, необходимо сменить ежедневный уход на более щадящий. Отличным выбором станут гидрофильные масла для умывания — они не сушат кожу, бережно удаляют загрязнения и не вызывают раздражения.

Ванные процедуры
При дерматите лучше сократить длительность любых водных процедур: вместо принятия долгой ванны обойтись быстрым душем. Снизьте температуру воды для умывания — горячая вода быстро лишает кожу влаги. Для людей с дерматитом оптимальной будет температура в 32–35°C.
Постарайтесь избегать агрессивных отшелушивающих средств, жестких мочалок, скрабов. Вместо этого выбирайте мягкие очищающие средства — гели и масла, не содержащие мыла. Сразу после душа нанесите увлажняющий крем, чтобы кожа не теряла влагу. Это особенно важно в зимний период, когда кожу сушит и холодный воздух, и центральное отопление.
У детей уход при атопическом дерматите абсолютно аналогичен. Уделяйте особое внимание выбору средств для увлажнения, ищите гипоаллергенные составы, одобренные детскими дерматологами.
Уход за кожей при себорейном дерматите
Если при атопическом дерматите кожа сохнет и трескается, то при себорейном она начинает лосниться, на ней могут появиться жирные чешуйки. У детей до 3 лет заболевание обычно проявляется на макушке. Уход за кожей при себорейном дерматите в этом случае сводится к использованию специальных шампуней, назначенных дерматологом. Важно купировать зуд, ведь ребенок может расчесать место поражения и случайно занести инфекцию.

При себорейном дерматите используют средства, снижающие воспаление кожи: кератолитики, кортикостероиды, противогрибковые средства. Применять их стоит только по назначению врача. Если себорея стала хронической, дерматолог может назначить прием противогрибковых препаратов внутрь.
Аллергический контактный дерматит (АКД) – это реакция гиперчувствительности замедленного типа на химические вещества, которые контактируют с кожей. Химически активные вещества органической или неорганической природы с низкой молекулярной массой – так н
Аллергический контактный дерматит (АКД) – это реакция гиперчувствительности замедленного типа на химические вещества, которые контактируют с кожей. Химически активные вещества органической или неорганической природы с низкой молекулярной массой – так называемые гаптены – после проникновения в эпидермис ковалентно связываются с макромолекулярными протеинами и образуют антигенный гаптен-протеиновый комплекс.
Для АКД характерны две фазы развития: клинически слабо выраженная фаза контактной сенсибилизации и фаза манифестации клинических проявлений.

В клинической практике врачи в основном легко диагностируют латексассоциированную контактную аллергию, причем нередко выявляющуюся среди самого медперсонала. Высокую группу риска развития латексной аллергии составляют также больные с экземой рук, работники резиновой промышленности, дети с нервно-мышечным заболеванием Spina bifida. Традиционно контактную аллергию на латекс подозревают у больных, имеющих контактную сенсибилизацию на резиновые изделия, а также при наличии в анамнезе пищевой аллергии на ряд фруктов. Наблюдения показывают, что между латексом и определенными фруктами существует связь, поскольку они имеют общие аллергены, которые иммунная система человека не всегда в состоянии распознать. При появлении зуда или отека в полости рта после приема определенных фруктов больного следует обследовать на латексную аллергию. За рубежом младенцев с пероральной локализацией кожного поражения также принято обследовать на латекс (резиновая соска на бутылочке для вскармливания).
К другим факторам, провоцирующим развитие АКД, относят: местное применение лекарств (антибиотики в виде мазей, антисептики, наружные кортикостероиды; уже описан случай возникновения АКД на топический ингибитор кальциневрина такролимус, используемый за рубежом в лечении самого АКД тоже); использование косметических/ парфюмерных средств: смягчающие кремы/мази, дезодоранты, шампуни, лаки, мыло, средства для бритья и снятия макияжа, духи, лак для ногтей; украшения (драгоценности, бижутерия и т. д.); факторы одежды (красители, дубильные вещества, стиральный порошок, синька, пуговицы, кожа, резина, полимеры); профессиональные факторы: клей, цемент, продукты, содержащие хром (чернила, краски, красители), дерево экзотической породы; некоторые виды растений и т. д. [7, 8].
Принято считать, что АКД – довольно редкое заболевание для детского возраста, в отличие от атопического дерматита, которым страдают до 10% детей. Более того, некоторые отечественные педиатры квалифицируют АКД как сугубо профессиональный аллергический дерматоз. Научные данные подтверждают: гиподиагностика заболевания обусловлена такими фактами, как недостаточное знание врачами этой патологии и, главное, отсутствием соответствующих методов диагностики АКД. Особенно актуальна эта проблема для России, где до сих пор остается недоступным стандартный набор аллергенов для тестирования больных с подозрением на АКД, очень широко применяющийся в Европе и США уже на протяжении нескольких десятилетий.
Результаты современных исследований подтверждают, что АКД с недавних пор стал представлять клиническую проблему и для педиатрии [8, 9]. Установлено, что контактный дерматит встречается даже у детей первых месяцев жизни, частота заболеваемости повышается к 10 годам и достигает пика у взрослых [8, 10, 11]. Влияние моды и стиля жизни (пирсинг, татуировка, декоративные рисунки, косметика и лекарственные средства, например из масла чайного дерева), использование парфюмерных средств, в том числе с травяными ингредиентами, играют существенную роль в развитии АКД у детей и взрослых [7–11].
АКД и возраст пациента
Традиционно диагноз АКД считается редкостью в педиатрической практике. Между тем контактная сенсибилизация, по данным литературы, чаще встречается у детей младше 3 лет, чем у более старших или взрослых лиц.
Так, S. Goncalo et al. при проведении сравнительного анализа установили, что наиболее высокий процент позитивных аппликационных тестов (94,4%) наблюдался у малышей в возрасте до 5 лет, по сравнению с детьми более старших возрастных групп (68,3% – у детей 6–10 лет и 77,5% – 11–14 лет) [21].
В ходе исследования, проведенного во Франции, также была выявлена довольно высокая частота контактной аллергии (88%) в группе детей в возрасте от 1 до 3 лет, по сравнению с 58,9% у детей старше 3 лет [22]. Из 670 детей, обследованных в Италии, максимальную частоту контактного дерматита имели пациенты, составлявшие группу от 6 мес до 3 лет [17]. Высокая частота контактной сенсибилизации получена I. Pevny et al. при обследовании детей в возрасте 3–8 лет [23].
При обследовании 1729 пациентов с подозрением на АКД (исследование включало детей, взрослых и пожилых людей), проживающих в Австрии, F. Wantke et al. получили результаты, представленные в таблице 1 [24].
Практически во всех европейских странах эпидемиологические исследования с применением пэтч-тестов подтвердили превалирование контактной аллергии на никель как среди детей (8,3–27,5%), так и среди взрослых (15,5–25,2%) [25, 26]. Наиболее высокий уровень заболеваемости АКД на никель был выявлен учеными из Скандинавии [27].
Никель высвобождается при прямом и длительном контакте с кожей и провоцирует аллергию. В основном он попадает в организм при контакте с покрытыми солями никеля или хрома украшениями, драгоценностями. Профессиональные факторы, плохая гигиена рабочих мест также играют роль в развитии АКД на никель. Экзема рук у кассиров, вызванная АКД на никель при контакте с монетами, – профессиональная болезнь, привлекшая настолько пристальное внимание врачей, что до образования Евросоюза в некоторых странах они даже призывали государственные структуры выпускать монеты с более низким содержанием никеля [26, 28, 29]. Врачи советуют пациентам с аллергией на никель исключить прием продуктов, в которых его уровень составляет >50 mг в 100 г продукта, а также придерживаться определенных правил при приготовлении пищи и т. д. [30].
Другим важным аллергеном считается тиомерзал (2,1–37,5% случаев), который используют в качестве консерванта в составе прививок [8]. О роли тиомерзала в возникновении контактной сенсибилизации и ухудшении течения атопического дерматита сообщают многие зарубежные авторы [8].
В Англии в результате тестирования 23 846 пациентов за период 1984–1998 гг. контактная сенсибилизация к парфюмерной смеси заняла второе место (после контактной сенсибилизации к никелю) и составила 8,4% у женщин и 6,4% у мужчин [31]. Возраст, в котором у больных началась аллергия на парфюмерную смесь, точно установить не удалось. Авторы считают, что сенсибилизация может начаться в раннем возрасте, возможно, даже у новорожденных. Эпидемиологические популяционные исследования выявили, что распространенность аллергии на парфюмерную смесь составляет 1,8%; среди детей в возрасте 0–19 лет такая аллергия наблюдается у 2,5–3,4%, при этом у взрослых со здоровой кожей сенсибилизация встречается так же часто, как и у детей с нормальной кожей (1,1%) [32].
Интересно, что есть три гаптена, которые редко сенсибилизируют как здоровых детей, так и страдающих атопическим дерматитом взрослых: неомицин (2,0% против 1,7%)), смесь «Carba» (0,8 против 0,6%), кватерниум (0,4 против 0,2%) [8]. Неомицин, в частности, входит в состав вакцин, наружных офтальмологических и других средств.
Парафенилендиамин чаще всего становится причиной возникновения АКД при использовании краски для волос, меха и одежды (черного, синего, коричневого цветов). Позитивным тест на n-фенилендиамин оказывается у 10% лиц и 50–60% пациентов с профессиональными заболеваниями [33]. Существует перекрестная сенсибилизация между парафенилендиамином и парааминофенолом, метафенилендиамином и такими препаратами, как сульфонамиды и бензокаин.
Парабен и его парааминогруппы входят в состав антибиотиков, косметических средств, продуктов питания в качестве консерванта. Чаще всего сенсибилизация к парабену наблюдается у больных с ulcus cruris, а также у пациентов, страдающих экземой рук, дерматитом лица, дерматитом ног, профессиональным дерматитом и у лиц старше 40 лет. Степень проникновения парабена через кожу зависит от его концентрации, длительности воздействия, а также от основы препарата. Считается, что попадание парабена в организм через продукты не вызывает развития АКД, тогда как у сенсибилизированных больных с ulcus cruris описаны случаи возникновения гематогенной контактной экземы после внутривенных инъекций некоторых антибиотиков [34].
АКД у больных с атопическим дерматитом
Нарушение целостности кожного барьера – кардинальный признак атопического дерматита – предполагает высокую вероятность развития контактной сенсибилизации у таких больных. Как известно, ухудшение (обострение) атопического дерматита может быть вызвано множеством факторов: пищевые, ингаляционные аллергены, климатические факторы, химические или физические ирританты. Очень важным триггером обострения атопического дерматита может служить суперинфекция кожи (главным образом стафилококковой, грибковой этиологии). Предполагается также, что особую роль агрессивные детергенты и одежда (синтетическая, хлопковая) могут играть в поддержании хронического экзематозного воспаления при атопическом дерматите, особенно у детей [35, 36]. Доказана провоцирующая роль текстиля в возникновении АКД (например, нейлон может вызывать АКД и контактную крапивницу, а хлопок – острый или кумулятивный ирритантный дерматит и ухудшение течения атопического дерматита) [36–38]. Дисперсные красители являются липофильными молекулами, легко высвобождающимися при потении и трении кожи. Чаще всего аллергия к текстилю наблюдается у женщин с ожирением и гипергидрозом. Примерно 34% взрослых имеют позитивные пэтч-тесты на красители [31]; влияние текстильных красителей на возникновение контактной сенсибилизации у детей изучено очень плохо. Как было показано недавно, наиболее часто на текстильные красители реагируют дети с аллергией на никель, параамины, неомицин, парафенилендиамин; у большинства из них в анамнезе наблюдался атопический дерматит [36].
Это может показаться парадоксальным, но, по данным некоторых авторов, доказанная связь между АКД и атопическим дерматитом как фактора риска возникновения контактной сенсибилизации отсутствует [16, 25, 31].
Действительно, связь между атопией и контактным дерматитом не до конца ясна. Экспериментальные данные указывают на дисбаланс между Th1- и Th2-клетками при атопическом дерматите и АКД [39, 40]. В ходе исследования H. Nakayama et al. была выявлена высокая степень корреляции между уровнем антител к металлотионину в сыворотке крови у больных с атопическим дерматитом, имеющим аллергию на металл, по сравнению с теми, кто не страдал контактным дерматитом на металл [40].
Считается, что больные с неактивной фазой или легкой степенью тяжести течения атопического дерматита имеют слабую сенсибилизацию к контактным аллергенам [8]. По мнению М. Uehara и T. Sawai, подобный феномен характерен только для тяжелой формы атопического дерматита [41].
В ходе исследования, проведенного во Франции, в котором приняли участие 251 больной с дерматитом, позитивные пэтч-тесты были выявлены у 31% детей и 66% взрослых [42].
По данным литературы, частота контактной сенсибилизации среди детей, страдающих атопическим дерматитом, составляет 23,8–71% [17, 22, 42].
Исследователи указывают на высокую степень различия между сенсибилизацией к тиомерзалу у здоровых детей (2,1%) по сравнению с детьми, страдающими атопическим дерматитом (14,0%) [8]. Так, доказана провоцирующая роль тиомерзала в обострении атопического дерматита после прививки, содержащей тиомерзал, у 5 детей в возрасте 7–28 мес жизни, причем у всех из них аппликационный тест на тиомерзал был положительным. Другое консервирующее вещество – катон CQ также вызывает более высокую степень сенсибилизации у детей с атопическим дерматитом (21%) по сравнению с 1,4% у здоровых детей [8].
В Австрии примерно вдвое чаще контактный дерматит выявлялся среди детей с атопическим дерматитом (24,8% по сравнению с 18,4% – у неатопиков) [43]. Аналогичные показатели были получены при обследовании детей с атопическим дерматитом, проживающих в Норвегии (28,8% по сравнению с неатопиками – 17,9%) [8].
Во Франции из 137 детей с атопическим дерматитом 43% имели контактную сенсибилизацию, подтвержденную пластырными пробами [44].
У 5,0–7,4% взрослых больных с атопическим дерматитом отмечается контактная сенсибилизация к парфюмерной смеси [31].
Следует помнить о том, что существует определенный риск возникновения ятрогенной сенсибилизации при применении наружной терапии, главным образом местными антисептиками и/или антибиотиками, и даже смягчающих средств, особенно у больных с атопическим дерматитом.
Интересно отметить, что лица с атопией страдают профессиональной контактной экземой так же часто, как неатопики [8]. P. Lisi и S. Simonetti при проведении пэтч-тестирования у 61 ребенка установили, что атопическая экзема не представляет риск-фактора для развития контактной сенсибилизации, хотя кожный барьер у таких больных всегда нарушен [16].
Этиологическая диагностика АКД
В то же время в некоторых европейских странах аппликационное тестирование считается рутинным методом, кстати, наиболее часто применяющимся при обследовании детей с атопическим дерматитом, больных с экземой рук и конечно же для уточнения этиологии профессиональных дерматозов.
В настоящее время для аппликационного тестирования детей рекомендуют применять стандартный набор аллергенов, использующихся для тестирования взрослых, в обычной концентрации, за исключением никеля сульфата (1% вместо 5%) и PPD (0,5% вместо 1%) [8].
Всегда следует помнить о возможности получения недостоверных результатов при тестировании больных с подозрением на АКД [8, 34].
Так, позитивные пэтч-тесты, проведенные у 13,3–24,5% детей, лишь в половине случаев соот
Для характеристики кожного поражения в виде папулезно-везикуальных высыпаний, гиперемии, инфильтрации, сухости, шелушения, лихенификации чаще используются термины «атопический дерматит» и «нейродермит». По клиническому течению атопический дермат
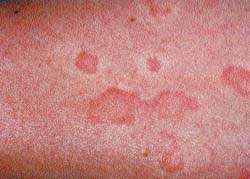 |
Диффузный атопический дерматит отличается от ограниченного более распространенным процессом. Иногда процесс принимает генерализованный характер. Наряду с нерезко ограниченными буровато-красными участками инфильтрированной и лихенизированной кожи, которые могут охватывать обширные поверхности, отмечаются отдельные плоские блестящие узелки, множественные экскориации. Кожа больных диффузным атопическим дерматитом отличается сухостью. У некоторых больных наблюдается везикуляция и мокнутие. При этом в клинической картине заболевания преобладают, наряду с инфильтрацией и лихенизацией, отечность кожи, папулы, везикулы, эрозии и эритема островоспалительного характера. Больных беспокоит непрекращающийся зуд. На участках разрешившихся высыпаний остается временная гиперпигментация кожи. При диффузном атопическом дерматите отмечается хронически рецидивирующее течение с частыми и длительными обострениями. Очень часто у больных атопическим дерматитом наблюдаются респираторные проявления атопии: бронхиальная астма, риноконъюнктивит.
| Наряду с атопическим дерматитом, или нейродермитом, который хорошо известен дерматологам, встречается тяжелый, генерализованный атопический дерматит, который протекает с постоянными явлениями экзематизации и пиодермии. Для него характерно сочетание с атопическими заболеваниями респираторного тракта в виде аллергических риносинуситов, конъюнктивитов и атопической бронхиальной астмы. Тяжелое течение заболевания нередко приводит к инвалидности. Лечение этих больных представляется крайне затруднительным, что обусловлено часто встречающейся лекарственной непереносимостью |
Одна из особенностей течения атопического дерматита — гнойная кожная инфекция, проявляющаяся в виде пиодермии, для которой характерны мелкие пустулезные высыпания, носящие поверхностный характер. Типичным для этих больных является герпес симплекс, который может локализоваться на коже лица, рук, ягодиц, на слизистых оболочках и способен мигрировать на новые участки. Предрасположенность больных атопическим дерматитом к стафилодермии, герпетической инфекции считается клиническим признаком недостаточности иммунитета. Конъюнктивит при атопическом дерматите иногда носит сезонный характер и является проявлением поллиноза, хотя в большинстве случаев он наблюдается круглогодично. При посеве содержимого с конъюнктивы часто идентифицируется золотистый стафилококк.
Таким образом, можно выделить синдром, который характеризуется сочетанием тяжелого генерализованного атопического дерматита с чередованием распространенной экзематизации и пиодермии и респираторных проявлений атопии. При этом отмечается чрезвычайно высокий уровень IgE, сенсибилизация почти ко всем атопическим аллергенам. Сочетание аллергических IgE опосредованных реакций и иммунодефицита, клинически проявляющегося в рецидивирующей пиодермии, герпетической инфекции и подтвержденного результатами иммунологического исследования, является одним из патогенетических механизмов развития этого синдрома. Особая тяжесть заболевания, молодой возраст больных, неэффективность традиционных методов терапии позволили выделить это заболевание и назвать его тяжелым атопическим синдромом (Ю. А. Порошина, Е. С. Феденко, В. Д. Прокопенко, 1985 год).
К сожалению, традиционные методы терапии недостаточно эффективны при лечении тяжелого атопического синдрома. Глюкокортикостероиды, обладающие выраженным противовоспалительным, антиаллергическим действием, нередко приводят к стероидозависимости и вызывают ряд тяжелых осложнений в виде обострений очагов инфекции и пиодермии. Обострение пиодермии вызывает необходимость антибактериальной терапии, которая, как правило, обостряет атопический дерматит или осложняется в связи с наличием у больного лекарственной непереносимости. В связи с неэффективностью традиционной терапии в Институте иммунологии МЗ РФ разработаны и проводятся методы экстракорпоральной иммунофармакотерапии (ЭИФТ, плазмоцитоферез с диуцифероном, преднизолоном и др. препаратами).
За период 1995–1997 гг. в Клинике неврозов обследовано 2686 больных, обратившихся к аллергологу по поводу различных зудящих высыпаний на коже. Из них у 612 был выявлен атопический дерматит (205 мужчин и 405 женщин в возрасте от 16 до 35 лет, средний возраст — 22–25 лет).
Ограниченный атопический дерматит наблюдался у 319 пациентов, распространенный – у 205, а у 88 был выявлен тяжелый атопический синдром. Диагноз ставился на основании клинического, аллергологического и иммунологического обследования.
Всем больным проводилось общеклиническое, в том числе функциональное, лабораторное инструментальное обследование, консультации специалистов (ЛОР, гастроэнтеролог, окулист и др.).
Кроме тщательно собранного аллергологического, фармакологического и пищевого анамнеза по специально разработанной схеме, аллергологическое обследование производилось со стандартными отечественными наборами бытовых, пыльцевых, эпидермальных и пищевых аллергенов и включало кожные тесты — уколом или скарификационные (у больных с выраженным поражением кожи в области предплечий тесты выполнялись на спине), провокационные назальные и конъюнктивальные тесты, а также тест торможения естественной эмиграцией лейкоцитов (ТТЕЭЛ) in vivo по Адо А. Д. с медикаментами.
Иммунологическое обследование предусматривало определение общего и специфических IgE в сыворотке крови и исследование показателей первичного иммунного статуса: количества лейкоцитов, лимфоцитов, Т- и В-лимфоцитов, Т-хелперов и Т-супрессоров, иммуноглобулинов класса А, М, G, а также нейтрофильного фагоцитоза.
Клинически кожные проявления характеризовались наличием папулезно-везикулярных высыпаний, местами с геморрагическими корочками на поверхности, выраженной сухостью, распространенной эритемой, лихинизацией. В локтевых сгибах и подколенных областях отмечались очаги яркой гиперемии, отечности и экcсудации. Субъективно беспокоил мучительный зуд. У 28 из 88 больных тяжелым атопическим синдромом наблюдалась пиодермия – поверхностные пустулы с гнойным отделяемым. Пиодермия носила распространенный характер у 9 больных, ограниченный у 19, сочеталась с фурункулезом у 5 больных. 82 человека страдали рецидивирующим герпес симплекс.
Таблица 1. Респираторные проявления атопии у 365 больных атопическим дерматитом
Кроме проявлений атопического дерматита и пиодермии, у многих пациентов (365) имелись респираторные проявления атопии, которые представлены в таблице 1.
Большинство больных (427) страдали сопутствующими заболеваниями желудочно-кишечного тракта (хронический гастрит, язвенная болезнь желудка и 12-перстной кишки, дискинезия желчных путей и толстой кишки, дисбактериоз кишечника и др.).
У 362 пациентов выявлена патология ЛОР-органов (хронический гайморит, полипозный этмоидит, хронический тонзиллит, хронический субатрофический фарингит).
Как видно из таблицы 1, у значительного числа больных (41%) атопическим дерматитом был выявлен поллиноз. У половины пациентов (49,1%) отмечались респираторные проявления бытовой аллергии.
При аллергологическом обследовании 612 человек, страдающих атопическим дерматитом, у 428 пациентов была выявлена сенсибилизация к небактериальным аллергенам. В таблице 2 представлены результаты аллергологического обследования этих пациентов по данным кожных (prick и скарификационных), назальных и конъюнктивальных тестов, а также по определению специфических IgE в сыворотке крови.
Как видно из таблицы 2, наибольшее число положительных тестов было получено с бытовыми и пыльцевыми аллергенами, что, как говорилось выше, обусловлено наличием не только кожных, но и респираторных проявлений атопии.
Таблица 2. Результаты аллергологического обследования 428 больных атопическим дерматитом
105 больным, у которых в анамнезе имелись указания на медикаментозную непереносимость, проводился ТТЕЭЛ с лекарственными средствами. У 38 человек он оказался положительным.
Клиническое течение распространенного атопического дерматита и тяжелого атопического синдрома с рецидивами пиодермии и герпеса при наличии хронических очагов инфекции (хронический гайморо-этмоидит, хронический тонзиллит, дисбактериоз кишечника и пр.) позволило предположить, что у этой категории больных имеется сочетание аллергии и иммунодефицита. При иммунологическом обследовании были выявлены следующие изменения гуморального и клеточного иммунитета: снижение количества лимфоцитов периферической крови за счет уменьшения популяций Т-клеток, снижение нейтрофильного фагоцитоза. Отмечено увеличение продукции иммуноглобулинов класса А, М, и особенно IgE. У всех обследованных больных было зафиксировано значительное повышение уровня общего IgE, иногда в 10–30 раз по сравнению с уровнем у здоровых людей.
Наряду с термином атопический дерматит, отражающим аллергическую природу данного заболевания, по-прежнему широко используется (особенно дерматологами) более старое определение – нейродермит. Такое название было дано недаром, так как практически у всех больных обострение кожного процесса вызывается эмоционально-стрессовыми факторами, психотравмирующей ситуацией. В свою очередь, постоянный зуд, беспокоящий больного, вызывает раздражительность, вспыльчивость, приводит к бессоннице.
Пример
Больная Ч. 1972 года рождения находилась в клинике на лечении с 18.02.93 по 29.04.93 по поводу невротической депрессии, выраженного астено-депрессивного синдрома.
Сопутствующий диагноз: атопический дерматит, распространенная форма в стадии обострения (при выписке ремиссия). Поллиноз. Аллергический риноконъюнктивит. Сенсибилизация к пыльце деревьев. Пищевая аллергия к орехам, яблокам, моркови. Хронический гастрит со сниженной секреторной функцией. Дискинезия толстой кишки.
Жалобы на постоянный зуд кожи, высыпания, раздражительность, вспыльчивость, плаксивость, нарушение сна, головные боли, повышенную утомляемость, снижение настроения.
Из анамнеза: бабушка страдала экземой. У тети бронхиальная астма. Родилась первым ребенком, в срок. Со слов матери, беременность и роды протекали без осложнений. С пяти месяцев находилась на искусственном вскармливании – почти сразу появилась детская экзема. В пять лет диагностирован нейродермит. Наблюдалась дерматологами. Были длительные периоды относительного благополучия, когда оставался ограниченный дерматит (в области локтевых суставов, кистей). Летом всегда улучшение, обострение в сентябре—октябре. С 1992 года в мае появились явления ринита. Отмечалось обострение дерматита после употребления в пищу орехов, шоколада, яиц, цитрусовых. В августе 1993 года отек Квинке после употребления яблок, после этого яблоки не ела. С детства отмечено резкое обострение дерматита на фоне стрессовых ситуаций. Последнее ухудшение около года на фоне психотравмирующей ситуации в семье (развод с мужем). Распространились кожные высыпания, беспокоит постоянный зуд, из-за этого нарушился сон. За год похудела на 7 кг. Принимала супрастин и димедромл с незначительным эффектом. Местное лечение, назначенное дерматологом (названия мазей больная не знает), давало только кратковременное улучшение.
При поступлении: общее состояние удовлетворительное. Кожа сухая, на фоне участков гиперемии множественные расчесы, мелкопапулезные, везикулярные рассеянные высыпания, корочки. В области шеи, локтевых суставов, запястий выраженная лихенификация. Отеков нет. Явлений ринита, конъюнктивита нет. Слизистая полости рта и зева не изменена. В легких везикулярное дыхание, хрипов нет. Тоны сердца ясные, ритмичные, АД – 110/70. Пульс 88 в минуту, удовлетворительных свойств. Живот мягкий, безболезненный во всех отделах. Печень не увеличена. Дизурии нет. Стул не регулярный, склонность к запорам. Астенизирована. Настроение снижено. Фиксирована на своем состоянии и на психотравмирующей ситуации в семье.
Результаты клинико-лабораторного обследования: кл. ан. крови – HB-124, Л-5,0; п.1, с.46, э.12, л.36, м.5, соэ-8 мм/час. Биохим. ан. крови: общий белок 80,0; мочевина 4,4; креатинин 89,1, холестерин 6,1; бета-липопротеиды 6,1; билирубин общ. 14,8; АЛТ–0,25; АСТ-0,34; глюкоза 4,7; серомукоид 0,10. СРБ – отрицат., р-ция Вассермана отрицат.
Ан. мочи – без особенностей.
ЭКГ: без патологии.
Рентгенография ППН – прозрачность пазух не нарушена.
ЭГДС: гастрит, дуодено-гастральный рефлюкс.
Конс. ЛОР: здорова.
Конс. гинеколога: здорова
Конс. гастроэнтеролога: хронический гастрит со сниженной секреторной фукцией. Дискинезия толстой кишки.
Конс. невропатолога: вегето-сосудистая дисфункция по гипотоническому типу.
Иммунный статус: Л:5,0; Лф-36%, — 1,9; фагоцитоз 74%, Тлф-61%-1,1; Влф 5%-0,09; IgА 230, IgM 110, IgG 1400, IgG- общ. больше 1000.
Аллергологическое обследование: скарификационные тесты положительные с аллергенами из пыльцы березы +++, ольхи +++, орешника +++, дуба ++, ясеня ++, тополя +, с эпидермальными и бытовыми аллергенами – отрицательные. Сертификационные тесты с пищевыми пассивными аллергенами – орехи (грецкий, фундук, миндаль, арахис), морковь, яблоки (старкин, гольден) — положительные. Тестирование проводилось на спине.
Лечение: индивидуальная гипоаллергенная диета, в/в капельно дексона 8 мг на физ. р-ре, два дня; в/в кап. дексона 4 мг. На физ. р-ре – 3 дна, всего 28 мг; в/в кап. Аскорбиновая кислота 5,0 на физ. р-ре 5 дней; задитен 1 т. х 2 раза, фестал 1 т. х 3 раза во время еды, интал 2 кап. х 3 раза (растворенный в воде) за 20 мин. до еды, активированный уголь 1 т. х 3 раза через 1, 5 часа после еды; в/в кап. тавегил 2,0 на физ. р-ре – 2 дня, тавегил 2,0 в/м на ночь – 5 дней, ретаболил 1 т. на ночь, местная обработка кожи мазью целестодерм и мазью Унна, физиотерапия, (электросон, УФО), иглорефлексотерапия, комплексная психотерапия, лечебная релаксационная гимнастика, групповые и индивидуальные занятия с психологом. ГБО – 5 сеансов.
В результате проведенного лечения отмечена выраженная положительная динамика: высыпания на коже полностью исчезли, остается лихенификация в области локтевых сгибов и запястий, зуд почти не беспокоит. Нормализовался сон. Стала спокойнее, бодрее, активнее. Улучшилось настроение.
Читайте также:

