Как выглядит саркоидоз кожи
Обновлено: 19.04.2024
Саркоидоз – это системное заболевание, характеризующееся образованием в различных органах ограниченных плотных участков воспаления – гранулем. Саркоидоз имеет другое название – болезнь Бенье-Бека-Шаумана, нужно понимать, что это одно и то же заболевание. Фамилии, звучащие в названии болезни, принадлежат ученым, сделавшим большой вклад в изучение саркоидоза.
Саркоидоз относится к довольно редким заболеваниям – по разным данным его частота составляет от 1 до 5,4 случаев на 100 тыс. населения. Чаще всего заболевание регистрируется в возрасте 25-49 лет, у женщин чаще примерно в 1,5-2 раза.
Локализация саркоидоза Бека может быть различной, и часто болезнь затрагивает сразу несколько систем. Чаще всего это органы дыхания и лимфатические узлы (в 95% случаев – внутригрудные), реже – печень, селезенка, кожа, кости, глаза, еще реже встречается саркоидоз других органов. Примерно в 65% случаев отмечается саркоидоз легких и внутригрудных лимфоузлов одновременно, а в 25% случаев – только лимфоузлов средостения.
История изучения саркоидоза
Впервые саркоидоз был описан во второй половине XIX века как кожное заболевание. Тогда его считали разновидностью системной красной волчанки и называли ознобленной волчанкой. Ученые уже тогда обратили внимание на системный характер воспаления – вовлечение в патологический процесс разных органов, но детальное изучение всех проявлений заболевания, гистологического строения гранулем относится уже к ХХ веку. Выявив частое поражение при саркоидозе внутригрудных лимфатических узлов (ВГЛУ), заболеванию дали еще одно название: доброкачественный лимфогранулематоз. В 1934 году появилось обозначение болезни именами ученых, его изучавших – болезнь Бенье-Бека-Шаумана, а с 1950 года закрепилось современное название – саркоидоз.
Патогенез саркоидоза
В основе заболевание лежит продуктивное воспаление, результатом которого являются эпителиоидно-клеточные гранулемы. Они сдавливают окружающие ткани, вызывая в них дистрофические и в ряде случаев некротические процессы, а при длительном течении – разрастание соединительной ткани (фиброз).
Причины саркоидоза легких
На сегодняшний день нет однозначного мнения о причинах, вызывающих саркоидоз. Доказана неинфекционная природа заболевания, то есть заразиться им нельзя. Наследственность играет определенную роль, но генетически детерминируется только предрасположенность к заболеванию, которая может не реализоваться, если не будет воздействия внешних факторов. К внешним провоцирующим факторам относят:
- Токсические вещества (цирконий, алюминий, бериллий, медь и др.). Особенно актуально для людей, чья профессия связана с постоянным контактом с химическими реагентами.
- Инфекционные агенты, например, атипичные микобактерии туберкулеза, хламидии, боррелии, вирусы (Эпштейн-Барр вирус).
- Аллергены при нарушенной иммунореактивности организма (пыльца растений, грибок).
Важную роль в формировании эпителиоидных гранулем, характерных для саркоидоза, играют нарушения иммунитета, в частности, подавление и уменьшение активности Т-лимфоцитов-хелперов при одновременном повышении активности В-лимфоцитов.
Классификация саркоидоза
Существует несколько классификаций саркоидоза, но чаще всего используется клиническая. По локализации выделяют 3 вида саркоидоза:
- внутригрудной;
- внегрудной;
- генерализованный.
- обострение;
- прогрессирование (осложнения);
- затихание;
- излечение.
Используется классификация внутригрудного саркоидоза по рентгенологическим признакам, которая будет рассмотрена в разделе: «Диагностика».
Симптомы саркоидоза
Саркоидоз в большинстве случаев развивается постепенно и часто становится случайной находкой при проведении флюорографии, выявляющей увеличение лимфоузлов средостения или гранулемы в легких. Первые симптомы саркоидоза могут быть очень неспецифичны – слабость, утомляемость, лихорадка, в течение нескольких дней, увеличение периферических лимфоузлов, артралгии, одышка при саркоидозе легких или сыпь при кожной форме, но они могут стать поводом для проведения полного обследования с целью выставления диагноза или его исключения. Атипичное начало заболевания, острое или бессимптомное, отмечается примерно в 12% случаев.
Саркоидоз – системное заболевание, при котором редко поражается какая-то одна система. Фактически описаны случаи образования гранулем во всех органах, кроме надпочечников.
Симптомы саркоидоза легких
- кашель (рефлекторный, непродуктивный); ;
- боли в груди (эпизодические, неинтенсивные);
- лихорадка;
- увеличение лимфоузлов (при пальпации плотные, подвижные, безболезненные);
- слабость, снижение аппетита, потеря веса.
При длительно текущем заболевании и прогрессировании дыхательной недостаточности отмечается гипертрофия сердечной мышцы («легочное сердце»).
Симптомы саркоидоза лимфоузлов
При саркоидозе внутригрудных лимфоузлов отмечаются те же симптомы, что и при гранулемах в легких, но дополнительно определяется расширение границ корней легких при перкуссии и рентгенологическом исследовании. Две этих формы часто сочетаются между собой, поэтому обычно не требуют самостоятельной диагностики.
Могут поражаться и другие лимфатические узлы при саркоидозе. Чаще всего это шейные, подключичные узлы, которые можно определить пальпаторно. Увеличение лимфоузлов брюшной полости может сопровождаться нарушениями пищеварения (обычно диарея), болями в животе. Подмышечные, паховые лимфоузлы поражаются редко, особенно изолированно. Генерализованную лимфоаденопатию при саркоидозе нельзя назвать частой формой, но она встречается.
Увеличение лимфоузлов при саркоидозе может быть весьма значительным, особенно при отсутствии лечения. По консистенции они плотноэластические, подвижные, не спаяны между собой и с окружающими тканями. Признаков воспаления (болезненность, гиперемия) обычно не бывает, если не присоединяется инфекционный процесс.
Симптомы саркоидоза кожи
- сухость и шелушение кожи;
- полиморфная сыпь;
- рубцовые изменения; ;
- нарушение пигментации;
- изъязвление кожи.
- Саркоидозные бляшки – красновато-цианотичные образования небольших размеров (до нескольких миллиметров) с бледным участком в центре. Их локализация может быть различной, но, как правило, симметричной. Чаще узелки располагаются на верхней половине туловища, разгибательных поверхностях рук, на лице.
- Ознобленная волчанка – огрубение и покраснение кожи в результате хронического воспаления. Гиперемия может иметь цианотичный оттенок. Кожа становится неровной из-за расположенных подкожно и внутрикожно узелков, поверхность ее интенсивно шелушится. Локализуется ознобленная волчанка чаще на коже носа, щек, ушей или пальцев рук.
Помимо специфического поражения кожи при саркоидозе возможны кожные реакции на данное заболевание, которые имеют вид узловатой эритемы. Это воспаление капилляров, проявляющееся гиперемией и огрубением кожи, появлением узелков. При биопсии образований не выявляется характерных для саркоидоза морфологических признаков.
Саркоидоз сердца
Поражение сердца при саркоидозе встречается нечасто, протекает бессимптомно, поэтому редко диагностируется. В то же время длительное течение заболевания приводит к развитию необратимых структурных изменений, нарушающих нормальное функционирование сердца. Чаще всего в результате саркоидоза сердца развиваются аритмии или сердечная недостаточность.
Поражение сердца при саркоидозе практически никогда не бывает изолированным. Обычно оно развивается вместе с поражением лимфоузлов или легких. О саркоидозе сердца можно подумать при появлении следующих признаков:
-
при физических нагрузках;
- боли в области сердца;
- отеки на ногах (признак сердечной недостаточности);
- чувство «перебоев» в сердце;
- бледность кожи.
Саркоидоз глаз
Симптомы саркоидоза глаз отличаются у детей и взрослых. У детей обычно поражаются структуры самого органа зрения (увеит, иридоциклит), а у взрослых значительно чаще – веки. Пациентов беспокоят неинтенсивные боли, чувство инородного тела, снижение остроты зрения. При осмотре офтальмолог выявляет узелки разной локализации, чаще всего на задней поверхности роговицы. В редких случаях процесс распространяется на зрительный нерв, вызывая его воспаление. Саркоидоз глаз может стать причиной вторичной глаукомы.
Саркоидоз ЛОР-органов
ЛОР-органы при саркоидозе поражаются достаточно редко (около 6%). Могут поражаться разные отделы верхних дыхательных путей с соответствующими клиническими проявлениями, но чаще всего встречается ринит. Гранулемы локализуются в слизистой оболочке носа или в костях и хрящах носа. В тяжелых случаях возможна перфорация перегородок пазух.
Саркоидоз желудочно-кишечного тракта
Саркоидоз желудочно-кишечного тракта чаще всего является частью генерализованного процесса, только в 13% случаев встречается изолированное поражение печени.
Чаще всего гранулемы присаркоидозе выявляются в желудке, реже всего – в тонком кишечнике. Симптоматики может не быть или отмечаются признаки гастрита, дуоденита, колита. Довольно часто поражается печень, что в ряде случаев сопровождается ее увеличением (не всегда) и нарушением функции (холестаз, портальная гипертензия). Часто гранулемы образуются одновременно и в селезенке, вызывая развитие гепатолиенального синдрома. Поджелудочная железа поражается крайне редко и сопровождается клиническими проявлениями хронического панкреатита. В целом симптоматика при саркоидозе пищеварительной системы стертая и в большинстве случаев он остается не диагностированным при жизни.
Нейросаркоидоз
Нервная система вовлекается в патологический процесс при саркоидозе примерно в 15% случаев, а клинические проявления отмечаются еще реже – примерно в 5%. Чаще всего страдает лицевой нерв (примерно в половине случаев), могут вовлекаться другие черепно-мозговые нервы (зрительный, языкоглоточный, преддверно-улитковый), нарушая функцию соответствующих анализаторов, центральная нервная система. При образовании гранулем в головном мозге возможна очаговая симптоматика, которая зависит от локализации процесса, относительно часто появляется эпилептическая активность. Менингиты, менингоэнцефалиты чрезвычайно редки.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика саркоидоза
Диагностика саркоидоза основывается на клинических симптомах и данных лабораторно-инструментального обследования. Это заболевание довольно редкое и обычно диагностируется после исключения других патологий.
Физикальный осмотр может выявить увеличение периферических лимфоузлов, элементы сыпи. При внутригрудном саркоидозе на начальных стадиях признаки заболевания могут отсутствовать. Перкуссия и аускультация выявляют увеличение ВГЛУ, только если они достигают значительных размеров. Поэтому так важна инструментальная диагностика.
Анатомически поражение легких является альвеолитом, вызванным действием гранулем на легочную ткань, поэтому аускультативно при саркоидозе легких определяются мелкопузырчатые хрипы или крепитация. Перкуторно определяется высокое стояние диафрагмы, притупление звука над нижними отделами легких. Снижается жизненная емкость легких.
Инструментальная диагностика – это визуализирующие методики, позволяющие выявить гранулемы и изменения внутренних органов, характерные для саркоидоза. Используются рентгенография, компьютерная томография (КТ), магнитно-резонансная томография (МРТ), ультразвуковое исследование (УЗИ), радионуклидное сканирование. Рентгенологические критерии положены в основу классификации саркоидоза внутригрудных лимфоузлов (ВГЛУ) и легких.
- Саркоидоз 1 степени характеризуется двусторонним и ассиметричным увеличением ВГЛУ (медиастинальная форма).
- Саркоидоз 2 степени: к поражению ВГЛУ присоединяется очаговая или милиарная диссеминация гранулем в обоих легких (медиастинально-легочная форма).
- Саркоидоз 3 степени: в легких определяется выраженный фиброз, а в тяжелых случаях – признаки пневмосклероза и эмфиземы (легочная форма).
Для диагностики разных форм саркоидоза могут использоваться специализированные методики: спирометрия, ЭХО-кардиоскопия, ЭКГ, ФГДС, МРТ головного мозга, исследование глазного дна, бронхоскопия и т.д.
- Гистологическое исследование гранулем позволяет поставить точный диагноз. Для этого проводят их пункцию или биопсию в зависимости от локализации и технических возможностей доступа.
- При подозрении на внутригрудной саркоидоз выполняют бронхоскопию с промыванием бронхов для получения бронхоальвеолярных смывов, которые подвергаются цитологическому исследованию.В цитограмме при обострении саркоидоза выявляется значительный лимфоцитоз (до 80%), который не является специфическим критерием, но косвенно свидетельствует о заболевании.
- При подозрении на нейросаркоидоз часто выполняется спиномозговая пункция, которая выявляет у 50-70% пациентов небольшой лимфоцитарный плеоцитоз и умеренное увеличение содержания белка.
- Информативно определение уровня ангиотензинпревращающего фермента (АПФ) в крови – клетки гранулем интенсивно вырабатывают его, поэтому повышение АПФ косвенно свидетельствует о саркоидозе.
- При саркоидозе изменяется обмен кальция, поэтому отмечается гиперкальциемия и кальциурия.
- В общем анализе крови отмечается лейкоцитоз и повышение СОЭ, моноцитоз, снижение количества лимфоцитов (хотя в некоторых случаях напротив, лимфоцитоз).
- В биохимическом анализе крови в большинстве случаев повышается уровень С-реактивного белка (свидетельствует о воспалении), сиаловой кислоты.
- Ранее проводились кожные пробы – определение реакции на введение антигена, но сейчас их используют все реже из-за риска занесения пациентуинфекции.
Из-за сходной симптоматики с туберкулезом рекомендуется выполнять туберкулиновые пробы для дифференциальной диагностики. Этот метод не дает 100% гарантии, в ряде случаев требуется бактериальный посев или даже пробное лечение от туберкулеза, которое при саркоидозе не дает эффекта. Полноценную диагностику можно пройти в любом современном центре пульмонологии в Москве.
Саркоидоз: чем лечить?
Лечение саркоидоза основано на подавлении воспаления и препятствии разрастанию соединительной ткани. С этой целью чаще всего назначаются глюкокортикостероиды (преднизолон) длительными курсами (на 6-8 месяцев). Схемы лечения саркоидоза легкихчасто включают в себя ингаляционное использование гормональных препаратов (флутиказон, будесонид).
Если стероиды не помогают достичь терапевтического эффекта или их применение противопоказано из-за многочисленных побочных действий, назначаются препараты других групп (метотрексат, делагил, плаквенил).
На начальных стадиях заболевания или при снижении дозы гормональных препаратов часто рекомендуют нестероидные противовоспалительные средства.
Лечение саркоидоза кожи требует применения местных средств, содержащих те же действующие вещества, которые применяются для системной терапии.
В тяжелых случаях, неподдающихся медикаментозной терапии, может быть назначено облучение или проведение хирургического вмешательства, но такие ситуации бывают очень редко.
Лечение саркоидоза народными средствами
Существует несколько рецептов народной медицины для лечения саркоидоза, но не стоит считать их панацеей – скорее, это вспомогательные методы, помогающие укрепить организм и помочь ему в борьбе с болезнью. Повышение адаптационных сил организма особенно актуально на фоне проводимого медикаментозного лечения гормонами или цитостатиками, которые вызывают большое количество осложнений.
- В равных пропорциях смешать водку и растительное масло, полученную смесь пить 3 раза в день в течение года.
- Настой из цветков календулы, травы душицы и горца птичьего, листьев шалфея и корня алтея принимать по ¼ стакана 3 раза вдень в течение полутора месяцев. После 3-недельного перерыва курс можно повторить.
- Спиртовую настойку цветов сирени втирать в кожу грудной клетки – эффективное народное средство для лечения саркоидоза легких.
- Хороший эффект дают стимуляторы (женьшень, элеутерококк, родиола розовая). Их назначают курсами по 1,5 месяца (25 капель 3 раза в день).
Прогноз саркоидоза
Саркоидоз сам по себе не приводит к смерти, но становится причиной многочисленных осложнений, снижающих качество жизни. Это фиброзные разрастания в легких, уменьшающие дыхательный объем, нарушения работы сердца, почек, желудочно-кишечного трака, снижение зрения. При адекватной терапии все эти осложнения можно предотвратить, поэтому так важно своевременно выявить заболевание.
Группа риска
В группу риска по развитию саркоидоза входят люди среднего возраста (30-40 лет), чаще заболевание встречается у женщин. Профессии, связанные с постоянным контактом с веществами, токсически и механически раздражающими кожу, слизистые дыхательных путей, также являются фактором риска развития саркоидоза. Доказано, что чаще встречается саркоидоз и афроамериканцев и скандинавских народностей.
Профилактика
Для предотвращения развития саркоидоза или его обострений необходимо вести здоровый образ жизни, минимизируя контакт с токсическими веществами, аллергенами, инфекционными агентами. Желательно поддерживать на должном уровне активность иммунной системы, используя стимуляторы или просто витаминные комплексы. Так как заболевание начинается постепенно, а своевременная диагностика помогает более эффективно его лечить, к важным профилактическим мероприятиям в отношении саркоидоза относятся регулярные профилактические осмотры с выполнением флюорографии.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Саркоидоз кожи – это специфическое гранулематозное поражение кожного покрова, возникающее при системном саркоидозе или как изолированная форма. Саркоидные элементы представлены папулами, узелками, бляшками, язвами. Могут возникать очаги алопеции, гипо- и гиперпигментации, узловатая эритема, поражения ногтевых пластин. Диагноз подтверждается по данным биопсии кожи. Дополнительные методы включают биохимию крови, рентген и КТ ОГК, ФВД, УЗИ. В качестве терапевтических средств используют топические, внутриочаговые и системные глюкокортикостероиды, ингибиторы ФНО-α.
МКБ-10
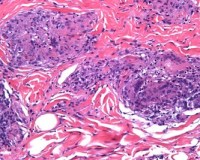


Общие сведения
Кожный саркоидоз развивается у 10-30% пациентов с системной формой болезни Бенье-Бека-Шауманна. Он может протекать изолированно, но чаще сочетается с поражением других органов: легких, внутригрудных лимфоузлов, глаз, селезенки, нервной системы, сердца, опорно-двигательного аппарата. Системный саркоидоз чаще регистрируется у населения северных стран, нейросаркоидоз и кардиосаркоидоз больше распространен среди японцев, саркоидоз кожи – среди афроамериканцев. Болеют преимущественно женщины старше 40 лет.

Причины
Саркоидоз – заболевание полиэтиологической природы, в развитии которого задействованы иммунные механизмы. Предполагается, что образование саркоидных гранулем в коже и других органах инициируется определенными антигенами (инфекционными, химическими, лекарственными).
Иммунопатологические реакции развиваются у лиц с генетической предрасположенностью. Прослежена ассоциация саркоидоза кожи с носительством определенных HLA-аллелей, однонуклеотидным полиморфизмом в ряде генов, мутациями в генах ZNF184, ADCY3, MMP9, FCGR3A и др. Описаны наблюдения саркоидоза у членов одной семьи. Среди изученных на сегодняшний день триггеров заболевания главная роль отводится следующим факторам:
- Профессиональные вредности. Частота саркоидоза достоверно выше у лиц, контактирующих с различными химическими агентами, в числе которых инсектициды, органическая пыль, стройматериалы, продукты горения, металлы и минералы (цирконий, бериллий, кремний). Это рабочие деревообрабатывающих, бумажных, кожевенных, мебельных, гальванических производств, пожарные, водители, сварщики, строители, медицинские работники.
- Инфекции. Среди известных инфекционных антигенов, запускающих саркоидные реакции, ‒ вирусы герпеса и гепатита С, микоплазмы, хламидии, микобактерии, боррелии, пропионибактерии акне. Гранулематозные изменения в коже могут возникнуть вследствие контакта с плесневыми грибами.
- Лекарственные препараты. Известны случаи развития саркоидоза легких и кожи после применения интерферона альфа индукторов интерферона, а также регресс симптоматики после отмены данных препаратов. Описаны идентичные реакции после введения гиалуроновой кислоты.
- Психогенные реакции. Известны случаи, когда пусковым фактором развития заболевания служили тяжелые жизненные ситуации (развод с супругом, смерть родного человека, постоянные стрессы).
Патогенез
Различные антигенные факторы (бактериальные, вирусные, лекарственные, химические) вызывают иммунные реакции, в ходе которых активированные макрофаги и Т-лимфоциты стимулируют образование противовоспалительных цитокинов, в числе которых ИФН-γ, ФНО-α, IL-1,IL-2, GM-CSF и др. Цитокины способствуют миграции моноцитов и макрофагов в очаг воспаления, их последующей дифференцировке в эпителиоидные гистиоциты.
Дальнейшая трансформация эпителиоидных клеток происходит путем их слияния с образованием многоядерных гигантских клеток Пирогова-Лангханса. Постепенно очаги воспаления фиброзируются и отграничиваются, в пораженных тканях образуются саркоидные гранулемы. В морфологическом плане гранулемы представлены эпителиоидными клетками, макрофагами, клетками Лангханса с тельцами Шауманна в цитоплазме – в центре, кольцом из фибробластов и лимфоцитами – по периферии.

Классификация
В клинической дерматологии описано около 20 различных форм саркоидоза кожи, которые имеют свои клинические проявления, сопутствующие поражения и прогноз. Патология может протекать в типичных и атипичных вариантах. К типичным формам кожного саркоидоза относятся:
- Саркоид Бека. Встречается наиболее часто. Имеет 3 формы: мелкоузелковую, крупноузелковую и диффузно-инфильтративную.
- Ознобленная волчанка Бенье-Теннесона. Редкая разновидность кожного саркоидоза (2,7%) с неблагоприятным течением, ассоциирована с прогрессирующим саркоидозом легких.
- Подкожный саркоид Дарье-Русси. Развивается у 1,5-6,0% пациентов с системным саркоидозом. Характеризуется поражением подкожно-жировой клетчатки.
- Ангиолюпоид Брока-Потрие. Встречается в единичных наблюдениях, имеет сравнительно доброкачественное течение.
Могут встречаться смешанные разновидности саркоидоза кожи: крупно- и мелкоузловой, крупноузловой и глубокий подкожный саркоид, мелкоузловой и ангиолюпоид и т. д. Атипичные формы поражения кожи, как правило, сопутствуют висцеральному саркоидозу. Встречаются следующие атипичные варианты патологии:
- псориазоформный;
- ихтиозоформный;
- эритродермический;
- рубцовый;
- эритематозный;
- язвенный;
- лихеноидный;
- веррукозно-папилломатозный;
- ангиоматозный и др.
Симптомы саркоидоза кожи
Кожные поражения при саркоидозе могут носить неспецифический (без образования саркоидных гранулем) и специфический характер. Неспецифические симптомы представлены узловатой эритемой, многоформной эритемой, кальцинозом кожи. Типичные специфические варианты саркоидоза кожи описаны ниже.
Саркоид Бека
Высыпания имеют вид мелких узелков (2-7 мм), крупных узлов (0,7-1,0 см) или инфильтратов (5-6 см), выступающих над уровнем кожи. Элементы локализуются на лице, верхней трети туловища. Имеют гладкую поверхность, бурый или синюшный оттенок, плотноэластическую консистенцию, не сливаются между собой. При диаскопии выявляется положительный феномен «пылинок» (точечные пятнышки). После разрешения высыпаний на коже остается преходящая пигментация или небольшие атрофические рубцы.
Ознобленная волчанка Бенье-Теннесона
Представляет сочетание диффузно-инфильтративного и крупноузелкового саркоидоза. Высыпания затрагивают кожу носа, щек, ушных раковин, иногда обнаруживаются на тыльной поверхности кистей, слизистых носовой и ротовой полости. Очаг поражения на лице напоминает бабочку, как при системной красной волчанке.
Элементы саркоидоза представлены бляшками красно-коричневого или красно-фиолетового цвета. На поверхности бляшек видны множественные телеангиэктазии. Существуют длительно с исходом в рубцовую атрофию кожи. Данный вариант саркоидоза кожи часто сочетается с поражением костей.
Подкожный саркоид Дарье-Русси
Относится к глубоким саркоидным поражениям, затрагивающим подкожную клетчатку. Основные элементы – крупные (до 5 см в диаметре) узлы, расположенные в гиподерме. Локализуются в области лопаток, на животе, боковых поверхностях туловища, бедрах. Они могут спаиваться с кожей (симптом «апельсиновой корки») или сливаться друг с другом (феномен «булыжной мостовой»).
Ангиолюпоид Брока-Потрие
Телеангиэктатическая форма саркоидоза характеризуется наличием единичных мягкоэластических бляшек размером 2-3 см на коже лба или носа. Элементы имеют застойную синюшно-красную поверхность, покрыты многочисленными телеангиэктазиями.
Осложнения
Кожный саркоидоз сопряжен с наличием косметических дефектов, снижением качества жизни, развитием побочных эффектов от гормонотерапии. При многолетнем течении ознобленной волчанки с поражением пальцев рук развиваются трофические нарушения, язвенные дефекты, после рубцевания которых формируются контрактуры. Иногда отмечается разрушение хрящей и костей, мутиляция пальцев кистей. Поражение носоглотки может осложниться перфорацией носовой перегородки.
Кожные реакции нередко сочетаются с висцеральными поражениями, на фоне которых развиваются системные осложнения со стороны легких (фиброз, легочная гипертензия), органа зрения (гранулематозный увеит, иридоциклит), почек (МКБ, ХПН), сердца (миокардит, аритмии, СН), нервной системы (нарушения чувствительности, атаксия, паралич Белла, когнитивные расстройства).

Диагностика
Саркоидоз кожи может предшествовать развитию системных проявлений, поэтому его ранняя диагностика имеет важное значение в предотвращении висцеральных поражений. Для оценки кожных изменений пациента осматривает врач-дерматолог, также показана консультация фтизиатра (пульмонолога), при необходимости – кардиолога, невролога, офтальмолога. Для подтверждения диагноза и выявления сопутствующих поражений проводится:
- Биопсия. Диагноз саркоидоза кожи подтверждается по данным морфологического исследования биоптатов измененной кожи. Саркоидные гранулемы содержат клетки Пирогова-Лангханса с включениями Шаумана, при этом, в отличие от туберкулезной гранулемы в них отсутствуют МБТ и казеозный распад. Для верификации изменений в органах выполняется диагностическая торакоскопия с биопсией ВГЛУ, легочной ткани.
- Специальные пробы. У 95% пациентов туберкулиновые пробы отрицательные (редко – слабоположительные или положительные). Тест Квейма с внутрикожным введением суспензии содержимого саркоидных очагов в большинстве случаев демонстрирует положительную реакцию – в месте инъекции через 3-4 нед. образуется кожная гранулема.
- Инструментальные исследования. Обязательными диагностическими этапами служат КТ грудной клетки, рентген кистей и стоп, УЗИ печени и почек. Для выявления сердечных нарушений необходима ЭКГ, УЗИ сердца.
- Лабораторные исследования. Для ОАК при системном саркоидозе характерны анемия, лейко- и лимфопения, ускорение СОЭ. Биохимические изменения включают гиперкальциемию, увеличение ЩФ, общего белка и γ-глобулинов. В анализе мочи отмечается гиперкальциурия.
Дифференциальная диагностика
Различные типы саркоидоза дифференцируют с другими специфическими и неспецифическими поражениями кожи при следующих патологиях:
- дискоидной волчанке;
- туберкулезной волчанке;
- лейшманиозе;
- лепре;
- грибовидном микозе;
- розовых угрях.
Лечение саркоидоза кожи
Местная терапия
Препаратами первой линии для терапии саркоидоза любой локализации являются кортикостероиды. При изолированных или сопутствующих поражениях кожи они назначаются местно в форме мазей и кремов, внутриочаговых инъекций. При ознобленной волчанке на элементы локально воздействуют СО2-лазером, жидким азотом, при эритродермической форме проводят ПУВА-терапию.
Системная фармакотерапия
При активном и распространенном кожном процессе, его сочетании с органной патологией показан прием ГКС внутрь, инъекции/инфузии кортикостероидов. Также в качестве монотерапии или в комбинации с ГКС (для уменьшения дозы последних) применяют цитостатики, антималярийные препараты. В отдельных случаях эффективны производные тетрациклина.
Перспективным методом является использование моноклинальных антител к ФНО-α. Вспомогательную роль в терапии саркоидоза кожи играют антиоксиданты, витамины, ангиопротекторы, калийсодержащие препараты.
Прогноз и профилактика
Саркоидоз кожи не угрожает жизни пациента, при выполнении рекомендаций врачей достигается длительная ремиссия. Возможна спонтанная регрессия высыпаний. Поскольку пациенты с саркоидозом кожи имеют повышенный риск развития системного саркоидоза, они должны находиться под диспансерным наблюдением врача общей практики или пульмонолога, проходить регулярное клинико-инструментальное обследование. В целях профилактики кожного саркоидоза желательно ограничить контакт с вредными веществами в быту и на производстве, избегать нервных потрясений, инфекций, бесконтрольного приема ЛС.
1. Саркоидоз кожи: клинические варианты и прогностическое значение/ Кирдаков Д.Ф., Фомин В.В., Потекаев Н.Н. // Фарматека №18 – 2011.
2. Клинический случай саркоидоза кожи/ Нефедьева Ю.В., Шамгунова М.В., Иванова В.О., Кокшарова И.С.// Трудный пациент. – 2018.
3. Диффузно-инфильтративный саркоидоз кожи Бека/ Козин В.М., Козина Ю.В.// Вестник Витебского государственного медицинского университета. – 2019.
4. Трудности клинической диагностики атипично протекающего саркоидоза кожи/ Сычева Н.Л., Фаустов Л.А., Осмоловская П.С.// Клиническая дерматология и венерология. 2016; 15 (2).
Саркоидоз легких – заболевание, относящееся к группе доброкачественных системных гранулематозов, протекающее с поражением мезенхимальной и лимфатической тканей различных органов, но преимущественно респираторной системы. Больных саркоидозом беспокоит повышенная слабость и утомляемость, лихорадка, боли в грудной клетке, кашель, артралгии, поражение кожи. В диагностике саркоидоза информативны рентгенография и КТ грудной клетки, бронхоскопия, биопсия, медиастиноскопия или диагностическая торакоскопия. При саркоидозе показано проведение длительных лечебных курсов глюкокортикоидами или иммунодепрессантами.
МКБ-10


Общие сведения
Саркоидоз легких (синонимы саркоидоз Бека, болезнь Бенье — Бека — Шауманна) - полисистемное заболевание, характеризующееся образованием эпителиоидных гранулем в легких и других пораженных органах. Саркоидоз является заболеванием преимущественно лиц молодого и среднего возраста (20-40 лет), чаще женского пола. Этническая распространенность саркоидоза выше среди афроамериканцев, азиатов, немцев, ирландцев, скандинавов и пуэрто-риканцев.
В 90% случаев выявляется саркоидоз дыхательной системы с поражением легких, бронхопульмональных, трахеобронхиальных, внутригрудных лимфоузлов. Также достаточно часто встречается саркоидное поражение кожи (48% - подкожные узелки, узловатая эритема), глаз (27% - кератоконъюнктивит, иридоциклит), печени (12%) и селезенки (10%), нервной системы (4—9%), околоушных слюнных желез (4—6%), суставов и костей (3% - артрит, множественные кисты пальцевых фаланг стоп и кистей), сердца (3%), почек (1% - нефролитиаз, нефрокальциноз) и других органов.

Причины
Саркоидоз Бека является заболеванием с неясной этиологией. Ни одна из выдвинутых теорий не дает достоверного знания о природе происхождения саркоидоза. Последователи инфекционной теории предполагают, что возбудителями саркоидоза могут служить микобактерии, грибы, спирохеты, гистоплазма, простейшие и другие микроорганизмы. Существуют данные исследований, основанные на наблюдениях семейных случаев заболевания и свидетельствующие в пользу генетической природы саркоидоза. Некоторые современные исследователи развитие саркоидоза связывают с нарушением иммунного ответа организма на воздействие экзогенных (бактерий, вирусов, пыли, химических веществ) или эндогенных факторов (аутоиммунные реакции).
Таким образом, на сегодняшний день есть основания считать саркоидоз заболеванием полиэтиологического генеза, связанного с иммунными, морфологическими, биохимическими нарушениями и генетическими аспектами. Саркоидоз не относится к контагиозным (т. е. заразным) заболеваниям и не передается от его носителей к здоровым людям. Прослеживается определенная тенденция заболеваемости саркоидозом у представителей некоторых профессий: работников сельского хозяйства, химических производств, здравоохранения, моряков, почтовых служащих, мельников, механиков, пожарных в связи с повышенными токсическими или инфекционными воздействиями, а также у курящих лиц.
Патогенез
Как правило, саркоидоз характеризуется полиорганным течением. Легочный саркоидоз начинается с поражения альвеолярной ткани и сопровождается развитием интерстициального пневмонита или альвеолита с последующим образованием саркоидных гранулем в субплевральной и перибронхиальной тканях, а также в междолевых бороздах. В дальнейшем гранулема либо рассасывается, либо претерпевает фиброзные изменения, превращаясь в бесклеточную гиалиновую (стекловидную) массу.
При прогрессировании саркоидоза легких развиваются выраженные нарушения вентиляционной функции, как правило, по рестриктивному типу. При сдавлении лимфатическими узлами стенок бронхов возможны обструктивные нарушения, а иногда и развитие зон гиповентиляции и ателектазов.
Морфологическим субстратом саркоидоза служит образование множественных гранулем из эпитолиоидных и гигантских клеток. При внешнем сходстве с туберкулезными гранулемами, для саркоидных узелков нехарактерно развитие казеозного некроза и наличие в них микобактерий туберкулеза. По мере роста саркоидные гранулемы сливаются во множественные большие и малые очаги. Очаги гранулематозных скоплений в каком-либо органе нарушают его функцию и приводят к появлению симптоматики саркоидоза. Исходом саркоидоза служит рассасывание гранулем или фиброзные изменения пораженного органа.
Классификация
На основании полученных рентгенологических данных в течении саркоидоза легких выделяют три стадии и соответствующие им формы.
Стадия I (соответствует начальной внутригрудной лимфожелезистой форме саркоидоза) – двустороннее, чаще асимметричное увеличение бронхопульмональных, реже трахеобронхиальных, бифуркационных и паратрахеальных лимфоузлов.
Стадия II (соответствует медиастинально-легочной форме саркоидоза) - двусторонняя диссеминация (милиарная, очаговая), инфильтрация легочной ткани и поражение внутригрудных лимфоузлов.
Стадия III (соответствует легочной форме саркоидоза) – выраженный пневмосклероз (фиброз) легочной ткани, увеличение внутригрудных лимфоузлов отсутствует. По мере прогрессирования процесса происходит образование сливных конгломератов на фоне нарастающих пневмосклероза и эмфиземы.
По встречающимся клинико-рентгенологическим формам и локализации различают саркоидоз:
- Внутригрудных лимфоузлов (ВГЛУ)
- Легких и ВГЛУ
- Лимфатических узлов
- Легких
- Дыхательной системы, сочетающийся с поражением других органов
- Генерализованный с множественными поражениями органов
В течении саркоидоза легких выделяют активную фазу (или фазу обострения), фазу стабилизации и фазу обратного развития (регрессии, затихания процесса). Обратное развитие может характеризоваться рассасыванием, уплотнением и реже – кальцинацией саркоидных гранулем в легочной ткани и лимфоузлах.
По скорости нарастания изменений может наблюдаться абортивный, замедленный, прогрессирующий или хронический характер развития саркоидоза. Последствия исхода саркоидоза легких после стабилизации процесса или излечения могут включать: пневмосклероз, диффузную или буллезную эмфизему, адгезивный плеврит, прикорневой фиброз с обызвествлением или отсутствием обызвествления внутригрудных лимфоузлов.
Симптомы саркоидоза легких
Развитие саркоидоза легких может сопровождаться неспецифическими симптомами: недомоганием, беспокойством, слабостью, утомляемостью, потерей аппетита и веса, лихорадкой, ночной потливостью, нарушениями сна. При внутригрудной лимфожелезистой форме у половины пациентов течение саркоидоза легких бессимптомное, у другой половины наблюдаются клинические проявления в виде слабости, болей в грудной клетке и суставах, кашля, повышения температуры тела, узловатой эритемы. При перкуссии определяется двустороннее увеличение корней легких.
Течение медиастинально-легочной формы саркоидоза сопровождается кашлем, одышкой, болями в грудной клетке. При аускультации выслушиваются крепитация, рассеянные влажные и сухие хрипы. Присоединяются внелегочные проявления саркоидоза: поражения кожи, глаз, периферических лимфоузлов, околоушных слюнных желез (синдром Херфорда), костей (симптом Морозова-Юнглинга). Для легочной формы саркоидоза характерно наличие одышки, кашля с мокротой, болей в грудной клетке, артралгий. Течение III стадии саркоидоза отягощают клинические проявления сердечно-легочной недостаточности, пневмосклероза и эмфиземы.
Осложнения
Наиболее частыми осложнениями саркоидоза легких служат эмфизема, бронхообтурационный синдром, дыхательная недостаточность, легочное сердце. На фоне саркоидоза легких иногда отмечается присоединение туберкулеза, аспергиллеза и неспецифических инфекций. Фиброзирование саркоидных гранулем у 5-10% пациентов приводит к диффузному интерстициальному пневмосклерозу, вплоть до формирования "сотового легкого". Серьезными последствиями грозит появление саркоидных гранулем паращитовидных желез, вызывающих нарушение кальциевого обмена и типичную клинику гиперпаратиреоза вплоть до летального исхода. Саркоидное поражение глаз при поздней диагностике может привести к полной слепоте.
Диагностика
Острое течение саркоидоза сопровождается изменениями лабораторных показателей крови, свидетельствующими о воспалительном процессе: умеренным или значительным увеличением СОЭ, лейкоцитозом, эозинофилией, лимфо- и моноцитозом. Первоначальное повышение титров α- и β-глобулинов по мере развития саркоидоза сменяется увеличением содержания γ-глобулинов.

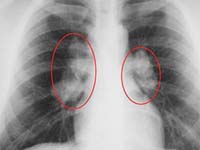
Характерные изменения при саркоидозе выявляются при рентгенографии легких, в ходе КТ или МРТ легких - определяется опухолевидное увеличение лимфоузлов, преимущественно в корне, симптом «кулис» (наложение теней лимфоузлов друг на друга); очаговая диссеминация; фиброз, эмфизема, цирроз легочной ткани. У более половины пациентов с саркаидозом определяется положительная реакция Квейма – появление багрово-красного узелка после внутрикожного введения 0,1—0,2 мл специфического саркоидного антигена (субстрата саркоидной ткани больного).

КТ органов грудной клетки. Множественные типичные саркоидозные очаги субмиллиметрового диапазона с диффузным распространением
При проведении бронхоскопии с биопсией могут обнаруживаться косвенные и прямые признаки саркоидоза: расширение сосудов в устьях долевых бронхов, признаки увеличения лимфоузлов в зоне бифуркации, деформирующий или атрофический бронхит, саркоидные поражения слизистой оболочки бронхов в виде бляшек, бугорков и бородавчатых разрастаний. Наиболее информативным методом диагностики саркоидоза служит гистологическое исследование биоптата, полученного при бронхоскопии, медиастиноскопии, прескаленной биопсии, трансторакальной пункции, открытой биопсии легких. Морфологически в биоптате определяются элементы эпителиоидной гранулемы без некроза и признаков перифокального воспаления.
Лечение саркоидоза легких
Учитывая то факт, что значительная часть случаев вновь выявленного саркоидоза сопровождается спонтанной ремиссией, за пациентами устанавливается динамическое наблюдение в течение 6-8 месяцев для определения прогноза и необходимости назначения специфического лечения. Показаниями к лечебному вмешательству служит тяжелое, активное, прогрессирующее течение саркоидоза, комбинированные и генерализованные формы, поражение внутригрудных лимфоузлов, выраженная диссеминация в легочной ткани.
Лечение саркоидоза проводится назначением длительных курсов (до 6-8 месяцев) стероидных (преднизолон), противовоспалительных (индометацин, ацетилсалициловая к-та) препаратов, иммунодепрессантов ( хлорохин, азатиоприн и др.), антиоксидантов (ретинол, токоферола ацетат и др.). Терапию преднизолоном начинают с ударной дозы, затем постепенно снижают дозировку. При плохой переносимости преднизолона, наличии нежелательных побочных эффектов, обострении сопутствующей патологии терапию саркоидоза проводят по прерывистой схеме приема глюкокортикоидов через 1—2 дня. Во время гормонального лечения рекомендуется белковая диета с ограничением поваренной соли, прием препаратов калия и анаболических стероидов.
При назначении комбинированной схемы терапии саркоидоза 4-6-месячный курс преднизолона, триамцинолона или дексаметазона чередуют с нестероидной противовоспалительной терапией индометацином или диклофенаком. Лечение и диспансерное наблюдение за пациентами с саркоидозом осуществляется фтизиатрами. Больные с саркоидозом разделяются на 2 диспансерные группы:
- I – пациенты с активным саркоидозом:
- IА – диагноз установлен впервые;
- IБ – пациенты с рецидивами и обострениями после курса основного лечения.
- II – пациенты с неактивным саркоидозом (остаточные изменения после клинико-рентгенологического излечения или стабилизации саркоидного процесса).
Диспансерный учет при благоприятном развитии саркоидоза составляет 2 года, в более тяжелых случаях – от 3 до 5 лет. После излечения пациенты снимаются с диспансерного учета.
Прогноз и профилактика
Саркоидоз легких характеризуется относительно доброкачественным течением. У значительного числа лиц саркоидоз может не давать клинических проявлений; у 30% - переходить в спонтанную ремиссию. Хроническая форма саркоидоза с исходом в фиброз встречается у 10-30% пациентов, иногда вызывая выраженную дыхательную недостаточность. Саркоидное поражение глаз может привести к слепоте. В редких случаях генерализованного нелеченного саркоидоза возможен летальный исход. Специфические меры профилактики саркоидоза не выработаны ввиду неясных причин заболевания. Неспецифическая профилактика состоит в сокращении воздействия на организм профессиональных вредностей у лиц групп риска, повышении иммунной реактивности организма.
2. Саркоидоз и проблемы его классификации/ Терпигорев С.А., Эль Зейн Б.А., Верещагина В.М., Палеев Н.Р.// Вестник РАМН. – 2012 - №5.
3. Саркоидоз: международные согласительные документы и рекомендации/ Визель А.А. , Визель И.Ю.// Русский медицинский журнал. – 2014 - №5.
4. Внутренние болезни в 2-х томах: учебник/ Под ред. Мухина Н.А., Моисеева В.С., Мартынова А.И. - 2010.
Нейросаркоидоз – это проявление системного саркоидоза, представляющее собой прогрессирующее поражение нервной системы. Заболевание характеризуется образованием неказеозных гранулем в ткани головного и спинного мозга, краниальных и периферических нервах. Клиническая картина зависит от локализации гранулем, представлена пирамидными и экстрапирамидными нарушениями, менингеальными симптомами. Возможны психические расстройства, гидроцефалия. В ходе диагностики выполняется КТ и МРТ органов центральной нервной системы, гистологическое исследование внутригрудных лимфатических узлов. Для лечения применяют глюкокортикостероиды.
МКБ-10

Общие сведения
Саркоидоз – воспалительное заболевание, характеризующееся образованием гранулем в различных органах (чаще – в легких, лимфоузлах, печени и селезенке). Возникновение нейросаркоидоза свидетельствует о крайне тяжелом и запущенном системном патологическом процессе, в ряде ситуаций – уже некурабельном. Нервная система вовлекается в 10-25% случаев, но клинические симптомы наблюдаются только у 5-10% пациентов. Почти у всех больных наряду с неврологическими проявлениями присутствуют признаки поражения других органов и систем. Изолированный нейросаркоидоз встречается лишь в 11-15% случаев.

Причины нейросаркоидоза
На сегодняшний день точный этиологический фактор данной патологии не установлен. Более частую заболеваемость среди близких родственников можно рассматривать как доказательство наследственной предрасположенности. Саркоидоз расценивается как мультифакториальная нозология. Известно несколько триггеров, запускающих гиперергическую клеточную иммунную реакцию. Самые распространенные из них – это инфекционные агенты.
К развитию нейросаркоидоза могут привести антигенные стимулы вирус простого герпеса, Эпштейн-Барр), бактерий (хламидии, боррелии). Фактором окружающей среды, способным провоцировать формирование саркоидных гранулем, является постоянное воздействие пыли металлов (алюминия, кобальта). Относительно курения данные противоречивы. С одной стороны, курение снижает частоту острых форм заболевания, с другой – у курящих пациентов выше процент резистентности к стандартной терапии.
Патогенез
Основным морфологическим субстратом нейросаркоидоза считается неиммунная гранулема. Формирование гранулем во всех органах происходит по одной схеме. Под влиянием неизвестного этиологического агента активируются Т-лимфоциты, выделяющие цитокины (интерлейкин-2, гамма-интерферон), обладающие хемотаксической активностью по отношению к моноцитам, которые в последующем трансформируются в макрофаги, а затем в эпителиоидные клетки.
Они сливаются между собой в гигантские клетки Пирогова-Лангханса, окруженные фибробластами и плазматическими клетками. Конечной стадией являются фиброз и гиалиноз. Постоянно формирующиеся новые гранулемы нарушают функционирование органов. Помимо прочих химических веществ (фактор некроза опухоли и пр.) активированные макрофаги выделяют фермент 1-альфа-гидроксилазу, осуществляющий превращение витамина Д в активную форму. Этим объясняется гиперкальциемия при нейросаркоидозе.
Классификация
В зависимости от локализации саркоидных гранулем различают следующие варианты нейросаркоидоза:
- Головного мозга.
- Спинного мозга.
- Периферической нервной системы.
Нейросаркоидоз головного мозга, в свою очередь, подразделяется на поражение мозжечка, мозговых оболочек, псевдотуморозную (объемный процесс) и многоочаговую формы.
Симптомы нейросаркоидоза
Клиническое течение заболевания крайне переменчиво – оно может быть медленным или быстрым, с ремиссиями или неуклонно прогрессирующим. Задолго до формирования развернутой картины наблюдаются неспецифические симптомы: общая слабость, длительное повышение температуры до субфебрильных цифр. Затем присоединяются признаки, характерные для всех разновидностей саркоидоза: артралгии, миалгии, кожные высыпания в виде узловатой эритемы.
Проявления поражения головного мозга
Самый частый симптом нейросаркоидоза – головная боль различной локализации, постепенно усиливающаяся и принимающая постоянный характер. При вовлечении мозговых оболочек беспокоит тошнота, рвота, ригидность затылочных мышц. Нарушается координация движений, возникает ощущение скованности в руках и ногах, изменяется походка. Возможен тремор рук как при паркинсонизме. Типично внезапное развитие гемипарезов и гемиплегий с повышением сухожильных и появлением патологических рефлексов.
Страдают когнитивные функции – ухудшается память, снижается концентрация внимания. При прогрессировании процесса изменяется почерк, нарушается понимание речи и пространственное мышление. Более чем у половины пациентов отмечаются психические расстройства. Многие жалуются на бессонницу или кошмарные сновидения. Характерна переменчивость настроения – от эйфории до склонности к депрессии. Очень редко наблюдаются зрительные и слуховые галлюцинации.
Проявления поражения спинного мозга
Для этой разновидности нейросаркоидоза типично медленное развитие радикуломиелопатий в виде корешковых болей и гипералгезии, сменяющейся на гипестезию вплоть до полной утраты чувствительности. Возникают такие симптомы как слабость в конечностях, трофические изменения кожи рук и ног, снижение сухожильных рефлексов (вялый парез или паралич). В тяжелых случаях присоединяются тазовые расстройства (непроизвольное мочеиспускание и дефекация).
Признаки саркоидоза периферических нервов
Часто вовлекаются краниальные нервы, особенно лицевой, что проявляется параличом Белла (онемением кожи и параличом мышц лица), причем двухсторонним. Иногда поражается языкоглоточный нерв, из-за чего нарушается акт глотания. Нередко встречаются полинейропатии – снижается мышечный тонус и чувствительность в конечностях, отмечаются парестезии (ощущение покалывания, жжения, ползания мурашек).
Характерны боли в стопах и голенях, усиливающиеся при ходьбе. Полинейропатиям при нейросаркоидозе сопутствуют вегетативные расстройства – сухость, похолодание, цианоз кожи стоп. Наблюдаются симптомы дисфункции сердечно-сосудистой системы (ортостатическая гипотензия) и желудочно-кишечного тракта вследствие пареза желудка (боли, тяжесть в области эпигастрия, отрыжка тухлым).
Осложнения
Нейросаркоидоз имеет большое количество осложнений, в том числе фатальных. Причинами смерти выступают отек и вклинение головного мозга при гидроцефалии, парез диафрагмы, тромбоэмболии из-за длительной иммобилизации, вызванной тетра- или параплегией. Избыточное раздражение корковых структур гранулемами способно спровоцировать эпилептический припадок.
При нейросаркоидозе в патологический процесс достаточно часто вовлекается гипоталамо-гипофизарная зона с развитием нейроэндокринных расстройств – гиперпролактинемии, несахарного диабета (у 20% больных), гипоталамического гипотиреоза. Вследствие гиперкальциемии ионы кальция откладываются в почечных канальцах и сосудах, что может привести к хронической болезни почек.
Диагностика
Ввиду системности процесса пациентам с нейросаркоидозом требуется мультидисциплинарный подход, необходима совместная курация неврологом и пульмонологом. Так как симптомы довольно неспецифичны, очень важно выявить в анамнезе указание на ранее диагностированный саркоидоз легких. Дополнительное обследование, направленное на уточнение диагноза, включает:
- Лабораторные исследования. В общем анализе крови отмечаются маркеры воспаления – лейкоцитоз, увеличение СОЭ. В биохимическом анализе крови выявляется большая концентрация С-реактивного белка, гамма-глобулинов, ионизированного кальция. Специфичным считается обнаружение высоких цифр ангиотензин-превращающего фермента. В ликворе, полученном при люмбальной пункции, находят лимфоцитарный плеоцитоз, нарушение соотношения CD4:CD8.
- МРТ спинного и головного мозга. На МРТ с контрастированием определяется утолщение мозговых оболочек, признаки гидроцефалии (асимметрия желудочков, расширение базальных цистерн), полиморфные гранулемы с четкими контурами, перифокальным отеком и хорошим накоплением контраста.
- КТ легких. Поскольку нейросаркоидоз практически всегда развивается вторично на фоне легочного саркоидоза, целесообразно выполнение КТ грудной клетки. Методика подтверждает наличие внутригрудной лимфаденопатии, диффузных интерстициальных инфильтратов.
- Гистологическое исследование. Верифицирующий метод диагностики нейросаркоидоза. В биоптате ткани спинного или головного мозга, сенсорного нерва выявляются эпителиоидноклеточные гранулемы, воспалительная инфильтрация, аксональная дегенерация и демиелинизация.
Дифференциальный диагноз нейросаркоидоза проводят с опухолями головного мозга, инсультом, болезнью Паркинсона. При поражении мозговых оболочек заболевание отличают от туберкулезного или вирусного менингита. Необходимо исключить демиелинизирующие патологии (синдром Гийена-Барре, рассеянный склероз), полинейропатии другой этиологии.
Лечение нейросаркоидоза
Консервативная терапия
Все больные подлежат обязательной госпитализации с неврологическое отделение. Основу лечения составляют глюкокортикостероидные препараты (преднизолон, метилпреднизолон). Они подавляют активность воспалительного процесса и препятствуют переходу гранулематозного воспаления в фиброз (его возникновением обусловлена необратимость неврологических нарушений). Поэтому применение глюкокортикоидов наиболее эффективно на ранней стадии болезни.
На фоне лечения гормональными средствами наступает быстрый регресс симптомов и нормализация томографической картины, однако для поддержания ремиссии необходим длительный прием лекарств, поскольку их ранняя отмена неизбежно приводит к рецидиву и ухудшению состояния больного. Исключением является изолированная невропатия лицевого нерва, для лечения которой достаточно короткого 2-недельного курса.
При остром течении нейросаркоидоза лечение следует начинать с пульс-терапии с последующим переходом на ежедневный пероральный прием медикаментов. При резистентности к ГКС или их непереносимости назначают иммуносупрессанты – метотрексат (обязательно с фолиевой кислотой), азатиоприн, циклофосфамид или синтетические противомалярийные препараты (хлорохин, гидроксихлорохин).
В некоторых случаях эффективна лучевая терапия краниальной области. При вовлечении гипоталамо-гипофизарной зоны эндокринологические нарушения имеют необратимый характер, поэтому при их развитии требуется пожизненная заместительная гормонотерапия (при гипотиреозе – левотироксин, при несахарном диабете – аналоги вазопрессина).
Хирургическое лечение
К оперативному удалению гранулем прибегают только в крайних случаях – при неэффективности всех методов консервативной терапии, неуклонном росте образований и развитии грубого неврологического дефицита, угрожающего жизни больного. При этом учитывают, что хирургическое вмешательство само по себе способно ухудшить состояние пациентов с нейросаркоидозом. При гидроцефалии показана экстренная шунтирующая операция.
Прогноз и профилактика
Нейросаркоидоз – тяжелое заболевание с непредсказуемым течением. Благоприятный прогноз возможен лишь у пациентов с полинейропатиями, изолированными краниальными невропатиями или асептическим менингитом. Наиболее неблагоприятный исход наблюдается у больных с множественным поражением ГМ и гидроцефалией. Основной причиной смерти является отек головного мозга.
Профилактика заключается в своевременной диагностике и грамотном лечении легочного саркоидоза. Поскольку нейросаркоидоз предполагает длительное применение ГКС, для своевременного выявления неблагоприятных побочных эффектов необходим регулярный контроль артериального давления, концентрации глюкозы крови и минеральной плотности костной ткани.
4. Isolated neurosarcoidosis: case series in 2 sarcoidosis centers/ Nozaki K., Scott T.F., Sohn M. et al// Neurologist – 2012 - №6.
Читайте также:

