Как выглядит расщелина верхней губы на узи
Обновлено: 27.04.2024
а) Терминология:
1. Сокращения:
• Расщелина верхней губы (РГ)
• Расщелина нёба (PH)
• Расщелина верхней губы с расщелиной нёба или без нее: РГ±РН
2. Определения:
• Первичное нёбо: альвеолярный отросток
• Вторичное нёбо: твердое и мягкое нёбо, расположенные дорсально от альвеолярного отростка
б) Лучевая диагностика:
1. Общие сведения:
• Критерии диагностики:
о Существуют различные классификации, однако предпочтение отдают описательным заключениям:
- Полная РГ: расщелина достигает ноздрей
- Неполная РГ: расщелина не достигает ноздрей
- PH, сопровождающаяся РГ (полная или неполная):
В >80% случаев РГ сопровождаются PH
Вовлечен альвеолярный отросток (первичное нёбо):
- Изолированная PH (вовлечено только вторичное нёбо):
Губа и альвеолярный отросток интактны, расщелина располагается дорсально
о Односторонняя PH + PH (наиболее частый вариант)
• Локализация:
о Односторонние, двусторонние, срединные
о Левосторонние > правосторонние
(Слева) УЗИ плода в 22 нед. Множественные пороки развития (кариотип в норме). Определяется узкая полная РГ, доходящая до незначительно уплощенных ноздрей.
(Справа) МРТ того же плода, поперечный срез через нёбо. Визуализируются небольшой дефект верхней губы и сопутствующая PH. В этом случае нарушение целостности альвеолярного отростка удалось обнаружить только с помощью МРТ, несмотря на то что дефект был заподозрен по результатам УЗИ. (Слева) У новорожденного диагностирована неполная РГ, поскольку дефект не достигал ноздри. Также была обнаружена PH с дефектом альвеолярного отростка и уплощением левой ноздри. И полная, и неполная РГ очень часто сопровождаются PH. Иногда PH сложно выявить на этапе внутриутробного развития.
(Справа) Фотография того же ребенка после пластической операции. (Слева) 3D УЗИ. Неполная РГ. Визуализируется односторонняя РГ небольших размеров не достигающая ноздри. Альвеолярный отросток не изменен.
(Справа) Тот же случай. Фотография новорожденного. Подтвержден пренатальный диагноз неполной РГ без PH. Альвеолярный отросток не изменен менее чем в 20% случаев РГ (полной или неполной).
2. УЗИ при расщелине верхней губы и неба:
• Исследование носа, губы и нёба плода:
о Косой фронтальный срез через мягкие ткани носа и рта называют snout view (англ, snout - «мордашка»):
- В норме видны округлые носовые отверстия и интактная верхняя губа
о Профиль плода в средней сагиттальной плоскости:
- Видны интактное нёбо и нормально сформированная носовая кость
о Поперечный срез через альвеолярный отросток (не входит в число стандартных плоскостей): используется для исследования твердого нёба
о 3D УЗИ - дополнительный метод исследования:
- Исследование в нескольких плоскостях дает преимущества для визуализации дефекта нёба
- Объемная поверхностная реконструкция позволяет лучше оценить анатомию в целом
о При изолированном PH информативна МРТ
• Односторонняя РГ + PH (наиболее частый вариант):
о Полная или неполная РГ + дефект альвеолярного отростка
о Практически всегда визуализируются уплощенные ноздри
о Дорсальная протяженность PH варьирует
о Заброс жидкости из полости рта в полость носа:
- Наилучшим образом визуализируется во фронтальной плоскости и при исследовании профиля плода
• Односторонняя РГ без PH:
о Полная или неполная РГ
о Дефект альвеолярного отростка отсутствует
о Ноздря не изменена или незначительно уплощена
• Двусторонняя РГ или PH:
о При исследовании профиля плода кпереди от верхней челюсти определяется выбухание:
- Объемное образование ниже носа плода
- Передняя медиальная часть нёба (первичное нёбо) дисплазирована и смещена кпереди
о Расщелины верхней губы наилучшим образом определяются в поперечной и фронтальной плоскостях:
- Патологическая находка довольно заметна, но не всегда очевидна
о Почти всегда наблюдают выраженную деформацию ноздрей
• Срединная PH или РГ:
о Дефект губы или нёба, расположенный спереди по срединной линии
о Расщелина, как правило, крупных размеров
о Сопровождается гипоплазией средней части лица:
- Уплощение средней части лица (при исследовании профиля плода)
- Уплощенный дисплазированный нос
- Смещение верхней челюсти кзади
• Изолированная PH:
о Вовлечена только дорсальная часть нёба (твердого и мягкого)
о Наилучшим образом визуализируется в поперечной и сагиттальной плоскостях:
- Наиболее характерный признак - жидкость, поступающая в полость носа через дефект нёба
о Акустическая тень от твердого нёба может затруднять диагностику:
- В таком случае информативны 3D УЗИ и МРТ плода
о Часто сопровождается гипогнатией
о В тяжелых случаях сопровождается многоводием:
- Западение языка через дефект нёба препятствует заглатыванию околоплодных вод
• Диагностика в I триместре во время измерения ТВП:
о Расщелина верхней челюсти, определяемая при исследовании лица и шеи плода в стандартной сагиттальной плоскости:
- Патологическим считают просвет шириной >1,5 мм:
Частота выявления РГ/РН, по данным недавнего ретроспективного исследования, составляет >90%
о Может определяться выбухание кпереди от верхней челюсти:
- Измененный профиль плода: выбухание + расщелина верхней челюсти
- Позволяет заподозрить двустороннюю PH
о Измененный вид ретроназального треугольника во фронтальной плоскости:
- В большинстве клиник не входит в число стандартных плоскостей исследования: в норме определяются две носовые кости и интактная верхняя челюсть
• Связь с синдромами и анеуплоидией:
о Срединная и двусторонняя PH или РГ:
- Т13 > Т18
- ГПЭ
о PH или РГ выступает проявлением многих синдромов:
- PH или РГ у плода, страдающего тем или иным синдромом, редко является изолированной находкой
о Для многих синдромов характерны гипогнатия и PH:
- Секвенция Робена (синдром Пьера Робена)
- Синдром Тричера Коллинза
3. Рекомендации по лучевой диагностике:
• Предпочтительный метод исследования:
о 3D УЗИ
• Советы по проведению исследования:
о Генетическое консультирование:
- ↑ риска анеуплоидии
- ↑ риска синдромов
- Риск выше при двусторонней и срединной РГ или PH
о Тщательный поиск других аномалий развития:
- 5% случаев сопровождаются пороками развития головного мозга (могут быть незначительными)
- Рекомендована ЭхоКГ плода
о В трудных случаях могут потребоваться специальные режимы 3D-визуализации:
- Техника reverse face:
Объемная реконструкция лица «изнутри кнаружи»
Акустическая тень от нёба менее выражена
- Техника flipped face:
Изображение лица в средней сагиттальной плоскости поворачивают на 90°
Рамку «измерительных ворот» изгибают по форме нёба
Наиболее информативна поперечная плоскость исследования вторичного нёба
4. МРТ при расщелине верхней губы и неба:
• Предпочтительный метод визуализации мягкого нёба
• Позволяет оценить проходимость дыхательных путей при планировании способа родоразрешения
в) Дифференциальная диагностика расщелины верхней губы и неба:
1. Синдром амниотических перетяжек:
• Разрыв амниона с ущемлением частей тела плода
• Дефекты лица по типу рассечения:
о Асимметричные расщелины, расположенные случайным образом и не имеющие очевидной эмбриологически обусловленной закономерности появления
• Другие дефекты туловища или конечностей:
о Причудливые дефекты передней брюшной стенки
о Ампутации
2. Объемные образования лица:
• Тератома (эпигнатус):
о Происходит из носовой или ротовой полости
о Может напоминать выбухание кпереди от верхней челюсти при РГ
• Лобное энцефалоцеле:
о Дефект костной ткани + грыжевое выпячивание головного мозга или мозговых оболочек
• Пороки развития кровеносных и лимфатических сосудов:
о Лимфангиома, гемангиома
о Интактное нёбо
г) Патологоанатомические особенности. Общие сведения:
• Этиология:
о Эмбриология:
- РГ ± PH (6-я неделя эмбриогенеза):
Нарушение слияния медиальных носовых отростков друг с другом и с верхнечелюстными отростками
- Изолированная PH (7-10-я недели эмбриогенеза)
Нарушение слияния вторичного нёба с первичным:
- Центральная РГ или PH (4-я неделя эмбриогенеза)
Нарушение формирования лобно-носового отростка
о Внешние факторы риска РГ или PH:
- Табакокурение, употребление алкоголя
- Органические растворители, сельскохозяйственные химикаты
- Дефицит питательных веществ - фолатов, цинка
- Производные ретинола и противосудорожные препараты
- Диазепам, фенитоин, фенобарбитал
• Генетические факторы:
о РГ ± PH входят в структуру >200 генетически обусловленных синдромов
о Изолированная PH входит в структуру >400 генетически обусловленных синдромов
о При Т13 или Т18 практически всегда обнаруживают другие пороки развития
• Сопутствующие аномалии:
о РГ ± PH (данные по живорожденным):
- Изолированные - 70% случаев, в сочетании с другими пороками развития - 30%
о Изолированная PH (данные по живорожденным):
- В структуре известных синдромов - 27% случаев
(Слева) 3D УЗИ с поверхностной реконструкцией лица плода. Определяются срединная РГ, плоский гипоплазированный нос и близко расположенные глаза (гипотелоризм). Также у плода обнаружена алобарная ГПЭ. Кариотипирование не выявило отклонений от нормы.
(Справа) Фотография новорожденного подтверждает пренатальный диагноз. Родители ребенка сделали выбор в пользу симптоматической терапии, ребенок умер через 2 нед. после рождения. Срединная РГ или PH часто сопровождается аномалиями развития срединных структур головного мозга, обычно - вариантами ГПЭ. Оба дефекта связаны с Т13. (Слева) Профиль лица плода. Подбородок уменьшен, кзади от интактного альвеолярного отростка виден заполненный жидкостью дефект задней части нёба. Изолированная PH тесно связана с гипогнатией.
(Справа) Тот же случай. Фотография новорожденного с дефектом дорсальной части мягкого нёба и уменьшенным подбородком. Поскольку у новорожденного имелась обструкция дыхательных путей, был введен назальный воздуховод. (Слева) МРТ плода с гипогнатией и подозрением на сопутствующую PH. Отмечается выпадение языка через дефект в задней части нёба. Передняя часть альвеолярного отростка интактна. Наличие в дыхательных путях ниже уровня языка жидкости позволяет предполагать тяжелую патологию дыхательных путей у новорожденного.
(Справа) КТ с реконструкцией в сагиттальной плоскости. Визуализация дефекта совпадает с данными, полученными при МРТ. Язык смещен кверху через дефект нёба. Границей дефекта является твердое нёбо.
г) Клинические особенности:
1. Клиническая картина:
• Самые частые субъективные и объективные симптомы:
о Случайная находка во время планового УЗИ
о РГ или PH + сопутствующие аномалии
• Другие субъективные и объективные симптомы:
о Многоводие вследствие нарушения заглатывания околоплодных вод
2. Демографические особенности:
• Пол:
о М > Ж при РГ ± PH:
- >2:1 у европейцев и японцев
о М > Ж при изолированной PH
• Этническая принадлежность:
о РГ±РН:
- 1:600 среди азиатов
- 1:1000 среди европеоидов
- 1:2500 среди афроамериканцев
о Частота изолированной PH выше в Канаде, Северной Европе
• Эпидемиология:
о Общемировая частота - 1:700 детей, рожденных живыми
о У 80% новорожденных с РГ присутствует PH
3. Естественное течение и прогноз:
• При изолированном пороке прогноз весьма благоприятен (после пластической операции)
• Сопутствующие краниофациальные нарушения:
о Трудности кормления
о Нарушение слуха и речи
4. Лечение расщелины верхней губы и неба:
• Мультидисциплинарный подход к лечению:
о Пластическая челюстно-лицевая хирургия, ортодонтическое и стоматологическое лечение
о Оториноларингология, логопедия, аудиология
о Консультирование, психологическая помощь
• Предхирургический назоальвеолярный молдинг (ПНАМ):
о Фиксирующий пластырь на губе ± устройство, вводимое в ротовую полость:
- Назальный стент, эластические ленты, устройство для альвеолярной дуги верхней челюсти
• Хирургическое лечение:
о Пластику РГ обычно проводят в возрасте 2-3 мес.
о Пластику PH обычно проводят в возрасте 9-12 мес.
о Пластика широких дефектов требует этапной хирургии и более длительного ношения устройств для ПНАМ о Количество оперативных вмешательств:
- Одна операция - 5% случаев; две - 71%; три - 22%; >четырех - 2%
• Технология будущего - эндоскопическая фетальная хирургия:
о Заживление кожи и костной ткани плода с минимальной выраженностью рубцовых изменений и костных мозолей
о В настоящее время подобные вмешательства проводятся только при жизнеугрожающих состояниях
д) Особенности диагностики:
1. Важно знать:
• Родоразрешение в условиях учреждения, специализирующегося на ведении детей с РГ и PH:
о До рождения ребенка родителей обучают обращению с устройствами для ПНАМ
2. Признаки, учитываемые при интерпретации результатов:
• В >80% случаев РГ сопровождается PH:
о Если изначально PH визуализировать не удалось, проводят повторное исследование
• Точность прогнозирования протяженности PH варьирует:
о Могут быть информативны 3D УЗИ и МРТ
• При выявлении у плода гипогнатии необходимо исключить PH:
о Если визуализация нёба затруднена, рекомендована МРТ
е) Список использованной литературы:
1. Abramson ZR et al: Radiology of cleft lip and palate: imaging for the prenatal period and throughout Life. Radiographics. 35(7):2053-63, 2015
2. Chaoui R et al: Maxillary gap at 11-13 weeks gestation: marker of cleft lip and palate. Ultrasound Obstet Gynecol. 46(6):665-9, 2015
3. Kim DW et al: Prenatal ultrasonographic diagnosis of cleft lip with or without cleft palate; pitfalls and considerations. Maxillofac Plast Reconstr Surg. 37(1):24, 2015
4. Sepulveda W et al: Retronasal triangle: a sonographic landmark for the screening of cleft palate in the first trimester. Ultrasound Obstet Gynecol. 35(1):7—13, 2010
5. Gillham JC et al: Antenatal detection of cleft lip with or without cleft palate: incidence of associated chromosomal and structural anomalies. Ultrasound Obstet Gynecol. 34(4):410-5, 2009
6. Mossey PA et al: Cleft lip and palate. Lancet. 374(9703): 1773-85, 2009
Редактор: Искандер Милевски. Дата обновления публикации: 1.10.2021
Лучевая диагностика расщелины губы и неба
а) Терминология:
• Расщелина: врожденное нарушение слияния различных тканей рта/лица:
о Расщелина губы (РГ): нарушение слияния медианного носового отростка с верхнечелюстным отростком по средней линии
о Расщелина неба (PH): нарушение слияния первичных небных отростков
б) Визуализация:
• Расщелины альвеолярного отростка: обычно между боковым резцом и клыком
• Часто сочетаются с отсутствием зубов (бокового резца) или сверхкомплектными зубами
• Дефект часто распространяется в полость носа:
о Приводя к асимметрии дна полости носа
(Слева) На трехмерной реконструкции (КЛКТ) у ребенка с множественными дефектами челюстно-лицевой области и зубов без установленного синдрома определяется расщелина верхней челюсти, отсутствие правого бокового резца и клыка, а также асимметрия полости носа. Округлое устройствос левой сторо ны головы - часть слухового аппарата. У пациента также имеются дефекты слухового канала.
(Справа) На аксиальной КЛКТ определяется дефект (расщелина) верхней челюсти с вовлечением первичных и вторичных небных отростков. (Слева) На аксиальной КЛКТ у восьмилетней девочки определяются двухсторонние расщелины неба. Не установлены какие-либо синдромы, отсутствуют расщелины верхней губы. В срединном коаном оаровке присутствуют центральный резец верхней челюаи, боковой резец, а также аруктура, выглядящая как сверхкомплектный зуб.
(Справа) На КЛКТ (трехмерная реконструкция, вид сзади) у этой же пациентки отчетливо визуализируются полные двухсторонние расщелины, распространяющиеся в носовую ямку. Обратите внимание на три изолированных зуба, расположенных срединно.
в) Дифференциальная диагностика:
• Перелом:
о Травма в анамнезе
г) Патология:
• Считается, что изолированная РГ или РГ + РН имеют схожую этиологию:
о Связаны с патологией некоторых генов и/или внешними факторами
• С РГ ± PH связаны >250 синдромов:
о Составляют 3-8% расщелин рта/лица
д) Клинические особенности:
• Самые распространенные важные врожденные дефекты у людей
• РГ и PH сочетаются в 45% случаев
• 80% случаев РГ односторонние
• Пол:
о РГ + РН = М>Ж; РН=Ж>М
• Этническая принадлежность:
о Коренные американцы > азиаты > люди с белой кожей > с темной кожей
• Лечение: серия реконструктивных вмешательств; междисциплинарный подход
Лучевые признаки расщелины верхней губы и неба у плода
а) Терминология:
• Расщелина верхней губы (РГ) с расщелиной нёба (PH) или без таковой (РГ ± PH):
о >80% случаев РГ сопровождаются PH
• Первичное нёбо: альвеолярный отросток (передняя медиальная часть)
• Вторичное нёбо: находится дорсально от альвеолярного отростка (мягкое + твердое)
б) Лучевая диагностика:
• При постановке пренатального диагноза рекомендуется придерживаться описательного характера заключения:
о Полная РГ: расщелина доходит до ноздрей
о Неполная РГ: расщелина не достигает ноздрей
о PH наблюдают как при полной, так и неполной РГ:
- Вовлечение альвеолярного отростка (первичное нёбо)
о Изолированная PH (вовлечено только вторичное нёбо):
- Верхняя губа и альвеолярный отросток интактны
• Односторонние РГ + PH (чаще всего):
о РГ + дефект альвеолярного отростка
• Односторонняя РГ без PH:
о РГ с интактным альвеолярным отростком
(Слева) Классификация РГ и PH. Тип I -РГ без PH, тип II - односторонняя РГ + PH, тип III - двусторонние РГ + PH, тип IV - срединная РГ или PH. Наиболее распространен тип II. Большинство врачей при диагностике РГ или PH отдают предпочтение описательным заключениям, а не представленной классификации.
(Справа) Характерная ультразвуковая картина односторонней полной РГ. Дефект со стороны поражения достигает уплощенной ноздри. (Слева) Клиническая фотография ребенка с односторонней полной РГ и PH. РГ достигает уплощенной ноздри, PH затрагивает альвеолярный отросток и выходит за его пределы. Оценить дорсальную протяженность PH пренаталь-но непросто.
(Справа) Клиническая фотография того же ребенка после пластики губы и нёба. Деформация минимальна. В дальнейшем в подростковом возрасте может быть проведена еще одна пластическая операция. Современные хирургические техники позволяют достичь превосходных результатов.
• Двусторонняя РГ или PH:
о При исследовании профиля плода кпереди от верхней челюсти определяется выбухание
• Срединная PH или РГ
• Изолированная PH (вторичное нёбо):
о Тесная связь с гипогнатией
• РГ и PH в структуре синдромов
о Т13, Т18, >200 синдромов:
- Срединная и двусторонняя PH или РГ более характерны для анеуплоидии
о Пороки развития головного мозга и сердца
в) Клинические особенности:
• Мультидисциплинарный подход к лечению
• Предхирургический назоальвеолярный молдинг
• Хирургическое лечение:
о Пластику РГ чаще всего выполняют в возрасте 2-3 мес.
о Пластику PH чаще всего выполняют в возрасте 9-12 мес.
о В 71% случаев требуется две операции
Редактор: Искандер Милевски. Дата обновления публикации: 1.10.2021
Что такое синдром Гольденхара? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гавран Надежды Александровны, генетика со стажем в 11 лет.
Над статьей доктора Гавран Надежды Александровны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Синдром Гольденхара — это редкая врождённая аномалия, при которой изменяются размеры и форма лицевых структур. Обычно изменения локализуются на одной стороне лица, вызывая его асимметрию, но иногда встречается двустороннее поражение.

Данный синдром относится к спектру врождённых аномалий черепа и лицевых структур, имеющих общий термин "краниофациальная микросомия". Под ним понимается уменьшение какой-либо структуры тела в пределах черепно-лицевой области.
Синонимы синдрома: окулоаурикулярная дисплазия, фацио-аурикуло-вертебральная ассоциация, синдром 1-й и 2-й жаберных дуг, отомандибулярный дизостоз, гемифациальная микросомия и др.
Приблизительная частота встречаемости синдрома Гольденхара — 1 случай на 3500-25000 новорождённых [9] . У мальчиков он встречается в 2 раза чаще, чем у девочек.
Точные причины заболевания на сегодняшний день до конца не известны [1] [2] [3] [4] . Большинство случаев возникают случайно в семьях без отягощённой истории болезни. Однако у 1-2 % пациентов с синдромом Гольденхара есть близкие родственники с подобным нарушением. Это свидетельствует о роли генетических факторов в возникновении данной патологии [4] [5] . В частности предполагается участие гена MYT1, расположенного в локусе q13.33 хромосомы 20.
Другим возможным фактором развития синдрома Гольденхара являются хромосомные аномалии — потеря или удвоение участка хромосомы. Как правило, у людей с этими нарушениями могут наблюдаются такие сочетанные пороки развития, как аномалии сердца, лёгких, почек, конечностей и центральной нервной системы [1] [2] [5] [6] .
Некоторые исследователи полагают, что формированию синдрома способствует нарушение кровотока или внешние повреждающие факторы:
- приём некоторых лекарственных препаратов, противопоказанных при беременности;
- вредные привычки;
- химические и физические агенты, воздействующие на плод на 3-8 неделе внутриутробного развития [5][6] .
Также нельзя исключить роль таких акушерско-гинекологических факторов, как предшествующие аборты, сахарный диабет и ожирение [18] .
Первые описания врождённых аномалий лицевых структур обнаружены в древних письменах, датированных 2000 лет до н. э. В Колумбии и Мексике были найдены древние керамические изделия с изображениями различных вариантов гемифациальной микросомии, в том числе наследственной: на одном из изделий был изображён родитель с ребёнком на руках, которые имели схожие аномалии лица [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома Гольденхара
Для синдрома Гольденхара характерна асимметрия лица (одностороннее недоразвитие челюсти) в сочетании с аномалиями ушных раковин, доброкачественными опухолями глаз и поражением спинного мозга (как правило в шейном отделе позвоночника). В большинстве случаев эти нарушения локализуются с правой стороны [19] . Однако до 30 % людей с синдромом Гольденхара имеют двусторонние аномалии лицевых структур.
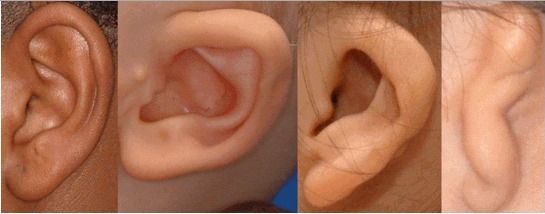
К лицевым аномалиям синдрома относятся:
- расщелины лица и нёба, аномалии лицевых мышц, верхней и нижней челюстей, скуловой и височной костей;
- аномалии ушных раковин: от недоразвития или полного отсутствия ушной раковины до образования околоушных кожных выростов при нормально сформированной ушной раковине;
- аномалии глаз (встречаются реже): одно- или двухстороннее уменьшение глазного яблока (микрофтальмия) вплоть до его отсутствия (анофтальмии), эпибульбарные дермоидные кисты глаз (доброкачественные опухоли) и ретинопатии [7] .
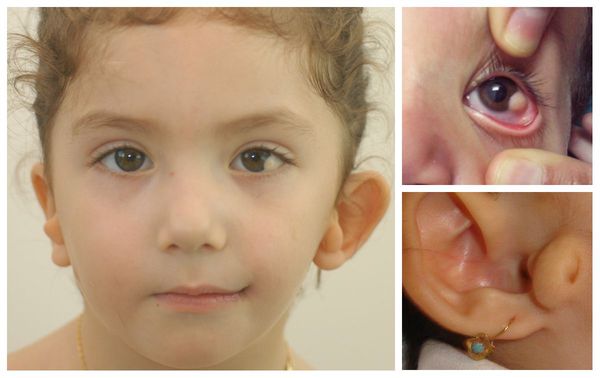
Перечисленные лицевые аномалии могут сопровождаться нарушением слуха, неправильной закладкой и прорезыванием зубов и другими нарушениями, которые могут повлиять на психофизическое развитие ребёнка.
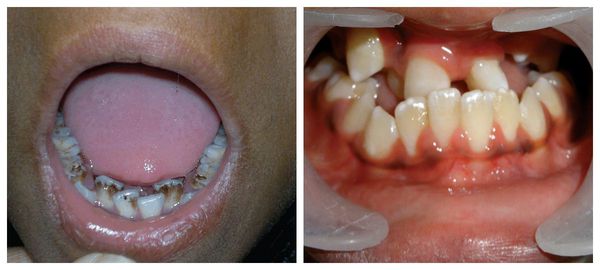
Патогенез синдрома Гольденхара
Лицевые структуры начинают формироваться на ранних сроках беременности. Со второй недели развития эмбриона на его головном конце образуется первичная ротовая ямка. К концу третьей недели она постепенно углубляется, достигает передней кишки (эндодермы) и, соединяясь с ней, образует начало пищеварительного тракта. В это же время по бокам головки эмбриона возникают два углубления — 1-я и 2-я жаберные щели, а ещё чуть позже — 3-я и 4-я щели. Между ними формируются жаберные или глоточные дуги, состоящие из нескольких частей: мешка, арки, бороздки и мембраны.
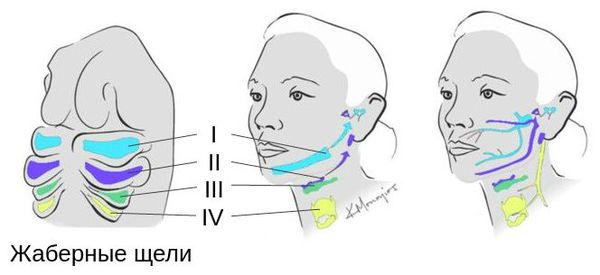
К концу первого месяца развития эмбриона первая жаберная дуга даёт начало пяти отросткам эктодермы: лобному, двум верхне- и нижнечелюстным. Непарный лобный отросток на третьей неделе разделяется на срединный и боковые носовые отростки, из которых к концу 10-11 недели внутриутробного развития формируются лоб, глазницы, нос, средние части верхней челюсти и верхней губы [11] [12] [14] . Нижнечелюстные отростки образуют единую структуру к концу четвёртой недели, а верхнечелюстные — на шестой неделе развития. Также на шестой неделе из парных латеральных закладок нижнечелюстной дуги формируется язык. На седьмой неделе верхнечелюстные отростки объединяются с лобными, в результате чего формируются губы.
В образовании ушной раковины участвуют первая и вторая жаберные дуги. Из первой дуги образуется передняя треть наружного уха — козелок и ножки завитка. Срастание производных обеих дуг происходит очень рано: к восьмой неделе развития первичная ушная раковина оказывается уже сформированной, однако окончательный рельеф уха оформляется лишь к концу седьмого месяца развития эмбриона [13] .
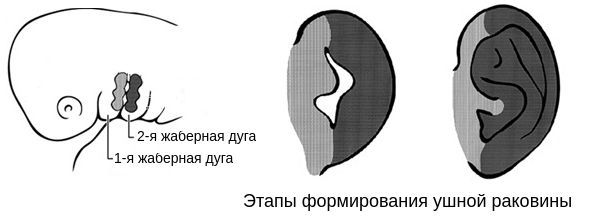
Таким образом, верхняя и нижняя челюсти, жевательная и мимическая мускулатура, наружное ухо и костные структуры среднего уха формируются из первой и второй жаберных дуг с третьей по восьмую неделю развития эмбриона. Этот период является "критическим" в отношении возникновения пороков развития лица и челюстей. Нарушить нормальное развитие черепно-лицевых структур на данном этапе может сочетанное воздействие внешних факторов, хромосомных и генетических аномалий.
Классификация и стадии развития синдрома Гольденхара
Объём дефектов лицевых структур оценивается по классификации OMENS, в которой выделяют пять групп аномалий:
- O — поражение глазницы;
- M — недоразвитие нижней челюсти;
- E — аномалия уха;
- N — вовлечённость нерва;
- S — дефицит мягких тканей.
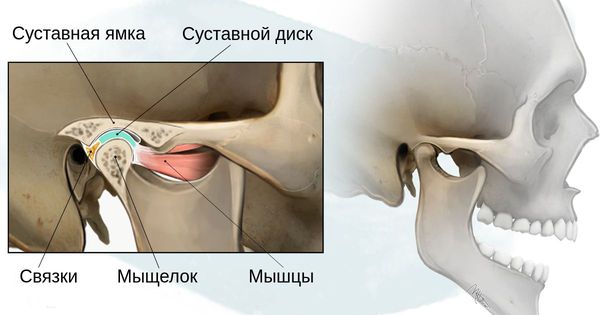
Степень тяжести данных дефектов определяется по классификации, созданной учёными Pruzansky S. и Kaban L. B.:
- 1 степень — уменьшение нижней челюсти и суставной ямки височной кости с сохранением анатомии других структур;
- 2а степень — деформация ветви нижней челюсти, суставного отростка и суставной ямки, сопровождается дефицитом жевательной мускулатуры, при этом функция височно-нижнечелюстного сустава сохраняется;
- 2б степень — недоразвитие и деформация мыщелка и суставной ямки, при этом височно-нижнечелюстной сустав не функционирует;
- 3 степень — отсутствие ветви нижней челюсти, мыщелка и суставной ямки с выраженным дефицитом мягких тканей на стороне поражения, височно-нижнечелюстной сустав не сформирован [16] .
Основываясь на своих многолетних наблюдениях, стоматолог-хирург Г. В. Кручинский выделил три варианта синдрома Гольденхара, каждый из которых подразделил на несколько типов:
- Синдром первой и второй жаберных дуг:
- односторонний ушной тип — лицо симметрично, наблюдаются аномалии ушной раковины;
- односторонний челюстно-лицевой и ушной тип (редко бывает двусторонним) — асимметрия лица из-за недоразвития челюстей и других прилегающих структур лёгкой и средней степени тяжести;
- односторонний черепно-челюстно-лицевой, суставной и ушной тип (редко бывает двусторонним) — выраженная асимметрия лица из-за тяжёлой степени недоразвития челюстей и прилегающий структур, отсутствия суставного отростка, головки и даже суставной ямки, атрофии подкожной клетчатки, слюнных желёз, мимических и жевательных мышц.
- Синдром первой жаберной дуги:
- односторонний нижнечелюстной тип — умеренная асимметрия лица из-за недоразвития нижней челюсти средней степени тяжести с сохранением формы ушной раковины, сужением слухового прохода или свищом;
- односторонний или двусторонний нижнечелюстной и ушной тип — умеренная асимметрия лица из-за недоразвития нижней челюсти средней степени тяжести с сужением слухового прохода и аномалией ушной раковины (её опущением, уменьшением и пр.).
- Простой синдром второй жаберной дуги:
- односторонний или двусторонний ушной тип — лицо симметрично, наблюдаются аномалии ушей в сочетании с дефектом мочек и лопоухостью.
По информации европейской базы данных редких заболеваний Orphanet [4] , все клинические проявления синдрома Гольденхара можно разделить на три группы:
- Очень частые (80-99 %):
- асимметрия лица;
- недоразвитие верхней челюсти;
- нарушение слуха;
- околоушные выросты (добавочные ушные раковины);
- уплощение лицевых скул.
- Частые (30-79 %):
- аномалии внутреннего и среднего уха;
- аномалии позвонков;
- аномалии ушных раковин (чаще односторонние), вплоть до недоразвития;
- атрезия (заращение) наружного слухового прохода; ;
- нарушение грудного вскармливания;
- нарушение речи;
- расщелина нёба и/или верхней губы (заячья губа).
- Редкие (5-29 %):
- агенезия мозолистого тела (отсутствие проводящих путей между правым и левым полушариями);
- отсутствие одной или двух почек;
- аномалии гортани;
- аномалии рёбер;
- недоразвитие или отсутствие глаза, больших пальцев кистей;
- атрофия коры головного мозга; ;
- вентрикуломегалия (увеличение мозговых желудочков);
- недоразвитие лёгких;
- аномалия расположения почек;
- недоразвитие части верхнего века (колобома);
- аномалия гортани и трахеи;
- макростомия (незаращение уголка рта);
- мышечная гипотония (слабость);
- нарушение зрения;
- низкий рост;
- пороки сердца (тетрада Фалло, дефект межжелудочковой перегородки); ;
- трахеопищеводный свищ; .
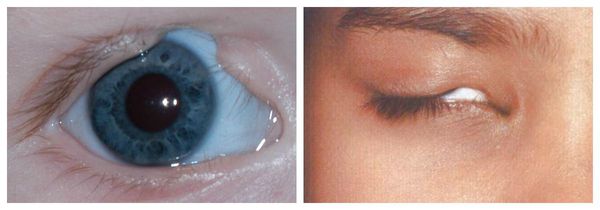
Осложнения синдрома Гольденхара
В раннем возрасте асимметрия нижней челюсти приводит к неправильному развитию и прогрессирующей деформации верхней челюсти и остальных структур лицевого скелета. Со временем ребёнку становится трудно жевать и глотать. При выраженном недоразвитии нижней челюсти у пациента могут возникнуть постоянные проблемы с дыханием, вплоть до апноэ во сне (остановки дыхания).
В целом расщелины лица и/или нёба, недоразвитие верхней и нижней челюсти, лицевых мышц, скуловой и/или височной костей способны вызывать проблемы с зубами, трудности при кормлении, нарушение речи и изменение эстетических параметров лица.
Аномалии ушных раковин в некоторых случаях сопровождаются атрезией (заращением) слухового канала либо полным его отсутствием, что приводит к нарушению слуха. Из-за этого ребёнку сложнее ориентироваться в пространстве, так как он не понимает, откуда исходит тот или иной звук.
Аномалии глаз, такие как дермоидные кисты глаз и колобомы (недоразвитие части верхнего века), способны приводить к нарушению зрительной функции вплоть до частичной или полной потери зрения [1] [4] [7] .
Диагностика синдрома Гольденхара
Как правило, диагностировать синдром Гольденхара не составляет труда. Постановка этого диагноза основана на оценке внешних признаков, клинической симптоматике и результатах дополнительных исследований — КТ, рентгенографии, МСКТ черепа, эхокардиографии и ультразвуковой диагностики. КТ, как правило, проводится для подготовки ребёнка к оперативному лечению.
Генетическое тестирование может быть предложено для подтверждения диагноза, т. е. для исключения генетических состояний, включающих аналогичные лицевые аномалии, связанные с хромосомными и моногенными нарушениями. К таким заболеваниям относятся прогрессирующая гемиатрофия лица, синдром Нагера, челюстно-лицевой дизостоз и др. Однако минимальные диагностические критерии не установлены. Имеются описания единичных случаев диагностики данного синдрома с помощью тестирования до родов.
После рождения всем детям до наступления 6 месяцев во избежание задержки психоречевого развития проводится оценка слуха. Для этого выполняется измерение слуховых вызванных потенциалов: регистрация реакции мозга на звуковые раздражители. Зачастую на поражённой стороне у детей с синдромом Гольденхара выявляется тугоухость.
Лечение синдрома Гольденхара
Для лечения пациентов с синдромом Гольденхара применяются многоэтапные хирургические вмешательства, которые проводятся в разные периоды роста и развития черепно-лицевых структур. Лечение длительное, зависит от локализации и выраженности патологии. Оно направлено на восстановление формы и размеров челюстей, ушной раковины и других структур, а также на восстановление функций слуха, жевания и улучшение эстетических параметров лица [3] [6] [8] .
Лечение проявлений синдрома Гольденхара следует начинать как можно раньше. Своевременная коррекция челюстных нарушений у ортодонта способствует успешному хирургическому лечению в последующем и сохраняет баланс лицевого скелета.
Для устранения выраженных дефектов нижней челюсти применяют индивидуально-смоделированные эндопротезы либо костно-хрящевые аутотрансплантаты из рёбер, обладающие тенденцией к росту. Для устранения дефектов ушной раковины также используются силиконовые эндопротезы либо аутотрансплантаты.
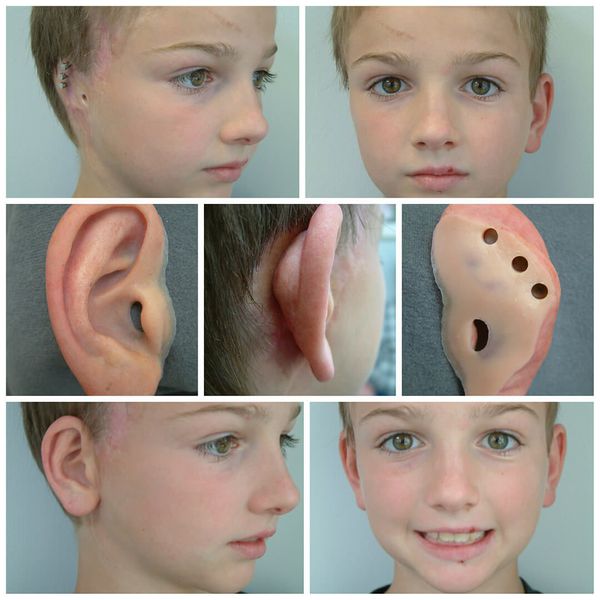
При выявлении нарушений слуха проводится слухопротезирование с помощью слуховых аппаратов либо альтернативными методами. Также необходимы регулярные занятия с сурдопедагогом и логопедом. Всё это позволяет предотвратить отставание ребёнка в речевом и общем развитии.
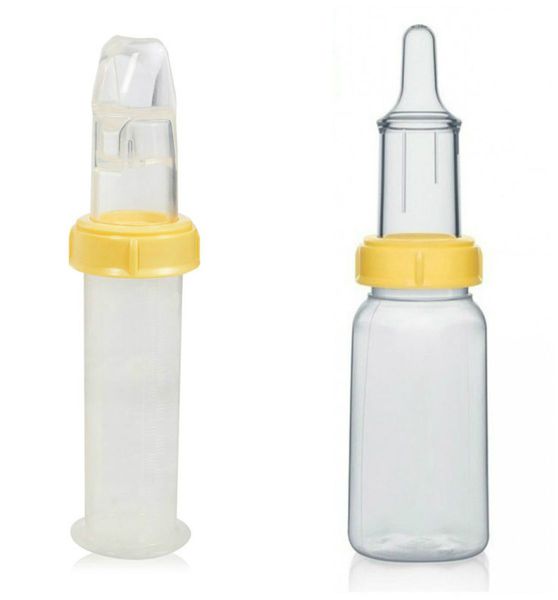
Решение проблем с кормлением заключается в применении специальных бутылочек и назогастрального зонда — трубки, которую вводят в желудок через нос.
Новообразования, локализующиеся на поверхности глазных яблок, могут быть удалены в случае нарушения зрения или при крупных размерах опухоли. У детей до 7 лет операция по удалению кисты проводится под наркозом. Врождённые пороки сердца, проблемы с почками и/или аномалии позвоночника также корректируются хирургическими методами [17] .
Прогноз. Профилактика
Прогноз жизни пациента с синдромом Гольденхара зависит от тяжести клинический проявлений, времени их диагностики и возможной коррекции. Долгосрочный прогноз предсказать сложно [13] .
Как правило, возникновение синдрома Гольденхара носит случайный, ненаследственный характер. При рождении больного ребёнка у здоровых родителей повторный генетический риск для потомства составляет не более 2-3 % [21] .
При отягощённом семейном анамнезе не исключён наследственный характер заболевания. В таком случае риск для потомства по краниофациальной микросомии повышен. Для оценки риска показано медико-генетическое консультирование. Однако отсутствие конкретного мутирующего гена, характерного для развития синдрома Гольденхара, не позволяет точно предсказать выраженность симптомов у потомства.
Первичная (массовая) профилактика синдрома Гольденхара, как и любой врождённой аномалии, заключается в информировании населения и полноценной дородовой подготовке, направленной на предупреждение возникновения заболевания.
Индивидуальная профилактика синдрома предполагает проведение медико-генетического консультирования семьи и пренатальной ультразвуковой диагностики беременной женщины в установленные сроки [12] .
Хейлосхизис – аномалия строения верхнего нёба и губ у людей. Заячья губа и волчья пасть встречается у 0,4% новорождённых, на УЗИ плода их диагностируют не всегда, чаще выявляют уже после рождения.

Симптомы волчьей пасти и заячьей губы
Волчью пасть и заячью губу объединяют одним понятием – хейлосхизис. Обычно дефекты сочетаются, развиваются во внутриутробном периоде до 8–10 недели беременности. С дефектом рождается 1 новорождённый из 1000, чаще страдают мальчики. Болезнь видна уже после родов, так как характерно выглядит.
Симптомы волчьей пасти:
- видимые нарушения нёба;
- нарушение дыхания, процесса кормления;
- задержка в развитии и росте из-за нехватки кислорода;
- с возрастом – расстройства речи, психические отклонения.
Признаки заячьей губы:
- видимая расщелина на верхней (реже – нижней) губе по центру или с двух сторон;
- нарушение функции сосания у грудничков;
- с возрастом – дефект прикуса, нарушение функции жевания, речевого развития;
- отставание в психическом и физическом развитии.
Классификация дефекта
Расщелину верхней губы изолированно диагностируют редко, чаще сопровождается волчьей пастью, деформациями носа.

- односторонняя – обычно возникает слева от средней линии;
- двухсторонняя – слева и справа, сформирован выступающий вперёд межчелюстной отросток;
- полная – расщелина уходит от верхней губы к носу;
- неполная – углубление, не затрагивающее носовую полость.
Виды волчьей пасти:
- скрытый тип – расщепление тканей мышц с сохранением целостности слизистых полости рта;
- неполный – расщелина мягкого и частично твердого нёба;
- полный – глубокая срединная расщелина до резцового отверстия;
- сквозной – односторонний или двусторонний раскол твердого и мягкого нёба.
В 75% случаев врожденной патологии встречается одностороннее левое незаращение. Реже диагностируют двухсторонний дефект.
Причины возникновения патологии
Дефект формируется до 10 недели беременности в результате мутирования TBX22-гена, отвечающего за закладку черепа плода. Когда образуется челюстно-лицевой отдел, мягкие ткани губы и нёба не срастаются, появляется отверстие или раскол.

- Наследственность. Риск патологии возрастает на 7%, если у близких родственников ребёнка есть аналогичное заболевание.
- Вредные привычки. Алкоголь, наркотики, курение, некоторые виды антибиотиков.
- Инфекционные болезни у матери в период беременности.
- Возраст родителей. Шансы на развитие дефекта выше, если одному или обоим родителям больше 40 лет.
Доказана связь воздействия радиационного излучения с формированием уродства, а также разницы в возрасте между родителями – если она больше 20 лет, на 7–10% увеличивается риски рождения ребёнка с такой патологией.
К какому врачу обратиться?
При выявлении дефекта обращаются к хирургу, который определяет оптимальное время для операции.

Учитываются такие особенности:
- выраженность эффекта;
- месторасположение;
- возраст и вес ребенка.
Диагностика
Во внутриутробном периоде дефект у плода можно заметить в 14 недель беременности. Но если лицо закрыто руками или эмбрион повёрнут к датчику спиной, патологию сложно выявить. Диагноз ставят только после рождения при осмотре новорожденного.

Для исключения сопутствующих пороков проводят такие мероприятия:
- поэтапная проверка развития ребенка для выявления проблем со слухом, дыханием;
- проверка зрения.
Когда в семье есть случаи хейлосхизиса у ближайших родственников ребенка, выполняют прицельное УЗИ – однократное или повторное.
Методы лечения волчьей пасти и заячьей губы
Дефект устраняют при помощи оперативного вмешательства , пластическая хирургия позволяет восстановить нарушенные функции челюсти, улучшить внешность ребенка.
Пластику на мягком нёбе проводят не ранее 3-месячного возраста, на твердом – в 1,5 года.
Лучшие периоды для хирургического вмешательства: 6–8 месяцев, 2–12 лет. Если она проведена в первые недели от рождения, нос и верхняя губа формируются правильно. Но велики риски потери крови во время операции. После 2 лет темпы роста костной ткани снижаются.
При двустороннем дефекте рекомендуют лечение только после 6 месяцев. Костные и хрящевые структуры при волчьей пасти корректируют в возрасте 4–6 лет. Финальную пластику выполняют после 15–16 лет, когда кости перестают расти.
Используют 3 методики:
Однократное хирургическое вмешательство возможно в легких случаях. При выраженной патологии может потребоваться повторная пластика.
Жизнь после операции
В зависимости от тяжести аномалии и наличия сопутствующих пороков может потребоваться до 7 оперативных вмешательств.

В послеоперационном периоде:
- ребёнок получает антибиотики и анальгетики;
- швы ежедневно обрабатывают антисептиком;
- после приема пищи обязательно полоскание рта;
- в носовые ходы устанавливают специальные трубки или тампоны, чтобы предотвратить растяжение и деформацию тканей;
- со второй недели после операции проводят массаж нёбной области для усиления кровоснабжения;
- руки маленьких детей фиксируют шинами или повязками, чтобы исключить повреждение швов.
Если предстоит 2 операция, ее назначают не ранее, чем через 12 месяцев после первой. Из стационара маму с ребёнком выписывают через 2–3 недели в зависимости от состояния пациента.
Прогноз
В целом прогноз патологии благоприятный, особенно, если у человека нет сопутствующих пороков. После проведения операции дефект нёба закрывается, при наличии заячьей губы расщелина сшивается, дополнительная пластика губ улучшает их форму и размер. Через несколько недель после вмешательства восстанавливается пищеварительная и дыхательная функция.
В рамках комплексного лечения ребёнка наблюдают такие специалисты:
- ортодонт исправляет прикус;
- логопед корректирует речь;
- отоларинголог разрабатывает программу для снижения рисков поражения верхних дыхательных путей;
- детям старшего возраста может потребоваться помощь психолога до и после операции.
Хейлохизис не угрожает жизни, но если не начать своевременное лечение, ребёнок с волчьей пастью будет существенно отставать в развитии как умственном, так и физическом.
Чем опасно заболевание?
У детей с волчьей пастью и заячьей губой могут возникнуть такие трудности:
- Питание. Расщелина в нёбе или губе приводит к тому, что еда, особенно жидкая, заливается в нос. В аптеках можно найти специальные соски для кормления таких детей, в тяжелых случаях питание вводят через носовой зонд.
- Формирование зубов. В старшем возрасте у детей формируется неправильный прикус, пережевывание пищи нарушено, это грозит проблемами с ЖКТ.
- Ушные инфекции. При разрыве или расщелине в верхнем нёбе образуется застой жидкости в среднем ухе. Такие дети часто страдают отитами и даже потерей слуха.
- Затрудненная речь. Из-за особенностей строения верхней челюсти речь может быть гнусавой, невнятной.
- Стоматологические патологии. Зубы растут неправильно, развивается кариес.
- Инфекции дыхательных путей. Полость носа и рта соединена, воздух, попадая сразу в лёгкие, не прогревается, дети подвержены бронхитам, ларингитам, пневмониям.
- У взрослых возникают комплексы относительно внешности. Снижается скорость социализации.
Современные методики избавляют детей с заячьей губой от аномалии за одну или несколько операций в зависимости от выраженности дефекта. К возрасту полового созревания ребёнок ничем не отличается от сверстников как в физическом, так и умственном плане.
Читайте также:

