Как выглядит герпес на руках у ребенка
Обновлено: 24.04.2024
Инфекции вируса простого герпеса у детей
Вирус простого герпеса - распространенная причина возникновения патологических очагов в полости рта у детей до 3 лет и у школьников. Первичный герпетический гингивостоматит начинается с распространенных везикул и пустул в периоральной области, а также везикул и эрозий в полости рта. Десны становятся отечными, красными, рыхлыми и легко кровоточат. Эпителиальные клеточные массы и экссудат образуют пленку на поверхности слизистой оболочки.
Высыпания обычно сопровождаются лихорадкой, раздражительностью и увеличением шейных лимфоузлов. Очаги могут также распространяться на лицо и верхнюю часть туловища. У детей грудного и младшего детского возраста они нередко появляются на кистях вследствие аутоинокуляции. Выраженность симптомов в течение 7-10 дней постепенно уменьшается, в течение этого периода необходимо обследовать пациентов с целью контроля обезвоживания.
Герпетический гингивостоматит следует дифференцировать с энтеровирусными инфекциями, при которых обычно развиваются везикулы, изъязвления и петехии на твердом нёбе, но без поражения десен. Хотя афты могут быть очень болезненными, эти очаги, как правило, изолированные, без диффузного воспаления, которое ассоциируется с герпесом.
Первичные инфекции простого герпеса могут поражать любые участки кожи и слизистых оболочек, что обычно происходит вследствие прямой инокуляции ранее травмированных участков. Очаги состоят из герпетиформных или сгруппированных красных папул, из которых через 24-48 ч развиваются везикулы и, нередко, пустулы. В течение следующих 5-7 дней везикулы вскрываются и покрываются корочкой. Десквамация и заживление занимают 10-14 дней.

Герпетический гингивостоматит:
а - у этого 6-летнего мальчика развились распространенные везикулы в периоральной области и эрозии на слизистой оболочке при первом эпизоде простого герпеса
б - 19-летний юноша испытывал сильную боль вследствие распространенных везикул и эрозий на слизистой десен и щек во время пика первичной инфекции простого герпеса.
Первичная герпетическая инфекция на дистальном участке пальца кисти называется герпетическим панарицием. Как и в случае герпетического гингивостоматита, первичные инфекции на других участках сопровождаются болезненной локальной аденопатией и гриппоподобными симптомами.
У детей большинство инфекций вызывается ВПГ-1, в то время как ВПГ-2 обычно обнаруживают при генитальных инфекциях у подростков и взрослых. Однако ВПГ-2 можно обнаружить не только на участках гениталий, а ВПГ-1 может переноситься изо рта на руки и на гениталии. Хотя возможность полового контакта необходимо учитывать у любого ребенка с генитальным герпесом, чаще всего источник заболевания, вероятно, не венерический.
Везикулы обычно локализуются только в области промежности и кожи гениталий и быстро изъязвляются. Эритема и отек могут приводить к тяжелой дизурии и задержке мочеиспускания.
У детей с иммунодефицитом или у пациентов с некоторыми кожными заболеваниями, такими как атопический дерматит, себорейный дерматит и иммунологические пузырные заболевания, инфекция простого герпеса может распространиться на всю кожную поверхность (герпетическая экзема Капоши), а также в легкие, внутренние органы и ЦНС. ВПГ может также вызвать сепсис и/или менингит с тяжелыми неврологическими осложнениями или угрожающими жизни пациентов отделения для выхаживания новорожденных.
Ранняя диагностика и противовирусная терапия могут уменьшить тяжесть заболевания и смертность в этой клинической ситуации.

Первичная инфекция простого герпеса:
а - многокамерный пузырь наблюдался на пальце этого ребенка с герпетическим панарицием
б - у 4-летнего мальчика герпетический панариций развился вследствие аутоинокуляции от очагов в полости рта. Очаги в полости рта и на пальце разрешились без терапии через 2 нед
в - у здоровой 3-летней девочки развились сгруппированные однородные везикулы и пустулы на 4-м пальце ступни в сочетании с болезненной эритемой, отеком и стерильным лимфангиитом на тыльной стороне стопы
После первоначального эпизода вируса простого герпеса (ВПГ) переходит в латентное состояние. Ряд эндогенных и экзогенных факторов может вызывать реактивацию вируса, в том числе стрептококковая инфекция горла, инфекции верхних дыхательных путей, солнечный ожог и хирургическая операция. Очаги обычно возникают вблизи места первичных высыпаний, слизистые оболочки, как правило, не поражаются, системные симптомы отсутствуют, и высыпания заживают меньше чем за неделю.
Хотя рецидивы непредсказуемы, со временем периоды между эпизодами увеличиваются даже у тех лиц, у которых вначале они были частыми.
Клиническое подозрение на простой герпес можно быстро подтвердить тестом Тцанка в отделении реанимации или у постели больного. Лабораторный анализ на вирусную культуру дает положительный результат через 12-36 ч. В некоторых центрах в качестве быстрых и надежных методов подтверждения диагноза применяются ПЦР и иммунофлуоресцентное окрашивание содержимого пузыря на предметном стекле. Мазок по Тцанку берут, удалив покрышку пузыря скальпелем или ножницами, путем соскоба в основании пузыря, чтобы получить влажную и мутную клеточную массу. Полученный материал размазывают по предметному стеклу скальпелем, подсушивают 95% этанолом и окрашивают по Гимзе или Райту.

Инфекция простого герпеса:
а - сгруппированные пустулы появились на задней поверхности бедра у подростка с инфекцией рецидивирующего ВПГ-2.
б - высыпания рецидивирующего простого герпеса вокруг глаз у 11-летнего мальчика.
Роговица не была поражена, везикулы покрылись корочкой менее чем через неделю.
в - у 16-летней сексуально активной девушки развились болезненные везикулы в области гениталий, которые разрешились после 10 дней приема ацикловира перорально.
Диагностическим признаком при вирусном происхождении пузыря является многоядерная гигантская клетка, которая представляет собой слияние эпидермальных клеток с наслоениями многих ядер, поэтому такая клетка намного больше, чем другие воспалительные клетки. К сожалению, в тесте Тцанка невозможно дифференцировать ВПГ и ветряную оспу, поэтому, если этого требует клиническая ситуация, необходим культуральный анализ. Если риск вирусной инфекции высокий и задержка с началом лечения может стать катастрофической для пациента, особенно при иммунодефиците, следует начать противовирусную терапию, даже если результат теста Тцанка отрицательный, пока диагноз не будет подтвержден более чувствительными и специфическими методами.
В целом, при герпетических инфекциях проводится симптоматическая терапия с применением прохладных компрессов, лубрикантов и системных анальгетиков. Местные противовирусные препараты малоэффективны при терапии неосложненных инфекций у иммунокомпетентных индивидуумов. Состояние детей с иммунодефицитом в случае первичных или рецидивирующих инфекций простого герпеса и пациентов с тяжелым первичным герпетическим гингивостоматитом или генитальным герпесом обычно быстро улучшается при парентеральном введении ацикловира (5 мг/кг массы тела каждые 8 часов).
Некоторым пациентам, особенно детям старшего возраста без поражения слизистой полости рта, можно назначить ацикловир перорально. Некоторые из назначаемых внутрь препаратов, в частности валацикловира гидрохлорид и фамцикловир, обеспечивают достаточные уровни лекарства в крови. Хотя они еще не разрешены для применения у детей, необходимо следить за изменениями в инструкции по применению, поскольку эти медикаменты могут стать безопасной и эффективной альтернативой парентеральному введению ацикловира для детей с серьезными герпетическими инфекциями. В случае рецидивирующего заболевания прием внутрь ацикловира при продромальных признаках болезненности кожи перед появлением пузырей может уменьшить длительность эпизода заболевания.
Отдельным детям с частыми, множественными, распространенными рецидивирующими высыпаниями может потребоваться длительная супрессивная терапия. Недавние исследования показали, что длительная профилактическая терапия детей грудного возраста после неонатальной инфекции ВПГ может уменьшить риск неврологических осложнений.

Образование пузырей при дистальном дактилите на большом и указательном пальцах правой кисти у 5-летней девочки.
Культуральный анализ материала из горла и большого пальца кисти показал наличие бета-гемолитических стрептококков группы А.
Инфекция быстро прореагировала на пероральный прием амоксициллина.
Инфекцию вируса простого герпеса (ВПГ) обычно дифференцируют с другими пузырьковыми высыпаниями по типично сгруппированным элементам, клиническому течению, положительному результату теста Тцанка и культуральному анализу, а также по характерным результатам биопсии кожи. Импетиго может имитировать герпес, однако пузыри обычно довольно крупные, с корочкой в центре и распространяются по периферии, а окрашивание по Граму выявляет грамположительные кокки.
Пузырный дистальный дактилит, вызванный b-гемолитическими стрептококками группы А или St. aureus, можно ошибочно принять за герпетический панариций. При стафилококковой или стрептококковой инфекции очаги на кончике пальца обычно сливаются и образуют один или несколько пузырей диаметром 5-10 мм, а окрашивание по Граму и культуральный анализ показывают наличие бактериального возбудителя. В отличие от импетиго на других участках, пузыри на пальцах напряженные, поскольку роговой, или наружный, слой эпидермиса на акральных участках толстый. Иногда высыпания простого герпеса могут иметь дерматомное распределение. В этой ситуации необходим анализ на вирусную культуру, чтобы исключить опоясывающий лишай.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Опоясывающий герпес у детей — своеобразная форма болезни, которая вызывается вирусом ветряной оспы и проявляется в везикулярных высыпаниях по ходу отдельных чувствительных нервов.
Опоясывающий герпес бывает таких видов:
- опоясывающий герпес или опоясывающий лишай
- опоясывающий лишай с менингитом
- опоясывающий герпес (лишай) с энцефалитом
- опоясывающий лишай с глазными осложнениями, вызванный вирусом опоясывающего лишая
- опоясывающий лишай с другими осложнениями со стороны нервной системы
- диссеминированный опоясывающий лишай с другими осложнениями
- опоясывающий лишай неосложненный.
Инфекция проявляется в виде локального процесса. Опоясывающему герпесу подвержены старшие дети и взрослые, которые в детстве переболели ветряной оспой. Дети возрастом до 10 лет практически не подвержены данному заболеванию. Болезнь начинается после контакта с зараженным человеком.
Что провоцирует / Причины Опоясывающего герпеса у детей:
Опоясывающий герпес у детей вызывается вирусом herpes zoster. У лиц, которые перенесли ветряную оспу, вирус годами находится в межпозвонковых ганглиях в латентном виде. Циркулирующие гуморальные антитела и реакции клеточной цитотоксичности способны полностью элиминировать внутриклеточно паразитирующий вирус, который интергирован в геном клетки. Вирус активизируется при ослаблении местного и общего иммунитета.
Патогенез (что происходит?) во время Опоясывающего герпеса у детей:
Дети заражаются опоясывающим герпесом от больных, независимо от возраста самих больных. Первичную инфекцию вызывает вирус Варицела-зостер, далее она может перейти в скрытую форму, при этом вирус «поселяется» в спинальных, тройничном, сакральном и других нервных ганглиях с возможной последующей эндогенной реактивацией инфекции.
Т-лимфоциты являются сдерживающим фактором реактивации (восстановления) вируса. Когда уровень Т-лимфоцитов понижается, может развиться опоясывающий герпес. Ослабление Т-лимфоцитов происходит при злокачественных новообразованиях, тяжелых соматических заболеваниях, ВИЧ-инфекции и пр. Короткий период между первичной инфекцией и ее реактивацией бывает у детей с хронической инфекцией, первичной Т-клеточной недостаточностью и после врожденной ветряной оспы.
Когда повторном возбуждении инфекции вирус «мигрирует» к клеткам кожи и там размножается. Происходит вирусное воспаление нервных окончаний и поражение поражением межреберных ганглиев или ганглиев черепных нервов, а также задних корешков спинного мозга. В первую очередь имеют значение свойства вируса, поражающие нервную ткань, в отличие от ветряной оспы, когда на первом плане – склонность к поражению кожи.
Ветряная оспа, согласно современным исследованиям и научным работам, является гематогенной инфекцией у лиц, у которых отсутствует иммунитет. А опоясывающий герпес появляется при неврогенном распространении вируса, который активируется у детей при наличии гуморального иммунитета.
Симптомы Опоясывающего герпеса у детей:
Для опоясывающего герпеса у детей характерно острое начало и высокая температура. Появляется зуд и жжение, покалывание и боль вдоль пораженных инфекцией нервов. Есть вероятность общего недомогания и разбитости. После этого вдоль нервных ветвей кожа уплотняется и краснеет. К концу первого дня (в более редких случаях – на второй день) появляются красные папулы красного оттенка, они тесно расположены. Папулы (узелки) склонны к быстрому развитию, они имеют величину 0,3—0,5 см. Узелки наполнены прозрачной жидкостью и имеют склонность к объединению, группированию.

Через 2-3 дня можно заметить, что содержимое папул стало более мутным. Пузырьки подсыхают к концу первой недели заболевания (реже – к началу второй недели). На месте пузырьков формируются корочки, которые отпадают. На их месте остаются небольшие следы (пигментация кожи). В некоторых случаях период появления и развития папул длится чуть дольше. Иногда фиксируют припухлость регионарных лимфатических узлов.
Болезнь может протекать в более тяжелых формах. Например: буллезная, геморрагическая, гангренозная, генерализованная форма. При буллезной формируются крупные пузыри на пораженных участках. При геморрагической форме жидкость пузырьков кровянистая. Гангренозная форма характеризуется образованием образование черного струпа на месте пузырьков, а затем появление язв. Генерализированную форму отличают по высыпаниям отдельных пузырьков на различных участках тела помимо типичных пузырьков по ходу чувствительных нервов.
Чаще всего поражаются участки кожи, иннервируемые межреберными нервами, а также по ходу иннервации тройничного нерва. Поражение конечностей довольно редкое явление. Процесс в подавляющем большинстве случаев односторонний.
Существуют, помимо тяжелых вариантов, также «недоразвившиеся» (абортивные) формы болезни. Их можно диагностировать по таким признакам: пузырьки не образуются, а имеются сгруппированные папулы, расположенные на эритематозных пятнах.
У детей при заражении herpes zoster редко проявляются невралгии, еще более редко невралгии остаются после того, как сыпь сходит на нет.
Диагностика Опоясывающего герпеса у детей:
Опознать болезнь можно по наличию характерных сгруппированных пузырьков на эритематозных пятнах по ходу чувствительного нерва. Используется лабораторная диагностика, аналогичная диагностике при ветряной оспе.
Лечение Опоясывающего герпеса у детей:
Лечение аналогично лечению при заболевании ветряной оспой. Врачи прописывают больному ребенку салицилаты, анальгетики, ультразвуковое лечение, УФО, новокаиновые блокады и электрофорез новокаина.
Как проводится электрофорез новокаина? На выбранные участки накладывают активный электрод, при этом его фланелевую подкладку (имеющую от 16 до 20 слоев) смачивают теплой водой. От 8 до 10 слоев марли пропитывают раствором анестетика с адреналином. Почти всегда применяют раствор новокаина (0,5% концентрации). К 100 мл такого раствора прибавляют 1 мл раствора адреналина 1:1000. Эта смесь вводится с анода (+). Катод накладывают поперечно к активному. Процедура длится от 40 до 60 минут. Обезболивание достигает пика через 20-30 минут после конца электрофореза. Длительность эффекта различная, уменьшается постепенно.
При тяжелых случаях опоясывающего герпеса у детей врачи прописывают ацикловир и другие противовирусные препараты внутривенно. В остром периоде заболевания используется вобэнзим, который помогает ускорить купирование основных симптомов и увеличивает продолжительность ремиссии (ослабления болезни).
В большинстве случаев прогноз благоприятен, и болезнь оканчивается выздоровлением. Но порой случаются рецидивы.
Профилактика Опоясывающего герпеса у детей:
Заболевшего опоясывающим герпесом ребенка нужно изолировать в домашних условиях минимум на 5 дней с момента последних высыпаний. Если у ребенка тяжелая или осложненная форма болезни, он подлежит госпитализации. Таких детей помещают в мельцеровский бокс.
Если с больным контактировали дети до 3 лет, которые ранее не переносили болезнь, их изолируют с 11 до 21 дня с момента контакта. Вирус нестойкий, потому заключительная дезинфекция в очаге инфекции не требуется. После изоляции заболевшего ребенка помещение нужно проветрить, делают также влажную уборку.
Пассивная иммунизация
Используют иммуноглобулин человека нормальный в дозе 0,2—0,5 мл/кг. Но эффект такой профилактики не доказан, потому что не известно, какое содержание в препарате специфических антител против вируса варицелла-зостер.
Доказана эффективность специфического варицелла-зостер-иммуноглобулина, который производят зарубежные фирмы. Он содержит 10-18% глобулина и тимероса в качестве консерванта в пропорции 1:10000. Максимальная эффективность препарата будет достигнута, если его ввести на протяжении 48 часов после контакта с больным, но не позже 96-ти часов после контакта. Если контакт с больным длился более 1 часа, показано введение иммуноглобулина таким детям:
- здоровым восприимчивым подросткам 15 лет и старше
- восприимчивым детям с иммунодефицитом
- недоношенным детям (28 недель выношенной беременности) от матерей, не имеющих сведений о перенесенной ветряной оспе
- новорожденным от матерей, заразившихся ветряной оспой за 5 дней до родов или в течение 2 дней после родов
- недоношенным детям (28 недель выношенной беременности; с массой тела менее 1 кг) независимо от того, переносила мать болезнь или нет.
Иммунитет при введении специфического иммуноглобулина держится недолго. Если бы повторный контакт с больным, нужно более чем через 3 недели повторно ввести 1 дозу препарата.
Активная иммунизация
Существует несколько вариантов живой ослабленной вакцины против ветряной оспы. В нашей стране проходит регистрацию парилрикс (ГлаксоСмитКляйн).
К каким докторам следует обращаться если у Вас Опоясывающий герпес у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Опоясывающего герпеса у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Что такое герпетический стоматит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кожевниковой Светланы Николаевны, стоматолога со стажем в 28 лет.
Над статьей доктора Кожевниковой Светланы Николаевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Герпетический стоматит — это инфекционное заболевание, которое вызывает вирус простого герпеса первого типа [6] . Сопровождается лихорадкой, слабостью, головной болью, появлением язв на слизистой полости рта и воспалением региональных лимфоузлов.
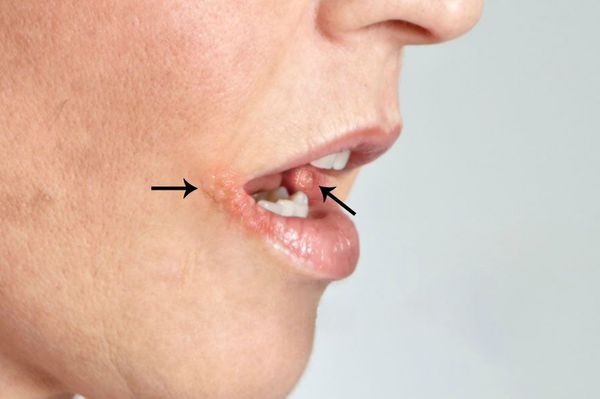
Этот вид стоматита составляет примерно 80 % всех инфекционных стоматитов полости рта. Он возникает чаще у детей, очень редко — у подростков и взрослых. Наиболее распространён в возрасте от 1 до 3 лет (до 70%) [7] . Это связано с расширением контактов у детей в этот период и особенностями местного иммунитета слизистой рта. В этом возрасте у ребёнка исчезают антитела, полученные от матери, которые защищали его в первые месяцы жизни. У каждого седьмого-десятого ребёнка заболевание переходит в рецидивирующую форму.
Вирус простого герпеса распространён по всему миру. Он содержит ДНК, в котором присутствует около 80 генов [6] . Развивается вирус внутри клеток. Во внешней среде при температуре 20-25 ℃ сохраняется в течение суток. При 50 ℃ разлагается через 30 минут. Устойчив к холодным температурам. На различных металлических предметах выживает до двух суток. Неустойчив к действию физических и химических факторов, разрушается под влиянием ультрафиолета и рентгеновских лучей, чувствителен к этиловому спирту и дезинфицирующим средствам [8] .
Герпетический стоматит — заразное заболевание. Источником является больной или бессимптомный носитель. Распространение идёт при непосредственном контакте. Никаких особых ситуаций и факторов для заражения не требуется, потому что вирус распространён повсеместно и контакт с ним происходит в детском возрасте. Большинство взрослых уже инфицированы.
Инкубационный период — скрытое течение болезни до появления его первых признаков — может длиться 2-26 дней, чаще 5-7 дней. Срок инкубации не влияет на тяжесть заболевания [9] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы герпетического стоматита
При лёгкой форме состояние ребёнка удовлетворительное. Инкубационный период не выражен, однако в процессе развития болезни (продромальном периоде) обязательно появляется субфебрильная лихорадка — до 38℃. Других симптомов в этот момент не возникает. Через 1-3 дня слизистая оболочка полости рта краснеет, усиливается слюнотечение. Далее покраснение становится ярче, появляется боль, ребёнок плохо ест и спит. Впоследствии возникают единичные или сгруппированные мелкие язвочки — афты (3-5 штук). Так начинается стадия разгара. Высыпания появляются однократно в течение 1-2 дней. После этого температура снижается, но боль ещё сохраняется, постепенно уменьшаясь. Общее состояние нормализуется, появляется аппетит, улучшается сон. Афты полностью заживают в течении 3-5 дней. Небольшое покраснение слизистой может сохраняться до 10 дней. Иногда увеличиваются шейные и подчелюстные лимфоузлы, но чаще при лёгкой форме этого не происходит. Изменения в крови не характерны.
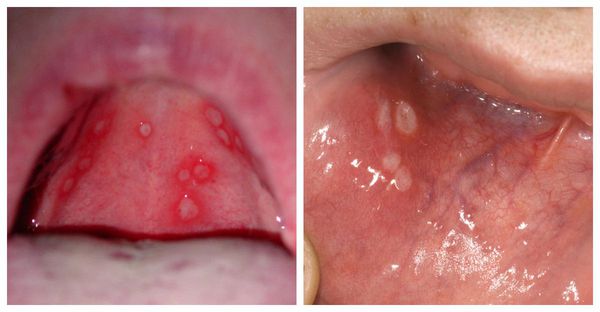
На пике лихорадки и интоксикации появляются изменения на слизистой и коже вокруг рта. На покрасневшей отёчной слизистой возникают афты. Обычно их количество достигает 25-30 штук, элементы могут сливаться. Усиливается слюноотделение, кровоточивость дёсен. После высыпания температура снижается, однако элементы могут появиться повторно вместе с новым подъёмом температуры. Воспаляются лимфоузлы.
Период разгара продолжается до 10 дней. В дальнейшем состояние постепенно улучшается: снижается температура, появляется аппетит, нормализуется сон. Элементы на слизистой и коже заживают. Дольше всего сохраняются покраснение и воспаление лимфоузлов. Появляются изменения в крови: снижается уровень лейкоцитов и увеличивается уровень лимфоцитов, может повыситься СОЭ (скорость оседания эритроцитов).
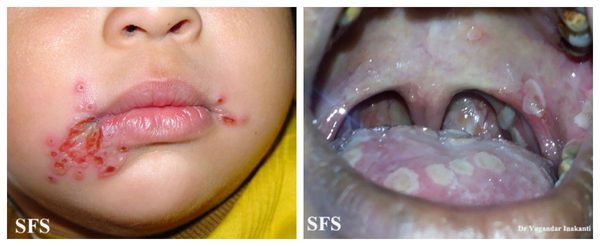
Тяжёлая форма встречается значительно реже. Уже в продромальном периоде у ребёнка выражены все признаки острого инфекционного процесса: вялость, слабость, головная боль, боль в мышцах и суставах. Температура повышается до 40℃. Сразу в первые сутки появляются изменения на слизистой и коже вокруг рта. Губы становятся сухими, слизистая отекает, приобретает ярко красный оттенок, сильно кровоточит, появляется много афт по всей слизистой рта и глотки, а также много пузырьков на коже вокруг рта, мочках ушей и век. Возможно развитие герпетических паронихиев на пальцах рук (гнойных воспалений). В местах слияния элементов имеются некротические (омертвевшие) участки. Высыпания неоднократно появляются снова и снова. Ярко выражено воспаление лимфоузлов. Выздоровление длительное. Наблюдаются изменения крови в виде понижения количества лейкоцитов со сдвигом формулы влево, может быть токсическая зернистость нейтрофилов, повышение СОЭ и С-реактивного белка.
У некоторых детей заболевание переходит в рецидивирующую форму. Последующие рецидивы уже могут протекать менее остро, без значимого нарушения самочувствия и лихорадки, т. к. в крови появляется некоторое количество антител. Но поражение слизистой полости рта будет возникать всегда [4] [5] [6] [7] [9] .
Патогенез герпетического стоматита
Механизм развития острого герпетического стоматита очень сложен и изучен не до конца [4] . Однако известны следующие звенья патогенеза.
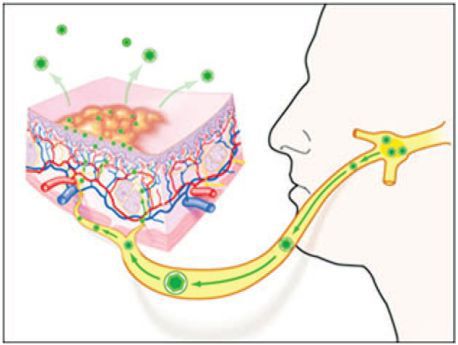
В момент заражения вирус простого герпеса прикрепляется к рецепторам мембраны клетки, которая чувствительна к вирусу. Происходит слияние клеточной мембраны и внешней оболочки вируса, при этом клеточная мембрана не повреждается, и вирус проникает внутрь. Затем клеточные ферменты растворяют внутреннюю оболочку вируса, и он проникает внутрь ДНК клетки. В таком состоянии вирус простого герпеса может находиться длительное время [6] .
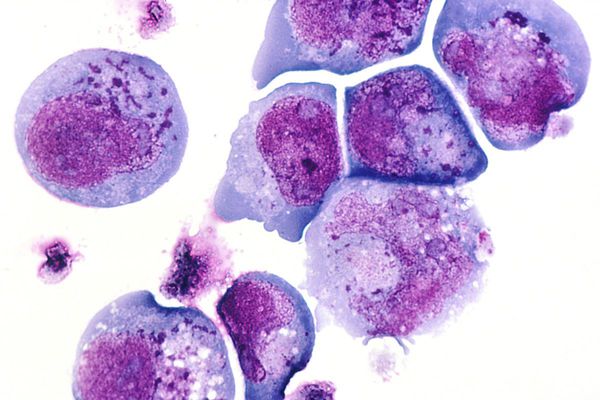
Прикрепление и размножение вируса, как правило, происходит в клетках местных тканей и близлежащих лимфоузлов. Этим объясняется лимфаденит (воспаление лимфоузлов), который наблюдается ещё до появления афт в полости рта [11] .
В разгар болезни вирус нарушает баланс между свёртывающей и антисвёртывающей системами крови, из-за чего дёсны и слизистая рта могут кровоточить. Предполагается, что эта же причина приводит к образованию микротромбов в капиллярах, из-за чего возникают участки некроза слизистой [11] .
После выздоровления выделение вируса со слюной может продолжаться ещё несколько недель [4] . Он способен сохраняться в нервных ганглиях в течение всей жизни человека. В это период он практически не поддаётся противовирусному лечению. После активации вирус переносится по аксиону в первичный очаг проникновения, из-за чего возникает повторное поражение. Бессимптомное выделение вируса в слюне наблюдается у 5-10 % людей.
Классификация и стадии развития герпетического стоматита
Согласно Международной классификации болезней (МКБ-10), герпетический стоматит относится к инфекциям, вызванным вирусом герпеса и классифицируется как "В00.2 Герпетический гингивостоматит и фаринготонзиллит" [4] .
По течению бывает острым и хроническим рецидивирующим. При этом острый герпетический стоматит имеет три степени тяжести: лёгкую, среднетяжёлую и тяжёлую. Тяжесть течения болезни оценивается на основе совокупности общих и местных симптомов. К общим симптомам относятся рост температуры, слабость, чувство усталости; к местным — покраснение слизистой и появление афт.
Кроме этого выделяют пять периодов болезни: инкубационный, продромальный, начальный, разгар заболевания и реконвалесцентный — период выздоровления.
Осложнения герпетического стоматита
Как правило, герпетический стоматит не опасен, за исключением его развития у детей с первичным иммунодефицитом, проходящих химиотерапию, принимающих иммуносупрессивную терапию после пересадки органов и тканей, которая направлена на подавление нежелательной реакции иммунитета. У таких детей заболевание протекает в тяжёлой форме. Может сопровождаться кровотечением из слизистой рта и носа.
Наиболее частое осложнение — переход болезни в рецидивирующую форму. Рецидивы могут следовать один за другим, сильно изматывая пациента. Иногда возможны и другие, более серьёзные осложнения:
- герпетический миокардит — учащается пульс, снижается артериальное давление, возникает одышка, лихорадка;
- герпетический менингоэнцефалит — резко поднимается температура, отмечается головная боль, рвота, судороги;
- генерализованная герпетическая инфекция с поражением нескольких органов [4] .
Кроме этого может присоединяться вторичная бактериальная инфекция, бронхит, пневмония, отит, кератит, инфекционно-токсический шок — токсическое поражение мозга вирусом.
Диагностика герпетического стоматита
Диагноз острого герпетического стоматита ставится на основании совокупности данных: анамнеза (истории болезни), клинической картины, течения болезни и результатов лабораторных исследований.
При типичных формах заболевания диагностика трудностей не вызывает, поэтому дополнительные методы не используются. Лабораторная и инструментальная диагностика может помочь в выявлении осложнений либо при возникновении трудностей в диагностике: при нетипичном случае, затяжном течении, генерализованных формах болезни. Для этого могут использоваться следующие методы:
- микроскопический анализ — проводится не раньше второго дня болезни; под микроскопом исследуются мазки, взятые с поражённой слизистой, чтобы определить причину заболевания;
- иммунофлюоресцентный анализ (МФА) — проводится в период появления высыпаний; позволяет определить количество антигенов в крови;
- вирусологическое исследование — проводится в острый период болезни; используется для обнаружения клетки вируса и антигенов в крови;
- молекулярно-генетический метод (ПЦР) — проводится в острый период; помогает определить генотип вируса и верно подобрать способ лечения;
- иммуноцитохимия — проводится в острый период для выявления вируса;
- серологический тест— проводится на 7-10 день болезни, чтобы выяснить срок заболевания;
- исследование цереброспинальной жидкости — может потребоваться при осложнениях, чтобы подтвердить поражение центральной нервной системы;
- клинический анализ крови и мочи — проводится для определения осложнений;
- биохимический анализ крови — проводится в острый период для определения, поражены ли внутренние органы;
- инструментальная диагностика — УЗИ, КТ, МРТ, электроэнцефалография (ЭЭГ), рентгенография, электрокардиография (ЭКГ), офтальмоскопия.

Оценку всех исследований проводит только врач в комплексе с клиническими и анамнестическими данными [5] .
Лечение герпетического стоматита
Лечение пациентов с лёгкими и среднетяжёлыми формами заболевания проводится амбулаторно, т. е. дома, но с регулярным посещением врача. Госпитализации подлежат пациенты с тяжёлыми формами стоматита, осложнениями и генерализованными формами болезни — когда вирус поражает весь организм. Лечение включает в себя соблюдение режима, диеты, местной и общей терапии [5] .
Все пациенты нуждаются в щадящем режиме. Если ребёнок лежит, его нужно обеспечить свежим воздухом, регулярной сменой белья. Если он играет и отказывается от постели, не нужно его укладывать насильно — лучше занять спокойными играми, чтением и т. д. Не следует ходить с больным ребёнком в детский сад, школу, магазины, торговые центры, кинотеатры, детские площадки. Нужно помнить, что заболевание очень контагиозное, и другие дети могут заразиться. Но в период выздоровления прогулки на свежем воздухе отдельно от других детей возможны.
Помещение, где находится ребёнок, должно проветриваться 3-4 раза в день, необходима ежедневная влажная уборка. Также ребёнок нуждается в более продолжительном сне. Но если он спит почти весь день и с трудом просыпается или наоборот почти не спит, то требуется дополнительный осмотр врача.
А вот отказ от еды не так страшен. Приём пищи становиться для очень болезненным, поэтому не следует настаивать и тем более кормить ребёнка насильно. Стоит предлагать жидкую пищу, кашу, кисель, протёртые супы.
Важно заняться профилактикой обезвоживания. Маленькие лихорадящие дети очень быстро обезвоживаются, это усиливает интоксикацию и утяжеляет состояние. Поэтому необходимо обильно поить ребёнка. Стоит предлагать любые жидкости: воду, компот, чай, разведённые соки без сахара. Количество выпитой жидкости должно быть не меньше 1,5-2 литров. Если есть рвота или ребёнок отказывается от питья, нужно выпаивать его по чайной ложке каждые 5-7 минут.
Также немаловажную роль играет обезболивание. В разгар заболевания пациенты испытывают сильные головные боли и боли во рту. Для обезболивания чаще используют парацетамол и ибупрофен. Доза рассчитывается в зависимости от массы тела, препараты можно чередовать.
Лихорадку выше 38,5℃ у маленьких детей, у детей с фебрильными судорогами в анамнезе или при плохой переносимости следует сбить. Лихорадку выше 39,5℃ нужно снизить у всех пациентов. Если при приёме жаропонижающего средства температура снизилась хотя бы на градус — это хорошо, но если не снизилась или поднялась ещё выше, то требуется дополнительный осмотр врача.
При лёгкой степени тяжести вполне можно обойтись местным лечением. Для этого необходима тщательная гигиена полости рта, полоскание или обработка антисептическими растворами, которые не содержат спирт: фурацилин 1:5000, 2 % водный раствор хлоргексидина и т. д. Для обработки афт используется мазь ацикловир — 3 % для слизистых, 5 % для кожи. Примерно с третьего дня болезни добавляются заживляющие средства на основе масляного раствора витамина А, облепиховое масло, аекол, солкосерил. Местное лечение проводится 5-6 раз в день до полного заживления элементов поражения.
ВАЖНО: применение местных обезболивающих препаратов на основе лидокаина не рекомендуется детям до 12 лет [5] . Использование местных аэрозольных антисептиков при остром герпетическом стоматите также нежелательно.
При среднетяжёлых формах одного местного лечения недостаточно. Добавляется общее противовирусное лечение. Для этого у детей используют ацикловир и валацикловир (валтрекс). Первый препарат применяется в возрастной дозировке 5 раз в сутки — это важно. Валтрекс же применяется 2 раза в сутки, что удобнее.
ВАЖНО: препараты интерферонов (виферон, генферон, циклоферон), а также гомеопатические противовирусные средства (анаферон, афлубин) и иммуномодуляторы (имудон, тимоген, ликопид) не показаны, так как их эффективность и безопасность при лечении инфекций, вызванных вирусами герпеса, не доказана.
Рецидивирующие формы требуют дополнительного осмотра врача и назначения пролонгированного курса противовирусного лечения.
Тяжёлые и осложнённые формы болезни лечатся в профильном стационаре, так как амбулаторное лечение будет малоэффективным [1] [2] . Предполагает приём противовирусных средств в форме таблеток и инъекций, дезинтоксикационную терапию, восполнение потерянной жидкости и электролитов, внутривенную подачу необходимых растворов [11] .
Стоит помнить, что острый герпетический стоматит — это заболевание, вызванное вирусом. Поэтому в рутинных случаях не требует назначения антибиотиков, даже если лихорадка длится более трёх суток — это типичное состояние для болезни.
Прогноз. Профилактика
Прогноз заболевания в подавляющем большинстве случаев благоприятный. Герпетический стоматит заканчивается полным выздоровлением, но при этом вирус остаётся с человеком на всю жизнь. В 7-10 % случаев заболевание переходит в рецидивирующую форму. При герпетических менингоэнцефалитах и генерализованных формах прогноз крайне неблагоприятный, требуется обязательное лечение в стационаре [3] .
Профилактика герпетического стоматита заключается в соблюдении простых мер гигиены: мытье рук, проветривании помещений, соблюдении режима сна, закаливании, сбалансированном питании. Заболевшие дети должны быть изолированы. Взрослым с герпетическими высыпаниями на губах не рекомендуется целовать детей, пробовать пищу, облизывать ложку, соску. При контакте с ребёнком необходимо надевать маску. В детских учреждениях, где имеется вспышка или единичные случаи заболевания, необходимо провести дезинфицирующую уборку помещения и игрушек, организовать ежедневный осмотр детей [4] .

Опоясывающий лишай – это вирусное поражение кожи и слизистых оболочек, вызываемое вирусом varicellа-zoster (вирусом V-Z), которое клинически проявляется высыпаниями сгруппированных пузырьков на гиперемированном основании по ходу нервов в иннервируемом ими участке кожи - дерматоме.
Синонимы
опоясывающий герпес, herpes zoster.
Эпидемиология
Возраст: чаще болеют взрослые люди, особенно старше 50 лет, дети страдают крайне редко.
Пол: не имеет значения.
Анамнез
Заболевание начинается с появления односторонних болевых ощущений, зуда, жжения или парестезий в дерматоме или в нескольких соседних дерматомах по ходу соответствующих нервов за несколько дней до появления высыпаний либо одновременно с ними. Высыпания сначала представлены воспалительными пятнами, вскоре на их поверхности появляются сгруппированные пузырьки. Впоследствии пузырьки подсыхают в корочки медово-жёлтого цвета или вскрываются с образованием эрозий. Спустя 3-4 недели высыпания, как правило, бесследно разрешаются. При иммунодефиците возможно развитие генерализованной формы опоясывающего лишая, а также гангренозной (некротической) формы, последняя характеризуется образованием в месте высыпаний струпов чёрного цвета, отторгающихся с формированием язв.
Течение
острое начало с последующим самостоятельным разрешением в течение 1-2 месяцев, высыпания быстрее разрешаются под действием противовирусных препаратов. В случае тяжёлого течения, особенно на фоне выраженного иммунодефицита, возможен летальный исход.
Этиология
возбудитель заболевания - вирус ветряной оспы и опоясывающего герпеса - Varicella zoster virus семейства Herpesviridae. Отличительным свойством представителей этого семейства является способность вызывать хроническую латентную инфекцию, т.е. способность к длительному (пожизненному) персистированию с последующей реактивацией. Вирус Varicella zoster является этиологическим агентом двух клинических форм заболевания - первичной инфекции (ветряной оспы) и ее рецидива (опоясывающего герпеса). Первичное заражение вирусом V-Z происходит при ветряной оспе, после чего вирус переходит в латентную форму и пожизненно локализуется в чувствительных ганглиях спинномозговых или черепных нервов. Сам вирус varicellа-zoster представляет собой двухцепочечную ДНК, заключенную в икосаэдрический капсид, окружённый внешней оболочкой. При снижении иммунитета, вызванном различными факторами, происходит репликация и накопление вируса в ганглиях, после чего он мигрирует по чувствительным нервным волокнам в кожу и слизистые, вызывая местную воспалительную реакцию с образованием пузырьков. При контакте с больным опоясывающим лишаем происходит заражение неиммунизированных лиц (чаще всего детей) ветряной оспой воздушно-капельным путем.
Предрасполагающие факторы
- приём глюкокортикоидных (стероидных) гормонов и других иммуносупрессантов;
- осенне-зимнее время года;
- ранее перенесённая ветряная оспа;
- онкологические заболевания;
- ВИЧ-инфекция;
- стресс;
- воздействие холода (переохлаждение);
- воздействие тепла (перегревание);
- воздействие УФО (солнца);
- истощение;
- лучевая терапия;
- злоупотребление алкоголя (алкоголизм);
- употребление наркотиков;
Жалобы
на болезненные высыпания, парестезии (чувство ползания мурашек), зуд и жжение в месте высыпаний сгруппированных пузырьков. Больные часто предъявляют на боль в нервах по ходу высыпаний, иногда беспокоит боль в животе или груди, предшествующая появлению сыпи. Может ухудшаться общее самочувствие – повышается температура тела, отмечается озноб, общая слабость и недомогание, сопровождающиеся болью в мышцах (суставах), головной болью. На месте пузырьков в дальнейшем образуются болезненные эрозии (язвы), отделяющие серозный экссудат. В месте высыпаний отмечается выраженная отёчность кожи, особенно заметная на лице. Как правило, происходит одностороннее увеличение регионарных лимфоузлов, которые уплотняются и становятся болезненными. При поражении ушных ганглиев возможно появление шума в ушах, головокружения и снижение слуха вплоть до глухоты. В случае локализации высыпаний на половом члене возможно возникновение фимоза (парафимоза), при поражении уретры возникает боль и резь при мочеиспускании. При поражении глаз беспокоит ощущение «песка в глазах», светобоязнь, может снижаться острота зрения вплоть до полной слепоты. Нередко развивается птоз век. При высыпаниях во рту развивается гиперсаливация (повышенное слюноотделение), возможна дисфагия (нарушение глотания). В случае поражения лицевого нерва может развиться односторонний парез мимических мышц лица, проявляющийся их слабостью и односторонним уменьшением мимики лица. Возможен парез диафрагмы, характеризующийся одышкой. При любой форме опоясывающего лишая могут поражаться вегетативные ганглии, что проявляется вазомоторными расстройствами, задержкой мочеиспускания, запорами, поносами и т. п.
Дерматологический статус
процесс поражения кожи носит распространённый асимметричный характер, пузырьки тесно группируются, частично сливаясь друг с другом (герпетиформная группировка), и располагаются чаще всего полосовидно по ходу нервов в иннервируемом ими участке кожи - дерматоме, реже процесс носит диссеминированный характер.
Элементы сыпи на коже
- воспалительные пятна розового или красного цвета до 2-х и более см в диаметре, фестончатых очертаний с нерезкими границами, на поверхности которых в дальнейшем образуются пузырьки, реже - папулы;
- пузырьки с пупковидным вдавлением в центре до 0,2 см в диаметре с серозным, реже с серозно-геморрагическим содержимым, нередко сливающиеся друг с другом с образованием более крупных элементов до 0,5 см в диаметре, имеющих фестончатые очертания. Пузырьки располагаются на поверхности воспалительных пятен и в дальнейшем подсыхают с образованием корок медово-жёлтого (желтовато-коричневого или бурого) цвета или вскрываются с формированием эрозий;
- при буллёзной форме формируются пузыри с напряжённой покрышкой и серозным (реже серозно-геморрагическим) содержимым до 1 или более 1 см в диаметре, располагающиеся на гиперемированном основании. Периферический симптом Никольского (отслойка эпидермиса с образованием эрозии при трении пальцем здоровой кожи вблизи пузырей) – отрицательный. Краевой симптом Никольского (отслойка эпидермиса на значительное расстояние при потягивании его обрывков по краю эрозии) – отрицательный. Симптом груши (свисание содержимого пузыря при вертикальном положении тела, по форме напоминающее грушу) - отрицательный. Симптом Асбо-Хансена (увеличение площади пузыря при надавливании на его покрышку) – отрицательный. В дальнейшем пузыри или вскрываются с образованием эрозий или подсыхают с формированием корок;
- при абортивной форме на фоне воспалительных пятен возможно высыпание полушаровидных папул до 0,2 см в диаметре розового или красного цвета с пупковидным вдавлением в центре. При диаскопии папулы полностью обесцвечиваются и в дальнейшем бесследно разрешаются или трансформируются в пузырьки;
- корки медово-жёлтого или желтовато-коричневого (реже бурого) цвета, по отторжении которых образуются эрозии, реже – язвы, окружённые венчиком гиперемии;
- возможно формирование струпа, представляющего собой участок некроза кожи чёрного цвета, окружённого зоной демаркационного воспаления;
- вторичные эрозии, образующиеся при вскрытии пузырьков (пузырей) или отторжении корок, болезненные при пальпации, от 0,5 см в диаметре и более, имеют фестончатые очертания и окружены венчиком воспалительной гиперемии. В дальнейшем эрозии разрешаются бесследно, иногда трансформируются в язвы;
- при выраженном иммунодефиците часто встречаются вторичные язвы, болезненные при пальпации, размеры которых могут колебаться от 1 до 20 см и более, что связано с их склонностью к периферическому росту. Края язв могут быть отвесными или неровными, а дно может содержать участки некротического распада тканей. По периферии язвы окружены зоной воспалительной гиперемии и в дальнейшем постепенно разрешаются с образованием рубца;
Элементы сыпи на слизистых
- воспалительные пятна красного цвета 2 см и более в диаметре, фестончатых очертаний с нерезкими границами, на поверхности которых в дальнейшем образуются пузырьки;
- пузырьки полушаровидной формы с пупковидным вдавлением в центре до 0,2 см в диаметре с серозным (реже - серозно-геморрагическим) содержимым, нередко сливающиеся друг с другом с образованием более крупных элементов, имеющих фестончатые очертания. Пузырьки располагаются на поверхности воспалительных пятен и в дальнейшем вскрываются с формированием эрозий или (при локализации на губах) подсыхают с образованием корок медово-жёлтого (желтовато-коричневого) или бурого цвета;
- вторичные эрозии, образующиеся при вскрытии пузырьков или отторжении корок (на красной кайме губ), болезненные при пальпации, от 0,5 см в диаметре и более, имеют фестончатые очертания и окружены венчиком воспалительной гиперемии. В дальнейшем эрозии разрешаются бесследно, при выраженном иммунодефиците они могут трансформироваться в язвы;
- при иммунодефицитных состояниях часто встречаются вторичные язвы, характеризующиеся выраженной болезненностью при пальпации, размеры которых могут колебаться от 0,5 до 5 см в диаметре и более, что связано с их склонностью к периферическому росту. Края язв могут быть отвесными, или неровными, а дно может содержать участки некротического распада тканей или покрываться налётом. По периферии язвы окружены зоной воспалительной гиперемии и в дальнейшем постепенно разрешаются с образованием рубца;
- плёнчатые налёты белого, серого или коричневого цвета, располагающиеся на поверхности эрозий или язв;
- на красной кайме губ нередко встречаются корки медово-жёлтого или желтовато-коричневого (реже бурого) цвета, по отторжении которых образуются эрозии, реже – язвы, окружённые венчиком гиперемии;
Придатки кожи
не изменены, на месте язв возможно развитие очагов рубцовой алопеции.
Локализация
односторонняя - лицо (в зонах иннервации ветвей тройничного нерва), на теле – по ходу межрёберных нервов, могут вовлекаться пояснично-крестцовые и шейные дерматомы; реже возможны диссеминированные высыпания по всему телу.
Дифференциальный диагноз
ветряная оспа, вирусная пузырчатка полости рта и конечностей, аллергический дерматит, простой герпес, рожистое воспаление лица, герпетиформный дерматит Дюринга, импетиго, многоформная экссудативная эритема (при локализации на губах), стенокардия, плеврит, острый живот, болезни позвоночника.
Сопутствующие заболевания
рак желудка и других отделов желудочно-кишечного тракта, рак легкого, миелобластный лейкоз, лимфобластный лейкоз, болезнь Ходжкина (лимфогранулематоз), ювенильная хроническая миелогенная лейкемия, ВИЧ-инфекция, иммунодефицитные состояния, не ВИЧ-обусловленные, состояние после трансплантации органов и тканей.
Диагноз
Иногда достаточно клинической картины, для подтверждения диагноза могут применяться перечисленные методы лабораторной диагностики.
Патогенез
После перенесённой ветряной оспы вирус varicellа-zoster сохраняется в нервных ганглиях, где приобретает бессимптомное латентное течение. Реактивация инфекции происходит при снижении иммунитета, обусловленном различными причинами (ВИЧ-инфекция, лейкозы, злокачественные новообразования, приём иммуносупресантов и др.). Обязательным компонентом активизации инфекции является своеобразный вирусный ганглионеврит с поражением спинальных (черепномозговых) ганглиев и задних корешков, что обусловливает различной степени выраженности болевой синдром и другие неврологические нарушения. Благодаря своим нейротропным свойствам вирус V-Z мигрирует в кожу (слизистую оболочку) по нервным проводникам и вызывает клинические проявления заболевания в иннервируемом ими дерматоме. Проникая в кожу или слизистую оболочку, вирус размножается в глубоких слоях эпидермиса (эпителия), вызывая гибель зараженных клеток, образование пузырьков (пузырей) и местную воспалительную реакцию вплоть до некротических изменений. Вирус может вовлекать в воспалительный процесс вегетативные (паравертебральные) ганглии, поражать оболочки и сам головной мозг (при внедрении вируса V-Z в двигательные нейроны и корешки возникает картина амиотрофического радикулоплексита, в серое вещество спинного мозга – миелитического синдрома, в ликворную систему – менингорадикулоневрита или серозного менингита и т. д.). Могут поражаться также и внутренние органы (специфическая пневмония, гепатит, перикардит, миокардит, панкреатит, эзофагит, энтероколит, цистит, артрит и др.).
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент

Герпетическая экзема Капоши – это вирусное, нередко рецидивирующее поражение кожи, вызываемое вирусами простого герпеса (ВПГ) 1 и/или 2 типа, которое развивается на фоне какого-либо хронического дерматологического заболевания (чаще всего атопического дерматита) и проявляется распространёнными везикулёзными и эрозивными высыпаниями.
Синонимы
герпетическая экзема, герпетиформная экзема, вариолиформный пустулёз Капоши-Юлиусберга, острый оспенновидный пустулёз, синдром Капоши.
Эпидемиология
Возраст: чаще болеют дети (первичное инфицирование), рецидивы заболевания отмечаются у людей всех возрастных групп, но наиболее часто регистрируются в первые 17 лет жизни.
Пол: не имеет значения.
Анамнез
Первичное инфицирование протекает с выраженными общими симптомами, сопровождаясь головной болью, лихорадкой и увеличением регионарных лимфоузлов, при этом на фоне поражённой атопическим дерматитом (или другим дерматозом) коже появляются диссеминированные высыпания пузырьков, быстро вскрывающихся с образованием болезненных эрозий. Эрозии сливаются друг с другом, увеличиваясь в размерах и распространяясь на здоровую кожу. Рецидивы заболевания протекают легче и, как правило, не сопровождаются нарушением общего состояния.
Течение
острое начало с последующим хроническим рецидивирующим течением, высыпания разрешаются под действием противовирусных средств. В случае тяжёлого течения, особенно на фоне иммунодефицита, возможен летальный исход.
Этиология
Предрасполагающие факторы
- приём глюкокортикоидных (стероидных) гормонов и других иммуносупрессантов;
- осенне-зимнее время года;
- ранее перенесённое ОРЗ;
- ранее перенесённая Эбштейн-Бар вирусная инфекция;
- ранее перенесённая кишечная инфекция, вызванная Shigella, Salmonella, Yersinia, Campylobacter;
- онкологические заболевания;
- простой герпес, перенесенный или имеющийся у членов семьи;
- стресс;
- воздействие холода (переохлаждение);
- воздействие тепла (перегревание);
- воздействие УФО (солнца);
- истощение;
- случайная половая связь;
- лучевая терапия;
- атопический дерматит; ;
- экзема;
- буллёзный пемфигоид;
- пузырчатка;
- болезнь Хейли-Хейли;
- болезнь Дарье;
- ожоги;
Жалобы
Основное кожное заболевание (атопический дерматит, нейродермит, экзема) может сопровождаться зудом. В случае первичного инфицирования наряду с местными воспалительными проявлениями, обусловленными ВПГ, возможно развитие симптомов общей инфекционной интоксикации (повышение температуры тела, озноб, общая слабость и недомогание), могут появиться боли в суставах и мышцах, головная боль. При рецидивах герпетической экземы больные чаще всего жалуются на боль в месте высыпаний, иногда могут беспокоить локальные зуд и жжение. В дальнейшем пациенты предъявляют на образование болезненных эрозий, отделяющих серозный экссудат и склонных к периферическому росту и слиянию. В месте высыпаний отмечается выраженная отёчность кожи, особенно заметная на лице. Как правило, происходит одностороннее увеличение регионарных лимфоузлов, которые уплотняются и становятся болезненными. При поражении глаз беспокоит ощущение «песка в глазах», светобоязнь, может снизиться острота зрения. При высыпаниях во рту возможно развитие гиперсаливации (повышенного слюноотделения) и дисфагии (нарушения глотания).
Дерматологический статус
процесс поражения кожи ВПГ носит распространённый характер, изначально локализуясь на поверхности очагов имеющегося кожного заболевания, а впоследствии выходит за их пределы, поражая ранее неизменённую кожу. Пузырьки, как правило, располагаются симметрично, без группировки, иногда могут сливаться друг с другом. Дермографизм чаще всего стойкий белый.
Элементы сыпи на коже
- основное дерматологическое заболевание представлено, как правило, воспалительными пятнами розового или красного цвета от 2 см в диаметре до поражения 90% поверхности тела, округлых или неправильных очертаний с нерезкими границами, нередко шелушащихся;
- возможно наличие очагов лихенификации (патологического состояния кожи, характеризующегося усилением кожного рисунка), обусловленной основной дерматологической патологией (экземой или атопическим дерматитом), которая может развиваться как на неизменной коже в результате её расчёсывания (первичной), так и вторичной (возникает на фоне предшествующих высыпаний в результате их расчёсывания). Цвет её может варьировать от розового до синюшно-красного или коричневого;
- пузырьки с пупковидным вдавлением в центре от 0,2 до 0,5 см в диаметре с серозным, редко с серозно-геморрагическим содержимым. Пузырьки располагаются на поверхности воспалительных пятен (очагов лихенификации), обусловленных имеющейся дерматологической патологией, или на внешне неизменённой коже и в дальнейшем вскрываются с формированием эрозий, иногда возможна трансформация пузырьков в пустулы;
- вторичные эрозии, образующиеся при вскрытии пузырьков, болезненные при пальпации, изначально около 0,5 см в диаметре, имеют тенденцию к периферическому росту и слиянию с образованием обширных очагов эрозированной кожи. Эрозии располагаются на фоне отёчной и гиперемированной кожи или очагов лихенификации. В дальнейшем эрозии разрешаются бесследно, крайне редко трансформируются в язвы;
- при иммунодефиците часто встречаются вторичные язвы, болезненные при пальпации, размеры которых могут колебаться от 1 до 20 см и более, что связано с их склонностью к периферическому росту. Края язв могут быть отвесными, неровными или блюдцеобразными, а дно может содержать участки некротического распада тканей. По периферии язвы окружены зоной воспалительной гиперемии и в дальнейшем постепенно разрешаются с образованием рубца;
- корки медово-жёлтого или желтовато-коричневого (реже бурого) цвета, образующиеся при подсыхании пузырьков, по отторжении корок образуются эрозии, реже – язвы, окружённые венчиком гиперемии;
Элементы сыпи на слизистых
- воспалительные пятна различных оттенков красного цвета до 2 см в диаметре, округлых очертаний с нерезкими границами, на поверхности которых в дальнейшем образуются пузырьки;
- пузырьки полушаровидной формы с пупковидным вдавлением в центре до 0,2 см в диаметре с серозным (реже - серозно-геморрагическим) содержимым. Пузырьки располагаются на поверхности воспалительных пятен и в дальнейшем вскрываются с формированием эрозий или (при локализации на губах) подсыхают с образованием корок медово-жёлтого (желтовато-коричневого) или бурого цвета;
- вторичные эрозии, образующиеся при вскрытии пузырьков или отторжении корок (на красной кайме губ), болезненные при пальпации, около 0,5 см в диаметре (иногда больше), окружены венчиком воспалительной гиперемии. В дальнейшем эрозии разрешаются бесследно, при иммунодефицитных состояниях они нередко трансформируются в язвы;
- при иммунодефиците часто встречаются вторичные язвы, характеризующиеся выраженной болезненностью при пальпации, размеры которых могут колебаться от 0,5 до 5 см в диаметре, что связано с их склонностью к периферическому росту. Края язв могут быть отвесными, неровными или блюдцеобразными, а дно может содержать участки некротического распада тканей или покрываться налётом. По периферии язвы окружены зоной воспалительной гиперемии и в дальнейшем постепенно разрешаются с образованием рубца;
- плёнчатые налёты белого, серого или коричневого цвета, располагающиеся на поверхности эрозий или язв;
- на красной кайме губ нередко встречаются корки медово-жёлтого или желтовато-коричневого (реже бурого) цвета, по отторжении которых образуются эрозии, реже – язвы, окружённые венчиком гиперемии;
- очаги лихенификации на красной кайме губ, обусловленные исходной дерматологической патологией, розового или красного цвета, нередко шелушащиеся.
Придатки кожи
ногтевые пластинки не изменены, но в ряде случаев (что связано с имеющейся дерматологической патологией – чаще всего с атопическим дерматитом) их поверхность может содержать точечные вдавления, поперечные борозды (линии Бо), быть неровной (холмистой), ногти могут утолщаться (с развитием пахионихии), а ногтевой валик может воспаляться. Нередко отмечается отполированность ногтевых пластинок с характерным блеском поверхности. Возможно диффузное поредение или полное выпадение волос в очагах лихенификации (в области наружной трети бровей и на теле).
Локализация
при вирусном поражении кожи сыпь (пузырьки) чаще всего встречается на лице, шее и туловище, реже – на конечностях; на слизистых оболочках высыпания наиболее часто локализуются на красной кайме губ, в полости рта, реже - на слизистой носа и конъюнктив. При иммунодефицитных состояниях возможны диссеминированные высыпания пузырьков по всему телу. Основное дерматологическое заболевание (атопический дерматит или экзема) имеет характерную локализацию – лицо (лоб, брови, веки, губы), шея (задне-боковые поверхности), грудь, верхние и нижние конечности (локтевые сгибы и подколенные ямки), поясница.
Дифференциальный диагноз
ветряная оспа, вирусная пузырчатка полости рта и конечностей, опоясывающий лишай с диссеминированным поражением кожи, аллергический дерматит, распространённый фолликулит, рожистое воспаление, многоформная экссудативная эритема, везикулёзная токсикодермия.
Сопутствующие заболевания
атопический дерматит; нейродермит; экзема; буллёзный пемфигоид; пузырчатка; болезнь Хейли-Хейли; болезнь Дарье; ожоги; менингит (менингоэнцефалит), сирингомиелия, рак желудка и других отделов желудочно-кишечного тракта, рак легкого, миелобластный лейкоз, лимфобластный лейкоз, болезнь Ходжкина (лимфогранулематоз), Т-клеточная лимфома кожи (включая грибовидный микоз); В-клеточная лимфома; ювенильная хроническая миелогенная лейкемия, микоплазменая пневмония, ВИЧ-инфекция, сепсис, кишечные инфекции (иерсиниоз, сальмонеллёз, дизентерия, амёбиаз и др.), инфекционный мононуклеоз, атопический дерматит, экзема, иммунодефицитные состояния, не ВИЧ-обусловленные, состояние после трансплантации органов и тканей.
Диагноз
Часто достаточно клинической картины и Анамнеза, для подтверждения диагноза могут применяться перечисленные ранее методы лабораторной диагностики.
Патогенез
На фоне предсуществующих дерматологических заболеваний происходит снижение барьерных функций кожи, что облегчает проникновение в неё вирусов простого герпеса. После проникновения в воспалённую кожу или слизистую оболочку ВПГ (1-го типа, реже 2-го типа) размножается в глубоких слоях эпидермиса (эпителия), вызывая гибель зараженных клеток, образование пузырьков и местную воспалительную реакцию, впоследствии вирус проникает в дерму, достигает окончаний чувствительных и вегетативных нервов и транспортируется по аксонам в тела нейронов, располагающихся в корешках чувствительных или вегетативных ганглиев. У 80–90% людей вирус герпеса после первичного инфицирования сохраняется в нервных ганглиях, где приобретает бессимптомное латентное течение. При рецидиве заболевания вирус реактивируется, мигрирует обратно в кожу или слизистую оболочку и вызывает клинические проявления рецидивного герпеса.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент
Читайте также:

