Как выглядит член под кожей
Обновлено: 02.05.2024
а) Лучевая анатомия полового члена:
• Белочная оболочка образует капсулу вокруг каждого тела:
о Тоньше вокруг губчатого тела по сравнению с пещеристыми телами
• Все три тела окружены глубокой фасцией (фасция Бака) и поверхностной фасцией (фасцией Коллеса)
• Поддерживающая связка полового члена (часть пращевидной связки) - продолжение влагалища прямой мышцы живота в нижнем направлении
• Основной источник кровоснабжения - внутренняя половая артерия:
о Пещеристая артерия проходит в центре каждого пещеристого тела:
- Отдает завитковые артерии, заполняющие трабекулярные пространства
- Основной источник кровоснабжения эректильных тканей
о Парные дорсальные артерии полового члена проходят между белочной оболочкой пещеристого тела и фасцией Бака
- Кровоснабжает головку полового члена и кожу
о Множество анастомозов между пещеристыми и дорсальной артериями полового члена
• Венозный отток от пещеристых тел:
о Эмиссарные ветви в телах прободают белочную оболочку → огибающие вены → глубокие дорсальные вены полового члена → позадилобковое венозное сплетение
о Кровь от кожи и головки полового члена оттекает по поверхностной дорсальной вене
• Преимущественно иннервируется кончеными ветвями внутреннего полового нерва
На рисунке показана задняя стенка мочеиспускательного канала от основания мочевого пузыря до ладьевидной ямки. Семенной бугорок — наиболее выступающая часть гребня мочеиспускательного канала. Предстательная маточка (эмбриональный остаток мюллеровой системы) открывается в центре семенного бугорка вместе с семяизвергающими протоками, расположенными чуть дистальнее на каждой стороне. Железы Купера расположены в мочеполовой диафрагме, но их протоки проходят приблизительно на 2 см дистальнее и входят в луковичную часть мочеиспускательного канала. Множество мелких слизистых желез (железы Литтре) выстилают слизистую оболочку переднего мочеиспускательного канала. Пещеристые тела—основные эректильные структуры. Они пересечены множеством перегородок, образуя синусоидальные пространства. Пещеристые артерии проходят в центре каждого пещеристого тела и отдают завитковые артерии, открывающиеся в синусоиды. В корне полового члена тела расходятся в виде трех лучей. Ножки пещеристых тел разделяются, каждая ножка пронизана седалищно-пещеристой мышцей. Губчатое тело остается на срединной линии и пронизана волокнами луковично-губчатой мышцы. Она расширяется при прикреплении к мочеполовой диафрагме и называется луковицей полового члена или мочеиспускательного канала. Корень полового члена плотно прикрепляется между мочеполовой диафрагмой выше и фасцией Колеса ниже (отсечена для демонстрации мышц промежности). Дополнительная поддержка—фасциальные прикрепления к медиальной поверхности лобковых ветвей и лобковому симфизу. МРТ, Т2-ВИ, первые два аксиальных среза: определяется стержень и корень полового члена. При входе в малый таз три тела пронизываются мышечными волокнами. Седалищно-пещеристые мышцы окружают ножки пещеристых тел, а луковично-губчатая мышца окружает корень губчатого тела. Эти мышцы иннервируются промежностными нервами и способствуют эрекции, семяизвержению и интенсивности оргазма. Дистальнее, в области ножек полового члена, пещеристые тела начинают уменьшаться в размерах, а губчатое тело увеличивается и образует головку полового члена. МРТ, Т2-ВИ, режим подавления сигнала от жира, первые два аксиальных среза: визуализируется корень полового члена, срезы от верхнего к нижнему. Ножи пещеристых тел плотно прикреплены к дну малого таза седалищно-пещеристыми мышцами и прочными фасциальными прикреплениями к седалищно-лобковым ветвям. Корень полового члена имеет вид трех лучей, ножки пещеристых тел разделяются и прикрепляются к нижним ветвям лобковой кости, а губчатое тело остается на срединной линии. MPT, STIR, корональный срез: на уровне предстательной железы визуализируются все три тела на одном уровне. Ножки пещеристых тел уменьшаются в размерах по мере разделения и прикрепления к нижним седалищно-лобковым ветвям. Губчатое тело остается на срединной линии и увеличивается с образованием луковицы полового члена (также известной как луковицы мочеиспускательного канала).
б) Нормальная эректильная функция:
• Неврологически регулируемая реакция с расслаблением гладких мышц пещеристых артерий, завитковых артерий и пещеристых пазух
• Кровь из завитковых артерий проникает в пазухоподобные пространства
• Пазухи растягиваются и придавливают эмиссарные вены к плотной белочной оболочке:
о Сдавливание вен предотвращает отток крови от тел, тем самым поддерживая эрекцию
• Для оценки эректильной функции может быть использовано УЗИ:
о После введения расширяющего сосуды препарата выполняется допплеровское сканирование пещеристых артерий
о В расслабленном состоянии наблюдается незначительный диастолический кровоток
о При нарастании эрекции происходит расширение пещеристых артерий:
- Увеличивается скорость и систолического, и диастолического кровтока
о При максимальной эрекции блокируется венозный отток крови:
- Кривая тока крови меняется на высокорезистентную с обратным диастолическим кровотоком
о Нормальные параметры:
- Пик скорости систолического потока >30 см/сек
- Диаметр пещеристой артерии увеличивается >75%
На рисунке поперечного сечения полового члена с видом сверху показаны три тела, каждое из которых пронизано белочной оболочкой. Эти тела окружены фасцией Бака. Пещеристые артерии проходят в пещеристом теле и отдают завитковые артерии, наполняющие пазухи. Нормальный отток крови происходит через эмиссарные вены — опоясывающие вены — глубокую дорсальную вену полового члена. При эрекции эмиссарные вены сдавливаются плотной белочной оболочкой с окклюзией венозного оттока. Дорсальные артерии полового члена и глубокая дорсальная вена проходят под фасцией Бака. Артерии полового члена кровоснабжают головку и кожу, но имеются значимые анастомозы между артериальной и венозной системами. МРТ, Т2-ВИ, поперечное сечение полового члена: визуализируется гипоинтенсивная белочная оболочка, окружающая каждое из тел (более выражено вокруг пещеристых тел). Фасцию Бака невозможно отделить от белочной оболочки. УЗИ, первые три поперечных сечения полового члена: изменение визуализационной картины при нормальной эрекции. Парные пещеристые тела — основные в реализации эректильной функции. Они состоят из сложной сети перегородок, образующих синусоиды, и при УЗИ имеют вид губки. Каждое тело окружено плотной белочной оболочкой, визуализирующейся в виде тонкой эхогенной линии. Фасция Бака, окружающая все три тела, тесно связана с оболочкой и не может быть выделена как обособленная структура. Цветовая допплерография: определяется приток артериальной крови на начальном этапе эрекции. Наблюдается расширение пещеристых и завитковых артерий в начале наполнения синусоидальных пространств. Пещеристые тела максимально расширены и уплотнены, что обусловлено продолжающимся притоком крови и обструкцией венозного оттока. Допплерография: изменения характера тока крови во время нормальной эрекции. В расслабленном состоянии диастолический ток крови минимальный или отсутствует. При развитии эрекции наблюдается расширение пещеристых и завитковых артерий (увеличение притока крови) и расслабление гладких мышц в синусоидах (снижение сопротивления). Это приводит к выраженному подъему пиковой скорости систолического кровотока (ПССК) и наличию кровотока в конце диастолы. При полной эрекции эмиссарные вены сдавлены плотной белочной оболочкой со снижением оттока крови. Значительное увеличение артериального сопротивления приводит к отсутствующему или обратному диастолическому кровотоку. ПСС >30 см/сек считается нормальной, а УЗИ в продольной плоскости: пещеристые тела. В расслабленном состоянии кавернозные артерии имеют извитой ход и потому лишь частично визуализируются в продольной плоскости. В состоянии эрекции пещеристые артерии выпрямляются и легко визуализируются. Для измерения диаметра сосуда необходимо получить увеличенные изображения. В расслабленном состоянии в большинстве случаев диаметр артерии На трех изображениях, полученных при УЗИ пациента с болезнью Пейрони в поперечной плоскости, определяются кальцифицированные бляшки в белочной оболочке пещеристых тел. УЗИ в продольной плоскости: кальцифицированные бляшки в одном пещеристом теле со значительным задним затенением. Рентгенография полового члена, боковая проекция: визуализируются не только кальцифицированные бляшки, но и укорочение и изгиб полового члена кверху. Болезнь Пейрони — не до конца понятное воспалительное поражение белочной оболочки с пролиферацией фибробластов и кальцификацией. Это проявляется болью и деформацией при эрекции. При прогрессировании заболевания половой член уменьшается в размерах.
в) Мочеиспускательный канал:
• Делится на четыре части: предстательную, перепончатую, луковичную и губчатую:
о Задний мочеиспускательный канал: предстательная и перепончатая части
о Передний мочеиспускательный канал: луковичная и губчатая часть
• Предстательная часть мочеиспускательного канала:
о Семенной бугорок - овальное возвышение 1 см в длину по ходу гребня мочеиспускательного канала (скопление гладких мышц на задней стенке)
о Предстательная маточка, предстательные протоки и семявыносящие протоки открываются в этом сегменте
о Выстлан переходноклеточным эпителием:
- Остальная часть мочеиспускательного канала выстлана цилиндрическим эпителием за исключением головки, покрытой плоским эпителием
• Перепончатая часть мочеиспускательного канала:
о Короткая, проходит в мочеполовой диафрагме:
- На уровне наружного мочеиспускательного сфинктера
о Содержит бульбоуретральные железы (железы Купера):
- Протоки идут дистальнее на 2 см и входят в луковичную часть мочеиспускательного канала
• Луковичная часть мочеиспускательного канала:
о Ниже мочеполовой диафрагмы до поддерживающей связки полового члена вблизи перехода между мошонкой и половым членом
• Губчатая часть мочеиспускательного канала:
о Подвешенный отдел дистальнее поддерживающей связки
о Ладьевидная ямка: расширение в области головки полового члена
о Как губчатая, так и луковичная часть мочеиспускательного канала выстланы слизистыми железами мочеиспускательного канала (железы Литтре)
• Две точки фиксации: мочеполовая диафрагма (перепончатая часть мочеиспускательного канала) и переход между половым членом и мошонкой
На рисунке сагиттального среза полового члена показан ход мочеиспускательного канала. Передний мочеиспускательный канал проходит в губчатом теле. Наружная часть (в области ножек) полового члена начинается ниже лобкового симфиза в переходе между половым членом и мошонкой. Она закреплена в этой позиции к поддерживающей связке полового члена, являющейся частью воронкообразной связки — продолжения влагалища прямой мышцы живота. Проксимальный (внутренний) сфинктер мочеиспускательного канала достигает шейки мочевого пузыря выше семенного пузырька. Дистальный (наружный) сфинктер обладает и внутренним, и наружным компонентом. Внутренний компонент состоит из концентрической гладкомышечной ткани, идущей от дистального отдела предстательной части мочеиспускательного канала через перепончатую часть мочеиспускательного канала. Окружающий наружный компонент состоит из поперечно-полосатых мышц и находится под произвольным контролем. Мочеиспускательный канал подразделяется на две части: передний и задний мочеиспускательный канал, каждый из которых делится на две части. Задний мочеиспускательный канал состоит из предстательной и перепончатой части, передний мочеиспускательный канал состоит из луковичной и губчатой части. Предстательная часть мочеиспускательного канала начинается в основании мочевого пузыря и достигает верхушки предстательной железы. Перепончатая часть мочеиспускательного канала проходит в мочеполовой диафрагме. Это самая короткая часть мочеиспускательного канала, но эта область наиболее подвержена травме. Луковичная часть мочеиспускательного канала проходит от дна мочеполовой диафрагмы до поддерживающей связки полового члена. Губчатая часть полового члена расположена дистальнее поддерживающей связки и проходит через подвешенную часть полового члена. Она расширяется в дистальной части головки с формированием ладьевидной ямки. Семенной бугорок — гладкомышечный дефект наполнения на задней стенке предстательной части мочеиспускательного канала. Парные железы Купера расположены в мочеполовой диафрагме, но их протоки имеют длину около 2 см и открываются в луковичную часть мочеиспускательного канала. Луковичная часть мочеиспускательного канала начинается чуть ниже мочеполовой диафрагмы в области перехода между луковичной и перепончатой частями (ПЛП). Чуть дистальнее ПЛП наблюдается расширение луковичной части мочеиспускательного канала конической формы, называемое конусом. Мышечно-сухожильный ремешок луковично-губчатой мышцы может вызывать сдавливание дистальнее конуса. Это не должно быть ошибочно принято за стриктуру. Часть луковичной части мочеиспускательного канала от проксимальной до средней расширяется и называется карманом. Существует легкий изгиб мочеиспускательного канала в области перехода между половым членом и мошонкой. Губчатая, или подвешенная, часть мочеиспускательного канала расположена дистальнее этой точки. Восходящая уретрография: у пациента с гонококковым уретритом определяется неоднородность губчатой и луковичной частей мочеиспускательного канала с наполнением желез Литтре. Железы Литтре — мелкие, секретирующие слизь железы слизистой оболочки, расположенные преимущественно в губчатой и луковичной частях мочеиспускательного канала. В отличие от желез Купера, которые могут наблюдаться у здоровых лиц (в особенности у пожилых), наполнение желез Литтре тесно связано с вос-палительным/инфекционными процессом. Восходящая уретрография: изменения венозного оттока от полового члена при полном разрыве переднего мочеиспускательного канала. Наблюдается выход контрастного вещества в губчатое и пещеристые тела. Ободочные вены расположены под фасцией Бака и опорожняются в глубокую дорсальную вену полового члена и через нее—в позадилобковое венозное сплетение. Восходящая уретрография: определяется травма заднего мочеиспускательного канала с полным разрывом мочеиспускательного канала на уровне мочеполовой диафрагмы и выходом контрастного вещества в позадилобковое пространство. Травмы заднего мочеиспускательного канала часто сочетаются с переломами таза. Установлен надлобковый катетер. В последствии развилась стриктура мочеиспускательного канала.
г) Клинические особенности патологии полового члена и мочеиспускательного канала:
1. Нарушение эректильной функции:
• Сложное и часто многофакторное заболевание:
о Основные причины включают сосудистые, нейрогенные и психологические
о Наиболее часто-сосудистые причины
• Артериогенная импотенция влияет на приток крови:
о Обычно внутренняя половая артерия и артерии полового члена
о Блокада может наблюдаться на высоте дистального отдела аорты (синдром Лериша)
• Веногенная импотенция влияет на отток крови:
о Неполноценная окклюзия вен с сохранением оттока крови из пазух
2. Травма:
• Наиболее часто поражается перепончатая часть мочеиспускательного канала
о Часто наблюдается при переломах таза
• При травмах, связанных с растяжением, наиболее часто поражается луковичная часть мочеиспускательного канала:
о Травма мочеиспускательного канала при сдавливании нижним лобковым симфизом
3. Болезнь Пейрони:
• Белочная оболочка имеет форму бляшки
• Обусловливает болезненность эрекции и укорочение и сгибание полового члена
Что такое баланопостит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ахмерова Надира Минисалимовича, уролога со стажем в 28 лет.
Над статьей доктора Ахмерова Надира Минисалимовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Баланопостит — это воспаление крайней плоти и головки полового члена, чаще всего инфекционного характера. Проявляется покраснением, отёком, зудом и жжением поражённой области.
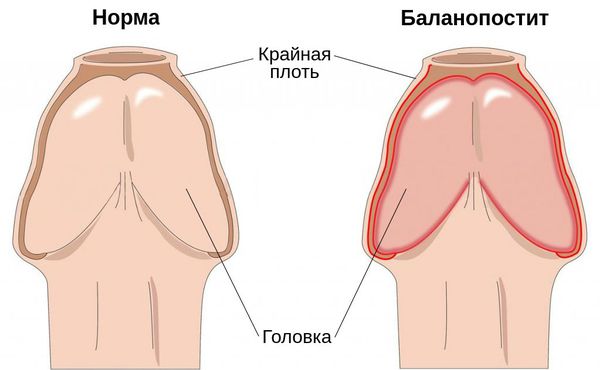
Заболевание является распространённым и встречается в любой возрастной группе. На его долю приходится 47 % случаев среди всех поражений кожи полового члена и 11 % случаев среди всех обращений в кабинеты уролога и венеролога [1] .
Причина болезни — инфекционные агенты, проникшие в кожу головки и крайней плоти. Причём инфекция может быть как банальной (стафилококки, стрептококки и др.), так и связанной с заболеваниями, передающимися половым путём.
Часто баланопостит возникает как осложнение основного заболевания (например уретрита или простатита ). Также он может являться индикатором наличия серьёзной эндокринной патологии (сахарного диабета) или приобретённого иммунодефицита, в том числе заболеваний, ассоциированных с ВИЧ-инфекцией ( наркомании и вирусного гепатита и др.).
Лёгкому проникновению инфекции и быстрому развитию воспаления способствуют определённые анатомические и физиологические особенности поражаемой области:
- относительно тонкий эпидермис (наружный слой кожи);
- выраженное кровоснабжение;
- рыхлость подлежащего соединительнотканного слоя;
- наличие препуциального мешка, который содержит выделения смегмальных (сальных) желёз, необходимых для сохранения эластичности головки полового члена.
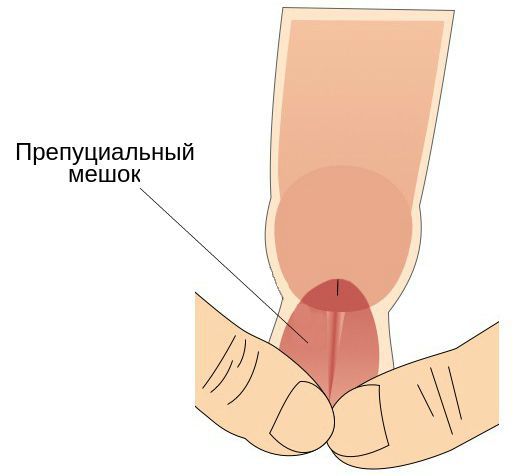
Также имеет значение недостаточная или избыточная гигиена половых органов, частые незащищённые половые контакты, наличие сопутствующих заболеваний (например атеросклероза или дерматитов) и работа в тяжёлых условиях (связанная с высокой температурой и загрязнениями) [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы баланопостита
Проявления баланопостита в целом не отличаются от воспалительных симптомов других локализаций. Чаще всего заболевание характеризуется триадой признаков воспаления : отёком, болью и покраснением. Однако вместо болевого синдрома при баланопостите обычно появляется зуд и жжение в поражённой области. На месте воспалительных очагов очень часто образуются эрозии (поверхностные раны), покрытые выделениями и налётом белого или жёлто-зелёного цвета [3] .
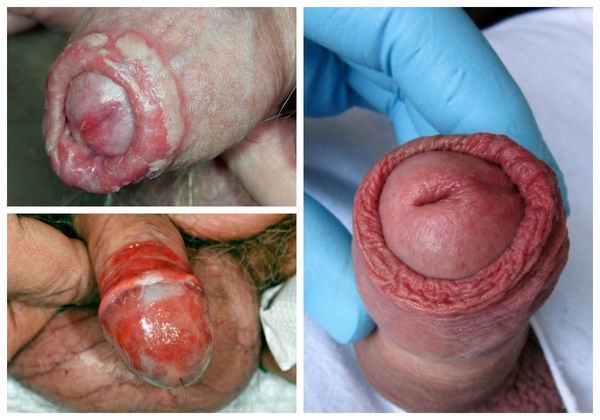
Один из важных диагностических признаков болезни — усиление симптомов во время и после полового акта . За счёт механического раздражения воспалённой кожи возникает покраснение, налёт или зуд. Также симптомы баланопостита могут усиливаться во время и после мочеиспускания.
Серьёзным симптомом выраженной воспалительной реакции является затруднённое и болезненное обнажение головки. Оно связано не только с самим воспалением, но и с осложнениями в виде воспалительных спаек и фимоза (сужения крайней плоти). Чаще всего спайки возникают у детей. Они образуются через несколько дней после начала заболевания и прогрессируют в случае позднего обращения к врачу.
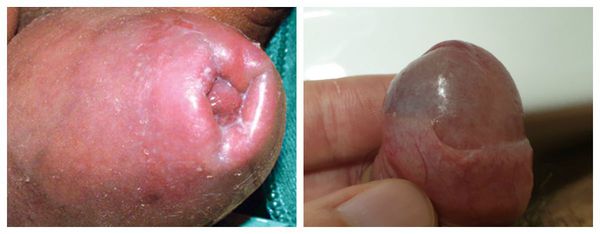
Патогенез баланопостита
Головка, внутренний листок крайней плоти и образуемый ими препуциальный мешок являются единым анатомическим образованием. В состоянии покоя у необрезанных мужчин головка находится внутри препуциального мешка, который защищает её от внешних травматических и температурных факторов [4] . Во внутреннем листке крайней плоти содержится большое количество сальных желёз. Секрет, который они вырабатывают, увлажняет и смазывает головку для её беспрепятственного обнажения при потребности. Во время эрекции за счёт увеличения полового члена и расправления крайней плоти головка обнажается, а препуциальный мешок исчезает.
Такие о собенности строения полового члена у необрезанных мужчин способствует развитию баланопостита [5] . Также к предрасполагающим факторам относятся суженное отверстие препуциального мешка и избыточная (удлинённая) крайняя плоть, которая даже при максимальной эрекции покрывает головку полностью или частично. Несмотря на отсутствие перечисленных факторов, у обрезанных мужчин также возникает баланопостит , хотя реже, чем у необрезанных.
Другим фактором, способствующим развитию болезни, является плохая гигиена. При этом в полости препуциального мешка скапливается так называемая смегма. Она является смесью выделений сальных желёз, лейкоцитов и слущенного эпителия. В норме смегма постоянно обновляется за счёт гигиены или регулярной половой жизни. При нарушении процессов обновления она скапливается и становится прекрасной средой для размножения микроорганизмов и развития воспаления окружающих тканей.
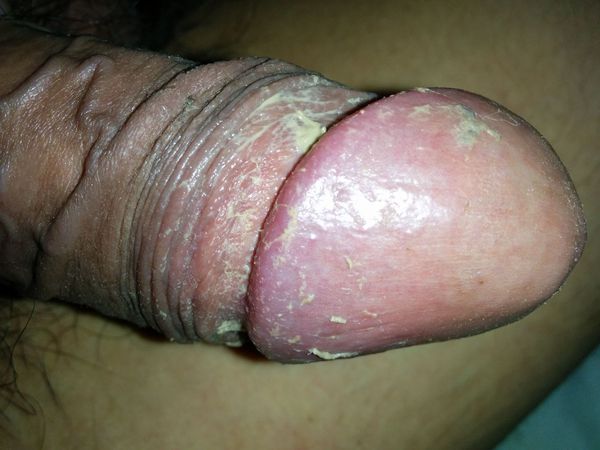
Процесс в оспаления в итоге приводит к нарушению функции полового члена. В начале болезни возникает покраснение, которое сопровождается зудом или жжением, в некоторых случаях — появлением налёта. Затем присоединяется отёк, возникает боль. В итоге заболевание приводит к невозможности вести половую жизнь, а при самом неблагоприятном развитии — к острой задержке мочеиспускания.
Классификация и стадии развития баланопостита
Классификаций баланопостита довольно много, так как исследованием этого заболевания занимаются врачи нескольких специальностей: урологи, андрологи, дерматовенерологи, хирурги и педиатры. Наиболее полно этиологическую и клиническую картину болезни отображает классификация, представленная Британской ассоциацией сексуального здоровья и ВИЧ (BASHH). Она рекомендована для практического применения в странах Европы [6] .
Согласно классификации BASHH, выделяют два типа баланопостита: инфекционный и неинфекционный . Инфекционный баланопостит, в зависимости от причинного фактора, разделяют на восемь подтипов:
- Candida albicans. Грибы этого рода являются частой причиной баланопостита ввиду их широкого распространения у женщин, нерационального применения антибиотиков и увеличения частоты вторичных иммунодефицитов . Обычно Candida albicans передаются половым путём. Но бывают случаи заражения, не связанные с сексуальной активностью: при сахарном диабете или после антибиотикотерапии [10][12] .
- Trichomonas vaginalis . Трихомонады являются простейшими микроорганизмами. Они паразитируют в половых органах как мужчин, так и женщин. Передаются половым путём [13] .
- Streptococcus (A, B). Стрептококки могут бессимптомно присутствовать в половой сфере, но при заболевании их концентрация резко увеличивается [15] .
- Anaerobes (бактероиды, фузобактерии, актиномицеты, клостридии). Обнаружение анаэробов на коже головки полового члена часто ассоциируется с хроническим неспецифическим уретритом и баланопоститом. Причём в основном развитие этих заболеваний связано не с одним видом возбудителей, а сразу с несколькими (т. е. с микст-инфекцией).
- Gardnerella vaginalis . Гарднереллёз довольно часто становится причиной воспалительных реакций половых органов. Распространённость G. vaginalis среди урологических больных в целом составляет 8 %, а при баланопостите, не обусловленном Candida — до 31 % [14] .
- Staphylococcus aureus . Наличие золотистого стафилококка часто не вызывает никаких симптомов, но в некоторых случаях может стать причиной болезни [16] .
- Treponema pallidum . При локализации первичного очага инфекции на головке или крайней плоти бледная трепонема вызывает баланопостит, но уже специфический — ассоциированный с сифилисом .
- Herpes simplex virus . Вирус простого герпеса 1-го и 2-го типа тоже может быть причиной воспаления [18] .
Неинфекционные баланопоститы делятся на два подтипа:
- обусловленные заболеваниями кожи — склеротическим лихеном, баланопоститом Зуна, красным плоским лишаём , контактным аллергическим дерматитом , псориазом и др.;
- обусловленные другими причинами — травмами, раздражением, несоблюдением гигиены и др.
Осложнения баланопостита
К осложнениям баланопостита относятся:
-
; ; ;
- некроз головки полового члена;
- паховый лимфангиит и лимфаденит.
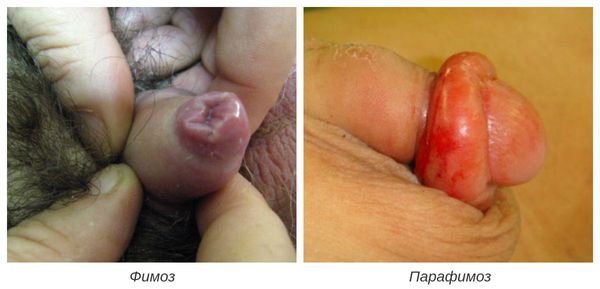
Фимоз — кольцевидное сужение крайней плоти, препятствующее обнажению головки. Его развитие связано с образованием рубцовой ткани и потерей эластичности крайней плоти. Особенно часто он возникает при рецидивирующем или торпидном (вялотекущем, длительном) течении баланопостита, а также при его сочетании с системными заболеваниями (в частности с сахарным диабетом). В редких случаях при выраженном сужении крайней плоти возникает хроническая задержка мочеиспускания, требующая неотложного лечения.
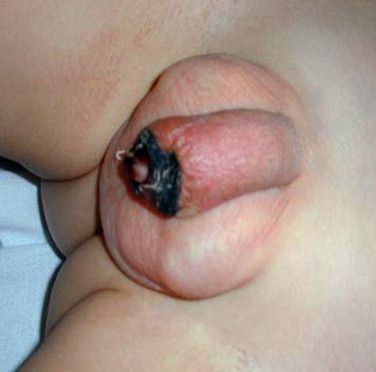
Некроз головки полового члена — р едкое, но грозное осложнение. Чаще всего связано с наличием анаэробной инфекции, в частности фузобактерий [17] . Молниеносное течение этого осложнения, так называемая гангрена Фурнье , может привести к гибели пациента. На начальной стадии гангрена Фурнье проявляется в виде обычного баланопостита. Её особенностью является быстрое распространение воспаления в виде покраснения, отёка и крепитации тканей (их потрескивания при нажатии), а также образование массивного некроза гениталий. Она возникает, как правило, на фоне выраженных иммунодефицитных состояний (в т. ч. хронического алкоголизма , ВИЧ-инфекции ) и сопровождается мощнейшей интоксикацией.
Стриктура уретры — сужение мочеиспускательного канала. Возникает при длительно протекающем баланопостите либо в связи с наличием специфического возбудителя, вызывающего активное деление клеток. Проявляется затруднённым мочеиспусканием и неполным опорожнением мочевого пузыря. Способствует развитию хронической инфекции мочевыводящих путей (циститу, пиелонефриту, гидронефрозу) и даже хронической почечной недостаточности.
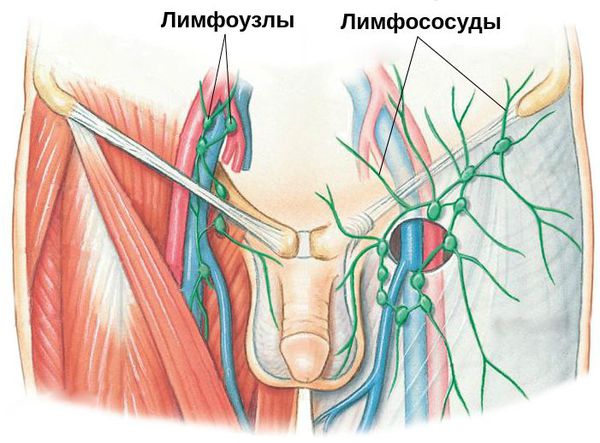
Паховый лимфаденит и лимфангиит — воспаление паховых лимфатических узлов и сосудов. Данное осложнение свидетельствует о распространении инфекции за пределы поражённого органа. Как правило, оно требует коррекции проводимых лечебных мероприятий.
Диагностика баланопостита
Постановка первичного диагноза на основе жалоб, данных анамнеза и визуального осмотра обычно не вызывает затруднений. Самыми частыми симптомами баланопостита являются: покраснение и отёк головки и крайней плоти, зуд и жжение в месте поражения. Иногда отмечается боль, появление налёта или выделений на головке, болезненное мочеиспускание, затруднение или невозможность обнажения или вправления головки полового члена. Также могут присутствовать язвенные дефекты, болезненность и покраснение в проекции паховых лимфоузлов. В редких случаях отмечается ухудшение общего самочувствия, повышение температуры от 37,0-37,9 ℃ и выше с присоединением озноба.
Для выявления причинного фактора и состояний, способствующих развитию или рецидивированию заболевания, требуются дополнительные методы обследования [16] .
Основные :
- бактериологический анализ отделяемого из головки или крайней плоти на аэробную флору и грибы рода Candida (бакпосев);
- скрининговое исследование методом ПЦР (полимеразной цепной реакции) на инфекции, передаваемые половым путём;
- анализы крови и мочи на глюкозу для исключения или подтверждения сахарного диабета;
- клинический анализ крови;
- серологическая диагностика сифилиса — поиск антител к бледной трепонеме.
Дополнительные :
- консультация дерматолога для исключения дерматитов или аллергических заболеваний, сопровождающихся высыпаниями на головке полового члена;
- консультация эндокринолога при выявлении повышенного уровня глюкозы;
- биопсия кожи головки или крайней плоти в случае подозрения на злокачественный процесс или при торпидном течении заболевания.
Лечение баланопостита
Тактика лечения зависит от стадии развития процесса, наличия осложнений или сопутствующих заболеваний.
При неосложнённом баланопостите, который возник впервые, показана местная терапия в виде нанесения растворов или лечебных мазей на место поражения. Выбор лекарственного средства зависит от вида предполагаемого или подтверждённого возбудителя [9] [11] . Это могут быть антибактериальные, противогрибковые или противовирусные препараты.
В случае рецидива заболевания или выраженной воспалительной реакции, особенно при повышении температуры тела, показано назначение соответствующих лекарств в виде таблеток, капсул или инъекций. При этом необходимо учитывать результаты обследований по определению вида возбудителя. В случае выявления сахарного диабета обязательно назначение препаратов, снижающих уровень глюкозы в крови.
Некоторые осложнения баланопостита требуют операционного лечения. При развитии фимоза показана циркумцизия, или обрезание. При этом вмешательстве удаляется рубцово-изменённая крайняя плоть, после чего накладываются швы. В результате головка становится полностью обнажённой. Эту же операцию рекомендуют при большом количестве рецидивов. Эффективность циркумцизии доказана в ряде исследований [19] [20] [21] [22] .
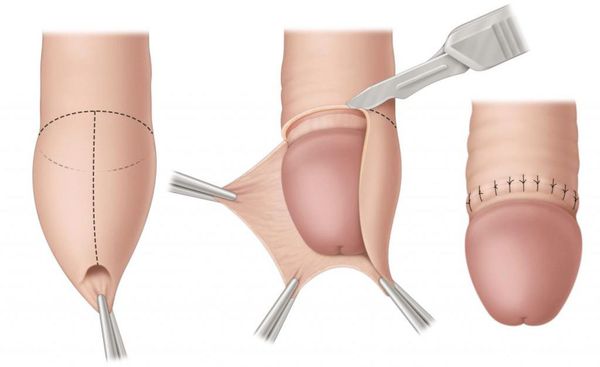
В случае парафимоза проводится операция по рассечению ущемляющего кольца и вправлению головки.
Тактика лечения стриктуры уретры зависит от расположения и размеров стеноза. Для расширения уретры потребуется меатотомия — рассечение наружного отверстия мочеиспускательного канала с наложением швов. При большой протяжённости стриктуры показана пластика уретры.
Однако большинство осложнений и рецидивов заболевания удаётся избежать благодаря своевременному обращению к врачу и проведённому медикаментозному лечению.
Прогноз. Профилактика
Прогноз чаще всего благоприятный. В случае точного выяснения причины заболевания и вовремя начатой терапии наступает полное излечение. Однако при отсутствии лечения или наличии сопутствующей патологии (например сахарного диабета) не исключается появление осложнений, которые потребуют коррекции, в частности оперативного вмешательства. При развитии такого осложнения, как гангрена Фурнье, летальность составляет, по данным разных авторов, от 4 до 54 % [23] .
Профилактика баланопостита, как ни странно, начинается с младенчества. Она заключается в гигиене наружных половых органов. В первые годы жизни ребёнка она проводится родителями, затем прививается детям в виде соблюдения элементарных санитарно-гигиенических правил.
Также нужно уделять внимание вопросам раскрытия головки. Дело в том, что у младенцев кожа крайней плоти недостаточно растяжима, поэтому до 5-6-летнего возраста головка раскрывается не у всех мальчиков [8] . Данный физиологический фимоз не является заболеванием. Однако если в дальнейшем головка по-прежнему не раскрывается — это повод обратиться к врачу.
После начала половой жизни микрофлора половых органов может измениться. Любые новые бактерии, грибки и вирусы, проникающие в организм мужчины во время незащищённых половых актов, способствуют истощению его защитных сил и возникновению инфекции. Поэтому важным средством профилактики баланопостита, равно как и инфекций, передающихся половым путём, является использование презервативов.
Не менее важным средством профилактики баланопостита является соблюдение гигиенических правил у взрослых. Так называемая "болезнь грязных рук" возможна в любом возрасте. Чтобы избежать занесения инфекции, нужно не только мыть руки перед мочеиспусканием (особенно если приходится работать в антисанитарных условиях), но и регулярно принимать душ или ванну, тщательно промывая головку и крайнюю плоть.
Так как баланопостит является первым проявлением некоторых соматических заболеваний, необходимо не реже одного раза в год осуществлять контроль общего холестерина и глюкозы в крови для исключения скрытых микрососудистых нарушений.
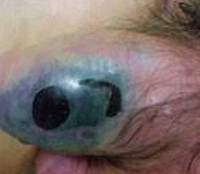
Гангрена полового члена – это некротическое изменение пенильных тканей с потенциально тяжелыми системными последствиями. Симптомы влажной гангрены представлены болью, отеком, появлением язв со зловонным отделяемым, нарушением мочеиспускания, повышением температуры и выраженной интоксикацией. При сухой гангрене гнойного отделяемого нет, кожа мумифицируется и приобретает коричневый или черный цвет. Диагноз устанавливают при осмотре с учетом данных анализов, УЗДГ, рентгеновских методов. Лечение подразумевает тотальную или частичную пенэктомию, назначение антибиотиков, дезинтоксикационную терапию, коррекцию экстрагенитальной патологии, связанную с инициацией пенильной гангрены.
МКБ-10
Общие сведения
Гангрена полового члена (пенильный некроз, пенильная гангрена) ‒ редко встречающая прогрессирующая патология, представляющая собой гнойно-некротическое расплавление тканей мужского полового органа с симптомами общей интоксикации (при инфекционной форме), омертвлением и мумифицированием тканей (при сухой форме). Чаще диагностируется у мужчин в возрасте 50-79 лет с серьезными фоновыми заболеваниями, но может встречаться у молодых людей и детей при наличии соответствующих причинных факторов. Патология не связана с сезонностью и не имеет эндемических зон, хотя, по некоторым источникам, инфекционная форма в странах Африки наблюдается чаще.

Причины
Доказано, что иммуносупрессия любого генеза усугубляет патологический процесс и повышает вероятность развития гангрены. Классическими факторами риска являются декомпенсированный сахарный диабет, хроническая почечная недостаточность в терминальной стадии, цирроз печени, ВИЧ-инфекция, ожирение, выраженный атеросклероз, курение, алкоголизм и употребление психотропных веществ. Сочетание нескольких факторов и преморбидный фон утяжеляют заболевание и ухудшают прогноз. Основные провоцирующие причины включают:
- Инфицированную травму. Осложниться гангреной могут случайные повреждения пениса, самостоятельные манипуляции (введение в ткани органа масляного раствора, инъекции наркотиков в пенильные вены). Реже реакция некротизации сопровождает фаллопластику или прочие урологические вмешательства (циркумцизио, бужирование уретры). К пенильному некрозу могут привести укусы животных или насекомых, обморожения и ожоги, ранения, нагноившееся инородное тело уретры. Микробная флора представлена кишечной палочкой, стафилококками, стрептококками, анаэробами, протеем, грибковыми патогенами.
- Сосудистые нарушения. Прогрессирующая окклюзия сосудов на фоне диабетической нефроангиопатии, приапизм, венозный тромбоз, парафимоз, холестериновая эмболия, сексуальные игры с длительным пережатием сосудов, неправильное ношение уропрезерватива, периваскулярная инвазия опухолью приводят к нарушению кровообращения. Ишемия запускает процесс некротизации. При вторичном гиперпаратиреозе, обусловленном конечной стадией почечной недостаточности (особенно у пациентов на гемодиализе), развивается диффузный васкулит с кальцификацией сосудов. Это приводит к снижению кровотока и ишемическому сухому некрозу пениса.
Патогенез
Сужение просвета сосудов и перикапиллярный отек при ангиопатиях способствуют повышению проницаемости сосудистой стенки, экссудации и инфильтрации компонентами плазмы близлежащих структур. На этом фоне снижается поступление питательных веществ и кислорода к клеткам до критического уровня, происходит накопление продуктов обмена. Микробная флора активизируется, что связано с фоновым ослаблением иммунных реакций. Инфекция распространяется на соседние участки, увеличивая зону некроза, в дальнейшем происходит распад ткани и выделение гноя.
При сухом типе гангрены связь с инфекционным агентом отсутствует. Иммунные реакции направлены на отграничение больной ткани от здоровой. Жизнедеятельность бактерий затормаживается в условиях высыхания. Со временем происходит самоампутация полового члена. Патогенез кальцифицирующей уремической артериопатии на фоне вторичного гиперпаратиреоза при ХПН к настоящему времени изучен не до конца. Считается, что состояние связано с гиперкальциемией и гиперфосфатемией. Конечным результатом является отложение депозитов кальция на стенке сосудов, из-за чего нарушается кровообращение с развитием ишемического некроза.
Симптомы
Проявления заболевания зависит от формы гангрены. Для сухой гангрены типичны уплотнение и сморщивание кожи полового члена за счет обезвоживания, изменение ее цвета до иссиня-черного, утрата чувствительности (онемение) органа. Боль в пенисе вызвана спазмом магистральных артерий и коллатералей. На ощупь пораженный участок холоднее, чем другие ткани. Общее состояние страдает в меньшей степени, так как нет микробной интоксикации, а по мере прогрессирования процесса уменьшаются и исчезают болевые ощущения. Один из отличительных признаков — формирование демаркационной линии, отграничивающей здоровые ткани от нежизнеспособных, что является защитной реакцией. Отслойки тканей нет, типично усыхание, отсутствие запаха. В запущенных случаях омертвевший участок может ампутироваться самопроизвольно.
Некротизация начинается с дистальных участков органа. Если при неполной мумификации происходит бактериальное обсеменение, клиника напоминает симптомы влажного некроза. К особенностям относят постепенное развитие заболевания: мужчина отмечает парестезии, нарушение эректильной функции, бледность и онемение кожи и головки пениса, дискомфорт. В течение нескольких месяцев симптомы усугубляются. Молниеносное начало типично для острой сосудистой катастрофы с пережатием или закупоркой магистральных и коллатеральных сосудов, остановкой кровообращения на каком-либо участке органа (эмболия, краш-синдром, травматический токсикоз). Чем длительнее ишемия, тем больше вероятность, что изменения будут необратимы.
Симптомы инфекционной гангрены на стадии прогрессирования включают повышение температуры до 40°С с ознобом, выраженную слабость, проливной пот, тахикардию, снижение артериального давления, появление гнойно-некротических язв с неприятно пахнущим отделяемым, увеличение и тотальный отек органа, болезненность в паховых лимфоузлах. Болевой синдром выражен ярко, общее самочувствие тяжелое. Четких границ некротической трансформации нет, визуализируются синеватые пятна, которые превращаются в язвенные дефекты. При тяжелом самочувствии боли могут стать меньше, что не является клиническим улучшением, а свидетельствует об отмирании нервных рецепторов.
Осложнения
Ранние осложнения включают острую задержку мочеиспускания, септический шок с полиорганной недостаточностью, распространение пенильной ганрены на мошонку и фасции (гангрена Фурнье). Чем раньше пациент обращается за помощью, тем больше шансов избежать крайне негативных последствий, а в иных случаях ‒ сохранить жизнь. Пенильный некроз инфекционного генеза без адекватной терапии и хирургической обработки в 100% случаев приводит к смерти. К поздним осложнениям после выписки из стационара, в зависимости от объема выполненной операции, относят эректильную дисфункцию, хронический болевой синдром, деформацию полового члена, болезнь Пейрони.
Диагностика
В каждом случае диагностический алгоритм уролог или хирург определяет в индивидуальном порядке. Дифференциальную диагностику проводят со злокачественной опухолью на стадии распада, кавернитом, эрозивным баланопоститом, целлюлитом, рожистым воспалением. Пациента в экстренном порядке осматривает сосудистый хирург, терапевт, реаниматолог и другие специалисты. Преимущество в сложившейся ситуации на стороне лечебных, но не диагностических действий. Для подтверждения пенильного некроза могут быть полезны следующие анализы и способы визуализации:
- Исследование крови и мочи. В общем анализе крови определяют лейкоцитоз со сдвигом формулы влево, токсическую зернистость нейтрофилов, ускоренную скорость оседания эритроцитов, иногда анемию. Исследуют биохимические показатели: мочевину, креатинин, липидный профиль, глюкозу, электролиты крови, ПТГ (паратгормон). Для общего анализа мочи типичны лейкоцитурия, протеинурия, цилиндрурия, бактериурия.
- Культуральные анализы. При гангрене (влажной) осуществляют посев на питательные среды крови, гнойных выделений и мочи. Диагностика проводится для подтверждения сепсиса, определения микробного состава и выбора оптимального лекарственного средства. До этого препараты назначают эмпирически. Учитывая то, что у лиц с иммуносупрессией микробная флора может быть представлена нетипичными патогенами, результаты культурального посева могут быть важны.
- Лучевая диагностика. УЗИ полового члена и подвздошных сосудов с допплером в ряде случаев указывает на отсутствие кровотока в кавернозных или дорсальных артериях. При КТ таза может визуализироваться кальцификация сосудов. Для оценки кровоснабжения пораженного участка выполняется пенильная артериография. В настоящее время из-за инвазивности ангиографию применяют только при недоступности КТ и УЗДГ.
Лечение гангрены полового члена
Некротизация при инфекционной гангрене и риск септицемии — показание к экстренному оперативному лечению с назначением антибиотиков с максимально широким спектром действия и проведением дезинтоксикации. В случае тотальной ишемии с некротизацией введение гепарина неэффективно. При факте травмы проводят профилактику столбняка. Лечебные мероприятия включают:
- Пенэктомию. Объем операции зависит от площади поражения. В относительно «легких» случаях гангрены, без распространения на тело пениса, иссекают поврежденные ткани. При тотальном некрозе выполняют пенэктомию, при омертвлении только головки проводят дистальную ампутацию полового члена. Необходимость оперативного лечения при сухом некрозе остается предметом дискуссии, но большинство специалистов в сфере урологии и андрологии придерживаются мнения, что ранняя частичная пенэктомия и лечение основного заболевания предотвращают расползание раны, оставляют возможность сохранить большую длину полового члена и способны улучшить качество жизни.
- Дезинтоксикационную терапию. Пациенту внутривенно вливают альбумины, кристаллоидные растворы. Все способы очищения крови от токсинов (гемосорбция, плазмаферез) актуальны только при влажной некротизации. Несмотря на массивную дезинтоксикационную терапию, проводимую до вмешательства, во время и после, у возрастных пациентов с тяжелой сопутствующей патологией развиваются осложнения, несовместимые с жизнью.
- Антибактериальную терапию. Антибиотики назначают сразу при поступлении пациента в стационар, не дожидаясь результатов бактериологического посева. К препаратам, способным противостоять мультирезистентности микрофлоры, относят цефалоспорины, линкозамиды (клиндомицин), комбинации пиперациллин - тазобактам, ампициллин - сульбактам, тикарциллин - клавуланат в сочетании с метронидазолом и аминогликозидами. При выделении грибковой флоры назначают амфотерцин В или каспофунгин.
- Физиотерапию.Гипербарическая оксигенация подразумевает подачу кислорода при повышенном атмосферном давлении к тканям, что стимулирует образование новых кровеносных сосудов и приводит к увеличению растворения кислорода в плазме. Процессы репарации (грануляция, эпителизация) наступают быстрее. ГБО способствует гибели анаэробной микрофлоры, так как происходит активизация макрофагов в воспалительном очаге. Облучение гелий-неоновым лазером низкой интенсивности, ультразвуковая кавитация, орошение кислородной или озоновой воздушной смесью раневой поверхности ускоряют отторжение гнойно-некротических тканей и заживление.
Прогноз и профилактика
На прогноз для жизни влияют многие обстоятельства, в том числе, общее состояние. У пациентов с хронической болезнью почек и сахарным диабетом в стадии декомпенсации летальность близка к 100%. Молодые пациенты с парафимозом, приапизмом, кольцом на основании пениса могут быть успешно прооперированы. Качество жизни зависит от объема операции (частичная или полная пенэктомия), восстановления эректильной функции с помощью фаллопротезирования после выздоровления. Профилактика включает адекватную терапию и борьбу с осложнениями при сахарном диабете и почечной недостаточности, прием препаратов против кальцифилаксии, отказ от опасных сексуальных приспособлений, правильный подбор размера уропрезерватива, раннее назначение антибиотиков при травматизации пениса, здоровый образ жизни и пр.
2. Гангрена Фурнье/ Ефименко Н.А., Привольнев В.В.// Клиническая микробиология и антимикробная химиотерапия. - 2008 - Т.10, №1.
4. Молниеносная гангрена полового члена/ Зорин П.М., Зайцева Н.Р., Ковтун В.В.// Вестник дерматологии. - 1980 - № 4.
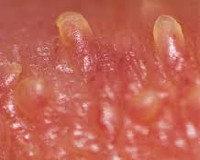
Перламутровые папулы полового члена - небольшие конусообразные выступающие образования кожного покрова вокруг головки или венечной бороздки пениса без тенденции к изъязвлению, воспалению или озлокачествлению. Эти выросты рассматриваются как вариант нормы. Какой-либо неприятной симптоматики жемчужные папулы не вызывают. Диагноз устанавливают на основании визуального осмотра, при сомнениях возможна дерматоскопия и биопсия с последующим морфологическим исследованием. Лечение не является обязательным условием и выполняется исключительно с косметической целью. Варианты деструкции включают лазерную хирургию, криотерапию, радиохирургию.
МКБ-10
Общие сведения
Перламутровые папулы полового члена (синонимы: гирсутоидные папилломы, жемчужные папиллярные папулы, папиллярная корона полового члена и пр.) обычно развиваются после полового созревания. Распространенность оценивается в 14-48%, выше у чернокожих и необрезанных мужчин. После появления папулы остаются на всю жизнь, не склонны менять форму и распространяться на другие участки тела. С возрастом могут уменьшаться в размерах. Учитывая их сходство с некоторыми патологическими состояниями, рекомендовано получить консультацию дерматовенеролога или уролога. Гирсутоидные папилломы не заразны и не влияют на сексуальную жизнь мужчины. Есть данные об усилении ощущений во время полового акта у партнерши.

Причины
Доподлинно неизвестно, почему на пенисе появляется папиллярная корона. Предполагается, что папулы остаются после эмбрионального развития человека в утробе матери. Хотя точная причина неясна, эксперты в области урологии и андрологии утверждают, что перламутровые папулы - нормальное анатомическое состояние, которое регистрируется преимущественно у мужчин 20-40 лет. Каких-либо факторов риска не установлено, папиллярные образования не связаны с гигиеной или сексуальной активностью. Рассматривают две теории, связанные с жемчужно-пенильными папулами:
- Рудиментарная теория. У древнего человека и человекообразных обезьян на пенисе присутствовали мягкие наросты. В процессе эволюции большинство мужчин утратило эту особенность. На сегодняшний день перламутровые папулы считаются рудиментарными остатками - наследством от предков.
- Теория изменения волосяных фолликулов. Гипотеза заключается в том, что причиной жемчужных папул полового члена являются крупные видоизмененные волосяные фолликулы, но убедительных доказательств этого до сих пор не представлено. Противники данной теории приводят аргумент о том, что волосяные луковицы находятся по всему телу, но гирсутоидные папилломы имеют четкую локализацию, ограниченную головкой пениса.
Патогенез
Патогенез перламутровых папул полового органа до конца не изучен. Ученым неизвестно, почему в коже начинается пролиферация фибробластов с концентрическим фиброзом и расширение кровеносных сосудов, питающих папулы (по типу ангиофибромы). Возможно, определенная роль принадлежит скоплению смегмы, обладающей канцерогенными свойствами и способной спровоцировать развитие новообразований. Убедительных доказательств нет, но есть данные, что у мужчин с выполненной операцией циркумцизио папулы полового члена встречаются в 2 раза реже. Также замечено, что после обрезания крайней плоти начинается регрессия папул.
Симптомы
Большинство мужчин ошибочно принимают жемчужные папулы за заболевание, передающееся половым путем, что заставляет их обращаться к дерматовенерологу. Специфические симптомы отсутствуют. При осмотре типична следующая картина: по окружности вокруг венечной борозды в один или два ряда плотно располагаются конусообразные нитевидные наросты телесного или желтовато-кремового оттенка, безболезненные при надавливании. Размер вариативен: от 1 до 4 мм. Для того чтобы их увидеть, необходимо обнажить головку полового члена. У мужчин после циркумцизио перламутровые папулы располагаются на тех же участках. Гиперемия, кератоз не характерны, как и увеличение паховых лимфатических узлов.
Осложнения
Если не предпринимать самостоятельных действий, связанных с травматизацией папул (обработка химическими средствами, выщипывание пинцетом), осложнения не типичны. Общие неблагоприятные последствия в редких случаях могут развиваться после хирургической деструкции и быть представлены потерей чувствительности, вторичным присоединением инфекции, кровотечением, что может потребовать выполнения дополнительных манипуляций. Часто отек и гиперемия сопутствуют обработке подофиллотоксином, поэтому в настоящее время предпочтительны другие способы избавления от данного косметического дефекта. Активное нанесение различных кремов и мазей, прижигание йодом, спиртом и пр. может привести к развитию дерматита.
Диагностика
Установить диагноз в большинстве клинических случаев можно после визуального осмотра уже в ходе первичной консультации венеролога или уролога. Проведение каких-либо лабораторных анализов, подтверждающих состояние, не предусмотрено. При подозрении на иной генез наростов могут быть полезны:
- Дерматоскопия. Дерматоскопическое исследование позволяет рассмотреть подозрительные участки под многократным увеличением. Это актуально для диагностики контагиозного моллюска, который имеет некоторые схожие проявления. Обследование не является обязательным и, несмотря на абсолютную неинвазивность, не проводится всем пациентам.
- Биопсия с гистологией. После химического ожога или травмирования папул у некоторых мужчин визуализируется язвенно-некротическое поражение. Определить его генез без дополнительных способов диагностики невозможно. Перламутровые папулы кожи мужского органа не исключают вероятность сочетанного развития опухолевого процесса, хотя эти нозологии не связаны между собой.
Дифференциальная диагностика проводится с генитальными бородавками, контагиозным моллюском, эктопическими сальными железами. Из перечисленного наибольшую опасность представляет кондиломы акумината (остроконечные генитальные кондиломы), которые могут передаваться половым путем и имеют связь с инициированием опухолевого процесса. На вид они менее однородны по форме и по размеру, с неровными контурами, не расположены в четких круговых рядах и могут меняться с течением времени. При инфицировании контагиозным моллюском повреждения более крупные, вогнутые, иногда с розовым оттенком. Эктопические сальные железы локализованы на валике полового члена, желтоватого цвета и выделяют жирный секрет. Некоторые специалисты включают в дифференциальную диагностику пятна Фордайса, ангиокератомы, фолликулит и чесотку.
Лечение перламутровых папул полового члена
Если мужчина испытывает психологический дискомфорт из-за наличия множественных жемчужных папул, возможно проведение лечения в косметических целях. Простое иссечение с помощью скальпеля слишком травматично, чревато рубцовыми изменениями с потерей чувствительности, поэтому не рекомендовано к использованию. Это же можно отнести к всевозможным способам химической деструкции. Пероральных препаратов для лечения не существует. Удалить перламутровые папулы с минимальным риском осложнений можно с помощью:
- Лазерной аблации. Обработка лазером - самое современное, эффективное и безболезненное лечение. Процедура не требует глубокой анестезии, имеет высокие косметические результаты при максимально быстром восстановлении. После точечного воздействия на каждое образование папула расщепляется на молекулярном уровне и испаряется, не оставляя рубцов и не затрагивая прилегающую кожу. Этому способствует высокая точность лазерного луча.
- Криодеструкции. Папулы несколько раз замораживают жидким азотом (температура -60° С), что вызывает разрушение клеток и постепенное отмирание наростов. Эффект от воздействия проявляется в течение 10-12 дней. Кожа после лечения белеет, образуется болезненный пузырь, который по мере процессов заживления преобразуется в корочку. После отпадения корочки возможна остаточная пигментация.
- Радиохирургии. Применяют высокодозное излучение для избирательной ионизации ткани, в результате чего высвобождаются свободные радикалы, обладающие разрушительным действием на клетки. Для удаления перламутровых папул пениса эта процедура предпочтительней, чем простая хирургическая операция, но уступает лазерной хирургии.
- Электрокоагуляции. С помощью электрического коагулятора папулы максимально высушивают, после чего остаточные ткани удаляют хирургическими инструментами. Способ требует анестезии и может осложниться постоянным рубцеванием. После вмешательства болевой синдром купируют назначением анальгетиков.
Прогноз и профилактика
После проведенной беседы с разъяснениями доброкачественности образований, отсутствия риска инфицирования и осложнений многие мужчины соглашаются с ненужностью каких-либо лечебных действий. Беседа врача с партнершей о безопасности папул - хорошая моральная поддержка. Прогноз для жизни благоприятный. Обрезание при рождении может уменьшить вероятность развития перламутровых папул на 50%, но не стоит рассматривать гирсутоидные папилломы как показание к данной операции. Учитывая вероятную роль смегмы в развитии новообразований полового члена, не стоит забывать об адекватном гигиеническом уходе: гигиенические процедуры проводят не реже одного раза в день с обязательным удалением смегмы.
1. Жемчужные папулы полового члена/ Чернышов П.В.// Украинский журнал дерматологии, венерологии, косметологии. – 2011 - №3 (42).
Читайте также:

