Как восстановить кожу после розового лишая
Обновлено: 27.04.2024
Одно из кожных заболеваний, с которым часто обращаются к дерматологу, носит название розовый лишай кожи (болезнь Жибера). Возникает оно у людей в любом возрасте, имеет ярко выраженную симптоматику (шелушащиеся розовые пятна) и разную природу возникновения.
Что такое розовый лишай?
Розовый лишай – это заболевание, которое диагностируется у детей и взрослых, но чаще возникает у молодых. Возбудитель заболевания неизвестен, но есть предположение, что возникает болезнь в результате проникновения в организм вируса. Чаще всего кожный недуг возникает в межсезонье (весной и осенью), когда иммунитет ослаблен и повышен риск подхватить простудное заболевание.
Воспаление может проходить само собой с полным исчезновением симптомов, и тогда в большинстве случаев у пациента вырабатывается иммунитет к заболеванию. Но если розовый лишай не проходит, то он становится хроническим. И тогда требуется не просто лечение, а разработка специальной программы для предотвращения частых рецидивов и укрепления иммунитета пациента.
Заразен ли розовый лишай или нет, передается от человека к человеку или нет?
Есть несколько предположений о том, как человек может заразиться этим заболеванием:
- передача от человека к человеку воздушно-капельным путем, но при сильном иммунитете это невозможно;
- розовый лишай может возникнуть в результате реакции организма на переохлаждение (вот почему заболевание часто возникает весной и осенью);
- сильный стресс, длительное нервное напряжение и другие факторы, которые подрывают защитные силы организма, также могут спровоцировать розовый лишай.
Розовый лишай и беременность
У беременных розовый лишай может возникать как при проникновении в организм вируса, так и при склонности к аллергическим реакциям. «Интересное положение» вызывает упадок сил, авитоминоз, переутомление, гормональные перестройки, что приводит к снижению иммунитета, а значит развивается риск «подхватить» инфекцию.
Как выглядит розовый лишай у беременных? Точно так же, как и у других больных, только лечение в этом случае подбирается еще тщательнее – с учетом состояния пациентки и срока беременности.
У маленьких детей и новорожденных случаи заражения крайне редки. Часто детский розовый лишай возникает в подростковом возрасте, когда идет перестройка гормональной системы. Если розовый лишай диагностируется у малыша в грудничковом возрасте или до года и 2–3 лет (высыпания распространяются по всему телу), то причинами чаще оказываются кишечные или другие перенесенные инфекции, в редких случаях – вакцинации.
Осложнения после розового лишая, и от чего он появляется повторно
Рецидивы заболевания случаются редко или вообще никогда, но при разных обстоятельствах возможны такие осложнения, как фолликулит, остеофолликулит, экзема, стрептококковый импетиго и др.
Повторное возникновение заболевания возможно при ношении тесной одежды, при частом трении кожи во время водных процедур, некорректной и неграмотной терапии индивидуальной склонности к аллергии и излишней потливости.
Вторичное заражение проявляется высыпаниями на участках кожи, которые подвержены растяжению в наибольшей степени (по линиям Лангера). Особенно много шелушащихся пятен возникает в области паха и на внутренней поверхности бедер, а также на предплечьях.
Также вторичное заражение возможно в местах, где много потовых желез, и на нежных участках кожи. Лицо поражается редко, также чистой остается кожа головы и слизистые оболочки.
Розовый лишай: симптомы
Основной симптом – это розовые шелушащиеся пятна, которые появляются постепенно. Болезнь начинается с появления одного пятна (материнской бляшки) размером от 2 см. Примерно через неделю появляются множественные розовые пятнышки разного диаметра (меньше материнской бляшки).
Локация высыпаний: розовый лишай появляются на лице и других участках кожи (боковые поверхности тела, спина, плечи и т.д.). Шелушение появляется в центре, а по окружности остается красная кайма. Отдельные пятна могут сливаться между собой. Также больных может беспокоить зуд разной интенсивности и повышение температуры тела (в случаях с осложнениями).
Иногда розовый лишай имеет нетипичные формы с такими симптомами, как пузырьковая, точечная и сливная сыпь в небольших количествах, но пятна могут достигать больших размеров и также переходить в хроническую форму.
Розовый лишай: причины возникновения
Как указывалось выше, причины возникновения заболевания до конца не выяснены. Возможно, это вирусная болезнь; иногда причиной называют возбудителей, подобных герпесу.
От чего еще появляется розовый лишай?
Как правило, это стандартный набор причин, которые приводят к снижению иммунитета и нарушению нормальной работы защитных функций организма, а именно:
- перенесенные инфекции и заболевания;
- простудные заболевания;
- заболевания желудочно-кишечного тракта и эндокринной системы;
- стрессы и нервное напряжение;
- смена климата и часового пояса;
- аллергические реакции;
- нарушение обмена веществ;
- укусы насекомых и т.д.
В медицинском центре "Энерго" проводят комплексную диагностику и лечение кожных заболеваний разных уровней сложности и причин возникновения. Для диагностики и лечения врачи-дерматологи используют специализированную экспертную клиническую и клинико-биохимическую микроскопию, а также дерматоскопию и культуральную диагностику.
Первичный прием
Лечение розового лишая у детей и взрослых начинается с первой консультации у специалиста. Как правило, уже на первом осмотре доктор может поставить диагноз и назначить курс лечения с планом индивидуальных посещений согласно каждому конкретному клиническому случаю.
Если заболевание носит тяжелый характер или имеет осложнения и протекающие параллельно инфекции, то назначаются соответствующие анализы и обследования.
Диагностика
Диагностика включает в себя:
- осмотр пациента дерматологом;
- забор материала на биопсию и гистологическое исследование, чтобы исключить парапсориаз;
- соскоб на бактериологический посев;
- соскоб на патогенные грибы;
- люминесцентную диагностику;
- проведение RPR-тестов на сифилис (в редких случаях).
Повторный прием
Основными средствами лечения розового лишая, его причин и последствий являются мази, гели и кремы. Но кроме этого (в зависимости от случая) пациенту:
- запрещают прием ванны (возможно только мытье под душем с щадящими моющими средствами);
- советуют ограничить время нахождения на солнце;
- советуют носить не тесную одежду из натуральных материалов;
- прописывают гипоаллергенную диету во время лечения и на некоторое время после него;
- назначают применение противоаллергических и противовоспалительных мазей при сильном зуде;
- назначают антибиотики (в особо сложных случаях).
Поскольку розовый лишай выглядит как неприятная и неэстетичная кожная реакция, и может быть заразен, то он создает психологический дискомфорт у больного. Обычная реакция на любое кожное высыпание – это нежелание выходить из дома и общаться с людьми, стеснение при общении, замкнутость и отстраненность. Соответственно, если необходимо, при лечении могут быть назначены консультации у психотерапевта или психолога. Если у дерматолога есть подозрение на нарушение гормонального фона, то консультацию проводит также и эндокринолог.
Если лечение розового лишая у взрослого человека или ребенка мазями и другими средствами уже было назначено, то на вторичном приеме доктор оценивает результаты. Если улучшений не наблюдается, то подбирается новый курс лечения и восстановительные процедуры для укрепления иммунитета.
Лечение розового лишая у детей зависит от возраста ребенка, его состояния и стадии развития заболевания. Средства и методы борьбы с недугом также подбираются индивидуально, но схема лечения схожа с таковой для взрослых пациентов. Как правило, ребенок вылечивается от заболевания в несколько раз быстрее взрослого.
Контрольный прием
Через 21–30 дней после лечения в обязательном порядке назначается контрольный прием, чтобы оценить состояние пациента и результаты лечения. При положительном исходе назначаются методы восстановления пациента (физиотерапия, иммунотерапия и т.д.).
Результат лечения
Достижение положительных результатов возможно только при четком следовании рекомендациям и назначениям врача. Сроки лечения также индивидуальны в каждом случае и обсуждаются с врачом на приеме: обычно лечение занимает от 2 до 6 недель. Если у пациента повышенная потливость или есть аллергические реакции, то срок лечения увеличивается.
Профилактика
Чтобы не нужно было лечить розовый лишай у человека, его следует предупредить: чем и как?
Хорошей профилактикой являются:
- правильное питание или гипоаллергенная диета при склонности к аллергическим реакциям;
- укрепление иммунитета через спорт и активный отдых;
- ношение качественной одежды из натуральных материалов;
- индивидуальный подбор косметики и ухаживающих средств для тела и лица;
- местная терапия, в том числе прием лекарственных средств для укрепления иммунитета;
- аккуратный прием водных процедур;
- ношение теплой одежды в межсезонье и холодное время года, чтобы избежать переохлаждений.
Ставить диагноз самостоятельно не рекомендуется, так же как и назначать самостоятельно лечение. Как и чем лечить и вылечить розовый лишай, избавиться от симптоматики и предупредить причины рецидивов, знает только врач-дерматолог. Так что не затягивайте с визитом к врачу. Качественное и своевременное назначение курса лечения позволит быстрее избавиться от недуга и значительно улучшить качество жизни.
Чтобы записаться на прием к врачу-дерматологу в нашем центре, достаточно оставить заявку на сайте (есть специальная форма регистрации) или позвонить по телефону, указанному на странице.

Возникновение на коже сомнительных пятен, которые порой зудят и шелушатся, – серьезный повод обратиться к врачу и проверить наличие дерматологических заболеваний.
Розовый лишай (болезнь Жибера, розеола шелушащаяся, питириаз, питиаз) – острое кожное заболевание со специфичными высыпаниями, своеобразным течением и склонностью к сезонным рецидивам. Проявляется образованием на коже груди, спины, конечностей и других участков тела розовых пятен, расположенных по линиям максимальной растяжимости (линии Лангера). Со временем высыпания становятся похожи на крупные медальоны. С момента обнаружения первой материнской бляшки (крупного пятна) до полного исчезновения симптомов заболевания проходит 30-45 дней.
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
Симптомы питириаза

Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр - 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Диагностика питириаза
При обнаружении на кожных покровах подозрительных пятнышек необходимо своевременно обратиться к дерматологу. При визуальном осмотре врач оценивает характер высыпаний, их форму, размеры, расположение на теле и способен поставить правильный диагноз. После дерматоскопии дополнительно проводятся следующие исследования – биохимические анализы крови и мочи, РМП (реакции микропреципитации с антигенами), кожные соскобы с травмированных участков.
Более сложная диагностика проводится, если кожное заболевание длится более шести недель. В этих случаях отделяемое из пораженных очагов отправляют на бакпосев. Поставить правильный диагноз поможет проведение биопсии и последующие гистологические исследования. С целью отличить болезнь Жибера от других типов лишая, токсидермии, псориаза, осложненного сифилиса и других патологий проводится люминесцентная диагностика, проверка соскоба на наличие патогенных грибков, делаются RPR-тесты на сифилис и пр.
Шелушащиеся разноцветные пятна и бляшки на коже хоть и неопасны, но выглядят совершенно непривлекательно. Узнаем, как с помощью мазей быстро вылечить розовый лишай, а врач-дерматолог даст рекомендации и ответит на популярные вопросы

Розовый лишай Жибера – это острое воспалительное заболевание кожи, предположительно, имеющее инфекционную природу 1 .
Розовый лишай чаще встречается весной или осенью. Сначала на теле появляется красно-розовое пятно с желтовато-бурым шелушащимся центром, диаметром до 5 см, которое называется «материнской бляшкой» 2 . А через несколько дней появляется сыпь по всему туловищу, рукам и ногам. В большинстве случаев общее самочувствие больного не ухудшается, но иногда может наблюдаться раздражение, зуд, незначительное повышение температуры 3 .
Как правило, розовый лишай не требует какого-либо лечения. Если нет осложнений, болезнь проходит самостоятельно в течение нескольких недель. Если пациент жалуется на раздражение и зуд, врач может назначить специальные мази, которые ускорят выздоровление.
Рейтинг топ-10 эффективных и недорогих мазей от розового лишая по версии КП
Для уменьшения зуда врач может назначить глюкокортикостероиды и антигистаминные препараты. В составе гормональных препаратов, используемых для наружного лечения розового лишая, используются следующие активные вещества: гидрокортизон, алклометазон, метилпреднизолон, мометазон.
Среди антигистаминных применяются лекарства на основе цетиризина, лоратадина, хлоропирамина или клемастина.
Ниже расскажем про эффективные и недорогие мази для лечения розового лишая по версии КП. А наш эксперт подскажет, как выбрать хороший препарат и ответит на популярные вопросы.
1. Адвантан эмульсия

Эмульсию, в отличие от других форм, можно наносить почти на все тело. Она имеет приятную текстуру и быстро впитывается. Такой препарат может найти место в любой домашней аптечке, поскольку его можно использовать даже у грудничков (с 4 месяцев).
Термином «лишай» в дерматологической практике обозначают целый ряд заболеваний, которые отличаются происхождением, тяжестью течения и даже степенью опасности для окружающих. Единственное, что объединяет эти кожные болезни, — внешний вид сыпи. Точно определить вид лишая может только врач-дерматолог, к которому необходимо обратиться при первых проявлениях подозрительных высыпаний.
Причины появления лишая
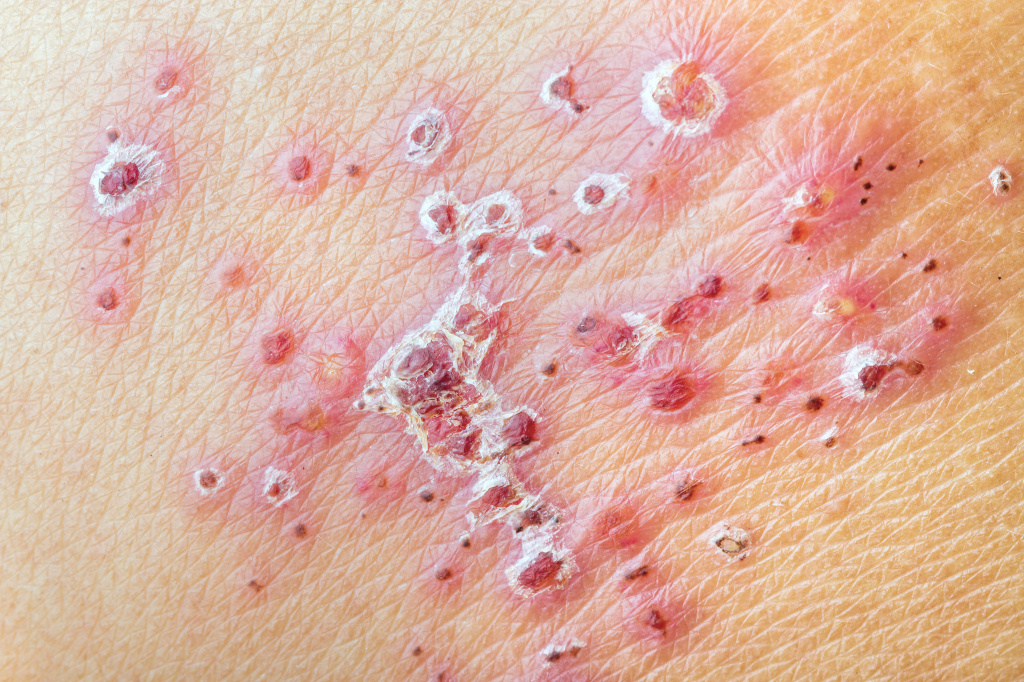
Диагноз «лишай» ставят на основании клинической картины — мелких высыпаний, которые несколько возвышаются над уровнем кожи и выглядят как локализованный участок сыпи с четкими контурами (рис. 1).
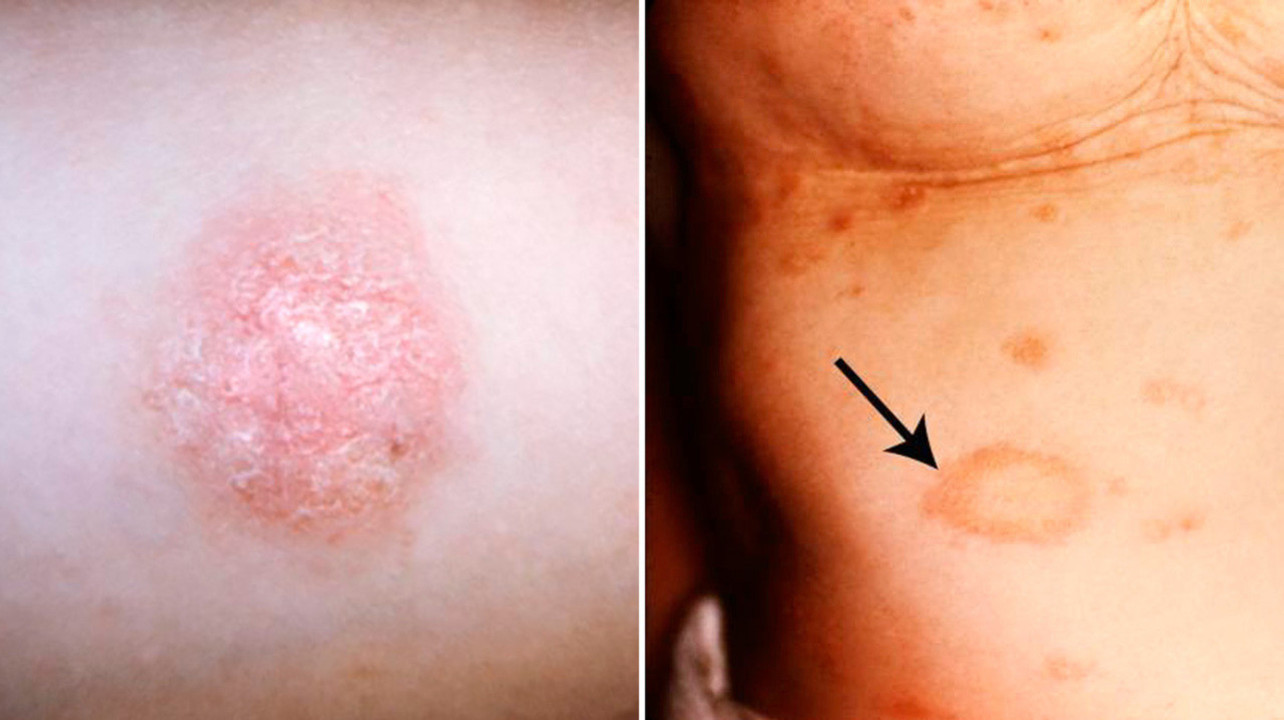
Рисунок 1. Бляшки розового лишая обычно имеют четкие очертания. Источник: PHIL CDC
Поскольку речь идет о различных заболеваниях, причины лишая могут быть разными. Большинство вариантов патологии возникает в связи с воздействием вредных микроорганизмов (вирусы, грибки, бактерии), которые проявляют особую активность на фоне ослабленного иммунитета. В некоторых случаях решающую роль играет контакт с больными животными. Для отдельных видов лишая вопрос о причинах развития до сих пор остается открытым — существуют гипотезы, которые требуют дальнейшего изучения.
В роли предрасполагающих факторов для развития или обострения заболевания выступают:
- стрессовые воздействия,
- переохлаждение,
- перенесенные ранее инфекции,
- несоблюдение правил гигиены.
В группу риска входят как дети, так и взрослые, у которых наблюдается снижение иммунной защиты, гормональные сбои, неврологические нарушения. Наследственный фактор рассматривается только для некоторых видов лишая с неустановленной инфекционной причиной развития.
Все виды лишая, которые возникают в связи с воздействием на организм микроорганизмов, передаются контактным путем, поэтому считаются достаточно заразными. Для других вариантов заболевания убедительных данных об опасности для окружающих нет.
Виды лишая
В зависимости от причины развития и особенностей проявления выделяют несколько вариантов лишая:
- Розовый лишай (болезнь Жибера). Болезнь отличается вирусной природой — причиной розового лишая считаются вирусы герпеса типа 6 и 7.
- Опоясывающий лишай (опоясывающий герпес). Происхождение — вирус герпеса (Herpes Zoster), который в детском возрасте вызывает ветряную оспу. Часто появляется после переохлаждения, сыпь локализуется обычно по направлению нервов.
- Отрубевидный (разноцветный, солнечный) лишай. Возникает в связи с действием грибка вида Malassezia. Пик заболевания — летний сезон, нередко заражение происходит на пляже, в общих душевых кабинках. Без должного лечения может переходить в хроническую форму.
- Стригущий лишай. Чаще всего диагностируется у детей. Причина заболевания — грибки видов Microsporum и Trichophyton, могут передаваться от больных людей или животных.
- Красный плоский лишай. Возникает достаточно редко, его появление не связано с инфекцией. В качестве причины рассматривают аутоиммунные реакции организма.
- Чешуйчатый лишай (псориаз). Также не относится к инфекционным и «заразным» лишаям, причины его развития до сих пор не известны. В качестве одной из теорий обсуждают аутоиммунный вариант заболевания — системное поражение соединительной ткани. Характеризуется сезонностью, ухудшением состояния после стресса. Повышает риск развития артрита и других системных проявлений аутоиммунного заболевания.
Лишаи инфекционного происхождения с контактным путем передачи также отличаются по степени «заразности» (табл. 1).
| Вид лишая | Степень заразности |
| Стригущий | Самая высокая |
| Розовый | Низкая (существует мнение, что лишай не заразен) |
| Опоясывающий | Высокая, особенно в фазе активных высыпаний |
| Отрубевидны | Низкая (существует мнение, что лишай не заразен) |
Симптомы и проявления
Сыпь при лишае сопровождается изменением цвета кожи (покраснением), умеренным или выраженным зудом и шелушением. Появление чешуек может быть изолированным, а может быть связано с постоянным расчесыванием зудящих зон. Если очаг локализуется на волосистой части головы, в этом месте происходит выпадение волос. Важно, что элементы высыпаний не трансформируются в другие, а сохраняют свой внешний вид вплоть до излечения от лишая.
Хотя кожные симптомы при разных видах лишая похожи между собой, они часто отличаются локализацией и дополнительными проявлениями:
- Розовый лишай. Пятна на коже диаметром до 10 см приобретают розовый оттенок, сыпь сопровождается шелушением. Зуд и болезненные ощущения обычно отсутствуют. Типичная локализация — конечности, область паха. В среднем болезнь проходит за 3–8 недель, при правильном подходе к лечению осложнения маловероятны.
- Опоясывающий лишай. Высыпания чаще всего появляются по ходу межреберных нервов, сопровождаются зудом и болезненностью — невралгией. При правильном лечении симптомы проходят за 2–4 недели, при отсутствии противогерпетической терапии болезнь может осложниться тяжелыми поражениями нервной системы.
- Отрубевидный лишай. Характерна сыпь в виде розоватых и желто-коричневых пятен без зуда. Типичная локализация — кожа груди, спины и плеч. При соблюдении врачебных рекомендаций высыпания проходят за 2–3 недели, не оставляя тяжелых последствий.
- Стригущий лишай. Локализация сыпи — волосистая часть головы, участки гладкой кожи, ногти. Волосы в месте поражения приобретают вид остриженных, а на коже появляется белый налет. Инкубационный период болезни длится до 1,5 месяцев, а длительность лечения может составлять до 6 недель. Как правило, стригущий лишай проходит без осложнений.
- Красный плоский лишай. Отличается сыпью в виде плотных возвышений с характерным вдавлением в центре, цвет высыпаний — красный с фиолетовым оттенком. Острая форма болезни проходит за несколько недель, подострая длится до 6 месяцев и может переходить в хронический процесс. Возможные осложнения патологии связаны с присоединением инфекции, психической реакцией на постоянный зуд и риском развития плоскоклеточного рака кожи в случае отсутствия должного лечения.
- Чешуйчатый лишай. Псориаз — это хроническое заболевание, которое проявляется по-разному в зависимости от степени поражения кожи. Главный элемент сыпи — объемные пятна с белыми чешуйками без зуда, трещины из-за нарушения целостности кожных покровов. Кожа пациентов приобретает отталкивающий вид, а в связи с болезнью в разы увеличивается риск артритов, патологий сердечно-сосудистой и нервной систем, желудочно-кишечного тракта.
Кроме характерных изменений на коже (рис. 2), лишай нередко проявляется слабостью, ухудшением самочувствия и даже повышением температуры.
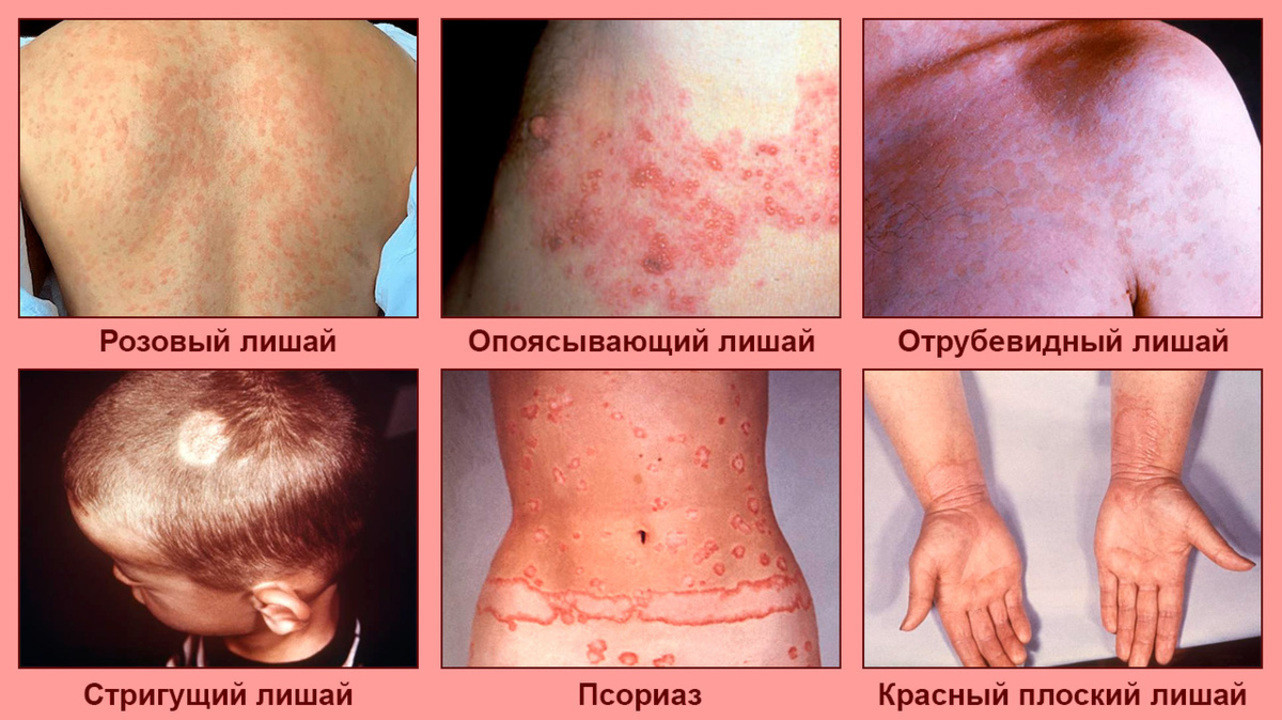
Рисунок 2. Некоторые виды лишая. Источник: ResearchGate, PHIL CDC
Когда стоит пойти к врачу?
Все виды лишая необходимо лечить, поэтому важно обратиться к врачу при первых проявлениях сыпи. Только врач сможет оценить результаты специфических тестов, чтобы установить точный диагноз и назначить правильную терапию.
Диагностика
Иногда для определения типа лишая достаточно внешнего осмотра и сбора анамнеза — истории развития симптомов болезни и возможной связи с факторами риска (переохлаждение, контакт с домашними животными). Но в некоторых случаях диагностический поиск оказывается более сложным.
Чтобы правильно определить вид лишая, дерматолог проводит:
- визуальный осмотр;
- осмотр с помощью лампы Вуда («лампы черного цвета»);
- исследование соскоба поврежденной кожи под микроскопом.
Также для оценки общего состояния здоровья врачи нередко назначают анализы крови и мочи, исследование иммунологического статуса.
Лечение лишая у взрослых и детей
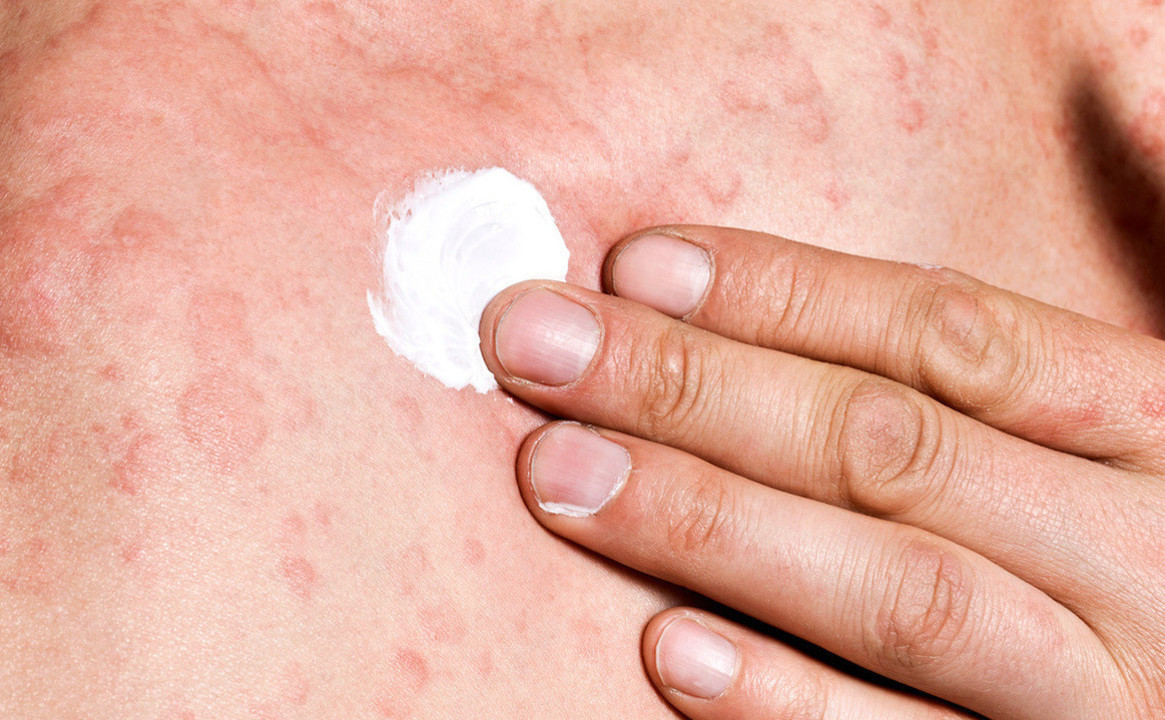
Кремы с глюкокортикостероидами эффективны против лишая, вызванного заражением герпесвирусом. Фото: AGLPhotoproduction/Depositphotos
Терапия каждого из вариантов этой группы заболеваний зависит в первую очередь от причины лишая, а также от степени выраженности изменений. У взрослых и детей схемы лечения практически одинаковые, только в детском возрасте могут меняться дозировки препаратов, а некоторые «взрослые» средства запрещены для использования в раннем возрасте.
Лечение основных вариантов заболевания:
- Терапия патологий, которые вызваны вирусом герпеса (розовый и опоясывающий лишаи), сводится к назначению противогерпетических препаратов (ацикловир), противовоспалительных и противоаллергических средств (антигистаминных таблеток), а также к применению местных стероидных противовоспалительных мазей.
- Грибковые виды патологии (отрубевидный лишай) лечатся с помощью противогрибковых, антимикотических мазей.
- Для быстрого лечения стригущего лишая необходимо избавиться от волос, а затем использовать противогрибковые мази. Между аппликацией лечебных составов необходимо смазывать пятна йодом.
Для видов болезни с неизвестными причинами конкретные схемы лечения не разработаны — подбор терапии происходит индивидуально. Известны данные о неизлечимости чешуйчатого лишая — возможно только бессимптомное течение болезни.
Самолечение: последствия и опасности
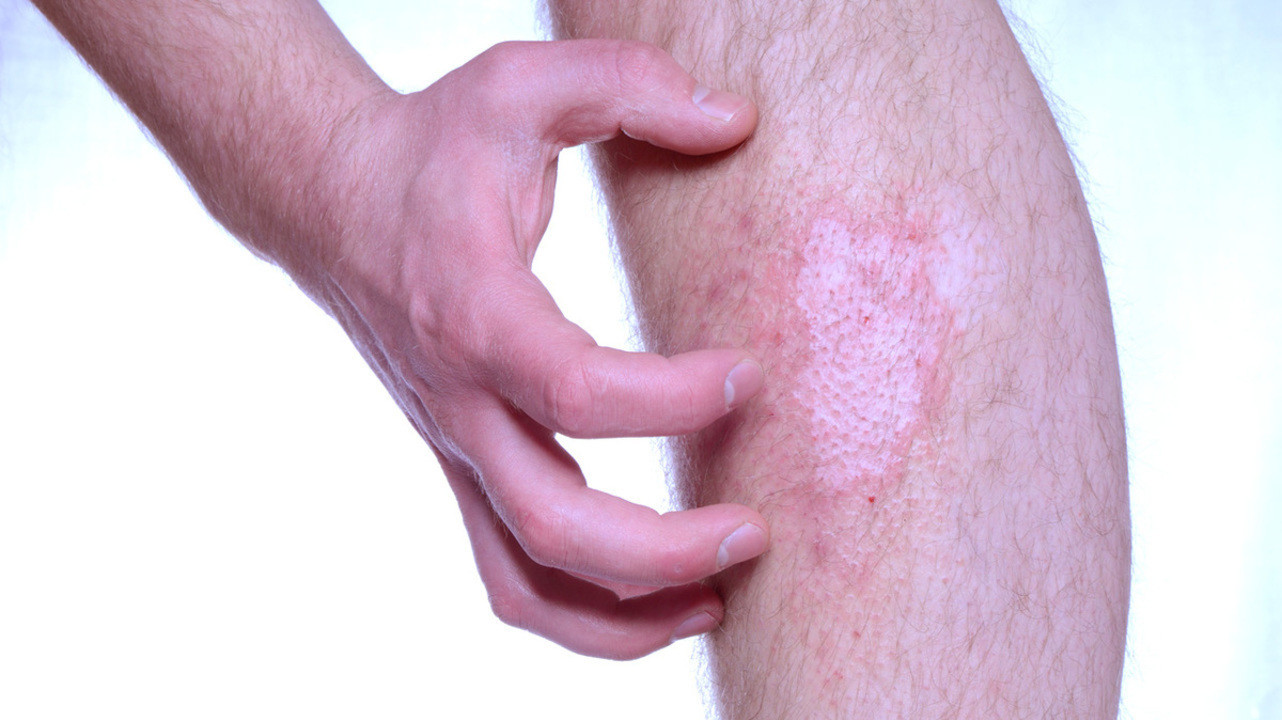
Расчесывание сыпи может привести к формированию рубцов на коже. Фото: LaCameraChiara / Depositphotos
Лечение лишая без помощи врачей чаще всего оказывается неэффективным — самостоятельно установить точную причину болезни практически невозможно. Самолечение может быть также опасным — например, ошибочный прием антибиотиков при герпетическом лишае не только влияет на проявление вирусного заболевания, но и становится причиной токсического действия на организм и развития антибиотикорезистентности в будущем. Частое осложнение опоясывающего лишая — постгерпетическая невралгия. При несвоевременном обращении к врачу любой из вариантов болезни может прогрессировать, тяжелее поддаваться лечению, переходить в форму хронической патологии и становиться причиной формирования необратимых изменений на коже — рубцов.
Заключение
«Лишай» — это большая группа заболеваний, которая включает в себя кожные патологии разного происхождения. Важно не заниматься самодиагностикой и самолечением — при первых проявлениях сыпи необходимо обратиться к дерматологу для уточнения диагноза и подбора правильного лечения. Также важно вовремя принять меры предосторожности в случае, если речь идет о «заразных» видах лишая.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Лишай: причины появления, симптомы, диагностика и способы лечения.
Определение
Лишай – это общее название многих заболеваний различного происхождения. Объединяет их лишь определенная схожесть внешних проявлений – пятна на коже, склонные к шелушению. Эти заболевания никак не связаны между собой, имеют различную этиологию (причины) и симптоматику, соответственно, отличаются как способами диагностики, так и лечения.
Лишаями называют такие заболевания как красный плоский лишай, розовый, отрубевидный, блестящий, линейный (полосовидный), тропический, амилоидный, а также опоясывающий и стригущий.
Причины появления лишая
Поскольку термином «лишай» называют никак не связанные между собой заболевания, то и причины их возникновения совершенно разные.
Красный плоский лишай
Точные причины возникновения этого заболевания до сих пор не установлены, поэтому часто его относят к группе аутоиммунных болезней (иммунная система проявляет агрессию по отношению к собственным здоровым клеткам, в результате чего происходит самоповреждение тканей). Чаще отмечается у женщин в возрасте от 40 до 65 лет.
Провоцирующими факторами могут служить стрессовые ситуации, прием некоторых лекарственных препаратов, токсические воздействия, нарушения гормонального фона, возможно, вирусный гепатит С.
Опоясывающий лишай
Возбудитель опоясывающего лишая, или опоясывающего герпеса – вирус герпеса человека 3-го типа (Vаricella zoster virus).
Вирус способен находиться в организме человека в течение всей жизни, либо никак не давая о себе знать, либо проявляясь таким заболеванием как опоясывающий лишай.
Детская болезнь ветряная оспа (ветрянка) - сигнал о том, что встреча с вирусом состоялась. Опоясывающий герпес — это рецидив болезни в зрелом возрасте. Риск развития заболевания повышен у пациентов, инфицированных ВИЧ, после пересадки костного мозга, химиотерапии и лечения системными глюкокортикостероидами (гормонами), а также при наличии лейкоза и лимфомы.
Опоясывающий герпес может быть ранним маркером инфицирования ВИЧ, указывающим на первые признаки развития иммунодефицита.
Стригущий лишай
Возбудитель стригущего лишая, или микроспории - грибы рода Microsporum. Стригущий лишай – очень заразное заболевание. Заражение происходит в основном при контакте с больными животными или через предметы, инфицированные их шерстью.
Наиболее частый источник болезни - кошки (особенно котята), реже - собаки, кролики, морские свинки, хомяки.
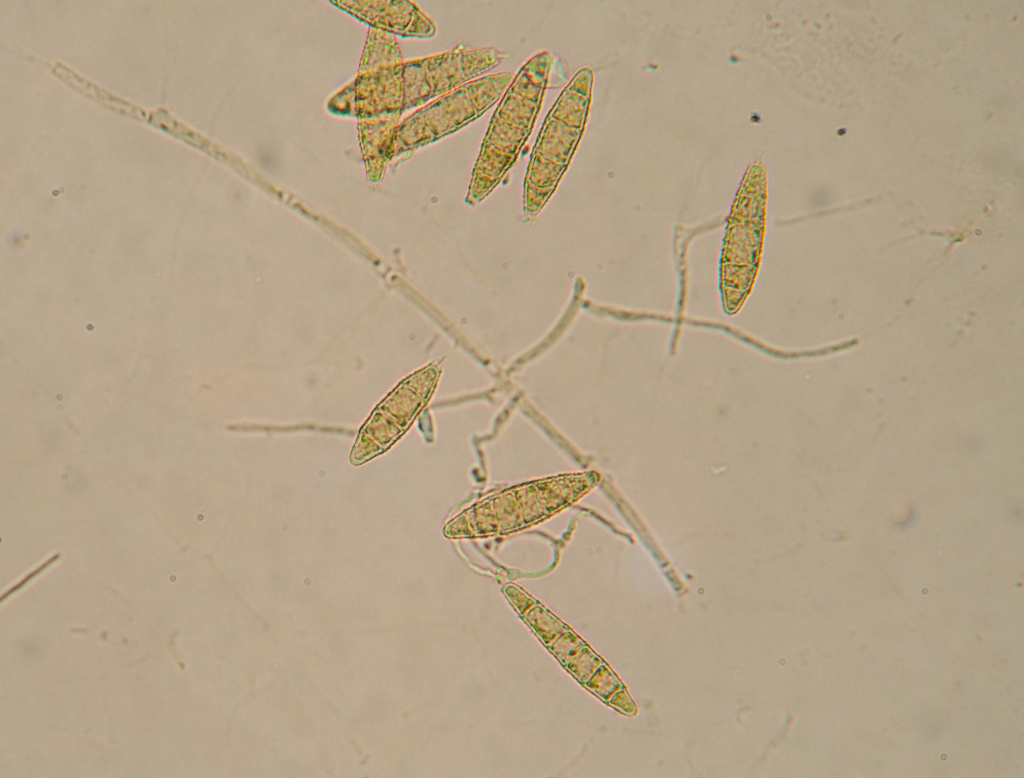
Макроконидии гриба Microsporum canis
Как правило, микроспория наблюдается в мае-июне и в сентябре-ноябре, причем болеют преимущественно дети (даже новорожденные), взрослые - редко. Однако в последние годы увеличилось число больных с хроническим течением заболевания на фоне тяжелых системных поражений – красной волчанки, хронического гломерулонефрита, иммунодефицитных состояний, интоксикаций.
Классификация заболеваний
Формы красного плоского лишая:
- типичная,
- анулярная,
- гипертрофическая,
- атрофическая,
- эрозивно-язвенная,
- буллезная,
- пемфигоидная,
- пигментная,
- эритродермическая,
- инверсная,
- фолликулярная,
- актиническая, или субтропическая.
- опоясывающий лишай с энцефалитом (воспалением вещества головного мозга),
- опоясывающий лишай с менингитом (воспалением оболочек головного и спинного мозга),
- опоясывающий лишай с другими осложнениями со стороны нервной системы,
- опоясывающий лишай с глазными осложнениями,
- диссеминированный (распространенный) опоясывающий лишай,
- опоясывающий лишай с другими осложнениями,
- опоясывающий лишай без осложнений.
- везикулярная,
- без сыпи,
- генерализованная (высыпания по всему кожному покрову),
- диссеминированная (высыпания располагаются вдали от пораженного нервного ствола),
- опоясывающий герпес слизистых оболочек,
- офтальмогерпес (поражение глаз),
- атипичные формы: буллезная (крупные пузыри), геморрагическая (пузырьки с кровянистым содержимым, глубокое поражение кожи), гангренозная (на коже остаются рубцы), абортивная (легкая).
- поверхностная микроспория волосистой части головы,
- поверхностная микроспория гладкой кожи (с поражением пушковых волос \ без поражения пушковых волос),
- глубокая нагноительная микроспория.
Высыпания возникают на коже, локализуясь симметрично на сгибательных поверхностях конечностей, туловище, а также на слизистых оболочках полости рта, иногда пищевода, области промежности и ануса, реже поражаются ногти, волосы, ладони, подошвы и лицо.
Опоясывающий лишай
При опоясывающем лишае элементы сыпи расположены асимметрично. Клиническая картина заболевания включает кожные проявления и неврологические расстройства.
У большинства больных наблюдается повышение температуры тела, недомогание, увеличение регионарных лимфатических узлов.
При более легкой, абортивной форме заболевания пузырьки не развиваются.
Боль является основным симптомом опоясывающего герпеса. Она может быть разной интенсивности, тупой или острой, колющей, жгучей, простреливающей или ноющей. Боль часто предшествует развитию кожной сыпи и наблюдается в течение нескольких месяцев или даже лет после разрешения высыпаний (постгерпетическая невралгия).
Болевой синдром, зуд, жжение, как правило, сопровождаются нарушениями сна, потерей аппетита и снижением веса, хронической усталостью, депрессией.
Стригущий лишай
Стригущий лишай поражает волосы, гладкую кожу, очень редко – ногти. Очаги заболевания могут располагаться как на открытых, так и на закрытых частях тела. На гладкой коже они имеют вид отечных, возвышающихся красных пятен с четкими границами, округлыми или овальными очертаниями, покрытых сероватыми чешуйками. Количество очагов при микроспории гладкой кожи, как правило, не более трех, а их диаметр колеблется от 0,5 до 3 см.
У большинства больных в инфекционный процесс вовлекаются пушковые волосы, могут поражаться брови, веки и ресницы.
При микроспории гладкой кожи субъективные ощущения отсутствуют, иногда больных может беспокоить умеренный зуд.
В случае поражения волосистой части головы очаги располагаются в затылочной, теменной и височной областях. Сначала возникает небольшое шелушение, затем формируются 1-2 крупных (от 3 до 5 см в диаметре) очага и несколько мелких (0,3-1,5 см). Волосы здесь обломаны и выступают над уровнем кожи на 4-5 мм.
Диагностика лишая
Красный плоский лишай
В большинстве случаев диагноз ставится на основании данных клинической картины. Однако при наличии сложных форм заболевания для уточнения диагноза проводят биопсию очагов поражения кожи с последующим гистологическим исследованием.
Перед назначением терапии необходимы лабораторные исследования, включающие общий (клинический) анализ крови, общий анализ мочи, биохимический анализ крови: АСТ, АЛТ, общий билирубин, триглицериды, холестерин, общий белок.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

