Как узнать лишай лампой
Обновлено: 27.04.2024
Важность ранней диагностики симптомов заболеваний нельзя переоценить. Диагностика, проведенная на начальных этапах развития патологии, многократно облегчает лечение, способствует ускорению выздоровления, снижает риски приобретения заболеванием хронической формы. Для ранней диагностики заболеваний в дерматологии используют лампу Вуда - специальный диагностический светильник с ультрафиолетовым излучением. Осмотр с лампой Вуда является самым простым методом аппаратного исследования, позволяющим подтвердить догадки врача по поводу симптомов того или иного дерматологического заболевания.
Цели осмотра кожи под лампой Вуда
Сложность для врача-дерматолога заключается в том, что симптомы, являющиеся следствием внешних воздействий, и симптомы, которые намекают на системные неполадки внутри организма, похожи и распознать их в процессе обычного визуального осмотра проблематично. Осмотр с лампой Вуда решает эту задачу. Диагностика при помощи лампы Вуда занимает минимум времени и при этом достаточно информативна.
Заболевания, поддающиеся диагностике лампой Вуда
Явление флуоресценции, на котором основывается работа лампы Вуда, используется в медицине в основном для дифференциальной диагностики заболеваний кожи, ногтей и волос. Здоровые и пораженные ткани имеют особенность светиться при ультрафиолетовом освещении. Анализируя цвет свечения при осмотре исследуемого участка биологического материала, врач подтверждает симптомы того или иного типа заболевания:
зеленый цвет - отчетливый симптом присутствия грибковых поражений;
белый цвет - воспаление ткани;
снежно-белый - красная волчанка;
тускло-желтое свечение - разноцветный лишай;
кораллово-красное - основание для постановки диагноза эритразма;
бледно-серебристое - визуальное подтверждение симптомов фавуса;
оранжево-красный цвет - вульгарные угри.
Наряду в перечисленными способами применения осмотр с лампой Вуда эффективен в диагностике педикулеза и отслеживания успеха его лечения. В этом случае заболевание выдает себя жемчужно-белым свечением пораженных участков.
В дальнейшем образцы выявленных при осмотре культур отправляются на дополнительную микроскопическую или культуральную диагностику.
Техника осмотра при помощи лампы Вуда
Осмотр кожных покровов с использованием лампы Вуда проводится на предварительно очищенной (без использования дезинфицирующих средств) коже. За два дня перед проведением диагностики на участки с симптомами заболевания запрещено наносить косметические и лекарственные препараты. Пренебрежение данным требованием ведет к получению ошибочных результатов.
Диагностика методом осмотра кожи под ультрафиолетовым светом безопасна и позволяет удостовериться в природе симптомов в кратчайшее время. Результаты обычно готовы в течение одной-двух минут с начала осмотра.
Обследование кожи под лампой Вуда
Лампа Вуда - это источник УФ-излучения, который испускает световые волны длиной 365 нм. Лампа Вуда рутинно применяется для скрининга пациентов с алопецией на наличие дерматофитии волосистой части головы, поскольку самый распространенный возбудитель этой инфекции Microsporum (М.) audouinii и другие виды Microsporum легко идентифицируются по сине-зеленому свечению в ультрафиолетовом свете.
Однако в настоящее время с дерматофитией волосистой части головы чаще всего ассоциируется Trichophyton tonsurans, который не флуоресцирует. В США М. canis и другими видами Microsporum вызывается менее 10% инфекций. В Европе, Африке и Азии к микроорганизмам, которые вызывают эктотриксную инфекцию волосистой части головы и флуоресцируют, относятся М. ferrugineum, М. autouinii и М. canis.
Лампа Вуда остается ценным методом диагностики ряда других заболеваний. В паховой и подмышечной областях, а также в межпальцевых промежутках развивается эритразма, которая представляет собой поверхностную бактериальную инфекцию влажной кожи. Она возникает в форме коричневой или красной плоской бляшки и вызывается коринебактериями, которые выделяют пигмент, содержащий порфирин.

Под лампой Вуда этот пигмент флуоресцирует кораллово-красным или розовым светом. Разноцветный лишай, поверхностная грибковая инфекция с пятнами и бляшками гипопигментации на туловище, флуоресцирует под лампой Вуда зелено-желтым светом. Псевдомонии в межпальцевых промежутках и у ожоговых пациентов светятся желто-зеленым цветом. В моче пациентов с поздней кожной порфирией содержится уропорфирин, который светится оранжево-желтым цветом.
У пациентов, получающих терапию тетрациклином, выходные отверстия волосяных фолликулов светятся желтым цветом при наличии в крови достаточных уровней лекарства. Отсутствие такого свечения указывает на плохую абсорбцию тетрациклина в желудочно-кишечном тракте или на отсутствие комплаентности со стороны пациента. Свечение кожи - важный диагностический признак, однако многие из флуоресцирующих пигментов растворимы в воде и легко удаляются после плавания или водных процедур.
Лампа Вуда испускает также лиловый свет видимого спектра. Свет такой длины волны можно использовать для выделения незаметных изменений в пигментации. Лиловый свет поглощается меланином эпидермиса и по-разному отражается участками гипопигментации и депигментации. Это может выявить глубину нарушения пигментации, если оно произошло в эпидермисе - очаг станет более заметным в лиловом свете лампы, если в дерме - очаг не изменится.
Лиловый свет лампы отчасти помогает оценить распространенность витилиго у лиц, имеющих светлую кожу, или обнаружить пятна по типу «ясеневого листа» (врожденные пятна гипопигментации).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лампа Вуда (лампа черного цвета) – диагностический инструмент, который излучает свет только в длинноволновой части УФ-диапазона. Широко применяется в дерматологии для выявления очагов поражения при кожных заболеваниях. Ультрафиолетовая лампа для лишая помогает обнаружить трихофитию (стригущий лишай, микроспория) и микозы. Метод фотолюминесценции основан на отражении УФ-излучения от очагов поражения кожи. «Черный свет» вызывает яркое свечение продуктов жизнедеятельности болезнетворных микроорганизмов, что и позволяет диагностировать лишай.
Особенности действия лампы Вуда
Лампа черного света широкого используется в дерматологии для определения целого спектра кожных заболеваний. Источник света в приборе испускает УФ-излучение в диапазоне 350-370 нм. Волны из самой длинноволновой части УФ-диапазона проходят через специальное стекло, которое обработано окисью никеля. Именно поэтому свечение во время обследования кажется фиолетовым.
Принцип действия прибора основан на изменении оттенка свечения при попадании света на участки кожи, которые поражены трихофитией. Споры лишая живут в поверхностных слоях кожи, поэтому легко обнаруживаются с помощью специальной лампы. Под ультрафиолетом продукты жизнедеятельности возбудителей красной волчанки, дерматомикоза, опоясывающего герпеса светятся по-разному.
Генераторы УФ-света используются для обнаружения не только грибковых поражений, но и других нарушений в функционировании кожных покровов. К примеру, бело-голубое свечение свидетельствует о хорошем состоянии, бледно-фиолетовое – об обезвоживании, а светло-желтое – об избыточной секреции кожного жира. Черные точки и пигментные пятна на коже в свете прибора приобретут коричневый цвет.
Какой тип лишая можно определить с помощью устройства
Медицинская УФ-лампа используется для экспресс-диагностики разных дерматологических болезней, вызванных грибками. Достоверность результатов во многом зависит от правильности проведения обследования, которое должно проходить с учетом таких правил:
- диагностика может осуществляться только в темной комнате без дополнительных источников света;
- в процессе обследования пациенты должны сидеть с закрытыми глазами, так как ультрафиолет может вызвать ожоги и слезотечение;
- продолжительность процедуры не должна превышать 2-3 минут;
- для обнаружения заболевания у человека прибор подносят к коже на расстоянии 15-20 см.
Как выглядит лишай в свете медицинской лампы? Цветной спектр УФ-излучения при обработке кожи зависит от типа возбудителя грибковой инфекции.

С помощью прибора можно диагностировать такие кожные заболевания:
- стригущий лишай – микроспория под лампой Вуда светится исключительно зеленым светом;
- дерматомикоз волосистой части головы – пораженные участки кожи и волос в свете люминесцентной лампочки становятся зеленовато-голубыми;
- плоский лишай – при попадании на кожу УФ-излучения очаги поражения приобретают бледно-желтый оттенок;
- разноцветный лишай – пораженные участки кожи отсвечивают желтым цветом;
- красная волчанка губ – в лучах ультрафиолетового излучения небольшие пятнышки на губах становятся снежно-голубыми;
- фавус – при обследовании волосистой части головы очаги поражения приобретают бледно-серебристый оттенок.
Трихофития – одно из самых распространенных грибковых заболеваний кожи, характеризуется появлением сыпи с четко ограниченными краями. Возбудитель может проникать в организм человека при контакте с инфицированными домашними животными. Споры грибка сохраняются в окружающей среде в течение 1.5-2 лет. Они могут находиться в обуви, садовых инструментах, ковре, занавесках и т.д.
Лишай в ультрафиолете не виден при незначительных признаках поражения кожи. Поэтому обнаружить свежие очаги с помощью «черного света» очень сложно. Для подтверждения диагноза проводится бакпосев, который по длительности занимает не менее 10 дней.
Опоясывающий и розовый лишай обследуются с помощью медицинской лампы только при проведении дифференциальной диагностики. В свете прибора высыпания часто приобретают белый оттенок. Это свидетельствует о реакции иммунной системы на проникновение в организм болезнетворных вирусов и бактерий.
Посредством лампы УФ-света можно определить грибок на ногтях, волосах и коже всего за 1-2 минуты. Перед обследованием очаги поражения не обрабатывают мазями, так как это может привести к серьезному искажению результатов.
Возбудитель лишая в латентном состоянии может никак себя не проявлять, поэтому обнаружить его с помощью фотолюминесцентного метода удается не всегда. В таком случае для подтверждения диагноза проводят лабораторные анализы.
Можно ли лечить лишай ультрафиолетовой лампой
Только некоторые виды возбудителей грибковых заболеваний кожи чувствительны к ультрафиолету. Вирус герпеса, провоцирующий опоясывающий лишай, погибает под воздействием такого излучения. В связи с этим его часто используют при физиотерапевтическом лечении болезни.
Лишай Жибера (розовый лишай) можно вылечить даже во время посещения солярия. Площади для принятия солнечных ванн оснащены лампочками, которые испускают длинноволновое излучение в диапазоне 350-400 нм. Мягкое УФ-излучение улучшает состояние кожи и способствует быстрому выздоровлению.
Во время лечения лишая нужно учитывать несколько нюансов:
- для ускорения процесса выздоровления очаги воспаления предварительно обрабатывают 5% раствором йода;
- после процедуры на кожу наносят противогрибковое средство, которое не смывают в течение 5-10 минут.
Споры микроспории быстро распространяются, поэтому во время лечения следует воздержаться от приема ванны или душа. Чтобы предупредить образование новых очагов поражения и ускорить выздоровление, желательно соблюдать такие рекомендации:
- Обработка квартиры от лишая. На время лечения уберите из комнаты больного ковры и другие ворсистые материалы, в которых могут задерживаться споры грибка. Не менее 2-3 раз в день делайте в комнате влажную уборку с применением дезинфицирующих средств.
- Смена одежды. До полного исчезновения симптомов лишая носите вещи только из хлопчатобумажных материалов. Синтетические футболки и штаны не пропускают воздух и создают парниковый эффект, что может стать причиной распространения инфекции по всему телу.
- Дезинфекция постельного белья. Ежедневно меняйте постельное белье, а во время его стирки используйте средства на основе фенола и гипохлоритов. Они уничтожают большинство возбудителей грибковых и бактериальных инфекций, что препятствует распространению сыпи.
Для очищения горизонтальных поверхностей от возбудителя болезни можно использовать пароочистители и дезинфицирующие растворы. Прежде чем сменить белье или одежду, ее следует прогладить в режиме отпаривания для уничтожения грибка.
Как сделать лампу Вуда самостоятельно
Лампа черного света – универсальный медицинский прибор, с помощью которого можно самостоятельно выявлять кожные заболевания. Он необходим дома, если в семье есть маленькие дети и домашние животные, в особенности кошки и собаки. При желании можно сделать лампу Вуда своими руками, чтобы увидеть лишай, фавус, опоясывающий герпес, дерматомикозы и т.д.
Самодельный прибор для диагностики лишая визуально не похож на фабричную модель лампы, но со своими задачами он справляется легко. Для сборки УФ-лампы необходимо:
- приобрести в хозяйственном магазине люминесцентную лампу черного цвета;
- сделать корпус из старой настольной лампы;
- купить экран для защиты глаз от УФ-излучения или закрепить на лампе козырек из фольги.
Во время самостоятельного обследования необходимо использовать защитные очки. Для этих целей прекрасно подойдут очки для стоматологов. Следует помнить, что продолжительность процедуры не должна занимать более 3 минут. Длительное воздействие УФ-излучения чревато аллергическими реакциями и гиперпигментацией кожи. В случае обнаружения светящихся участков стоит обратиться за помощью к дерматологу, который сможет правильно поставить диагноз и составить оптимальную схему лечения.
Отрубевидный лишай (разноцветный лишай). Диагностика и лечение
а) Пример из истории болезни. Молодой темнокожий мужчина обратился к врачу по поводу белых пятен на туловище, наблюдающихся у нею в течение пяти лет. Несмотря на то, что другие симптомы отсутствуют, пациент обеспокоен тем, что может заразить свою девушку. Он сообщил, что пятна никогда не исчезают полностью, и их состояние ухудшается в летние месяцы. После осмотра был установлен диагноз отрубевидного лишая, и назначено соответствующее лечение. Пациент успокоился, узнав, что данное заболевание редко передается контактным путем.
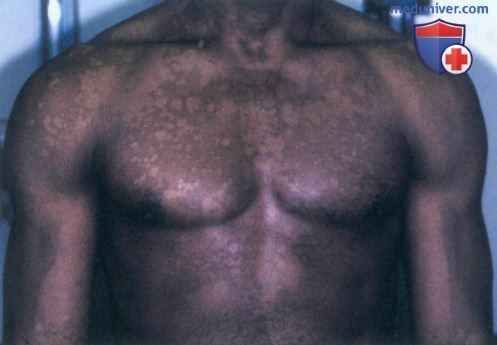
Отрубевидный лишай с участками гипопигментации
б) Распространенность (эпидемиология):
• Распространенная поверхностная кожная инфекция, которую вызывает диморфный липофильный дрожжеподобный организм Pityrosporum (Malassezia furfur).
• Как и другие дерматофитные инфекции, заболевание чаще наблюдается у мужчин.
• Наиболее часто возникает в летние месяцы.
в) Этиология (причины), патогенез (патология):
• Отрубевидный лишай вызывается организмом Pityrosporum (Malassezia furfur), который является липофильным дрожжевым грибом и может быть составной частью нормальной кожной флоры.
• Pityrosporum существует в двух формах: Pityrosporum ovale (овальной) и Pityrosporum orbiculare (округлой).
• Отрубевидный лишай развивается, если дрожжевой гриб, в норме колонизирующий кожу, меняет свою округлую форму на патологическую мицелиальную, внедряясь в роговой слой1.
• Pityrosporum также сопутствует себорее и Pityrosporum-фолликулиту.
• Белый и коричневый цвета пораженной кожи обусловлены повреждением меланоцитов микроорганизмом Pityrosporum, в то время как розовый цвет указывает на воспалительную реакцию организма.
• Pityrosporum предпочитает развиваться во влажной среде при наличии кожного сала, размножаясь на участках кожи, содержащих сальные фолликулы, выделяющие сальный секрет.
Пятна гипопигментации на спине у молодого латиноамериканца, вызванные отрубевидным лишаем Розовые шелушащиеся бляшки, вызванные отрубевидным лишаем. Хотя себорея может наблюдаться на этих участках кожи, наиболее сильно она выражена в парастернальной области Обширные розовые участки отрубевидного лишая на плече, по форме напоминающие пелерину
г) Клиника. Чередование па туловище гипопигментированных и коричневых пятен с мелким шелушением указывает на отрубевидный лишай. Латинский термин Tinea versicolor, который применяется для обозначения отрубевидного лишая, буквально означает «разноцветная дерматофития», причем использование определения «versicolor» или «разноцветный» связано с вариабельностью цветовых оттенков пятен в картине отрубевидного лишая, которые могут быть белыми, розовыми и коричневыми.
д) Типичная локализация на теле. Отрубевидный лишай локализуется на груди, животе, плечах и спине, в то время как себорейный дерматит наблюдается на волосистой части кожи головы, лице и передней слепке грудной клетки.
е) Анализы при заболевании. Кожные соскобы с участка шелушения берутся с помощью предметного стекла или скальпеля на другое предметное стекло, куда добавляется КОН в сочетании с ДМСО (ДМСО ускоряет растворение кератина КОН и уменьшает потребность в нагревании предметного стекла). Готовый препарат накрывается покровным стеклом и исследуется под микроскопом, при этом выявляется типичная картина разноцветного лишая, имеющая характерный вид «макарон по-флотски», где в роли «макарон» выступает мицелий в укороченной форме, а «мясные фрикадельки» представлены круглыми дрожжами. Идентифицировать элементы гриба помогает грибковый краситель, например, Swarz-Lamkins.
ж) Дифференциация разноцветного лишая:
• Очаги розового лишая имеют воротничок мелких чешуек по периферии и часто наблюдаются в сочетании с материнской бляшкой. Тест с КОН отрицательный.
• Очаги вторичного сифилиса обычно не шелушатся, а пятна наблюдаются на ладонях и подошвах. Тест с КОН отрицательный.
• Дерматофития гладкой кожи редко бывает такой распространенной, как отрубевидный лишай, причем каждый отдельный очаг имеет разрешение в центре и четкий приподнятый шелушащийся край. В препарате с КОН при дерматофитии гладкой кожи наблюдаются гифы с многочисленными точками ответвлений, а не картина «макарон по-флотски», как при отрубевидном лишае.
• При витилиго гипопигментация выражена в большей степени, и расположение очагов обычно иное - как правило, на кистях и лице.
• При белом лишае отмечаются слегка гипопигментированные участки с незначительным шелушением на лице и туловище, обычно у детей с атопией. Такие бляшки часто меньшего размера и более округлые, чем очаги отрубевидного лишая.
• Pityrosporum-фолликулит вызывается тем же микроорганизмом, но проявляется розовыми или коричневыми папулами на спине. Пациент жалуется на зуд и шершавость кожи, при этом тест с КОН положительный.
Вариант отрубевидного лишая с гиперпигментацией у латиноамериканки При микроскопическом исследовании соскобов, взятых у пациентки, представленной на рисунке 34-5, отмечаются короткие нити мицелия, напоминающие макароны и округлые дрожжевые формы, похожие на мясные фрикадельки. Применялся краситель Swarz-Lamkins Микроскопичесая картина «макарон по-флотски», наблюдаемая после окрашивания кожного соскоба, взятого из очага отрубевидного лишая у молодой женщины, красителем Swarz-Lamkins свидетельствует о наличии микроорганизма «Malazessia furfur» (Pityrosporum) Pityrosporum - фолликулит на спине у мужчины, жалующегося на зуд
з) Лечение отрубевидного лишая (разноцветный лишай):
1. Местное лечение:
• Поскольку отрубевидный лишай протекает бессимптомно, лечение проводится, в основном, по косметическим соображениям.
• Основным методом лечения является местная терапия с использованием шампуня против перхоти, поскольку отрубевидный лишай вызывают микроорганизмы, являющиеся также причиной себореи и перхоти.
• Пациенты могут применять на пораженные участки лосьон или шампунь с 2% сульфида селена или шампунь с питирионом цинка ежедневно в течение 1-2 недель. Для достижения эффекта требуется раз личное время, однако исследования, позволяющие установить необходимое для действия препарата минимальное время, не проводились. Лосьон или шампунь обычно наносится на пораженные участки на 10 минут, затем препарат смывается под душем.
• В одном исследовании была подтверждена безопасность и высокая эффективность шампуня кетоконазола 2% (низорала) как метода лечения отрубевидного лишая при однократном или ежедневном применении в течение трех дней.
• При небольших участках поражения применяются местные противогрибковые препараты - кремы кетоконазола и клотримазола.
Отрубевидный лишай (разноцветный лишай) Отрубевидный лишай (разноцветный лишай) Отрубевидный лишай (разноцветный лишай)
2. Системное лечение отрубевидного лишая:
• Однократный пероральный прием 400 мг флюконазола давал наилучшие показатели клинического и микологического излечения с отсутствием рецидивов в течение 12 месяцев.
• Однократная доза флюконазола 300 мг в неделю в течение двух недель равна по эффективности однократному приему 400 мг кетоконазола в неделю в течение двух недель. Различий в эффективности, безопасности и переносимости лекарственного средства между этими двумя схемами лечения не обнаружено.
• Однократная доза 400 мг кетоконазола для лечения отрубевидного лишая безопасна и экономически эффективна по сравнению с приемом более дорогих противогрибковых препаратов нового поколения, таких как итраконазол'.
• Пероральный прием итраконазола в дозе 200 мг два раза в день в течение одного дня в месяц является эффективным и безопасным профилактическим лечением отрубевидного лишая.
• Данные о том, что для повышения эффективности лечения отрубевидного лишая после приема системных противогрибковых препаратов необходимо пропотеть, отсутствуют.
и) Консультирование врачом пациента. Пациентов следует предупредить о том, что измененный цвет кожи не восстановится сразу. Первым признаком успешного лечения является исчезновение шелушения. Дрожжевой микроорганизм в пятнах гипопигмеитации действует как солнцезащитный экран. Воздействие солнечного облучения ускорит нормализацию цвета кожи у пациентов с гипопигментацией.
к) Наблюдение пациента врачом. >Наблюдение после лечения не требуется за исключением торпидных и рецидивирующих случаев. При рецидивах проводится ежемесячная местная или системная терапия.
Розовый лишай - причина появления красных пятен на коже. Заразный ли розовый лишай?
Розовый лишай - распространенное кожное заболевание, сопровождающийся появлением шелушащихся красных пятен на коже. Другие наименования этого заболевания болезнь Жибера и розеола шелушащаяся.
Причина возникновения розового лишая неизвестна, предполагается вирусная природа заболевания. Нередко оно развивается после переохлаждения организма, перенесенной простуды и инфекции. В группе риска люди с ослабленным иммунитетом, у них заболевание может возникать повторно. Иногда причиной развития розоцеи может быть постоянное мытьё тела жесткими мочалками и мылом, а также очищение скрабами. Пересушенная и раздраженная кожа лишается природной защиты и становится легкой мишенью для проникновения различных микроорганизмов. Чаще всего диагностируют болезнь весной и осенью, а болеют ею молодые люди в возрасте 20-35 лет намного чаще, чем люди зрелого возраста.
Сначала на коже появляется одно крупное округлое пятно розового цвета диаметром около 2 см и более. Ее называют материнской бляшкой, через 1-2 недели после ее появления на коже возникает сыпь, представляющая собой множественные розовые пятна диаметром до 1 см. Центральная часть материнской бляшки постепенно начинает шелушиться и приобретает желтоватый оттенок. В целом, отличительным признаком розового лишая является красная кайма по краям пятен и шелушение в центре, отчего пятна приобретают сходство с медальоном. Отдельные пятна не сливаются между собой. Чаще всего появляются пятна на спине, плечах и боковых поверхностях туловища.
Как правило, больных розовым лишаем ничего кроме небольшого зуда не беспокоит. Продолжительность заболевания - 1-1,5 месяца, после чего высыпания сами по себе бесследно исчезают. При постоянных раздражениях кожи частым мытьем с мылом, использования мазей, содержащих серу, тальк и деготь, а также при наличии аллергической реакций и повышенной потливости высыпания могут оставаться значительно дольше.
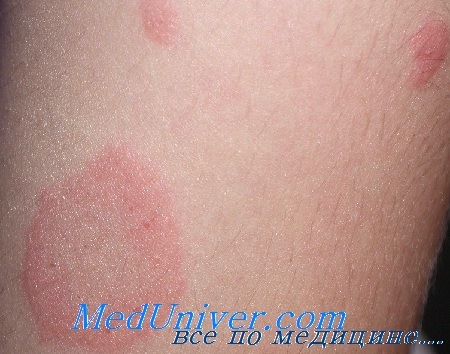
Диагноз розовый лишай устанавливает дерматолог после визуального осмотра, а проходить специальные исследования не требуется. Врач может взять с кожи соскоб, но, как правило, грамотный специалист определяет заболевание визуально. В 1860 году доктор Жибер, фамилию которого носит болезнь, выдвинул предположение о том, что розовый лишай не требует специальной терапии и способна исчезнуть самостоятельно. Этого подхода дерматологи придерживаются и по сей день - если не лечить розовый лишай, он пройдет сам по себе через 2-3 месяца.
Если же зуд сильный и больной не хочет ждать столько времени, можно принять меры, ускоряющие протекание болезни. Для этого рекомендуется принимать ванну и мыться в душе как можно реже, при этом нельзя использовать моющие средства. Необходимо стараться избегать контакта пятен с водой, чтобы не допустить большего распространения сыпи. В период заболевания также нельзя загорать и носить синтетическую одежду.
Применять мази и пасты самостоятельно не следует, их должен назначать врач. Для снятия сильного зуда применяются противоаллергические и противовоспалительные крема и мази, а в сложных ситуациях может назначаться приём препаратов группы антигистаминов, например, Супрастин и Тавигил.
При лечении розового лишая наиболее эффективной признана мазь Гидрокортизон, который содержит гормоны надпочечников, также можно наружно обработать сыпи, применяя мази Лоринден A, Синалар и Флуцинар. Редко при неправильном лечении и у больных со сниженным иммунитетом может наблюдаться осложненное течение заболевания с повышением температуры. В этом случае врач назначает дополнительно антибиотики и жаропонижающие препараты.
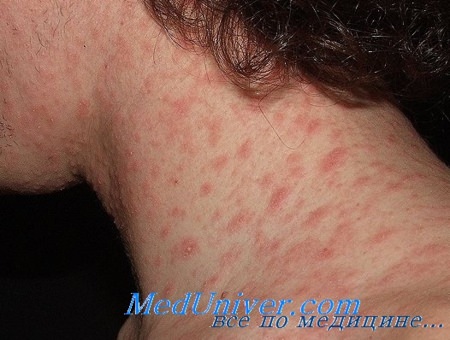
Если заболевание возвращается вновь, а назначенные врачом таблетки и мази дают лишь временный эффект, для улучшения общего состояния при розеоле шелушащейся и снятия проявлений интоксикации рекомендуется придерживаться специальной диеты, а для очищения организма от токсинов следует принять 4 таблетки активированного угля за полчаса до еды. Хороший эффект при лечении розового лишая дает и применение водно-взбалтываемых смесей, так называемых болтушек. Известная всем болтушка, которую можно купить в аптеке - Циндол. Приготовить болтушку можно и самостоятельно в домашних условиях.
Часто рецепт приготовления болтушки заключается в перемешивании салициловой кислоты, оксида цинка, крахмала, талька и глицерина. Но купить эти компоненты и приготовить смесь, точно соблюдая пропорции, бывает довольно сложно. Наш рецепт более простой, но не менее эффективный. Купите в аптеке детскую присыпку "Гальманин" и бутылочку глицерина. В этой присыпке уже содержатся все необходимые компоненты в нужных пропорциях, а вам остается только добавить в "Гальманин" глицерин в таком количестве, чтобы получить пастообразную массу. Намажьте ею розовые пятна лишая утром и вечером ежедневно до тех пор, пока пятна не исчезнут. Лечение розового лишая домашней болтушкой обойдется вам в сущие копейки.
"Заразный или нет розовый лишай?" - этот вопрос интересует всех, кто контактировал с больным этой болезнью. К сожалению, однозначного мнения на этот счет у врачей дерматологов нет. Вообще по своему характеру лишай - заразная болезнь. В ходе изучения причин розового лишая Жибера некоторые исследователи выдвинули теорию, что провоцируют появление красных пятен на коже вирусы и бактерии, в частности вирусы герпеса и стрептококки.
Они дают толчок развитию недуга, а затем затихают, но кожа уже начинает реагировать на их активность аллергической реакцией. Поэтому некоторые дерматологи утверждают, что розовый лишай может передаваться даже при кратковременных контактах с больным человеком. Замечено, что переносчиками болезни Жибера могут быть вши и клопы. Место их укуса превращается в большое пятно, которое врачи называют материнской бляшкой, а затем пятен становится множество.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

