Как ушить рану кожи
Обновлено: 26.04.2024
Шов Холстеда—Золтана — двухрядный непрерывный съемный шов. Снятие кожных швов.
Первый ряд шва накладывают в подкожной основе, приблизительно посредине ее толщины, второй — внутрикожно. Швы накладывают атравматической иглой с монолитной нитью. Вначале накладывают первый (глубокий) ряд шва. затем — внутрикожный (поверхностный). Иглу вкалывают на расстоянии 2 см от одного из краев конца раны, а выкалывают посредине толщины подкожной основы, проведя ее на противоположную сторону и захватывая в каждый стежок одинаковое количество тканей. Точки вкалывания иглы на одной стороне раны должны быть расположены точно напротив точек ее выкалывания на противоположной стороне. После наложения шва нить выводят на поверхность кожи. Оба конца нити натягивают, что приводит к сближению краев раны, и удерживают до тех пор. пока не будет наложен поверхностный шов. Второй ряд швов начинают накладывать в нескольких миллиметрах от первого ряда. Кончик иглы должен появиться в плоскости разреза собственно кожи. Проводя иглу параллельно поверхности кожи через дерму, продолжают шить так. чтобы точки вкалывания и выкалывания иглы всегда располагались точно друг против друга и в стежок захватывалось одинаковое количество участков дермы.
Достигнув противоположного края раны, нить выводят у места вывода первого ряда швов. Рану закрывают путем натягивания обеих нитей. Завязывая концы нитей, накладывают два ряда швов.
Снятие кожных швов.
Кожные швы снимают на 6—9-е сутки после их наложения. Однако эти сроки могут варьировать в зависимости от локализации и характера раны. Раньше (на 4—6-е сутки) швы снимают с кожных ран. расположенных в местах с хорошим кровообращением (на лице. шее), позже (на 9—12-е сутки)— в местах с плохим кровообращением (на голени, стопе). Сроки снятия шв'ов удлиняются при значительном натяжении краев раны, пониженной регенерации тканей, возникающей в результате нарушений белкового обмена, интоксикации организма, а также у людей пожилого и старческого возраста. Необходимо подчеркнуть, что при вытягивании нити та ее часть, которая находилась снаружи не должна проходить через глубокие ткани (раневой канал).

Техника снятия узловых кожных швов. После обработки раны пинцетом захватывают узел и подтягивают его до тех пор, пока над кожей не появится часть нити, скрытая в толще тканей. Ее цвет отличается от цвета наружной части нити, то есть внутренняя часть нити не окрашена растворами, которыми обрабатывали рану.
Эту часть нити пересекают кончиком ножниц или скальпеля, после чего, держа за узел, вытягивают всю нить. В отдельных случаях (большая длина раны, натяжение ее краев и др.) швы снимают сначала через один, откладывая удаление остальных швов до полного заживления раны.
После снятия швов рану обрабатывают дезинфицирующим раствором и покрывают стерильной повязкой или наносят слой полимеризирующегося и образующего пленку вещества.
Техника снятия узловых адаптирующих швов Мак-Миллана—Донати. После обработки раны часть нити, находящуюся на участке шва, проходящем над поверхностью кожи на стороне, противоположной размещению узлов, поднимают до тех пор. пока не покажется часть нити, находящаяся в толще ткани. Оба края нити пересекаются, затем, захватив за узел, нить вытягивают.
Техника снятия непрерывного шва Холстеда. После обработки раны пинцетом захватывают один из концов нити, подтягивают его так. чтоб над кожей появилась скрытая в толще тканой часть нити, которую пересекают ножницами. Захватив пинцетом другой конец нити, избегая рывков, вытягивают всю нить, следя за тем, чтобы ось натяжения удаляемой нити совпадала с осью операционного шва. Зажатой в другой руке салфеткой придерживают или даже слабо оттягивают кожу по линии шва в направлении. противоположном движению вытягиваемой нити.
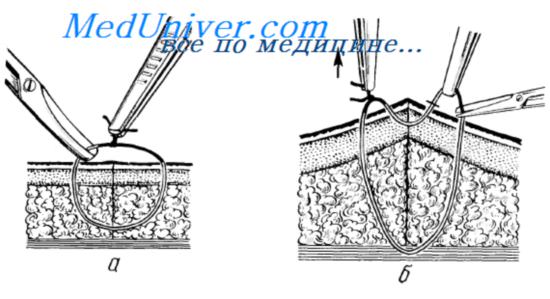
При снятии двухрядного непрерывного шва Холстеда—Золтана поступают так же — предварительно пересекают обе нити у одного из концов шва. После удаления нити линию шва обрабатывают антисептиком.
Для соединения краев кожной раны с успехом можно применять скобки Мишеля, изготовленные из инертного материала. Эти скобки удобно стерилизовать и хранить стерильными в растворах антисептиков. Скобки Мишеля представляют собой металлическую пластинку, свободные концы которой завернуты в петлю. Расположенные по краям скобок зубчики легко прокалывают кожу.
При наложении скобок Мишеля края раны сближают с помощью хирургического пинцета. Скобки захватывают специальным пинцетом и располагают поперечно к линии разреза. При сближении краев скобок их зубчики прокаливают кожу. Скобки сгибают, сближая края раны, и фиксируют их в таком положении.
Для снятия скобок каждую петлю фиксируют пинцетом, зажимом Кохера и разводят в разные стороны. При этом скобки выпрямляются, зубчики выходят из кожи. Для снятия скобок Мишеля можно использовать специальный зажим.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Раны. Ушивание ран кожи. Этапы ушивания ран кожи.
Раны — нарушение целостности кожных покровов и различных органов, по причине повреждения делят на операционные (преднамеренные) и случайные.
Случайные раны (резаные, рубленые, ушибленные, укушенные, огнестрельные и др.) ушивают только после первичной хирургической обработки.
В зависимости от сроков наложения хирургических швов, различают: 1) первичный шов — накладывают на рану в первые 5 ч; 2) вторичный шов — накладывают на рану в более поздние сроки. Вторичный шов — это собирательное понятие, объединяющее совокупность всех отсроченных швов, которые накладываются на раны в различные сроки после произведенной хирургической обработки.
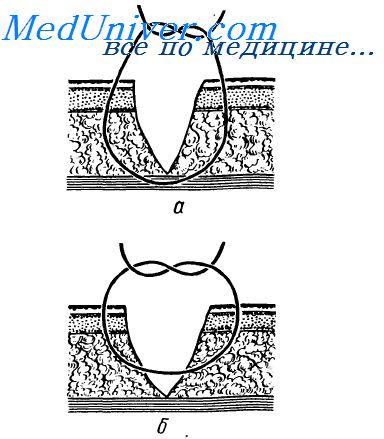
Различают: а) первично отсроченный шов — накладывают на рану до появления грануляций при отсутствии клинических признаков инфекционного воспаления. Обычный срок наложения таких швов — 5—6-е сутки;
б) ранний вторичный шов — накладывают на гранулирующую рану на 8—15-е сутки. Края раны обычно не иссекают;
в) поздний вторичный шов накладывают через 2 недели после того, как произойдут рубцовые изменения в ране. При этом производят мобилизацию краев и иссечение руб-цовой ткани.
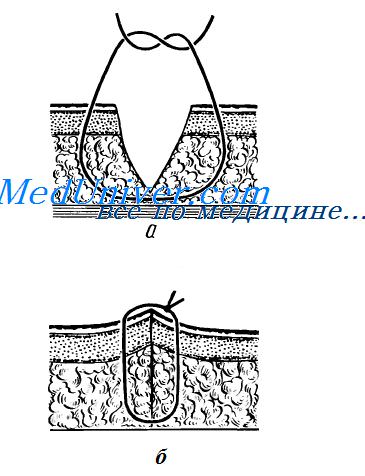
2) шов должен обеспечить соприкосновение однородных тканей. Не допускается заворачивание края эпителиального слоя внутрь. Чтобы этого не произошло, в шов следует захватить подкожной и соединительной ткани больше, чем эпителиального слоя и дермы;
3) поздний вторичный шов надо накладывать на гранулирующую рану с развитой рубцовой тканью при отсутствии клинических признаков инфекционного воспаления. Грануляции и рубцы иссекают, края раны мобилизуют. Обычный срок наложения швов — 20—30-е сутки.
Вторичные швы можно накладывать на рану только при отсутствии в ней острых воспалительных изменений, при наличии грануляционного покрова. При вялых грануляциях, покрытых фибринозным налетом, неотторгнувшихся некротических тканях, отечных краях раны, наличии вокруг раны пиодермии вторичные швы наклады вать не следует. При наложении швов нельзя допускать натяжения тканей.
При невозможности избежать натяжения рекомендуется применять пластические операции. Иглу вкалывают в эпителиальный слой у края раны, отступив от него на 4—5 мм, затем косо проводят в подкожной основе, удаляясь от края раны. Достигнув уровня основания раны, иглу поворачивают в направлении среднем: линии раны и выкалывают в самой глубокой точке раны, при этом захватывая подлежащие ткани.
При завязывании узла избыток захваченной ткани вытесняет вышележащие слои, препятствуя их вворачиванию. Если вколоть иглу в эпителиальный слой вдали от края раны и провести ее косо к средней линии раны, то в шов попадает большее количество тканей из поверхностных слоев, которые оттеснят ее края внутрь.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Виды и техника наложения кожных швов
а) Одиночный шов. Для многих пациентов кожный шов - это фирменный знак хирурга. Принцип, лежащий в основе всех кожных швов, заключается в достижении заживления первичным натяжением и с минимальным рубцом. Предпосылкой к этому является точное сопоставление краев кожи и подкожной ткани без натяжения.
Края кожи должны хорошо кровоснабжаться; следует избегать формирования полостей и карманов. Общее правило гласит, что расстояние между швами должно соответствовать ширине захвата ткани в шов (то есть, расстояние между швами и ширина шва должны образовывать квадрат). Одиночные швы используются чаще всего, и это наиболее простой из всех способов соединения тканей нитью. Нить последовательно проводится сквозь края раны, удерживаемые пинцетом.
Для этого иглу проводят перпендикулярно через кожу и косо через подкожную клетчатку. Расстояние от вкола до края раны и глубина стежка должны быть одинаковы с обеих сторон раны. Нити следует завязывать с небольшим натяжением, чтобы избежать ишемии тканей (ткани под швом не должны побледнеть).

Видео техники наложения узлового шва
б) Непрерывный шов. Непрерывный шов экономит время, но технически сложнее, потому что он предполагает хорошее сопоставление краев раны и проведение нити ассистентом. Непрерывный шов можно наложить как простой шов Киршнера (а) или как «морской» шов с нахлестом (б).
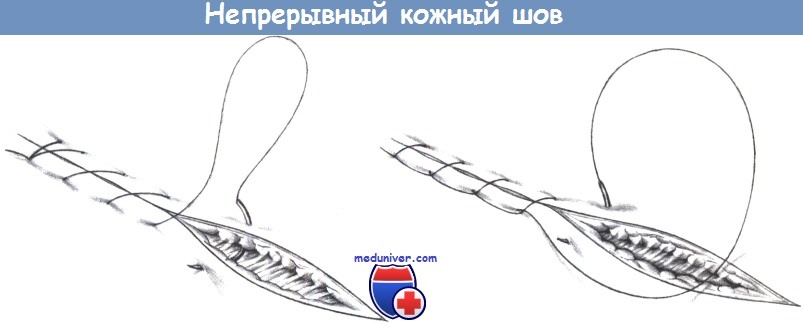
Видео техники наложения шва Мультановского
в) Вертикальный матрацный шов по Донати. Матрацный шов дает превосходное сопоставление краев раны.
В вертикальном матрацном шве по Донати нить видна с обеих сторон раны. Однако наилучшее сопоставление достигается только тогда, когда ширина и глубина прямого и обратного стежка абсолютно симметричны, и если все четыре точки вкола и выкола лежат на одной прямой линии, перпендикулярной ране. Чем ближе к поверхности кожи проведен обратный стежок, тем лучше закрытие раны.

г) Вертикальный матрацный шов по Альговеру. При этой модификации матрацного шва нить видна только с одной стороны раны. С другой стороны нить захватывает подкожный слой и часть кожи. Таким образом, для достижения хорошего косметического результата необходимы те же условия, что и при шве по Донати. Однако снять этот шов труднее, особенно, если места вкола и выкола расположены достаточно близко друг к другу, и нить завязана слишком туго.

д) Непрерывный подкожный шов. При непрерывном подкожном шве нить выходит на кожу только в начале и в конце раны. Шов полностью проходит в коже и дает прекрасное сопоставление путем точного стыкующего хода нити через оба края раны. На каждом конце раны нить фиксируется пластиковой клипсой.
Видео техники наложения матрацного шва

Другие видео уроки по топочке находятся: Здесь
е) Отдельные подкожные швы. Отдельные подкожные швы нитью из PGA 5-0 или 6-0 дают хорошее сопоставление кожи, особенно у детей. Снятие швов не требуется. Однако рекомендуется разгрузка этих швов от какого-либо натяжения раны с помощью дополнительного наложения хирургических самоклеющихся лент.

ж) Хирургические самоклеющиеся ленты (Steri-Strips). Современные хирургические ленты способны сопоставлять края раны и удерживать их вместе без натяжения. Они редко показаны в качестве самостоятельного средства закрытия раны, так как легко отклеиваются при промокании. Чаще всего они используются как дополнительная мера при поверхностных ранах.

з) Снятие кожных швов. Для удаления швов нить слегка приподнимается зажимом, перерезается близко к коже с одной стороны, а затем извлекается. Это предотвращает протаскивание загрязненной внешней части нити через ее подкожный канал. Лучшее время для снятия швов определяется состоянием раны, а также местом наложения шва.
Кожные швы на лице и шее можно снимать на 5 день, тогда как кожные швы в других областях тела следует оставлять на месте от 6 до 14 дней, в зависимости от их локализации.

и) Кожные скобки. Самый быстрый путь закрытия раны заключается в использовании автоматического скобочного устройства, которое внедряет и изгибает квадратные металлические скобки в краях раны. Края раны должны симметрично захватываться зажимами с зубцами и слегка выворачиваться в момент наложения скобки. Наложение такого шва требует хорошего взаимодействия хирурга и ассистента.
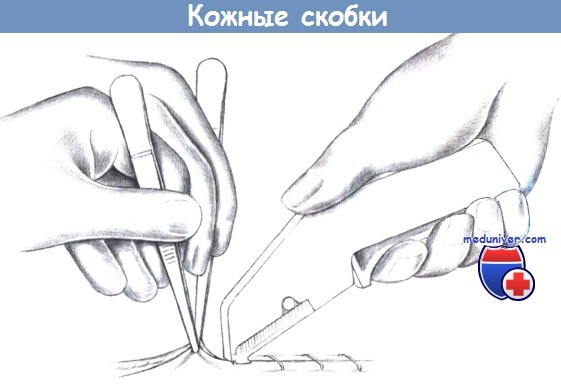
к) Снятие скобок. Скобки извлекаются соответствующими специальными щипцами, которые изгибают закрытые скобки в форме буквы М, в результате чего их подкожные части освобождают рубец.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Ни для кого не секрет, что весьма нередко наши пациенты качество работы хирурга, даже после сложнейших полостных вмешательств, оценивают по внешнему виду кожного рубца. Да, мы не занимаемся эстетической хирургией – «хирургией удовольствия», мы возвращаем людям здоровье и, нередко, жизнь. Однако, расхожей фразы о том, что «потеряв голову по волосам не плачут» для сегодняшних чрезмерно требовательных пациентов часто недостаточно для объяснения появления грубого деформированного рубца на брюшной стенке. А такие случаи, как мы знаем, не редкость. Безусловно, часть ран заживает вторичным натяжением. Но это составляет не более 10% от всех лапаротомий. В чем же дело? Может быть в том, что кожному шву в конце операции мы уделяем значительно меньше внимания, чем он того заслуживает. Или вообще поручаем его наложение начинающим хирургам: где же им еще учиться работе с тканью и иглой. Самое интересное заключается в том, что по мнению коллег – пластических хирургов кожа является очень «благодарной» тканью, чье заживление нарушается лишь при очень грубых ошибках хирургической техники.
Под нарушением репаративных процессов в коже понимают не столько ее расхождение после снятия швов (это – легко устранимая проблема), сколько возникновение гипертрофических рубцов.
Гипертрофические рубцы состоят из плотной фиброзной ткани в зоне повреждённой кожи. Они формируются при избыточном синтезе коллагена. Рубцы обычно грубые, тугие, возвышаются над поверхностью кожи, имеют красноватый оттенок, отличаются повышенной чувствительностью и болезненностью, часто вызывают зуд. Гипертрофические рубцы разделяют на две основные категории.
1. Обычный гипертрофический рубец соответствует границам предшествующей раны и никогда не распространяется за пределы зоны повреждения. В развитии гипертрофических рубцов ведущую роль играют следующие факторы: большие размеры заживающего раневого дефекта, ишемизация кожи в зоне шва, длительное заживление и постоянная травматизация рубца. Через 6–12 месяцев рубец обычно стабилизируется, приобретает чёткие очертания, отграничиваясь от атрофической части рубца и неповреждённой кожи, несколько уменьшается и размягчается.
2. Келоид — рубец, внедряющийся в окружающие нормальные ткани, до этого не вовлечённые в раневой процесс. В отличие от гипертрофических рубцов келоиды нередко образуется на функционально малоактивных участках. Его рост обычно начинается через 1–3 мес после эпителизации раны. Рубец продолжает увеличиваться даже через 6 мес и обычно не уменьшается и не размягчается. Типично отсутствие параллелизма между тяжестью травмы и выраженностью келоидных рубцов, они могут возникать даже после незначительных повреждений (укол, укус насекомого) и часто после ожога IIIА степени. Стабилизация состояния келоидного рубца обычно наступает через 2 года после его появления. Характерно, что келоидные рубцы практически никогда не изъязвляются.
Патогенез келоидов неизвестен. Некоторые авторы расценивают их как доброкачественные опухоли. По-видимому, наиболее правильно представление о том, что образование келоидов обусловлено нарушением развития соединительной ткани. Возможна аутоагрессия вследствие избыточного содержания в тканях биологически активных веществ. Не исключена роль эндокринных нарушений, индивидуальная предрасположенность к развитию келоидов, преобладание среди имеющих такие рубцы пациентов молодого и среднего возраста.
Гипертрофические рубцы с трудом поддаются лечению. Иссечение рубца может привести к его повторному развитию. Инъекции стероидов в область рубца (и/или их инъекции вслед за его иссечением), а также близкофокусная лучевая терапия могут предотвратить повторное развитие рубца.
Мы ни в коем случае не призываем к приданию чрезмерной важности эстетическим аспектам кожного шва на лапаротомной ране – основное поле деятельности и проявления мастерства абдоминальных хирургов скрыто от посторонних глаз. Однако, кроме «субстрата косметического эффекта», кожа является еще и частью операционной раны передней брюшной стенки, что требует не меньшей тщательности в формировании кожных швов, чем при ушивании апоневроза. Тем более, что кожный шов не требует неких невероятно сложных технических и временных затрат (как об этом слишком часто говорят в специализированных учреждениях…).
При формировании кожного шва следует:
- придерживаться прецизионной техники с точным сопоставлением эпидермального и дермального слоев;
- стремиться к эвертированию краев кожи; инвертирование (вворачивание краев кожи внутрь раны) недопустимо;
- использовать минимально травматичный шовный материал (монофиламентные или комплексные нити размерами 3/0-0 на атравматичной режущей или обратно-режущей игле в ½ окружности) ;
- использовать атравматичные пинцеты или однозубые крючки для тракции кожи;
- избегать натяжения кожи нитью (только аппозиция и иммобилизация) ;
- ликвидировать полости и карманы в подкожно-жировом слое;
- формировать шов таким образом, чтобы каждая нить проходила через кожу только однажды, сводя к минимуму перекрестное инфицирование вдоль всей линии швов;
- использовать съемные или абсорбируемые нити;
- не препятствовать естественному дренированию раны в первые два-три дня послеоперационного периода;
- оставлять в ране минимально возможное количество шовного материала.
Следует заметить, что наличие некоего специального «косметического шва» - это всего лишь расхожее заблуждение. Любой кожный шов, отвечающий вышеприведенным требованиям в полной мере может считаться косметическим. В настоящее время для ушивания раны кожи наиболее распространены несколько видов швов.
Простой узловой шов – одиночный шов, накладываемый в вертикальной плоскости, наиболее распространен для аппозиции и иммобилизации краев кожной раны, благодаря простоте наложения, гемостатическому эффекту, возможности хорошей адаптации краев раны.
К нюансам формирования простого узлового шва кожи относят следующие обязательные к выполнению технические моменты:
- вкол и выкол производятся строго перпендикулярно поверхности кожи;
- вкол и выкол должны находиться строго на одной линии, перпендикулярной длиннику раны;
- расстояние от края раны до места вкола должно составлять 0, 5-1 см, что зависит от глубины раны и выраженности клетчаточного слоя;
- нить проводится с захватом краев, стенок и, обязательно, дна раны для предотвращения формирования полостей в ране;
- при значительной глубине раны и невозможности наложения отдельного шва на подкожную клетчатку следует использовать многостежковые швы (например, шов Стручкова) ;
- расстояние между швами на коже передней брюшной стенки должно составлять 1-1, 5 см; более частые стежки приводят к нарушению микроциркуляции, более редки – к появлению диастаза краев раны;
- во избежание микроциркуляторных нарушений и неудовлетворительного косметического эффекта (поперечные линии на рубце) затягивание шва не должно быть чрезмерным, с образованием выраженного «валика» над кожей, нить должна обеспечивать лишь плотное сопоставление слоев кожи;
- сформированный узел должен находиться сбоку от линии ушитой раны, но не на ней.
Шов Мак Миллена-Донати (McMillen-Donati) – одиночный вертикальный П-образный узловой шов с массивным захватом подлежащих тканей и целенаправленной адаптацией краев раны. Эффективно применяется при ушивании глубоких ран с большим диастазом краев. Накладывается с помощью большой режущей иглы. Вкол производят на расстоянии 2 и более см от края раны, далее вкалывают так, чтобы захватить как можно больше и проводят до дна раны, где поворачивают иглу в направлении к срединной линии раны и выкалывают в самой ее глубокой точке. Затем на стороне выкалывания, по ходу стяжка, в нескольким мм от края раны иглу вновь вкалывают и выводят в толщу дермы на противоположной стороне, иглу таким же образом проводят в обратном направлении. При затягивании узла однородные ткани сопоставляются. К недостаткам шва следует отнести неудовлетворительный косметический результат вследствие образования грубых поперечных полос.
Несколько видоизмененным вариантом шва Мак Миллена-Донати является шов по Алльговеру (Allgower), отличающийся тем, что нить не проводится через поверхность кожи с контралатеральной стороны. Одиночные узловые швы кожи имеют как преимущества, так и недостатки. К преимуществам одиночных узловых швов следует отнести их относительную простоту и малые временные затраты для их наложения, наличие естественного дренирования полости ушитой раны в первые дни послеоперационного периода через промежутки между швами, возможность ограниченного раскрытия раны при снятии одного или нескольких швов. К недостаткам одиночных швов относится недостаточный косметический эффект при их использовании, даже при условии технически правильного их формирования. Дело в том, что одиночные швы – съемные, а для правильного формирования рубца необходима иммобилизация краев кожной раны максимально долгое время. Кроме того, при формировании отдельных швов неизбежно появление поперечных полос или рубцов в точках вкола-выкола иглы. Исходя из требований к косметическому эффекту, J. Chassaignac и W. Halstedt предложили формирование непрерывного внутрикожного шва на всю длину раны.
Шов Шассеньяка-Холстеда (Chassaignac-Halsted) - непрерывный внутренний адаптирующий. Шовная нить проходит в толще дермы, в плоскости, параллельной поверхности кожи. Иглу вкалывают на одной стороне разреза, проводя ее только интрадермально. После этого переходят на другую сторону разреза. С обеих сторон в шов захватывают одинаковое количество дермы (0, 5 – 1 см). По сути этот шов – непрерывный горизонтальный П-образный. В конце шва иглу выкалывают на коже, отступив от угла раны 1см. Нить фиксируется либо узлами непосредственно над раной, либо специальными якорными устройствами.
Формирование шва Холстеда обеспечивает полную адаптацию эпидермального и дермального слоев кожи и, соответственно, наилучший косметический эффект. При форимровании этого шва требуются особенно тщательный гемостаз, предварительная ликвидация остаточной полости ушиванием подкожной клетчатки и отсутствие натяжения кожи. В случае большой протяженности раны (свыше 8 см) теоретически могут возникнуть затруднения при извлечении длинной неабсорбируемой нити, поэтому при наложении такого шва рекомендуется через каждые 8 см осуществлять выкол на поверхности кожи, чтобы иметь возможность впоследствии удалить нити частями.
Как уже было отмечено, непременным условием применения непрерывного внутрикожного шва является тщательное сопоставление покожно-жировой клетчатки. Помимо гемостатического эффекта и профилактики остаточных полостей ушивание клетчатки способствует сведению краев кожной раны и обеспечивает возможность наложения кожного шва без натяжения. В этой связи J. Zoltan предложил усовершенствованный вариант внутрикожного шва.
Шов Холстеда-Золтана (Halsted – Zoltan) - двурядный непрерывный. Первый ряд накладывают приблизительно посредине подкожной основы, второй – внутрикожно. Первый укол иглы производят вблизи конца раны, на расстоянии 2 см от одного из краев. Затем иглу вкалывают и выкалывают поочередно в одной и другой стенке раны, проводя ее только по посредине толщины подкожной клетчатки в горизонтальной плоскости (непрерывный П-образный шов). Закончив формирование глубокого ряда шва, нить выводят на поверхность кожи. Оба конца нити натягивают, сближая таким образом края раны. Для формирования второго ряда кончик иглы выводят в дерму. Продолжают шить таким образом, чтобы точки вкола и выкола распологались симметрично относительно линии разреза, как при обычном шве Холстеда. До завершения наложения поверхностного шва нити удерживают натянутыми, затем формируют узел, связывая концы нитей на коже.
Непременным условием формирования непрерывного внутрикожного шва является использование только монофиламентной нити размером 3/0 – 2/0 на режущей или, лучше, обратно-режущей игле. Вопрос о предпочтении использования для непрерывного внутрикожного шва абсорбируемой (несъемной) или неабсорбируемой (съемной) монофиламентной нити на сегодняшний день остается открытым: часть хирургов остается убежденными сторонниками Prolene, другая же часть неизменно применяет Monocryl.
Для достижения наилучшего косметического эффекта, во многом связанного с травматизацией кожи при проведении нити, применяются комбинированные методики закрытия кожной раны. В последнее время все большей популярностью пользуется метод, включающий в себя в качестве одного из компонентов, использование клеевой аппликации для иммобилизации кожи после сведения и защиты раны от воздействия внешней среды. При этом в качестве средства иммобилизации и защиты применяется Dermabond – медицинский клей, имеющий в своей основе 2-окинцианокрилат и фиолетовый краситель для контрастирования с кожным покровом. После нанесения на кожу Dermabond вследствие контакта с воздухом в течение 30-60 секунд переходит из жидкой фазы в фазу упруго-эластического геля с исключительно прочной адгезией к кожным покровам. При этом на коже формируется прочная пленка, предотвращающая диастаз краев раны и защищающая края и стенки раны от контаминации микроорганизмами (использование клея исключает необходимость применения асептических повязок на послеоперационную рану). Dermabond обеспечивает иммобилизацию краев кожной раны на срок до 7-8 суток и по прошествии этого времени самостоятельно фрагментируется и удаляется с кожи. Обязательными условиями применения клея Dermabond являются тщательный гемостаз и плотное сведение краев раны швом подкожной клетчатки: возможно применение непрерывного шва или отдельных швов абсорбируемым материалом. Именно поэтому данный метод закрытия кожной раны является комбинированным – шовным и клеевым. Можно полагать, что внедрение в клиническую практику соединения краев кожной раны с помощью клеевой аппликации само по себе указывает на направление эволюции методов соединения тканей в хирургии: от нити к полимерным адгезирующим материалам.
Цель хирургических швов: сопоставление поврежденных тканей и их последующее заживление, а также гемостаз (остановка кровотечения). В роли поврежденных тканей выступает:
- кожа с подкожной жировой клетчаткой;
- мышцы;
- связки, сухожилия, апоневрозы;
- брюшина;
- кровеносные сосуды;
- нервные волокна;
- стенки полых внутренних органов – желудка, кишечника, мочевого пузыря, матки.
Швы широко используются в хирургии при проведении оперативных вмешательств для соединения тканей кожных покровов и стенок внутренних органов. Наложение швов применяется в травматологии в ходе обработки различного рода ран. В зависимости от особенностей ткани, поврежденных органов, глубины раны и прочих факторов при наложении швов используются различные методики, технологии, техники и материалы.
Когда необходимо накладывать швы?

Повреждение может быть случайным (травма) или преднамеренным (операция). Хирургические швы классифицируются по нескольким критериям:
- Первичные. Накладываются на рану сразу же после травмы или операции. При этом рана срастается первичным натяжением – непосредственным сращением ее краев.
- Первично-отсроченные. Накладывают спустя 1-5 сут., до того как в ране появляется грануляции (молодая соединительная ткань, образующаяся в процессе заживления).
- Провизорные. Разновидность первично-отсроченных. Швы накладывают сразу же после обработки раны, но нити не связывают, и края раны не стягивают. Это делают спустя 1-5 дней, при появлении грануляций.
- Вторичные ранние. Накладывают на рану спустя 6-21 сут. после ее получения. В этот период рана заживает вторичным натяжением – разрастается грануляционная ткань, из которой формируется будущий рубец. Восстановление кожного эпителия (эпителизация) осуществляется с краев раны.
- Вторичные поздние. Накладываются спустя 3 нед. В течение этого срока на ране образуется рубец, мешающий соединению краев раны. Этот рубец иссекают, после чего на вновь образовавшиеся рая раны накладывают швы, и рана срастается.
Для сшивания тканей используют инструментарий: иглы с иглодержателями, шовный материал, пинцеты, зажимы. Иглы для сшивания могут быть прямыми и изогнутыми (последние используются намного чаще).
Изогнутые иглы в поперечном сечении могут быть круглыми или треугольными. Такие иглы заправляют в иглодержатель (инструмент, напоминающий зажим) так, чтобы 2/3 иглы приходилось на край с острием, а 1/3 – на край с ушком. Ушко в хирургических иглах чаще всего двойное и открытое с расходящимися концами («ласточкин хвост»). Благодаря такой конструкции нить удобнее продевается и надежнее фиксируется в игле. Выделяют еще атравматичные иглы. Это тонкие иглы, одним концом спаянные с тонкой нитью.

Шовный материал может быть синтетическим (лавсан, шелк, капрон) или выполненным из натурального материала. В роли такового чаще всего используют кетгут, изготовленный их мышечной ткани овечьих тонких кишок. Синтетические и кетгутовые нити имеют неодинаковую толщину, в связи с чем их маркируют цифрами. Для фиксации тканей также может быть использован конский волос.
Виды швов и шовного материала зависят от фиксируемой ткани и от характера повреждения. Для сшивания краев кожных травматических и послеоперационных ран используют узловые съемные швы из синтетических материалов, в основном шелковые. Хотя для сшивания ран на открытых участках (лицо, шея, руки, голени), а также у детей, применяют атравматичные иглы. Косметический шов, накладываемый такими иглами, заживает практически без рубцов. Для косметических швов может быть использован конский волос.
Глубокие мышечные слои, внутренние органы, фиксируют постоянными кетгутовыми швами. П-образные швы используют для соединения мышц, нервов, сухожилий и апоневрозов. Z-образный шов накладывают на культю аппендикса, обвивные – на брюшину и на резецированные части желудка и кишечника. Матрасные швы накладывают на сосуды или используют для косметической фиксации кожи.
- для качественного сшивания раны нужно плотно сблизить и точно сопоставить ее края;
- вколы и выколы иглы располагаются строго перпендикулярно по отношению к линии разреза, и должны находиться на одном уровне;
- глубокие раны ушивают послойно;
- при послойном ушивании нужно следить за тем, чтобы не оставалось карманов – пустот, где будет скапливаться кровь, воспалительный экссудат, гной;
- фиксируемые ткани должны быть однородными (кожа сшивается только с кожей, мышцы с мышцами, и т.д.);
- при сшивании кожи узловыми швами вколы и выколы делают примерно на 1 см от края, а швы располагают на расстоянии 1-2 см друг от друга.
С одной стороны, недостаточное сопоставление ткани, слабое затягивание узлов, использование тонких нитей из неподходящих материалов, может повлечь за собой несостоятельность швов. Но, с другой стороны, слишком грубое и интенсивное затягивание узлов, травматизация краев раны приводит к прорезыванию швов, и тоже к их несостоятельности. Поэтому от оперирующего врача требуется максимально бережное и щадящее отношение к сшиваемой ткани.
Подготовительный этап

Наложению хирургических швов любого типа всегда предшествует подготовительный этап. Так, необходимо произвести дезинфекцию раны и подготовить все расходные материалы и инструментарий, которые могут потребоваться при проведении процедуры. Это непосредственно шовный материал, ножницы, игла, иглодержатель, пинцет, дезинфицирующий раствор и т.д.
Перед наложением швов обязательна остановка кровотечения из раневой области. Затем специалист тщательно промывает рану и обрабатывает ее антисептическим раствором. Инородные тела, при их наличии, подлежат извлечению. В случае необходимости, проводится местное обезболивание области проведения вмешательства.
Весь инструментарий и рабочее место хирурга в целом всегда должны пребывать в полной стерильности. Наложение швов должно проводится исключительно специалистом в медицинском учреждении.
Каким должен быть шовный материал?
Шовный материал должен отвечать следующим параметрам:
- Эластичность. Эластичность шовных нитей должна быть умеренной, то есть они должны быть в состоянии удерживать ткани, но при этом при необходимости (в случае отека) растягиваться, не прорезая при этом ткань и не травмируя ее;
- Гибкость. Гибкими нитями хирургу легче манипулировать и к тому же, они признаются менее травматичными;
- Отсутствие фитильного эффекта. Важно, чтобы шовный материал был резистентным к инфекции. Фитильным эффектом считаются присущие шовному материалу свойства переносить и распространять представителей патогенной микрофлоры из раневой области на здоровые ткани;
- Отсутствие эффекта памяти. После вынужденного растяжения (при отеке) нить должна возвращаться к своему первоначальному состоянию, обеспечивая требуемое поддержание тканей;
- Прочность. Шовная нить должна быть прочной и выдерживать нагрузку на всех стадиях заживления раневой области. Высокая прочность шовного материала обеспечивает минимальную травматичность процесса наложения швов;
- Биосовместимость. Шовный материал должен иметь полную совместимость с тканями, не провоцировать отторжение и не вызывать течение воспалительного процесса;
- Прочность узла. Шовный материал должен прочно и надежно держать узел. Чем крепче узлы, тем менее их потребуется в процессе сшивания кожи.
Какими должны быть медицинские швы?

Правильно наложенные швы не только надежно выполняют возложенные на них задачи, но и внешне выглядят аккуратными и гладкими. Они не должны оказывать травмирующего воздействия на поврежденные ткани. Кроме того, медицинские швы должны:
- точно адаптировать края раневой области;
- ликвидировать всевозможные карманы и полости;
- не допускать натяжения кожного покрова;
- достигать косметического эффекта;
- быстро накладываться и легко сниматься;
- не создавать препятствий для естественного дренирования раневой области;
- оказывать минимальное травмирующее воздействие на сшиваемые ткани;
- обладать свойствами биодеструкции или возможностью полного удаления.
Правила при наложении швов
- Вкол иглы необходимо выполнять «на себя» - игла должна вкалываться хирургом с дальнего от него края, а выкалываться с ближнего.
- В случае, когда рана имеет фиксированный и мобильный край, наложение швов следует начинать с мобильного.
- В целях предупреждения возможного разрыва ткани вкол иглы требуется выполнять, отступив от края раны расстояние в 3-5 мм.
- Не следует при выведении иглы захватывать ее за кончик, поскольку это может стать причиной деформации медицинского инструмента.
- С целью предотвращения инфицирования узлы не допустимо располагать непосредственно на линии разреза.
- Чтобы не допустить развязывания, надлежит выполнять прочный, крепкий узел, но при этом следует исключить чрезмерного стягивания краев раневой области.
- В процессе завязывания узла необходимо следить за тем, чтобы концы нити находились в состоянии натяжения.
- Оптимальной считается длина концов нити в 2-3 мм.
Особенности ухода за наложенными швами

Рекомендации по уходу за швами дает хирург после успешно завершенной процедуры наложения швов. В большинстве случаев показана ежедневная обработка области раны антисептиками и препаратами, действие которых направлено на активацию процесса регенерации тканей. Также необходимо:
- принимать назначенные специалистом лекарственные средства;
- регулярно проводить перевязку раны;
- исключить физические нагрузки;
- воздержаться от употребления алкогольных напитков;
- не мочить, не расчесывать швы, тщательно следить за их чистотой;
- соблюдать диету, назначенную врачом;
- являться на прием к хирургу для контроля процесса заживления раны.
Сроки заживления швов
Выделяют три стадии заживления:
- Стадия воспалительной реакции. Ее продолжительность, как правило, составляет 5 суток. Иммунная система в этот период оказывает свое воздействие на разрушенные клетки, патогенные микроорганизмы. Края раневой области удерживаются только благодаря наложенным швам;
- Стадия полиферация. Берет свое начало с завершения фазы воспалительной реакции и продолжается по 14 сутки включительно. В данный период происходит активная выработка коллагена и фибрина, благодаря чему формируется грануляционная ткань, обеспечивающая фиксацию краев раневой области;
- Стадия созревания. Протекает до полного заживления раны и характеризуется активным формированием соединительной ткани.
Срок заживления зависит от различных факторов: особенности раны, ее глубина, используемый вид шовного материала, индивидуальные особенности организма, соблюдение требований по уходу за швами.
Читайте также:

