Как ухаживать за кожей при сахарном диабете
Обновлено: 18.04.2024
Врач эндокринолог
отделение эндокринологии Исачкина О.Н.
Одним из наиболее распространённых осложнений сахарного диабета является развитие синдрома диабетической стопы. По данным статистики с различными поражениями ног встречаются до 80% пациентов, страдающих сахарным диабетом, а ампутации нижних конечностей у них выполняются в 15 раз чаще, чем у людей без СД.
Основными механизмами развития данного синдрома являются нейропатия (поражение нервных волокон) и ангиопатия (поражения артерий) стопы. Из-за этих нарушений снижается температурная и болевая чувствительность стоп (следовательно, повышается риск травмы), нарушается трофика тканей, медленнее заживают раны, повышается риск их инфицирования, кожа становится сухая, склонная к образованию омозолелостей и трещин, чаще развивается грибок на ногтях.
Для того чтобы избежать этих осложнений, необходимо придерживаться ряда общих рекомендаций и выполнять определённые правила по уходу за стопами.
Общие рекомендации.
Так как осложнения СД связаны с гипергликемией (повышенным уровнем глюкозы крови), то и фундаментом профилактики осложнений СД является поддержание нормального целевого уровня глюкозы крови. Кроме того, важное значение имеет контроль артериального давления, липидов крови. Обязателен отказ от курения!
Правила ухода за стопами.
Что нужно делать обязательно.
- Обязательно ежедневно проводить гигиенические процедуры (см. ниже).
- Обязательно ежедневно осматривать ноги на предмет трещин, ран и т.п. Лучше всего это делать при помощи зеркала. Если есть нарушения зрения, по возможности, привлечь к осмотру родственников.
- Обязательно проверять обувь рукой перед тем, как её надеть: внутри могут быть мелкие посторонние предметы, дефект внутреннего слоя и т.д. При нарушенной чувствительности стопы это может привести к травмированию.
- Выполнять разминочный комплекс для стоп ежедневно для улучшения микроциркуляции.
Чего делать нельзя.
- Нельзя ходить босиком (риск травмы).
- Нельзя срезать мозоли, пользоваться противомозольными пластырями и жидкостями, и т.п. (риск травмы).
- Нельзя парить ноги, согревать их грелками, греть возле электроприборов, например, обогревателей, батарей отопления и т.п. (риск ожога).
Гигиенические процедуры.
- Мыть ноги необходимо ежедневно в тёплой воде с использованием туалетного мыла (примерная температура 30-36 С, воду проверяют рукой, можно пользоваться специальным термометром).
- При наличии омозолелостей можно аккуратно обработать эти места пемзой, либо воспользоваться специальным аппаратом для домашнего педикюра (разрешённым к использованию у лиц с СД). *
- Ноги после мытья необходимо аккуратно промокнуть полотенцем (не растирать! риск травмы!), в том числе и межпальцевые промежутки.
- Обработать ступни кремом (лучше с 20-30% содержанием мочевины – такие крема хорошо размягчают кожу).
- Ногти обрезают прямо, уголки не срезают (риск травмы, врастания ногтя), либо обрабатывают пилочкой.
*при необходимости (выраженный гиперкератоз, глубокие трещины) обратиться к подотерапевту, либо в специальный кабинет для выполнения педикюра аппаратным методом. При наличии грибкового поражения стоп необходимо обратиться к врачу дерматологу.
Выбор обуви.
- Обувь должна быть по размеру! Для этого выбирают её во второй половине дня, чтобы учесть отёчность стопы, которая обычно больше к вечеру. Если нога сильно отекает, необходимо приобретать обувь с регулирующейся полнотой (на шнуровке, липучках и т.д.). Можно использовать картонные заготовки: дома обвести контур стопы и вырезать эту заготовку, в магазине вложить её в обувь, затем вынуть. Если на картоне появились заломы, значит, там обувь будет натирать ногу.
- Обувь должна быль мягкая, без ремешков, особенно между пальцами, без грубых швов (риск травмы либо потёртости), с устойчивым каблуком (4, максимум 5 см), лучше с закрытым задником (обувь с открытым задником должна быть хорошо фиксирована на стопе, подвижный задник при ходьбе стучит по пятке и повышает риск гиперкератоза и трещин).
- Если стопа значительно деформирована, может понадобиться специальная ортопедическая обувь по индивидуальному пошиву.
- Носки лучше выбирать хлопчатобумажные, по размеру, с нетугой широкой резинкой, лучше светлые (на светлой ткани быстрее заметны следы повреждения стопы: кровь, гной и т.д.). Меняют их ежедневно.
При травме.
- Место повреждения необходимо аккуратно обработать раствором антисептиков (хлоргексидином, мирамистином, фурацилином) и наложить стерильную повязку (эти средства, а также стерильный бинт, салфетки должны быть в индивидуальной аптечке).
- Стоит избегать использования йода и зелёнки, так как эти растворы сильно сушат кожу, но главное - маскируют появление покраснения вокруг раны. Если в течение нескольких дней на фоне перевязок с антисептиками нет улучшения, либо стало хуже, нужно обратиться к врачу.
- Если рана глубокая, кровоточит, с гнойным отделяемым, с отёком и покраснением вокруг, сильно болит, сопровождается повышением температуры и ознобом, необходимо обратиться к врачу незамедлительно.
Выполняйте эти простые правила, и ваши ноги будут защищены от осложнений!
Сахарный диабет – эндокринное заболевание, при котором сильно увеличивается концентрация сахара в крови из-за недостатка инсулина либо его пониженной биологической активности. В результате нарушаются все виды обмена веществ, поражаются кровеносные сосуды.
Сахарный диабет входит в тройку самых распространенных заболеваний, уступая только сердечно-сосудистым болезням и раку.

Сахарный диабет у женщин развивается в 2 раза чаще, чем у мужчин. В последнее время довольно часто диагностируется диабет у детей, в том числе и у новорожденных.
Классификация патологии
В зависимости от причины развития болезни существует 2 основных типа сахарного диабета: инсулинозависимый (1 тип) и инсулиннезависимый (2 тип). При инсулинозависимом диабете поджелудочная железа не синтезирует инсулин либо вырабатывает его в недостаточном количестве, а при инсулиннезависимом - понижается чувствительность тканей к инсулину.
Дополнительно различают вторичный диабет (развивается на фоне других заболеваний) и гестационный (возникает у беременных женщин).
В зависимости от компенсации сахарный диабет бывает:
- компенсированным – обмен углеводов нормализуется, и концентрация глюкозы приближается к норме;
- субкомпенсированным – периодически повышается или понижается уровень сахара в крови;
- декомпенсированным – понизить глюкозу не удается ни диетой, ни лекарствами, из-за чего у диабетиков часто развиваются прекома или кома, что может привести к смерти.
Чтобы успешно компенсировать сахарный диабет, важно регулярно производить измерение уровня сахара в крови и своевременно вносить коррективы в лечение.
Степени сахарного диабета
Согласно классификации ВОЗ, различают 3 степени болезни:
- легкую (уровень глюкозы не превышает 7 ммоль/л) – часто протекает скрыто, симптоматика отсутствует либо слабо заметна, осложнения не возникают;
- среднюю (концентрация сахара – 7-14 ммоль/л) – наблюдаются осложнения в виде поражения кожи, сосудов, сердца, почек, глаз, нервов;
- тяжелую (уровень глюкозы находится в пределах 15-25 ммоль/л, а иногда и выше) – возникают тяжелые осложнения (диабетические язвы, почечная недостаточность, гангрена конечностей, диабетическая кома), возможен летальный исход.
Причины болезни
Первостепенное значение в развитии сахарного диабета имеет наследственный фактор. Предрасположенность к болезни в 5% случаев передается по материнской линии и в 10% случаев – по линии отца. Если же оба родителя болеют сахарным диабетом, то риск возникновения патологии достигает 100%.
Также в число основных причин инсулиннезависимого диабета входят:
- малоподвижность и переедание, приводящие к ожирению – если масса тела на 50% превышает норму, то риск повышения глюкозы вырастает до 60%;
- неправильное питание.
Главные причины инсулинозависимого диабета:
- аутоиммунные болезни (волчанка, аутоиммунный тиреоидит, гломерулонефрит, гепатит);
- вирусные инфекции, разрушающие бета-клетки поджелудочной железы, ответственные за выработку инсулина (ветряная оспа, краснуха, гепатит, паротит).
Признаки заболевания
Основные симптомы и признаки диабета сходны для обоих типов болезни:
- полидипсия – сильная жажда;
- полиурия – частые обильные мочеиспускания, в том числе и в ночное время (никтурия);
- полифагия – чрезмерный аппетит и постоянный голод.
Но есть и различия. Например, при диабете 1 типа больные худеют (несмотря на хороший аппетит), а при 2 типе – набирают вес.
Сахарный диабет у мужчин нередко сопровождается сексуальными проблемами: эректильной дисфункцией, ранним семяизвержением, бесплодием.
Возможные осложнения
При отсутствии лечения либо несоблюдении врачебных предписаний развиваются опасные осложнения:
- диабетический кетоацидоз – накопление в крови кетоновых тел;
- гипогликемия – понижение концентрации сахара ниже нормы (3,3 ммоль/л);
- гиперосмолярная кома – сопровождается сильным обезвоживанием;
- лактацидотическая кома – в крови и тканях накапливается молочная кислота;
- диабетическая ретинопатия – повреждение сетчатки глаза, приводящее к кровоизлияниям, возможно отслоение сетчатки;
- диабетическая макро- и микроангиопатия – нарушение проницаемости кровеносных сосудов, повышенная ломкость, склонность к тромбозу и атеросклерозу;
- диабетическая полинейропатия – поражение обоих отделов нервной системы (соматического и вегетативного), что приводит к болевым ощущениям в различных частях тела, ухудшению чувствительности и онемению нижних конечностей;
- диабетическая нефропатия – поражение почек, со временем приводящее к почечной недостаточности;
- диабетическая артропатия – боли и «хруст» в суставах, ограничение подвижности конечностей;
- диабетическая офтальмопатия – поражение глаз, которое способствует развитию катаракты;
- диабетическая энцефалопатия – неустойчивость и резкие перепады настроения;
- диабетическая стопа – гнойно-некротические поражения ступни, нередко приводящие к ампутации.
Следует учесть, что чем выше содержание глюкозы в крови и чем дольше развивается болезнь, тем больше риск появления осложнений. У диабетиков в 4-6 раз чаще образуются злокачественные опухоли. Причиной более половины всех проводимых ампутаций служат осложнения сахарного диабета.
Диагностика
Сахарный диабет диагностируют на основании результатов анализа крови, если уровень глюкозы натощак превышает 6,1 ммоль/л, а через 2 часа после еды поднимается выше 11,1 ммоль/л.
Дополнительно проверяют уровень гликозилированного гемоглобина (при сахарном диабете он составляет более 6,5%), наличие в моче сахара и ацетона.
Методы лечения
В настоящее время нет возможности устранить причину болезни и полностью вылечить сахарный диабет. Поэтому диабетикам назначают симптоматическое лечение, направленное на избавление от неприятной симптоматики, поддержание стабильного уровня глюкозы, нормализацию массы тела и предотвращение осложнений.
При 1 типе сахарного диабета назначают инсулинотерапию, а при втором – сахаропонижающие лекарственные средства. Важное значение для успешного лечение имеют умеренная физическая активность и правильная диета.
Прогноз
Прогноз при обоих типах заболевания условно благоприятный. При правильно подобранном лечении и соблюдении больным всех врачебных рекомендаций удается компенсировать сахарный диабет и сохранить трудоспособность, остановить или замедлить развитие осложнений.
Сахарный диабет — группа эндокринных заболеваний, развивающихся вследствие относительного или абсолютного недостатка гормона инсулина или нарушения его взаимодействия с клетками организма, в результате чего развивается гипергликемия — стойкое увеличение содержания глюкозы в крови. Заболевание характеризуется хроническим течением и нарушением всех видов обмена веществ: углеводного, жирового, белкового, минерального и водно-солевого.
Приходящая сиделка-медсестра может помочь сделать инъекцию инсулина больному.
Различают два типа диабета:
1 тип – инсулинозависимый. Клетки поджелудочной железы перестают производить инсулин или производят его недостаточно. Чаще встречается у молодых людей, протекает тяжело, больные сильно худеют.
2 тип – инсулиннезависимый. Инсулин есть, но нарушена восприимчивость клеток организма на его воздействие. Чаще встречается у пожилых людей с избыточным весом.
Сиделки ООО Валентина












Большинство людей с этой болезнью активны и трудоспособны, но при ухудшении состояния может потребоваться специальный уход.
Сахарный диабет – заболевание всего организма и имеет множество различных осложнений:
Зрение. Более 50% больных диабетом страдают нарушением зрения. Повышенное содержание сахара в крови оказывает влияние на кровеносные сосуды глаз, и это изменяет глазное дно. Изменения состояния могут привести к частичной или полной потери зрения – диабетической ретинопатии.
Сердечно-сосудистая система. Болезнь приводит к поражению стенок кровеносных сосудов, что повышает риск развития ишемической болезни сердца или инсульта.
Почки. Постоянная жажда и обильное питьё обусловливают чрезмерную нагрузку на почки, со временем возникает нефропатия.
Ноги. У больных сахарным диабетом может быть нарушена чувствительность. А из-за замедленного кровообращения даже самые маленькие ранки, потертости и царапины плохо заживают, могут быть инфицированы и привести к развитию гангрены.
Общее состояние. Из-за сниженной сопротивляемости организма у больных сахарным диабетом высок риск присоединения различных инфекций (туберкулез, воспаление мочеполовой системы и др.)
Особенности ухода за больными сахарным диабетом
Основные мероприятия при сахарном диабете направлены на создание адекватного соотношения между поглощёнными углеводами, физической нагрузкой и количеством введённого инсулина (или сахароснижающими таблетками).
Диетотерапия — снижение потребления углеводов, контроль количества потребляемой углеводистой пищи. Является вспомогательным методом и эффективна только в сочетании с медикаментозным лечением.
Физические нагрузки — обеспечение адекватного режима труда и отдыха, обеспечивающего снижение массы тела до оптимальной для данного человека, контроль энергопотребления и энергозатрат.
Заместительная инсулинотерапия — подбор базового уровня продлённых инсулинов и купирование подъёмов глюкозы крови после еды с помощью инсулинов короткого и ультракороткого действия.
Медикаментозная терапия для больных диабетом II типа включает в себя большую группу лекарственных препаратов, которые подбирает и назначает врач.
Больному сахарным диабетом необходим постоянный контроль жизненно важных показателей.
Определение сахара в крови обязательно делать при диабете 1 типа: раз в неделю утром. При необходимости в течение суток: перед каждым приёмом пищи и через 2 часа после еды, рано утром и на ночь.
При диабете 2 типа достаточно проводить измерения несколько раз в месяц в разное время суток. При плохом самочувствии – чаще.
Для удобства заведите дневник, в котором фиксируйте не только показания сахара в крови, время и дату, но также дозы принятых лекарств и пищевой рацион.
Более точный и современный способ проводят глюкометром. Достаточно поместить капельку крови на присоединённую к аппарату глюкозоксидазного биосенсора одноразовую индикаторную пластину, и через несколько секунд известен уровень глюкозы в крови (гликемия).
Изменения веса тела. Необходимо ежедневно взвешивать больного для контроля эффективности лечения и расчете дозировок инсулина.
Определение содержания сахара в моче. Измерение проводят тест-полосками. Для анализа используют либо мочу, собранную за сутки, либо получасовую порцию (после мочеиспускания в унитаз нужно выпить стакан воды и через полчаса помочиться в емкость для анализа).
Показатель гликолизированного гемоглобина проводят 1 раз в квартал по биохимическому анализу крови.
(!)Как правильно проводить инъекции инсулина.
Приходящая сиделка-медсестра может помочь сделать инъекцию инсулина больному.
Если количество сахара, выделяемого с мочой за сутки, превышает 10% получаемых с пищей углеводов, назначают подкожное введение инсулина.
Если при диабете II типа таблетки и диета оказались малоэффективны, в случае обострения заболевания или при подготовке к операции, тоже назначают подкожное введение инсулина.
В настоящее время существует большое количество препаратов инсулина, различающиеся по продолжительности действия (ультракороткие, короткие, средние, продлённые), по степени очистки (монопиковые, монокомпонентные), видовой специфичности (человеческие, свиные, бычьи, генноинженерные, и пр.)
Врач может назначить одновременно или различные комбинации двух видов препаратов инсулина: малой продолжительности действия и среднего или длительного действия.
Обычно препарат инсулина короткого действия вводят 3 раза в день (перед завтраком, обедом и ужином). А препарат инсулина продолжительного действия – 1 или 2 раза в день.
Препараты инсулина дозируют в единицах действия ЕД или в миллилитрах 0,1мл = 4ЕД.
Инсулин хранят при комнатной температуре. Если ваш подопечный хранит его в холодильнике, то перед инъекцией надо согреть ампулу в руках.
Для инъекций используют:
- специальные инсулиновые шприцы, градуировка которых позволяет соблюдать дозировку до 2 ЕД.
- шприц-ручку – «пенфил», для введения высококонцентрированного препарата инсулина (пенфила, 0,1 мл = 10ЕД)
- инсулиновую помпу – небольшое электронное устройство, которое закрепляют на одежде больного. Помпа круглосуточно подает в организм через катетер малые дозы инсулина. Это снижает риск ночных осложнений, освобождает больного от необходимости многократных измерений и инъекций.
Места для инъекций инсулина:
- Правая и левая стороны живота, выше или ниже талии (избегайте 5см зоны вокруг пупка)
- Передняя и внешняя поверхность бёдер (на 10см ниже ягодиц и на 10 см выше колена)
- Внешняя сторона руки выше локтя.
- немедленно вызывайте «скорую помощь»;
- уложите пациента на ровную поверхность, поверните голову на бок;
- следите за дыханием, артериальным давлением и пульсом;
- нельзя заставить есть или пить;
- если есть возможность, сделайте подкожную инъекцию: растворив в 1 мл растворителя 1 мг глюкагона гидрохлорида.
- Измерьте уровень сахара в крови.
- Уточните у больного, когда он последний раз вводил инсулин или выпил таблетку.
- Если у подопечного частое и обильное мочеиспускание – поите его, чтобы избежать обезвоживания.
- Если у пациента развивается кома: полная безучастность к происходящему, задержка мочи, запах ацетона (мочёных яблок) изо рта, снижение артериального давления, глубокое шумное дыхание (удлиненный вдох и короткий выдох), нарушение сознания, немедленно вызывайте «скорую помощь».
- Введите подкожно препарат инсулина малой продолжительности действия из расчета 0.3 ЕД/кг, то есть 15-21 ЕД человеку с весом 70 кг.
Каждую неделю меняйте область для инъекций, чтобы избежать образования рубцов и отёков.
В пределах одной области выбирайте разные точки для уколов, чтобы не травмировать кожу.
Если одновременно надо ввести два вида инсулина – используйте для каждого отдельный шприц и место для укола (нельзя их смешивать).
Если есть возможность у пациента подвигаться после инъекции, попросите его об этом. Инсулин быстрее попадет в кровь.
Помните, что через 20-30 минут после инъекции подопечный должен съесть указанное врачом количество пищи.
Состояния, опасные для больного сахарным диабетом.
Любое нарушение режима может привести к недостатку (гипогликемии) или переизбытку (гипергликемии) сахара в крови, что опасно для жизни.
Если Ваш подопечный выходит из дома, проследите за тем, чтобы у него в кармане была записка с указанием заболевания, назначенной дозы инсулина и кусочки сахара. Больному, получающему инсулин, необходимо съесть кусочки сахара при первых же признаках гипогликемии.
Как отличить недостаток от переизбытка сахара в крови:
Головокружение, внезапная слабость, головная боль. Дрожь во всём теле, мышечные судороги
Постоянная тошнота и рвота
Кожа холодная, влажная, обильное потоотделение.
Шершавая сухая кожа. Покрывшиеся корками губы.
Острое чувство голода.
Неутолимая жажда, отсутствие аппетита.
Дыхание в норме или поверхностное.
Внезапное психическое возбуждение (раздражительность, стремление спорить, подозрительность, воинственность).
Усталость, заторможенность, вялость.
Состояние развивается стремительно за несколько минут.
Развивается постепенно от 1 часа до нескольких дней.
Чаще развивается ночью, так как потребность организма в инсулине максимальна ранним утром.
Больше подвержены больные с 1 типом диабета.
Провоцирует приступ применение алкоголя.
Провоцирует стресс, острое заболевание или обострение хронического.
Экстренная помощь при гипогликемии.
Дайте подопечному сахар (4-5 кусочков в сухом виде или в виде сиропа), мёд, конфеты, горячий сладкий чай, фруктовый сок, сладкую газированную воду. Через 5-10 минут симптомы должны пройти.
Если больной потерял сознание:
Через 10-15 минут подопечный должен прийти в сознание. Если этого не произошло, повторите инъекцию.
У диабета много органов-мишеней. Не исключение и кожный покров. Частой проблемой является чрезмерная сухость, нарушение защитной функции и проблемы с заживлением ран. Это связано с рядом изменений начиная от pH-уровня кожи, заканчивая микроциркуляцией и питанием кожи. Кроме улучшения компенсации, кожа требует дополнительный специфический уход. О нем и поговорим.
![]()
Недостаток воды и питания в слоях кожи запускает эффект домино: кожа становится суше, отчего покрывается микротрещинами, а это, в свою очередь, приводит к замедлению регенеративных способностей, что замедляет процессы восстановления и заживления ран. Еще одной серьезной проблемой является постепенное ухудшение барьерных способностей. Через кожу становится гораздо легче проникнуть микроорганизмам, а это является риском к инфицированию и воспалению кожного покрова.
![]()
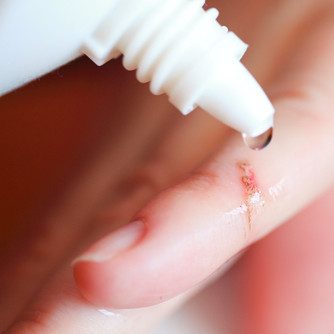
На фоне снижения чувствительности любое повреждение кожи может стать причиной серьезных проблем. Например, незамеченная ранка на стопе может превратиться в трофическую язву, чему способствует все вышеперечисленные факторы, а также недостаточный уход. Кроме того, если хорошенько задуматься, то и в повседневной жизни мы регулярно сами повреждаем целостность кожного покрова: инъекции инсулина, проколы для взятия крови при анализе гликемии, микротравмы при маникюре и педикюре и пр. Кажется пустяк, но при недостаточном уходе высока вероятность инфицирования.
Поэтому всегда выполняйте все рекомендации по правилам забора крови и инъекций, дезинфицируйте место повреждения, никогда не делайте инъекцию через одежду, не обрабатывайте мелкие ранки веществами, которые подсушивают (спиртосодержащие растворы йода или зеленки, раствор марганцовки). Для обработки ран пользуйтесь перекисью, фурацилином, хлоргексидином или специальными бактерицидными косметическими средствами.
Кроме этого, не забывайте о ежедневном уходе за кожей. Большое заблуждение, что после водных процедур не нужно наносить крем. Вода смывает защитный слой, а
![]()
использование моющих средств еще больше подсушивают кожу. Именно поэтому так важно регулярное увлажнение кожи с помощью кремов или натуральных масел.
Существуют целые линейки ухаживающей косметики, разработанные с учетом индивидуальных особенностей при диабете. Ведущая роль в таких разработках в России у компании Аванта, которые выпускают известные линейки по уходу за кожным покровом - ДиаДерм и линейку по уходу за полостью рта - Диадент.![]()
Крема ДиаДерм подходят в совершенно разных ситуациях.
Крем для ног «ДиаДерм Смягчающий» поможет увлажнить и питать кожу стоп, при этом также предотвратить и уменьшить чрезмерное ороговение. Если уже появились натоптыши и мозоли, то избавиться от столь запущенного и опасного состояния поможет крем для ног «ДиаДерм Интенсив 10% мочевины». Это средство мягко ухаживает за грубой кожей и избавит вас от проблемы трещинок на стопах.
Улучшить регенерацию, при этом предотвратить опасность присоединения инфекции поможет уход за кожей с помощью крема для тела «ДиаДерм Регенерирующий». Он обладает свойством «запечатывания» маленьких ранок, закрывая ворота перед инфекциями. Это свойство средство имеет за счет лиственничной смолы, которая образует защитную пленку, а масла облепихи, мятный экстракт, вытяжка из шалфея и бадана отвечают за быстрое восстановление.
Профилактикой развития грибковых поражений станет использование крема для ног «Диадерм Защитный». Это отличный вид ежедневного ухода за кожей стоп и ногтевыми пластинами.
Ну и, конечно, часть тела, которая обычно выдает наш возраст - руки. Для рук отлично подойдет «Крем для рук и ногтей ДиаДерм». Это и интенсивное увлажнение, и дополнительно питание, а также эффект восстановления кожи и защитная функция, за счет уникальных природных составляющих: масло ши, шалфея, сладкого апельсина, лимона и витаминного комплекса.
Чтобы улучшить качество жизни при диабете не нужно гигантских подвигов, достаточно иметь пару-тройку полезных ежедневных привычек. Ежедневный, тщательный уход за кожей и крем из серии ДиаДерм в косметичке помогут избежать развитие ряда серьезных осложнений.Оксана Михайловна Драпкина, профессор, доктор медицинских наук:
– Жанна Евгеньевна Белая, «Особенности ведения пациентов с остеопорозом и сахарным диабетом».
Жанна Евгеньевна Белая, кандидат медицинских наук:
Сахарный диабет – чрезвычайно широко распространенное заболевание. Мы хорошо знаем микро- и макроваскулярные осложнения этой патологии. Однако костный обмен и внутренняя организация костной ткани нарушается при сахарном диабете. И, возможно, мы имеем дело с, на сегодняшний день до конца не описанным, дополнительным осложнением сахарного диабета.
Если мы проанализируем существующие исследования, объединенные в мета-анализ, то увидим шестикратное увеличение риска перелома бедра у пациентов с сахарным диабетом первого типа. Конечно, 20% пациентов, сломавших бедро, погибают; 60% остаются инвалидами. И перелом бедра вносит очень существенный вклад в инвалидизацию наших больных.
Риск перелома бедра также повышается среди пациентов с сахарным диабетом второго типа. В целом, риск всех переломов повышается как у больных с сахарным диабетом первого, так и второго типа. Более того, само по себе наличие сахарного диабета второго типа является независимым предиктором к перелому позвонков у женщин и у мужчин.
Если мы посмотрим на то, какие осложнения сахарного диабета могут повлиять на риск переломов, то, по сути дела, сам факт гипергликемии оказывает негативное воздействие, то есть риск переломов повышается. При этом пациенты с множественными осложнениями имеют более высокий риск переломов. Это, возможно, обусловлено как увеличением риска падения у этих больных, так и большей тяжестью у этих больных сахарного диабета. При этом традиционный суррогатный маркер риска переломов – рентгеновская денситометрия – достаточно редко совпадает с переломами у этих больных. То есть в данной ситуации еще реже мы видим выраженный остеопороз у тех пациентов, которые испытали низкотравматичный перелом.
Если мы обратимся к внутренней организации костной ткани, то очевидно, что основной мишенью при сахарном диабете являются не минеральный компонент, не гидроксиапатит, а коллаген. При неферментативном гликировании коллагена мы можем наблюдать нарушение его четвертичной и третичной структуры и, как следствие этого, значительное ухудшение качества кости.
Более того, целый ряд исследований обнаружил высокие концентрации конечных продуктов гликирования у пациентов с сахарным диабетом костной ткани. И эти концентрации коррелировали с содержанием конечных продуктов гликирования в сыворотке крови. Предлагается даже рассматривать конечные продукты гликирования как суррогатный маркер наличия переломов позвонков у пациентов с сахарным диабетом.
Давайте посмотрим, как изменяется костный обмен у пациентов с сахарным диабетом. Накопление конечных продуктов гликирования негативно влияет на остеобласты. Мы видим снижение синтеза коллагена первого типа, снижение синтеза остеокальцина, ухудшения формирования зрелой кости. Сочетание конечных продуктов гликирования с гипергликемией приводит к нарушению нормальной минерализации. Деятельность остеокластов, напротив, усиливается. Конечные продукты гликирования сочетаются с увеличением количества резорбтивных поверхностей и общим повышением глубины резорбции.
Конечно, пациенты с сахарным диабетом, если мы говорим о втором типе, – это, как правило, пациенты тучные с высоким содержанием жировой ткани. Сама по себе жировая ткать является независимым эндокринным органом. Секретируется целый ряд факторов: адипонектин, лептин, которые изменяют соотношение РАНКЛа и остеопротегерина, изменяют взаимодействие остеобласта и остеокласта, и таким образом, также могут как позитивно, так и негативно влиять на костный обмен.
Давайте посмотрим еще глубже. Дело в том, что сама дифференцировка остеобласта, то есть образование его из мезенхимальной стволовой клетки, на протяжении всей жизни человека конкурирует с образованием адипоцита из мезенхимальной стволовой клетки. Основным фактором, который способствует дифференцировке мезенхимальной стволовой клетки в остеобласт является Wnt бета-катенин сигнал. На активацию этого сигнала негативно влияет оксидативный стресс. И мы видим, что у пациентов с сахарным диабетом второго типа фактически в два раза повышается содержание уровня склеростина – основного костно-специфического внеклеточного ингибитора Wnt бета-катенин сигнала.
Кроме того, для того чтобы мезенхимальная стволовая клетка превратилась в адипоцит, необходима активация pPAR γ. И, конечно, идет конкурентное превращение мезенхимальной стволовой клетки в адипоцит. Но и здесь мы сами, эндокринологи, стимулируем pPAR γ для того, чтобы получить новые маленькие адипоциты, способные метаболизировать глюкозу и превращать ее в жир, таким образом, уменьшая содержание сахара в сыворотке крови. Было показано, что на фоне лечения Росиглитазоном снижается минеральная плотность костной ткани и повышается риск переломов.
И наконец, если мы говорим о сахарном диабете первого типа и латентном аутоиммунном диабете взрослых, то здесь всегда есть аутоиммунный компонент, который негативно влияет на деятельность остеокласта. Негативно, то есть в том смысле, что он повышает его активность, так как остеокласт – это клетка макрофагального ряда, и она всегда несколько активирована у пациентов с аутоиммунными заболеваниями.
Наконец, если перед нами пациент старше 50-ти лет или женщина в постменопаузе, то все факторы, связанные с постменопаузой и старением человека, то есть общие факторы, оказывают свое воздействие, и не всегда мы можем точно дифференцировать влияние сахарного диабета и собственно факта постменопаузального остеопороза или синильного остеопороза.
Попытки отдифференцировать влияние сахарного диабета и, собственно, возрастных изменений были сделаны в нескольких исследованиях. Было показано действительно повышение уровня кальцитонина, снижение уровня витамина D у пациентов с сахарным диабетом и некоторые изменения костного обмена в виде снижения маркеров костеобразования и повышения маркеров костного разрушения по сравнению с контрольным. Но эти изменения не носят такой абсолютный или диагностический характер. Не все исследования показали, что эти изменения статистически значимы.
Поэтому, если перед нами пациент с сахарным диабетом, у которого мы диагностировали низкотравматичный перелом, или остеопороз был диагностирован по денситометрии, или имеется высокий риск переломов согласно ФРАКС (кстати, во ФРАКСе сахарный диабет первого типа входит в структуру вторичного остеопороза), то наряду с максимальной компенсацией углеводного обмена, мы рекомендуем традиционные препараты для лечения постменопаузального остеопороза и остеопороза у мужчин.
На первое место мне бы хотелось поставить, конечно, бисфосфонаты – препараты, которые традиционно используются с 1994 года. У нас появились новые препараты, в частности, Деносумаб, возможно, в Россию будет ввезен Терипаратид. Это с одной стороны. С другой стороны, целый ряд изменений. В частности, мы уже не можем назначать кальцитонин лосося, так как он не рекомендуется для лечения постменопаузального остеопороза, и значительные ограничения внесены в плане рекомендаций Стронция Ранелата. В России он известен под коммерческим названием Бивалос. Это два письма Европейского Медицинского Агентства – два предупреждения. Одно было в 2012 году и касалось повышения риска венозной тромбоэмболии и тяжелых кожных реакций. В апреле 2013 года было доказано повышение сердечно-сосудистых рисков. На сегодняшний день препарат противопоказан пациентам с ишемической болезнью сердца, цереброваскулярной болезнью, патологией периферических артерий и плохо контролируемой артериальной гипертензией.
Давайте обратимся к доказательной базе, которую мы имеем. В самое первое исследование алендроновой кислоты, которое доказало эффективность Фосамакса для предупреждения переломов, было включено 297 пациентов с сахарным диабетом второго типа.
Я напомню, что исследование FIT продемонстрировало высокую эффективность алендроната для предупреждения всех переломов во всех отделах скелета.
297 пациентов – это недостаточное количество, чтобы показать различия в переломах. Однако вы видите, что те пациенты с сахарным диабетом, которые получали лечение, имеют статистически значимую прибавку минеральной плотности костной ткани. Хотя несколько, может быть, чуть-чуть хуже, чем общая популяция леченных алендронатом. С другой стороны, те пациенты с сахарным диабетом, которые получали плацебо, имеют несколько большую потерю минеральной плотности костной ткани.
Я хочу обратить ваше внимание на то, что первые исследования бисфосфонатов проводились на достаточно маленьких дозировках кальция и витамина D. Мы видим, что все пациенты получали всего лишь 500 миллиграмм кальция и 250 международных единиц витамина D.
За последнее время отношение к витамину D несколько изменилось. Во многом из-за обсуждения внескелетных, плейотропных эффектов витамина D. Это и биологическое влияние на кожу. Возможно, есть какая-то связь между уровнем витамина D и риском ожирения, диабета, но до конца еще это не установлено. Скорее всего, витамин D действительно влияет на нервно-мышечную передачу, а это влияет на риск падений.
На сегодняшний день известно, что препараты витамина D способствуют снижению смертности. Кроме того, употребление витамина D в достаточно больших дозах (порядка 700-1000 международных единиц витамина в день) позволяло снизить риск падений, особенно множественных падений. Витамин D можно назначать в интермиттирующем режиме.
И, соответственно, на сегодняшний день у нас произошла некая эволюция Фосамакса. Появился препарат Фосаванс, который содержит не только алендронат в дозе 70 миллиграмм, но и витамин D – колекальциферол в дозе 2800 МЕ 1 раз в неделю и в дозе 5600 МЕ 1 раз в неделю. То есть речь идет о применении одной таблетки препарата один раз в неделю в отличие от традиционного назначения одной таблетки один раз в неделю (или у нас сейчас есть различные режимы дозирования: и один раз в месяц, и даже один раз в год) в сочетании с препаратами кальция и витамина D. Но препараты кальция и витамина D необходимо принимать ежедневно. Как правило, назначается две таблетки.
Естественно, эффективность Фосаванса в отношении повышения уровня витамина D исследовалась. В исследовании принимали участие 515 мужчин и женщин среднего возраста 72 года. Они были рандомизированы на тех, кто получал Фосаванс, и тех, кто получал традиционное лечение остеопороза у своего врача. В основном, это были те же бисфосфонаты в сочетании с двумя таблетками добавок кальция и витамина D.
Я хочу обратить ваше внимание на суточное потребление кальция с продуктами питания у этих пациенток. Вы видите, что дополнительно не назначались добавки кальция тем пациентам, которые получали Фосаванс. И их среднее потребление кальция составило 775 миллиграмм в сутки. То есть это тот кальций, который пациенты получали с продуктами питания. И фактически точно такое же количество кальция в среднем потребляют и наши российские женщины в постменопаузе. И обращаю ваше внимание, что фактически все пациенты имели дефицит витамина D – это порядка 15 нанограмм на миллилитр. Сейчас рекомендуемая минимальная норма – это 20 нанограмм на миллилитр.
По результатам этого исследования мы видим, что те пациенты, которые получали Фосаванс, имели нормализацию уровня витамина D в статистически значимом большем количестве случаев. То есть через 6 месяцев осталось лишь 8,6% пациентов с дефицитом витамина D, в то время как в контрольной группе, то есть тем, кому назначали добавки, остался 31%. И через год лечения сохранилась та же тенденция: 11,3% в группе Фосаванса и 36,9% осталось в дефиците витамина D среди тех пациентов, которые получали традиционное лечение. Это были, как правило, бисфосфонаты в сочетании с добавкой витамина D и кальция в составе двух таблеток.
Такой перекос в витамине D не мог не отразиться на показателях денситометрии. Статистически значимая большая прибавка наблюдалась на фоне применения Фосаванса по сравнению с группой контроля. Я хочу обратить ваше внимание на то, что эффективность бисфосфонатов лишь на 30% определяется прибавкой минеральной плотности костной ткани. Остальное – это влияние на другие показатели.
В заключение я бы хотела сказать, что сахарный диабет действительно повышает риск всех низкотравматичных переломов. Нередко мы видим низкотравматичные переломы у пациентов с сахарным диабетом на фоне нормальной минеральной плотности костной ткани. Это не должно нас останавливать. Остеопороз нужно лечить клинически, то есть при наличии низкотравматичных переломов позвонков, крупных костей мы должны назначать пациентам лечение. В данном случае я считаю, что бисфосфонаты – это препараты первой линии. У нас имеется доказательная база на этих препаратах и есть возможность оптимизировать приверженность наших пациентов не только к бисфосфонату, но и к препарату витамина D. Если мы назначаем Фосаванс (это одна таблетка 1 раз в неделю), мы можем не назначать уже дополнительно добавки кальция и витамина D. Скорее всего, из-за лучшей приверженности мы получаем лучший результат, то есть нормализацию уровня витамина D в большем проценте случаев и, как следствие этого, лучшую прибавку минеральной плотности костной ткани.
Читайте также: