Как удаляют фиброму папиллому
Обновлено: 27.04.2024

Что такое фиброма кожи? Это новообразование, состоящее из соединительной ткани и фибробластов. Опухоль относится к числу доброкачественных и может зарождаться на любом участке тела. Форма нароста может быть разной – правильная круглая, неправильная, плоская. Формирование клеток фибромы начинается в эпидермисе или дерме. Однако данной патологии подвержен не только кожный покров, но и слизистые оболочки, сосуды, железы, внутренние органы. Обычно новообразование, достигнув определенного размера, прекращает свой рост. Но в некоторых случаях отмечается патологическое увеличение фибромы, влияющее на функции отдельных органов или систем, а также всего организма.
Причины развития опухоли
На сегодняшний день еще не прекращены медицинские исследования, основным направлением которых является установка точной причины развития фибромы. Основываясь на имеющейся информации, специалисты склоняются к версии о наследственной предрасположенности к данному заболеванию.
Поскольку чаще всего опухоли диагностируются у пациентов пожилого возраста, не исключена и версия, что причиной ее зарождения являются возрастные изменения в коже. Чаще всего от фибромы страдают именно женщины, достигшие менопаузы – то есть, в организме которых началась активная гормональная перестройка. Реже наросты на коже развиваются у беременных женщин, а также пациентов с заболеваниями эндокринной системы или сахарным диабетом.
Дерматологи советуют пациентам, находящимся в зоне повышенного риска, покупать одежду из натуральных тканей, пропускающих воздух и впитывающих влагу. При этом одежда не должна быть слишком тесной и содержать в себе элементы, травмирующие кожу. Если кожные покровы часто покрываются гнойниками и высыпаниями, следует пересмотреть свой рацион и максимально сократить количество «вредной еды» – копченостей, снеков, газированных напитков.
Симптомы развития фибромы
Фиброма обычно не отличается по цвету от всего кожного покрова, реже – приобретает желтый или коричневый оттенок. Внешне она похожа на своеобразный узелок, связанный с кожным покровом тонкой длинной или короткой ножкой. Если опухоль образовалась достаточно давно, ее поверхность с течением времени может меняться – на ней появляются вмятины и неровности.
Мягкие фибромы меняют форму даже при незначительном нажатии. Их размер колеблется в пределах 0,5-3 см, а за счет тонкой ножки они могут смещаться. Если такая опухоль расположена на шее, в паху или подмышками, не исключены травмы при ношении одежды или выполнении гигиенических процедур. Кроме того, в некоторых случаях наросты могут быть болезненными.
Твердые фибромы чаще всего образовываются на спине, ногах или лице. Опухоль практически плоская, с округлой или куполовидной поверхностью, она плотная на ощупь и не смещается при нажатии. Подобные наросты могут постоянно увеличиваться и достигать размеров в десятки сантиметров в диаметре.
Иногда новообразования появляются не штучно, а целыми колониями. Чаще всего речь идет о каплевидных фибромах, поражающих подмышки, шею, пах. Эти наросты представляют собой небольшой шарик кожи, свисающий на очень тонкой, практически прозрачной ножке.
Виды фибромы

Новообразования классифицируются по нескольким параметрам:
- по характеру роста опухоли бывают диффузными и ограниченными. – это фибромы, которые не прекращают своего роста, и могут поражать не только кожный покров, но и близлежащие ткани (ограниченные – практически не растут после своего появления, к ним относятся каплевидные опухоли);
- по внешним признакам – новообразования могут быть твердыми или мягкими.
Даже если фиброма не является болезненной, она относится к числу выраженных косметических дефектов.
В частности, опухоли, рост которых был спровоцирован гормональными перестройками в организме, могут быстро расти и достигать 20 см в диаметре. При расположении нароста в зоне, подверженной трению или бритью, его поверхность постоянно травмируется, что может стать причиной присоединения инфекции.
Диагностика фибромы
Обычно специалист может установить диагноз фиброма просто по внешним признакам нароста. Однако для определения дальнейшей схемы терапии требуется биопсия. Благодаря данному анализу можно исключить перерождение доброкачественной опухоли в злокачественную.
Если новообразование является достаточно объемным и имеет основание в глубоких слоях кожи, рекомендуется пройти ультразвуковое исследование пораженной зоны. При подозрении на фиброзное поражение внутренних органов пациенту показана проверка у узких специалистов.
После того как был подтвержден диагноз фиброма, специалист определяет дальнейшее лечение. Медикаментозное воздействие на нарост допускается только при его небольших размерах. Но важно понимать, что такая терапия является малоэффективной. В подавляющем большинстве случаев назначается хирургическое удаление фибромы.
Особенности методики
Резекция новообразования скальпелем является стандартной процедурой и редко сопровождается сложностями или развитием осложнений. Несмотря на активное использование более прогрессивных методов удаления кожных наростов, данная методика не теряет своей актуальности. Главное преимущество хирургического удаления – клетки опухоли не повреждаются и не разрушаются, следовательно, могут быть отправлены на гистологическое исследование. Таким способом можно удалять даже новообразования большого объема.
Операция может проводиться под местным или общим наркозом. Пациент укладывается на кушетку, зона вокруг нароста дезинфицируется. Затем хирург при помощи скальпеля отсекает фиброму вместе с ее основанием и ушивает поврежденные участки кожи. За счет применения рассасывающихся швов восстановительный период не сопровождается болезненными процедурами, а на месте операции практически не остается видимых шрамов.
После операции на рану накладывается стерильная повязка. В течение первых 7 дней после хирургического вмешательства следует выполнять специальную обработку швов.
Противопоказания процедуры
Хирургическое удаление фибромы невозможно, если близлежащие участки кожного покрова поражены герпесвирусной инфекцией или имеются очаги воспаления. Несмотря на простоту операции, на момент ее проведения пациент должен находиться в удовлетворительном состоянии. Если во время обращения к специалисту выявлено обострение хронических недугов, процедура откладывается для прохождения стабилизирующей терапии.
Беременность и период грудного вскармливания относятся к числу не прямых противопоказаний. Если у пациента выявлена повышенная чувствительность к препаратам для анестезии, рекомендуется подобрать другой метод удаления фибромы.
При обращении в медицинское учреждение пациента с кровотечением из фибромы показана незамедлительная операция. В этом случае клетки нароста исследуются уже после проведения хирургического вмешательства. По результатам гистологической экспертизы может быть назначена дополнительная терапия.

Фибромы относятся к доброкачественным новообразованиям, которые внешне очень напоминает опухоль. В структуру кожного образования входит фиброзная и соединительная ткань. Чаще всего причиной появления становится травма или раздражение, в результате чего клетки начинают бесконтрольно расти. Иногда причина появления фибром остается неизвестной.
Существует несколько видов образований – это ангиофиброма, дерматофиброма и подошвенная фиброма.
Ангиофиброма состоит из соединительной ткани и кровеносных сосудов. В основном образуется в сочетании с дерматофибромой. Место локализации зачастую приходится на кожу или область носоглотки.
Дерматофибромы – образования круглой формы. Зачастую появляются на нижних конечностях. Цвет – телесный, красный или фиолетовый. Если на них надавить, то можно нащупать подкожный узелок.
Подошвенная фиброма – новообразование, которое локализуется на сводах стоп. Как и вышеперечисленные образования, подошвенное относится к доброкачественным опухолям. Иногда у пациента могут возникать неприятные и болевые ощущения в момент ходьбы. В качестве лечения специалисты применяют инъекции стероидными лекарственными препаратами, ортопедические устройства и физиотерапию. Если после лечения боль не стихает или, наоборот, становится сильнее, то, возможно, врач назначит оперативное вмешательство.
Как правило, образование фибром начинается с маленького подкожного узелка. Она может быть и мягкой, и твердой. В этот период пациент начинает испытывать зуд, а во время прикосновения – легкую дрожь. Само новообразование очень чувствительно, и при нажатии может менять цвет и форму.
Так как опухоль значительно выступает над поверхностью кожных покровов, то часто поддается травмированию, которое может спровоцировать кровотечение.
Удалять или не удалять фибромы?
Как правило, подобные новообразования не вызывают серьезных проблем со здоровьем. В единичных случаях может начаться злокачественный процесс, это в большей степени касается диффузной формы.
Для женщин очень важен их внешний вид, и если новообразования появляются в области лица, рта или открытых участков тела, то женщина сразу же начинает искать выход, чтобы избавиться от него. Конечно, можно и не удалять фиброму, но помните, что со временем она начнет расти. После удаления фибром больших размеров на теле могут остаться шрамы или рубцы, поэтому удалением лучше заниматься, как только вы ее заметили.
Как подготовиться к операции?

Перед удалением кожных фибром не требуется серьезной подготовки. Достаточно пройти несколько методов диагностики. Какие же именно?
- Визуальный осмотр у дерматолога. Только опытный специалист сможет отличить фиброму от другого кожного новообразования. Часто люди путают данное образование с атеромами, кератомами, папилломами или невусами.
- Исследование на цитологию и гистологию. Это поможет специалистам подтвердить или исключить злокачественный характер.
- Ультразвуковое исследование подкожных узелков.
Как проводится удаление фибром?
В медицинской практике существует не одна методика по удалению кожных фибром или других кожных новообразований.
Процесс удаления проходит только в условия медицинского учреждения. Категорически запрещено пробовать удалять подкожные узелки в домашних условиях, так как это окажется бесполезным и опасным для здоровья. Самолечение может спровоцировать серьезное инфицирование, воспалительный процесс и кровотечение.
Перед началом удаления пациенту вводят местный наркоз. Удалить фиброму необходимо полностью. Если оставить ее стержень в эпителии, то в скором времени она появится снова.
Одной из самых популярных является криодеструкция. Во-первых, процедура достаточно быстрая, а цена в несколько раз ниже остальных. Удаление происходит путем воздействия жидкого азота. Иглу вводят в саму фиброму и начинают подавать жидкий азот.
Затем по популярности можно отметить и электрокоагуляцию. Патологические ткани разрушаются в результате воздействия электрического тока. Данную методику используют только в том случае, когда кожное новообразование не превышает двух сантиметров в диаметре.
Удаление с помощью лазерной деструкции. Лазерные лучи постепенно высушивают каждый слой фибромы. Такая методика используется при развитии подкожных узелков достаточно крупного размера, при это шрамы или рубцы незначительные и практически не заметные.
Оперативное вмешательство назначается пациентам с фибромами большого размера и глубокой локализацией. Единственным недостатком такой методики являются шрамы, которые остаются после операции.
Самым современным методом является радиоволновое удаление, то есть врачи избавляют пациентов от образований путем воздействия на них радиоволн. Как правило, врачи советуют проводить удаление с помощью лазерной и радиоволновой методики. Именно здесь врачи могут не переживать по поводу возможных кровотечений, так как во время разреза тканей лазерные и радиоволновые лучи запаивают мелкие сосуды. Также это позволяет избежать попадания инфекции и развития воспалительного процесса. Помимо этого, после лазерного или радиоволнового лечения раны затягиваются быстрее.
Затем врачи назначают лекарственные мази, которые помогают ухаживать за швами после оперативного вмешательства. Более эффективной является мазь Контрактубекс, именно она быстрее всех способна рассасывать рубцы. Помните, что нанесение каких-либо мазей разрешено только спустя две недели после того, как врач снимет швы.
Если вовремя начать адекватную терапию, то никаких серьезных осложнений, которые будут негативно отражаться на человеческом организме, не будет замечено. Также если вовремя удалить стержень фибромы, то можно избежать рецидива.

Первое что интересует пациента, которому предстоит избавиться от родинки, полипа, кондиломы, бородавки или папилломы — методы удаления новообразований и их недостатки. В этой статье описаны все методики, применяемые в клиниках Санкт-Петербурга.
Прием дерматолога, онколога — 1000 руб. Консультация профильного врача по результатам УЗИ, анализов — 500 руб. (по желанию).
Почему нужно избавляться от новообразований
Родинки, папилломы, полипы, бородавки и другие новообразования не только неэстетично смотрятся, но и вызывают неудобства – травмируются, кровоточат, воспаляются, болят, разрастаются и нагнаиваются. Не меньше хлопот доставляют и эрозия шейки матки, вызывающая контактные кровотечения, обильные выделения и провоцирующие воспалительные процессы. Но опаснее всего перерождение этих образований в рак, поэтому от патологических образований нужно избавляться.

Традиционные методы удаления новообразований: больно, опасно и некрасиво
Хирургический – врач под местной анестезией иссекает образование и зашивает кожу. Процедура занимает 30 минут и более. После снятия швов остаются рубчики и даже серьёзные рубцы, не всегда «стираемые» кожной шлифовкой.
Хирургический метод удаления новообразований позиционируется, как простой и дешевый. Но, если учесть сумму, которую придётся выложить за избавление от рубцов, с таким утверждением можно поспорить. После хирургического удаления нескольких образований затраты на ликвидацию последствий будут немаленькими, не считая времени, потраченного на восстанавливающие процедуры.
Электрокоагуляция – метод удаления образований с кожи и слизистых оболочек при помощи тока, имеющего высокое напряжение. Электричество подается через металлическую петлю, поэтому процедура напоминает выжигание по дереву.
После местного обезболивания родинка, папиллома или бородавка «сжигаются» током, а на ее месте образуется струп — корочка, под которой в течение 10-14 дней происходит заживление тканей.
Хотя электрокоагуляционный метод предпочтительнее хирургического, он тоже не лишен недостатков.
- Не позволяет контролировать глубину проникновения тока , поэтому велик риск прижечь ткань слишком глубоко; после процедуры остается белесоватый рубчик, заметный на общей фоне более темной кожи. Избавиться от него трудно.
- Слабая избирательность . При прижигании страдают здоровые ткани. Врач может «перестараться», захватив слишком много окружающей кожи, и на теле, а еще хуже – на лице после заживления остается келоидный рубец.
Применение электродеструкции при лечении эрозии шейки матки приводит к образованию рубцовой ткани, мешающей раскрытию шейки в родах и провоцирующей разрывы.
Холодовое и химическое удаление бородавок, родинок, кондилом: недостатков больше, чем преимуществ
Криодеструкция — воздействие на образование хладагентом (чаще — жидким азотом), замерзающим при температуре — 190 град, достаточной для разрушения тканей образования. В отличие от скальпеля и тока криодеструкция не оставляет рубцовых изменений, поэтому может применяться на любом участке кожи и слизистых, даже на шейке матки. Жидкий азот используется при лечении эрозии у нерожавших женщин.
Холод сам по себе «замораживает» ткани, поэтому обезболивание при криодеструкции не нужно. Это делает методику удобной для лечения больных, страдающих аллергией на анестетики.
Основной недостаток метода — невозможность точной регулировки глубины и площади проникновения хладагента в ткани. При слабой обработке остаются клетки неудаленного образования, приводящие к рецидиву, а слишком глубокое воздействие приводит к разрушению пигмента меланина и возникновению гипопигментации – белых пятен, от которых сложно избавится.
После неудачной криодеструкции на коже появляются плохо заживающие волдыри и язвочки, вызванные обморожением тканей вокруг удаляемого образования.
Примерно также действует и прижигание различными химическими растворами — ферезолом, кондилином, веррукацидом и другими лекарствами, воздействующим на кожу с помощью кислот, щелочей и агрессивных органических компонентов (фенола, трикрезола).
Недостаток их применения – низкая избирательность. Вместе с измененными тканями страдают и здоровые, на которые попало вещество, а иногда часть образования остается, приводя к рецидиву. Особенно опасна такая ситуация при удалении родинок. Полностью не удаленные невусы после химического ожога воспаляются и могут переродиться в агрессивную раковую опухоль – меланому. Химические компоненты, входящие в состав препаратов, опасны для людей со склонностью к аллергическим реакциям.
В настоящее время применяются средства для удаления новообразований, обладающие антивирусным эффектом. Они эффективны против папиллом и бородавок, но наросты невирусного происхождения, например, родинки или гемангиомы, с их помощью убрать невозможно.
Современные методы удаления бородавок, родинок, кондилом, папиллом, полипов
Таких методик пока всего 2 — удаление новообразований лазером и радиоволновым методом.
Лазерный метод удаления новообразований
Лазерный — основан на применении лазера «выпаривающего» образование световым лучом. Метод имеет множество преимуществ:
- Избирательность. Каждая ткань реагирует на определенные параметры волн, поэтому аппарат воздействует на поражённые ткани, не задевая здоровые. Во время процедуры врач может поменять настойки, уменьшив или увеличив силу и глубину воздействия.
- Малая травматичность – метод не вызывает обширных тканевых поражений, химических и термических ожогов, отеков, пузырей и сильной боли.
- Сроки заживления после лазерного лечения короче, чем при использовании электричества, скальпеля или жидкого азота. В месте воздействия образуется коричневатая корочка, под которой формируется новая кожа. После процедуры не остаются рубцы, шрамы и участки, лишенные пигментации.
- Лазер обладает антимикробным и антивирусным действием, исключающим возникновение рецидивов. Воздействуя на сосуды, он предотвращает кровотечение.
- Процедура проводится всего 5-10 минут, а вводимые анестетики делают ее безболезненной. За один сеанс можно избавиться сразу от всех образований.
Радиоволновой метод удаления любых новообразований
Радиоволновой метод — это самая современная методика удаления любых новообразований — папиллом, кондилом, бородавок, полипов, родинок и т.д.
Образования удаляются с помощью высокочастотных волн. Радиоизлучение нагревает клетки новообразования, находящаяся в них вода закипает, разрывая ткани нароста. Горячий радионож «срезает» бородавку, родинку и т.д., прижигая ткани и сосуды, и препятствуя возникновению кровотечения. Удаление длится 5-10 минут.
Место воздействия обрабатывается анестетиком и процедура не вызывает боли. На коже не остается ожогов, рубцов, пузырей. Тонкая регулировка работы радионожа позволяет минимально травмировать соседние ткани, сокращая сроки заживления.
После воздействия радиоволнового излучения на коже остается корочка, под которой формируется здоровая ткань. Обработка кожи после процедуры не проводится. После отпадения корочки остается гладкая кожа без рубцов и участков нарушенной пигментации.
Щадящие воздействие радионожа позволяет удалять образования даже в деликатных местах — на половых органах, лице, молочных железах, Рецидив полностью исключается.
Устаревшие травмирующие методы удаления образований на коже и слизистых, отходят, уступая место современным методикам – лазеру и высокочастотным волнам.
Где удалить родинку, полип, кондиломы, папиллому или бородавку в Санкт-Петербурге
В медицинском центре Диана СПБ применяются все методы удаления новообразований, но предпочтение отдается современным лазерной и радиоволновой методикам. В клинике установлен новейший радиоволновой аппарат. Лечение проводится без боли и осложнений в условиях идеальной стерильности.
У нас можно сдать анализы на онкологию и свертываемость крови, пройти все виды УЗИ, получить консультацию уролога, гинеколога, дерматолога и онколога. Все врачи имеют высшую квалификационную категорию и большой опыт работы.
Многие люди считают, что все случаи папилломатоза кожи и половых органов имеют под собой вирусную природу.
Действительно, вирусами папилломы человека (ВПЧ) заражено до 80% населения планеты.
Доказана ведущая роль этих возбудителей в развитии более чем 90% доброкачественных опухолей кожи и слизистых оболочек.
Однако нельзя списывать на ВПЧ все случаи папилломатоза у женщин, мужчин и детей.
Новообразования кожи и слизистых оболочек провоцируются не только вирусными, но и бактериальными или даже аутоиммунными причинами.
Игнорирование возможной полиэтиологичности папилломатоза в фазе лечения – основная причина частых рецидивов и осложнений заболевания.
Поэтому относиться к папилломам следует серьезно, с соблюдением соответствующих клинических рекомендаций.

Папилломатоз: понятия, причины и классификация
В принципе, медицина пользуется термином «папилломатоз» в двух случаях.
Первый – чтоб охарактеризовать множественные доброкачественные образования на коже или слизистых оболочках.
Второй случай – вариант опухолевого процесса при микроскопическом исследовании фрагмента тканей.
Но чаще всего используется именно первый вариант.
Рассмотрим его подробнее.
Итак, в клинической практике диагноз папилломатоза выставляют тогда, когда на отдельном участке тела появляется несколько характерных образований – папиллом.
Общие для них признаки:
- приподнимаются над поверхностью кожи и/или слизистой оболочки
- размеры небольшие, по несколько миллиметров в диаметре
- чаще имеют телесную окраску или красноватый оттенок, на слизистых оболочках - белые
- мягкие, визуально схожи с соском
- безболезненные, по крайней мере – сначала
Появление и внешний вид образований обусловлены нарушением процесса деления эпителиальных клеток.
Спровоцировать такие расстройства способны несколько причин:
- вирусы папилломы человека – самый частый провоцирующий фактор
- бактерии – гноеродная флора, фрамбезии
- грибки
- псориаз
- генетические аномалии
По сути, папилломатоз – это своеобразная реакция кожи на тот или иной раздражитель.
Поэтому в Международной классификации болезней (МКБ), такого диагноза, как «папилломатоз» не найти.
Такой термин там упоминается, как один из вариантов протекания той или иной патологии.
Что касается классификации, то в качестве основного критерия используется локализация.
Выделяют следующие клинические варианты папилломатоза:
- генитальный
- кожи лица и шеи
- туловища и конечностей
- диффузный – когда процесс захватывает практически всю поверхность кожи тела
Это – наиболее часто встречающиеся формы патологии, обследованием и лечением папилломатоза кожи занимается дерматология.
Папилломатоз еще может появляться на слизистых оболочках органов дыхательной системы.
Такие пациенты уже лечатся у врача отоларинголога (ЛОР).
Генитальный папилломатоз
Наиболее распространенный вариант процесса.
Практически в 100% случаев появляется по вине вирусов папилломы человека.
Это имеет важное клиническое значение из-за риска трансформации доброкачественного процесса в злокачественный.
Чаще болеют половозрелые мужчины и женщины.
Передаются вирусы от больного человека здоровому при непосредственном телесном контакте, поэтому сексом при папилломатозе на коже тела и паха лучше не заниматься.
Заболевание имеет особенности в зависимости от пола пациента.
Папилломатоз у женщин
Так, симптомы папилломатоза у женщин примерно с равной частотой возникают на наружных половых органах и на слизистой оболочке шейки матки.

Первые можно заметить при обычном, даже поверхностном осмотре.
А вот ВПЧ внутри влагалища, на шейке матки или в цервикальном канале обнаруживаются только при гинекологическом обследовании в зеркалах.
Внешний вид образований генитального папилломатоза зависит от локализации:
- На коже паха, бедер и промежности, это типичные папилломы, которые описаны в первом разделе.
- При локализации в области вульвы, проявления ВПЧ выглядят как та самая «цветная капуста» или петушиный гребень – относительно тонкая ножка, на которой держится широкая ворсинчатая «шляпка». В гинекологии, такие образования называют кондиломами.
- Шейка матки поражается ВПЧ достаточно часто, на ней обычно формируются плоские папилломы или полипы. Увидеть их можно только при осмотре в зеркалах.
Цервикальный канал выстлан «неудобным» для папилломавирусов цилиндрическим эпителием.
Поэтому в его просвете вирусный папилломатоз встречается очень редко.
Эпителий полости матки, эндометрий, обновляется каждый месяц, ВПЧ здесь закрепиться не успевают.
Внешний вид определяется строением эпителия в месте заражения ВПЧ.
На коже промежности, паха и больших половых губ есть поверхностный роговый слой эпителия, поэтому папилломы имеют обычный вид.
На женских наружных половых органах, малых половых губах и преддверии влагалища, роговой слой отсутствует.

Папилломы — участки патологического разрастания клеток верхнего слоя кожи и слизистой. Со временем эти доброкачественные новообразования могут стать источником онкологического процесса, поэтому многих пациентов волнует вопрос: как избавится от папиллом. Разберемся, почему возникают папилломы на теле, чем они опасны для здоровья и нужно ли их удалять.
Прием дерматолога — 1000 руб. Удаление папилломы лучшим методом — радионожом — 500 руб. Консультация профильного врача по результатам УЗИ, анализов — 500 руб. (по желанию).
Причины появления папиллом
Причины появления папиллом на теле делятся на основные и косвенные, выступающие пусковым механизмом для развития заболевания.

Главная причина папиллом на коже — заражение вирусом папилломы человека (ВПЧ) из группы Papillomavirus. ВПЧ – обобщенный термин, под которым подразумевают, целую группу вирусных агентов, способных поражать эпидермальные структуры и слизистые оболочки, а в некоторых случаях даже провоцировать онкологические заболевания.
По статистике распространенность ВПЧ по планете глобальна — вирус есть в организме 90% взрослых людей. Науке известны 100 штаммов вируса папилломы, но не каждый из них опасен — характеристики, зоны локализации и вероятность развития рака у каждого штамма разная. Наиболее опасными считаются ВПЧ 16,18, 31, 33 и 35, которые в 98% случаев становятся причиной рака шейки матки у женщин.
ВПЧ плохо переносит агрессивные факторы внешней среды, поэтому практически не распространяется по воздуху. Основной путь передачи — контактный. Максимальный риск заражения возникает при контакте с кожей заболевшего человека.
Вирус в первую очередь проникает в базальный слой эпидермиса (кожи), где затихает на несколько месяцев. Инкубационный период может продлиться до нескольких лет. Если иммунитет слабый, то болезнь даст симптомы уже через месяц, а средний период проявления признаков — 6 месяцев.
Провоцируют появление папиллом на коже следующие причины:
- Снижение иммунитета — простуды, травмы, хронические заболевания, ВИЧ, СПИД;
- Микротравмы, царапины, открытых ран на поверхности кожи пациента;
- Гормональный дисбаланс, который может быть связан с периодом беременности, лактации, менопаузы и т.д.;
- беспорядочные сексуальные связи, оральный секс с носителем вируса папилломы;
- нервно-эмоциональное напряжение, стресс, физическое или психическое переутомление;
- вредные привычки, неполноценное питание;
- эндометриоз.
Симптомы папиллом
Чаще всего вирус папилломы у женщин и мужчин не проявляется совсем, его диагностика возможна лишь посредством проведения специального анализа. Яркие признаки инфекции наблюдаются лишь у незначительного числа инфицированных людей, да и те часто исчезают спустя короткое время.
Пациент долго даже не подозревает, что стал носителем инфекции, заразным для окружающих. Основной симптом заражения — кожное новообразование папиллома — проявляется уже когда вирус во всю хозяйничает в организме. При этом папиллома может вырасти на любом участке тела — на коже и слизистых.
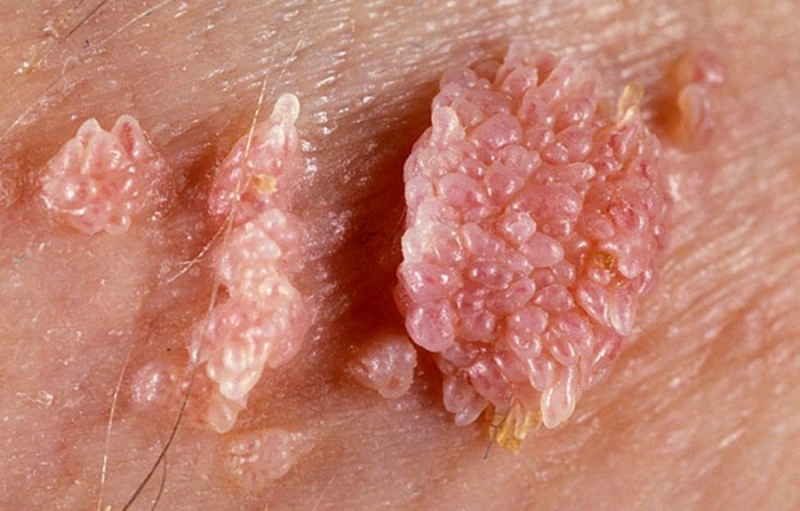
В интернете есть огромное количество фото, где четко видно как выглядит папиллома и ее колония. Это кожный нарост в виде куполообразного уплотнения или папула на тонкой ножке. Папула может иметь и утолщенное основание. Цвет папилломы также неоднозначен — у кого-то это бледно розовая «бородавка», а у кого-то темный коричневый нарост. Некоторые штаммы папилломавируса образуют целые колонии новообразований, которые постепенно сливаются в одну неприятного вида многоголовчатую бородавку, напоминающую цветную капусту.
Разнообразие папиллом: 7 основных видов
Ученым известно более 100 видов ВПЧ, но наиболее распространены 10 разновидностей папиллом:
- Подошвенные папилломы. Вызывает папиллому на ноге — папилломавирус 1, 2, 4 типов. Выглядят подошвенные папилломы, как наросты на подошвах стопы. Подошвенные бородавки могут быть единичными или множественными. Со временем человеку, которые запустил болезнь становится больно ходить. Часто подошвенную папиллому путают с мозолью и не обращаются к врачу, а инфекция тем временем поражает новые участки кожи.
- Вульгарные папилломы. Это овальные ороговевшие уплотнения с желтоватым оттенком, обычно появляются на руках у взрослых людей. У детей такие новообразования можно обнаружить на коленках.
- Плоские папилломы. Результат активизации ВПЧ 3, 10 типов. Наросты выглядят, как плоские гладкие шишечки.
- Папилломы Левандовского-Лютца . Второе название — бородавчатая эпидермодисплазия. Инфекция приводит к образованию на руках и ногах множества пятнистых разноцветных бородавок.
- Нитевидные папилломы. Образуются у пожилых людей. Выглядят такие бородавки, как желтоватые шишечки. Размещаются на веках, в пахах, подмышками, на шее. Травмированная одеждой или в результате расчесов нитевидная папиллома требует срочного лечения, иначе воспаления и осложнений не избежать.
- Ювенильные папилломы . Связаны с заражением вирусом папилломы 6, 11 типов. Образуются в гортани. В итоге затрудняется дыхание и ухудшается речь. Распространяется вирус при родах, передаваясь новорожденному от матери.
- Остроконечные кондиломы . Возникновение остроконечных кондилом – главное проявление инфекции, источником которой стал вирус папилломы человека. Визуально остроконечные кондиломы выглядят как обыкновенные бородавки, могут обладать небольшими размерами (до сантиметра), иметь телесную или розоватую окраску, немного бугристую или абсолютно гладкую поверхность. Самое распространенное место образования остроконечных кондилом – наружные половые органы. У мужчин данные образования появляются на мошонке, половом члене. У женщин – на больших и малых половых губах, на шейке матки, вблизи клитора, во влагалище. Если кондиломы подвергаются раздражение, вероятно возникновение зуда, кровотечения в процессе сексуального контакта. Такие папилломы трансформируются в раковые опухоли.
Сложные состояния — следствие нелеченных папиллом
- Локальная эпителиальная гиперплазия . Следствие заражения папилломавирусом 13, 32 типа. Выглядит пораженная область, высыпание сосочковых новообразований на языке и по краям губ. Папилломы могут сливаться между собой, образуя хорошо заметную область.
- Предраковые состояния и рак – многие формы вируса папилломы человека вызывают развитие новообразований, склонных к злокачественному перерождению. Именно в связи с этим ранняя диагностика и выявление папилломавируса позволяет обнаружить и удалить онкологические опухоли шейки матки и других органов на ранних стадиях их развития.
Насколько опасны папилломы на теле: почему их нужно удалять
Папилломы безобидны только с виду. Эти новообразования, при отсутствии своевременного адекватного лечения быстро распространяются по телу на здоровые ткани. Этот процесс называется аутоинакуляцией. Результат размножения новообразований — как минимум множественная бородавчатость.
Конечно бородавки — папилломы на теле — это очень некрасиво, но это не единственная проблема. Хороший дерматолог расскажет, чем опасны папилломы на теле — такие новообразования подвержены мелингизации — злокачественному перерождению опухоли. Насколько быстро будет протекать процесс и начнется ли он вообще зависит от места расположения папилломы и типа ВПЧ. Особенно опасны остроконечные кондиломы, растущие на шейке матки. Перерождение таких образований в рак происходит в каждом втором случае.
Структуры, образующиеся на коже в результате поражения вирусом папилломы, обычно не сопровождаются болезненностью, зудом или жжением, что часто становиться причиной халатного отношения со стороны пациента. Но так как папилломы почти всегда соприкасаются с одеждой, велик риск их повреждения. Результатом станет сильное кровотечение, занесение инфекции и образование некрасивых шрамов на коже. Из всего этого вытекает ответ на вопрос нужно ли удалять папилломы на теле — конечно нужно!
Устаревшие и современные методы удаления папиллом на теле
Избавиться от папиллом в домашних условиях без последствий нельзя. Процедуру осуществляет дерматолог, а в случае состояния предрака — онколог. Перед этим пациент должен сдать анализы, включающие:
- анализ крови на онкомаркеры;
- ПЦР-диагностику;
- взятие ткани папилломы на гистологическое исследование.
В Санкт-Петербурге и других российских городах применяется несколько методов удаления папиллом на теле. Чтобы понять, какой метод выбрать, давайте рассмотрим таблицу.
Как проводится
Преимущества
Радикальный и очень травматичный метод удаления папиллом
Можно срезать большие новообразования
Травматичность. Опасность инфицирования и кровотечения. Навсегда остаются хорошо заметные рубцы.
Удаление папиллом при помощи жидкого азота
Не требует сильного обезболивания, так как холод замораживает
Вероятность травмирования здоровой ткани. Невозможность контролировать глубину воздействия. Остается рубец.
Разрушение новообразования электрическим импульсом. Применяется редко в медцентрах, где нет нового оборудования.
Прижигание — неприятная процедура. Возможно образования рубцов. Требует сильного обезболивания
Удаление папиллом лазером
Разрушение нароста направленным лазерным лучом
Нет необходимости в подготовке, не требуется реабилитация — ранка затягивается сразу же. Отсутствие шрамов и рубцов. Процедура длится всего несколько минут. Лазер активирует регенерацию кожи, обеспечивая быстрое заживление.
Стоимость удаления папилломы лазером выше, чем цена предыдущих методов.
Наиболее безопасный и безболезненный способ, как убрать папилломы с тела.
Подготовка не нужна. Реабилитация также не нужна. Радионож оснащается коагулятором, который тут же останавливает кровотечение, запаивая поврежденные сосуды. После удаления папиллом радионожом не остаются шрамы, поэтому процедура назначается для избавления от новообразований на лице и в интимных отделах тела. Радиоизлучение активирует восстановление кожи, поэтому ранка моментально заживает.
Цена удаления папиллом радиоволновой методикой чуть выше, чем лазерное удаление.
Можно ли считать удаление папиллом методом лечения от ВПЧ?
Инфекцию останавливают противовирусными средствами, которые будут эффективны при крепком иммунитете. Поэтому параллельно проводится иммунотерапия. Пока вирус живет в организме, вылечить папиллому навсегда не удастся.
Сколько стоит удалить папиллому?
Цена удаления папиллом зависит от объема поражения. Средняя цена удаления новообразования — 500 руб. Цена указывается для малотравматичной операции, выполняемой радиоволновым методом с помощью нового ножа Фотек с эффектом коагуляции.
Какой врач лечит папилломы и где лучше удалить папилломы на теле в СПБ?
Многие пациенты интересуются, какой врач лечит папилломы. Это делают специалисты — дерматологи, гинекологи, урологи и онкологи. Все зависит от места локализации новообразования.
Специалисты клиники Диана в Санкт-Петербурге проводят первичный осмотр и подтверждают диагноз. Затем удаляют папилломы лазером и радионожом, при помощи новейших аппаратов. Обратившись в наш медцентр, пациент получает подробную консультацию, может сдать все анализы, в том числе и онкологию. Удаление папиллом проводится без боли и осложнений.
Читайте также:

