Как удалить шрамы на лице после гемангиомы
Обновлено: 23.04.2024
Дефекты, возникающие в результате любых повреждений кожи, не украшают человека. Особенно серьезно переживают по этому поводу те люди, которые имеют рубцы на видных участках. А для молодых девушек и юношей дефект становится серьезной эстетической проблемой.
Виды рубцов
Шрам (рубец) – это плотная соединительная ткань, замещающая клетки здоровой кожи на месте заживления. Причины появления:
- Воспалительный процесс бактериального или грибкового типа (постакне);
- Ветрянка;
- Порезы, травмы (последствия хирургических операций, в т.ч. на руке, колене, спине или животе);
- Ожоги термического или химического характера.
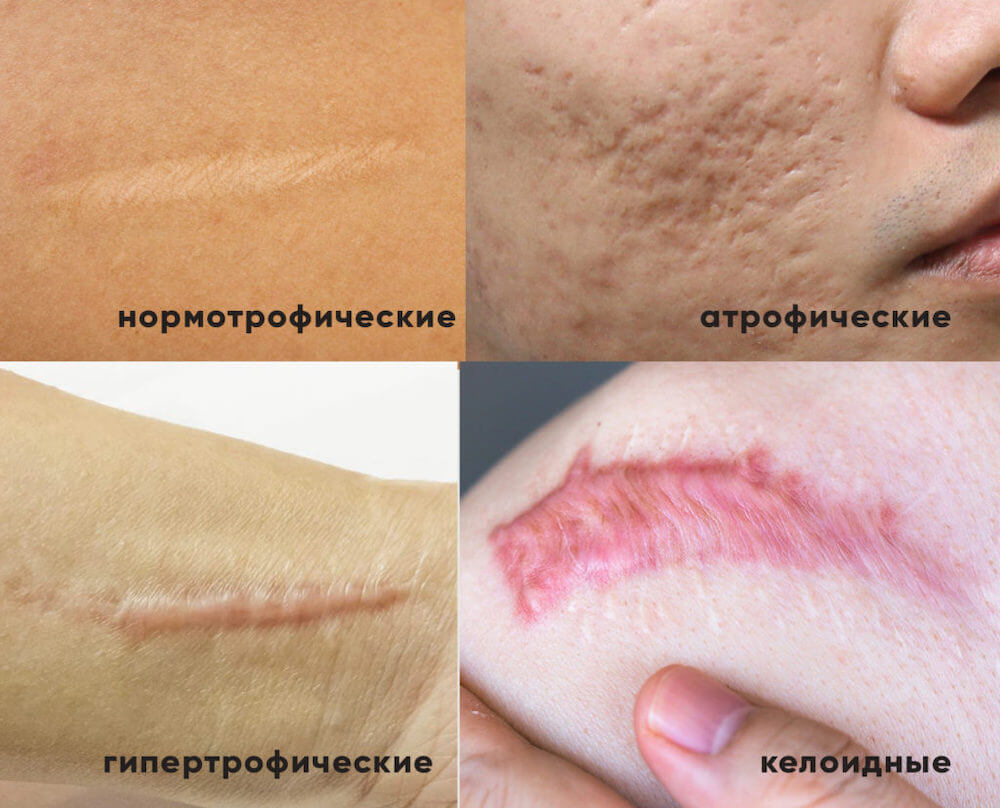
Виды шрамов по состоянию рубцовой ткани:
- Атрофический – возникает после акне, ветряной оспы; растяжки (стрии) с образованием бороздок, западаний или ям на коже;
- Нормотрофический – образуется после любых повреждений кожи с локализацией на одном уровне с соседними участками;
- Гипертрофический – рубцевание формируется после акне или прыщей, порезов или ран, затрагивающих все слои дермы; с возвышением над поверхностью;
- Келоидный – разрастается после акне, травм, ожогов (термических или химических) с образованием красных плотных рубцовых валиков, которые иногда вызывают зуд, жжение или локальное повышение температуры.
Типы повреждений по виду деформации:
- Прямоугольные – при неглубоком дне кожные изменения могут занимать большую площадь;
- Округлые – с плавным переходом в здоровую ткань;
- Сколотые – с V-образным сечением и глубоким проникновением.
У рубцов нет слоев, жировых и потовых желез, в них мало коллагена и эластичных волокон. Основные задачи – стяжка границ поврежденного участка, защита от инфекций, обеспечение целостности.
Способы удаления старых шрамов
В современной косметологии множество методов удаления кожных дефектов. Наиболее подходящий способ убрать старые шрамы на теле или последствия акне подбирается в зависимости от степени выраженности рубцовой ткани и ее расположения. У каждой процедуры есть свои преимущества и противопоказания к проведению.
Хирургический
Применяется для удаления застарелых шрамов, образовавшихся в результате ожогов, огнестрельных ранений или других несчастных случаев, а также после операций.
Процедуру выполняют с применением местной анестезии или общего наркоза:
- Старый рубец удаляют (срезают);
- Аккуратного соединяют края раны;
- Тончайшими нитями накладывают швы немного ниже и параллельно кожной поверхности.
На третий-четвертый день после операции швы можно снимать.
Длительность восстановительного периода составляет не больше пяти дней. В течение этого времени и следующих нескольких недель требуется строгое соблюдение всех рекомендаций хирурга, в том числе прохождение курса косметических процедур или физиотерапии.
Лазерный
В данном случае никакие вмешательства не производятся, окружающие ткани не повреждаются, швы не накладываются.
Старые шрамы можно убрать лазером за 7–10 сеансов, перерывы между которыми составляют 1–2 месяца. Под воздействием луча происходит ускоренная выработка фибропластов, которые синтезируют коллагеновые волокна. После первой процедуры рубец немного обесцвечивается. Затем «старые» ткани разрушаются, постепенно разглаживаются и сравниваются по структуре и цвету со здоровой кожей.
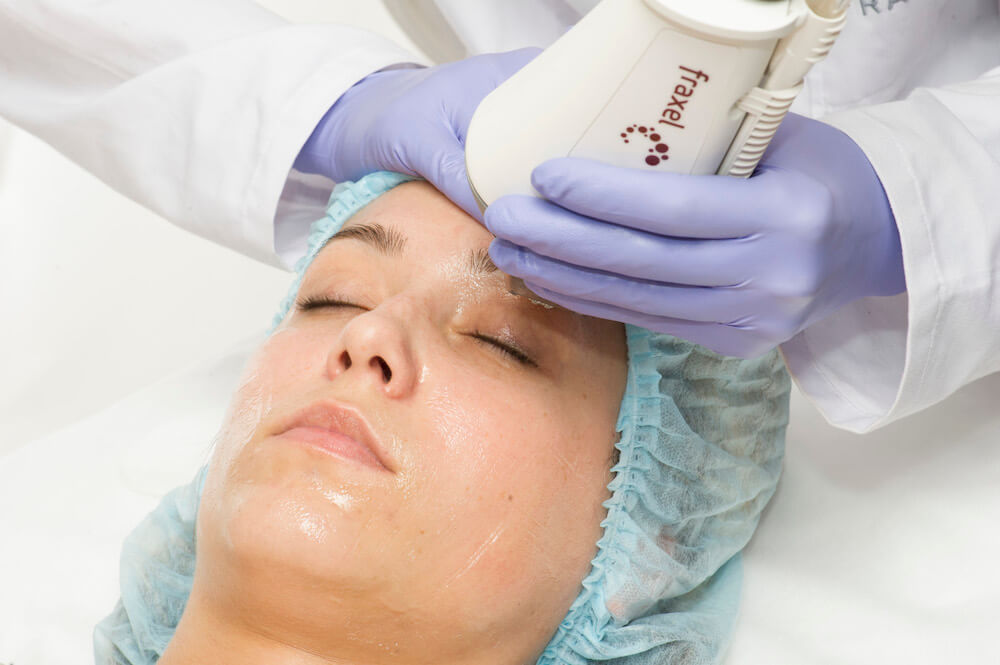
Правильный уход после прохождения курса не сложный: включает обработку участка лазерного воздействия специальной мазью, защиту кожи от высоких температур и ультрафиолетового излучения. В отдельных случаях по решению врача назначается прием антибиотиков или обезболивающих препаратов.
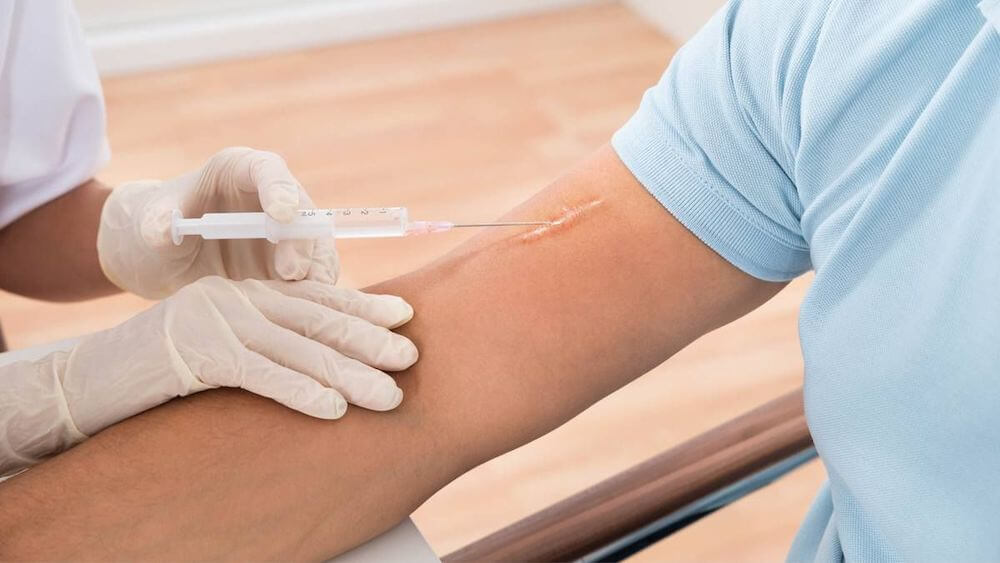
Инъекционный
Чтобы убрать старые рубцы, их заполняют специальными препаратами – гиалуроном, коллагеном или липофиллерами (жировой тканью), вводимыми под кожу.
Процедура проводится в несколько этапов:
- На поврежденный участок наносят анестезирующий крем для снятия неприятных ощущений от внутрикожной инъекции;
- Кожный покров очищают и обрабатывают антисептическим средством для защиты от инфекции;
- Инъекции вводят непосредственно в рубец. Медицинский персонал строго контролирует дозировку препарата, а количество проколов зависит от особенностей шрама и определяется отдельно для каждого случая;
- На участок повторно наносят антисептик.
Необходимость длительной реабилитации отсутствует и можно сразу вести привычный образ жизни. Однако рекомендуется в первые дни не трогать обработанный участок и не наносить на него косметику. Кроме того, запрещается употребление алкоголя, посещение бассейна, бани, сауны, солярия или пляжа.
Следует учитывать, что со временем «наполнители» выводятся из организма: эффект их воздействия недолговечен.
Физиотерапевтический
Лечение старых шрамов заключается в аппаратном воздействии и тепловых процедурах:
- Дарсонвализация – воздействие импульсными высокочастотными токами;
- Диадинамотерапия – импульсное воздействие электрическим током частотой 50-100 Гц для недопущения избыточного развития коллагеновых волокон;
- Гальванизация – воздействие непрерывным постоянным электрическим током с небольшой силой (меньше 50 мА) и низким напряжением (до 80 В) для подсушивания поврежденной поверхности при большом количестве секрета или привлечения к рубцу жидкости при сухой коже;
- Грязетерапия – воздействие образований природного происхождения, состоящих из воды, органических веществ и минералов;
- Инфракрасное облучение – воздействие электромагнитными колебаниями в диапазоне волн 2 мкм-760 нм для подсушивания шрама при увеличенной секреции;
- Фонофорез – комплексное воздействие ультразвуковых колебаний с активными препаратами для рассасывания излишков фиброзной ткани;
- Парафинотерапия – воздействие теплого парафина для стимулирования эпителизации шрама и предотвращения формирования рубцовой ткани;
- Электрофорез с лидазой – воздействие постоянными электрическими импульсами с введением через кожу лекарственных средств.
За счет действия внешнего электрополя поврежденный участок размягчается и улучшаются обменные процессы.
Дермабразия
Показана для иссечения множественных или крупных рубцов западающего (атрофические) или выступающего (гипертрофические, келоидные) типов. Эпидермис можно удалять на глубину сосочкового слоя.
- Алмазная – шлифование кожного покрова при помощи микроскопических алмазных крупиц;
- Лазерная – точечная обработка глубинного слоя и шлифовка старых шрамов с наименьшей травматичностью;
- Механическая – радикальная шлифовка старых шрамов абразивными фрезами для удаления больших и глубоких рубцов на месте кист, прыщей или пустул. Требуется продолжительная реабилитация участка кожи после обработки;
- Микродермаброзия – бережное отслоение эпидермиса с помощью фокусированной струи микрокристаллов для коррекции малозаметных дефектов.
В связи с болевыми ощущениями большинство процедур может выполняться под местной анестезией или общим наркозом.
В зависимости от вида лечения процедура пилинга занимает по времени около одного часа. После завершения сеанса обработанный участок охлаждают газом, а отшелушенные частицы убирают специальной щеткой. Компрессор, пропитанный жидкостью и содержащий жир, останавливает кровотечение.
Восстановление слоя эпителия происходит за 15 дней. В этот период обработанный участок защищает повязка с компрессором для предотвращения кровотечения. Впоследствии образовавшаяся корочка на коже отшелушивается самостоятельно.
Криодеструкция
Процесс локального воздействия на рубец жидким азотом при температуре около -196⁰C. Лечить старые раны можно путем разрушения пораженных тканей в результате мгновенной заморозки. Обычно процедура выполняется в течение получаса без анестезии в амбулаторных условиях.
Заморозка наносится с помощью специального устройства – криодеструктора. К шраму прикладывают охлаждаемый жидким газом наконечник прибора. В зависимости от глубины и типа рубца сеанс продолжается 20-30 секунд.
После процедуры замороженный рубец белеет и твердеет с потерей чувствительности. Омертвевший участок в течение 10-12 дней отторгается, а на месте шрама формируется кожный покров с нормальной окраской.
Преимущества лазерного лечения
Лазерное удаление старых шрамов имеет следующие достоинства:
- Универсальное использование как на темной, так и на светлой коже;
- Устранение любых изъянов кожного покрова;
- Воздействие только на пораженные ткани;
- Отсутствие обязательной предварительной обработки кожи;
- Результат заметен уже через несколько минут после процедуры;
- Легкое удаление дефектов, находящихся в самых деликатных местах;
- Быстрое возвращение к обычной жизни (через один-два часа после сеанса).

Среди недостатков в отзывах пациентов отмечаются весьма высокая цена и наличие противопоказаний, среди которых:
- Беременность и период лактации;
- Злокачественные новообразования;
- Инфекционные патологии;
- Кожные заболевания (дерматиты);
- Предрасположенность к келоидам;
- Прием медикаментов, снижающих коагуляцию;
- Психические расстройства;
- Сахарный диабет.
Косметологи не рекомендуют лазерное лечение старых шрамов летом из-за высокой солнечной активности. Выработка в коже меланина усиливает начальную пигментацию.
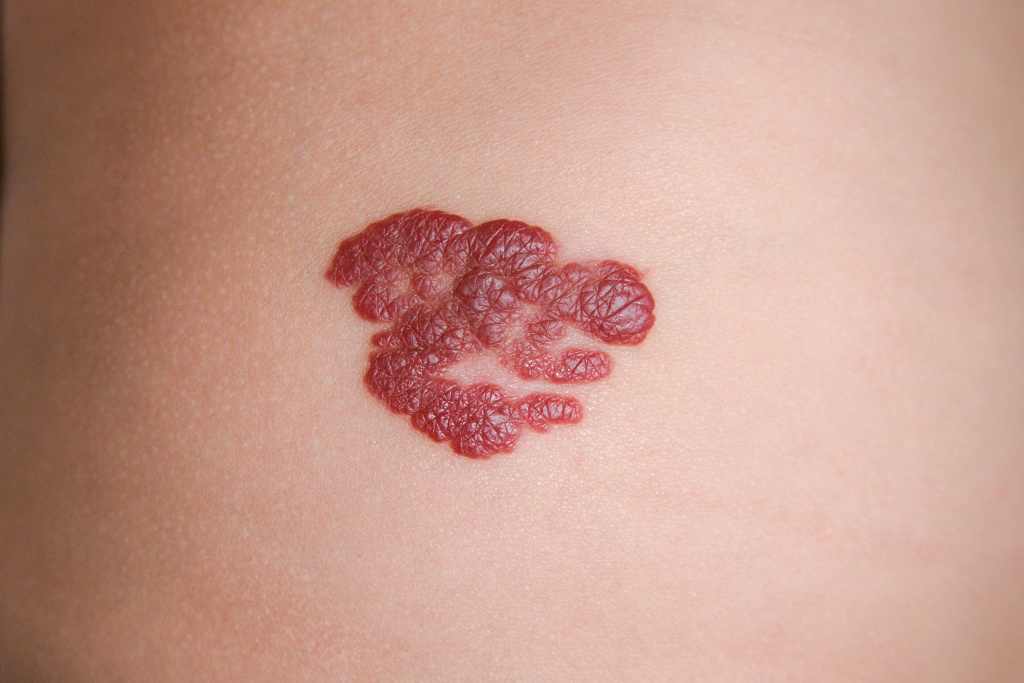
Гемангиома – это доброкачественное новообразование, которое развивается из мелких или крупных кровеносных сосудов. В 90% случаев диагностируются гемангиомы, затрагивающие верхний слой кожных покровов. Экстренному удалению подлежат новообразования, локализующиеся на лице, спине и в области гениталий. При бездействии в патологический процесс могут быть вовлечены соседние органы и ткани.
Остаются ли шрамы от гемангиомы? Можно ли их убрать самостоятельно? Какие есть способы избавления от новых и старых гемангиомогических рубцов? Подробности раскрывают представители компании «Ферменкол».
Причины появления гемангиомы

Самый распространенный вид новообразования – это младенческая гемангиома. Основная причина патологии – аномалии внутриутробного развития, когда клетки сосудистой стенки бесконтрольно разрастаются. С момента рождения ребенка и до достижения им годовалого возраста гемангиома увеличивается в размерах. При благоприятном сценарии после 12 месяцев опухоль начинает инволюционировать и бесследно исчезает уже к трем годам.
У взрослых гемангиома встречается гораздо реже. Причины появления доброкачественной опухоли до сих пор не установлены. Но названы факторы, которые могут спровоцировать разрастание сосудистой ткани:
- генетическая предрасположенность;
- пагубное влияние внешней среды;
- патологии гормональной сферы;
- заболевания сердца и сосудов;
- воздействие вирусов;
- длительное УФ-излучение;
- табакокурение.
Как развивается гемангиома?
Стадии напрямую зависят от типа доброкачественного образования. Врожденное может появиться и исчезнуть. С младенческой гемангиомой все немного иначе. Она в своем развитии проходит несколько этапов:
- На коже появляется красноватое пятно неправильной формы, которое начинает активно расти.
- Сосудистое образование перестает увеличиваться, темнеет и покрывается серым «налетом».
- Гемангиома регрессирует – уменьшается в размерах и постепенно рассасывается.
Патогенез врожденной гемангиомы сложно прогнозировать. В одном случае опухоль может оставаться неизменной в течение длительного времени или разрастаться. В другом же спонтанно уменьшаться в размерах или полностью исчезать.
Возможные осложнения

Несмотря на доброкачественность, гемангиома может затрагивать другие области организма. В лечении нуждаются обширные опухоли объемом свыше 10 см3, а также гемангиомы смешанного или кавернозного типов. Отсутствие лечения и своевременной диагностики может иметь опасные последствия:
- некротические поражения кожи;
- деформация прилегающих тканей и органов;
- развитие кровотечений;
- инфицирование сосудов и ближайших тканей.
При обнаружении у себя гемангиомы следует обратиться к дерматоонкологу. При помощи дерматоскопа грамотный специалист определит, представляет образование опасность или нет.
Помимо первичного осмотра, проводятся все необходимые клинические анализы. По результатам диагностики пациент направляется на соответствующее лечение или на операцию по удалению образования.
Методы избавления от гемангиомы
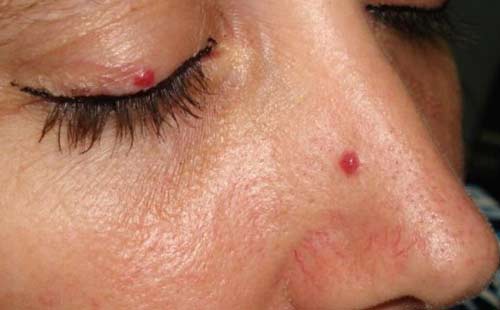
При выборе лечения учитывается не только тип новообразования, но и его размеры, а также локализация, индивидуальные особенности организма пациента. Свою эффективность доказали следующие методы удаления гемангиомы:
- Медикаментозная терапия – применение кортикостероидов и бета-адреноблокаторов.
- Лазерное удаление – коагуляция поверхностных сосудов под влиянием световой энергии. Под действием лазера кровь в патологических сосудах интенсивно сворачивается (коагулируется), а сами сосуды постепенно разрушаются.
- Метод радиоволновой хирургии – под воздействием высокочастотного излучения пораженные клетки полностью устраняются, что исключает рецидив гемангиомы.
- Криодеструкция – контролируемое быстрое замораживание патологических тканей при помощи жидкого азота. В тканях развивается ишемический крионекроз, а затем клетки полностью восстанавливаются, но уже без патологических очагов.
Как убрать шрамы после удаления гемангиомы

Методы криодеструкции, радиоволновой и лазерной хирургии эффективны в отношении гемангиомы. Но после любого вмешательства на коже нередко остаются рубцы, которые тоже нуждаются в лечении. Иссекать грубые шрамы до полового созревания ребенка не рекомендуется. В детском возрасте вмешательства такого плана могут спровоцировать появление обширных келоидов, это связано с тем, что ребенок постоянно растет и самостоятельно травмирует кожу.
Лучше действовать инновационными методами – использовать средства, которые безопасно устраняют патологические рубцы. Хорошим выбором для коррекции рубцов после удаления гемангиомы будет продукция Ферменкол.
- уменьшает объем и диаметр рубца;
- способствует восстановлению рельефа и цвета кожи;
- убирает неприятные ощущения в зоне иссечения опухоли;
- расщепляет основные компоненты рубцов до отдельных аминокислот;
- возвращает кожным покровам здоровый внешний вид.
Действие Ферменкол основано на разрушении патологического коллагена и избыточной гиалуроновой кислоты, которые являются основой рубцовой ткани. Ферменкол не содержит гормонов, действует местно, не всасываясь в кровь и не затрагивая здоровую кожу, поэтому его смело можно применять во время беременности и лактации.
Задать вопрос и описать проблему возникновения шрама после гемангиомы вы можете в специальной рубрике на нашем сайте. Подбор средства осуществляет ведущий врач Светлана Огородникова. Специалист консультирует бесплатно!
Избавиться от шрамов – реально. Главное, грамотно подобрать противорубцовое средство и схему лечения.
Будьте здоровы и не вредите себе!
Избавиться от надоевшей родинки нетрудно: в любом салоне красоты или в кабинете хирурга операцию проведут без проблем. Но что делать потом?
Вместо нее остается открытая ранка, которую дезинфицируют и впоследствии следят за ее гигиеной до полного заживления. А это непросто!
Если попадает инфекция — то осложнений не избежать и останется заметный рубец.
Формирование шрама
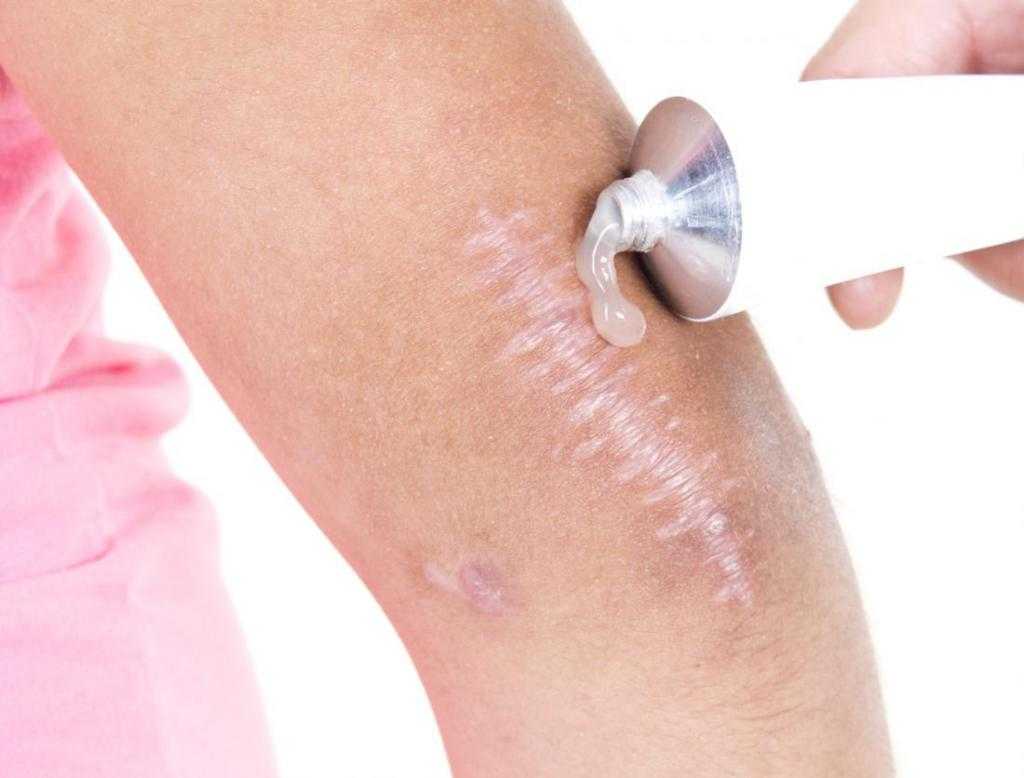
Рана после родинки затягивается корочкой. Как бы она ни чесалась, ее ни в коем случае нельзя удалять самостоятельно — под ногтями находится множество бактерий, да и условия процедуры могут быть нестерильными. Когда рана полностью заживет, корочка отвалится естественным путем. Процесс заживления раны играет важнейшую роль в формировании рубца.
На месте раны нарастает соединительная ткань, которая может краснеть, если родинка находилась над кровеносными сосудами. Иногда в ней больше волокон коллагена, чем требуется для здорового эпидермиса — шрам приобретает келоидный или гипертрофический вид, а это серьезное осложнение, которое требует вмешательства. В редких случаях склонность к образованию избыточного патологического коллагена — индивидуальная особенность организма, чаще всего это последствие нарушения рекомендаций врача:
- не трогать прооперированное место, несколько раз в сутки менять повязки и промывать место мыльным раствором, дезинфицируя хлоргексидином;
- наносить гель/крем/мазь, которую прописал врач, на чистую сухую кожу в области повреждения;
- выпивать не менее 1 л воды в день, употреблять витамины;
- избегать яркого солнца — ультрафиолет повреждает незащищенный эпидермис и может спровоцировать бурный рост рубцовой ткани. Необходимо обязательно пользоваться солнцезащитными кремами (spf 30);
- использовать смягчающую и дезинфицирующую мазь от шрамов после удаления родинки.
Возникновение рубца и его активный рост могут провоцировать:
- травма от неудобной одежды, чесания и др.;
- резкий гормональный скачок — влияет на обменные процессы, из-за чего соединительная ткань растет неправильно;
- генетическая особенность.
Также заметный след после удаления родинки может остаться вследствие чрезмерной сухости кожи или ошибки неопытного хирурга. Молодая здоровая кожа чаще всего заживает полностью, не оставляя рубцов.
Но как определить, что рана до конца не зажила и процесс формирования грубого рубца запущен? Это можно сделать по следующим признакам:
- Красное пятно после операции — норма, но если оно начинает беспокоить и появляется боль, то это свидетельствует о том, что начался воспалительный процесс.
- Прооперированное место отекает, боль носит пульсирующий характер — необходимо срочно показаться врачу.
- Зуд и неприятные ощущения в области раны говорят об инфицировании.
Вовремя приняв меры, осложнение можно быстро остановить. Когда шрам окончательно сформируется, избавиться от него будет сложнее, но тоже реально.
Профилактика возникновения рубца

Предусмотреть проблему всегда проще, чем исправлять последствия. Чтобы снизить вероятность осложнений, перед операцией рекомендуется пройти 2-х недельный курс витаминов А, В, С и Е, включить в рацион продукты с содержанием железа, магния, селена, цинка и калия.
Виды шрамов
Чтобы понять, как убрать шрам после удаления родинки, надо определить, с каким именно осложнением столкнулся человек. От правильного диагноза зависит способ лечения:
- Атрофический рубец (в народе “оспина”) выглядит как ямка, находится ниже уровня эпидермиса и чаще возникает на дряблой возрастной коже.
- Гипертрофический рубец, наоборот, выглядит выпуклым, возвышается над кожей, но не разрастается за пределы изначальной раны.
- Нормотрофический. Не портит внешний вид, так как он плоский и телесного цвета.
- Келоидный шрам. Самый беспокойный из всех — находится над уровнем кожи, может расти на протяжении нескольких лет, существенно превышая размеры изначальной раны. Зудит, болит, имеет бордовый или синюшный цвет.
Поскольку последний из списка вид рубца доставляет больше всех неудобств, расскажем о нем поподробнее.
Этапы формирования келоидного рубца
Несмотря на развитие медицины, причины появления келоидного шрама до сих пор неизвестны. Предположительно это могут быть:
- ослабленный иммунитет;
- повреждение эпидермиса на глубинных слоях;
- аллергия;
- сахарный диабет;
- дисбаланс гормонов в организме;
- наследственность;
- беременность;
- генетические особенности (чаще келоидам подвержены азиаты и темнокожие люди).
Если у близких родственников есть келоидные рубцы, большая вероятность, что они возникнут и у вас даже без видимой травмы кожи или из-за крошечного пореза.
Келоид формируется через год после удаления родинки в виде разросшейся ткани на месте шрама. Появляется краснота, кожа выглядит воспаленной и размер рубца вскоре заметно увеличивается.
На ощупь келоид может быть гладким или бугристым, возвышается над остальной кожей примерно на 8–10 мм. Рост его продолжается от 2 до 5 лет, за этот период келоид грубеет, появляются стяжки и провоцируется повторное повреждение. Даже после иссечения такого рубца при помощи операции, рецидива не избежать.
После указанного срока след не меняется многие годы.
Как избавиться от шрама?
Способы убрать шрам после удаления родинки зависят от степени сложности задачи:
- в самом начале формирования рубца достаточно аппликаций смягчающей мазью с антибактериальным эффектом;
- при первых симптомах появления келоида помогают силиконовые пластины и гели, оказывающие давление на рубец, тем самым препятствуя его росту;
- косметические процедуры, например, пилинги с кислотами. Они эффективны на первых этапах формирования рубца, когда он находится в активной фазе роста. А вот лазерную шлифовку рекомендовано проводить уже после окончательного формирования шрама. Излишнее травмирование рубца может только провоцировать его рост и нужно быть особенно аккуратным в выборе процедуры;
- при серьезной проблеме — иссечение шрама операционным путем и профилактика дальнейшего нарастания избыточного коллагена;
- при большой площади рубца назначают физиотерапию: например, электрофорез с косметическими или лекарственными средствами, а также ультразвук или микротоковую терапию;
- инъекции кортикостероидами (гормонами) в рубец, но не чаще, чем 1 раз в месяц.
Помните, что у большинства из перечисленных процедур имеются противопоказания. Перед тем, как принять решение о том или ином методе коррекции шрама, проконсультируйтесь со своим врачом!
Иссечение рубца — сложная и рискованная процедура, если ее провести неправильно, рецидив гарантирован. Поэтому эксперты рекомендуют проводить операцию у квалифицированного опытного хирурга в больнице или клинике.
Метод тугого бинтования — бандажей (компрессионного белья) — также не всегда приносит результат, а инъекции дополнительно травмируют иглой рубец, что может вызвать рецидив, и препараты для уколов стоят недешево.
Аппликации мазями и физиотерапия наиболее доступны и безопасны для пациента: их проводят либо в поликлинике по месту жительства, либо с помощью специальных аппаратов.
Практикующий дерматолог Светлана Викторовна Огородникова рекомендует в качестве мази от рубцов после удаления родинки гель Ферменкол.
Лазерное удаление — неинвазивный метод лечения гемангиомы с направленным действием. Врач запечатывает или правильнее сказать коагулирует сосуды вспышками импульсного света, ликвидируя патогенные кровеносные образования.
Особенности удаления гемангиомы лазером
Интерстициальная селективная фотодеструкция позволяет убрать гемангиому лазером. При этой методике используют оборудование с длиной волны в диапазоне 532-1064 нм.
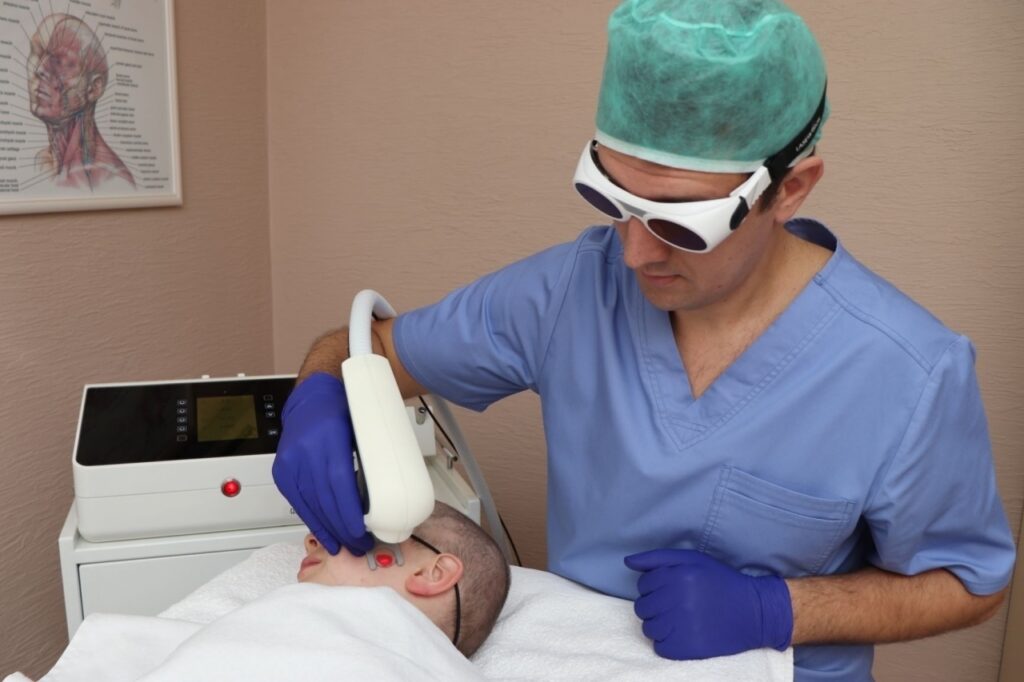
Импульсное излучение воздействует на питающие опухоль капилляры, запуская процесс коагуляции. Стенки сосудов становятся менее заметными и буквально запаиваются, что приводит к постепенному отмиранию доброкачественного образования. Процедура проводится курсом с интервалом между сеансами от 4 недель.
Преимущества лазера перед другими методами
Лазерное удаление гемангиом имеет такие преимущества:
- Высокая эффективность;
- Безопасность;
- Короткий период реабилитации;
- Минимальный риск рецидива.
Удаление азотом менее результативно, криотерапия это устаревший и достаточно болезненный метод удаления гемангиом. Лазер убирает гемангиомы без выраженного дискомфорта, что предпочтительнее для детей и людей с низким порогом чувствительности. Нет ран и кровотечения, как при оперировании: инфицирование обработанного участка исключено.
Показания и противопоказания
Лазерное удаление применимо для гемангиомы, ангиомы и врожденных пятен.
Процедура способствует устранению:
- Гематом;
- Расширенных капилляров;
- Купероза;
- Розацеа;
- Избыточного румянца с шеи, лица или зоны декольте;
- Начальных стадий варикоза;
- Участков выраженных сосудистых сплетений;
- Доброкачественных новообразований — «винных пятен» и др.
Перед началом лечения необходимо проконсультироваться с косметологом-дерматологом. Врач оценит состояние кровеносных сосудов, определит продолжительность курса и эффективность терапии.
Предварительная консультация позволит выявить наличие/отсутствие таких противопоказаний:
- Повышенная температура тела;
- Свежеприобретенный загар проекции работы;
- Индивидуальная непереносимость процедуры;
- Повышенная чувствительность к лазерному излучению;
- Беременность;
- Период лактации;
- Плохая свертываемость крови или любые заболевания связанные со свёртываемостью крови;
- Выраженный варикоз, необходима консультация флеболога;
- Диабет;
- Эпилепсия;
- Гипертония III степени;
- Онкологические либо эндокринные нарушения;
- Обострение хронических заболеваний.
Воспаления на обрабатываемом участке служат причиной временного отказа от процедуры.
Кроме того, лечение гемангиомы лазером несовместимо с приемом препаратов:
- Разжижающих кровь;
- Содержащих золото либо фотосенсибилизирующие вещества;
- Расширяющих сосуды;
- Замедляющих процессы заживления.
Лазер противопоказан недоношенным новорожденным, а также детям с низким весом.
Как проходит лечение гемангиомы лазером
Лазерное склерозирование гемангиомы проходит в условиях специально подготовленного и обустроенного кабинета. Мощность оборудования и другие параметры настраивают под конкретного пациента. Процедура всегда проходит строго по протоколу проведения, что бы исключить осложнения и получить хороший результат.
При образовании в зоне позвоночника или внутренних органов воздействие на сосуды лазером затруднительно. Такие формы опухолей рекомендуют лечить другими методами, а при необходимости — удалять хирургическим путем.
У взрослых
Процедуры проводят по этапно:
- Участок перед обработкой очищают и дезинфицируют;
- Делается фото перед и после процедуры;
- Врач выставляет необходимые настройки лазера;
- Пациенту выдают защитные очки;
- Проводится процедура лазерной коагуляции гемангиомы с обязательным применением крио установки для охлаждения кожи;
- Наносится финиш крем или мазь;
- Врач выдаёт рекомендации на период реабилитации.
Пациенту также могут предложить местное обезболивание гелем/кремом.
У детей
Процедура занимает около 3-10 минут, проводиться под присмотром родителей. Ребенка укладывают на кушетку. Врач надевает специальные очки, обеззараживает и последовательно обрабатывает участок направленными вспышками лазера.
Местное обезболивание используют, если образование:
В сложных случаях, требующих полной неподвижности, применяют общий наркоз.
Уход после процедуры
Первые сутки после лазерного удаления участок с ангиомой нельзя мочить. В зависимости от типа и состояния кожи, врач может порекомендовать обрабатывать зону прижигания:
- Слабым раствором марганцовки;
- Антисептиком;
- Ранозаживляющим средством.
Период восстановления занимает от 3 до 14 дней. В течение этого времени желательно избегать лекарств и действий, способствующих расширению сосудов.

- Загар на улице или в солярии в течении 14 дней до и после процедуры;
- Баня, сауна и т. п.;
- Горячий душ либо ванна;
- Интенсивные физические нагрузки;
- Алкоголь;
- Острые приправы и соусы.
Перед выходом на улицу необходимо использовать солнцезащитный крем с показателем SPF не ниже 50, чтобы избежать пигментации обработанного участка.
Возможные осложнения и побочные реакции
Метод лазерного лечения гемангиомы отличает минимальное количество побочных эффектов. Процедура полностью безопасна как для взрослого, так и для ребенка.
Однако неправильно настроенное оборудование может стать причиной:
- Кровотечение или разрыв кожи;
- Корки на месте удаления;
- Шрам;
- Пигментация;
- Стойкого и непроходящего покраснения;
- Ожогов разной степени;
- Долгого заживления.
В совсем редких случаях попытка «прижечь» гемангиому приводит к разрастанию образования. Предварительный осмотр и своевременное выявление противопоказаний позволяет избежать осложнений.
Сколько стоит процедура
Цена лазерного удаления гемангиомы зависит от места и размеров доброкачественного образования. Минимальная стоимость составляет 1 000 руб. Курс лечения индивидуален: от 1 до 10 процедур. Чтобы сосуды успевали заживать, между сеансами делают промежуток около месяца.
Прайсы ориентированы на такие параметры:
- Количество вспышек аппарата;
- Квадратные сантиметры;
- Обработка конкретной области.
В клиниках Москвы и МО лазерное удаление гемангиомы стоит от 2 000 до 30 000 руб. Цена вспышки 50-100 руб.
Отзывы о лечении гемангиом лазером
Отзывы об эффективности лечения гемангиомы лазером:
- Turisha, г. Воронеж: Ребенок поцарапал себе лицо, одна из царапин зажила неправильно: образовалась красная точка 3 на 3 мм. Врачи поставили диагноз — гемангиома. Сначала предложили подождать, но она начала увеличиваться. Тогда порекомендовали убрать лазером. Удаляли в областной детской поликлинике, под общим наркозом. Через 2 недели точка потемнела и отпала, будто ее и не было;
- sabbina82, г. Гусь-Хрустальный: У дочери появилась гемангиома, когда ей было около месяца. Хирург дала направление в область, сдали общий анализ крови и решили удалять. Процедура была без анестезии: я отвлекала ребенка, пока врач работала лазером. Ни криков, ни боли. Сейчас о пятне напоминает лишь бледный шрам;
- Aktoosh, Южно-Сахалинск: Вскоре после рождения на груди малыша образовалось яркое пятно 1,5 см диаметром. До сих пор жалею, что согласилась удалить. Около 3-4 минут я слушала вопли ребенка: обезболивание никто не сделал. На второй день после процедуры ранка от лазера содралась, и уже через месяц гемангиома вернулась.
Судя по отзывам, процедура результативна, хотя ее качество зависит от специалиста и медицинского учреждения.

Гемангиома – это один или несколько аномальных, извитых, увеличенных в объеме, соединяющихся в виде клубка, сосудов. В просторечии ─ «родимые пятна». Они могут образовываться внутриутробно или формируются уже после рождения. Проявляются в виде одного или нескольких узлов багрового, красного или синего цвета, могут пульсировать в такт биению сердца.
Почему гемангиомы нужно удалять
«Родимые пятна» – не только косметический дефект. Они ухудшают питание тех тканей, где развиваются. Образуясь в коже, они могут распространяться на лежащие глубже ткани и ухудшать их функционирование.
Эти сосудистые опухоли способны:
- нарушать слух, обоняние или зрение – если расположены в районе уха, носа или глаза;
- кровоточить, иногда весьма обильно;
- вызывать образование язв или пролежней на соседних тканях;
- инфицироваться;
- нарушать работу сердца – потому как создается дополнительный «путь» из сосудов, куда также нужно доставлять кровь.
Способы удаления гемангиом
Хирургический
Сосудистая опухоль убирается с помощью скальпеля. После удаления патологических сосудов ткани сшиваются. На месте шва впоследствии остается рубец. Поэтому метод практически не используется для удаления гемангиом на лице.
Криотерапия
В этом случае патологические сосуды «замораживаются» при помощи очень низкой температуры. Для этого гемангиому обрабатывают жидким азотом.
Такое удаление сосудов на лице проводится редко. Это связано с тем, что глубину проникновения низкой температуры невозможно установить: врач прижимает к опухоли смоченную в жидком азоте турунду на столько секунд, сколько ему подсказывает опыт. Если этого времени окажется много, на коже образуется шрам.
Эмболизация
Лечение подразумевает введение в основные сосуды опухоли вещества, которое заблокирует их просвет, в результате чего кровь не сможет больше в них циркулировать. Через время опустевшие сосуды превратятся в соединительную ткань, которая потом рассосется.
Эмболизация редко используется для гемангиом, расположенных на лице, т.к.:
- эмболизирующее вещество может вызвать гибель здоровых клеток;
- закупоривающее вещество может попасть в сосуды, питающие головной мозг.
Медикаментозная терапия
Она подразумевает прием внутрь или введение в сосуды гемангиомы препаратов, которые будут останавливать рост опухоли. Это гормоны-глюкокортикоиды, сосудосуживающие средства группы адреноблокаторов. После курса таких инъекций или приема препаратов внутрь гемангиому нужно удалить или с помощью жидкого азота, что на лице почти не применяется, или лазером.
Как лазер удаляет гемангиомы
Для удаления гемангиом на лице используются только те лазеры, чья энергия поглощается гемоглобином – веществом, содержащимся в красных кровяных тельцах, и не затрагивает здоровые клетки.
Попадая в эритроцит, луч лазера нагревает его, а так как в гемангиоме эритроциты лежат близко к сосудистой стенке, она тоже разогревается. В результате сосуд запаивается, через время замещается соединительной тканью, а потом исчезает. Если капилляры гемангиомы лежат глубоко, необходимо несколько сеансов лазерного лечения.
Наиболее эффективно гемангиомы на лице удаляет лазер Cynergy, производства компании Cynosure, США. Прибор содержит два типа лазеров:
- неодимовый, который удаляет сосуды, имеющие диаметр до 4 мм и залегающие на глубине до 6 мм;
- на красителях: сфера его применения – удаление сосудов небольшого диаметра, лежащих поверхностно.
Лазер Cynergy посылает два импульса – от каждого из лазеров. Интервал между ними можно менять, что позволяет безболезненно удалять сосуды на любой глубине их залегания. После курса лечения следов сосудистой опухоли не остается.
Лазер Cynergy деликатно обрабатывает гемангиомы при любой их локализации, поэтому рекомендуется для применения даже у детей. Мировыми клиническими исследованиями подтверждается, что лазерное лечение может проводиться уже через несколько суток после рождения – когда метаболические процессы, происходящие в тканях, протекают наиболее интенсивно.
Воздействие лазером – оптимальный метод удаления гемангиомы на лице. Чтобы получить желаемый результат, перед его применением необходимо проконсультироваться с сосудистым хирургом и дерматокосметологом и пройти назначенные специалистами обследования.
Читайте также:

