Как убрать шрам на внутренней стороне губы
Обновлено: 28.04.2024
Пластическая хирургия в области устранения послеоперационных шрамов. Как удалить рубец?
Современная медицина, как правило, стремиться вылечить то или иное заболевание как можно менее инвазивным путем, то есть при помощи использования различных лекарственных препаратов, физиотерапевтических процедур, реабилитационных мероприятий. Но в случае некоторых заболеваний эти меры становятся недостаточными или неэффективными, и приходиться прибегать к инвазивному разделу медицины - к хирургии. Одним из последствий практически любой хирургической операции становиться послеоперационный шрам, нередко приобретающий вид заметного рубца.
Основное различие послеоперационной раны от, например, простого пореза кожи, является глубина повреждения - как правило, разрезается не только кожа, но и более глубоко лежащие ткани, которые затем зашиваются. Это создает условия для накопления и разрастания в области повреждения соединительной ткани, которая затем уплотняется - так и формируется типичный рубец. Степень его проявления зависит от многих факторов - от масштаба повреждения, от характера и качества используемого шовного материала, степени реактивности организма. Поэтому заранее очень сложно предсказать, у какого конкретного человека может развиться выраженный послеоперационный рубец. Есть только косвенные статистические данные - например, у детей и людей молодого возраста чаще развиваются гипертрофические или как их еще называют, келоидные рубцы. Это связано с большой способностью к регенерации у тканей молодого организма и, как следствие, высокой реактивностью клеток соединительной ткани. В среднем, о выраженном послеоперационном рубце можно говорить примерно через год после операции - все это время происходит созревание рубца, и даже если он изначально был сильно выражен, то может к году значительно уменьшиться. Если послеоперационный рубец остается выраженным через год и более времени после операции, то можно уже планировать какую-либо коррекцию рубца.
Многие люди хотят избавиться от послеоперационных рубцов, особенно если они расположены на лице. Представительницы же прекрасного пола жаждут устранить их при любой локализации. В связи с тем, что данная проблема довольно распространена (более 60% инвазивных операций приводят к появлению рубцов разной степени проявления), то медицина довольно далеко шагнула в этой области, особенно пластическая хирургия. Выделяют по сути две основные группы методов, направленных на устранение послеоперационного рубца - истинно хирургические, являющиеся разновидностью той или иной пластической операции, и вспомогательные, включающие в себя механическую и лазерную шлифовки рубца, инъекции стероидов в кожу вокруг него, криодеструкцию и некоторые другие методы.
Стоит сразу оговориться, что ни один из современных методов не удалит послеоперационный рубец бесследно, он представляет собой очень глубокое образование. Однако сделать вместо безобразного выпирающего багрового рубца светлую, практически незаметную полоску на коже эти методики вполне способны.
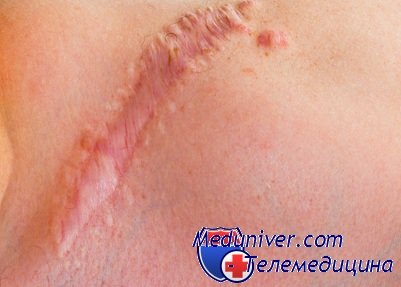
Хирургические методы используются для коррекции застарелых ("возрастом" более двух лет) и значительных по размеру послеоперационных рубцов. Одна из методик пластической хирургии по коррекции таких рубцов заключается в следующем: хирург удаляет верхнюю и кожную части рубца, после чего сшивает кожные лоскуты косметическим подкожным швом. Метод достаточно эффективен, сама операция производиться под местной анестезией, человек может после нее сразу пойти домой - шов накладывается из материала, который рассасывается в тканях, поэтому удалять его затем не надо. Именно такой способ чаще всего применяют при локализации рубца на лице. Единственным его недостатком является возможность рецидива, то есть повторного образования послеоперационного рубца на прежнем месте. Особенно часто это бывает после коррекции келоидных рубцов.
Другим методом пластической хирургии, который может уменьшить степень проявления рубца, является его полное удаление с последующей пластикой. Особенно часто данный метод выбирают для коррекции значительных послеоперационных рубцов после операций на органах груди и живота. Суть его заключается в глубоком иссечении тканей рубца с последующим сшиванием кожных лоскутов. Результат не столь хороший, как при предыдущей операции, однако он позволяет удалить значительные по протяженности шрамы, погруженные в рыхлую соединительную ткань.
При значительных по ширине послеоперационных рубцах применяют следующий метод - сначала в течении некоторого времени (которое зависит от размеров шрама) растягивают кожу по краям от рубца, затем образовавшимися участками здоровой кожи делают пластику, прикрывая рубец сверху. Метод достаточно эффективен, но затрачивает довольно много времени.
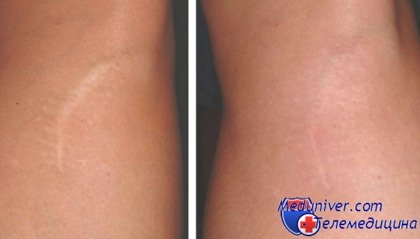
Нехирургические методы, призванные уменьшить степень проявления послеоперационного рубца, традиционно относят, с одной стороны, к пластической хирургии, с другой - к косметологии. Они наиболее эффективны в поздние периоды формирования рубца (9 месяцев - 2 года), так в значительной степени влияют именно на процессы роста соединительной ткани. Механическая шлифовка рубца разрешена через полтора года после образования рубца - до этого времени его наоборот надо оберегать от абразивных влияний одежды и воздуха (например, смазывать гелем Дерматикс) - это уменьшит стимуляцию роста рубца. В любом случае шлифовка и микрошлифовка послеоперационного рубца эффективна только при сравнительно небольших по размеру образованиях, например при шраме после удаления гнойника с кожи лица.
Лазерное облучение послеоперационного рубца в ряде случаев уменьшает не столько размер образования, сколько его красноту, приближая цвет шрама к естественному цвету кожи. Поэтому лазерное облучение применяют при плоских, но густо окрашенных рубцах. Криодеструкция производится жидким азотом, такую процедуру могут совершить в настоящее время практически в любом крупном косметическом салоне. Суть криодеструкции при коррекции послеоперационных швов не отличается от таковой при удалении бородавок и папиллом - слой соединительно ткани замораживается и через время удаляется. Используется также для небольших образований, допускается применение и в случае застарелых рубцов.
Инъекции стероидов (например, гидрокортизона) непосредственно в ткани рубца также нередко используется для уменьшения проявления послеоперационных шрамов. Механизм действия стероидов заключается в том, что замедляют деление клеток и синтез белка, тем самым тормозя рост рубца. При большой концентрации стероиды не только тормозят синтез протеина, но и разрушают уже существующий белок, вызывая размягчение, дистрофию и уменьшение объема тканей рубца.
Большинство современных методик по коррекции послеоперационных рубцов в настоящее время редко используют только один способ - чаще всего, каждая клиника предлагает наиболее эффективное, на свой взгляд, сочетание хирургических и вспомогательных методов, что приводит к быстрому и эффективному результату.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лечение ранений губы. Реконструкция после повреждения лица
Слизистая оболочка губ, круговая мышца рта и кожа восстанавливаются послойно. Первоочередной задачей является правильное восстановление белого валика и края вермилиона, а также влажной линии и круговой мышцы рта.
Особое внимание следует уделять прецизионному сшиванию границы вермилиона и кожи, поскольку даже небольшие несоответствия границы красной каймы губ очень хорошо заметны, а сама граница может быть стерта в результате повреждения или побледнения под действием эпинефрина. Поэтому авторы настоящей статьи начинают восстановление губы с наложения одиночного кожного шва на границе вермилиона и кожи, вслед за которым выполняется мышечный шов, который также способствует прецизионному восстановлению анатомии губы.
Далее выполняется ушивание слизистой оболочки узловыми абсорбируемыми швами, а затем оставшейся части мышц и кожи. На мышцу следует накладывать несколько швов, которые не только восстанавливают непрерывность сфинктера рта, но и предотвращает образование расщелин и втянутых участков кожи, обусловленных диастазом подлежащего мышечного слоя.
Для реконструкции полнослойных дефектов губы существует множество различных алгоритмов. Первичное закрытие раны может выполняться при дефектах размерами менее половины губы. При дефектах размерами до 2/3 губы возможна пластика местными тканями, а при полном отсутствии губы выполняется реконструкция с использованием свободных лоскутов.
Подобные вмешательства редко применяются в острый период травмы. Особенно сложна реконструкция желобка верхней губы (фильтрума). При дефектах в этой области применяется лоскут Abbe (лоскут на ножке из нижней губы), обеспечивающий формирование отдельного участка тканей по средней линии верхней губы области фильтрума.
Расширенный лоскут Abbe позволяет выполнить реконструкцию дефектов губы, захватывающих внутреннюю часть щеки и колумеллу. Не менее сложно бывает восстановить форму и добиться состоятельности угла рта. Ключевым моментом этой реконструкции является восстановление прикрепления лицевых мышц и мышц рта к модиолюсу. Хотя полная комиссуропластика в острый период травмы может оказаться и невозможной, попытка первичного восстановления модиолюса все же должна быть предпринята.
Контрактуры и ретракция оставшихся свободными мышц значительно затруднят вторичную комиссуропластику.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Шрам – это образование, состоящее из соединительной ткани. Формируется в результате заживления кожного покрова после травмы. Рубцы могут оставаться на разных частях тела, в том числе и на губах. Неправильно зажившая рана вызывает комплексы и может стать причиной деформации рта и функциональных неудобств. Шрам на губе получить несложно, а избавиться от него трудно. На помощь придут аптечные средства, салонные процедуры и народные рецепты.
Обзор эффективных народных методов для рассасывания рубцов и шрамов
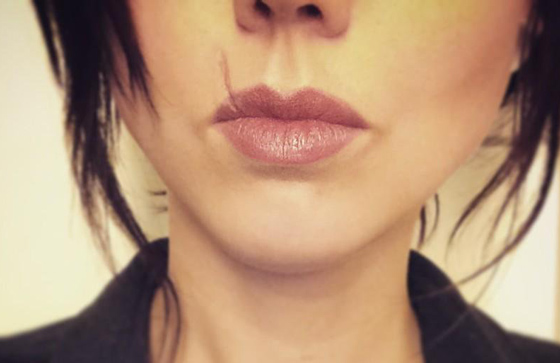
Особенности и виды шрамов на губе
Рубцы на лице – эстетическая и медицинская проблема. В ряде случаев пациенту требуется помощь пластических хирургов для восстановления пропорций и функций. Повредить губы легко, кожа в этом месте тонкая и чувствительная.
Основные причины повреждения губ:
- Наложение швов на рассечение. После падения, удара, оперативного удаления новообразований губа может сильно разойтись и требуется ее зашивание. Стягивание краев осуществляется специальными хирургическими нитями.
- Герпес (простуда на губах). Инфекция герпесвирус диагностирована у 90% жителей планеты. На фоне сниженного иммунитета происходит активация вируса, его обострение, которое проявляется в виде высыпаний вокруг рта. Длительность острого периода составляет 1-1,5 недели. Если в ранку попала бактериальная инфекция, заживление будет происходить дольше, а впоследствии образуется рубец. . Прокол в области губ не всегда заживает быстро и правильно. У многих поклонников пирсинга начинается отторжение и на месте дырки остается некрасивый белый след или шишка.
- Укус животного. Домашние любимцы заигравшись могут случайно ранить своего хозяина и рассечь кожу. Повреждение может быть неглубокими, но бактерии в слюни часто приводят к осложнениям.
- Механическое воздействие. Удар лицом об неровную поверхность, угол оставляет небольшие царапины. Часто маленький ребенок ударяется об игрушки, мебель, стараясь быстрее познать окружающий мир.
- Татуаж. Современная косметология позволяет женщинам выглядеть безупречно в любой ситуации. Благодаря введению в слои кожи перманента губы выглядят накрашенными. Несоблюдение технологии и глубокое проникновение иглы часто оставляют мелкие шрамы.
Чтобы удаление рубца прошло успешно, необходимо знать к какому типу он относится:
- Атрофический. Имеет вид углубления, сформировавшегося в результате отсутствия коллагеновых волокон.
- Келлиодный. Нарост на поверхности, выпуклый. Способен разрастаться.
- Гипертрофический. Выступает над окружающими тканями. Цвет рубца яркий. Причиной образования может служить инфицирование раны.
- Нормотрофический. Находится на одном уровне с остальной кожей, отличается только по цвету.
Шрамы на губах заживают долго, если глубина повреждения большая, а защитные силы иммунной системы снижены. Если был наложен шов, на окончательное формирование уйдет около года. Незначительная травма восстанавливается быстро.
Удаление шрамов
Если заживление прошло без осложнений, травма была неглубокой, то останется нормотрофический след, не требующий коррекции. Келоидные и гипертрофические рубцы не исчезают самостоятельно, удалить их сложно, даже при использовании профессиональных методов. Лечение помогает разгладить атрофические образования.
Рекомендуем почитать:
Аптечные мази
Избавление от рубцов рекомендовано проводить лекарственными средствами на основе натуральных компонентов.
- Клирвин. Препарат содержит в своем составе активные природные вещества, способные разгладить и уменьшить яркость рубцовой ткани.
- Дерматикс. Сглаживает поврежденный кожный покров, увлажняет. За счет размягчения исчезает зуд, боль и другие неприятные ощущения. При использовании геля дважды в день заметные шрамы становятся белесыми следами.
- Зерадерм Ультра. Мазь помогает быстро избавиться от плотных и старых образований. В составе присутствуют сильнодействующие компоненты рассасывающего действия, способные остановить рост и удалить гипертрофические и келоидные шрамы.
- Контрактубекс. Противовоспалительная мазь на основе алантоина, экстрактов растений и гепарина. Тормозит разрастание тканей, осуществляет разглаживание рубцов, заживляет. Терапия проводится курсом длительностью 3-6 месяцев.
- Келофибраза. Лечебный крем с гепарином и мочевиной. Его действие направлено на увлажнение и смягчение стянутой кожи, выравнивает рельеф.
Обзор эффективных препаратов для рассасывания шрамов и рубцов

Коррекция рубцового образования требует правильного подхода, эффективный лечебный препарат может прописать только врач после изучения характера повреждения.
Народные средства
Домашний вариант лечения применим только в том случае, если ушиб или операция были недавно. Натуральные компоненты стимулируют восстановительные процессы только во вновь образовавшейся соединительной ткани.
№1 Измельчить траву петрушки, отжать сок и наложить на проблемную зону. Этот народный рецепт применяется для отбеливания и сглаживания небольших рубцов – герпетический, после татуажа или пирсинга.
№2 Масло какао. Состав наносится на шрам плотным слоем и втирается мягкими движениями. При ежедневном применении повреждения у рта становятся менее заметными.
№3 Эвкалиптовое масло. Масляный экстракт применяется в виде компресса на ночь. Помогает удалять атрофические следы, увлажняя, смягчая и восстанавливая кровообращение.
№4 Корица с медом. Соединить компоненты в равном соотношении и нанести на травму на 15 минут. Это местный активатор, способствующий разглаживанию шрамов и их осветлению.
Шрам от герпеса на губе или незначительного повреждения можно откорректировать домашними методами, если соблюдать главное условие – регулярно выполнять процедуры.
Хирургические и косметологические способы
Убрать шрамы на губах быстро поможет косметолог. Восстановить лицо и устранить косметический дефект помогут разные способы, среди которых наибольшей результативностью обладают следующие:
- Лазер. Эффективный косметологический метод лечения. Лазерный луч испаряет верхние слои эпидермиса на повреждении, а нижний слой приобретает натуральный окрас и выравнивается. Для устранения застарелых рубцов требуется пройти курс процедур – 6-8 сеансов. Шлифовка помогает удалить выпуклость и заменить ее на гладкую кожу.
- Фотокоррекция. Методика запечатывает разрастающуюся соединительную ткань, запаивает сосуды, что прекращает формирование плотного слоя еще на стадии его формирования. Применяется в первые полгода после травмы.
- Гиалуроновая кислота. Инъекции применяются, когда необходимо разгладить рубец на губе, впадающий внутрь. Попадая в ткани, кислота стимулирует рост коллагеновых волокон и приподнимает шрам.
- Фракционный лазер. Мелкими лучами наносятся повреждения, стимулирующие образование нового эластина и коллагена. В результате удается сгладить выпирающие участки.
Обзор эффективных методов избавления от шрамов у детей на лице и теле

Убирать рубцы косметологическими методами дорого, но эффективно. После нескольких процедур кожа выглядит гладкой и обновленной, губы имеют красивый вид.
Противопоказания к удалению
Если ребенок рассек губу и на месте раны остался видимый рубец, родители ищут эффективные способы его рассасывания. Лечить свежие травмы лучше местными лекарственными препаратами, способствующими размягчению и устранению воспалительного процесса в тканях. Противопоказанием к их применению является непереносимость и аллергическая реакция на компоненты.
Хирургические и косметологические методики применяются по назначению врача в случаях сильных повреждений. Если рубец незначительный, необходимо дождаться совершеннолетия ребенка, коррекционные способы вызывают боль и имеют срок реабилитации. Возможно, шрам сам разгладиться.
Как избежать рубцевание на губах
Чтобы свежая травма зажила с минимальными последствиями, необходимо обеспечить ей правильный уход:
- глубокое рассечение необходимо стянуть швами;
- шов регулярно обрабатывать антисептиком и ранозаживляющими препаратами;
- герпес лечить по рекомендациям врача и укреплять иммунитет изнутри;
- не снимать корочки на ранках, не ковырять, не чесать;
- пирсинг делать только у профессионалов и тщательно ухаживать за проколом.
Губы – чувствительная зона лица и на месте травмы могут оставаться некрасивые следы. Убрать их можно разными методами, начиная с лекарственных мазей и народных средств, и заканчивая более мощными косметологическими разработками. Выбирая косметолога, читайте каждый отзыв о его работе и просмотрите фото результатов. Это поможет избежать осложнений и вернуть красоту быстро с минимальными финансовыми затратами.

Различные травмы, хирургическое вмешательство и повреждения кожи сопровождаются неприятными последствиями – шрамами и рубцами. В зависимости от места размещения они могут приносить владельцу массу неудобств. Особый дискомфорт вызывают шрамы на таком деликатном участке, как губы. Современная эстетическая медицина предлагает множество вариантов для решения актуальной проблемы. Удаление шрамов на губе позволит навсегда избавиться от косметических дефектов.
Рубцы могут иметь различную природу. Причинами возникновения рубцов зачастую бывают перенесенные операции, травмы, инфекционные заболевания, сопровождающиеся повреждением целостности кожных покровов. В любом случае они провоцируют появление чувства дискомфорта, что связано не только с возможными болезненными ощущениями, но и с нарушением эстетического вида.
Некоторые пациенты стараются мириться с видимыми дефектами, другие же ищут доступные способы устранения недостатков внешности. Современная косметология готова предложить актуальные технологии удаления шрамов.
Устранение рубцов: популярные методики борьбы с дефектами кожи
Инновационные технологии дают возможность навсегда устранить недостатки внешности, избавив пациента от неприятных ощущений и появившихся комплексов. Существует множество способов удаления шрамов, отличающихся как методикой проведения, так и особенностью воздействия на участки кожи. Мы определили самые популярные из них:
- Лазерное Фракционное удаление - воздействие на поврежденный участок путем создания в коже специальных микроканалов. Методика подразумевает глубокое проникновение светового луча, что позволяет быстро и просто устранять шрамы и рубцы, а также активизировать важные процессы в клетках кожи для придания ей здорового вида, эластичности и упругости.
- Мезотерапия - инъекционная процедура, предусматривающая пополнение количества естественных веществ в коже, ответственных за регенерацию эпидермиса в области шрама. Такой способ коррекции оказывает положительное влияние на состояние губ, активизируя обмен веществ и налаживая гидробаланс в клетках кожи.
Шрам можно сделать практически незаметным быстро и просто, главное - ответственно подойти к вопросу выбора клиники для проведения процедуры. Прежде всего, необходимо посетить консультацию специалиста для определения всех возможных нюансов, показаний и противопоказаний к применению доступных методик.
Экспертная клиника «АЛОДЕРМ» предоставляет весь спектр косметологических услуг в Москве. Свяжитесь с консультантом компании, чтобы получить более подробную информацию о проведении процедур и их стоимости.
Что такое язвенный стоматит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Грачевой Юлии Александровны, стоматолога со стажем в 17 лет.
Над статьей доктора Грачевой Юлии Александровны работали литературный редактор Вера Васина , научный редактор Елена Страндстрем и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Язвенный стоматит — воспаление и нарушение поверхностного слоя слизистой оболочки полости рта с появлением язв. Болезненные язвы также могут образовываться и на языке. Немного реже возникают беловатые поражения слизистой, и совсем редко ротовая полость выглядит нормальной, но присутствует синдром жжения во рту .
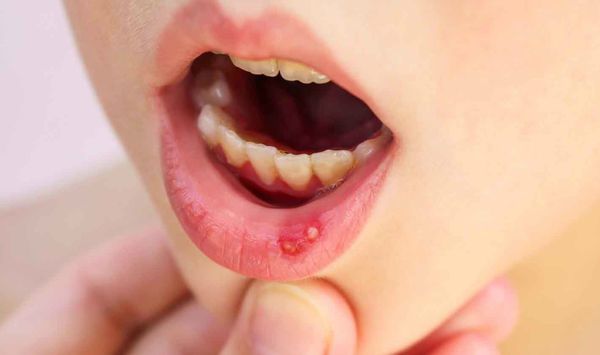
Язвенный стоматит — это самая сложная форма стоматита. Его проявления в полости рта мешают приёму пищи, могут приводить к обезвоживанию и развитию вторичной инфекции, особенно это выражено у пациентов с иммунодефицитом.
Предрасполагающие факторы для развития язвенного стоматита:
- ослабление иммунной системы;
- курение, алкоголь;
- травмы ротовой полости;
- передача инфекции через грязную еду, игрушки, бытовые вещи, от животных;
- пища и вода плохого качества.
Часто причиной стоматитов становится аллергия или токсическая реакция на некоторые вещества, используемые в стоматологии — препараты для анестезии, пломбировочный материал, брекеты, протезы, ортодонтические пластинки.
Провоцирующими факторами также являются:
- воспалительные заболевания кишечника (язвенный колит, синдром Рейтера);
- болезни системы кровообращения (циклическая нейтропения, хроническая анемия);
- гормональные дисфункции;
- хронический иммунодефицит;
- травмы рта, возникающие, например, из-за плохо подобранных зубных протезов;
- аллергия;
- хронический стресс.
Стоматитам наиболее подвержены дети, распространённость в зависимости от возраста:
- дети 1—3 лет (31 % от общего числа детей, заболевших стоматитом);
- дети грудного возраста (26 %);
- дошкольного возраста (20 %);
- младшего школьного возраста (13 %);
- старшего школьного возраста (10 %).
Чаще всего стоматиты возникают в весенний период, на который приходится 38 % заболевших детей, что связано с ослаблениеи защитных сил организма в это время года. Затем следует зима — 26 %, осень — 25 % и лето — 11 % [17] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы язвенного стоматита
Виды язвенного стоматита:
- травматический;
- инфекционный;
- аллергический;
- хронический рецидивирующий афтозный стоматит.
Все эти формы обладают схожими симптомами: отёком, покраснением слизистой оболочки, наличием язвенных элементов. Расположение воспаления зависит от причины возникновения, например, язвы на боковой поверхности языка могут появляться при травмировании острым краем разрушенного зуба или съёмным зубным протезом.
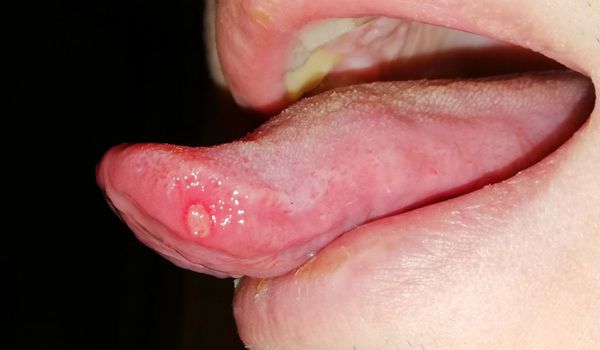
Ещё одним симптомом язвенного стоматита являются везикулы (пузырьки). Они появляются в основном при инфекционном стоматите. Везикулы возникают на слизистой оболочке рта и коже лица (крыльях носа, щеках, верхней губе) и сохраняются 10-12 дней. Мелкие пузырьки быстро превращаются в эрозии с налётом. Воспаление может сопровождаться болями в суставах, мышцах, невралгией, головной болью и увеличением лимфатических узлов.
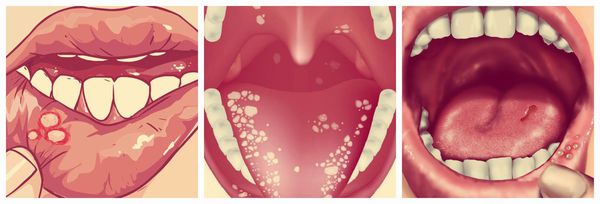
Другие симптомы язвенного стоматита — зуд, жжение и сухость во рту, а также боль при приёме пищи. На слизистой оболочке возникают отёк и покраснение, может наступить омертвение сосочков языка. Подобные симптомы чаще наблюдаются при аллергическом стоматите.
Патогенез язвенного стоматита
Механизмы развития стоматита до конца не изучены, но, вероятнее всего, заболевание вызвано реакцией иммунной системы на раздражители. Одна из самых распространённых теорий возникновения заболевания — инфекционно-аллергическая [18] . Согласно ей, стоматит возникает в результате повышенной чувствительности организма к различным аллергенам и микроорганизмам . Важное значение в развитии заболевания имеют аутоиммунные процессы — на слизистой оболочке полости рта обитают различные микроорганизмы, в ответ на их присутствие организм вырабатывает антитела, которые могут атаковать собственные клетки эпителия.
При первых симптомах стоматита под влиянием медиаторов воспаления происходит раздражение чувствительных нервных окончаний . При этом возникает аллергическая реакция немедленного типа с выделением биологически активных веществ, таких как гистамин, брадикинин, ацетилхолин и др. Это приводит к повреждению эпителия слизистой оболочки , расширению стенок сосудов, увеличению их проницаемости, что становится причиной отёка.
К развитию стоматита также могут приводить хронические инфекции желудочно-кишечного тракта и ЛОР-органов. Они способствуют повышению чувствительности к аллергенам и снижению сопротивляемости к микробам.
Хроническое течение и рецидивы могут быть связаны с обострением болезней внутренних органов. Рецидивы обусловлены развитием иммунопатологических реакций на фоне ослабления защитных сил организма.
Классификация и стадии развития язвенного стоматита
Выделяют:
- Травматический стоматит.
- Инфекционный стоматит:
- герпетический;
- везикулярный;
- язвенно-некротический стоматит Венсана.
- Аллергический стоматит.
- Хронический рецидивирующий афтозный стоматит.
- Стоматиты, вызванные интоксикацией солями тяжёлых металлов (свинца, ртути, висмута).
Травматические стоматиты возникают при повреждении слизистой оболочки зубным камнем, краем разрушенной коронки зуба, съёмным зубным протезом, неправильно расположенными зубами. При этом происходит воспаление дёсен, а в дальнейшем — образование язв.
Инфекционные стоматиты. К развитию герпетического стоматита приводит вирус простого герпеса первого типа. При поражении слизистой оболочки сперва появляется воспаление в виде пятна, которое затем превращается в пузырёк с прозрачным либо с мутным содержимым. После этого возникает язва — болезненный покрасневший участок слизистой. В дальнейшем язва превращается в афту — белесоватое внутри образование с покраснением по краям. Затем афта вновь переходит в пятно, и происходит заживление.
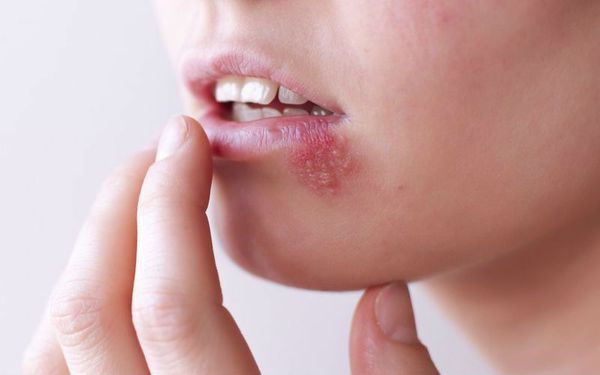
Везикулярный стоматит — острая форма инфекционного заболевания, вызванная везиловирусом. Инкубационный период составляет 2-6 дней, после чего пациент ощущает головную боль, дискомфорт при движениях глаз, общую мышечную слабость, озноб, появляется насморк, боль в горле, повышается температура тела. Больные часто жалуются на увеличение шейных лимфоузлов. При везикулярном стоматите на слизистой оболочке рта появляются пузырьки с красным контуром, наполненные жидкостью. Везикулы расположены на дёснах, губах, языке и внутренней поверхности щёк. Они чувствительны, поэтому приём пищи вызывает боль [10] [13] .
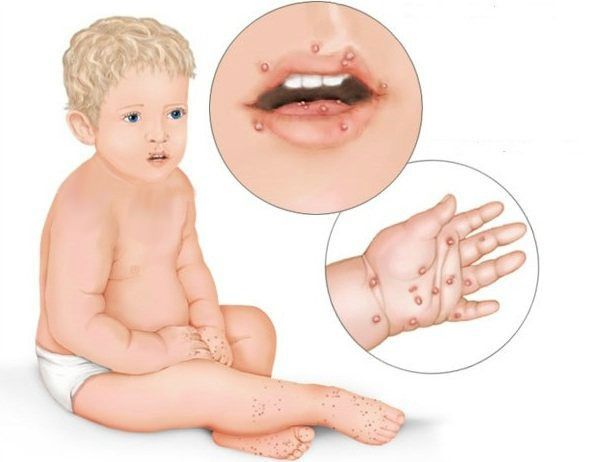
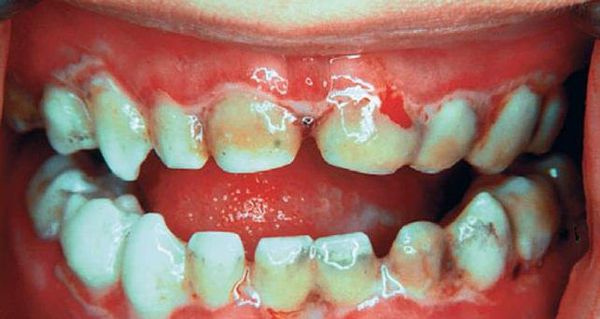
При язвенно-некротическом стоматите Венсана на десневых сосочках появляются поверхностные язвочки, покрытые беловатым налётом. В начале заболевания пациенты испытывают головную боль, общую слабость, у них повышается температура, возникает ломота в суставах. У больных кровоточат дёсны, во рту возникает ощущение жжения и сухости. Боль усиливается при малейшем прикосновении, из-за этого язык при разговоре малоподвижен. Приём пищи и чистка зубов практически невозможны. Усиливается выделение слюны, увеличиваются и становятся болезненными регионарные лимфатические узлы, появляется сильный гнилостный запах изо рта.
Для аллергического стоматита характерны покраснение и отёк дёсен. При пузырно-эрозивной форме появляется эрозия с беловатым налётом и крупный пузырь на слизистой оболочке твёрдого нёба, который впоследствии разрывается. Аллергический стоматит часто возникает при аллергии на лекарственные препараты. Самая тяжёлая его форма — язвенно-некротическая, при которой сперва появляются язвы, а в дальнейшем происходит отмирание тканей и образование рубцов на поверхности слизистой.
Хронический рецидивирующий афтозный стоматит. Выделяют три формы:
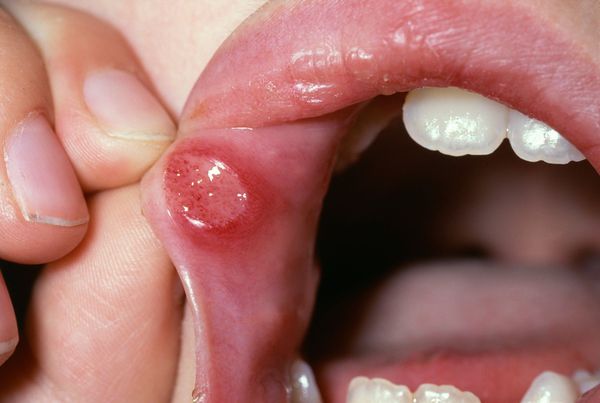
- Фибринозная форма (афта Микулича) — чаще заболевают девочки и женщины в возрасте от 10 до 30 лет. В полости рта появляются резко болезненные одиночные или множественные изъязвления (афты). Количество афт составляет от 1 до 100, в большинстве случаев — 1-6. Заживление происходит за 7-14 дней с образованием нежного рубца или без видимого рубцевания.
- Некротический периаденит (афта Сеттона) — стоматит начинается как глубокая язва, протекает длительно и волнообразно. Количество язв, как правило, от 2 до 10. При заболевании встречается "ползущая" язва, для которой характерны заживление на одном полюсе и рост на другом. Размер язв — от 1 см до значительного поражения участков слизистой оболочки. При заживлении образуется деформирующий рубец.
- Герпетиформный афтозный стоматит — множественные мелкие неглубокие афты, резко болезненные с частыми рецидивами и кратковременными ремиссиями в течение 1-3 лет. Заболевание начинается с небольших эрозий размером 1-2 мм, которые затем увеличиваются и сливаются в обширные эрозивные поверхности. Изъязвления могут поражать любые участки полости рта.
Осложнения язвенного стоматита
Длительное воздействие слабого раздражителя, например зубного протеза, приводит к разрастанию участков слизистой оболочки щёк, губ, нёба. Вследствие этого может развиться лейкоплакия — заболевание, поражающее слизистую оболочку и приводящее к её визуальным и структурным изменениям. На начальных стадиях болезнь проявляется ороговением и покрытием белесым налетом слизистой нёба, дёсен, языка, внутренней стороны щёк. В дальнейшем возможно образование злокачественной опухоли.
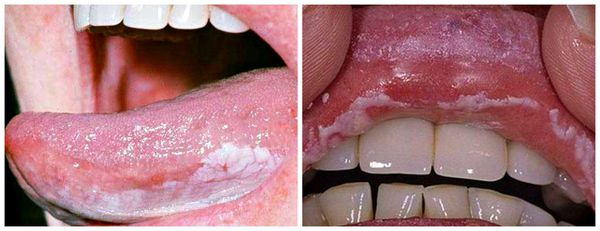
При язвенном стоматите нередко кровоточат дёсны, в отдельных случаях могут выпадать зубы. Также при заболевании снижается иммунитет, из-за чего организм более подвержен инфекциям. Речь больного становится осипшей или хриплой, что чревато возникновением ларингита — болезни горла и связок.
Диагностика язвенного стоматита
На приёме врач расспросит пациента , как давно проявились первые симптомы заболевания, какова их интенсивность, возникали ли подобные случаи ранее. Также доктору необходимо знать о сопутствующих и перенесённых заболеваниях и аллергологическом статусе.
При осмотре ротовой полости стоматолог обратит внимание на зубные отложения, наличие острых краёв коронок зубов, на состояние ортопедических конструкций, патологическую стираемость зубов.
В ряде случаев потребуется лабораторная диагностика. Для этого из полости рта берётся мазок, который поможет выявить возбудителя и подобрать лекарственные препараты.
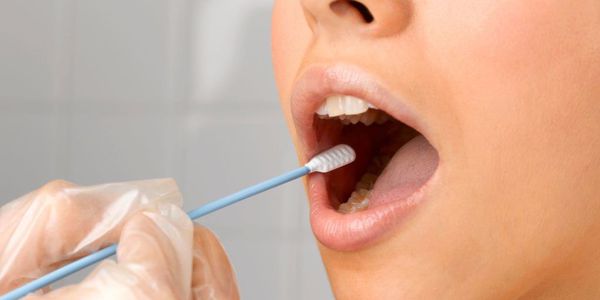
При аллергическом стоматите дополнительная диагностика может включать биохимический анализ слюны с выявлением активности ферментов. Также может потребоваться определение болевой чувствительности слизистой оболочки и гигиеническая оценка протезов.
Дифференциальную диагностику проводят с трофической язвой, с изъязвлённой опухолью, туберкулёзной и сифилитической язвами, стоматитом Венсана.
Инфекционный стоматит дифференцируют с другими вирусными заболеваниями (везикулярным стоматитом, ящуром и др.), а также с аллергическим стоматитом. Пузырно-эрозивные поражения при аллергическом стоматите слизистой оболочки рта следует отличить от пузырчатки, многоформной экссудативной эритемы, герпетического стоматита.
Лечение язвенного стоматита
Основная цель терапии состоит в том, чтобы уменьшить боль и ускорить заживление. Прежде всего необходимо устранить раздражители, которые причиняют дискомфорт пациенту. Далее следует уменьшить симптомы настолько, насколько это возможно.
Для лечения стоматита назначают полоскания растворами фурацилина, мирамистина, хлоргексидина, перекисью водорода. Полоскания уменьшат боль и зуд, очистят ротовую полость от остатков пищи, которые травмируют повреждённые участки.
При сильной боли назначают аппликации с обезболивающими средствами — "Камистадом", "Лидокаин асептом". Лечение различных форм стоматитов будет отличаться.
Инфекционный стоматит. При лечении в первую очередь необходимо понять, вследствие какой проблемы с иммунитетом возникло это состояние, и укрепить защитные силы организма. Для этого внутримышечно вводят "Продигиозан", полость рта обрабатывают антисептиками, протеолитическими ферментами, назначают УФ-терапию [11] .
Везикулярный стоматит. Для уменьшения симптомов будут полезны полноценный отдых, обильное питьё, приём жаропонижающих препаратов. Также слизистую оболочку рта обрабатывают антисептиками ("Супрастин", "Гексэтидин", "Пипольфен") и применяют противовирусные мази — риодоксоловую и теброфеновую. Часто назначают антигерпетические препараты — "Фамцикловир", "Ацикловир", "Валацикловир". Если придерживаться рекомендаций врача, то симптомы заболевания быстро уходят, и больной выздоравливает.
Язвенно-некротический стоматит Венсана. При лечении тщательно удаляют зубные отложения, обрабатывают слизистую оболочку полости рта антисептиками и назначают приём поливитаминов (например, "Компливита").
Аллергический стоматит. Лечение заключается в устранении причины аллергии и приёме внутрь антигистаминных препаратов. В тяжёлых случаях аллергического стоматита вводят внутривенно раствор тиосульфата натрия. При лечении в стационаре назначают капельное вливание гемодеза, изотонического раствора хлорида натрия, полиглюкина, а также приём кортикостероидов.
Хронический рецидивирующий афтозный стоматит. При местном лечении устраняют травматические факторы, полоскают рот тетрациклином (250 мг на 5 мл воды 4 раза в день в течение 5-7 дней), делают аппликации с кортикостероидами и антибиотиками, назначают обезболивающие. При глубоких язвах применяют протеолитические ферменты.
Общее лечение включает приём препаратов:
-
, рифампицин (две капсулы дважды в сутки); (по одной таблетке дважды в сутки в течение 20 дней); (10 мл 30 % раствора внутривенно один раз в сутки или 1,5-3 г внутрь);
- "Продигиозан" (начинают с 15 мкг один раз в пять дней и увеличивают дозу до 100 мкг); (50 мг три раза в сутки два дня подряд в неделю или 150 мг однократно);
- "Делагил" (по одной таблетке один раз в день);
- "Колхицин" (по одной таблетке дважды в день в течение двух месяцев);
- "Аевит" (1 мл один раз в день внутримышечно в течение 20 дней);
- "Гистаглобулин" (2 мл подкожно один раз в три дня) [11] .
Стоматиты при интоксикациях солями тяжёлых металлов и химическими растворами. Если на слизистую попало химическое вещество, необходимо сразу смыть его нейтрализующим раствором. Дальнейшее лечение пациентов с химическими ожогами проводится обезболивающими и антисептическими средствами и препаратами, ускоряющими восстановление эпителия. Также важна высококалорийная диета. При обширных рубцах показано оперативное вмешательство [15] .
Прогноз. Профилактика
При своевременном обращении к врачу и адекватном лечении прогноз благоприятный [12] . Тяжелее всего поддаётся терапии хронический рецидивирующий афтозный стоматит. Для профилактики рецидивов следует:
- исключить контакты с провоцирующими факторами;
- придерживаться диеты;
- соблюдать гигиену полости рта;
- своевременно лечить инфекции;
- отказаться от вредных привычек [7][12] .
Для предпреждения стоматита важно следить за состоянием зубов: регулярно посещать стоматолога, вовремя лечить кариес, снимать зубные отложения.
Читайте также:

