Как убрать с зубов пигментные пятна в домашних условиях
Обновлено: 15.04.2024
Состояние зубов может рассказать многое о человеке. Частая проблема с зубами – появление различных пятен. Пятна на эмали зубов вызывают дискомфорт и нарушают эстетику полости рта. Современная стоматология позволяет избавиться от нежелательной пигментации на зубах.
Почему на зубах появляются белые, жёлтые, тёмные пятна
Пятна появляются из-за различных заболеваний или игнорирования пациентом должного ухода за полостью рта. На изменение цвета эмали и появление тёмных пятен влияют следующие факторы:
- Отсутствие гигиены. Редкое использование зубной пасты приводит к налёту, частицы пищи и напитков негативно воздействуют на эмаль, окрашивая её в жёлтый цвет.
- Курение. Никотин проникает вглубь и придаёт эмали несмываемый коричневый оттенок.
- Употребление красящих напитков и пищи.
- Заболевание пищеварительной системы.
- Эрозия зубной эмали.
- Травмы зубов.
- Зубной камень. В последствии отвердевания налёта, появляются пигментные пятна.
- Недостаток фтора в организме.
- Долгое применение медицинских препаратов.
- Ношение брекетов. Металлическая конструкция оставляет после себя на эмали чёрные пятна.

Опасны ли пигментные пятна на зубах
Образование пятен на эмали свидетельствует о наличии проблем с зубами. Пятна могут спровоцировать развитие кариеса и других заболеваний.
Пигментация не исчезает сама по себе, её не стоит игнорировать, необходимо вовремя обратиться к специалисту. Врач выявит причину появления пятен, удалит их и назначит курс лечения.
Как убрать чёрные пятна на зубах
Убрать пигментные пятна в домашних условиях можно при помощи капп с отбеливающим гелем или реминерализирующей зубной пасты. Питаться следует фруктами, овощами, исключая из рациона большое потребление углеводов.
Самостоятельное избавление от тёмных пятен на зубах не рекомендуется. Элементарный подбор реминерализирующей зубной пасты должен осуществляться по назначению стоматолога. Вмешательство может привести к травме зубов, ухудшению качества эмали и необратимым последствиям.
Домашние манипуляции не смогут полностью удалить пятна. Если появились затемнения на зубах, рекомендуется обратиться к стоматологу.
Преимущества удаления пигментации зубов в стоматологии
Только специалист может помочь пациенту в проблеме с потемнениями на зубах. Клиническая процедура имеет свои положительные стороны:
- Полное удаление пятен.
- Безболезненность процедуры.
- Профессиональный подход.
- Сохранение здоровья зубов.
- Придание эстетичного вида.
- Подбор дальнейшего правильного ухода.
Клиника Дент Сервис предоставляет услугу чистки зубов от тёмных пятен. В клинике работают высокопрофессиональные специалисты по новым технологиям, используя современное оборудование.
Если у вас есть проблема потемнения эмали, не боритесь с ней самостоятельно, обратитесь в клинику Дент Сервис. Вы получите качественную чистку зубов за короткое время.
Что такое зубной камень? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сафроновой Евгении Леонидовны, стоматолога со стажем в 6 лет.
Над статьей доктора Сафроновой Евгении Леонидовны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Зубной камень — это отвердевший зубной налёт, минерализованная бактериальная бляшка (биоплёнка). Она образуется на поверхности зубов из остатков пищи, погибших микроорганизмов, солей кальция, фосфора и железа.
Этот вид зубных отложений обнаруживается при осмотре примерно у 80-90 % пациентов [14] [15] . Чаще всего зубной камень образуется на нижних резцах. Эти отложения имеют жёлтый или коричневый оттенок.
Если зубной камень расположен над десной, пациент может увидеть его самостоятельно невооружённым глазом. Камень, расположенный внутри десны, сможет обнаружить только врач-стоматолог при помощи специальных инструментов.
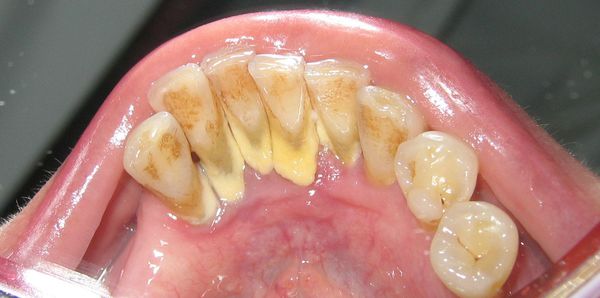
Главная причина образования зубного камня — плохая гигиена полости рта. Во время еды на зубах образуется мягкий зубной налёт, скапливаются остатки пищи, которые создают почву для развития бактерий. Лучше всего бактерии "растут" на легко усваиваемых углеводах, которые содержатся в мучных и сладких продуктах.
Мягкий зубной налёт (зубная бляшка, или микробная биоплёнка) интенсивнее всего скапливается там, где зубы не самоочищаются от пищи в процессе жевания. Зубной налёт со временем пропитывается минеральными компонентами и затвердевает.
Зубной налёт начинается активно образовываться после каждого приёма пищи. Микроорганизмы прикрепляются к поверхности зуба и создают довольно стабильную зубную бляшку. Бактерии размножаются, зубная бляшка растёт и опускается всё ниже в десневую бороздку. Со временем бляшка уплотняется и приобретает желтоватый цвет. По мере затвердевания доступ кислорода внутрь отложений прекращается, что способствует ещё большему размножению анаэробных бактерий.
Зубной налёт может появится на любом зубе, но более стойкие формы он приобретает рядом с большими слюнными железами, которые расположены у центральной группы нижних зубов под языком. Слюна содержит минеральные вещества, которые воздействуют на налёт. Постепенно он темнеет, становится более плотным и трансформируется в зубной камень, который уже невозможно очистить зубной щёткой.
У появления зубного налёта несколько причин:
- нерегулярная или недостаточно тщательная чистка зубов;
- обилие мягкой пищи в рационе;
- нарушение обмена веществ и солевого баланса в организме;
- неправильное положение зубов;
- наличие пломб, брекетов.
Причины образования зубных камней у детей
Образование зубного камня на молочных зубах встречается очень редко. Появлению зубного камня у детей и подростков могут способствовать хронические заболевания почек и анатомические особенности строения зубочелюстной системы [17] [18] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы зубного камня
Симптомы при наличии зубного камня связаны с процессом воспаления дёсен. Сами по себе отложения не вызывают болезненных ощущений, но когда зубной камень формируется в больших количествах и начинает травмировать дёсны, у пациента появляются жалобы.
Наличие зубного камня можно определить по следующим признакам:
- Неприятный запах изо рта из-за жизнедеятельности микроорганизмов, скапливающихся на зубах, — они производят летучие соединения серы с характерным запахом.
- Гиперемия и отёчность дёсен. Десны ярко-красного цвета, зубодёсневые сосочки увеличены в размерах и могут закрывать часть коронки зуба.
- Кровоточивость, которая чаще всего возникает при чистке зубов или когда пациент использует зубную нить. В более тяжёлых случаях дёсны начинают кровоточить при приёме пищи. Этот симптом иногда сопровождается болью в дёснах.
- Повышенная чувствительность отдельных зубов, связанная с процессом рецессии десны зубов. Из-за уменьшения тканей десны зубной корень оголяется, и зуб становится более восприимчивым к воздействиям и разной температуре пищи.
- Неудовлетворительная эстетика, наличие плотных тёмно-коричневых и желтоватых отложений. Наличие зубного камня значительно сказывается на виде улыбки и белизне зубов [3] .
Патогенез зубного камня
Зубная бляшка формируется, когда микроорганизмы прикрепляются к поверхности зуба. На зубах через несколько минут после приёма пищи начинается формирование плёнки (пелликулы), которая состоит из гликопротеинов слюны.
Через 4 часа в состав пелликулы добавляются бактерии стрептококки (Spreptococcus mitis, S.sanguis, S.anguis). Далее прикрепляются актиномицеты. На 2-4 день снижается количество стрептококков, увеличивается количество анаэробных бактерий. Через неделю присоединяются спирохеты и подвижные палочки.
Зубная бляшка завтердевает за счёт минералов, которые содержатся в слюне или десневой жидкости. Скорость минерализации зубной бляшки отличается у разных людей. У кого-то зубной камень образуется быстро, у кого-то с умеренной скоростью. У незначительного количества людей зубной камень не формируется вообще.
Также появлению зубного камня способствуют ортодонтические проблемы, такие как скученность зубов или поворот зубов по своей оси. Такие особенности создают благоприятные условия для минерализации — из-за неправильного расположения зубы тяжелее очищать от мягкого налёта [5] [8] [11] .
Классификация и стадии развития зубного камня
Зубной камень образуется из неорганического и органического компонента. В минеральную составляющую входит фосфат кальция, карбонат кальция, фосфат магния и другие металлы. Органический компонент содержит смесь белково-полисахаридный комплекса, эпителий, лейкоциты и микроорганизмы.
Зубной камень по локализации делится:
- наддесневой: расположен выше уровня десны. Чаще всего образуется в области передних нижних зубов, а также верхних первых моляров;
- поддесневой: расположен ниже уровня десны в пародонтальном кармане на поверхности корня зуба;
- каменный мост: твёрдый налёт охватывает поверхность нескольких зубов, расположенных рядом.
Зубной камень формируется в несколько стадий:
- Накопление минеральных компонентов и начальный рост кристаллов.
- Рост и совершенствование кристаллов.
- Насыщение кристаллов.
Зубные отложения на начальной стадии представляют собой мягкий зубной налёт, а на второй и третьей — зубной камень. На формирование твёрдого зубного камня уходит от нескольких месяцев до полугода.
Выделяют четыре вида прикрепления зубного камня к поверхности зуба:
- при помощи органической пелликулы на цементе (на специфической костной ткани, покрывающей корень и шейку зуба);
- при помощи органической пелликулы на эмали;
- фиксация на неровных поверхностях, например, на кариозном поражении или на месте разрушения костной ткани (лакунарной резорбции);
- тесная адаптация нижней поверхности камня к впадинам или выступам неповрежденной поверхности цемента и проникновения бактериального налёта в цемент [2][6] .
Осложнения зубного камня
Активное нарастание зубных камней в будущем обязательно приводит к воспалительным заболеваниям пародонта — сначала к гингивиту, а потом к пародонтиту.
Гингивит — это заболевание дёсен, которому сопутствует воспаление, отёчность и кровоточивость дёсен. Пациенты жалуются на неприятный запах изо рта, наличие зубных камней, налёт, появление крови при чистке зубов и во время приёма пищи. Гингивит образуется за счёт ферментатов и токсинов, выделяемых патогенными бактериями зубного налёта. При обследовании обнаруживаются зубные отложения, десна отёчные, кровоточат при зондировании, патологический зубодесневой карман отсутствует.
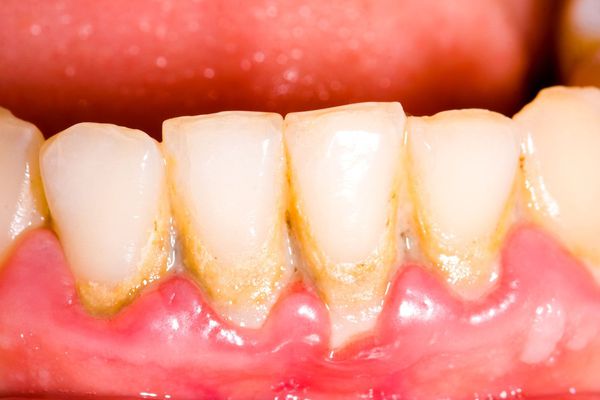
Прогрессирование гингивита в конечном счёте приводит к пародонтиту. При пародонтите в процесс воспаления вовлекается не только десна, но и костная ткань вокруг зуба. К типичным симптомам гингивита добавляются поддесневые зубные отложения, формирование патологических зубодесневых карманов глубиной 3-7 мм. На рентгенологическом исследовании обнаруживается уменьшение костной ткани в области межзубных перегородок.
При отсутствии лечения пародонтит может привезти к потере не только костной ткани, но и самих зубов.
Микробная биоплёнка, длительно существующая в полости рта, оказывает влияние не только на пародонт, но и на внутренние органы. В одном из исследований в Швеции, которое проводилось с 1985 по 2011 годы выяснилось, что риск возникновения сердечно-сосудистых заболеваний (в данном случае внимание заострялось на инфаркте миокарда) повышается при наличии зубного камня у больных [12] .
Зубной камень способствует развитию заболеваний дёсен, но не вызывает кариес и его осложнения. Как показывают клинические наблюдения, в тех местах, где располагается минерализованный налёт, как правило, нет кариеса [7] [12] .
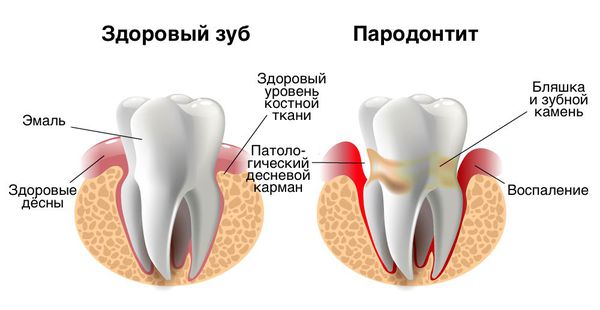
Диагностика зубного камня
Диагностика зубного камня обычно не требует специфических видов исследования. Он обнаруживается в полости рта при осмотре и инструментальном обследовании.
При наличии зубного камня у пациентов во время осмотра обнаруживаются пять признаков воспаления пародонта:
- покраснение десны;
- отёчность десны;
- повышенная температура в области воспаленных тканей;
- боль при агрессивных процессах, например при язвенно-некротическом гингивите;
- подвижность зуба.
Наддесневой зубной камень располагается над десневым краем и хорошо визуализируется в полости рта при осмотре. Это белое или бело-жёлтое образование твёрдой глиноподобной консистенции. При зондировании достаточно легко отделяется от поверхности зуба.
Наддесневой зубной камень часто образуется в щёчных поверхностях верхних моляров и язычных поверхностях нижних передних зубов, потому как именно здесь скапливается больше всего слюны.
Поддесневой зубной камень располагается ниже уровня десневого края и может быть незаметен при обычном осмотре. Наличие таких зубных отложений определяют при помощи пародонтологического зонда. Также камень можно увидеть на рентгенологическом снимке ротовой полости. Поддесневой зубной камень имеет чёрный или тёмно-коричневый цвет, чаще всего он плотно прикреплён к поверхности зуба. Поддесневой камень опасен своим расположением — его наличие говорит о том, что десна уже начала отходить от зуба, и появился патологический зубодесневой карман.
Помимо обнаружения десневого камня при диагностике осматривается зубодесневое прикрепление. Если его нет, стоматолог определяет глубину патологического кармана.
При зондировании десневой борозды чаще всего появляется кровоточивость дёсен, что указывает на влияние наддесневых зубных отложений [6] .
Лечение зубного камня
Лечение зубного камня в зависимости от сложности случая может включать в себя несколько действий:
- полное снятие зубного камня во время гигиены полости рта в кабинете стоматолога;
- замена пломб, которые находятся в неудовлетворительном состоянии;
- ортодонтическое лечение для устранения дополнительных участков, на которых регулярно образовывался зубной камень из-за неправильного расположения зубов;
- лечение зубного камня и снятие налёта состоит из следующих этапов: удаления зубного камня с зуба, обработки полости рта антисептиком и полировки поверхности зуба.
Чистка зубов от камня может осуществляться ручным способом или при помощи специального аппарата — звукового или ультразвукового скалера.
Ручной, или механический, метод удаления зубного камня
К ручным инструментам относятся: ручные скалеры, экскаваторы, рашпили и долота, кюреты.
- скалеры — используются для снятия наддесневого зубного камня, бывают прямыми и изогнутыми;
- экскаваторы — используют для снятия камней большого размера;
- долота — применяют для разбивания «мостов» из зубного камня на фронтальных зубах;
- кюреты — это зоноспецифические инструменты для снятия поддесневого зубного камня;
- рашпили — используются для соскабливания отложений с поверхности зуба.

Чистка зубов ультразвуком
Звуковые и ультразвуковые скалеры помогают стоматологу быстро и легко удалить зубные отложения во время профессиональной чистки зубов.
При работе скалера наблюдается эффект кавитации (образуются и схлопываются пузырьки воздуха в потоке жидкости, что сопровождается гидравлическими ударами), инструмент вибрирует при контакте с зубом, что обеспечивает создание энергии, достаточной для снятия отложений. Важно, что при правильном использовании аппарата не происходит повреждения мягких и твёрдых тканей.
Перед ультразвуковой чисткой каменных мостов в том случае, если они плотно сцеплены с эмалью, используется химическое протравливание твердых зубных отложений. Это покрытие зубов щелочными и кислотными растворами, которые делают камень мягким.
Антисептическая обработка заключается в орошении полости рта 0,05 % раствором хлоргексидина. Некоторые виды скалеров позволяют снимать зубной камень сразу с подачей хлоргексидина. В обычных скалерах через наконечник подается вода.
После удаления зубного камня поверхность зубов полируется, чтобы создать неблагоприятные условия для закрепления мягкого налёта. Полировка осуществляется при помощи резиновых чашечек и щёточек с добавлением низкоабразивной пасты [4] [5] [9] .
Когда нельзя чистить зубы ультразвуком
Абсолютных противопоказаний к ультразвуковой чистке зубов нет, могут быть некоторые ограничения, которые врач учитывает после осмотра полости рта.
Метод пескоструйной обработки (Air Flow)
Метод Air Flow позволяет бережно избавиться от любого налёта на зубах. Процедура выполняется с помощью устройства, которое подаёт плотную струю из смеси воздуха, воды и веществ, очищающих поверхность зубов и десневые карманы.
Химический способ удаления зубного камня
Химический метод заключается в применении специального геля, размягчающего зубные камни. Эффективность этого метода ниже, чем у чистки ультразвуком.
Лазерная чистка
Лазер для снятия зубных отложений не используется.
Комбинированный метод
Комбинированный метод может сочетать Air Flow, ультразвук и химический методы.
Для чего необходима профессиональная чистка зубов
Профессиональная чистка нужна для удаления зубных отложений. Зубной камень идеально удерживает мягкий зубной налёт, поэтому без профессиональной чистки он увеличивается в размерах и может спровоцировать развитие болезней десён [8] [10] [11] .
Можно ли произвести удаление зубного камня самостоятельно
Зубной камень в домашних условиях удалить невозможно. Народные методы удаления зубного камня неэффективны, их применение может привести к необратимым последствиям.
Прогноз. Профилактика
После удаления зубной налёт может образоваться снова, если пациент не делает никаких изменений в уходе за зубами. Поэтому профилактика зубного камня и сопутствующих ему заболеваний десён прежде всего заключается в правильной личной гигиене полости рта.
Чистка зубов помогает ежедневно удалять микробную бляшку и предотвращать её разрастание на поверхности зубов. Без личной гигиены адекватное лечение заболеваний пародонта будет просто невозможно. Как упоминалось ранее, зубная бляшка является основной причиной развития заболеваний пародонта, и именно из неё формируется зубной камень.
Как выбрать щётку для чистки зубов
Прежде всего пациенту необходимо подобрать качественную зубную щётку, основной инструмент гигиены полости рта. На рынке представлен огромный выбор зубных щёток, различных по форме, размерам и дизайну. Рекомендуется использование щётки средней жёсткости с щетинками из нейлона с закруглёнными концами для меньшего травмирования дёсен. Рукоятку пациент выбирает на свой вкус. Американская стоматологическая ассоциация рекомендует менять зубную щётку раз в 3-4 месяца.
Пациентам, которые склонны к быстрому образованию камней, следует назначать специальные профилактические зубные пасты. Этот вид зубных паст содержит в своём составе пирофосфаты, которые уменьшают осаждение нового зубного камня на зубах.
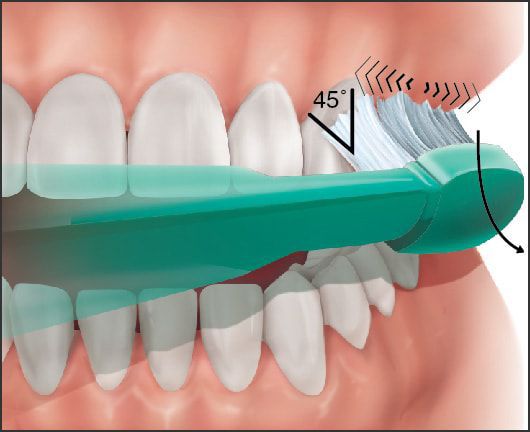
Рекомендуется научиться чистке зубов в технике Bass, при которой особое внимание уделяется очистке зоны десневой борозды от мягкого зубного налёта. Это техника позволяет эффективно и нетравматично снять наддесневой налёт и получить доступ к поддесневому [16] .
Чистку в технике Bass стоит выполнять так:
- расположите щётку параллельно зубам, так, чтоб щетинки смотрели в сторону дёсен;
- наклоните щётку на 45 градусов и без нажима двигайте щетинками так, чтоб они попадали в десневую бороздку;
- лёгкими движениями направляйте щетинки под десневую ткань, по кругу или быстро двигая щёткой вперёд-назад 15-20 раз, после переходите к следующим зубам. Щётка должна покрывать 2-3 зуба одновременно;
- после того, как почистите всю переднюю поверхность зубов, продолжайте в той же технике чистить область со стороны языка;
- чтобы почистить внутренние поверхности передних зубов, поверните щётку щетинками вертикально;
- почистите жевательную поверхность моляров.
Помимо зубной щётки и зубной пасты следует назначать дополнительные средства гигиены полости рта. К ним относится следующее:
- Флосс для эффективного удаления налета на апроксимальных поверхностях зубов (поверхностях, контактирующих с соседними зубами своего ряда).
- Межзубные ёршики для межзубной чистки. Они также эффективно помогают избавиться от зубной бляшки.
- Ирригатор — устройство, которое помогает вымывать мягкий зубной налёт из труднодоступных мест, тем самым предупреждая минерализацию налёта. Помимо удаления налёта данный аппарат осуществляет гидромассаж дёсен.
Кроме личной гигиены полости рта рекомендовано проведение профессиональной чистки зубов раз в полгода у стоматолога.
Чем дольше существует зубной налёт и чем быстрее он развивается, тем выше вероятность появления осложнений, требующих серьёзного стоматологического вмешательства. Поэтому прогноз во многом зависит от того, как быстро пациент обратится к врачу для удаления зубного налёта и насколько ответственно будет поддерживать гигиену полости рта в дальнейшем. Помимо регулярной профессиональной чистки задача стоматолога в данном случае — это правильная мотивация пациента и рекомендации [1] .
Люди, которые улыбаются редко, не обязательно пессимистичны и угрюмы от природы. Многих из них беспокоит деликатная проблема - желтый налет на зубах. Мелочь, которая подтачивает самооценку, заставляет оставаться в напряжении и отказываться от интересных жизненных возможностей из-за смущения. Как убрать жёлтый налёт на зубах? Можно ли избавиться от него дома, не отправляясь к стоматологу за едким отбеливающим составом? Или домашние средства дают минимум эффекта при максимуме ущерба для эмали?
Как появляется желтый налет на зубах?
"Заработать" подобную неприятность легко. Для этого достаточно:
- 1. долго и много курить;
- 2. увлекаться кофе и крепким черным чаем;
- 3. игнорировать предупреждения стоматолога о необходимости вовремя чистить зубной камень;
- 4. иметь хронические заболевания ротовой полости;
- 5. чистить зубы не 2 раза в день, а под настроение и делать это в течение 10-15 секунд вместо 5 минут.
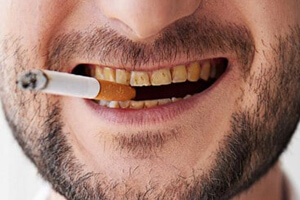
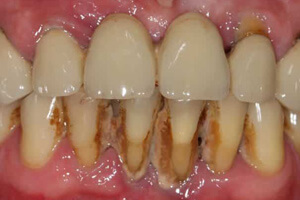
Желтый налет бывает мягким и твердым. Тем, кто упорно не хочет идти к стоматологу и собирается попробовать народные средства, необходимо знать: самостоятельно можно побороть только мягкий налет, причины которого - внешние. Сформировавшимся зубным камнем (который может иметь желто-коричневый оттенок) и проблемой потемнения эмали изнутри должны заниматься только и исключительно стоматологи, располагающие специальным оборудованием и навыками!
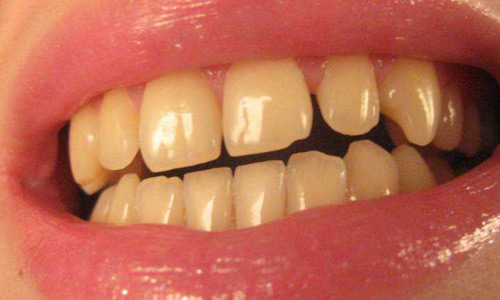
Желтые пятна на зубах
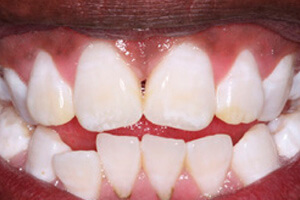
Желто-серо-коричневые пятна, которые нельзя назвать налетом, но, тем не менее, можно назвать крайне дискомфортным для человека фактом - еще одна распространенная проблема. Отдельные островки неприятного оттенка могут образовываться на эмали по тем же причинам, что и общий желтый налет - курение, употребление чая и кофе, высокопигментированных алкогольных напитков, плохая гигиена ротовой полости.
- Но у появления пятен есть и другие предпосылки:
- 1. болезни щитовидной железы, влияющие на состав слюны и приводящие к образованию пятен;
- 2. удаление зубного нерва или установка некачественной пломбы, впитывающей частицы пигмента из пищи;
- 3. употребление некоторых лекарств: противоанемийных, гормональных и др.;
- 4. изменение витаминно-минерального состава крови из-за несбалансированного питания или хронических заболеваний;
- 5. возрастные изменения в организме, начинающиеся после 60 лет.
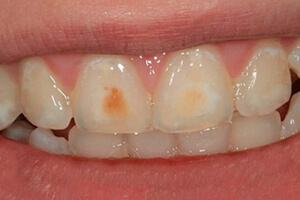
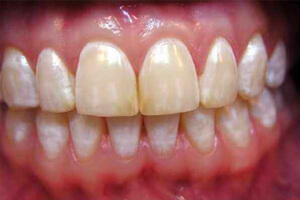
От отдельных желтых пятен на зубах рекомендуется избавляться вместе со стоматологом и обязательно поговорить с терапевтом о неприятных потемнениях на эмали, чтобы пройти медицинское обследование и устранить причины. В домашних условиях борьба с пятнами может оказаться неэффективной.
Как самостоятельно убрать желтый налет на зубах?
Перед звонком в стоматологическую клинику и записью на прием стоит попробовать домашние способы избавления от досаждающей проблемы. Список безопасных для здоровья мер, которые можно предпринять дома, таков:

- 1. Пересмотреть ежедневные гигиенические процедуры и откорректировать их. Банальный, на первый взгляд, совет, но если причина появления налета заключается в халатном отношении к гигиене рта, исправление ошибок решит все вопросы. Чистить зубы необходимо 5 минут, проходя щеткой со щетиной средней жесткости по всем уголкам и по языку. По вечерам следует пользоваться зубной нитью: ночью между зубами не должно оставаться никаких частиц еды. После приема пищи важно полоскать рот качественными ополаскивателями. Лучшая паста для человека, которого смущает желтый налет на зубах - содержащая фтор. Этот микроэлемент отвечает за состояние эмали и может помочь ей постепенно восстановить природный цвет.
- 2. Если нет кровоточивости десен, трещин эмали и незалеченного кариеса - попробовать воспользоваться перекисью водорода. Перед процедурой зубы нужно почистить привычной пастой, затем намочить вату перекисью и протереть зубы. При необходимости в перекиси смочить зубную щетку и повторить чистку, рот тщательно прополоскать. Процедура повторяется 1 раз в неделю в течение месяца. Наибольшего эффекта удается достигнуть, если отказаться от курения и употребления черного чая.
- 3. Фармацевтические отбеливающие средства. В каждой аптеке есть полка, где представлен ассортимент гелей, специальных паст, кап, пластырей и других продуктов. Выбор производителя - личное дело каждого, но перед покупкой стоит просмотреть отзывы других людей и посоветоваться со стоматологом: непрофессиональные отбеливающие составы также могут иметь агрессивные действующие вещества, влияние которых на эмаль конкретного человека иногда непредсказуемо. В остальном нужно четко следовать инструкции на упаковке выбранного продукта, и результат проявится через указанное производителем количество процедур.
Важным моментом в применении домашних методов является 100% здоровье зубов: кроме желтого налета во рту не должно быть никаких проблем вроде стоматита, кариеса, пораженных десен, пародонтоза.
Как справляются с желтым налетом на зубах стоматологи?
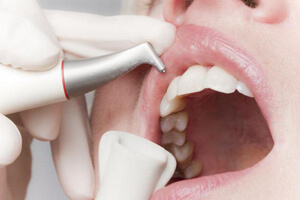
Вариант, который поможет убрать желтый налет и пятна и не позволить всему этому появиться снова - посещение стоматолога-терапевта раз в полугодие для проведения профессиональной чистки мягких и твердых отложений. Методы, которые выбирают врачи, таковы:
В большинстве случаев зубной налёт является причиной недостаточно качественной гигиены полости рта. Но бывает и такое, что у людей, относящихся к вопросам соблюдения гигиены весьма трепетно, возникает черный налет на зубах.
Причины его появления у взрослых и детей отличаются: если у первых он является следствием употребления большого количества чая и кофе, а также курения, то у вторых может быть связан с жизнедеятельностью определенных бактерий, применением ополаскивателей и употреблением жевательных витаминов.
Заявка на консультацию
Виды зубного налета
Налет на зубах делится на две большие группы:
- возникновение которого связано с внешним загрязнением зуба;
- появляющийся вследствие отложения пигментов.
При несоблюдении гигиены полости рта на зубах может появиться налет:
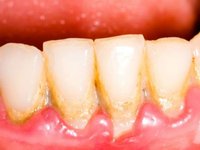
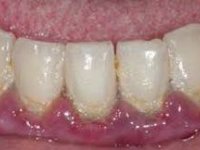
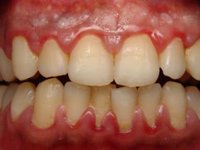
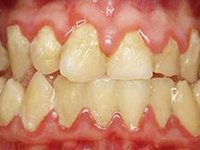
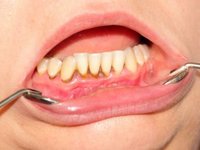
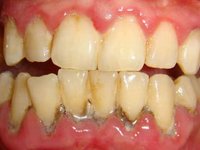
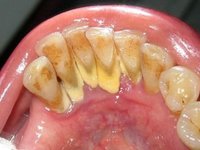
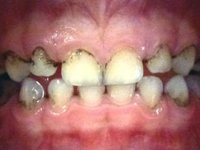
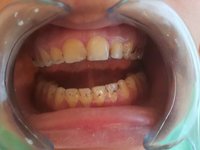
Если с гигиеной всё в порядке, тогда черный налет – это последствие от:
- регулярного потребления чая, кофе и никотина;
- применения лекарств с повышенным содержанием железа;
- жизнедеятельности хромогенных бактерий;
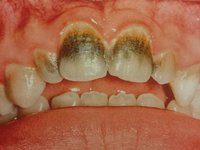
Бактериальный налет на зубах: причины
Мягкий или, как его еще называют, бактериальный налет обладает мягкой консистенцией, поэтому от него легко избавиться с помощью самой обыкновенной зубной щетки. Основное место его скопления – шейки зубов.
Более твердый налет, который не получается удалить щеткой, именуется камнем. Он возникает в процессе минерализации мягкого налета солями фосфора и кальция, имеющимися в слюне.



Почему же налет образуется?
Во рту постоянно находится огромное количество бактерий, которые, во-первых, размножаются, а во-вторых, оставляют после себя продукты жизнедеятельности. Даже если регулярно чистить зубы, нельзя избежать возникновения налета: уже через 6 часов, прошедших после тщательной чистки, легко можно заметить, не прибегая к использованию специализированного оборудования, бактериальную массу на поверхности зубной эмали. Всплеск активности микроорганизмов наблюдается сразу после еды: остатки пищи во рту заставляют бактерий приступать к их интенсивной переработке.
При этом микроорганизмам достаточно даже небольших кусочков еды, невидимых глазу человека: питаться они могут пленкой, состоящей из углеводов и белков, неизменно остающейся на поверхности зубов после еды, и остатками пищи, попадающими в промежутки между зубами. В связи с этим в течение 15 минут после каждого приема пищи обязательно надо чистить зубы, поскольку масса бактериального налета за 1-2 часа способна увеличиться в объеме в несколько раз. Особенно интенсивно налет скапливается на шейках зубов у людей, любящих между основными приемами пищи перекусить сдобной булочкой или чем-нибудь сладким.
Практически сразу после появления мягкого налета начинается процесс минерализации, в результате которого он постепенно твердеет. Период первичной минерализации (т. е., когда налет, говоря простым языком, «схватывается», но пока еще остается рыхловатым) равняется 10-15 часам. Когда налет окончательно твердеет, его поверхность становится идеальной для образования отложений.
Пигментный темный налет на зубах
Основная причина появления такого налета у взрослых людей – курение, употребление кофе и чая. Соблюдение гигиены гарантирует отсутствие бактериального налета и камня, но, если пренебрегать ей, черный зубной налет не заставит себя долго ждать. Пигменты очень хорошо пристают к эмали, покрытой бактериальным налетом, образующимся в результате редкой чистки зубов.
К видам пигментного налёта относятся:
- налёт коричневого цвета, возникающий от регулярного потребления чая и кофе в больших количествах;
- скопление отложений никотина;
- потемнение эмали в результате приёма препаратов, содержащих железо в составе;
- размножение бактерий, образующих красящие вещества (их называют хромогенными);
- изменение цвета эмали после употребления антибиотиков;
- почернение из-за болезней внутренних органов.
Если налёт вызван бактериальными факторами, то регулярная тщательная чистка зубов, применение ополаскивателей и флосса сводят вероятность его появления к минимуму. Однако если причина появления налёта кроется в воздействии красящих веществ, соблюдение гигиены для его предотвращения не поможет.
Черный налет на зубах у детей, причины которого связаны с деятельностью хромогенных анаэробных бактерий, проявляется в виде пятен, локализующихся в районе шеек. Бактерии-актиномицеты выделяют сульфит водорода, вступающий в реакцию с железом (содержится в слюне и красных кровяных тельцах). В итоге на поверхности зубов откладывается несчищаемая обычной щеткой форма железа черного цвета. Хромогенное окрашивание может быть также оранжевым, зеленым и коричневым.
Черный налет на зубах у ребенка может образовываться и по другим причинам. К его появлению приводит:
- использование антисептиков, в составе которых содержится хлоргексидин, бензаклония хлорид, а также эфирные масла (последние есть в составе популярного средства «Листерин»);
- употребление продуктов питания, богатых железом, а также витаминов с его повышенным содержанием.
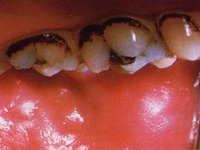

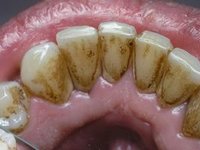
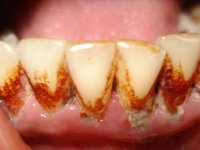
Как убрать налет с зубов своими силами
Многие люди не любят лишний раз посещать зубного врача, особенно, если дело касается удаления зубного налета, не причиняющего больших неудобств. Причины этого понятны: и нехватка свободного времени, и нежелание платить за процедуру.
Можно попробовать убрать налет с зубов в домашних условиях, но сделать это получится, если отсутствуют поддесневые отложения, а слой налета имеет малую толщину.
Первый способ предполагает использование специальной зубной пасты для удаления зубного налета с абразивными веществами. На этикете подобных паст обязательно указывается показатель RDA, свидетельствующий о степени абразивности. В пастах, ликвидирующих налет, его значение должно превышать 100. Но пользоваться такими пастами на постоянной основе нельзя. Если в составе пасты есть пирофосфаты, значит, она может помочь избавиться от зубного камня, поскольку они обладают способностью растворять его матрикс.
Наиболее эффективными из подобных паст считаются:
-
President White Plus. Индекс абразивности равняется 200 единицам, кроме того, в составе имеется диоксид кремния, обладающий абразивно-полирующими свойствами. Пользоваться пастой нельзя чаще 1 раза в неделю.
Второй способ – применение специальной зубной щетки, позволяющей самостоятельно убрать налет. Рекомендуются использовать:
Как избавиться от налета на зубах с помощью зубного врача
Чтобы ликвидировать налет, стоматолог предложит провести профессиональную гигиену полости рта.
Налет на зубах у ребенка: лечение
Удаление бактериального и хромогенного налета у ребенка ничем не будет отличаться от аналогичной процедуры, рекомендуемой взрослому человеку: точно так же используется очистка ультразвуком и AirFlow.
Однако хромогенное окрашивание зубов с течением времени может вернуться. Единственным возможным решением проблемы является регулярная профессиональная чистка, проводимая стоматологом. Чтобы сделать посещение зубного врача как можно более редким, ребенка стоит приучить пользоваться электрической зубной щеткой, пульсирующие круговые движения головки которой отлично разбивают налет.
Ускоренному образованию отложений способствует кровь в ротовой полости, поэтому у ребенка необходимо вылечить гингивит. От использования хлоргексидина и антисептиков на его основе надо отказаться.



Как предотвратить появление налёта
Любую болезнь легче предотвратить, чем потом лечить: не является исключением в этом плане и зубной налёт.
Существует ряд рекомендаций, дающих возможность снизить до минимума вероятность возникновения налёта.
Чтобы минимизировать риск развития налёта у детей, рекомендуется:
Что касается взрослых, рекомендации будут следующими:
-
ультразвуковые щетки (в них есть генератор, вырабатывающий волны ультразвукового диапазона, разрушающего налет и удаляющего пигментные отложения);

-
электрические щетки с головкой, совершающей вращательно-поступательные движения. Величина пульсация составляет порядка 20000 движений в минуту, благодаря чему плотный налет отстает от поверхности зубов.
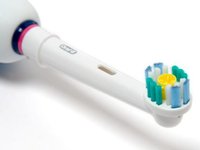
-
. Через специальный наконечник подается под высоким давлением смесь, состоящая из воды, воздуха и абразивных частиц. Способ рекомендуется пациентам с пигментным налетом (при массивных отложениях он будет малоэффективен). Помимо ликвидации налета, AirFlow полирует поверхность зуба, делая эмаль более гладкой.
- следить за тем, чтобы ребёнок чистил зубы дважды в день;
- поддерживать рекомендованный уровень влажности в помещении, где спит чадо;
- контролировать употребление ребёнком жидкости – при достижении возраста 4 лет объём выпиваемой воды должен составлять не менее 800 мл;
- не затягивать процесс отказа малыша от использования пустышки;
- обязательно включить в рацион яблоки и морковь.
- не затягивать с лечением кариеса – при малейших его признаках нужно в кратчайшие сроки обратиться к стоматологу;
- сократить употребление таких напитков, как кофе и чай, поскольку они влияют на цвет эмали;
- регулярно использовать зубные пасты, содержащие фтор;
- минимизировать (а лучше и вовсе отказаться) количество выкуриваемых сигарет в течение дня;
- употреблять свежие необработанные фрукты и овощи, не забывать использовать в рационе витамины;
- не пренебрегать гигиеной полости рта.
Эта статья носит информационный характер, за подробностями просим вас обращаться к врачу! О противопоказаниях и побочных действиях проконсультируйтесь с врачом.
Пигментация зубов – это патологическое состояние, сопровождающееся изменением естественного цвета зубов в результате воздействия экзогенных и эндогенных факторов. Зубы могут приобретать желтый, коричневый, серый, розовый, черный, красный оттенок. Часто наряду с пигментацией зубов выявляют деминерализацию эмали, сопровождающуюся гиперестезией. Диагностика пигментации зубов включает сбор жалоб, физикальное обследование, рентгенографию, ЭОД, термографию. Для устранения пигментации зубов выполняют профессиональную чистку, проводят внутриканальное и внешнее отбеливание или восстанавливают естественный цвет путем протезирования.
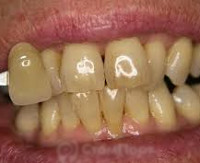
Общие сведения
Пигментация зубов (дисколорит) – стойкое окрашивание зубов, возникающее по причине воздействия общих или местных факторов. На сегодняшний день пигментация зубов является очень распространенной патологией. Дисколориты выявляют у 85% людей молодого возраста, что связано с неправильным питанием, вредными привычками, травмами. У мужчин пигментацию зубов обнаруживают в 60%, у женщин – в 40% случаев. Среди основных причин дисколоритов выделяют неудовлетворительную гигиену полости рта, никотиновую и медикаментозную пигментацию, травмы, окрашивание депульпированных зубов силерами на основе йодоформа, резорцин-формалина. В стоматологию чаще обращаются пациенты с пигментацией зубов сочетанной этиологии. Установлена тесная корреляционная связь между цветом зубов, уровнем гигиены и степенью резистентности эмали.

Причины пигментации зубов
Спровоцировать пигментацию зубов могут факторы, влияющие как на этапе фолликулярного развития, так и после прорезывания зубов. Прием беременной женщиной тетрациклинов вызывает стойкий дисколорит временных зубов у ребенка. Это происходит по причине того, что тетрациклины, являясь хелатными солями кальция, способны проникать через плаценту, накапливаясь при этом в костях и твердых тканях зуба в фазе их минерализации. Глубина пигментации зубов в большей мере зависит от суммарной дозы препарата.
Так как состав эмали и дентина со временем практически не изменяется, желто-коричневое окрашивание остается постоянной меткой, свидетельствующей об эндогенном происхождении пигментации зубов. У детей дошкольного возраста прием тетрациклинов также вызывает пигментацию зубов, что часто наблюдается у больных муковисцидозом. Диметилхлортетрациклин придает зубам более насыщенный окрас, окситетрациклин менее агрессивно воздействует на ткани зуба.
При гемолитической болезни новорожденных пигментация зубов развивается вследствие резус-конфликта между антителами матери и антигенами эритроцитов плода, в результате чего происходит гемолиз, характеризующийся массивным разрушением эритроцитов. Избыточное количество непрямого билирубина откладывается в дентине и эмали, вызывая их окрашивание. Эндогенная пигментация зубов возникает у детей с порфирией. Вследствие нарушения обмена порфирина и его предшественников наблюдается повышенный синтез пигмента. Накопление порфирина в дентине приводит к изменению цвета не только временных, но и постоянных зубов.
В постнатальном периоде причинами пигментации зубов становятся пищевые красители, табакокурение. В результате травматического повреждения может произойти разрыв сосудисто-нервного пучка. Внутрипульпарное кровоизлияние приводит к разрушению эритроцитов. Диффундирование сульфида железа и продуктов распада пульпы в дентинные канальцы вызывает пигментацию зуба. Пломбирование корневых каналов резорцин-формалиновой пастой, длительный контакт материала на основе йодоформа со стенками корневого канала, применение серебряной амальгамы, остатки эндогерметика на стенках коронковой полости зуба – все эти факторы ятрогенного происхождения также способны вызвать стойкую пигментацию зубов.
Классификация и симптомы пигментации зубов
По этиологии пигментацию зубов условно разделяют на 2 группы:
1. Эндогенная пигментация зубов. К этой категории относят дисколориты при гемолитической болезни новорожденного, порфирии, а также вследствие приема тетрациклина.
2. Экзогенная пигментация зубов. Основными причинами являются пищевые и медикаментозные красители (хлоргексидина биглюконат, этакридина лактат), травмы, нарушение протокола эндолечения.
При гемолитической болезни цвет зубов варьирует от серо-голубого до зеленого или коричневого. Со временем интенсивность пигментации зубов снижается. О гемолитической болезни свидетельствует нарушение структуры эмали, так как отложения билирубина нарушают процессы гистогенеза. При осмотре наряду с пигментацией зубов выявляют признаки системной гипоплазии. Если пигментация зубов возникла вследствие приема ребенком или беременной женщиной тетрациклинов, зубы становятся желто-серыми. В результате окисления тетрациклина под воздействием света интенсивность окрашивания возрастает. Тетрациклиновую пигментацию зубов выявляют как во временном, так и в сменном прикусе. Иногда изменение цвета сочетается с системной гипоплазией.
При эритропоэтической уропорфирии зубы окрашиваются в красный цвет. У больных отсутствуют волосы, возникает фотосенсибилизация, так как свободный уропорфириноген, окислившись, накапливается в коже. На теле ребенка обнаруживают волдыри, после вскрытия которых обнажается язвенная поверхность. При экзогенной пигментации зубов пищевыми красителями изменение цвета напрямую зависит от характера употребляемой пищи. При табакокурении на зубах обнаруживают отложения темно-коричневого или черного цвета. Максимальному окрашиванию подвергаются оральные поверхности зубов.
При некрозе пульпы вследствие травматического повреждения зуб становится серым. Резорцин-формалиновая паста и препараты на основе йодоформа вызывают стойкую пигментацию зубов, коронки при этом окрашиваются в розовый цвет. После восстановления небной поверхности серебряной амальгамой эмаль зубов становится серой и тусклой.
Диагностика пигментации зубов
Диагноз пигментация зубов ставят, исходя из жалоб пациента, анамнеза заболевания, данных клинического осмотра, результатов дополнительных исследований. При гемолитической болезни новорожденного врач-стоматолог локально выявляет пигментацию зубов в сочетании с признаками системной гипоплазии. Зондирование окрашенных участков безболезненное. ЭОД свидетельствует о витальности пульпы. Поверхность пигментированного зуба не флюоресцирует под воздействием ультрафиолетовых лучей. Анамнез заболевания подтверждает этиологию пигментации зубов. У младенцев при рождении в анализах крови обнаруживают повышенный уровень непрямого билирубина, снижение гемоглобина и общего числа эритроцитов.
При тетрациклиновой пигментации зубов окрашивание наблюдается не по всей площади коронки, а только в той части, где на момент приема лекарственного средства происходят процессы минерализации. В зависимости от длительности приема, вида препарата, суммарной дозы цвет коронок варьирует от желтого до темно-коричневого. Со временем нарастание интенсивности пигментации зубов выявляют только на щечных поверхностях резцов, клыков. Зондирование окрашенных участков безболезненное, ЭОД подтверждает жизнеспособность пульпы. Тетрациклиновая пигментация зубов флюоресцирует под воздействием лучей ультрафиолета.
При порфирии не только временные, но и постоянные зубы становятся пурпурно-красными. Слепота, отсутствие волос, фотосенсибилизация, окрашивание мочи в красный цвет, наличие сходной симптоматики у близких родственников – все это подтверждает наследственную этиологию дисколорита. Если причиной пигментации зубов является табакокурение, индекс Грина-Вермильона свидетельствует о неудовлетворительном уровне гигиены. При наличии в пришеечных участках пигментированных отложений в воспалительный процесс вовлекается маргинальная десна, о чем сигнализируют положительные результаты пробы Шиллера-Писарева.
Если пигментация зубов возникла вследствие разрыва сосудисто-нервного пучка, зуб становится серым. Вертикальная перкуссия положительная. Может наблюдаться патологическая подвижность. При вскрытии пульповой камеры зондирование устьев каналов безболезненное, в каналах обнаруживают путридные массы. Термопроба отрицательная. Показатели ЭОД в диапазоне от 100 мкА и выше, что сигнализирует о гибели пульпы. Если от момента травмы до обращения пациента в клинику прошел длительный отрезок времени – 3-6 месяцев, на рентгенограмме выявляют деструктивные периапикальные изменения.
Чтобы поставить окончательный диагноз, необходимо дифференцировать между собой разные виды экзогенной и эндогенной пигментации зубов, провести дифференциальную диагностику заболевания с несовершенным амелогенезом, синдромом Стентона-Капдепона, некрозом и эрозией эмали. В ходе обследования может возникнуть необходимость в дополнительной консультации узких специалистов (педиатра, генетика).
Лечение пигментации зубов
Основными методами устранения пигментации зубов являются отбеливание, ламинирование вестибулярных поверхностей адгезивными или керамическими винирами, восстановление естественного цвета путем изготовления металлокерамических или безметалловых конструкций. Перед началом лечения пигментации зубов проводят санацию полости рта. Зубные отложения удаляют с помощью пневматического скейлера и воздушно-абразивной системы, принцип работы которой базируется на очистке эмали смесью воды и бикарбоната натрия под воздействием сжатого под высоким давлением воздуха.
Метод внутреннего (внутриканального) и внешнего отбеливания используют при глубокой пигментации зубов. С этой целью применяют перекись водорода. Активизация реакций окисления происходит под воздействием света или лазера. Для устранения пигментации зубов может понадобиться несколько посещений. Одного визита достаточно только в случае травматического периодонтита, когда окрашивание зубов произошло вследствие пенетрации гнилостных продуктов распада пульпы вглубь дентинных канальцев.
При низкой резистентности эмали отбеливание противопоказано. В таком случае используют ортопедические способы восстановления эстетической составляющей – микропротезирование или изготовление полных керамических коронок. Прогноз зависит от этиологии пигментации зубов. Практически не поддаются отбеливанию тетрациклиновые зубы и дисколориты, возникшие по причине окисления металлических внутриканальных штифтов и серебряных амальгам.
Читайте также:

