Как убрать рубцы в уретре
Обновлено: 18.04.2024
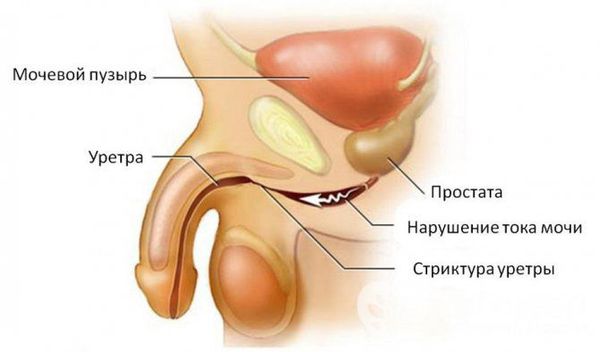
Эффективное лечение стриктуры уретры (мочеиспускательного канала): восстанавливает нормальное мочеиспускание без риска осложнений
Слизистая щеки лучше других возможных материалов подходит для замещения сужения мочеиспускательного канала. «Заплатка» хорошо приживается, рана в месте забора материала быстро и бесследно заживает. Буккальная пластика уретры возможна в любом возрасте пациента.
Слизистая щеки – лучший материал для расширения уретры
В сравнении с другими заместителями: кожей полового члена, мошонки, стенкой кровеносных сосудов или тканью из заушной области слизистая оболочка щеки прочнее, обладает нужной влажностью и антибактериальными свойствами.
Применение специальных расширителей (бужей) или эндоскопическое рассечение холодным ножом не обеспечивают необходимого качества жизни пациента. Как правило, уже через месяц-полтора стриктура возникает повторно. Область сужения уретры грубеет, и в некоторых случаях увеличивается.
Букальной пластике уретры наших врачей обучил основатель метода профессор Гвидо Барбали
Уретропластику в клинике урологии Первого МГМУ выполняют опытные врачи с хирургической практикой не менее 10 лет. Искусство в том, чтобы забрать подходящий по размеру и качеству участок слизистой, правильно его сопоставить и ювелирно вшить в ткань уретры для хорошего приживления. В ходе операции в клинике применяют высококачественный микрохирургический инструмент и увеличительную оптику Carl Zeiss.
Во время операций по пластике мочевого канала работают две бригады хирургов
Первая бригада забирает участок слизистой оболочки щеки, вторая – выполняет уретропластику. Это помогает сократить время взаимодействие трансплантата с внешней средой и избежать риска гнойных осложнений.
Как правило, буккальная утретропластика занимает около двух часов. Пациент находится под эндотрахеальным наркозом –дыхание поддерживает аппарат искусственной вентиляции легких.
Слизистую щеки в месте забора материала ушивают саморассасывающимся швом, который внешне незаметен. В уретру для тока мочи, минуя зону заживления, устанавливают уретральный катетер. Дренаж удаляют через 28 дней, когда трансплантат прижился.
В завершение операции в зону заживления устанавливают второй – страховой дренаж. Через него оттекает раневое отделяемое: слизь и остатки крови. Страховой дренаж удаляют через двое суток. В случаях, когда операция проходит бескровно, второй дренаж не используют.
Цена лечения структуры уретры методом буккальной уретропластики
Операция входит в перечень высокотехнологичной медицинской помощи – российским гражданам выполняется бесплатно. Стоимость буккальной уретропластики по каналу платных медицинских услуг (в том числе для иностранных граждан), с учетом пребывания в стационаре , составляет от 120 тыс. до 195 тыс. рублей.
Что такое стриктура уретры? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лелявина Кирилла Борисовича, уролога со стажем в 29 лет.
Над статьей доктора Лелявина Кирилла Борисовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
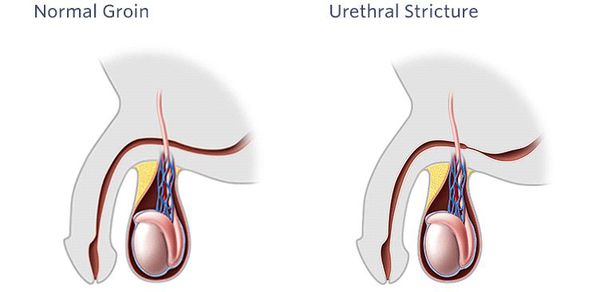
Стриктурная болезнь уретры (стеноз мочеиспускательного канала) — достаточно частая причина обращения пациентов к урологу. Стенозом называется полное нарушение проходимости или обструкция. Это очень тяжелое состояние, значительно ухудшающее качество жизни пациента, а порой приводящее к инвалидизации. [1] [2] [13]
Первые упоминания об этом заболевании были обнаружены на папирусах в гробницах фараонов около 3000 лет назад. Также упоминания о данной проблеме можно найти и в индийских Ведах, трудах Гиппократа и Авиценны. [1] [2]
Стриктура мочеиспускательного канала (после доброкачественной гиперплазии предстательной железы) является второй по частоте причиной затруднённого мочеиспускания — ей страдает 1% мужчин. [1] [3] [4] [6] [11]
Уретральные стриктуры могут возникнуть в любом возрасте, преимущественно у лиц мужского пола. Значительно реже они встречаются у женщин.
К сожалению, в настоящее время отсутствует единое определение стриктуры уретры, которое полностью отражало бы суть происходящих функциональных изменений и удовлетворяло бы специалистов уретральной хирургии. Чаще всего используется следующее определение:
Стриктурой уретры называется рубцовое сужение просвета мочеиспускательного канала, которое сопровождается нарушением проходимости различной степени выраженности.
Всемирная организация здравоохранения и Международная урологическая ассоциация (SIU) рекомендуют определение, согласно которому под стриктурой мочеиспускательного канала рассматривают фиброзное сужение/стеноз любой части уретры, окружённой губчатым телом, возникшее в процессе формирования спонгиофиброза. [11] Сужения задней части уретры, которые не связаны с переломом таза, обозначаются термином "стеноз". К нерекомендованным понятиям относятся «стриктура задней уретры» и «стриктура шейки мочевого пузыря». [7]
Большинство уретральных стриктур являются приобретёнными. Выделяют четыре основные причины:
- ятрогенная;
- идиопатическая;
- травматическая;
- воспалительная. [7][13]
Самую большую долю занимают ятрогенные стриктуры уретры, которые по данным разных авторов составляют от 33% до 45%. [1] [2] [13] Такие стриктуры мочеиспускательного канала являются последствием различных уретральных (медицинских) манипуляций.
Следует признать, что возрастание травматизма (производственного и бытового), а также существенное развитие хирургии предстательной железы, мочевого пузыря, частое выполнение различных эндоуретральных манипуляций способствовали существенному росту числа пациентов с рубцовыми стриктурами/стенозами мочеиспускательного канала. [12]
Ведущие причины формирования ятрогенных стриктур уретры: [13]
- Трансуретральные вмешательства, включая травматическую катетеризацию уретры.
- Посткатетерные стриктуры:
- ишемические;
- поствоспалительные;
- постлучевые;
- введение агрессивных химических веществ (серебро- и спиртосодержащие вещества);
- неудачное лечение гипоспадии;
- неоднократные бужирования.
Около 30% стриктур уретры являются идиопатическими (вызваны неустановленными причинами или возникли самопроизвольно). Наиболее вероятной причиной таких стриктур считается ранее незамеченная незначительная травма, например, повреждение промежности во время езды на велосипеде, мотоцикле или лошади. [7]
Идиопатические стриктуры часто локализуются в бульбозном отделе уретры и возникают преимущественно у молодых пациентов мужского пола (48%). [9] Вероятнее всего, это связано с недиагностированной детской травмой или врождённой аномалией развития уретры. У пожилых пациентов возможным механизмом являются снижение кровоснабжения и ишемия тканей. [9]
Воспалительные заболевания, такие как бактериальный уретрит, облитерирующий баланит, лихен склероз, также могут привести к формированию уретральной стриктуры. Бактериальный (гонококковый) уретрит как фактор развития стриктуры чаще встречается в развивающихся странах. Другие причины составляют лишь незначительную часть.
Более наглядно основные причины развития стриктуры уретры представлены в таблице ниже.
Что такое уретрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Барашикова Дмитрия Викторовича, уролога со стажем в 20 лет.
Над статьей доктора Барашикова Дмитрия Викторовича работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Уретрит (urethritis, греч. urethra — мочеиспускательный канал, -itis — воспалительный ответ) — воспалительный процесс в стенке мочеиспускательного канала [1] .
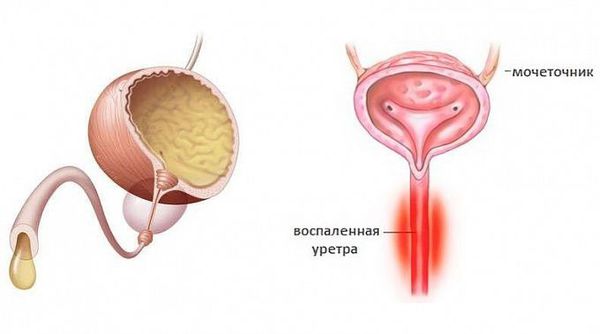
Уретриты могут иметь гонорейную природу и негонорейную. Негонококковый уретрит является распространенным заболеванием — ежегодно во всём мире регистрируют около 50 млн. случаев. По статистике в США и Великобритании заболеваемость негонококковым уретритом значительно превышает заболеваемость гонококковым уретритом, одна из причин — лабораторные анализы стали лучше выявлять заболевание [1] . Среди самых распространённых причин возникновения негонококковых уретритов называют хламидийную инфекцию.
Болезнь протекает в острой и хронической форме. Установлено, что острый уретрит чаще вызван сочетанием бактерий Chlamydia trachomatis и Ureaplasma urealyticum (у 45,4 % пациентов), подострый — Chlamydia trachomatis (у 66,7 %) [2] .
Наиболее частый путь передачи — половой, реже воспалительный процесс инициируется условно-патогенной флорой. Уретрит может быть вызван бактериями, грибками или вирусами (например, вирусом герпеса).
Причины уретрита
Гораздо реже уретрит инициируется сопутствующими заболеваниями, воздействием агрессивных веществ (спермицидных лубрикантов, спиртосодержащих растворов) или травмами.
Предрасполагающими факторами для развития уретрита могут служить:
- переохлаждение;
- травма (микротравма во время полового акта) половых органов;
- сопутствующие заболевания (сахарный диабет, мочекаменная болезнь, аутоимунные заболевания, дисбиоз влагалища);
- снижение общего иммунитета, изменение гормонального статуса (менопауза);
- оперативные вмешательства и манипуляции (например цистоскопия — эндоскопическое исследование мочевого пузыря, катетеризация, бужирование уретры);
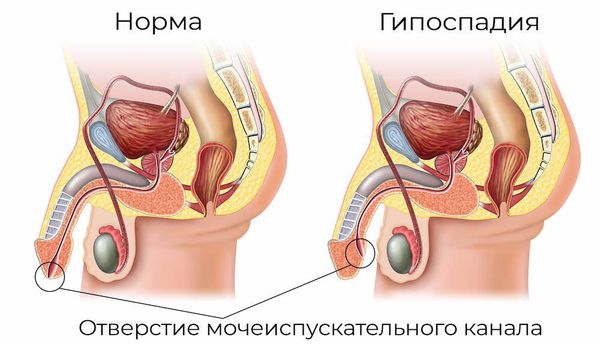
- аномалии развития половых органов: гипоспадия — это генетическое нарушение, при которой наружное отверстие уретры располагается в нетипичном месте (передней стенке влагалища или на теле полового члена);
- несоблюдение личной гигиены;
- употребление в больших количествах острого, кислого, солёного и алкоголя;
- малоподвижный образ жизни, сидячая работа.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы уретрита
Выраженность клинических симптомов зависит от стадии воспалительного процесса. Как правило, в острую стадию имеются жжение, "резь" или зуд в начале мочеиспускания, выделения из наружного отверстия мочеиспускательного канала.
При визуальном осмотре выявляют гиперемию, отёк слизистой оболочки в области наружного отверстия мочеиспускательного канала, обильное слизистое или гнойное отделяемое, при пальпации мочеиспускательного канала наблюдаются болезненные ощущения [3] . В дальнейшем гиперемия, отёк и выделения из уретры уменьшаются, становятся незначительным, либо прекращаются. При сохранении симптомов заболевание переходит в хроническую форму спустя два месяца.
Уретрит у мужчин
У мужчин клиническая картина ярко выражена, нередко сочетается с затруднением мочеиспускания.
Уретрит у женщин
У женщин заболевание чаще всего проявляется симптомами острого цистита: частыми, болезненными мочеиспусканиями и болью внизу живота. Женщины более часто страдают клинически выраженными симптомами уретрита по сравнению с мужчинами, что связано с анатомическими особенностями строения мочеполовой системы — короткая уретра (около 1 см) и близкое расположение анального отверстия. Учитывая строение уретры, уретрит у женщин чаще приводит к развитию восходящей инфекции и может стать причиной бесплодия.
У достаточно большого количества пациентов уретрит изначально протекает со стёртыми проявлениями (торпидная или вялотекущая форма). Пациенты предъявляют жалобы лишь на скудное отделяемое из уретры по утрам на нижнем белье. В некоторых случаях возможно "склеивание" и незначительная гиперемия наружного отверстия уретры, разбрызгивание мочи при мочеиспускании. Цвет и прозрачность мочи обычно не меняется.
При торпидных уретритах воспалительный синдром достаточно часто не ограничивается передней уретрой, а распространяется на задний отдел, предстательную железу и шейку мочевого пузыря.
Тотальный уретрит характеризуется частыми, императивными позывами к мочеиспусканию, болью внизу живота и промежности. Нередко имеется примесь крови в моче, либо примесь гнойного отделяемого. Воспалительная реакция в остром периоде длится от нескольких дней до трёх недель.
Патогенез уретрита
У мужчин микрофлора уретры остается постоянной на протяжении всей жизни. Её представляют стафилококки, дифтероиды, диплококки, палочки и анаэробы (пептококки, бактероиды, энтеробактерии и клостридии). Микроорганизмы заселяют лишь первые несколько сантиметров мочеиспускательного канала — на остальном протяжении он почти стерилен. Реакция в канале нейтрально-щелочная.
В норме у женщин микрофлора уретры представлена теми же бактериями, что у мужчин, но в большем количестве. В небольшом количестве в уретре присутствуют лактобацилы и кишечная палочка. Бактерии свободно размножаются, не вызывая при этом воспаления. В медицине этот процесс называется колонизацией.
От первоночальной колонизации уретры зависит устойчивость слизистой к воспалительным процессам. Если баланс микрофлоры нарушен, она может стать одной из факторов развития уретрита или привести к хроническому течению болезни [15] .
Различные инфекционные агенты, попадая на слизистую оболочку мочеиспускательного канала, адгезируются (сцепляются с поверхностью) и вызывают локальную воспалительную реакцию, либо персистируют (присутствуют в неактивном состоянии) в ней продолжительное время без клинических признаков уретрита.
Классификация и стадии развития уретрита
Уретрит подразделяется по своей этиологии на:
- Гоноррейный уретрит.
- Негоноррейный:
- инфекционный, в том числе бактериальный уретрит (бактериальный-патогенная и условно-патогенная флора, например хламидийный уретрит, а также вирусный, спирохетный, кандидомикотический уретрит, амебный, микоплазменный, трихомонадный уретрит);
- неинфекционный (посттравматический, аллергический, аутоимунный) [4] .
По Международной классификации болезней МКБ-10 к уретриту и уретральному синдрому также относятся:
- уретральный абсцесс (абсцесс железы Купера, железы Литтре);
- неспецифический уретрит (негонококковый, невенерический);
- другие уретриты (уретральный меатит, язва наружного отверстия уретры, постменопаузальный уретрит).
Классификация по локализации воспалительного процесса достаточно условная.
По глубине (степени) поражения выделяют следующие виды уретритов (преимущественно у мужчин):
- передний уретрит (передняя уретра, висячий отдел);
- задний уретрит (простатический отдел уретры);
- тотальный уретрит (поражение уретры на всем протяжении).
По клиническому течению выделяют уретриты:
- острый;
- хронический;
- торпидный.
Осложнения уретрита
При отсутствии адекватной терапии активный процесс переходит в хроническую форму с периодическими эпизодами обострения. Это, в свою очередь, может привести к рубцовой деформации (стриктуре) уретры на любых уровнях, к развитию баланопостита (воспаление головки полового члена), простатита, везикулита, орхоэпидидимита (воспаления яичка с придатком) и воспалительных заболеваний верхних мочевыводящих путей (пиелонефрита) [5] . В случае развития пиелонефрита к симптомам может присоединиться гипертермия (повышение температуры тела), озноб, усиление боли и общая слабость.
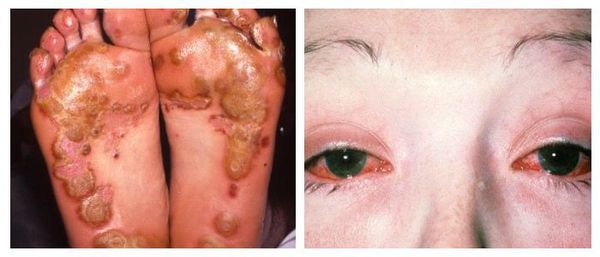
Наиболее тяжёлым осложнением уретрита, вызванного хламидийной инфекцией, является синдром Рейтера — реактивный артрит (или негнойное воспаление суставов) в сочетании с конъюнктивитом (воспалительным процессом конъюнктивы, тонкой прозрачной ткани, выстилающей внутреннюю поверхность века и видимую часть склеры) [6] .
Диагностика уретрита
Рекомендации Центра Контроля Заболеваемости (CDC) и Европейской Ассоциации урологов на сегодняшний день являются наиболее авторитетными и регулярно обновляющимися клиническими рекомендациями по диагностике и лечению инфекций урогенитального тракта [7] [8] .
Симптомы уретрита могут быть схожими с симптомами других заболеваний мочеполовой системы, поэтому очень важно провести дифференциальную диагностику. В этом помогает правильно и тщательно собранный анамнез, жалобы пациента, лабораторная и инструментальная диагностика [3] .
Первоначально проводится стандартный осмотр и сбор анамнеза. Во время беседы врач должен выяснить, что именно беспокоит пациента, когда возникли первые симптомы, был ли в недавнем времени незащищенный половой акт, назначалось ли ранее лечение по поводу ИППП, имеются ли хронические заболевания.
После этого проводится гинекологический осмотр у женщин для исключения воспалительных заболеваний половой сферы, при отсутствии последних — обследование у уролога. Врач оценивает состояния мочеиспускательного канала, выявляет наличие выделений (гнойных или слизистых). Параллельно осматривается кожный покров промежности и наружные половые органы на наличие гиперемии (покраснения), налёта и высыпаний. Всем пациенткам для подтверждения диагноза дистопии наружного отверстия уретры выполняется пальцевое исследование влагалища. Оно позволяет выявить уретро-гименальные спайки, приводящие к интравагинальному смещению и зиянию наружного отверстия уретры при половом акте, что способствует повторному инфицированию нижних мочевыводящих путей и механической травме наружного отверстия уретры [9] .
После осмотра и у мужчин, и у женщин производится забор мазков из уретры для микроскопии и бактериологического исследования с целью выявления возбудителя болезни [10] . Также исследуют общий анализ мочи, а также анализ мочи по Нечипоренко на наличие лейкоцитов, бактерий и кристаллов солей.
Проведение 3-х стаканной пробы мочи позволяет косвенно определить уровень распространенности воспалительного процесса. Оценивается количество лейкоцитов в поле зрения:
- в первой порции — соответствует уретриту;
- во второй порции — циститу, простатиту (у мужчин);
- в третьей порции — воспалению верхних мочевыводящих путей (пиелонефрит).
Бактериологическое исследование (посев) отделяемого из уретры позволяет выявить патогенную и условно-патогенную микрофлору, ее титр (концентрацию) и чувствительность к антибиотикам. Диагностически значимым титром у женщин является 10х4, у мужчин — 10х3 КОЕ/мл.
Серологический метод – определение антител (иммуноглобулинов класса G, M и А) в венозной крови пациента к наиболее распространенным возбудителям уретрита. Используется как вспомогательный метод.
ПЦР – методика исследования отделяемого из уретры, крови или мочи, а также иных биологических жидкостей посредством полимеразной цепной реакции, с целью обнаружения в них определенных возбудителей.
Приемуществом метода является высокая чувствительность. Вероятность ложноотрицательного ответа ничтожно мала, а вероятность ложноположительного ответа составляет менее 1 %.
Существуют специально разработанные диагностические комплексы [11] . К ним относятся исследования "Андрофлор" у мужчин и "Фемофлор" у женщин, которые включают в себя наиболее полную и комплексную этиологическую диагностику острых и хронических заболеваний и оценку микробиоценоза урогенитального тракта.
Наряду с лабораторными исследованиями, немаловажную роль играет проведение специфических исследований, таких как уретроцистоскопия или уретрография. В первом случае в мочеиспускательный канал вводят цистоскоп, с помощью которого визуализируют слизистую оболочку уретры, мочевого пузыря. При уретрографии диагностика проводится с использованием рентгеноконтрастного вещества и выполнения серии снимков для оценки проходимости и наличия патологических процессов в уретре.
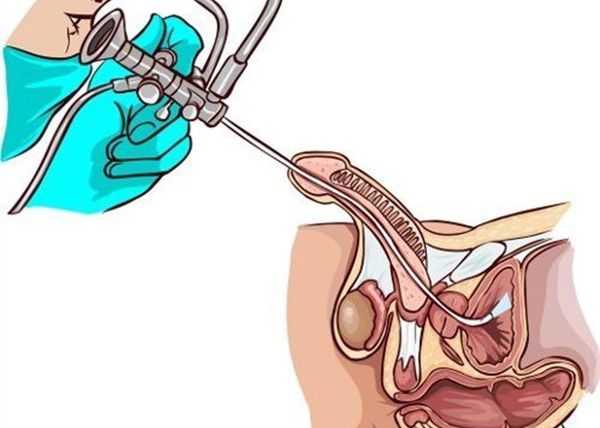
Для исключения органических изменений и дифференциальной диагностики с другими заболеваниями, выполняется ультразвуковое исследование органов малого таза и верхних мочевых путей (мочевого пузыря, матки, придатков, простаты и семенных пузырьков, почек).
Лечение уретрита
В случае обнаружения у себя симптомов уретрита, необходимо обратиться к квалифицированному специалисту: урологу, гинекологу либо дерматовенерологу.
Чем лечить уретрит
Лечение уретрита — медикаментозное. Терапия зависит от типа уретрита и направлена на устранение его причины. При гоноррейном уретрите необходима консультация дерматовенеролога с последующей антибактериальной терапией и контролем излеченности пациента и его полового партнера.
Основные препараты для лечения уретрита — это антибиотики. Лечение мужчин, ведущих половую жизнь, как правило, включает в себя инъекции цефтриаксона для лечения гонореи и пероральный приём азитромицина для лечения хламидиоза. Если обследование исключает гонорею и хламидиоз, то может применяться антибиотик триметоприм или фторхинолон (например, ципрофлоксацин). У женщин лечение такое же, как и лечение цистита. Для лечения инфекции, вызванной вирусом простого герпеса, могут потребоваться противовирусные препараты.
При негоноррейных бактериальных и грибковых уретритах основным методом является назначение антибактериальной и антимикотической терапии после верификации диагноза и определения чувствительности микрофлоры к антибиотикам (мазок, ПЦР диагностика, исключение гинекологических заболеваний и других воспалительных процессов, имеющих сходную клиническую картину).
В некоторых случаях возможно назначение эмпирической терапии, основанной на опыте лечения и частоте выявляемости возбудителя, обычно при недостатке точных данных. Сначала назначается препарат, а в дальнейшем врач оценивает, насколько он эффективен.
Параллельно базовой терапии пациенту назначают препараты, стимулирующие общий и местный иммунный ответ. Также применяют препараты для стимуляции местного иммунитета и профиллактики рецидивов. Доказана высокая эффективность препарата Уро-Ваксом при негонококковых бактериальных уретритах, вызванных E. coli.
Для купирования внезапных и непреодолимых позывов к мочеиспусканию применяют ингибиторы М-холинорецепторов (солифенацин), селективные агонисты бета3-адренорецепторов (мирабегрон) и блокаторы альфа-адренорецепторов (тамсулозин). Механизм действия данных препаратов направлен на расслабление гладкомышечных клеток (снятие спазма) в строме простаты, шейке и мышечной оболочке мочевого пузыря.
Дополнительным методом является физиотерапия, действие которой направлено на уменьшение воспалительного, болевого синдрома, улучшение микроциркуляции в тканях [12] .
Физиотерапия при уретрите
В современных рекомендациях Европейской ассоциации урологов и публикациях в качественных научных журналах физиотерапия для лечения уретртита не упоминается. Это говорит о том, что эффективность физиопроцедур не доказана и их можно использовать только в дополнение к основному лечению.
Фитотерапия при уретрите
Фитотерапия может облегчить симптомы уретрита на этапе диагностики и в комплексе с верно подобранным антибиотиком. Однако нет убедительных доказательств о её влиянии на уропатогены в отличие от антибактериальных препаратов, которые являются основой лечения. В рекомендации Европейской ассоциации урологов фитотерапия не входит.
Прогноз. Профилактика
Своевременное лечение бактериального уретрита и соблюдение рекомендаций гарантирует полное выздоровление. После санированного (пролеченного) бактериального уретрита возможно реинфицирование (повторное заражение) при незащищенных половых актах с инфицированным партнером. Поэтому при уретритах, вызванных ИППП, для профилактики рецидивов лечение обязательно должен проходить и половой партнёр.
Учитывая распространенность и многогранность клинической картины уретрита, а также риск развития осложнений, для профилактики рекомендуется придерживаться определенных правил поведения:
- Барьерный метод контрацепции с непостоянным половым партнером (при выявлении патогенной микрофлоры рекомендуется обследование полового партнёра).
- Соблюдение личной гигиены: для женщин — вытирать интимную зону, начиная спереди и по направлению назад. Использование мыла может привести к дисбалансу полезных бактерий, что может вызвать присоединение инфекции. Мужчинам во время принятия душа необходимо сдвигать крайнюю плоть и тщательно обрабатывать головку полового члена.
- Адекватная физическая активность, укрепление иммунитета.
- Правильное питание.
- Своевременное лечение сопутствующих заболеваний, регулярные осмотры специалистов (1-2 раза в год у гинеколога или уролога).
- При появлении даже незначительных симптомов необходимо обратиться к урологу либо гинекологу. Перед этим важно исключить самостоятельный прием препаратов, так как это сгладит клиническую картину и затруднит диагностику [12] .
За дополнение статьи благодарим Александра Комарова — уролога, научного редактора портала « ПроБолезни » .
Сужение мочеиспускательного канала возникает по причине травмы, воспалительного или опухолевого процессов, бывает врожденным. Без необходимого лечения просвет уретры может закрыться полностью, вплоть до острой задержки мочеиспускания.
Существуют только хирургические способы устранения стриктуры, метод выбирают с учетом возраста пациента, локализации сужения, его протяженности и причины возникновения.
Эндоскопическое рассечение лазером или холодным ножом применяют при первичном лечении
Если не было операций на уретре. Сужение рассекают лазерным лучом или эндоскопическим скальпелем (холодным ножом). Инструмент заводят через мочеиспускательный канал под спинальной анестезией. Госпитализация занимает 2-3 дня. В течение этого времени мочу отводят уретральным катетером.
Недостатки: в зависимости от выраженности и протяженности сужения вероятность рецидива от 30 до 70%.
Заместительная (буккальная) пластика – операция выбора при рецидиве
Золотой стандарт лечения пенильного отдела уретры. Суженый участок вырезают и замещают «заплаткой» из биоматериала. Можно использовать кожу полового члена, влагалищную оболочку яичка, стенки сосудов. Но лучше всего подходит слизистая оболочка щеки, которая гистологически схожа с тканью уретры. Слизистую щеки используют для замещения любых стриктур, за исключением случаев, когда уретра оторвалась в результате перелома костей таза.
Заместительную пластику выполняют открытым способом под глубоким наркозом, госпитализация – до 10 дней. Несмотря на сложность, считается идеальным видом лечения, поскольку буккальную пластику можно выполнять в любом возрасте пациента. Она имеет самый низкий процент рецидивов среди операций на уретре.
Недостатки: крайне редко – отторжение трансплантата, контрактура щеки (ограничение амплитуды движений в месте забора трансплантата).
Бужирование в единственном случае – сужение переднего отдела уретры
При условии, что стриктура не более двух сантиметров, и не было операций на уретре. Бужи представляют собой металлические или пластмассовые стержни. Каждый раз увеличивая толщину, их вводят в место сужения. Манипуляция занимает несколько минут, ее выполняют амбулаторно под местной анестезией.
Недостатки: в зависимости от выраженности и протяженности сужения вероятность рецидива от 30 до 70%. В ряде случаев стриктура становится грубее и протяженнее.
Анастомотическая пластика при разрыве уретры
Пособие выполняют, если между здоровыми концами мочеиспускательного канала не более 3 см. Рубцовую ткань удаляют, уретру сшивают. Операция открытая под глубоким наркозом, длится 2-3,5 часа. Госпитализация – до 10 суток.
Недостатки: в редких случаях при протяженных стриктурах возможно укорочение или искривление полового члена , снижение эректильной функции.
В большинстве случаев стриктура уретры проявляется нарушениями мочеиспускания
Такими как ослабление струи, неравномерный поток, болезненные ощущения, необходимость чаще ходить в туалет и т.д.
Для диагностирования и определения степени тяжести заболевания выполняют комплекс исследований.
Урофлоуметрией определяют скорость мочеиспускания, снижение которой свидетельствует о возможной проблеме.
Рентген контроль с введением контрастного вещества (уретрография) показывает место сужения.
Если лучевые методы не показали четкую локализацию и протяженность стриктуры уретры, выполняют дополнительное эндоскопическое исследование – уретроцистоскопию.
Клиника урологии Первого МГМУ запатентовала метод диагностики сужения уретры
Стандартный набор исследований в нашей клинике дополнен собственным методом, который называется микционная ультразвуковая цистоуретроскопия. Развитие и протяженность структуры оцениваем с помощью специального ультразвукового датчика на этапе мочеиспускания, что помогает с лучшим эффектом выполнить операцию.
Реконструкция мочеиспускательного канала (кожная, буккальная уретропластика)
Стриктура уретры — заболевание, при котором сужается любая часть мочевого канала, окруженного спонгиозным телом, в результате развития спонгиофиброза. Это весьма распространенная и сложная урологической патология. Заболеваемость в последние годы постоянно увеличивается. При этом протяженные и субтотальные поражения диагностируются в 15-18 % случаев стриктурной болезни уретры.
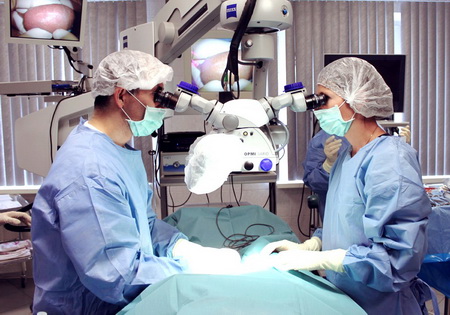
Основные методы
Главными методиками коррекции стриктуры уретры можно назвать:
- внутреннюю оптическую уретротомию;
- бужирование;
- заместительную пластику;
- резекционную и анастомотическую пластику.
Известно много различных методов восстановления уретры с помощью аутолоскутов либо трансплантатов. Главным и повсеместно применяемым аутолоскутом является пенильная кожа. Нежелательно использовать кожу мошонки из-за большого количества волосяных фолликулов, которые в последующем доставят лишние сложности. В качестве трансплантатов в различные периоды предлагалось применение различных пластических материалов:
- экстрагенитальной кожи;
- оболочки яичника;
- кожи с поверхности ушной раковины;
- слизистой оболочки мочевого пузыря;
- утовены.
Все применяемые ткани имеют разные морфологические признаки и недостатки, связанные с возможностью появления осложнений и рецидива стриктуры. Технические нюансы забора трансплантатов приводят к нарушению функционирования донорской зоны и органа. Использование разных гетерологических материалов в большинстве случаев имели отрицательные результаты.
Однако не так давно были получены первые удачные и очень перспективные результаты уретропластики с помощью рассасывающихся коллагеновых матриц, которые обогащены аутофибробластами, способными обеспечить восстановление собственной ткани уретры.
Буккальная уретропластика
Буккальная уретропластика — это хирургическое вмешательство, в процессе которого происходит восстановление нормальной проходимости мочевого канала, нарушенной из-за изменений в стенках уретры. Подобный метод разработан для лечения гипоспадии и прочих пороков развития уретры. Однако в настоящий момент он используется преимущественно в ходе устранения стриктур пенильного и бульбозного отделов мочевого канала.
Буккальная пластика выполняется путем замены поврежденного участка стенки мочеиспускательного канала трансплантатом из слизистой оболочки щеки. При этом допускается как одностадийная операция, так и многостадийная, которая используется при тяжелых поражениях. Существует риск рецидивов и появления новых стриктур.
Как проходит операция
В процессе операции работают две бригады хирургов. Первая бригада забирает участок слизистой оболочки щеки, вторая — проводит уретропластику. Это сокращает время взаимодействия трансплантата с внешней средой и помогает снизить риск гнойных осложнений.
Операция длится около 2 часов. Пациент находится под наркозом, дыхание поддерживает аппарат искусственной вентиляции легких. Слизистую щеки в зоне забора ушивают швом, который внешне незаметен. В уретру для тока мочи ставят катетер. Дренаж убирают через 28 дней, когда трансплантат приживется. В конце операции в зону вживления ставят второй страховой дренаж, через который происходит отток слизи и остатков крови. Страховой дренаж убирают через 2 суток.
Особенности буккальной пластики
Последние 20 лет пристальное внимание уделяется использованию в качестве трансплантата слизистой оболочки ротовой полости. По итогам большого числа проведенных тестирований и анализа клинического опыта корректирования стриктур уретры, гипоспадий и эписпадий у пациентов разных возрастов специалисты доказали, что слизистая оболочка ротовой полости — это наиболее удачный материал для заместительной уретропластики. Забор слизистой в техническом плане проще проводить со стороны щеки. К тому же такой вариант имеет меньшие риски появления осложнений. Поэтому данная донорская область применяется чаще всего.
Достоинства применения слизистой щеки:
- по структуре похожа на эпителий пенильной и головчатой уретры;
- имеет благоприятные иммунологические свойства, устойчивость к инфекциям;
- устойчива к растяжению и разрыву;
- материал постоянно доступен, прост в заборе.
Какой материал лучше применять для заместительной уретропластики: пенильную кожу либо слизистую оболочку щеки? Приоритет остается за буккальной слизистой. Выздоровление зафиксировано в 85-87 % случаев, тогда как при использовании пенильной кожи этот показатель составлял только 66-71 %.
Когда назначают буккальную пластику
Основные показания к назначению операции:
- стриктура и облитерация пенильной и головчатой уретры;
- склеротический баланит;
- протяженная (свыше 2 см) стриктура и облитерация бульбозной уретры;
- состояния после ранее проведенных неудачных уретропластик.
Назначать операцию имеет смысл, когда есть необходимость продольного замещения полуокружности уретральной трубки на расстоянии больше 2 см. Формирование стенки мочевого канала проводится путем фиксирования трансплантата по принципу «слизистой внутрь просвета» на заранее подготовленную уретральную площадку или сразу на стенки рассеченного мочевого канала.
Подбор метода ведется персонально хирургом-урологом. Во внимание принимаются этиология, протяженность и локализация патологического участка в уретре, перенесенные раньше операции, тяжесть спонгиофиброза.
Основные методы заместительной буккальной уретропластики:
- пластика накладкой трансплантата;
- пластика с дорсальной вставкой трансплантата;
- анастомотическая увеличивающая пластика;
- комбинированная пластика;
- двухэтапная уретропластика.
Двухэтапную операцию назначают для коррекции осложнений после процедур, назначенных для лечения гипоспадии. Многоэтапную проводят при облитерации бульбозной уретры, уретро-мошоночном свище. Оперативную коррекцию в два этапа имеет смысл делать больным со стриктурой, которая осложнена тяжелым периуретральным фиброзом, и при недостатке тканей в зоне пластики.
Принцип первого этапа коррекции — создание уретральной площадки и вживление на нее слизистой после иссечения пораженного сегмента уретры. Спустя 4-6 месяцев выполняется второй этап — тубуляризация уретры.
После проведения буккальной пластики могут появиться осложнения:
- рецидивные проявления стриктуры;
- сужение соустья;
- аномальное сужение наружного отверстия мочевого канала;
- свищи;
- деформирование полового члена;
- выпячивание стенки органа;
- недержание мочи;
- импотенция.
Технические нюансы
Главное различие между гипоспадией и стриктурой мочевого канала заключается в том, что у первой нет спонгиозного тела. Это делает сложным адаптирование пластического материала для формирования уретры. Главными источниками ткани для уретропластики при гипоспадии являются пенильная кожа и буккальная слизистая, используемые или самостоятельно, или в комбинировании друг с другом.
При осложненных видах болезни и для корректирования осложнений, которые появились после неудачных первичных пластик, есть много методов, включающих операции в одну или две стадии. В каждом случае технологию операции выбирает хирург.
Акопян Гагик Нерсесович - врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Читайте также:

