Как провести осмотр кожи больного
Обновлено: 23.04.2024
Во время визуального осмотра врач проверяет кожу пациента на наличие образований, которые могут быть признаками злокачественного заболевания. Наибольшее внимание уделяется родимым пятнам, невусам и другим изменениям кожи необычного цвета, размера, формы или текстуры. В среднем осмотр длится 20-30 минут.
До проведения этой процедуры необходимо удалить лак для ногтей, косметику — т.е. все, что покрывает кожу и ногти и может помешать полноценному осмотру .
Пациент должен снять всю одежду и распустить волосы, чтобы доктор смог осмотреть его от макушки до пяток. Проверяются кожа головы, уши, пальцы рук и ног, ягодицы и гениталии на наличие любых признаков изменений. При подозрении на злокачественное новообразование для более детальной оценки врач использует специальный инструмент, который называется дерматоскоп.
Дерматоскопия — это исследование поражений кожи с помощью портативного устройства — дерматоскопа. Чаще всего используется для диагностики злокачественных новообразований кожи. Это очень простая процедура, которая не доставляет никакого дискомфорта пациенту.

Как проводится дерматоскопия?
Исследование проводится в несколько этапов:
- Первый этап зависит от вида дерматоскопа. Если аппарат неполяризованный, то сначала врач наносит на кожу специальный гель, который улучшает четкость изображения. Для поляризованных дерматоскопов он обычно не нужен.
- После нанесения геля врач осторожно подносит дерматоскоп к коже. Важно прижать его так, чтобы устранить возможные пузырьки воздуха между увеличительным стеклом и кожей, поскольку они могут ухудшить обзор.
- С помощью дерматоскопа врач получает увеличенное изображение образования и может детально рассмотреть его внешний вид, размеры, структуру и другие особенности.
- Полученные изображения фиксируют с помощью видео и/или фотосъемки и сохраняют для дальнейшей оценки. Это позволяет внимательно отслеживать динамику подозрительных образований на теле, особенно у тех, кто подвержен высокому риску развития злокачественных заболеваний кожи.
Какой врач проводит дерматоскопию?
Процедуру может провести любой терапевт или врач общей практики после прохождения курсов по дерматоскопии. При подозрении на то или иное поражение кожи пациента направят к узкоспециализированному специалисту. Чаще всего этим занимаются дерматологи и онкологи. Специалист проведет более детальный осмотр, а также оценит образование на коже и примет решение о дальнейшей тактике лечения.
Насколько точно можно поставить диагноз при помощи дерматоскопии?
По результатам исследований, точность постановки диагноза с использованием дерматоскопа колеблется от 60% до 100% и во многом зависит от опыта врача, который проводит исследование.
Стоит помнить, что хотя дерматоскопия повышает точность диагностики меланомы, она не может заменить биопсию и гистологическое исследование.
Диагностическая дерматоскопия - алгоритм, этапы
Дермоскопия позволяет врачу увидеть структуры, расположенные глубже рогового слоя. Проанализировать состояние этих структур при обычном осмотре, без помощи дермоскопии, невозможно. Наличие или отсутствие специфических дермоскопических структур, их локализация и распределение помогает установить диагноз или хотя бы сузить спектр дифференциального диагноза.
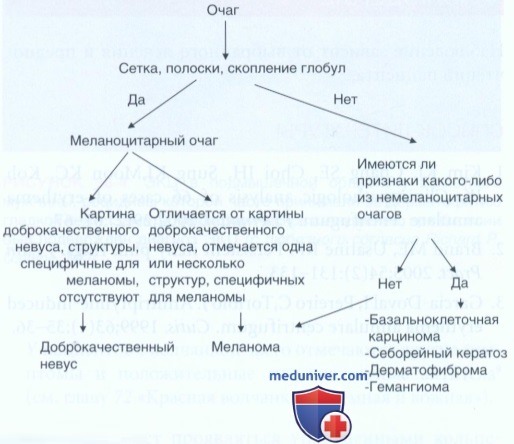
Дермоскопический диагноз базируется на двухступенчатом алгоритме. На первом этапе необходимо определить, имеет ли исследуемый очаг меланоцитарную природу. Если это предположение подтверждается, следует перейти ко второму алгоритмическому этапу. На этом этапе необходимо выяснить, является ли очаг доброкачественным невусом или меланомой.
Однако если на первом этапе никаких признаков меланоцитарного очага не обнаруживается, следует решить, не удовлетворяет ли данный очаг критериям базальноклеточной карциномы, себорейного кератоза, гемангиомы или дерматофибромы. Если исследуемый очаг не имеет никаких общих черт с вышеупомянутыми очагами, он считается неспецифическим или нехарактерным. Индекс подозрения для всех неспецифических очагов остается высоким, поскольку амеланотическая меланома может проявляться в виде полностью бесструктурного очага. В бесструктурных очагах иногда все же отмечаются кровеносные сосуды, и проводя морфологический анализ их структуры можно сузить спектр дифференциального диагноза.
За исключением рисунка 17, все дермоскопические изображения получены с помощью контактного неполяризованного дермоскона. Изображение очага на рисунке 17 получено с помощью поляризованного дермоскопа.
Рисунок 2. Этот очаг характеризуется типичной и негативной сеткой. Наличие сетки указывает на меланоцитарную природу очага. Рисунок 3. В этом очаге отмечается скопление глобул. Наличие глобул указывает на меланоцитарную природу очага.
• Меланоцитарный очаг обычно имеет одну из следующих структур:
о Сетка (рис. 2)
о Полосы или псевдоподии
о Скопления глобул (рис. 3)
• Меланоцитарные очаги могут быть также совершенно бесструктурными. Поэтому в дифференциальный диагноз бесструктурного очага всегда следует включать меланому (рис. 5).
• Если установлена меланоцитарная природа очага, следует решить, является ли очаг доброкачественным невусом или меланомой.
• Для невусов обычно характерна одна из следующих картин: диффузная или пятнистая сетка (рис. 6 и 7), периферическая сетка с центральным гипопигментированным (рис. 8) или гиперпигментированным участком (рис. 9), периферическая сетка с глобулами в центре (рис. 11) или периферические глобулы с сеткой в центре (рис. 12).
Картина меланомы при дермоскопии отличается от картины доброкачественных очагов, описанных выше. Кроме того, меланомные структуры часто распределены асимметрично. Для большинства меланом характерны одна или несколько специфических структур.
Рисунок 4. Этот очаг характеризуется наличием полосок/псевдоподий. Такая структура помогает идентифицировать меланоцитарную природу очага. Кроме того, в очаге наблюдается сетка, которая служит еще одной специфической меланоцитарной структурой. В дополнение к этому в очаге имеются бесструктурные пятна. Рисунок 5. В этом очаге нет ни одной структуры, которые обычно наблюдаются в меланоцитарных очагах (например, сетки, полосок, глобул). Здесь также отсутствуют признаки базальноклеточной карциномы, себорейного кератоза, дерматофибромы или гемангиомы. Таким образом -это неспецифический очаг. Однако в очаге наблюдается много извилистых кровеносных сосудов, что может быть признаком неоангиогенеза. При наличии таких очагов также не следует исключать диагноз меланомы. Рисунок 6. Рисунок 7. Рисунок 8. Рисунок 9. Рисунок 10. Рисунок 11. Рисунок 12. Рисунок 13. Рисунок 14. Рисунок 15. Рисунок 16. Изображение на рисунке получено с помощью контактного неполяризованного дермоскопа. Рисунок 17. Тот же очаг, что и на предыдущем слайде. Однако этот снимок сделан методом поляризованной дермоскопии. Поляризованный свет позволяет обнаружить структуры, напоминающие кокон (блестящие белые звездчатые полоски), которые видны внутри пунктирного эллипса.
а) Специфические структуры меланомы:
• Атипичная сетка (рис. 4 и 14)
• Полоски (рис. 4)
• Негативная сетка (рис. 2)
• Структуры, напоминающие кокон (рис. 17)
• Атипичные точки и/или глобулы (рис. 14-16)
• Пятно, смещенное от центра к периферии (рис. 4)
• Голубовато-белая вуаль над возвышающимся участком (рис. 14)
• Атипичные кровеносные сосуды (рис. 5 и 6).
• Если очаг не имеет меланоцитарной природы, необходимо искать структуры, которые наблюдаются при:
о Базальноклеточной карциноме
о Себорейном кератозе
о Дерматофиброме
о Гемангиоме
Рисунок 18. Рисунок 19.
б) Специфические структуры базальноклеточной карциномы:
• Голубовато- серые овальные гнезда/глобулы
• Структуры, напоминающие лист дерева
• Структуры по типу колеса со спицами
• Разветвляющиеся телеангиэктазии
• Блестящие белые участки
Рисунок 20. Рисунок 21.
в) Специфические структуры себорейного кератоза:
• Кисты, напоминающие милии
• Отверстия по типу комедонов
• Трещины и бороздки, формирующие извилистые (церебриформные) структуры
• Структуры, напоминающие отпечаток расплющенного пальца
• Четкая граница
• Структуры по типу отпечатков пальцев
• «Изъеденные молью» границы
• Сосуды в виде шпилек с белым ободком.
Рисунок 22. Рисунок 23.
г) Специфические структуры дерматофибромы:
• Тонкая мелкая сеточка по периферии
• Центральный участок по типу рубца
• Кровеносные сосуды на участке, напоминающем рубец
• Кольцевидные глобулярные структуры.
Рисунок 24. Рисунок 25.
д) Специфические структуры гемангиомы:
• Красно-каштановые лакуны = вишневая гемангиома
• Черные лакуны = ангиокератомы
Правила осмотра пациента. Техника осмотра пациента
При проведении осмотра надо учитывать ряд условий и правил.
Тело пациента должно быть достаточно обнаженным и все части тела доступны осмотру. Идеальным считается полное обнажение. Однако оно применяется лишь при осмотре тяжело больных или по показаниям (например, при судмедэкспертизе). По этическим соображениям обнажение у мужчин проводится до плавок, у женщин — до плавок и бюстгалтера. Это правило непременно надо выполнять при первичном осмотре. Чаще пациент раздевается последовательно: при осмотре верхней половины тела обнажается по пояс, при осмотре нижней половины — раздевается дальше.
Помещение, где проводится осмотр, должно быть теплым. Освещение следует предпочитать дневное, так как искусственное, особенно от люминесцентных ламп, искажает цвет. Тело осматривается при прямом и боковом рассеянном освещении, редко в проходящем свете (например, ушная раковина). В прямом освещении лучше контурируются части тела, хорошо видна окраска кожи, слизистых оболочек глаз, полости рта. При боковом освещении лучше выявляются отраженные на поверхности тела величина, форма и движения некоторых внутренних органов (движения грудной клетки, перистальтика желудка и кишечника, сердечная и сосудистая пульсация).
Независимо от обстоятельств и характера заболевания пациент должен быть осмотрен от головы до стоп. Осмотр проводится в вертикальном, горизонтальном, а по необходимости — в специальном положении (на боку, при наклоне вперед, назад, в сторону, при физическом усилии и др.). При осмотре необходимо обязательно сопоставлять симметричность частей и участков тела, а также учитывать соразмерность различных частей и органов.
Важнейшим условием проведения осмотра является его систематичность, строгое соблюдение порядка осмотра, предлагаемого в схемах клинического исследования больного. Это позволит выработать достаточно жесткую систему исследования пациента, и тем самым, избежать досадных упущений. Этой схемой студент должен пользоваться постоянно, со временем она хорошо запомнится и следование ей будет автоматическим.

Осмотр, как это принято в схеме клинического исследования, проводится поэтапно:
• общий осмотр;
• осмотр по областям тела, отдельных его частей и местный осмотр;
• осмотр по системам.
При общем осмотре врач получает общее представление о физическом и психическом состоянии человека. Ценность его исключительно велика. Общий осмотр предусматривает осмотр тела от головы до стоп. Он позволяет объективно судить о норме или выявить внешние признаки патологии, в том числе и со стороны внутренних органов.
Общий осмотр включает оценку общего состояния пациента, его сознания, поведения, положения, телосложения, роста, массы тела, возраста, походки, осанки, выражения лица, голоса, речи, состояния кожи и видимых слизистых, подкожно-жирового слоя, лимфатических узлов, мышц, костей, суставов.
Осмотр по областям тела и местный осмотр дает информацию о физическом и функциональном состоянии отдельных частей тела и некоторых органов, а также отдельных участков тела. Осматриваются голова, глаза, нос, уши, полость рта, шея, щитовидная железа, молочные железы, половые органы.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Методы диагностики дерматологических заболеваний не менее разнообразны и сложны, чем сами болезни кожи. Иногда достаточно визуального осмотра, а иногда необходимо комплексное исследование всего организма. Кожные болезни порой влияют на общее состояние человека, и наоборот, – заболевания других систем отражаются на состоянии кожи. Когда человек обращается с жалобами к дерматологу, важно понять, являются ли кожные проявления причиной или следствием болезни.
Казалось бы, кожа – наибольший по площади и самый доступный для диагностики орган человеческого организма. Но именно кожа служит первым защитным барьером на пути всевозможных вредоносных воздействий окружающей среды; кроме того, кожные болезни столь разнообразны, что их диагностика порой составляет более сложную проблему, чем анализ состояния внутренних органов.
Точность при постановке дерматологического диагноза во многом определяется «человеческим фактором»: внимательностью и опытностью врача, его способностью к логическому анализу и синтезу. Диагностика любого дерматологического заболевания включает несколько этапов.
Первый этап дерматологического обследования – сбор анамнеза, что подразумевает внешний осмотр и беседу с пациентом, а иногда и с его родственниками. Необходимо выяснить возможные причины и присутствие факторов, способствующих возникновению кожных заболеваний, наличие коморбидных (сопутствующих или фоновых) болезней, сведения о наследственности, образе жизни, питании, психологическом состоянии, принимаемых лекарствах. Порой при одних и тех же наблюдаемых симптомах очень важными могут быть наличие или отсутствие зуда, стойкость кожных высыпаний, частота и область их появления.
2. Осмотр больного
Когда получены ответы на основные вопросы, производится осмотр кожи, который начинается с поражённого участка и обязательно охватывает всё тело. Самые объективные результаты даёт осмотр кожи при рассеянном дневном свете. Нередко применяется увеличительное стекло. При многих заболеваниях очаги на коже имеют определённые, «узнаваемые» форму, структуру и цвет.
Два первых этапа диагностики кожи, как правило, позволяют дерматологу поставить предварительный диагноз или предположить несколько возможных. Кроме того, становится ясным характер заболевания - острое или хроническое состояние, наследственно обусловленное или приобретённое; выясняется также стадия развития болезни и степень поражения кожных покровов.
3. Лабораторные исследования
Лабораторные исследования особенно важны, если предполагается, что кожные проявления обусловлены наличием других, недерматологических заболеваний. При подтверждении этого назначается симптоматическое лечение, а основные меры фокусируются на лечении соматического заболевания. Выявить связь между патологией кожи и иными заболеваниями позволяют:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- анализ кала;
- иммунограмма.
При необходимости дерматолог направляет больного на консультацию к другим специалистам, которые могут назначить ряд более специфических исследований.
4. Специальные методы диагностики
Собственно дерматологическая диагностика включает ряд методов и приемов, дополняющих визуальный осмотр кожи:
- пальпация (для оценки эластичности и структуры кожи);
- кожно-аллергические пробы (для определения аллергенов);
- посев поражённого участка (выращивание в специальной среде микроорганизмов с поверхности кожи);
- микроскопия соскобов (исследование частей кожи под микроскопом);
- поскабливание (для выявления шелушения);
- диаскопия (оценка реакции кожи при надавливании предметным стеклом);
- гистология (исследование на наличие раковых клеток).
Большинство диагностических методик в дерматологии безопасны и безболезненны. Раннее выявление заболевания даёт больше шансов на выздоровление. Даже если кожные высыпания вас не беспокоят болью или зудом, а лишь привлекают внимание как нечто новое на теле – не стоит откладывать визит к врачу.
Заболевания ![частые заболевания]()
Жалобы и симптомы ![Жалобы и симптомы]()
- высыпания на лице
- высыпания на теле
- высыпания на половых органах
- покраснения и шелушения
- зуд и жжение
- появление новообразований на коже
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика ![Диагностика]()
- Дермоскопия
- Люминесценция
- Диаскопия
- Граттаж (поскабливание)
- Проба зондом пункция иглой
- Биопсия
Наши цены ![Типичные жалобы]()
- Консультация врача дерматолога - 3000 р.
- Удаление новообразований диаметром до 5 мм - от 300 р.
- Осмотр кожи под увеличением (дерматоскопия) - 500 р.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Самой большой ошибкой больных инфекциями, передающимися половым путем или кожными заболеваниями является то, что они стесняются, стыдятся и боятся идти на прием к специалисту.
Ждут того момента, когда терпеть станет невмоготу.

Обычно к тому времени болезнь находится уже в запущенной стадии и требует длительного лечения.
Если бы пациент обратился к врачу сразу после обнаружения у себя симптомов того или иного венерического заболевания, устранить его было бы в разы проще.
При этом дерматовенеролог – один из самых мирных и нестрашных врачей.
Чем занимается дерматолог-венеролог?
Дерматовенеролог специализируется на лечении не исключительно венерических, но и кожных заболеваний.
Его специализация охватывает паразитарные и непаразитарные болезни кожи и ее придатков (волос и ногтей).
К такому специалисту принято обращаться в случаях:
- кожного зуда,
- высыпаний на коже,
- изменениях волос или волосистой части головы, .
Стоит записаться на осмотр дерматолога- венеролога
Если у вас есть нижеописанные симптомы, то стоит записаться на осмотр дерматолога- венеролога:
- Боли, рези и жжения в процессе мочевыделения, затрудненное мочеиспускание.
- Зуд, дискомфорт или жжение в гениталиях или мочеиспускательном канале.
- Необычные выделения из половых путей.
- Изменение цвета, отечность половых органов или высыпания на них.
- Преждевременное или же затрудненное семяизвержение.
- Ощущение тяжести или боль в нижней части живота.
- Наличие венерического заболевания у сексуального партнера.
- Незащищенный сексуальный контакт.
- Бесплодие.
- Выкидыши, преждевременные роды в прошлом или уродства, генетические аномалии, смерть в раннем младенчестве у детей.
- Повреждения волос и ногтей.
- Образования, а также высыпания на коже.
- Налет белого цвета в области стоп и кистей.
- Обильный налет белого цвета во рту.
.
Читайте также:




