Как проверить родинки на онкологию у детей
Обновлено: 18.04.2024
Дерматоскопия — инструментальное неинвазивное исследование, при котором врач изучает родинки и другие образования на коже при помощи специального прибора, создающего многократное увеличение. В онкологии дерматоскопия помогает отличать безобидные образования от рака кожи и выявлять меланому на ранних стадиях.
Показания к дерматоскопии
- появление на коже любого образования красного, коричневого или черного цвета;
- травмирование родинки; неравномерное изменение ее цвета;
- увеличение общего числа родинок и пигментных пятен;
- зуд и покалывание в области образования;
- увеличение родинки в размерах.
С профилактической целью дерматоскопию рекомендуют проводить:
- светлокожим людям с родинками и пигментными пятнами;
- при отягощенной наследственности по меланоме (если она была диагностирована у близких родственников);
- людям, у которых на теле много родинок и веснушек;
- при приеме оральных контрацептивов более 1 года;
- при работе на вредных производствах;
- при регулярных выездах в жаркие страны;
- при диспластических невусах рекомендуется проходить дерматоскопию раз в полгода-год.
Специальной подготовки к дерматоскопии не требуется. Не рекомендуется использовать в день обследования косметику и местные лекарственные средства. Для получения более четкого изображения на место исследования иногда наносят небольшое количество геля, который уменьшает отражение света от поверхности кожи.
Современные цифровые дерматоскопы имеют множество преимуществ перед обычными. Трубка прибора соединена с монитором компьютера, на который выводится изображение. Цифровая дерматоскопия служит методом мониторинга для пациентов из группы высокого риска по развитию меланомы. Она также позволяет составлять карту родинок всей поверхности тела и наблюдать за их изменениями в динамике, сравнивая результаты с предыдущими. Методика проведения цифровой дерматоскопии проста, безопасна и полностью автоматизирована. В течение 3 минут можно получить подробный анализ всех новообразований.
Следует помнить, что дерматоскопия не позволяет поставить окончательный диагноз «меланома», для этого необходима биопсия и гистологическое исследование образца ткани. [1,3]
Чем опасны родинки?
Родинки (пигментные невусы) — доброкачественные новообразования, но некоторые из них способны трансформироваться в агрессивную опасную злокачественную опухоль — меланому. Риски повышены при следующих состояниях:
- Большое количество родинок на теле.
- Диспластические невусы — особые родинки, которые имеют большие размеры, неровные края, неравномерную окраску.
- Врожденные меланоцитарные невусы — родинки, которые присутствуют на теле ребенка с рождения. Обычно дети рождаются без родинок — они появляются в течение жизни. Наиболее опасны гигантские врожденные невусы диаметром более 10 см. Они перерождаются в меланому с вероятностью 30%.
Важно знать: научные исследования показывают, что только 30% меланом развиваются из ранее существовавших пигментных невусов. В 70% случаев злокачественная опухоль возникает на неизмененной коже, там, где родинок не было. [2]
Как проводится дерматоскопия?
Классическая дерматоскопия проводится с помощью специального инструмента, напоминающего лупу — дерматоскопа. С помощью него врач осматривает кожу, оценивает размеры и внешний вид обнаруженных новообразований.
Более современная методика, которая применяется в «Евроонко», — видеодерматоскопия с помощью немецкой установки ФотоФайндер. Аппарат делает снимки всей поверхности кожи пациента, составляет «карту родинок» и сохраняет изображения в компьютере. Процедура абсолютно безболезненна. [3]
Оборудование для дерматоскопии в «Евроонко»
В «Евроонко» проводится дерматоскопия с помощью современной установки ФотоФайндер от немецкой компании FotoFinder Systems GmbH. Этот производитель вот уже более 20 лет выпускает высокотехнологичные готовые решения для визуализации новообразований кожи и анализа изображений. Аппарат делает снимки всей поверхности тела и загружает их в компьютер, где они сохраняются и обрабатываются специальной программой.
Как оценить злокачественность родинки
Во время дерматоскопии оценивается ряд характеристик, таких как размеры, его возвышение над кожей, форма, симметрия, состояние границ, цвет, характер поверхности, наличие изъязвлений. Однако оценка данных показателей достаточно субъективна. В связи с этим были разработаны различные методики определения злокачественности новообразования. Чаще других используются следующие:
- Шкала 3 признаков. Оценивается асимметрия, типичная пигментная сеть и наличие бело-голубых структур.
- Шкала 7 признаков (G.Argenziano). Оцениваются основные критерии (атипичная пигментная сеть и сосудистый рисунок, бело-голубая пелена) и дополнительные (атипичные разветвления, пигментация, пятна, а также области регрессии).
- Шкала 11 признаков (S.Menzies). В рамках данной системы выделяют положительные критерии (черные точки по краю образования, бело-голубая пелена, много коричневых точек, наличие у образования более 5 цветов, много голубых и серых точек и др.), а также отрицательные (симметрия формы, наличие одного цвета).
- Система ABCD (W.Stolz). Данный алгоритм учитывает асимметрию, неравномерность и четкость границ и цвета, а также наличие дерматоскопических структур.
Каждая из описанных систем продемонстрировала высокую практическую значимость и имеет свой алгоритм подсчета. За наличие того или иного признака добавляется определенное количество баллов. Если при их суммировании превышено пороговое значение, новообразование признается подозрительным, проводится его биопсия или сразу удаление как злокачественного новообразования. [4]
В системе ФотоФайндер компьютерная программа автоматически анализирует снимки, за счет чего достигается большая точность диагностики.

Клетки, содержащие пигмент, отвечающие за цвет кожи и ее защиту от воздействия УФ-лучей называются меланоцитами. Ограниченное скопление нормальных клеток этой ткани в медицине называется невусом, от латинского «naevus», а в народе – родинкой.
Среднее количество – от 12 до 22 по всему телу. Наследственная предрасположенность может влиять на это «среднее» число. Считается, что эти выпуклые пятнышки даны человеку с рождения, однако это не всегда так. Родинки могут появляться и исчезать. Светлая кожа повышает вероятность появления приобретенных родинок.
Причины их возникновения:
- Наследственность (врожденные),
- Изменение гормонального фона (пубертатный период, прием гормональных препаратов, беременность, менопауза),
- Соляризация (воздействие ультрафиолетовых лучей).
Чем может угрожать родинка?
Рост перерожденных меланоцитов вызывает самую агрессивную злокачественная опухоль – меланому. Может появляться на коже и слизистой. Очень часто болеют молодые.

Основные факторы риска:
- Наследственная предрасположенность,
- Механическое травматическое повреждение,
- Солнечные ожоги,
- Величина пигментного пятна (6 и более мм).
Меланома способна развиться сама по себе, но наличие, количество, расположение родинок увеличивают эту вероятность.
Какие родинки опасны, а какие не должны вас беспокоить?
Невусы могут быть плоскими или выпуклыми, как горошинки. Цвет зависит от содержания меланина – чем больше, тем темнее. Бывает, что пигмента нет, в этом случае узелок белый или розоватый. Интенсивно окрашенные невусы, залегающие в глубоких кожных слоях, снаружи выглядят голубоватыми.
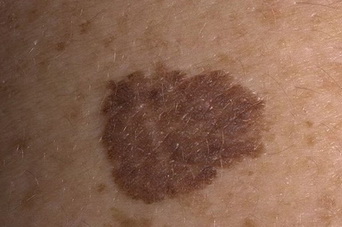
Невусы, имеющие признаки изменения – нечеткий контур, пятнистый, неравномерный окрас, неправильную форму – называют атипичными. Отвечая на вопрос, какие родинки опасны, надо отметить, что множественные атипичные новообразования требуют наблюдения. Особенно, если в анамнезе генетических родственников были какие-либо злокачественные кожные заболевания.
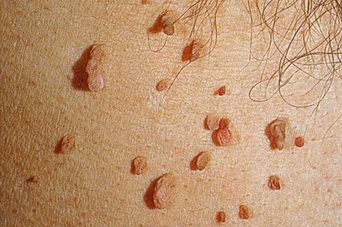
Иногда за невус принимают внешне очень похожую на него бородавку. Бородавки (папилломы) могут быть вирусного происхождения (ВПЧ). Сами по себе виды этого типа наростов не озлокачествляются. Исключения: перианальная область, половые органы, молочные железы. Появление бородавок не связано с наличием паразитов или наличием раковых клеток.
Специалисты делят невусы на неопасные и меланомоопасные
Меланомоопасные невусы
Какие родинки опасные и вызывают меланому?
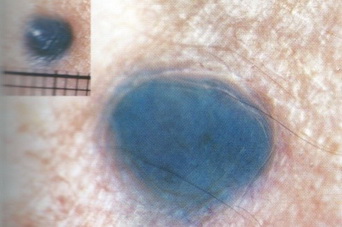

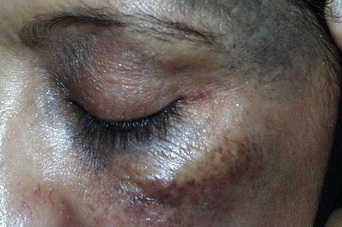
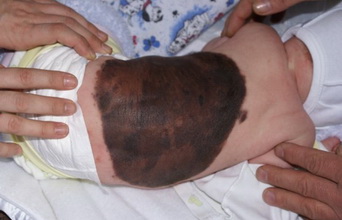
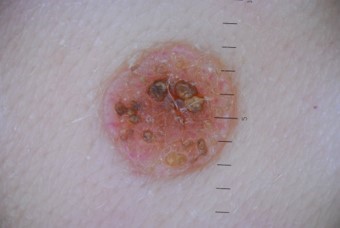
- Внутридермальный пигментный невус (озлокачествляется в 10% случаев)
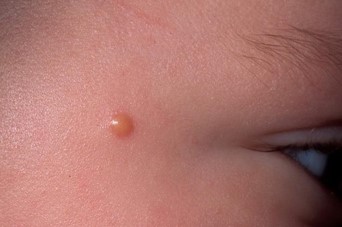
- Ограниченный предраковый меланоз (Хатчинсона, Дюбрея)
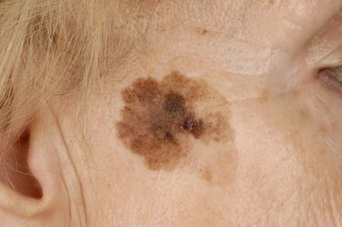
Неопасные невусы:
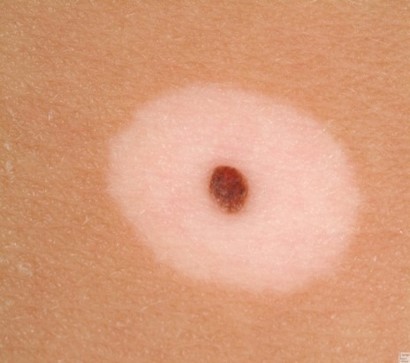
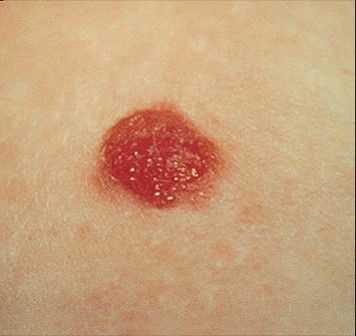
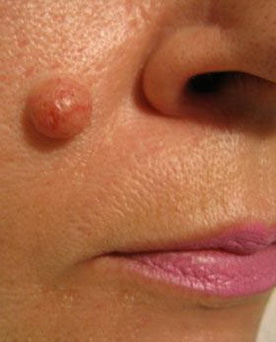
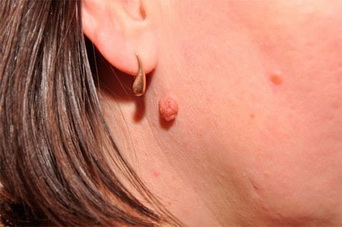
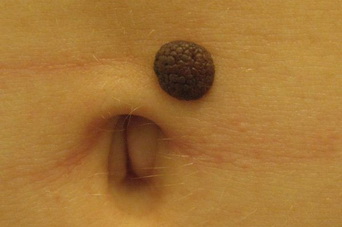
- «Монгольское пятно», так называемый Halo-невус (невус Сеттона)
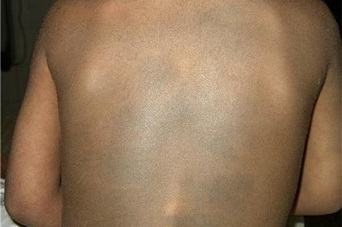
За всеми новообразованиями необходимо наблюдать. Если родинка внезапно поменяла цвет, начала расти, изменились края или очертания, появился зуд – нужен врач-дерматолог.
Наличие меланомоопасных невусов, а также неудобное расположение невуса, делающее недоступным самоконтроль, постоянное повреждение (например, одеждой или украшениями) – показания к удалению.
Видео «Тайны родинок»
Какие родинки могут стать причиной рака кожи? Что опаснее: удалить невус или оставить? Лучше выжигать лазером или вырезать скальпелем?
Можно ли самостоятельно определить опасные родинки?
Для того, чтобы самостоятельно определить, какие родинки опасны, разработаны несколько методов самоосмотра (английское правило Фридмана ABCDE, русский вариант ФИГАРО). Наиболее известная диагностика на «озлокачествление», называется АКОРД.
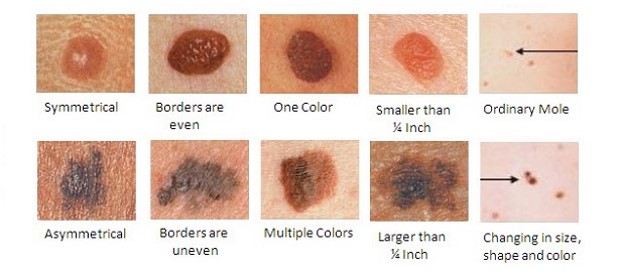
К – край, кайма. Должна быть ровной, четкой, без размытия
О – окрашенность. Равномерная, без вкраплений
Р – размер. Любое новообразование имеет риск перерождения, но у крупных он выше
Д – динамика. Любые изменения должны насторожить.
Что делать, если появились сомнения о «доброкачественности» новообразования?
При обнаружении любого из признаков, перечисленных выше необходимо обратиться к врачу. В клинических условиях, помимо внешнего осмотра, для диагностики используют аппаратные методы.


Авторская публикация:
НАЖМУДИНОВ РУСТАМ АСУЛЬДИНОВИЧ
кандидат наук, онколог НИИ онкологии им Н.Н. Петрова
Кожа — самый большой орган человека, который требует пристального внимания. Часто люди не предают большого значения родинка и иным образованиям. Но любое изменение – повод обратиться к врачу. Когда стоит обратиться к дерматологу и онкологу рассказывает Наталия Олеговна Минина, хирург-онколог, заведующая амбулаторным отделением №2 НМИЦ онкологии им. Н.Н. Петрова (Консультативно-диагностический центр).
Когда нужно удалять родинку?
Если родинка или иное образование на коже увеличивается в размерах, меняет цвет или постоянно подвергается травматизации, то необходимо обратиться к специалисту. Например, родинка или невус может находиться в местах частого травмирования – голова, лицо, шея, подмышечная зона, ладони, ступни, поясница. Недавно к нам обратилась пациентка с небольшим новообразованием на коже головы, которое начинало кровоточить при расчесывании. Другой случай – у мужчины невус часто травматизировался при ношении ремня. Такие случаи не редки и имеют прямые показания к удалению, поскольку могут переродиться в злокачественное новообразование.
Когда стоит запланировать визит к онкологу?
- Родинка поменяла цвет или поверхность
- Вы обнаружили кровотечение из родинки (даже незначительное)
- Волосы, растущие на родинке, начали выпадать
- Родинка начала быстро и несимметрично увеличиваться
- На коже появилось новообразование непривычного вида
- Родинка часто травмируется
- Вы обнаружили на коже длительно незаживающие раны
Тандем специалистов онкологов – хирурга и дерматолога – поможет устранить проблему в короткие сроки и предупредить развитие рака кожи.
Почему удаление новообразований кожи должен производить хирург-онколог?

Родинки, невусы, бородавки, папилломы и другие новообразования часто становятся неприятным косметологическим дефектом. Удаление нежелательных явлений на коже может решить проблему не только с эстетической точки зрения, но и предупредить злокачественное заболевание. Однако, чтобы операция прошла без последствий, необходимо обратиться именно к онкологу.
Родинки и иные новообразования могут нести потенциальную опасность для здоровья с точки зрения онкологии. Поэтому нельзя проводить их удаление в кабинете обычного хирурга, дерматолога или косметолога. Точно отличить «добро» от «зла» могут только смежные специалисты – хирург-онколог и дерматолог-онколог. При этом, иссечение новообразований производится по определенных правилам и строгим показаниям.
К нам часто обращаются пациенты с доброкачественными образованиями – вирусными бородавками, выпуклыми родинками, невусами, папилломами на ножках. Первичную консультацию оказывают онкологи двух направлений – хирург или дерматолог. Они осматривают не только «проблемное» место на коже, но и пациента полностью. Кстати, это тоже важный аспект – обычный хирург, косметолог или дерматолог могут не обратить пристальное внимание на все кожные новообразования пациента. Недавно ко мне пришла женщина с травмированным невусом, а при осмотре у нее обнаружилась меланома на глазу.
После осмотра врач может назначить цитологию — исследование на наличие клеток с признаками злокачественного перерождения. Если злокачественные клетки отсутствуют, то удаление можно произвести с помощью лазера или радиоволнового аппарата. Если же результат показывает «зло», то хирург-онколог иссекает образование в пределах здоровых тканей и отправляет материал на гистологическое исследование в собственную лабораторию НМИЦ онкологии им. Н. Н. Петрова.
Обычный косметолог не проводит цитологическое исследование, что может привести к печальным последствиям. Иногда к нам обращаются пациенты, которым неправильно или не полностью иссекли новообразование и образовался рецидив. А это – дополнительные риски возникновения рака.
Бояться кабинета онколога не нужно – сейчас специалисты могут помочь пациенту в условиях хирургии одного дня, легко и безболезненно устранить проблему и оказать квалифицированную помощь.
Почему петербуржцы стали чаще болеть раком кожи?

Развитие одной из самых агрессивных опухолей кожи — меланомы — специалисты чаще всего связывают с воздействием солнечного света. За год в Санкт-Петербурге бывает в среднем 62 солнечных дня. Однако врачи отмечают рост заболеваемости раком кожи среди жителей Северной столицы. Почему же это происходит? Во-первых, раньше горожане отправлялись на юг только летом, когда смена климата и воздействия солнечных лучей не воспринималась организмом остро. Сейчас ситуация обстоит иначе – люди ездят в отпуск в теплые страны, где достаточно агрессивное солнце, круглый год. Такие сильные и контрастные перепады температур и воздействия ультрафиолета негативно сказываются на коже. Кроме того, многие часто пренебрегают средствами защиты. Однако они могут существенно сократить риск развития рака, особенно у светлокожих людей. Защитные средства выбираются индивидуально, в зависимости от фототипа кожи. Обычно рекомендуются крема с уровнем SPF 35-50.
Стоит отметить, что многие горожане также стали часто посещать солярии. Но загорать под искусственным солнцем тоже рискованно, ведь никто не гарантирует безопасность излучений. Культура загара негативно сказывается на здоровье многих людей и приводит в кабинет к онкологу.
Другой фактор увеличения количества пациентов с диагнозом рак кожи – ранняя диагностика. Горожане стали внимательнее относиться к своему здоровью и чаще обращаться к врачам. Это правильная позиция, ведь обнаружение злокачественных процессов на ранних стадиях увеличивает шансы победить болезнь. Кроме того, современные методы обследования позволяют успешно выявлять предраковые и ранние онкологические патологии.
Если вы заметили подозрительные изменения на коже – настоятельно рекомендуем обратиться к врачу. Рак кожи – одна из самых агрессивных опухолей. Лучше предупредить болезнь.

Авторская публикация:
МИНИНА Наталия Олеговна
хирург-онколог, заведующая амбулаторным отделением №2 НМИЦ онкологии им. Н.Н. Петрова (Консультативно-диагностический центр).
Родинками (невусами) называются доброкачественные пигментированные образования на коже. Они не представляют опасности для здоровья, однако в определенных условиях они могут трансформироваться в злокачественные новообразования (меланому). По этой причине многие люди беспокоятся по поводу родинок и желают их удалить.
Когда стоит посетить специалиста?
Врача следует посетить при изменении формы, цвета, размера родинки, а также в случае появления дискомфорта и болезненности в месте локализации образования. Врач по родинкам (чаще всего это онколог) может достоверно определить характер новообразования и, при необходимости, назначит соответствующее лечение.
Причины возникновения родинок
Часть родинок являются врожденными. Они формируются в связи с локальными нарушениями деления клеток кожи в период внутриутробного развития плода, а проявляются уже по мере роста ребенка. Локализация и размеры некоторых невусов могут передаваться по наследству.
Основной фактор, который провоцирует появление новых родинок – длительное и интенсивное воздействие ультрафиолетовых лучей. Также часто отмечается образование невусов во время гормональных перестроек (половое созревание, беременность).
Симптомы перерождения
Врачи выделили основные признаки, которые могут свидетельствовать о злокачественном перерождении родинок. К ним относятся:
- Быстрое увеличение в размерах. Один из тревожных симптомов – несимметричный рост, который приводит к изменению формы невуса.
- Изменение цвета, а именно быстрое и неоднородное потемнение родинки.
- Появление боли, жжения в месте локализации образования.
- Возникновение изъязвлений, трещинок на поверхности родинки.
- Изменение окружающих тканей в виде припухлого красноватого венчика.
При обнаружении хотя бы одного из данных признаков, необходимо незамедлительно обратиться к врачу. В течение короткого времени обычная родинка может переродиться в злокачественное новообразование кожи – меланому. Данная опухоль быстро метастазирует и имеет высокие показатели смертности.
Расположение родинки на участках кожи, которые постоянно подвергаются воздействию ультрафиолета (лицо, кисти) тоже является поводом для обращения к врачу. Интенсивное действие солнечных лучей является одним из основных пусковых механизмов злокачественного перерождения.
Травмирование невусов
Еще одним фактором, который может спровоцировать начало малигнизации, является травматизация родинки. Причем травмироваться образование может как в течение длительного времени, например, при постоянном трении или сдавливании одеждой, так и в результате более серьезного внешнего воздействия, например, при порезе родинки.
Если родинка была случайно повреждена, ее необходимо тщательно обработать дезинфицирующим раствором. В случае наличия кровотечения, его следует остановить с помощью стерильного бинта или марли. Травмированное образование в кратчайшие сроки должно быть осмотрено врачом с целью определения дальнейшего плана действий. Специалист может порекомендовать удалить оставшуюся часть родинки или в течение некоторого времени проходить плановые осмотры на предмет малигнизации.
К какому врачу обратиться по поводу родинки?
Имеется несколько врачебных специальностей, которые занимаются лечением невусов: дерматолог, онколог, хирург. Также существует отдельный врач по новообразованиям на коже – онкодерматолог.
Поход к дерматологу
Дерматолог – это первый врач, к которому стоит обратиться по поводу родинки. Именно этот специалист способен в большинстве случаев по результатам осмотра и дерматоскопии исключить злокачественный процесс.
Зачем идти к хирургу?
Если родинка оказалась доброкачественной, но постоянно подвергается трению или давлению, то она может быть удалена врачом-хирургом. К пластическому хирургу можно обратиться при наличии такой эстетической проблемы, как родинка на лице или на других видимых участках кожи. Для таких невусов, если они не вызывают вопросов относительно своей доброкачественности, рекомендуется удаление с применением лазера.
Когда нужно обратиться к онкологу?
При наличии родинки с признаками злокачественного перерождения, можно сразу обратиться к онкологу. Врач этой специальности обладает необходимыми знаниями и навыками для хирургического лечения меланомы и других злокачественных опухолей кожи. Чем раньше будет обнаружен рак, тем более благоприятным будет дальнейший прогноз.
Можно ли решить проблему у косметолога?
Удаление родинок в косметологических салонах и кабинетах возможно только врачом-косметологом, который имеет высшее медицинское образование. Существует несколько способов удаления доброкачественного образования на коже: лазерный метод, криодеструкция, электрокоагуляция. Пациенту необходима консультация онколога перед тем, как произвести удаление невуса у косметолога, поскольку, например, после лазерного удаления утрачивается возможность гистологического исследования ткани.
Онколог-маммолог
Женщины, у которых на коже молочной железы имеются родинки с признаками возможного злокачественного процесса, должны быть осмотрены онкологом-маммологом. Врач этой специальности подбирает план лечения с учетом особенностей строения и функционирования молочных желез.
Диагностика
В процессе диагностики невусов врач пользуется как стандартными методами (сбор анамнеза, визуальный осмотр), так и методами инструментальной диагностики. Высокоинформативными в этом случае являются такие исследования, как дерматоскопия, биопсия и гистологический анализ родинки.
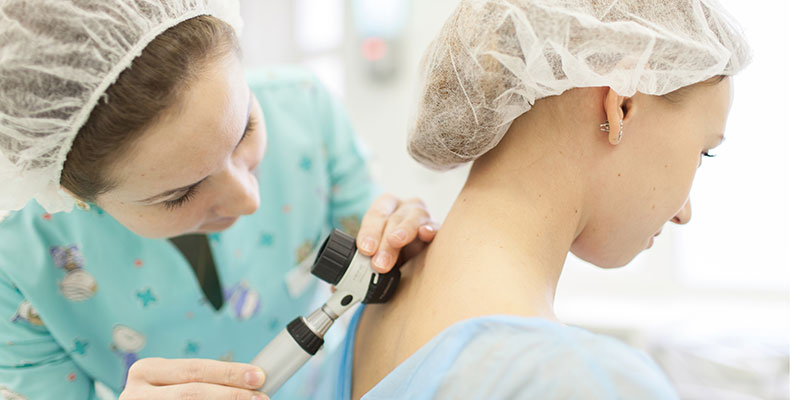
Дерматоскопия
Суть метода дерматоскопии заключается в осмотре кожи под увеличением. В процессе исследования, врачом оценивается цвет и структура эпидермиса, выявляются основные характеристики кожных высыпаний, осматривается эпидермо-дермальное соединение и сосочковый слой дермы.
Для выполнения исследования используется специальный прибор – дерматоскоп. Это приспособление может напоминать небольшую лупу (ручная дерматоскопия) или представлять собой специальный аппарат, который может быть снабжен функцией цифровой фотосъемки с возможностью последующего подробного, вплоть до компьютеризированного, анализа различных кожных структур.
Метод дерматоскопии является простым и доступным, но в тоже время весьма информативным. Осмотр врачом родинок при помощи дерматоскопа значительно повышает шанс выявления злокачественных опухолей кожи, в первую очередь, меланомы.

Биопсия и гистология
Во время биопсии врач производит забор тканей с целью последующей гистологической диагностики. Процедура должна проводиться в условиях перевязочной или операционной с выполнением правил асептики и антисептики.
Возможные виды биопсии родинок:
- Эксцизионная, при которой полностью иссекается кожное образование в пределах здоровой кожи и мягких тканей.
- Инцизионная, во время которой удаляется часть родинки из середины с захватом интактной ткани.
- Кюретажная – материал получают при помощи кюретки в виде ложки или кольца.
- Пункционная – проводится с применением специального трубчатого ножа, который позволяет получить для исследования столбик ткани из эпидермиса, дермы и слоя подкожно-жировой клетчатки.
Гистологическое исследование подразумевает изучение полученного материала под микроскопом после его фиксации, заключения в парафиновый блок и окрашивания.
Проводится гистологическое исследование родинки в среднем 7-10 дней. Однако при подозрении врачом на наличие меланомы, может проводиться срочное исследование по ускоренной методике в течение нескольких часов. Оно менее точное, поэтому окончательный диагноз ставится позже.
Май — месяц распространения информации о меланоме — самом агрессивном виде рака кожи. Меланома у детей и подростков — редкость: как и большинство злокачественных опухолей, рак кожи чаще всего появляется в пожилом возрасте. Однако причины, по которым он может развиться, нередко «родом» из детства.
Почему меланома и другие виды рака кожи возникают у детей и как солнечные ожоги в детстве влияют на развитие этих заболеваний? Что родителям важно знать о защите ребенка от солнца? Нужно ли проверять родинки у детей и какие могут быть потенциально опасными?
На эти вопросы отвечаем вместе с выпускниками и резидентами Высшей школы онкологии — детским онкологом Дарьей Моргачевой, врачом Центра Алмазова, и онкодерматологом Мариной Воропаевой, ординатором НМИЦ онкологии имени Н. Н. Петрова.
Что такое меланома и почему возникает рак кожи?

Меланома — это редкая, но самая агрессивная форма злокачественных опухолей кожи. Она может появиться на любом ее участке, в том числе на спине и в других труднодоступных местах, часто выглядит как коричневое или черное новообразование и в целом похожа на родинку.
Эта опухоль развивается из меланоцитов — клеток, которые призваны защитить кожу от солнечного излучения. В ответ на воздействие ультрафиолета они вырабатывают пигмент меланин. Чем больше этого пигмента в коже, тем она темнее и лучше поглощает избыточные УФ-лучи: темнокожие люди болеют меланомой в 4 раза реже, чем светлокожие.
Однако сильное ультрафиолетовое излучение — в частности, солнечные ожоги и длительное пребывание на солнце без защитных средств — повреждает даже защитные меланоциты. Каждый новый ожог нарушает структуру их ДНК, в результате чего в генетическом коде происходит поломка. После этого «сломанная» клетка может восстановиться и починить ДНК, но бывает и так, что она продолжает накапливать генетические мутации, постепенно «озлокачествяясь».
Именно поэтому солнечное излучение считается главным фактором риска развития как меланомы, так и других типов рака кожи. Чем больше и дольше человек подвержен воздействию ультрафиолета, тем выше вероятность заболеть.
Так, самая высокая заболеваемость отмечается в экваториальных районах, в частности, в Австралии и Новой Зеландии, и снижается по мере удаления от экватора.
Загар в солярии также опасен: один сеанс повышает вероятность появления меланомы на 20%, базально-клеточного рака кожи — на 29%, а плоскоклеточного — на целых 67%.
Справка: Базальноклеточный и плоскоклеточный рак относятся к группе немеланомных опухолей кожи. Они возникают из клеток верхнего слоя нашей кожи (эпидермиса), который тоже повреждается от солнца.
— Базалиома считается сравнительно безобидной опухолью. Она редко метастазирует и хорошо поддается лечению, особенно при обнаружении на ранних стадиях. У разных людей базалиома может выглядеть совершенно по-разному, в зависимости от формы заболевания: как открытые язвы, красные пятна, розовые наросты, блестящие бугорки, шрамы.
— Плоскоклеточный рак часто выглядит как красноватое шелушащееся пятно и на начальной стадии имеет хороший прогноз.
Среди других основных факторов риска развития рака кожи:
-
I — II фототипы кожи: светлая кожа, рыжие и светлые волосы, большое количество веснушек, зеленые, голубые или серые глаза. Эти люди наиболее подвержены солнечному излучению: их кожа практически не загорает, вместо этого сразу возникают ожоги. Риск развития меланомы у них в 2-4 раза выше, чем у обладателей темной кожи и карих глаз.
Бывает ли меланома и другие виды рака кожи у детей?

Ежегодно с меланомой сталкивается около 320 тысяч человек в мире, в том числе 12 тысяч — в России. Это небольшая цифра: на меланому приходится около 1% всех случаев рака кожи, но именно эта опухоль становится причиной большинства смертей от него.
Как и большинство злокачественных опухолей, рак кожи появляется в пожилом возрасте.
«В среднем меланома кожи диагностируется в 65 лет: к этому моменту у человека накапливается и суммарное солнечное излучение, и количество ожогов, — объясняет онкодерматолог Марина Воропаева. — Однако все чаще ее обнаруживают и у молодых пациентов — после 30 лет, и одна из причин, с чем это может быть связано, — диагностика становится лучше».
«Риск у детей тоже увеличивается с возрастом, — рассказывает детский онколог Дарья Моргачева. — Так, ежегодная заболеваемость меланомой в возрасте от 1 до 4 лет составляет 1 случай на миллион, а с 15 до 19 лет — уже 9 случаев на миллион. Наибольшая заболеваемость меланомой представлена как раз в группе 15-19 лет, причем болеют в основном девочки. Исследователи связывают это с тем, что девочки загорают и посещают солярии чаще мальчиков».
Как и у взрослых, факторами риска развития меланомы у детей также считаются:
-
Светлая кожа, которая часто обгорает.
— Пигментная ксеродерма — наследственное заболевание, которое проявляется очень высокой чувствительностью кожи к УФ-излучению, в результате чего нарушается пигментация.
— Ретинобластома — злокачественная опухоль сетчатки глаза, которую чаще всего диагностируют у двухлетних детей.
По словам Дарьи Моргачевой, детские меланомы отличаются от взрослых своими биологическими характеристиками — в том числе быстрым ростом, менее агрессивным течением и более благоприятным прогнозом в целом.
«Другие опухоли кожи — базалиома и плоскоклеточный рак — встречаются у детей крайне редко, и часто они связаны с синдромом Горлина-Гольца (наследственное заболевание, при котором возникают врожденные пороки развития, такие как расщелина губы, сращение пальцев рук, аномалии скелета — прим.ред.), облучением и длительным иммунодефицитом, — поясняет Марина Воропаева. — Гораздо чаще у детей все-таки встречаются доброкачественные опухоли кожи».
Как солнечные ожоги в детстве влияют на развитие меланомы?

Хотя рак кожи считается болезнью пожилых, причины, по которым он может развиться, нередко «родом» из детства.
Доказано, что если у ребенка или подростка было 5 и более тяжелых солнечных ожогов (покраснение кожи с образованием волдырей), риск развития меланомы удваивается , по некоторым данным — увеличивается на 80%. Кроме того, такие ожоги в детстве на 68% повышают вероятность развития базалиомы и плоскоклеточного рака кожи.
«Даже если кожа не болит, а лишь краснеет, это уже относится к солнечному ожогу кожи и повреждению ДНК — тем самым увеличивается вероятность возникновения опухоли кожи, — поясняет онкодерматолог Марина Воропаева. — С помощью средств после загара (пантенола, масла после загара, алоэ, сметаны) можно лишь снизить дискомфорт в области солнечного ожога, но это не поможет починить возникшие мутации. Единственный вариант их предотвратить — защищать ребенка от солнечного повреждения кожи».
Что родителям нужно знать о защите детей от солнца?
Есть несколько правил, которые помогут защитить ребенка от воздействия солнца:
-
Ограничьте прогулки и нахождение ребенка под солнцем с 10.00 до 16.00, когда УФ-излучение наиболее интенсивное. Не игнорируйте эти правила и в пасмурные дни: более 70 % солнечных лучей проходят через облака.
— Одежда должна быть из легкой, при этом плотной ткани и желательно с длинным рукавом, так как 30% солнечных лучей могут проникать через тонкие ткани.
— Обязательно наденьте на ребенка головной убор с широкими полями и носите такой сами, подавая пример.
-
При плавании отдавайте предпочтение рубашкам для плавания, спортивным рубашкам, имеющим более плотную структуру и обеспечивающим защиту от ультрафиолета.
Важно: Дети до 6 месяцев должны всегда оставаться в тени. Использовать санскрин разрешается с 6 месяцев.
- Каждые 300 метров над уровнем моря увеличивают воздействие солнечного излучения на 4% — учитывайте этот факт, находясь в высокогорье.
Нужно ли проверять родинки у детей? Какие могут быть опасными?

Больше половины взрослых пациентов находят у себя меланому сами. Признаки этой опухоли обычно описывают с помощью критериев ABCDE — аббревиатуры из первых букв английских слов:
-
A — asymmetry — асимметричное образование.
Однако в диагностике меланом у детей и подростков есть нюансы. Во-первых, родинки у детей могут появляться и исчезать, менять цвет и размер, на них могут расти волосы, что затрудняет наблюдение за родинкой, объясняет Марина Воропаева. Во-вторых, меланому в детском возрасте заподозрить сложно, поскольку она не попадает под традиционные ABCDE-критерии для взрослых.
«Детская меланома может выглядеть по-разному, в том числе как симметричное образование розового цвета с четкими и ровными границами, — рассказывает Дарья Моргачева. — Поэтому существуют модифицированные критерии ABCD + CUP для детей. Сегодня их предлагают использовать в комбинации со стандартными ABCDE критериями меланомы взрослых»:
-
A — amelanotic — беспигментное образование: то есть оно не обязательно темное, как родинка — может быть и цвета кожи, и розовым.
Еще один способ самодиагностики — поиск «гадкого утенка». Если на коже ребенка есть подозрительное образование, которое отличается от остальных родинок, его стоит показать онкологу или дерматологу и провести дерматоскопию.
Важно: Взрослый онколог в России по закону не может работать с пациентами младше 18 лет — приемы детей и подростков ведет только детский врач.
«Биопсия (хирургическое удаление) новообразований у детей проводится крайне редко и только по показаниям, которые определяет онколог, — объясняет онкодерматолог Марина Воропаева. — Одно из таких показаний — шпиц-невус (куполообразная родинка розового цвета) у детей старше 12 лет: под его маской может прятаться меланома».
Бояться любой родинки на теле ребенка не надо, добавляет детский онколог Дарья Моргачева:
«Потенциальную опасность представляют большие и гигантские невусы, но даже в этом случае риск озлокачествления такой родинки невелик и составляет от 2 до 5%».
Как же дети будут получать витамин Д, если нужно избегать солнца?

Синтез витамина Д, который регулирует уровень кальция в организме, действительно начинается в коже человека под действием UVB-лучей. Но для этого не нужно часами находиться под солнцем: получить необходимый уровень поможет короткая прогулка (например, до магазина) без солнцезащитного крема в менее опасные часы — до 10:00 и после 16:00.
Восполнить дефицит также можно с помощью препаратов, биологически активных добавок и многих продуктов — молока, яичных желтков, печени, красных сортов рыбы.
Важно: Необходимо оценить уровень витамина Д в крови и проконсультироваться со специалистом для подбора индивидуальной дозы препаратов для вашего ребенка.
При подготовке материала использовалась информация из справочника «Онко Вики» — онлайн-энциклопедии об онкологических заболеваниях. Прочитать раздел про меланому и другие виды рака кожи можно здесь.
Читайте также:


