Как проходит реабилитация после ожогов
Обновлено: 17.04.2024
В последние годы при лечении ожоговых реконвалесцентов при устранении рубцов кожи находит все большее применение технология фракционного лазерного фототермолиза. Принцип действия её заключается в строгом дозировании световой энергии, в результате чего происходит локальное «молниеносное» разрушение рубцовой ткани в точке воздействия луча СО2-лазера. Технически это осуществляется с помощью микроабляционного фракционного ручного манипулятора. В течение секунды сотни сверхкоротких лазерных импульсов воздействуют на площадь в 1см 2 с образованием микроскопических отверстий в рубце глубиной от 1 до 4 мм. В результате этого происходит «выпаривание» лишь отдельных островков эпидермиса и дермы, суммарная площадь которых на 1см 2 составляет 40-80%. В промежутках между зонами абляции остаются участки, необработанные лазером, где происходит активизация стволовых клеток. Кроме того, после фракционного воздействия CO2-лазера в ходе заживления микроскопических ранок изменяется соотношение коллагена типов I и III (эмбрионального и кожного) посредством регуляции факторов роста фибробластов и синтеза рибонуклеиновых кислот. Биомоделирующее влияние дозированного и фракционного лазерного воздействия способствует нормализации архитектоники фибриллярных и клеточных структур рубцовой ткани, которая приобретает свойства, аналогичные здоровой кожи без «истощения» её регенераторного потенциала. Первые клинические исследования у взрослых пациентов показали значительное уменьшение выраженности рубцов в результате применения лазерной фракционной абляции в режиме Deep FX. Однако данных об использовании этой технологии у детей с рубцами кожи (гипертрофическими и нормотрофическими) нет, что и определило актуальность данной работы.
Процедура глубокой фракционной лазерной абляции была выполнена у 25 больных в возрасте от 6 до 16 лет с послеожоговыми рубцами кожи различной давности существования (от 8 месяцев до 9 лет). Показаниями к операции являлись послеожоговые нормотрофические и гипертрофические рубцы, эстетику которых невозможно было улучшить традиционными хирургическими методами, а так же рубцовые стяжения в области суставов, вызывающие контрактуры 1 степени.
Лазерная абляция проводилась с помощью модуля «DeepFX» для аппарата UltraPulse® Encore™ компании Lumenis при мощности лазерного излучения от 20 до 40 МДж (миллиджоулей). После процедуры на месте операции наблюдались, выраженные в разной степени, эритема рубцовой поверхности и кровоточивость из точечных ранок, а у детей с гипертрофическими рубцами появлялась отечность тканей. В раннем послеоперационном периоде отмечались незначительные болевые ощущении, жжение или пощипывание, которые быстро купировались после охлаждения. Все эти изменения происходили в результате реакции тканей на действие лазерной энергии в режиме глубокой абляции и, согласно данным инструкции к аппарату, не являлись осложнениями. Перевязки с 1% гидрокортизоновой мазью и 1% раствором диоксидина осуществлялись ежедневно в течение 10 дней. С превентивной целью парентерально назначались антибиотики цефазолинового ряда не менее 2 суток, а при наличии отечности или кровоточивости рубцов – до 7 дней. Через 1-2 недели после заживления раневой поверхности начинали противорубцовое лечение с использованием препаратов силикона и ферменкола.
Результаты операции оценивались через 2, 4 и 6 месяцев. Выявлено статистически достоверное (по критерию Вилкоксона) улучшение клинических признаков рубцовой ткани, определяемых по 4-х балльной шкале. Отмечено появление эластичности рубцов на месте стяжений с восстановлением полного объёма движений в суставах. У всех пациентов наблюдалось уменьшение толщины рубцов на 30-60%. Осложнений не было. При этом наибольший эффект был достигнут при лечении больных с контрактурами суставов 1 степени, вызванных не только наличием нормотрофических, но и гипертрофических рубцов кожи. В этих случаях осуществление данной процедуры позволяло получить у детей гарантированно положительные эстетические и функциональные результаты в отдаленные сроки после операции.
Положительный момент при применении метода фракционной лазерной абляции рубцов кожи заключался в возможности проведения её в нескольких областях поверхности тела у больного за одно вмешательство, без повышения травматичности операции и не влияя на её длительность.
Таким образом, использование глубокой фракционной лазерной абляции у детей с рубцами кожи является перспективным метод лечения ожоговых реконвалесцентов, способствующим значительному расширению «спектра» возможностей применения лазерной хирургии, позволяющим устранять как косметические дефекты кожи, так и функциональные нарушения в области суставов дерматогенного характера.
- Раннее начало (сразу после травмы с началом лечения).
- Непрерывность и последовательность лечебных мероприятий.
- Преемственность при ведении пациента.
Медицинская реабилитация пострадавших от ожогов по срокам выполнения делится на раннюю и позднюю [397 - 403].
Ранняя реабилитация пострадавших от ожогов проводится в период существования ожоговых ран и включает:
- своевременное и адекватное местное и общее лечение;
- статическую реабилитацию (правильное позиционирование пораженных частей тела, функциональная кровать, обеспечение легочного дренажа и т.д.);
- иммобилизацию и пассивные движения в суставах;
- активные движения (ЛФК, дыхательная гимнастика, ранняя активизация);
Поздняя реабилитация пострадавших от ожогов проводится после заживления ожоговых ран и включает:
- профилактику и лечение послеожоговых рубцов и рубцовых деформаций:
- в периоде "созревания" рубцов - комплекс консервативного лечения, направленного на предотвращение избыточного роста рубцов;
- после "созревания" рубцов - плановые реконструктивные операции, профилактика роста послеоперационных рубцов.
- лечение соматических последствий ожоговой болезни;
- психологическую реабилитацию и трудоустройство;
- диспансерное наблюдение, консервативное и хирургическое лечение в ожоговых отделениях (центрах);
- продолжение реабилитации в амбулаторных условиях в поликлиниках по месту жительства пациентов;
- проведение реабилитационных мероприятий в специализированных медицинских и санаторно-курортных организациях (при наличии медицинских показаний).
- Рекомендуется при проведении профилактики и лечения послеожоговых рубцов и рубцовых деформаций применять методы, эффективность которых доказана [404]. Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
Комментарий. Выбор тактики лечения патологических рубцов кожи определять в соответствии с:
- Типом рубцов (гипо- или атрофический, нормотрофический, гипертрофический или келоидный).
- Стадией развития и "активность" роста рубцов - "незрелые" или "зрелые".
- Наличием рубцовой деформации.
Наиболее обоснованным подходом к терапии гипертрофических и келоидных рубцов является своевременная профилактика патологического рубцевания. Гораздо эффективнее предотвратить появление грубых рубцов, чем лечить уже существующие. Переход от профилактики к лечению происходит на этапе, когда диагностируется незрелый гипертрофический или келоидный рубец.
Выраженность эритемы рубца считается важным прогностическим признаком для определения характера его развития рубца и реакции на лечение.
Если эритема не исчезает в течение 1 мес., риск развития гипертрофического рубца увеличивается.
Не существует единого подхода в методиках оценки результатов профилактики и лечения рубцов. Оценка характера и степени влияния метода лечения незрелых послеожоговых рубцов может проводиться с использованием Ванкуверской шкалы оценки рубцов (Vancouver Scar Scale) (Приложение Г9)[405] или ее аналогов.
Консервативная профилактика и лечение послеожоговых рубцов и рубцовых деформаций:
- Рекомендуется всем пациентам с последствиями ожогов лечебная физкультура [406 - 408]. Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
- Рекомендуются всем пациентам с последствиями ожогов препараты дерматопротекторы (со смягчающим и защитным действием) для зажившей кожи [16, 409]. Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
- Рекомендуется всем пациентам с последствиями ожогов защита от ультрафиолетового облучения (инсоляции и др.) в течение не менее 1 года после заживления ожоговых ран с помощью защитной одежды, солнцезащитных средств, фотозащитных препаратов, а также образа жизни и поведения [16, 410, 430, 447]. Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
Комментарий: Эффективность различных препаратов, обладающих противозудным действием не доказана [415].
- Рекомендуется дистракционный метод (шинирование) при развитии рубцовых деформаций в течение 1 - 6 мес. после выписки [16, 419 - 421, 447]. Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 4).
- Рекомендуется у пациентов с последствиями ожогов с целью профилактики и лечения послеожоговых рубцов применение изделий медицинских эластичных компрессионных (трикотаж медицинский компрессионный) в течение 6 - 12 мес. для профилактики и лечения послеожоговых рубцов [16, 422, 430, 447]. Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 4).
- Рекомендуется для профилактики и лечения послеожоговых рубцов местное применение препаратов, содержащих силикон (силиконсодержащие пластины и/или гели) не менее 2 месяцев [16, 423, 447]. Уровень убедительности рекомендаций - B (уровень достоверности доказательств - 2).
- Рекомендуются при ограниченных гипертрофических и особенно келоидных рубцах внутрирубцовые инъекции глюкокортикоидов через 1 - 6 мес. после заживления ран в тяжелых случаях, трудно поддающихся лечению [424, 425, 430, 437, 537]. Уровень убедительности рекомендаций - B (уровень достоверности доказательств - 3).
- Рекомендуется при послеожоговых гипертрофических и келоидных рубцах курс лекарственного электрофореза с ферментными препаратами (протеолитическими ферментами) и/или их аппликация на рубцы в течение 1 - 2 мес. [426, 427, 430, 437, 447, 497]. Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
- Рекомендуется медицинский массаж послеожоговых рубцов с целью уменьшения контрактур и кожного зуда [428, 447], в то же время его эффективность не доказана [429]. Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 3).
- Не рекомендуется применение любых согревающих процедур в периоде "созревания" рубцов [430]. Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
- Эффективность дермабразии рубцов (лазерной шлифовки кожи, лазерной деструкции ткани кожи) при "незрелых" рубцах требует доказательств, а при келоидных рубцах - не рекомендуется [430, 431 - 433]. Уровень убедительности рекомендаций - B (уровень достоверности доказательств - 2).
- Не рекомендуется использование препаратов на основе экстракта лука (extractum cepae) в качестве монотерапии в связи с отсутствием достоверных доказательств их эффективности [434]. Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
- Рекомендуется для лечения келоидных рубцов, резистентных к другим методам лечения, применение рентгенотерапии при новообразованиях кожи (Букки-терапия при заболеваниях кожи, подкожно-жировой клетчатки и придатков кожи), особенно в комбинации с хирургическим вмешательством. Наилучшие результаты отмечаются при использовании доз излучения 1500 - 2000 рад в течение 5 - 6 сеансов в раннем послеоперационном периоде [430, 435, 436, 347, 447]. Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
- Криотерапия рекомендуется только для лечения очень маленьких по размеру рубцов [430, 437]. Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
- Рекомендуется санаторно-курортное лечение, включая использование бальнеологических методов - ванны сероводородные лечебные, проводить через 1 - 6 мес. после выписки из стационара [408, 447]. Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
Комментарий: Консервативная профилактика и лечение послеожоговых рубцов и рубцовых деформаций включает базовую программу, которая проводится всем пациентам с последствиями ожогов (пункты 1 - 3) и специальную индивидуальная программу (пункты 4 - 16).
В связи с многообразием вариантов ожоговых поражений и их последствий программы реабилитации составляются с учетом индивидуального подхода. Крайне важно, чтобы врач знал о различных доступных методах и имел возможность индивидуализировать лечение, потому что некоторые пациенты могут не реагировать на какой-либо один метод лечения [438].
Комбинированная противорубцовая терапия более эффективна, чем монотерапия.
Оптимизировать оказания медицинской помощи пациентам с последствиями ожогов помогает построение долгосрочной программы профилактики и лечения, включающей последовательное использование различных методов: сочетание препаратов с различным механизмом действия и путей их введения, комбинация их с физиотерапевтическими и хирургическими методами лечения.
- Рекомендуется всем пациентам с формирующимися послеожоговыми гипертрофическими и/или келоидными рубцами местное применение изделий медицинских эластичных компрессионных (трикотаж медицинский компрессионный) и/или силикона производных в качестве первой линии терапии [16, 430, 437, 439, 440, 447]. Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
Комментарий. Для достижения максимального эффекта оптимально поддерживать в месте рубцовоизмененной кожи уровень давления 20 - 32 мм рт. ст. с помощью трикотажа медицинского компрессионного в течение 20 - 23 часов в сутки в течение не менее 6 - 12 мес [430, 441, 447]. Комплаентность пациентов в данном случае является ключевым фактором, поскольку эффективность напрямую зависит от длительности лечения [442 - 444].
Местное применение силикона производных в форме геля или пластин оптимально начинать через 2 недели после заживления ожоговой раны [430, 445, 447]. Оптимально силиконовые пластины использовать на рубцах в течение 20 - 23 часов в сутки (снимать только для гигиены и увлажнения) или любой силиконовый гель наносить два раза в день.
Хирургическая реабилитация пациентов с послеожоговыми рубцами и рубцовыми деформациями:
Сроки реконструктивно-восстановительных операций зависят от общего состояния пациента и характера рубцового поражения.
- Рекомендуется проведение хирургической реабилитации через 1 - 2 года после ожоговой травмы по мере стабилизации состояния пациента и созревания рубцовой ткани [446]. Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
- Рекомендуется выполнение хирургической реабилитации в ранние сроки после травмы при условии хорошего состояния пациента при рубцовых поражениях, относительно быстро приводящих к тяжелым осложнениям (резкий выворот век с нарушением зрения, стенозирование естественных отверстий (микростомия, стеноз анального канала), тяжелые контрактуры 1 - 2 суставов, шеи, изменение роста костей у детей из-за рубцовых деформаций и др.), а также, когда есть возможность полностью ликвидировать рубцовый массив (локальные рубцы), с одномоментной кожной пластикой для закрытия раны с использованием здоровых тканей и смежных или отдаленных областей [446, 447]. Уровень убедительности рекомендаций - C (уровень достоверности доказательств - 5).
Комментарий: После реконструктивных операций вновь проводят комплекс консервативных мероприятий с целью профилактики роста рубцов.
Реабилитация при возникновении осложнений в течение заболевания и лечения проводится в рамках соответствующих нозологий.
Термические ожоги кожи сопровождаются разрушением клеточных структур и их гибелью. При этом тяжесть клинической картины зависит от высоты температуры и общей площади поражения кожных покровов. Скорость процессов регенерации после ожогов тоже зависит от степени поражения, но при правильно выбранной врачебной тактике и корректно назначенном лечении есть возможность полностью или частично восстановить функции поражённых частей тела.
Степени ожогов и поражение кожных покровов
Степень термического повреждения принято оценивать таким образом:
- первая степень — её называют эпидермальным ожогом. Проявляется покраснением кожных покровов и отёком окружающих тканей. Такая рана может зажить самопроизвольно, время регенерации составляет от 5 до 12 дней, рубцы не остаются.
- вторая степень — термический ожог захватывает более глубокий слой кожи, дерму. Несмотря на то, что речь идёт о поверхностном повреждении, при отсутствии должного лечения ожог второй степени может перейти в третью - по причине того, что в местах поражения не восстановлена микроциркуляция. Клинически он проявляется в виде пузырей, на месте которых потом появляется струп. Он может быть светло-жёлтым, коричневым или серым, в зависимости от степени некротического поражения и характера повреждения.
- третья степень. Глубокий ожог дермы с отслоением поверхностных слоёв кожи. Пузыри сливаются, на поверхности видны обрывки обожжённой кожи. Дерма обнажена, может быть мраморного, серого или багрового оттенка. В месте ожога нарастает отёк, ткани поражены до поверхностного фасциального слоя.
- четвёртая степень. Речь идёт уже о субфасциальном ожоге, когда поражаются ткани, находящиеся глубже собственных фасций. При этом в тканях быстро развиваются вторичные процессы, причиной которых является субфасциальный отёк. В тяжёлых случаях бывает сосудистый тромбоз, а если человек получил сильный электрический ожог, могут быть повреждены и внутренние органы.
Таким образом, практически любой ожог опасен и нуждается в серьёзном лечении. В зависимости от клинической картины терапию проводят дома либо в условиях стационара, с использованием комплекса эффективных препаратов.
Способы регенерации кожи после ожогов
Ожоги первой степени обычно лечат в домашних условиях. Такие симптомы как покраснение кожи, небольшой отёк и неприятные болевые ощущения можно снять дома, применяя местное лечение в виде спреев.
При ожогах второй степени обязательно использование антисептических средств, так как пузыри, образующиеся при них, склонны к нагноению и присоединению вторичной инфекции. Для того, чтобы избежать появления шрама или рубца, пациентам выписывают антисептические или антибактериальные мази. Кроме того, необходимо регулярно накладывать на место ожога асептическую повязку и ежедневно её менять. Если необходимо, можно пить обезболивающие таблетки.
Ожоги третьей степени несут угрозу не только здоровью, но и жизни человека. На месте ожога образуется чёрный или коричневый струп, а кожа полностью уничтожена. Необходима срочная госпитализация пациента с целью устранения болевого шока и инфекции раны. Госпитализация в стационар нужна и при ожогах четвёртой степени, когда в патологический процесс вовлечены мышечная и костная ткани. Противошоковая терапия в данном случае должна стоять на первом месте.
Что касается лекарственных препаратов, применяемых при лечении ожогов, их выпускают в форме:
- спреев;
- аэрозолей;
- кремов;
- мазей;
- гелей;
- лечебных и антисептических повязок.
Спреи применяют обычно при ожогах первой степени, при сильных болях, вызываемых контактом с раневой поверхностью. Распыление спрея происходит безболезненно и легко. Для лечения ожогов второй степени используют более широкий спектр препаратов.

Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Первая степень
Главная задача при лечении ожогов первой степени состоит в скорейшем заживлении и регенерации кожных покровов. Чаще всего речь идёт о незначительном поражении кожи, но пациенты испытывают неприятные и тянущие ощущения, иногда боль малой или средней интенсивности. Один из лучших препаратов в данном случае — спрей декспантенол. Оказываясь на поверхности кожи, он становится пантотеновой кислотой. В свою очередь, она представляет собой часть одного из кофакторов, обеспечивающих продуцирование энергии. Такая форма обеспечивает активное участие декспантенола:
- в регенеративных процессах кожи и слизистых оболочек;
- в нормализации клеточного обмена;
- в ускорении клеточного деления;
- в повышении прочности волокон коллагена.
Декспантенол является основой для подавляющего большинства противоожоговых спреев, каждый из которых имеет свою специфику.
Из них особенно популярным является немецкий препарат «Пантенол спрей». Кроме основного действующего компонента декспантенола, в его составе есть жидкий воск, минеральное масло и несколько пропеллентов в виде бутана, изобутана и пропана. Состав оптимально сбалансирован, благодаря чему каждый компонент несёт свою полезную лечебную функцию, устраняя все негативные симптомы и жалобы, предъявляемый пациентами с ожогами первой степени.
В целом, «Пантенол спрей» и другие лекарственные формы на основе декспантенола обладают следующими действиями:
- защищают клеточные мембраны от разрушения;
- снимают боли и воспаление;
- обладают антиоксидантным эффектом.
Что касается болевого синдрома, его устраняют пропелленты, охлаждая и успокаивая воспалённую и отёчную кожу.
Жидкий воск, входящий в состав «Пантенола спрей» и других подобных препаратов, способствует сохранению влаги в повреждённых участках кожи, а минеральное масло, сохраняя её эластичность, ускоряет процессы заживления. Кожа становится гладкой, а неприятное ощущение стянутости проходит. При регулярном применении спрея после заживления на месте ожога не остаётся шрамов и следов.
Перед распылением спрея нужно держать ёмкость в вертикальном положении - так, чтобы клапан был расположен кверху. Для получения пышной пены ёмкость надо энергично встряхнуть перед применением, после чего равномерно распылить лекарство по всем поражённым кожным участкам. Частота нанесения — от одного до нескольких раз ежесуточно.
Вторая степень
При лечении ожогов второй степени важна правильная и своевременная обработка волдырей, чтобы под ними как можно скорее начала образовываться новая кожа. Если лечение верное, регенеративные процессы длятся не больше одной или двух недель, после чего на месте пузыря появляется бледно-розовая, новая кожа.
При неблагоприятных обстоятельствах может присоединиться вторичная инфекция: пузыри нагнаиваются и воспаляются. Безусловно, восстановление в таких случаях проходит тяжело, мучительно и медленно, а рубцы и шрамы, к сожалению, остаются почти всегда. Для того, чтобы избежать инфицирования, рубцовых контрактур, кожной деформации и других серьёзных осложнений, важно вовремя проводить местное консервативное лечение. Именно по этой причине терапия должна носить, прежде всего, антисептический характер: подавлять развитие патогенных микробов и предотвращать появление рубцовых образований.
Третья степень
При ожогах третьей степени лечение проводят только в условиях стационара. К сожалению, без хирургического вмешательства не обойтись:
- проведение декомпрессионных операций или некротомии с иссечением некротизированных тканей. Показания: глубокий ожоги конечностей, тела;
- проведение некрэктомии или иссечения струпа. Сюда же включают полную или частичную ампутацию конечностей;
- проведение дерматопластики с целью компенсировать косметический дефект.
Декомпрессионные хирургические вмешательства обычно находятся на первом месте. Их проводят в экстренном порядке, ещё на стадиях ожогового шока, чтобы уменьшить тяжесть его проявления и предотвратить субфасциальные отёки, приводящие к нарушению кровотока в нервных стволах и мышцах. Некрэктомию проводят после того, как состояние пациента удаётся стабилизировать. Отмершие ткани опасны тем, что могут стать источником генерализованного сепсиса, так как в них содержится большое количество токсинов. Только после некрэктомии и её благополучного исхода врачи приступают к кожной пластике, чтобы минимализировать или устранить возникший косметический дефект.
Сегодня лечение ожогов является актуальной проблемой. По данным госстата за 2018 год не менее 30000 людей подверглись термическим или химическим повреждениям. Это одна из самых распространенных бытовых травм. Однако часто ожог можно получить и на производстве, где не соблюдаются условия безопасности.
При возникновении ожогов надо суметь вовремя оказать правильную первую помощь. От того, как быстро вы окажете помощь себе или пострадавшему человеку, будет зависеть его дальнейшее состояние и скорость лечения.
Организм человека способен сам регенерировать и убирать легкие ожоги без серьезных последствий для здоровья. Более серьезные ожоги требуют неотложной медицинской помощи для предотвращения осложнений. За подобными ранами нужно следить, не допускать проникновения инфекции и регулярно обрабатывать противовоспалительными лекарствами или накладывать противоожоговые салфетки.
Если вы оказались рядом с обожженным, вам твердо нужно знать, как лечить ожог, иначе вы причините своими действиями больше вреда, чем пользы.
Причины ожогов
Ожог может произойти вследствие воздействия:
- огня;
- горячей жидкости или пара;
- горячего металла, стекла или других предметов;
- электрического тока;
- радиации (рентгеновское излучение или лучевая терапия);
- ультрафиолета (солнце или солярий);
- активных химических веществ.
Стоит отметить, что причины ожогов могут быть и иными, но все виды такого рода травм классифицируются в зависимости от степени нанесенного повреждения и симптоматики:
- Первая степень. Таким ожогом затрагивается только внешний слой кожных покровов. Травма характеризуется покраснением, отечностью и болевыми ощущениями. Пострадавшему оказывается первая помощь и назначается непродолжительный курс лечения.
- Вторая степень. Этот ожог ведет к поражению не только эпидермиса, но и подлежащего слоя – дермы. Повреждение характеризуется покраснением, побелением или пятнистостью кожи, болью и отечностью. Возможно развитие пузырей от ожогов и сильного болевого синдрома.
- Третья степень. При таком повреждении затрагивается жировой слой под кожными покровами. Обгоревшие участки тела обугливаются, чернеют или белеют. Часто ожогами третьей степени нарушается работа нервной и дыхательной системы.
Первые действия для нейтрализации термических ожогов
- как можно дальше убрать пострадавшего от источника тепла;
- если тлеет одежда или снаряжение, следует немедленно от нее избавиться. Если одежда прилипла к коже, надо аккуратно срезать ее или снять;
- к месту повреждений приложить сухой лед или использовать холодную воду;
- обработать поврежденные участки тела мазью от ожогов;
- в случае серьезных травм обратиться вызвать скорую.
Нейтрализация химических ожогов
- промыть пораженное место сильным потоком воды. Ни в коем случае не следует обрабатывать рану маслом.
- если получен ожог от негашеной извести или серной кислоты, его следует
- обработать сухой салфеткой, использование воды недопустимо;
- нанести стерильную антисептическую повязку.
Случаются ситуации, когда люди получают тяжелые ожоги. Лечение их вне стационара требует специальных знаний и навыков. Если человек ими не обладает - лучше немедленно обратиться к врачу.
Степень ожогов
Существует три основных степени ожогов: первая, вторая и третья. Оценка каждой степени основана на серьезности повреждения кожи: первая степень является самой незначительной, а третья - самой серьезной.
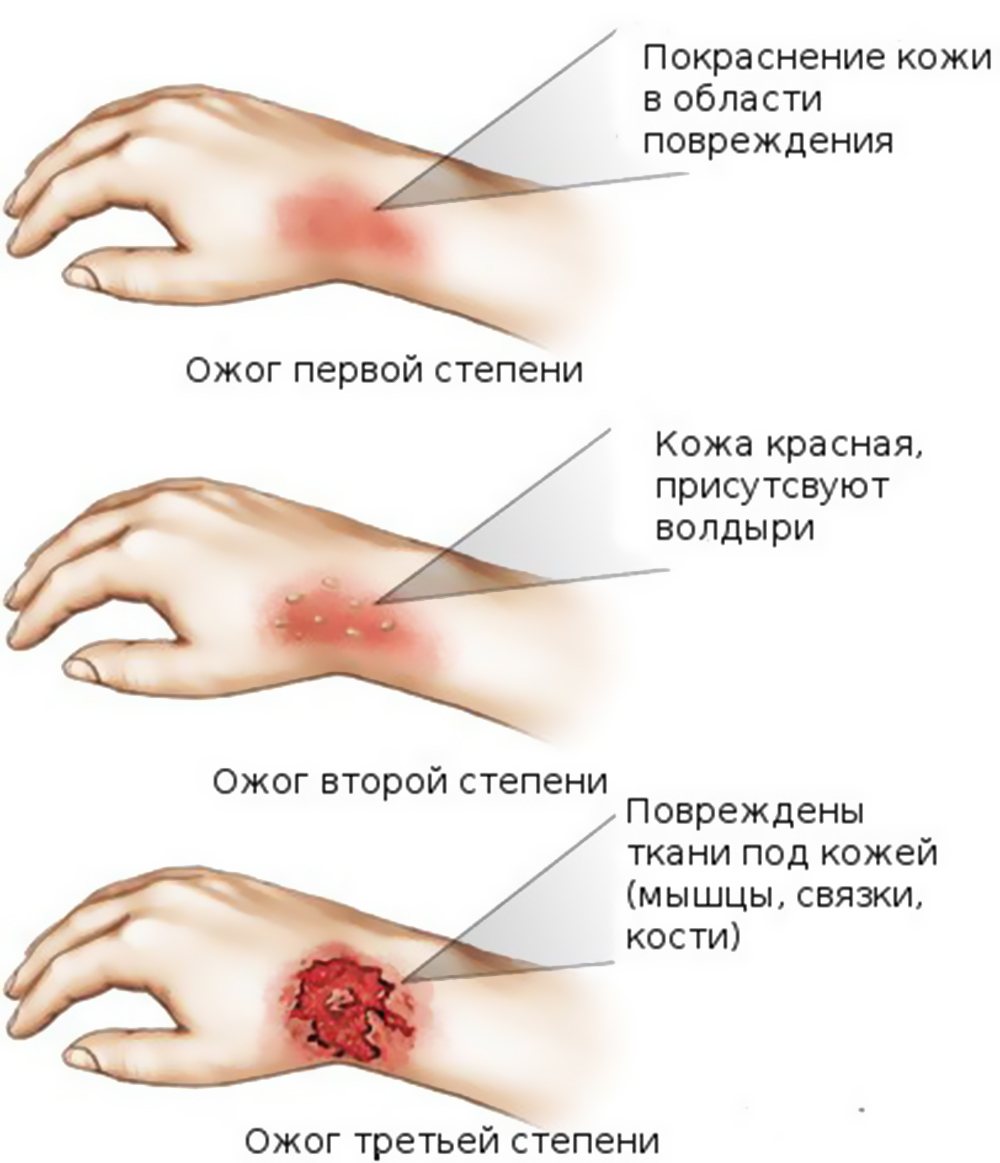
Признаки повреждений выглядят следующим образом:
- ожоги первой степени: происходит нарушение эпидермального слоя, кожа красная, чуть вздувшаяся;
- ожоги второй степени: появляются волдыри и наблюдается отслоение кожи;
- ожоги третьей степени: наблюдается некроз тканей, кожа становится белой, образуется корка;
Есть также ожоги четвертой степени. Эта степень включает в себя все симптомы ожога третьей степени. Повреждения проникают за пределы кожи и распространяются на сухожилия и кости. Именно в этом случае остаются шрамы после ожога.
Химические и электрические ожоги требуют немедленной медицинской помощи, поскольку они могут повлиять на внутренние органы, даже если внешние повреждения едва видимы.
Тип ожога не зависит от причины его возникновения. Ошпаривание, например, может вызвать все три типа ожога – термический, химический и физический, в зависимости от того, насколько горячая жидкость и как долго она остается в контакте с кожей.
Лечение после ожогов

Мазь или гель от ожога кипятком хорошо помогает при кухонных проблемах. Если были получены ожоги второй или третьей степени требуется стационарное лечение. Его следует проходить в клинике под присмотром врачей. Терапевт порекомендует, чем обработать ожог или как лечить ожог с волдырями.
Как лечить ожоги с волдырями в домашних условиях
- ни в коем случае не прокалывайте волдырь - это может привести к образованию инфекции;
- промыть ожог под прохладной проточной водой;
- нанесите противоожоговый крем или гель с обезболивающим эффектом тонким слоем;
- наложить бинт на место ожога после обработки;
- обрабатывать ожог с волдырем и менять повязку ежедневно.
Восстановление кожи после ожога
Что помогает от ожогов, так это точное соблюдение гигиены и регулярная обработка раны.
После получения травмы, на коже сразу же образуется волдырь, наполненный прозрачной плазмой, которая может просачиваться сквозь обожженные ткани. При правильной обработке можно избежать воспаления и нагноения, и регенерация пройдет быстрей.
Уже через несколько дней пузыри от ожогов начнут спадать и отшелушиваться, под волдырем начнет образовываться новая кожа. В это время раны могут чесаться, но прикасаться к пораженному участку нельзя - к концу первой недели зуд пройдет сам собой.
Если рану запустить в ней может развиться процесс нагноения. Он может сопровождаться повышением температуры, внезапной слабостью и ознобом. При таком анамнезе регенерация кожных покровов может затянуться на недели. В этом случае вероятно появление уплотненных наростов и валиков.
Как предотвратить появление рубцов после ожога?
Рубцы от ожогов появляются в зависимости от особенностей организма пострадавшего. В любом случае их появление можно предотвратить, своевременно используя противорубцовые гели и мази, а также специальные силиконовые покрытия для ран и увлажняющие кремы.
Лечение рубцов и шрамов после ожогов
Если вас интересует, как избавиться от внешних последствий ожога, нужно знать, что при серьезных нарушениях кожного покрова, шрам останется в любом случае. Здесь потребуется помощь косметолога, который поможет восстановить нормальный вид кожи.
Обычно для подобной операции используется методика иссечения рубца, после чего на ткани накладывается несколько косметических швов. Когда швы снимают, поврежденный участок обрабатывают мазями, которые препятствуют образованию новых шрамов на коже.
Для особо сложных случаев, например, при ожогах кипятком, используется методика лазерной шлифовки. Современное оборудование позволяет полностью удалить шрамы и достичь идеальной кожи. Если же сила ожога незначительна, рекомендуется химический пилинг с фруктовыми кислотами.
Средства от ожогов
Чем же лечить ожог, и какую оперативную помощь можно оказать самостоятельно в полевых или домашних условиях?

Использование кремов типа Левомиколя или Спасателя гарантированно помогает при незначительных повреждениях, таких как краткое прикосновения к горячей кастрюле. Декспантенол очень хорошо работает при ожогах первой степени. Если же степень повреждений более серьезна, кремы могут использоваться только как профилактическое средство и надеяться на них как не стоит.
Такие средства от ожогов, как спреи или гели - например, Гидрогель противоожоговый Burnshield, являются более эффективными, так они дисперсны и лучше впитываются кожей. Эти препараты сочетают в себе две функции – противовоспалительную и обезболивающую.
Есть еще один вид обработки – специальные противоожоговые повязки. Их рекомендуют, когда пациенту нужно быть на открытом воздухе. Такие повязки не допускают попадания в рану грязи и пыли.
Что нельзя использовать для лечения ожога
При получении ожога любой степени в лечебных целях не следует пользоваться:
- масло;
- мед и прополис;
- лед;
- зубная паста;
- химические вещества.
Чтобы снизить риск общих ожогов
В быту можно достаточно просто снизить риск ожогов, следует только соблюдать несколько рекомендаций:
- нельзя оставлять готовящуюся или уже приготовленную пищу на плите без присмотра;
- сковородки размещаются на плите рукоятками к ее задней части;
- любую горячую жидкость нужно размещать в недоступном для ребенка и животного месте – кипяток является частой причиной термического ожога;
- нельзя хранить электрические приборы рядом с водой;
- не стоит готовить в легковоспламеняющейся одежде;
- следует заблокировать ребенку доступ к электро- и газовым приборам;
- на розетки, которые не используются, нужно надеть защитные колпачки;
- не следует курить дома;
- датчики дыма требуют регулярного обслуживания и замены батареек;
- дом или квартиру нужно оснастить огнетушителем;
- причиной химических ожогов являются химикаты – их необходимо хранить в месте, которое недоступно для ребенка и животного.
Куда обратиться при ожоговых травмах?
У человека не всегда может получиться эффективно убрать волдыри от ожогов или оказать требуемую помощь дома, и тогда не нужно терять время и заниматься самолечением.
В случае осложнений следует незамедлительно обратиться к вашему лечащему терапевту. Специалист скажет, какие анализы требуется сделать, определит по признакам ожога степень и разработает курс лечения с учетом специальных средств.
Принципы профилактики и консервативного лечения последствий ожоговой травмы
Институт хирургии им. А.В.Вишневского РАМН, РАМПО, г. Москва.
Исходы ожоговой травмы зависят от многих причин, главными из которых являются локализация, глубина и площадь ожога.
Последствия ожогов многообразны, но все они объединены одним анатомическим субстратом — рубцами. Рубец возникает как результат раны, полученной в результате механического, термического или химического воздействия, и которая приводит к потере или разрушению веществ. Ответом организма на эти процессы является образование коллагеновой соединительной ткани. Эта замена ткани всегда несовершенна и приводит, в зависимости от вида замены, к различным видам рубцов. Под заживлением раны подразумевается восполнение дефекта кожи соединительной тканью с последующей эпителизацией. В завершающей стадии заживления раны возникает стабильный рубец. Это образование соединительной ткани является менее прочным, менее эластичным и хуже снабженным кровью.
Различают два типа заживления раны: 1) первичным натяжением — когда ровные, незагрязненные края кожи адаптируются , происходит быстрое заживление, при этом, по мере созревания грануляций и стяжения раны вследствие формирования рубца, происходит рассасывание его по периферии; 2) вторичным натяжением — когда созревание грануляций не сопровождается рассасыванием образующегося рубца, в результате чего образуется патологический рубец — келоидный или гипертрофический, что наблюдается у большого количества обожженных.
Регуляция заживления ран мало изучена. «Халон», «антихалон», а также , так называемые «некрогормоны» или «трефоны» относятся к посредническим веществам заживления ран. Даже при различном протекании заживления ран, полученных в результате различных ранений, можно выделить фазы заживления, которые часто накладываются одна на другую. В экссудативной фазе рана закрывается выступившей кровью. В фазе пролиферации грануляционная ткань, являющаяся барьером на пути микробов и способствующая последующей эпителизации, заполняет рану. При этом образуется ткань, состоящая из фибробластов и коллагеновых волокон, которая является основанием для успешного протекания фазы заживления.
Сильноволокнистая, бедная клетками и сосудами соединительная ткань, образованная в основном из грануляционной ткани, является рубцовой тканью. Образование рубца начинается с основания раны, а также с ее краев. Одновременно начинается рубцовое сокращение ткани. Размер рубца зависит от толщины и количества грануляционной ткани. Конечной фазой заживления раны является ее эпителизация.
Причин образования патологического рубца много и все они не полностью изучены:
- механические факторы — неправильное заживление раны, нахождение раны в функционально активной зоне;
- факторы локализации — плечо, область грудины;
- рассовые и индивидуальные факторы — темнокожие, рыжеволосые;
- нарушение обмена веществ — диабет, атеросклероз, гиповитаминоз, гипопротеинемия;
- факторы физикального воздействия — ультрафиолетовое, рентгеновское облучение, инфицирование раны.
Следует четко дифференцировать атрофические, гипертрофические и келоидные рубцы.
Атрофические рубцы — это сморщенные, лежащие ниже уровня окружающей здоровой кожи рубцы, возникающие тогда, когда рана заживает вяло, и при этом образуется очень мало волокон связующей ткани.
Келоид — это фактически опухолевидное образование, бугристое, плотное, резко возвышающееся над уровнем здоровой кожи, розовой с цианотическим оттенком окраски. Образование резко болезненное, часто сопровождается зудом. Рубец шире своего основания и нависает над краями окружающей кожи. Келоиды чаще образуются в области наибольшей концентрации меланоцитов и практически никогда на ладони или подошве. Замечено, что частота развития келоидов выше во время периодов повышенной физиологической активности гипофиза (половое созревание и беременность). Ведущей клеточной формой в соединительной ткани келоидных рубцов являются функционально активные фибробласты с хорошо развитым гранулярным и эндоплазматическим ретикулумом и пластинчатым комплексом. Результаты электронно-радиографических исследований указывают на интесивный синтез РНК в клетках кожи вокруг рубца, что говорит об инфильтрирующем росте келоида.
Динамика развития келоида характеризуется тремя периодами:
1 — их бурным ростом;
2 — стабилизацией процессов фибробластогенеза;
3 — обратным развитием.
Все эти стадии завершаются в течение 1-3 лет. Как непостоянна интенсивность роста, так еще более подвержены индивидуальным особенностям процессы обратного развития рубцов.
Зрелый келоид после завершения процесса его обратного развития становится тоньше, мягче, бледнее, более смещаемым. Это обусловлено преимущественным их рассасыванием с внутренней стороны, на границе с подкожной клетчаткой, где образуется рыхлый соединительно-тканный слой с бедной капиллярной сетью — так называемый промежуточный слой.
Гипертрофические рубцы — это толстые, плотные с бугристой поверхностью образования, покрытые шелушащимся эпителием, нередко с трещинами. Гипертрофические рубцы никогда не распространяются за пределы зоны поражения, формируются в течение 6-12 месяцев после эпителизации раны.
В формировании гипертрофического рубца ведущую роль играют два основных фактора: 1) большие размеры раневого дефекта и 2) постоянная травматизация рубца в функционально активных зонах. Постоянная травматизация, надрывы и изъязвления эпидермиса поддерживают хронический воспалительный процесс, препятствующий размягчению рубца.
Послеожоговые рубцы нередко сопровождаются гнойно-воспалительными, некротическими и аллергическими процессами. Возникающие на месте ожогов дерматозы имеют весьма упорное рецидивирующее течение, при этом медикаментозная терапия малоэффективна. Рубцы, осложненные дерматозом, могут располагаться на любой части тела, но чаще в зонах, подверженных травматизации (суставы), а также в областях с недостаточным кровоснабжением (голени, стопы).
Целесообразно различать ранние и поздние дерматозы. Ранние дерматозы проявляются образованием серозных субэпидермальных пузырьков, они возникают на неокрепших цианотичных рубцах. Случайные травма или расчес открывают ворота для проникновения инфекции.
Более сложную проблему представляют поздние дерматозы, развивающиеся на старых, сформированных патологических рубцах. К ним относятся различного рода гнойничковые высыпания, экзематизация, гиперкератоз, гнойно-некротические очаги, крайним проявлением которых являются послеожоговые трофические язвы. Длительное применение лекарственных препаратов вызывает местную аллергизацию тканей и после временного улучшения приводит к обострению хронических воспалительных и аллергических дерматозов.
Единственным радикальным способом лечения таких поздних дерматозов, раньше или позже переходящих в трофические язвы, является радикальное иссечение всех патологических рубцов с измененными подлежащими тканями и пластика раны кожным лоскутом.
Выделяются четыре основных анатомо-физиологических вида последствий ожоговой травмы:
- рубцовая деформация кожных покровов;
- рубцовый дефект тканей;
- контрактура суставов;
- послеожоговая трофическая язва.
Понимание закономерности процессов, происходящих в рубцах, и необходимости активного влияния на них определяют характер лечения больных, пострадавших от ожогов.
На процессы избыточного роста рубцов можно и необходимо оказывать активное влияние. Начинать лечение следует не тогда, когда появились клинические признаки патологического рубцевания, а проводить профилактически во всех случаях, где можно предвидеть избыточный рост рубцов.
Консервативное лечение является своего рода предоперационной подготовкой, которую следует проводить непрерывно до решения вопроса об операции.
Понимание процессов, происходящих в рубцах, позволяет научно обоснованно решать вопросы выбора сроков операций. Принято оперировать больных через 1,5 — 2 года после заживления ожоговых ран, то есть созревания и обратного развития рубцов. Это, во-первых, обеспечивает лучшие условия оперирования — рубцы легко удалять по промежуточному слою, а, во-вторых, хирургическое вмешательство не дает нового толчка к бурному развитию рубцов, что наблюдается при повреждении свежих рубцов.
Из этого правила есть исключения:
- наличие резко выраженных функциональных нарушений, вызванных рубцами (контрактуры суставов, шеи; выворот век; микростомия);
- когда есть возможность полностью ликвидировать рубцовый массив с одномоментной пластикой раны здоровыми тканями смежных или отдаленных областей.
Следовательно, к выбору сроков хирургического вмешательства нужно подходить строго дифференцированно.
Медикаментозное лечение
Из медикаментозных средств широко используется пирогенал — препарат, полученный из бактериальных клеток. Обладает кроме пирогенных свойств противовоспалительным, десенсибилизирующим действием, изменяет проницаемость тканей и оказывает тормозящее действие на процессы регенерации и рубцевания. Систематическое введение пирогенала приводит к снижению пластических функций соединительной ткани и подавляет формирование коллагеновых волокон. Пирогенал вводят внутримышечно один раз в день по схеме в течение 1,5-2 месяцев. Препарат как ингибитор рубцевания эффективен лишь в отношении незрелых рубцов, в течение года после ожоговой травмы.
В лечении послеожоговых рубцов хорошо зарекомендовал себя гормональный препарат «Кенолог — 40″, который обладает выраженным противовоспалительным и антиаллергическим действием, активизирует действие коллагеназы, чем замедляет образование коллагеновых волокон. Действие препарата продолжается в течение 1,5-2 месяцев, что и определяет периодичность его введения. Максимальная допустимая одноразовая доза препарата составляет 160мг.
Лечению «Кенологом — 40″ подвергаются незрелые (давностью до 1 года) келоидные рубцы, площадью до 20 см2. Лекарственный препарат вводят непосредственно в рубцовую ткань.
Последнее десятилетие в лечении патологических рубцов успешно применяется препарат «Сontractubex». Он содержит активные вещества: экстракт лука, гепарин и аллантоин. Специальная нежирная, растворимая в воде сероловая основа облегчает проникновение специфических активных веществ.
Аллантоин является конечным продуктом нуклеинового обмена веществ в ткани животных. Он стимулирует увеличение числа и способствует росту здоровых клеток, ускоряет эпителизацию раны и препятствует образованию келоидов, а также купирует кожный зуд.
Гепарин усиливает при местном применении фибринолитические свойства в коже и тормозит пролиферацию фибробластов, повышает гидратацию тканей и оказывает влияние на разрыхление затвердевшей ткани, улучшает циркуляцию крови, а также обладает противовоспалительным действием.
В экстракт лука входят пептиды, содержащие серную кислоту, связанную с глютатионом, играющим особую роль в метаболизме клеток. Пептиды совместно с углеводами (глюкозой и фруктозой) являются субстратом для регенерации клеток. Важным является также наличие в экстракте лука витаминов А, В1, В2, С, пантотеновой кислоты, минералов (кобальт, железо), микроэлементов.
Составляющие части препарата оказывают специфическое действие на рубцы, они дополняют и усиливают свое действие в комбинации. Таким образом лечебная эффективность препарата состоит в эпителиогенном, фибринолитическом, десенсибилизирующем, противовоспалительном, тормозящем пролиферацию и способствующем регенерации действии.
Применяют «Котрактюбекс» посредством наружных аппликаций на рубцы 3 -4 раза в день в течение 4-5 месяцев.
Начато внедрение в практику профилактики и лечения послеожоговых рубцов лечебно — профилактической биосистемы «Кератан». Основным компонентом препаратов этой серии является молекулярно-растворимый высокоочищенный белок кератин, являющийся основным структурным компонентом покровных тканей. Обладая хорошей адгезивностью, кератин встраивается в дефекты тканей, досконально заполняя их, повышая их защитно-протективные свойства (путем стимуляции местных репаративных и иммунных процессов) и устойчивость тканей к повреждающим факторам. Биоматериал обладает антиоксидантной и противовоспалительной активностью, за счет чего быстро снимает отек и перифокальное воспаление в поврежденной области. Помимо значительного сокращения сроков и рационализации процессов репарации раны «Кератан» предотвращает образование грубой рубцовой ткани, служа своего рода матрицей для течения репаративных процессов организма.
Препарат наносят на пораженную поверхность кожи 3-5 раз в день 3-5 и более месяцев.
Известно применение для лечения послеожоговых рубцов силиконовых пластырей «Epi — Derm», которые накладываются на рубцовую поверхность 1-2 раза в день от 2-4 недель до 4-х месяцев. Но в связи с высокой стоимостью это средство не получает в нашей стране широкого распространения.
Физические методы лечения
Воздействие магнитных волн на послеожоговые рубцы приводит к дегидратации рубцовой ткани, способствует эффективному транспорту кислорода к тканям и его активной утилизации, улучшает капиллярное кровообращение за счет выброса гепарина в сосудистое русло. Курс лечения составляет 15 ежедневных процедур по 15-20 минут каждая.
Эффективен в лечении рубцов электрофорез с ферментным препаратом лидазой, действие которого основано на деполимеризации и гидролизации гиалуроновой и хондроитинсерной кислот, что способствует рассасыванию рубца. Курс лечения состоит из 15 ежедневных процедур.
Широко применяется для профилактики рубцовообразования ультразвук с гидрокортизоном, который назначается курсом в 10-15 процедур.
Рентгенотерапия (Буки) основана на действии ионизирующего излучения на соединительную ткань — набухание и разрушения коллагеновых волокон и фибробластов. На послеожоговые рубцы назначается до 6 сеансов облучения с интервалом в 6-8 недель при одноразовой дозе до 10-15 000 Р. Действию ионизирующего облучения подвергаются только поверхностные слои кожи (рубца), рентгеновская нагрузка на глубжележащие ткани незначительна. Противопоказанием к назначению Буки-терапии являются болезни почек, декомпенсация кровообращения, наличие дерматитов и остаточных ран.
Компрессионная терапия
В последние годы для профилактики избыточного рубцовообразования после ожогов широкое распространение получила компрессионная одежда, изготовленная по индивидуальным меркам, для любой части тела. Установлено, что компрессия рубцов эффективна, если она создается в пределах 25-40 мм рт. ст. на 1см2, то есть превосходит давление крови в капиллярах. Компрессию следует начинать с 15 мм рт. ст. и постепенно увеличивать, меняя повязки.
Применение давящих повязок имеет как профилактическую, так и лечебную цель. С профилактической целью компрессия применяется после пластики ран расщепленной кожей, а также после реконструктивных операций. В этих случаях дозированное давление показано через 2 недели после операции, затем компрессия постепенно увеличивается .
С лечебной целью компрессию применяют при появлении избыточного роста рубцов. Применение давящих повязок надо начинать на ранних этапах развития рубцов, тогда эффектиность этого метода максимальная. Компрессия препятствует росту и ускоряет процесс созревания патологических рубцов и превращение трансплантатов пересаженной кожи в полноценный покров.
Для достижения эффекта необходимо, чтобы давящие повязки воздействовали на рубцы не менее 23 часов в сутки. Лечение должно быть длительным, до полного сглаживания рубца, что занимает до 1,5-2 лет.
Механизм действия компрессии связан с ишемией соединительной ткани рубца, что приводит к дегенеративным изменениям фибробластов, ускоряет процесс созревания рубца.
Бальнеологические методы лечения
Наиболее эффективным бальнеологическим фактором в лечении послеожоговых рубцов является сероводород, который проникая в кожу, нормализует в ней обмен веществ, влияя на ферменты, гормоны, обмен белка, РНК, снижает воспалительные, аллергические реакции и улучшает трофику тканей. Усиление окислительных процессов, ускорение созревания фибробластов создает условия для нормального развития соединительной ткани, что приводит к превращению келоида в зрелую форму.
Могут применяться как общие, так и камерные ванны. Обычно назначается прием 10-12 общих ванн по 10-15 минут с концентрацией сероводорода 100-150 мг/л. Используются также камерные ванны для отдельных конечностей.
Еще более эффективен метод струйного орошения рубцовых областей под дозированным давлением. В зависимости от состояния больного и локализации рубцов орошение проводят по одному из трех режимов воздействия:
в) интенсивного — при температуре воды в 39-40 градусов и давлении струи в 1,5-2 атм.
Продолжительность процедур составляет 15-25 минут.
Лечебная физкультура
Показана всем больным независимо от степени, локализации и площади ожогового поражения. Физические упражнения повышают общий тонус вегетативной нервной системы, обеспечивают усиление скорости кровотока, улучшают микроциркуляцию, положительно влияют на функцию дыхания, повышают эмоциональный настрой, являются эффективным средством восстановления функций опорно-двигательного аппарата.
Перечисленные методы профилактики и лечения послеожоговых рубцов ни в коем случае не должны применяться изолированно. Только использование всего комплекса известных методов медикаментозного и физиотерапевтического лечения способно улучшить результаты реабилитации больных, перенесших ожоговую травму.
Читайте также:

