Как принимать цинк при себорее
Обновлено: 27.04.2024
В пособии рассматриваются особенности течения атопического дерматита у детей с дефицитом цинка. Кратко освещаются вопросы обмена цинка в организме, его биологическая роль, лабораторная диагностика цинк-дефицитных состояний. Пособие рассчитано на врачей - педиатров, аллергологов, дерматологов и других специалистов.
Дефицит цинка и атопический дерматит
Одной из актуальных проблем в педиатрии и дерматологии является лечение атопического дерматита. По данным эпидемиологических исследований, в разных странах атопическим дерматитом страдают от 10 до 28% детей. В общей структуре аллергических заболеваний он занимает одно из ведущих мест. Острота проблемы атопического дерматита обусловлена не только его высокой распространенностью н популяции, но и ранним дебютом, быстротой развитая хронических форм, которые приводят к снижению социальной адаптации, качества жизни и инвалидизации детей. Трудности в лечении больных атопическим дерматитом связаны с недостаточным раскрытием механизмов развития заболевания, необходимых для разработки патогенетических методов лечения. Наиболее изучены в настоящее время механизмы иммунных реакций, лежащие в основе аллергического воспаления. Значение же других механизмов, участвующих в развитии аллергических заболеваний изучено недостаточно. По данным экспериментальных и клинических исследований, изменения баланса микроэлементов в организме могут в значительной мере влиять на течение иммунологических процессов, в том числе и на развитие аллергических реакций. Вследствие этого, в течение последних лет активно обсуждается значение цинка для здоровья детей.
Обмен цинка в организме
Как известно, цинк относится к эссенциальным микроэлементам. Его запасы в организме не велики. Так у взрослого человека содержится всего 1,5-2 г цинка, что, к примеру, в 2 раза ниже содержания железа. Цинк обнаруживается во всех органах и тканях организма, однако его наибольшие концентрации определяются в скелетной мускулатуре, которая содержит 62% его количества. Также богата цинком костная система, предстательная железа, роговица. У новорожденных 25% цинка может быть представлено в печени. Основное количество поступившего цинка (40-45%) всасывается в двенадцатиперстной кишке по механизму регулируемой диффузии. Установлено, что всасывание цинка обратно пропорционально его концентрации в просвете кишки. Поступив в энтероцит, цинк соединяется с металлотионеином, который по некоторым данным регулирует не только всасывание, но и выделение цинка. В кровяном русле основным лигандом цинка является альбумин, переносящий до 2/3 метаболически активного микроэлемента. Небольшие количества цинка переносятся в мозг гистидином и цистидином
Выделяется цинк в основном через кишечник (10 мг в сутки), с мочой (0,3-0,6 мг), с потом (в жару до 2-3 мг). Также цинк выводится с женским молоком (1,63мг/кг),
Биологическая роль цинка
Биологическая роль цинка многообразна. Он необходим для роста и деления клеток, развития костной ткани, процессов регенерации, репродуктивной функции, развития мозга и поведения. Являясь компонентом более 300 энзимов, цинк принимает участие во всех видах обмена, входит в состав генетического аппарата клетки, представляя около 100 цинксодержащих нуклеопротеидов. Цинк играет значительную роль в функционировании системы иммунитета. Тимулин-гормон тимуса, необходимый Т-лимфоцитам является цинкзависимым, вследствие чего, при дефиците цинка снижается общее количество Т-лимфоцитов и Т-супрессоров, а также фагоцитарная активность нейтрофилов. Цинк принимает активное участие в процессах регенерации, поскольку необходим для синтеза и стабилизации ДНК. Супероксиддисмутаза, участвующая в регуляции перекисного окисления липидов также является цинксодержащим ферментом, в связи с чем многие авторы относят этот микроэлемент к антиоксидантам.
Цинк-дефицитные состояния
Незаменимость цинка для течения кардинальных процессов жизнедеятельности явно проявляется при возникновении его дефицита. Классическим примером дефицита цинка является энтеропатический акродерматит. Он относится к редким, наследуемым по аутосомно-рецессивному типу заболеваниям. Манифестирует в грудном возрасте и без лечения приводит к смертельному исходу. Полагают, что в результате генетического дефекта в клетках Панета нарушается всасывание цинка в кишечнике. Клинически акродерматит проявляется типичными признаками дефицита цинка. На первый план выступают поражения кожи в виде хронического эритематозно-буллезного дерматита на конечностях и вокруг естественных отверстий тела, частое присоединением вторичного инфицирования, патологией роста ногтей и волос, аллопецией. Характерны тяжелые желудочно-кишечные расстройства с синдромом нарушенного всасывания, глазные симптомы (блефарит, конъюнктивит, фотофобия, помутнение роговицы), нервно-психические нарушения, замедление роста, гипогонадизм, анемия, гепатоспленомегалия, снижение остроты вкуса и обоняния. Дефицит цинка, испытываемый женщиной во время беременности, приводит к широкому спектру врожденных уродств у плода - расщеплению верхней челюсти, верхнего неба, микроцефалии.
Методы диагностики цинк-дефицитных состояний
Диагностика дефицита цинка основывается на определении уровня цинка в сыворотке крови, эритроцитах, моче, волосах. Наиболее информативным по мнению многих авторов является исследование цинка в сыворотке крови. По данным Карлинского М. В. концентрацию цинка в крови менее 13 мкмоль/л можно расценивать как цинк-дефицитное состояние, а содержание цинка менее 8,2 мкмоль/л является неблагоприятным прогностическим признаком. Однако необходимо учитывать, что не всегда уровень цинка в крови коррелирует с клиническими проявлениями. Так, концентрация цинка в крови может изменяться в течение дня в зависимости от приема пищи, стресса, перенесенной инфекции, при нарушениях забора и хранения крови. Поэтому при диагностике дефицита цинка необходимо учитывать не только концентрацию цинка в сыворотке крови, но и положительную динамику клинических симптомов, а также повышение концентрации цинка в ответ на терапию цинксодержащими препаратами.
Цинк-дефицитные состояния и атопический дерматит
Учитывая большую роль цинка для иммуногенеза и реальную возможность развития аллергических болезней кожи на фоне цинк-дефицитных состояний, нами было проведено специальное исследование по выявлению дефицита цинка у детей, больных атопическим дерматитом и целесообразности включения цинксодержащих препаратов в терапию атопического дерматита.
Пациенты и методы: Под наблюдением находилось 54 ребенка в возрасте от 11 месяцев до 13 лет. Клиническое обследование больных включало изучение анамнеза жизни и заболевания, клинический осмотр, аллергологическое обследование, иммунологическое обследование: определение содержания иммуноглобулинов А, М, G в сыворотке крови, определение общего иммуноглобулина Е в сыворотке крови; определение количества Т- и В-лимфоцитов, определение иммунорегуляторного индекса. Содержание цинка измерялось в сыворотке крови методом атомно-абсорбционной спектрометрии. Степень тяжести атопического дерматита оценивалась с использованием шкалы SCORAD, рекомендованной Европейской рабочей группой по проблеме атопического дерматита. Шкала SCORAD позволила не только наиболее полно отразить основные симптомы атопического дерматита, но и оценить динамику клинической симптоматики в процессе лечения. Показатели оценивались по шести основным симптомам: эритема, отек/папула, корки/мокнутие, экскориации, лихенизация, сухость. Степень выраженности каждого признака оценивалась по четырехуровневой шкале: 0 - отсутствие, 1 - слабая, 2 - умеренная, 3 - сильная. Так же оценивалась площадь поражения по схеме и субъективные симптомы - зуд, нарушение сна по визуальной аналоговой шкале. Степень тяжести отражал индекс SCORAD, рассчитанный по формуле:
SCORAD = площадь поражения * 0,2 + (7*сумма объективных признаков)*0,5 + сумма субъективных признаков.
На основании индекса SCORAD в выбранной нами группе 20 детей (37%) имели атопический дерматит тяжелой степени тяжести и 34- ребенка (63%) имели среднетяжелое течение атопического дерматита
Более половины детей, поданным анкетирования (54%), имели отягощенную наследственность по аллергическим заболеваниям, ранний срок начала заболевания от рождения и до 12 месяцев с преобладанием выраженного экссудативного компонента в дебюте заболевания (64%) у детей всех возрастных групп.
В зависимости от концентрации цинка в сыворотке крови дети были распределены на 3 группы. Первую группу составили дети, концентрация цинка у которых составляла менее 10ммоль/л (20 детей). Во вторую группу вошли дети с концентрацией цинка от 10 до 15 ммоль/л (17 детей). В третьей группе концентрация цинка была свыше 15 ммоль/л.
| № группы | Концентрация цинка, ммоль | Количество пациентов |
| 1 | Менее 10 | 20 |
| 2 | 10-5 | 17 |
| 3 | Более 15 | 17 |
Результаты исследования и их обсуждение: Между 1-й и 3-й группами был проведен статистический анализ данных, который позволил выявить некоторые отличия и клинические особенности течения атопического дерматита у детей с пониженным содержанием цинка в организме.
При анализе акушерского анамнеза было выявлено, что у матерей детей раннего возраста из 1 -й группы достоверно чаще встречалась анемия и острые респираторные заболевания во время настоящей беременности. Отмечалась тенденция к более высокой частоте угрозы прерывания беременности, патологических родов, слабости родовой деятельности, а также токсикозов 1-й и 2-й половины беременности, что косвенно свидетельствует о недостатке цинка в организме матери.
В раннем возрасте у детей 1 -й группы в отличие от детей 3-й группы более часто отмечалась перинатальная энцефалопатия, как результат патологических родов и беременности. На первом году жизни дети из 1-й группы более часто испытывали задержку психомоторного развития.
Дети с пониженным содержанием цинка в организме достоверно чаще болели острыми респираторными заболеваниями в течение года в отличие от детей 3-й группы с нормальными показателями цинка (6,5±1,29 и 4,4±1,8 соответственно).
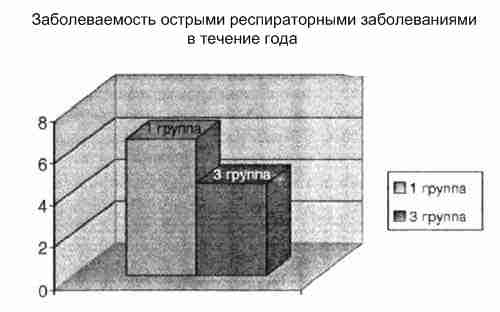
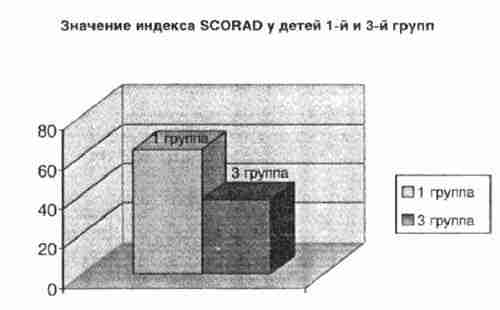
Анализируя клиническую симптоматику атопического дерматита в обеих группах можно сделать следующие выводы: в группе с пониженным содержанием цинка в сыворотке крови преобладают более тяжелые, непрерывнорецидивирующие формы атопического дерматита, резистентные к традиционным методам терапии. При оценке состояния кожных покровов, по оценке SCORAD, индекс SCORAD у детей 1 -й группы был выше и составлял 63,4±1,2, при значении того же показателя в 3 группе - 37,6±1,09.
Одновременно у детей с дефицитом цинка имелась тенденция к более выраженной сухости кожи (2,25±0,5 балла), в отличие от детей 3 группы (1,8±0,4 балла). У детей из 1 -и группы достоверно чаще отмечалось поражение дериватов кожи - дистрофические изменения ногтей, замедленный рост и ломкость волос.
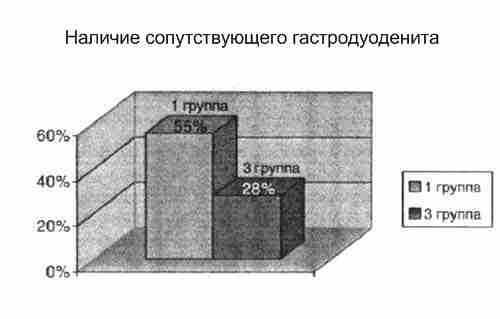
При дальнейшем обследовании детей была выявлена гепатомегалия (по данным ультразвукового обследования) у 75% детей 1 группы и 40% детей 3 группы. Характерно, что в группе с низкими показателями цинка более часто встречалась сопутствующая патология желудочно-кишечного тракта - хронические гастродуодениты - 55% и 23% соответственно.
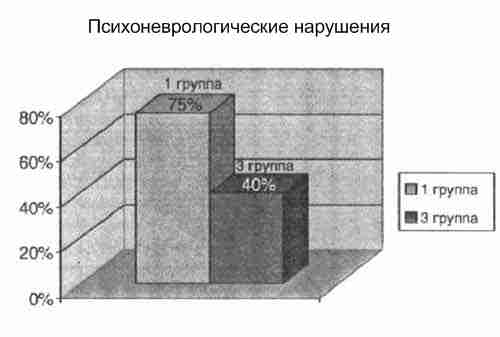
Изменения в психоневрологическом статусе (дефицит внимания, гиперактивность) имело 75% детей 1 группы, в отличие от 40% детей 3 группы
При анализе гематологических показателей не было выявлено достоверных различий между 1 -й и 3-й группами, однако имелась тенденция к более низким показателям гемоглобина (125,5± 12,6 и 143,2±19 соответственно).
Различий в иммунологических показателях крови при анализе двух групп не отмечалось. Все дети имели иммунологические нарушения, характерные для атопического дерматита.
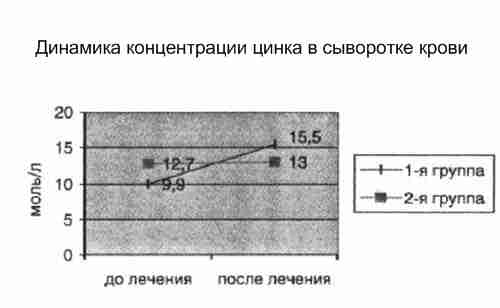
Было сформировано две группы детей. Дети 1-й группы (15 человек) получали Цинктерал в составе комплексной терапии. Дети 2-й группы (15 человек) получали только традиционное лечение. С целью оценки эффективности проводимого лечения клинико-лабораторное обследование проводилось до и после окончания курса терапии. Оценка клинических проявлений атопического дерматита показала более выраженную положительную динамику у детей 1-й группы по сравнению с контролем. Так, в 1-й группе продолжительность яркой гиперемии и зуда (в днях) составляла 3,5±1, а во 2-й группе 6,6±9: сухость кожи 10,1 и 12,3 соответственно; нарушение сна 3,7 и 6,7 дней.

При анализе лабораторных данных было выявлено, что в 1-й группе достоверно увеличивалась концентрация цинка в сыворотке крови с 9,9 до 15,5 ммоль/л, тогда как в группе, не получавшей Цинктерал, концентрация цинка оставалась на прежнем уровне (12,7 до 13 ммоль/л).
В 1-й группе отмечалось более выраженное понижение общего иммуноглобулина Е и повышение иммуноглобулина А, чем во 2-й группе (соответственно р
При использовании Цинктерала у 4 детей отмечались побочные эффекты в виде тошноты, болей в животе при приеме препарата до еды, после перехода на прием Цинктерала после еды эти явления купировались. У одного ребенка мы были вынуждены прекратить терапию Цинктералом в связи с появлением рвоты после каждого приема препарата. Аллергических реакций на препарат в нашем исследовании не отмечалось.
Выводы: Таким образом, можно заключить, что содержание цинка в организме коррелирует с тяжестью течения атопического дерматита, с особенностями клинических проявлений заболевания. Включение в комплексную терапию атопического дерматита препарата цинка "Цинктерал" повышало эффективность проводимого лечения, сокращало сроки наступления ремиссии заболевания.
Что такое перхоть? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ляшко Маргариты Анатольевны, дерматолога со стажем в 10 лет.
Над статьей доктора Ляшко Маргариты Анатольевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Перхоть (Dander) — это мелкие чешуйки на волосистой части головы, которые делают её внешний вид неопрятным. К аждый человек в своей жизни так или иначе сталкивается с этой проблемой [1] . Чешуйки перхоти образуются в результате ускоренного роста кератиноцитов (основных клеток эпидермиса) во время обновления клеток кожи.
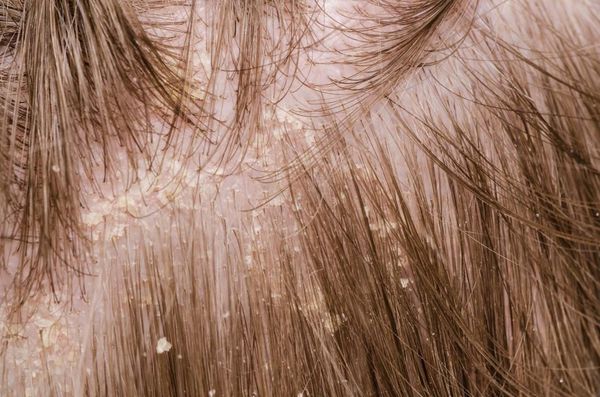
Перхоть не заразна, её появление не зависит от времени года. Основной причиной перхоти являются дрожжевые грибы Malassezia furfur (Pityrosporum ovale) [4] . Они входят в состав постоянной и временной микробиоты кожи большинства людей. Грибы могут проникать в эпидермис, дерму и волосяные луковицы [6] [7] . Их излюбленная локализация — участки, богатые кожным салом: грудь, спина, волосистая часть головы. Поскольку высокая плотность дрожжевых грибов не всегда сопровождается кожными симптомами, исследователи пришли к выводу, что патогенность присутствующих на коже Malassezia в большей степени зависит от их подтипа, чем от плотности распределения [8] .
Предрасполагающие и провоцирующие факторы образования перхоти:
- Наследственность — наличие в семье родственников, страдавших себорейным дерматитом.
- Избыточная работа сальных желёз.
- Себорея — избыточное образование кожного сала, вызванное гормональными изменениями [1] .
- Поражения нервной системы — парез мимических мышц , параличи туловища, болезнь Паркинсона .
- Приём антипсихотических препаратов , таких как галоперидол , тиоридазин, тиопроперазин, сульпирид , хлорпротиксен, рисперидон . Однако их роль в образовании перхоти пока не доказана.
- Эмоциональные перегрузки — вызывают обострение перхоти [9] .
- Заболевания пищеварительного тракта — нарушение выработки ферментов, дисбактериоз кишечника .
- Авитаминозы — нехватка кисломолочных и молочных продуктов, а также еды, содержащей витамины А, В, С, Е, медь, кальций, цинк, селен.
- Конституциональные особенности — болезнь Иценко — Кушинга , сахарный диабет и др. [1] .
- Химическая и термическая обработка кожи головы — использование пенки, геля и лака для укладки волос, высушивание их феном, вытягивание горячими щипцами.
В редких случаях перхоть может возникнуть, если использовать шампуни с агрессивными поверхностно-активными веществами (л аурил- и лаурет сульфатами ), редко или слишком часто мыть и расчесывать волосы.
Перхоть — это синдром. Она является лёгким проявлением себорейного дерматита — хронического заболевания, при котором на лице, груди, спине и волосистой части головы возникают розовые или красные пятна с нечёткими границами, покрытые серебристыми чешуйками [10] . Условия, при которых перхоть может трансформироваться в себорейный дерматит, включают повышенную индивидуальную чувствительность кожи к компонентам жирных кислот, что проявляется разной степенью выраженности чешуйчатого дерматита [1] .
Причины перхоти у грудничков
- перхоть может появляться из-за нежной кожи и недоразвития сальных желез в первые месяцы жизни;
- у некоторых малышей перхоть выступает аллергической реакцией на продукты, которые ест кормящая мама;
- выбор "неподходящего" шампуня или других гигиенических средств.
Причины перхоти у подростков
Появление перхоти у подростков связано с усиленным образованием кожного сала из-за активной работы сальных желёз в пубертатный период.
Особенности возникновения у мужчин и женщин
У мужчин перхоть возникает чаще [9] . Это объясняется особенностями выработки кожного сала — себума. Так, влияние мужских половых гормонов чаще приводит к его избыточному выделению.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы перхоти
Так как перхоть является лёгким проявлением себорейного дерматита, она включает в себя признаки данного заболевания:
- жирный блес к и шелушение кожи головы;
- зуд и повышение чувствительности кожи;
- выпадение волос;
- обильное количество чешуек на волосах и одежде;
- появление красных пятен при ухудшении процесса [1] .
Чешуйки перхоти можно обнаружить на волосах. Как правило, они очень тонкие, полупрозрачные, при нормальном салоотделении — белого или бело-серого цвета. Иногда чешуйки образуют небольшие скопления на любом участке кожи головы .
Зачастую отмечается зуд и появляются пятна розового цвета с нечё ткими границами, которые покрыты тонкими хлопьями перхоти. Весь этот процесс может распространиться на участки кожи за пределами волосистой части головы.
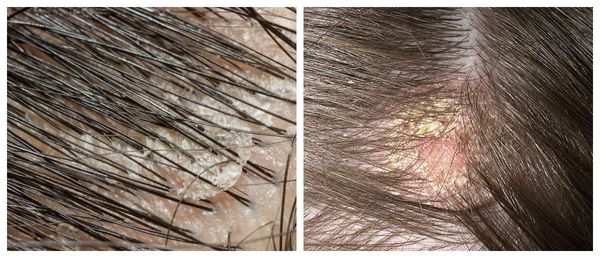
Перхоть распределяется на голове неравномерно. Количество чешуек увеличивается в местах сдавления кожи: под головными уборами и дужками очков, под волосами, собранными в пучок или косичку. Чешуйки перхоти легко осыпаются на плечи и одежду при расчёсывании волос и движении.
Патогенез перхоти
Ключевой фактор образования перхоти — гриб Malassezia globosa, генетически адаптированный к паразитированию на липидной (жирной) среде. Отсутствие способности синтезировать жирные кислоты, необходимые для жизнедеятельности, Malassezia globosa компенсирует выработкой большого количества липаз и фосфолипаз — ферментов, которые разлагают триглицериды кожного сала и способствуют получению необходимых жирных кислот. Изменения кожного покрова при перхоти провоцируют внеклеточные протеины, которые также секретирует Malassezia. Они взаимодействуют с кожей, тем самым приводя к развитию патологического процесса [1] .
Основными клетками эпидермиса кожи человека являются базальные кератиноциты. Физиологический цикл их развития длится около 25-30 дней. В случае возникновения патологического цикла они обновляются в разы быстрее — за 5-14 дней. При этом клетки не успевают терять воду, что приводит к их склеиванию и отшелушиванию в виде заметных бело-серых хлопьев. Эти хлопья и являются перхотью.
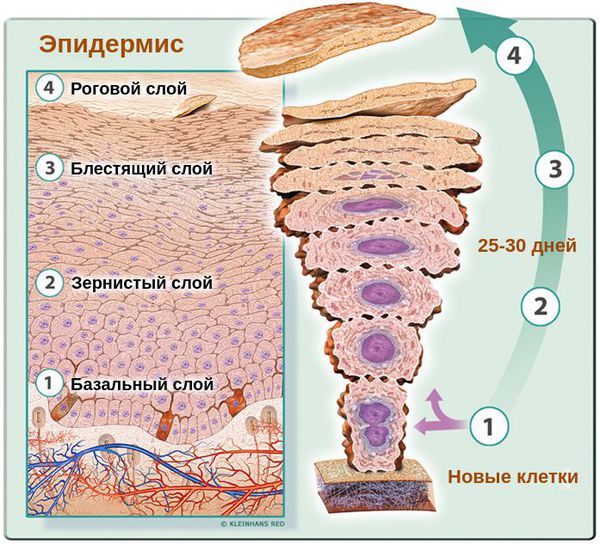
Как показывают исследования, при увеличении скорости обновления клеток в случае перхоти отсутствуют признаки усиленного роста клеток (гиперпролиферации) [2] . Это говорит о том, что повышение клеточной продукции скорее является следствием воспаления.
Верхний слой здорового эпидермиса, т. е. роговой слой представляет собой 25-35 плотно прилегающих друг к другу слоёв, состоящих из полностью кератинизированных (оформленных) корнеоцитов — плоских защитных чешуек. При развитии патологического процесса количество слоёв уменьшается максимум до 10-ти. При этом они, вместе с клетками в них, расположены хаотично [13] .
При перхоти корнеоциты отделяются друг от друга, соединения между клетками (десмосомы) становятся менее прочным или вовсе исчезают. Из-за этого между корнеоцитами появляется большое количество плотной салоподобной массы межклеточных липидов [11] [12] .
Классификация и стадии развития перхоти
Международная классификация болезни отн осит перхоть к себорейному дерматиту [14] .
Различают три вида себореи:
- Жирная себорея — возникает тогда, когда сальные железы выделяют избыточное количество кожного сала. Волосы и кожа с тановятся жирными и блестящими. В зависимости от консистенции кожного сала выделяют два типа жирной себореи :
- Густаясеборея — чешуйки перхоти, как правило, склеиваются друг с другом; волосы становятся грубыми, жёсткими; возникают чёрные угри — комедоны, при сдавлении которых выделяется густая сальная масса.
- Жидкаясеборея — кожа лоснится, напоминает апельсиновую корку из-за расширенных пор; жёлтые чешуйки перхоти плотно прилегают к коже, крепко сцеплены между собой; пряди волос склеиваются.
- Сухая себорея — возникает при плохом выделении кожного сала в результате высокой вязкости. Это приводит к сухости кожи головы, ломкости и истончению волос. Перхоть при этом легко отделяется от кожного покрова.
- Смешанная себорея — проявляется как совокупность жирной и сухой себореи. К примеру, на волосистой части головы имеются очаги сухой себореи, а на лице — жирной себореи [21][24] .

Осложнения перхоти
Перхоть — это доброкачественное состояние. При усиленной выработке кожного сала, недостатке цинка, первичном или вторичном иммунодефиците патогенные свойства грибов Malassezia globosa усиливаются. Это может привести к следующим осложнениям:
- Себопсориаз — доклиническая стадия псориаза. Проявляется шелушением волосистой части головы, бровей и образованием шелушащихся бляшек на туловище.
- Себорейный дерматит — хроническое воспаление кожи в себорейных зонах на фоне длительно существующей перхоти. У ВИЧ-инфицированных людей себорейный дерматит встречается чаще и протекает тяжелее, чем у других пациентов. Не поддающийся лечению себорейный дерматит — показание к обследованию на ВИЧ-инфекцию[22][23] .
- Выпадение волос. Перхоть опасна тем, что чешуйки перекрывают волосяным фолликулам доступ к кислороду. Из-за недостатка питания волосы ослабевают, истончаются, секутся, перестают расти, что способствует их постепенному выпадению. Иногда перхоть приводит к смерти волосяной луковицы, и тогда в зонах её локализации наступает облысение.
- Пиодермия — гнойные болезни кожи. В случае перхоти голова пациента постоянно чешется. Это чревато микротравмами и занесением в них стрептококковой и стафилококковой инфекции. Они в свою очередь приводят к появлению таких заболеваний, как фурункул, абсцесс, фолликулит, сикоз , импетиго.
- Атерома — киста сальной железы. Перхоть может заблокировать проток сальной железы, в результате чего выделяемый секрет будет скапливаться внутри неё. После разрешения атеромы на её месте появляется рубец.
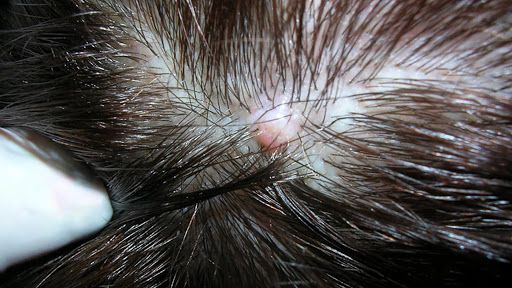
- Юношеские угри . Юношеские угри возникают при обильной выработке кожного сала, увеличении сальной железы и неконтролируемом отделении клеток кожи в устьях волосяных фолликулов. Всё это приводит к воспалительным реакциям в окружающих тканях [24][25] .
Помимо прочего, перхоть вызывает социальный и психологический дискомфорт. Возникнув на фоне стресса, она может усилить и без того подавленное состояние.
Диагностика перхоти
Диагноз себорейного дерматита основывается на данных клинической картины. При каких-либо сомнениях необходимо:
- Тщательно собрать анамнез, т. е. узнать детали заболевания: когда появились высыпания, с чем их связывает пациент и др.
- Выявить факторы риска развития себоре и.
- Сделать биохимический анализ крови, чтобы исключить другие заболевания: системную красную волчанку, системную склеродермию и др. При перхоти будет наблюдаться дефицит микро- и макроэлементов (белка, железа, цинка, меди).
- Выполнить анализ крови на сахар для исключения сахарного диабета.
- Провести анализ крови на гормоны щитовидной железы для исключения гипертиреоза и гипотиреоза .
- Исследовать состояние кожи и волос визуально и с помощью дерматоскопа. В случае перхоти на коже головы будут наблюдаться чешуйки белого, бело-серого или жёлтого цвета, иногда — пятна розового цвета.
- Проконсультироваться с гастроэнтерологом.

При сомнениях в постановке диагноза необходимо провести гистологическое исследование биоптата кожи — взять кусочек кожи с поражённого участка и определить под микроскопом наличие морфологических признаков, характерных для заболевания [14] .
Дифференциальная диагностика
Для правильного постановки диагноза и назначения лечения себорейных дерматит следует отличать от таких заболеваний, как псориаз, ирритантный дерматит, трихомикозы (поражение волос другими грибками), асбестовидный лишай .
Псориаз волосистой части головы сопровождается появлением розовых или красных пятен, чешуйчатых бляшек с чётко ограниченными краями. Диагноз облегчается в случае обнаружения бляшек на других участках кожи или типичных поражений ногтей.
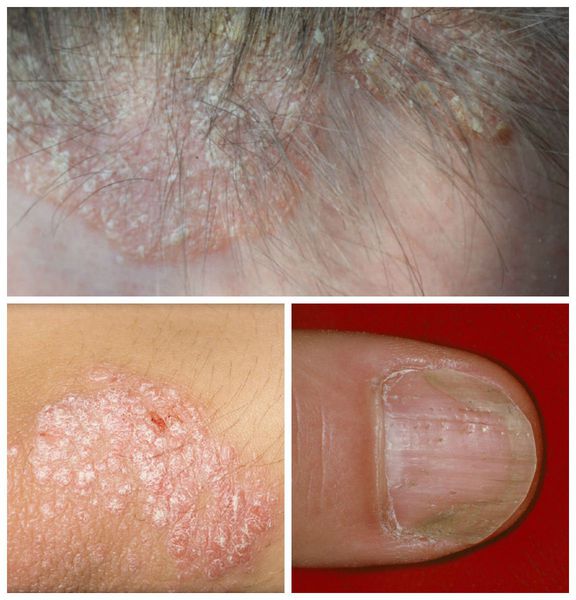
Ирритантный (раздражающий) дерматит возникает при попадании на кожу волосистой части головы кислоты или щёлочи. Характеризуется появлением сухих истончённых ломких чешуек, сопровождается симптомами жжения, покалывания и зуда. Данный дерматит встречается при использовании шампуня с сильными сурфактантами: лаурилсульфатом натрия, диэтаноламином, бензолами, парабенами, триклозаном. Все эти вещества хорошо пенятся, при этом нарушают pH кожи головы и вызывают раздражение. Также этот вид дерматита возможен при применении химических агентов во время укладки волос.
Трихомикозы , особенно инфекция, вызванная Trichophyton surans, могут напоминать перхоть. Обычно они возникают в детстве. Для них характерно наличие обломанных пеньков или выпадение волос в поражённой зоне, увеличение шейных и заушных лимфатических узлов.
Асбестовидный лишай не является дерматологической инфекцией. Он представляет собой большую массу волос, плотно склеенных белыми или желтоватыми чешуйками, часто в области макушки. Мнения многих авторов по поводу этого заболевания разнятся [1] .
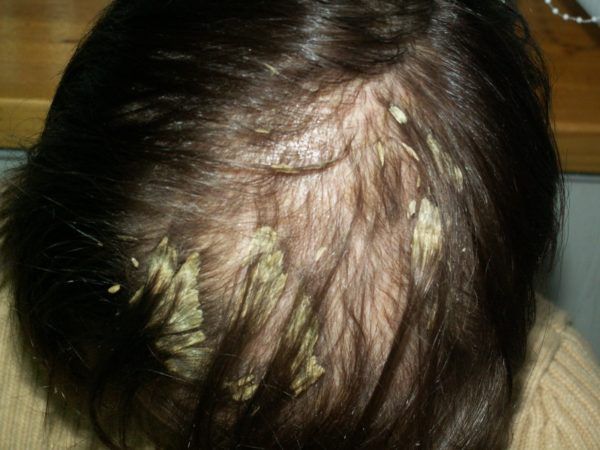
Лечение перхоти
Средства против перхоти включают вещества для удаления чешуек, снятия зуда и подавления грибов Malassezia. Так как развитию себореи способствует нарушение работы сальных желёз, её лечение предполагает уменьшение выделения кожного сала. Оно направлено внутрь кожи. Для этого в первую очередь назначают себорегулирующие маски или лосьоны на основе цинка, салициловой кислоты, гормональных компонентов. Их нужно выдерживать после нанесения 20-30 минут. Шампунь же только дополняет лечение. Он помогает смыть сальный секрет, покрывающий кожу головы.
Когда необходимо обращаться к врачу
Как избавиться от перхоти в домашних условиях
Вылечиться самостоятельно можно с помощью аптечных линеек шампуней, направленных на лечение перхоти.
Чем мыть голову от перхоти: шампуни и маски
Основными ингридиентами большинства шампуней и масок от перхоти являются салициловая кислота, сульфат селена, сера, пиритион цинка. Самым эффективным шампунем будет тот, в котором будут присутствовать два или три нижеперечисленных компонента:
В настоящее время на рынке представлены следующие препараты:
Все существующие лосьоны и шампуни против перхоти бывают:
- терапевтическими — продаются в аптеке;
- косметическими — продаются в обычных магазинах.
Терапевтические шампуни применяются строго по инструкции, как правило, не менее 1-2 раз в неделю. Косметические шампуни используются ежедневно или через день до тех пор, пока количество перхоти не уменьшится, после этого — 2-3 раза в неделю.
Чтобы действующее средство шампуня успело подействовать и помогло избавиться от перхоти, средство необходимо тщательно втирать в кожу головы, оставляя его минимум на пять минут. Если спустя 2-3 недели использования шампуня перхоть не исчезает, то следует обратиться к дерматологу-трихологу.
Во время лечения важно придерживаться сбалансированной диеты: стараться меньше есть сладкую, жирную пищу; чаще употреблять кисломолочные продукты, а также еду с большим содержанием клетчатки и витаминов. Это позволит нормализовать работу сальных желёз.
Чем снять зуд от перхоти
Избавиться от зуда поможет правильно подобранный шампунь по типу кожи головы. Своевременный и адекватный гигиенический уход за волосами с использованием шампуней, содержащих пиритион цинка, позволяет контролировать появление перхоти и уменьшить зуд.
Лекарства и аптечные средства от перхоти
Препаратов в форме таблеток для уменьшения перхоти не существует. Лечение проводится с помощью специальных шампуней, описанных выше.
Как быстро избавиться от перхоти
Лечение предполагает длительное использование косметических и лечебных средств, поэтому быстро избавиться от перхоти не получится.
Как избавиться от перхоти народными средствами
Методы нетрадиционной медицины не имеют доказанной эффективности, их действие непредсказуемо, поэтому они не могут быть рекомендованы для лечения.
Прогноз. Профилактика
Прогноз благоприятный. При правильно назначенном, адекватном лечении выздоровление наступает в большинстве случаев. Длительность терапии обычно составляет от трёх до шести недель. В дальнейшем можно пользоваться обычными косм етическими шампунями против перхоти. Рецидивы могут возникать при развитии или обострении болезней желудочно-кишечного тракта или других хронических заболеваний кожи [15] .
Полезные советы по уходу за волосами
Людям с жирным типом волос желательно регулярно мыть голову, а лучше — каждый день. Это позволит снизить вероятность возникновения перхоти. Также необходимо как можно реже использовать лаки, спреи, гели и другие средства для волос, так как они усиливают выделение кожного сала.
В рамках профилактики по возможности нужно избегать стрессовых состояний. Они негативно влияют не только на состояние волос и кожного покрова, но и весь организм. Также стоит обратить внимание на свой рацион: употреблять больше продуктов, содержащих цинк, полинасыщенные жиры и витамин B.
С большой осторожностью пациенты с себореей должны относиться к нанесению макияжа и использованию косметических средств. Они повышают чувствительность кожи, тем самым приводя к нарушению образования чешуек рогового слоя кожи [18] [19] [20] .
S.V. Panyukova, I.L. Sorkina, V.V. Lysenko, I.M. Korsunskaya
V.G. Korolenko City Clinical Hospital Fourteen; Center for Theoretical Problems of Physicochemical Pharmacology, Russian Academy of Sciences, Moscow
Себорейный дерматит — хронический дерматоз, при котором повышается уровень секреции сальных желез и изменяется качественный состав вырабатываемого ими секрета. Распространенность этого заболевания в мире, по данным разных авторов [11], варьирует от 1 до 5% населения. Наиболее часто себорейный дерматит наблюдается у детей в первые годы жизни. По результатам исследования, проведенного в США, наибольшая его распространенность среди детей приходится на возрастную группу 0—2 года и составляет 18% [22]. По данным австралийских исследователей [5], пик заболеваемости себорейным дерматитом среди детей приходится на первые 3 мес жизни и к году резко снижается. Следующий дебют себорейного дерматита приходится на период полового взросления, что, по-видимому, связано с изменением гормонального фона и, как следствие, активизацией работы сальных желез.
Себорейный дерматит — частое явление среди подростков и лиц молодого возраста, в средней возрастной группе он встречается значительно реже [10]. Однако у пациентов в возрасте старше 50 лет распространенность себорейного дерматита снова резко увеличивается [13]. Данное заболевание характерно для обоих полов, однако среди мужчин оно встречается чаще, чем среди женщин [1].
Несмотря на высокую распространенность себорейного дерматита, его этиология остается невыясненной. Существуют разные теории происхождения данного заболевания. Наиболее популярно мнение о том, что в основе этиологии и патогенеза себорейного дерматита лежат три фактора — себосекреторная активность сальных желез, метаболизм микрофлоры и индивидуальная восприимчивость. Кроме того, известен ряд факторов, играющих роль в развитии данного заболевания, уровень гормонов, грибковые инфекции, дефицит питательных веществ и нейрогенные факторы.
Выработка себума находится под гормональным контролем. У новорожденных эту функцию выполняют материнские андрогены, количество которых быстро уменьшается и соответственно секреция себума также снижается. Следующий пик ее активации происходит уже в пубертатном периоде, которая контролируется циркулирующими андрогенами. Таким образом, скорость секреции себума увеличивается в подростковом возрасте, сохраняется на таком уровне до 20—30 лет и далее постепенно снижается [2, 20]. В этот активный период скорость выработки себума у мужчин выше, чем у женщин. При этом у мужчин высокая скорость секреции сохраняется дольше (до 50—60 лет), в то время как у женщин активность работы сальных желез быстро снижается после менопаузы [21].
Вырабатываемое кожей человека сало представляет собой сложную смесь триглицеридов, жирных кислот, холестерина, эфиров воска и стеринов, эфиров холестерина и сквалена, которые разлагаются коменсальными микроорганизмами на диглицериды, моноглицериды и свободные жирные кислоты [20].
Роль специфических жирных кислот себума, вырабатываемого сальными железами кожи человека, становится очевидной, при исследовании особенностей метаболизма Malassezia. Так, ранняя себосекреторная активность сальных желез в неонатальном периоде способствует началу колонизации Malassezia и, по-видимому, тем самым провоцирует развитие себорейного дерматита новорожденных. Затем популяция Malassezia резко уменьшается и увеличивается уже в пубертатном периоде, как и активность сальных желез [12]. Видимо, это связано с тем, что с усилением деятельности сальных желез у низкой популяции Malassezia вновь появляется богатый источник пищи, что стимулирует их размножение [9, 12]. Malassezia вырабатывает неспецифичные липазы, которые разлагают любые доступные триглицериды [8]. При этом они поглощают образовавшиеся насыщенные жирные кислоты, а ненасыщенные в изобилии остаются на коже.
В настоящее время род Malassezia включает 10 видов: M. globosa, M. restricta, M. furfur, M. sympodialis, M. slooffiae, M. obtusa, M. nana, M. dermatis, M. japonica, а также единственный липидонезависимый вид — M. pachydermatis. Все эти виды, за исключением M. pachydermatis, можно обнаружить на коже человека. Наиболее часто на коже головы встречаются M. restricta и M. globosa [7].
При изучении культур Malassezia, полученных с раных участков тела, M. restricta обнаруживалась наиболее часто у подростков и молодых людей, в то время как M. globosa превалировала у лиц старше 50 лет. Клетки наиболее часто выделялись с области груди, чем с других участков кожи [14]. Cчитают, что Malassezia не передается контактным путем. Однако отмечена высокая наследственная предраcположенность (более 20%) к заболеваниям, связанным с этим микроорганизмом [4]. Кроме того, иммуннодефицитные состояния, такие как СПИД, позволяют Malassezia размножаться в больших количествах, что приводит к более тяжелым клиническим формам. Физические факторы, нарушение питания, применение некоторых лекарственных препаратов и аномалии нейротрансмедиаторов являются дополнительными триггерами.
Гормональный дисбаланс также лежит в основе развития себореи и себорейного дерматита. Снижение уровня эстрогенов является предопределяющим фактором развития себореи и себорейного дерматита у женщин в менопаузе [24]. Также отмечается, что у большинства пациентов с себорейным дерматитом в крови конверсия тестостерона в дегидротестостерон выше в 20—30 раз по сравнению со здоровыми людьми [23].
Отдельную роль в возникновении себорейного дерматита играют генетическая предрасположенность, хронические заболевания желудочно-кишечного тракта и печени, влияние внешней среды [3].
Клинические проявления себорейного дерматита различаются в зависимости от возрастной группы пациентов [6]. В младенческом возрасте себорейный дерматит более часто встречается в первые 3 мес жизни и, как правило, проявляется шелушением кожи головы (42%) [5]. У взрослых его проявления варьируют от легкой эритемы до папулезных экссудативных высыпаний [15, 19]. Поражаются участки кожи головы и туловища, где более развиты сальные железы (волосистая часть головы, лоб, носогубный треугольник, область ушных раковин, передняя область груди, межлопаточная область). При этом частота поражения кожи лица составляет 87,7%, волосистой части головы — 70,3%, груди — 26,8%, нижних конечностей — 2,3%, верхних конечностей — 1,3%. [18]. В областях поражения происходит утолщение рогового слоя, возникает шелушение. При поражении кожи волосистой части головы наблюдается истончение и поредение волос. При тяжелом течении клинические проявления приобретают характер распространенного эксфолиативного процесса, вплоть до эритродермии.
Основной проблемой пациентов становится частое рецидивирование клинических проявлений заболевания, что усложняет лечение. Одним из наиболее эффективных средств терапии себорейного дерматита является цинк пиритион, который обладает выраженными антимикотическими, антибактериальными и противовоспалительными свойствами. Точный механизм противоспалительного действия солей цинка до конца не изучен. Предположительно под действием цинка снижается уровень выработки медиаторов воспаления – интерлейкина-1 и интерлейкина-4. Ряд исследователей [16, 17] утверждают, что при большинстве дерматозов в эпидермисе и сосочковом слое дермы снижен уровень цинка. Препараты цинка уменьшают рост резистентных штаммов бактерий, подавляют секрецию кожного сала. Кроме того, цинк ингибирует выход гистамина из тучных клеток дермы, что снижает зуд кожи. Цинк пиритион оказывает кераторегулирующее действие, подавляет патологический рост клеток поверхностных слоев кожи — устраняет избыточное шелушение.
Противовоспалительный эффект цинка известен издавна. Однако его соли являются нестабильными соединениями. В водной среде обычный цинк пиритион диссоциирует с образованием ионов цинка и пиритиона, который в дальнейшем образует стабильные неактивные производные, не успев достичь дермального инфильтрата.
Цинк пиритион в составе препарата Cкин-кап имеет существенные отличия от аналогичных по составу препаратов. Физико-химическая активация цинка пиритиона путем длительного воздействия на субстанцию мощным электромагнитным полем позволяет добиться стабильности внутримолекулярных связей, так как под воздействием электромагнитного поля происходят структурная перестройка молекулы и активация атомов Zn 2+ и серы. Длительное сохранение активированной молекулы цинка пиритиона в очаге воспаления помогает добиться более стойкой ремиссии. Пролонгированное действие Cкин-капа связано с его высокой липофильностью, не растворяясь в воде, он растворяется в подкожно-жировой клетчатке и оказывает более длительное воздействие. Доказано, что активированный цинк пиритион, являясь мощным индуктором апоптоза иммунокомпетентных клеток, увеличивает их гибель на 40—60%, что с учетом концепции замедленного апоптоза иммунокомпетентных клеток дермального инфильтрата при хронических воспалительных дерматозах дает патогенетическое обоснование его примения при данных заболеваниях [25].
Под нашим наблюдением находились 42 пациента в возрасте от 19 до 79 лет, которые были распределены на две равноценные группы по 21 человеку в каждой. Пациенты 1-й группы получали короткий интенсивный 7-дневный курс терапии аэрозолем Cкин-кап (2 раза в сутки), а 2-й группы проходили длинный курс терапии (3 мес). Аэрозоль Cкин-кап назначали в течение первых 2 нед ежедневно 1 раз в сутки, затем в течение 1 мес лечение проводилось 2 раза в неделю и далее — до 3 мес 1 раз в неделю. При повышенном салоотделении в качестве ухода использовали шампунь Скин-кап. Гиперемия, шелушение, зуд исчезали через 2 нед применения.
После окончания терапии у всех пациентов 1-й группы наступило клиническое улучшение. При этом у 7 пациентов не было обострения в течение 3 мес после окончания лечения, у 10 человек обострение началось через 7 сут после окончания терапии, и им был назначен длительный курс лечения по схеме, предложенной пациентам 2-й группы. Из 1-й группы на контрольное обследование не явились 4 пациента. Во 2-й группе у всех пациентов на фоне длительного курса терапии аэрозолем Скинкап отмечена длительная клиническая ремиссия (более 3 мес после окончания лечения; рис. 1, 2).

Рис. 1. Себорейный дерматит до лечения.

Рис. 2. Себорейный дерматит через 2 нед после лечения.
Таким образом, сложность патогенеза себорейного дерматита, недостаточная эффективность кратковременных схем лечения диктуют необходимость продолжительного применения аэрозоля Скин-кап. Это в свою очередь обеспечивает более длительный межрецидивный период, что повышает качество жизни пациентов.
Перхоть является источником социального и психологического дискомфорта для каждого шестого жителя нашей планеты. Приблизительно каждый второй представитель индоевропейской популяции хотя бы 1 раз в жизни испытал проблемы с перхотью
Перхоть является источником социального и психологического дискомфорта для каждого шестого жителя нашей планеты. Приблизительно каждый второй представитель индоевропейской популяции хотя бы 1 раз в жизни испытал проблемы с перхотью [1]. Чаще других перхоть встречается у китайских американцев — 83% взрослой популяции [2].
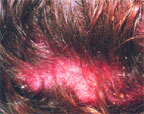
Впервые перхоть возникает в пубертатном периоде, когда сальные железы начинают работать в полную силу. В дальнейшем явления перхоти могут периодически беспокоить на протяжении всей жизни. Перхоть не контагиозна. Она не является результатом стресса или плохого климата. Предрасполагающим фактором для ее возникновения может явиться избыточное образование кожного себума, в том числе обусловленное гормональными изменениями или диетой. Перхоть появляется в результате патологического ускорения естественного процесса обновления клеток кожи головы. При нормальном цикле развития клетки из нижнего слоя эпидермиса — базальные кератиноциты — достигают рогового слоя эпидермиса за 25–30 дней; за это время они полностью высыхают и ороговевают. В том случае, когда это происходит гораздо быстрее, за 5–14 дней, не успевшие потерять воду отдельные клетки склеиваются и отшелушиваются в виде заметных желтовато-белых хлопьев, которые называют перхотью. Роговой слой клеток нормального эпидермиса состоит из 25–35 полностью кератинизированных и плотно прилегающих друг к другу клеток. При перхоти количество слоев клеток в роговом слое не превышает 10. Сами слои и клетки в них расположены хаотически [3].
Перхоть, имеющая классические признаки — скопление чешуек белого или серого цвета на поверхности скальпа, иногда может трансформироваться в более тяжелую форму себорейного дерматита. Чешуйки могут быть весьма хрупкими и удаляться достаточно легко, становясь явно видимыми на темной одежде. Однако при усиленной работе сальных желез, при выраженной себорее или во время полового созревания перхоть может скапливаться в виде сальных чешуйко-корок и не осыпаться с головы, формируя так называемый стеатоидный питириаз. При себорейном дерматите выраженное шелушение сопровождается образованием ограниченных гиперкератотических бляшек на поверхности кожи скальпа, покраснением кожи и усилением зуда.
В конце 60-х годов прошлого столетия была доказана определяющая роль дрожжеподобного гриба Malassezia в образовании перхоти. Не менее 90% населения имеют эти дрожжевые грибы в составе постоянной или временной микрофлоры кожи. В 1984 г. S. Schuster доказал, что именно дрожжевой грибок Pityrosporum ovale является основным возбудителем патологического процесса, в результате которого образуется перхоть [4]. После того как была признана липофильная структура этих дрожжей и стало возможным выращивание их культур, различные исследователи наблюдали случаи спонтанного перехода грибка из одного морфологического типа в другой. Это позволило им сделать вывод, что Pityrosporum ovale, Pityrosporum orbiculare и Malassezia furfur (Malassezia) являются всего лишь вариантами одного и того же вида [5].
Грибы рода Malassezia относятся к несовершенным дрожжеподобным грибам базидиомицетам. Грибы локализуются в средних и поверхностных отделах рогового слоя, внутри и между роговыми чешуйками, а также в волосяных фолликулах [6, 7]. Грибы липофильны, некоторые даже липозависимы. Этим объясняется «выбор» мест обитания микроорганизмов: участки кожи, характеризующиеся повышенной активностью сальных желез, — грудь, спина, волосистая часть головы [8]. Главный источник липидов для Malassezia — продуцируемые сальными железами насыщенные жирные кислоты: триглицериды олеиновых кислот с небольшими концентрациями стеариновой и пальмитиновой кислот или липиды, получаемые после распада кератинизированных клеток, в основном холестерол и холестероловые эфиры [9].
Грибы рода Malassezia являются частью резидентной флоры кожи головы. Но при определенных условиях, таких, как гиперфункция сальных желез кожи, недостаток цинка, иммунодефицитные состояния, может происходить повышение липофильных свойств грибов, что сопровождается усилением их патогенности для макроорганизма. При этом развивается воспалительная реакция кожи, в частности себорейный дерматит — хроническое воспаление кожи, развивающееся в так называемых себорейных зонах.
На сегодняшний день известны более девяти видов грибка Malassezia. При перхоти обычно увеличивается численность грибов Malassezia restricta и Malassezia globosa, которые обнаруживаются только на коже волосистой части головы.
Лечение перхоти и ее более тяжелой формы — себорейного дерматита волосистой части головы — всегда являлось актуальным. В борьбе с появлением перхоти важная роль принадлежит современным косметическим средствам — шампуням и лосьонам. Технологии, положенные в основу нового поколения гигиенических и лечебных средств от перхоти, позволяют с высокой степенью эффективности бороться с подобными состояниями, сохраняя при этом широкий диапазон безопасности, а также эстетические преимущества и удобство применения. Среди множества противогрибковых препаратов, предназначенных для местного применения, предпочтение следует отдавать средствам, которые, во-первых, способны накапливаться в тех слоях кожи, где развивается грибковое поражение, во-вторых, не проникают в слои, где жизнедеятельность грибов невозможна, и, в-третьих, оказывают противовоспалительное и кераторегулирующее действие.
В состав шампуней для лечения перхоти обязательно должен входить один или несколько следующих активных компонентов: пиритион цинка, циклопирокс, клотримазол, кетоконазол, дисульфид селена, ихтиол, деготь, сера, салициловая кислота. Все эти вещества действуют на основные механизмы образования перхоти.
Пиритион цинка обладает противомикробной и противогрибковой активностью, оказывает действие на грамположительные и грамотрицательные бактерии, высокоактивен в отношении дрожжеподобных грибов рода Malassezia, оказывает бактериостатическое и фунгистатическое действие.
Циклопирокс — противогрибковое средство широкого спектра действия. Оказывает фунгицидное действие. Доза и длительность лечения зависят от показаний и используемой лекарственной формы. На дрожжи Malassezia циклопирокс оказывает фунгицидное действие через 3 мин с момента начала контакта [2].
Клотримазол — противогрибковое средство группы производных имидазола для местного применения. Оказывает бактерицидное действие за счет нарушения целостности клеточной мембраны грибов, а именно нарушения синтеза эргостерола. Активен в отношении дерматофитов, плесневых грибов, грибов рода Candida и Malassezia.
Кетоконазол — противогрибковый препарат для наружного применения, производное имидазолдиоксолана. Оказывает фунгицидное и фунгистатическое действие. Механизм его действия заключается в ингибировании биосинтеза эргостерола и изменении липидного состава мембраны грибов. Помимо дерматофитов препарат активен в отношении дрожжевых и дрожжеподобных грибов Candida, Pityrosporum (Malassezia) [10].
Численность микробов, способствующих образованию перхоти, снижают также климбазол и дисульфид селена.
Деготь березовый представляет собой продукт сухой перегонки наружной части коры (бересты) березы. Оказывает дезинфицирующее, инсектицидное и местнораздражающее действие за счет входящих в него ингредиентов: фенола, толуола, ксилола, смол и других веществ.
Ихтиол — аммониевая соль сульфокислот сланцевого масла. Оказывает противовоспалительное, местнообезболивающее и некоторое антисептическое действие, в основном за счет содержащейся в составе органически связанной серы [11].
Деготь и ихтиол, являющиеся кераторедуцирующими средствами, нормализуют цикл обновления клеток.
Средство для наружного применения — салициловая кислота — подавляет секрецию сальных и потовых желез. В низких концентрациях она оказывает кератопластическое, а в высоких — кератолитическое действие. Салициловая кислота обладает слабой противомикробной активностью; наряду с дегтем участвует в процессе отшелушивания клеток с поверхности кожи.
Если появление перхоти является результатом физиологического состояния организма (пубертатный и постпубертатный возраст) или имеет спорадический характер, следует использовать шампуни, рекомендованные для регулярного или ежедневного применения. Оптимально, если в состав таких шампуней входит цинка пиритион. Данный ингредиент не растворяется в воде и, оставаясь на поверхности кожи в промежутках между мытьем головы, медленно растворяется под действием кожного сала и отделяемого потовых желез, создавая зону ингибирования для грибов, образующих перхоть. В качестве основного ингредиента, использующегося при лечении перхоти, пиритион цинка входит в состав шампуня «Head and Shоulders». В настоящее время появилось много разновидностей этого шампуня, в которых учитывается наличие и кожного зуда (шампунь «H&Sh с ментолом»), и поврежденных, окрашенных волос (шампунь «H&Sh цитрусовая свежесть»), и, кроме того, желание увеличить объем волос («H&Sh объем от самых корней»).
В случаях, когда появление перхоти на голове носит стойкий, рецидивирующий характер и пациент старше 20 лет, при выборе шампуня следует руководствоваться характером перхоти: она может быть густой, жирной и не осыпаться с поверхности кожи скальпа либо сухой и легко отделяться с поверхности кожи. Нарушение нормального микробного биоценоза кожи скальпа может явиться результатом патологии органов желудочно-кишечного тракта: ферментопатии, дисбактериоза, обострения хронических заболеваний. Поэтому тщательное клинико-лабораторное исследование, включающее определение основных биохимических показателей, анализ кала на дисбактериоз, для пациента является необходимым.
В лечении следует использовать препараты, нормализующие процессы липолиза. В частности, назначение метионина позволяет нормализовать синтез фосфолипидов из жиров и уменьшить отложение в печени нейтрального жира, способствует синтезу адреналина, креатинина, активизирует действие ряда гормонов, ферментов, витамина В12, аскорбиновой и фолиевой кислот. Применение рибофлавина регулирует окислительно-восстановительные процессы за счет участия витамина в белковом, жировом и углеводном обмене.
Выявление дисбактериоза требует восстановления нормальной кишечной флоры. Лечение этого заболевания осуществляет врач-инфекционист.
Себорейный дерматит является рецидивирующим заболеванием. Лечение у дерматолога существенно повышает качество жизни пациента.
Подбор правильного шампуня является одной из главных составляющих эффективного лечения дерматоза.
В последние годы появились новые лекарственные шампуни, которые созданы с учетом особенностей перхоти и типа волос (сухие, нормальные, жирные). Например, лекарственный шампунь «Кертиоль» (Дерматологические лаборатории Дюкрэ, Пьер Фабр) или «Фиторетар» (Фитосольба) применяют для лечения несильно выраженной жирной перхоти. Если чешуйки перхоти сухие и при этом легко отшелушиваются с поверхности кожи, следует использовать шампуни, содержащие дисульфид селена, например «Сележель» (Дерматологические лаборатории Дюкрэ, Пьер Фабр), или эфирные масла кипариса и салициловую кислоту — «Фитосилик» (Фитосольба), «Фридерм с цинком» (Шеринг-Плау). При наличии ограниченных очагов упорной перхоти рекомендуется за 15–20 мин до мытья головы наносить на очаги десквамации масляный раствор «Фитосквам» и затем смывать его одним из шампуней: «Фиторетар» или «Фитосилик».
В случаях, когда кожа раздражена, гиперемирована, зудит и шелушится, т. е. имеет признаки выраженного себорейного дерматита, следует использовать шампуни, оказывающие не только бактерицидное, но и противовоспалительное, оздоравливающее действие на кожу головы. В частности, это может быть инновационный шампунь «Келюаль DS» (Дерматологические лаборатории Дюкрэ, Пьер Фабр) с цинка пиритионом, циклопироксоламином и келюамидом (последний ингредиент обеспечивает проникновение активных частиц в верхние слои эпидермиса и облегчает отшелушивание чешуек перхоти). Шампунь следует применять через день, оставлять на голове 3 мин, после чего тщательно ополоснуть волосы. Продолжительность лечения — 21 день. Рекомендуются шампуни с противовоспалительным и кераторедуцирующим свойством, содержащие деготь или дистиллят дегтя: «Фридерм деготь» (Шеринг-Плау), шампунь от перхоти с дегтем «Ньютроджена Т/Джель высокоэффективный с Ньютар» (Джонсон&Джонсон), «Фитолитол» (Фитосольба). Все эти шампуни следует использовать не реже, чем 3 раза в неделю.
«Кето плюс» (Гленмарк Фармасьютикалз Лтд) содержит одновременно пиритион цинка и климбазол.
Высокой клинической эффективностью обладают шампуни «Низорал», содержащий 2% кетоконазола (Янссен Фармасьютика), и «Себозол», имеющий в своем составе 1% кетоконазола (Фармацевтические Технологии). Однако для того чтобы лечение было не только действенным, но и обеспечивало устойчивый эффект, необходимо неукоснительно следовать инструкции по применению препарата. Если производитель лечебного шампуня рекомендует выдерживать шампунь определенное время на голове в виде пены, то нужно в точности соблюдать инструкцию, иначе ингредиенты шампуня не смогут эффективно бороться с перхотью.
Активное лечение перхоти продолжается обычно 3–6 нед. Далее можно использовать обычные косметические шампуни, предназначенные для волос с перхотью. Иногда случаи рецидивирующей перхоти могут быть обусловлены хронической патологией органов желудочно-кишечного тракта или хроническим дерматозом. Поэтому, если пациент сомневается в причинах появления перхоти, ему следует обратиться к врачу-трихологу.
Литература
- Dawber R. Disorders of the Hair and Scalp//Oxford. Blacwell. Science, 1997.
- J. Gray. Dandruff. Etiology, pathophysiology and treatment. Blacwell, 2003.
- Cardin C.V., Isolated Dandruff. Textbook of Cosmetic Dermatology, second edition. Dunitz Martin Ltd. 1998; 193-200.
- Schuster S. The etiology of dandruff and the mode of action of therapeutic agents//Br. J. Dermatol. 1984; 111: 235–242.
- V. Crespo et al. Malassezia globosa as the causative agent of pityriasis versicolor //British. J. of Dermatology. 2000; 143: 799–803.
- Mittag H. Fine structural investigation of Malassezia furfur. II. The envelope of the yeast cells//Mycoses. 1995; 38 (1–2): 13–21.
- Barnes W. S., Sauer G. C., Arnad J. D. Scanning election microscopy of versicolor organisms (Malassezia furfur — Phytosporum orbiculare)//Arch Dermatol. 1973; 107: 392–394.
- Kieffer M., Bergbrant I. M., Faergemann J., Jemec G. B., Ottevanger V., Stahl Skov P., Svejgaard E. Immune reactions to Pityrosporum ovale in adult patients with atopic and seborrheic dermatitis//J. Am. Acad. Dermatol. 1990; 22 (5 Pt 1): 739–742.
- Nishimura K., Asada Y., Tanaka S., Watanabe S. Ultrastructure of budding process of Malassezia pachydermatis//J. Med. Vet. Mycol. 1991; 29(6): 387–393.
- Справочник Видаль. М.: АстраФармСервис, 2002. С. Б-412.
- Машковский М. Д. Лекарственные средства. М.: Медицина, 1985. Ч. 2. С. 413–414.
А. Г. Гаджигороева, кандидат медицинских наук
ЦНИКВИ, Москва
Читайте также:

