Как предотвратить появление розового лишая
Обновлено: 28.04.2024
Обычно самопроизвольное выздоровление наступает через 4–6 недель. Неосложненное течение розового лишая лечения не требует. Больным рекомендуется ограничить прием водных процедур (запретить пользование мочалкой, растирание жестким полотенцем) и исключить физическую активность, приводящую к механическому раздражению кожи.
При генерализации процесса, выраженном экссудативном характере высыпаний, аллергических проявлениях, экзематизации показана общая и местная терапия.
При выраженном зуде назначают антигистаминные препараты:
Антигистаминные препараты 1-го поколения
- Хлоропирамин (Супрастин)25 мг. В возрасте от 1 года до 6 лет по 8,3 мг (1/3 таблетки) 2–3 раза в сутки, от 6 до 14 лет по 12,5 мг (1/2 таблетки) 2–3 раза в сутки, взрослым по 25 мг (1 таблетка) 3–4 раза в сутки в течение 7–10 дней или,
- Мебгидролин (Диазолин) 0,05;0,1 г. В возрасте от 2 до 5 лет –50–150 мг в сутки, от 5 до 10 лет 100–200 мг в сутки, старше 10 лет и взрослым 100–300 мг в сутки в течение 7–10 дней или,
- Хифенадин (Фенкарол) 0,01;0,025 г. В возрасте от 3 до 7 лет по 10 мг 2–3 раза в сутки, старше 7 лет и взрослым по 25 мг 3 раза в сутки в течение 10 дней или,
- Клемастин (Тавегил)0,001 г. Детям старше 7 лет 0,5–1 мг 2 раза в сутки, взрослым 1 мг 2 раза в сутки в течение 7 –10 дней.
При экзематизации показаны гипосенсибилизирующие препараты:
Гипосенсибилизирующие средства
- Кальция глюконат 10% раствор, внутримышечно 5-10 мл 1 раз в сутки в течение 10 суток или,
- Хлористый кальций 1–10% раствор, 5–15 мл внутрь 2–3 раза в день – 7–10 дней или,
- Пантотенат кальция 0,1. Детям от 3 до 14 лет 50–100 мг 2 раза в сутки, взрослым по 100–200 мг 2 раза в сутки – 10–14 дней.
Наружное лечение
Назначают индифферентные пудры (окись цинка и тальк, взятые поровну) или взбалтываемые взвеси (окиси цинка 20,0 , талька 20,0 , глицерина 20,0 мл, воды дистиллированной 60,0 мл), наносимые на кожу 3–4 раза в день до уменьшения воспалительных явлений (6–8 дней).
Иногда (при раздражении кожи) прибегают к назначению глюкокортикоидных кремов (применять в виде аппликаций эмульсии, крема или мази 1–2 раза в день 5–7 дней):
- Гидрокортизона бутират (Локоид) 0,1% или,
- Бетаметазона дипропионат (Белодерм) 0,025% (0,05%) или,
- Метилпреднизолона ацепонат (Адвантан) 0,1% или,
- Алклометазона дипропионат (Афлодерм) 0,05% или,
- Комбинированных препаратов, содержащих глюкокортикоид в сочетании с антибиотиком (белогент, оксикорт, фуцикорт, лоринден С).
Физиотерапия
Ультрафиолетовая средневолновая терапия (УФВ) с длиной волны 280–320 нм 5 раз в неделю № 5–10 (после стихания островоспалительных явлений).
Критерии эффективности лечения
Полное разрешение высыпаний.
Наиболее частые ошибки в лечении
Необоснованное применение противогрибковых препаратов. Наружное применение раздражающих мазей.
Профилактика
Профилактика вирусной и бактериальной инфекции.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент

Розовый лишай, или болезнь Жибера – это распространенная патология кожи, которая проявляется пятнистыми высыпаниями различного размера и локализации. Несмотря на то что зачастую болезнь проходит сама, игнорирование ее симптомов может привести к воспалению кожи и другим проблемам.

| Прием дерматолога, кандидата медицинских наук | 1500 руб. |
| Консультация дерматолога (КМС) при удалении от 2-х новоообразований | 0 руб. |
| Удаление новообразования (бородавка, родинка) радиоволновым методом | 500 руб. |
Бытующее в народе мнение, что заболевание можно «подхватить» от животных, неверно. Заражение происходит только от человека.
Причины появления розового лишая
Это кожное заболевание, называемое болезнью Жильбера, возникает в холодное время года чаще всего – после простуд и гриппа. Его причина до конца не выяснена, но уже известно, что розовый лишай вызывается вирусом.
Этиология заболевания полностью не изучена и по сей день. Это значительно усложняет процесс диагностики и не позволяет выявить недуг на начальных стадиях. Статистика указывает на склонность к этому заболеванию у женщин среднего возраста, инфицирование чаще всего происходит в осенне-зимний период, когда защитные функции организма максимально снижены. Предполагается, что возбудителем розового лишая выступает герпевирус первого и шестого типа.
Среди факторов, создающих благоприятную среду для развития заболевания, выделяют:
- Укусы насекомых.
- Замедленный обмен веществ.
- Стрессовые ситуации и расстройства ЦНС.
- Механические повреждения целостности кожи;
- Ослабленный иммунитет вследствие принятия антибиотиков, перенесенных простудных заболеваний и проведенных ранее операций.
Инфекция не передается при общении и тактильном контакте, поэтому смысла в изоляции больного нет.
Симптомы розового лишая
Болезнь начинается, как обычная простуда – у человека повышается температура, появляются сонливость, головная боль, недомогание. Вскоре на теле выступает красное припухшее пятно – материнская бляшка, возле которой высыпают пятнышки меньшего размера.
Наиболее частая локализация лишая — спина и живот, реже он встречается на руках или шее. Пятна не болят, но могут чесаться. Через некоторое время они темнеют и постепенно пропадают, оставляя пигментные пятна.
Признаки проявляются по мере течения заболевания:
- На первом этапе симптомы напоминают проявления вирусных инфекций — повышенная температура, озноб, общая усталость и сонливость.
- По мере прогрессирования на теле начинают появляться первые образования – единичные красные пятна на коже туловища диаметром около 2 см. «Материнская бляшка» имеет яркий оттенок, который постепенно переходит к желтому цвету по краям. Со временем бляшка начинает чесаться и шелушиться.
- Спустя 1-2 недели, болезнь достигает своего пика и по всему телу распространяется обильная сыпь размером до 1 см. Чаще всего очаги локализуются в области спины, живота и плеч.
- Заболевание длится около 2 мес. Все это время человек чувствует слабость, упадок сил. Температура держится на уровне 37,2-37,5.
Дополнительными симптомами может быть зуд, шелушение и повышение температуры. При благоприятных обстоятельствах пятна исчезают по происшествии 1-2-х месяцев, оставляя по себе небольшую пигментацию.
Диагностика
Перед началом лечения проводят диагностику болезни. Поставить диагноз бывает достаточно сложно, поскольку заболевание схоже с другими кожными инфекциями. Для этого проводится комплексная лабораторная диагностика, исключающая патологии с похожими симптомами – грибковые формы лишая, микробные кожные поражения.
При диагностике учитывается появление сыпи из материнской бляшки и ее расположение по линиям Лангера, где кожа наиболее тонкая и растяжимая.
Лечение розового лишая
Поскольку причина болезни до конца не выяснена, лечения, направленного на устранение возбудителя болезни, не существует. Лечебные мероприятия направлены на уменьшение воспаления, зуда и инфицирования:
- Поскольку сыпь часто возникает, как аллергическая реакция на вирус, больному подбирают противоаллергические препараты. Они уменьшают воспаление и устраняют зуд.
- Для усиления иммунитета назначаются иммуностимуляторы, а для поднятия жизненных сил организма – общеукрепляющие лекарства.
- При обширном распространении сыпи показаны антибиотики, защищающие от вторичной инфекции.
- Для улучшения общего состояния больному назначают жаропонижающие и противовоспалительные препараты.
- Если больного беспокоит сильный зуд или у него обнаруживаются инфекционные поражения, прописывают гормональные мази наружного применения. Устранить шелушение можно, смазывая поверхность пятен лечебными мазями несколько раз в день.
Иногда болезнь проходит сама собой и не требует вмешательства. Соблюдение простых рекомендаций по уходу поможет значительно ускорить процесс исчезновения пятен и избежать возможных осложнений:
- Запрещено принятие ванн – это способствует распространению бактерий.
- Мыться следует регулярно в душе с использованием мягких очищающих средств. Нельзя сильно тереть кожу и использовать мочалки.
- Пребывание под прямыми солнечными лучами должно быть сведено к минимуму.
- Не стоит злоупотреблять косметическими средствами и маскировать пятна под тональным кремом. Использование увлажняющих лосьонов против шелушения возможно только после консультации у врача.
- Синтетические и шерстяные вещи следует заменить одеждой из мягких хлопковых тканей.
- Нельзя допускать длительного пребывания пота на коже – при гипергидрозе обязательно лечение и соблюдение личной гигиены.
- Важно соблюдать правила питания – полностью исключить продукты, вызывающие аллергические реакции (шоколад, яйца,мед, орехи и др.); острое, копченое и жаренное.
- Для повышения тонуса и питания кожи рекомендуется выпивать 1,5-2 литра воды в день.
Принимать солнечные ванны при розовом лишае можно. УФ-воздействие солнечного излучения благотворно влияет на состояние кожи и ускоряет выздоровление.
Поскольку заболевание заразно, больному надо соблюдать меры осторожности, направленные на уменьшение контакта с другими людьми. Нельзя надевать чужую одежду, пользоваться общими предметами гигиены. Постельное белье нужно стирать при высокой температуре и хорошо проглаживать.
Профилактика заключается в укреплении иммунитета приемом поливитаминных комплексов, занятиями физическими упражнениями и длительным пребыванием на свежем воздухе.
Осложнения розового лишая наступают как следствие плохой гигиены (использование агрессивных косметических средств, расчесывание пятен и неправильное питание), и носят исключительно косметический характер – бляшки подолгу не исчезают и придают коже неэстетический вид.

Группа заболеваний полиэтиологического характера, проявляющихся в виде кожной сыпи и шелушащих элементов, вызывающих зуд, носит название «лишай». Причины и механизмы, вызывающие высыпания на коже человека, окончательно не изучены, но лечение, способное снять большинство неприятных симптомов и затормозить развитие болезни хорошо известны.

| Прием дерматолога, кандидата медицинских наук | 1500 руб. |
| Консультация дерматолога (КМС) при удалении от 2-х новоообразований | 0 руб. |
| Удаление новообразования (бородавка, родинка) радиоволновым методом | 500 руб. |
Течение лишая длительное, требует лечения и постоянного наблюдения, так как в любое время может начаться обострение.
Причины заражения лишаем
Заболеванию лишаями подвержены люди с генетической предрасположенностью, перенесшие стрессы, эмоциональное и физическое перенапряжение, имеющие болезни и принимающие лекарства, снижающие иммунитет.
Существует несколько разновидностей лишая, многие имеют воспалительный характер и инфекционную природу. Чаще проникновение возбудителя в здоровую ткань происходит после контакта с инфицированным человеком или животным, но не всегда после этого лишай паразитирует. К сожалению, специалисты не могут установить точную причину активного распространения лишая, а также объяснить, почему в одних и тех же условиях одни люди заболевают, а другие – нет.
Выделяют семь форм лишая, все они различаются степенью опасности заражения, внешним видом и очагом локализации. Есть виды скрытого лишая, не требующие срочного лечения, но абсолютному большинству заболевших людей требуется комплексная терапия.
Симптомы лишаев
Лишаи обладают общими чертами:
- Представляют собой пятна (высыпания) темного или светлого цвета на коже.
- Сопровождаются потерей волос на пораженном участке.
- Вызывают беспокойство, жжение и зуд.
- Болезнь обычно не отражается на общем самочувствии человека, за исключением видов, вызванных вирусом герпеса.
Наиболее опасный вид лишая — опоясывающий (герпес). Он проявляется появлением на коже односторонних герпетиформных высыпаний. Факторами реактивации могут служить травмы и стрессы, болезни крови, онкология, прием гормональных средств и т.д. Довольно распространенная форма заболевания. Симптомы: повышение температуры на 0.5-1 градус, озноб, головная боль и диспепсия. Далее – боль, зуд и жжение в области расположения нервов. На коже появляются пузырьки, наполненные жидкостью.
Лечится этот лишай приемом противовирусных препаратов и анальгетиков. При сложном течении заболевания добавляются жаропонижающие, общеукрепляющие, седативные препараты и антидепрессанты. Местная обработка заключается в лазерной терапии, кварцевании, УФО. Высыпания обрабатывают растворами и мазями, подобранными врачом. При отсутствии лечения болезнь может привести к поражению периферических нервов и другим осложнениям.
Существуют и другие виды лишая: розовый, разноцветный, красный плоский, стригущий, чешуйчатый, трубчатый. Все они лечатся разными методами, лечение, после проведения диагностики, подбирает дерматолог.
Лечение лишая у человека
К этой группе болезней относятся заболевания, проявляющиеся пятнами и сыпью на коже. Вопреки сложившемуся мнению, не все типы лишая заразны. Красным плоским заразиться невозможно, а розовый развивается не у всех людей. А вот от больного опоясывающим лишаем можно подхватить… ветрянку.
Поскольку причины у болезней этого типа отличаются, лечение у них тоже совершенно разное. Общим является комплексный подход — лечение лишаев направлено не только на борьбу с возбудителем, но и на усиление иммунитета и защитных сил организма.
Нашим врачам задают много вопросов, связанных с лечением разных видов лишая. Ответим на самые распространенные.
Еще раз о заразности
Врачей часто спрашивают, что делать, если потрогали животное, больное стригущим лишаем. Достаточно ли просто вымыть руки с мылом или нужно принять еще какие-то меры?
Одного мытья рук недостаточно, ведь трихофития (стригущий лишай) очень заразна. Грибок мог попасть на лицо или тело, поэтому нужно помыться со специальным противогрибковым мылом. Хорошим эффектом обладает препарат Цитеал, который неплохо иметь под рукой владельцам животных.
Помните, что болезнь не всегда определяется по внешности кошки или собаки. На ранней стадии она себя никак не проявляет. У людей заболевание тоже может протекать в стертой форме поэтому при малейшем подозрении на грибок — пятнышках, зуде, появлении волдырей нужно показаться врачу.
Совсем другая ситуация с разноцветным (отрубевидным) лишаем. Его возбудитель может долго находиться я в организме, не давая симптомов. Источник заражения выявить невозможно поэтому если в семье кто-то заболел, проверится нужно всем. Этот грибок не зря называют «солнечным», В теплых странах он крайне распространен, поэтому приехав домой в заграничного курорта, нужно внимательно следить за состоянием своего здоровья и при появлении пятен и сыпи обращаться к дерматологу.
Пациенты часто спрашивают, можно ли заразиться опоясывающим лишаем. Именно этот лишай не заразен — болезнь вызывается активизирующимся вирусом, оставшимся в организме после перенесенной ветрянки. А вот подхватить ветряную оспу, если не переболели ей в детстве, можно.
Еще один вопрос связан с возможностью заражения розовым лишаем (болезнью Жильбера) от свиней. Эти животные болеют такой же болезнью, но их возбудитель для людей не опасен.
Когда чешется то, не знаю что
Этой фразой можно объединить огромное количество вопросов и том, что «появилось красное пятно, не лишай ли это?». Клиническая картина кожных болезней, настолько похожа, что определить без осмотра и анализов, какой недуг вызвал высыпания, невозможно.
Чтобы поставить диагноз нужно осмотреть участок поражения под лампой Вуда. Под ее лучами некоторые типы лишая светятся. Кроме того, необходимо сделать соскоб с кожи. Только после этого можно судить о том, какая причина вызвала появление пятен.
Доверьтесь врачу
Огромное количество вопросов связано с назначением тех или иных лекарств при лечении лишая. Люди спрашивают, какое противогрибковое средство лучше. Современная промышленность выпускает большой ассортимент лекарственных средств для лечения грибковых инфекций. В него входят:
- Антибиотики;
- Противовирусные средства;
- Производные имидазола и триазола;
- Гормональные мази и таблетки;
- Аллиамины;
- Эхинокардины;
- Симптоматические препараты, снимающие зуд и воспаление.
Такое разнообразие связано с тем, что каждый тип болезни чувствителен к определенному препарату. Поэтому вопрос о том, какое средство «круче» бессмыслен. Для каждого больного оптимально лекарство, назначенное врачом-дерматологом.
Еще ряд вопросов связан с народными средствами, применяемыми для лечения стригущего и разноцветного лишая, Люди часто спрашивают, эффективны ли снадобья, которые применяли наши дедушки и бабушки.
К сожалению, за 100-200 лет, прошедших за время использования народных средств, мир поменялся. Были изобретены антибиотики и синтетические противогрибковые препараты. Но возбудители, выживая, изменились, став намного устойчивее к химическим воздействиям. Микроорганизмы, которым нипочем даже новейшие химпрепараты, не погибнут от березового дегтя или чистотела.
Используя «бабушкины методы», человек получает иллюзию лечения, гася симптомы, Возбудитель не погибает, а приспосабливается. Результат такого «лечения» — большое количество людей, страдающих хронической микроспорией. Признаки болезни у них выражены нерезко, чаще всего это небольшое шелушение и угреподобная сыпь. Такие больные являются источником инфекции для других, а лечить запущенную форму лишая очень сложно.
Пациенты интересуются, зачем принимать таблетки внутрь, если лишай возник на коже. Дело в том, что возбудитель может не проявиться сразу во всех очагах, чтобы не появились новые участки поражения, наряду с мазями назначаются антимикотические препараты в таблетках.
Лечитесь до выздоровления
К сожалению, при терапии всех типов лишая часто возникает ситуация, когда больные, почувствовав улучшение, забрасывают лечение и не приходят на контрольные анализы. Это очень плохо, поскольку возбудитель остается в организме, вызывая рецидивы. Лечить болезнь снова будет намного сложнее ведь грибки и вирусы, скорее всего, уже приобрели устойчивость к назначаемому препарату.
При лечении лишая важно не допустить рецидивов болезни, поэтому пациенту назначаются препараты, влияющие на иммунитет, противоаллергические средства, витаминно-минеральные комплексы.

Розовый лишай – заболевание, характеризующееся диссеминированными высыпаниями вдоль линий растяжения кожи розеол, шелушащихся в центре.
Синонимы
pityriasis rosea, болезнь Жибера, розеола шелушащаяся.
Эпидемиология
Возраст: любой, но чаще встречается в 10-50 лет. Пол: женщины болеют несколько чаще мужчин (соотношение 2:1).
Анамнез
У большинства больных за 1-2 недели до появления распространенных высыпаний появляется одиночное воспалительное пятно, которое шелушится по всей поверхности и может сопровождаться симптомами общей интоксикации (повышением температуры, ознобом, общей слабостью и недомоганием). Затем, главным образом, на коже туловища появляются высыпания розовых пятен, располагающихся вдоль линий растяжения кожи (Лангера), центральная часть пятен впоследствии становится буроватой и шелушится с образованием элементов, напоминающих медальон. Подсыпание свежих пятен происходит в течение нескольких дней, придавая клинической картине пёстрый вид. Высыпания разрешаются бесследно в течение 6-12 недель и заболевание, как правило, больше не рецидивирует.
Течение
розовый лишай, начавшись остро или подостро, бесследно разрешается в течение 6-12 недель, иногда (при раздражении кожи) может трансформироваться в эритродермию.
Этиология
не установлена, предполагают вирусную природу заболевания и рассматривают герпес-вирусы 6 и/или 7 типов в качестве возможных этиологических факторов.
Предрасполагающие факторы
- мытьё в бане, ванне, под душем;
- механическое раздражение кожи;
- осенне-весеннее время;
Жалобы
На распространённые, иногда зудящие высыпания. Изредка пациенты отмечают озноб, общую слабость, боли и ломоту в суставах и мышцах, субфебрилитет.
Дерматологический статус
процесс поражения кожи носит распространённый и, как правило, симметричный характер, элементы сыпи располагаются фокусно, не сливаясь друг с другом, и своей длинной осью ориентированы вдоль линий растяжения кожи.
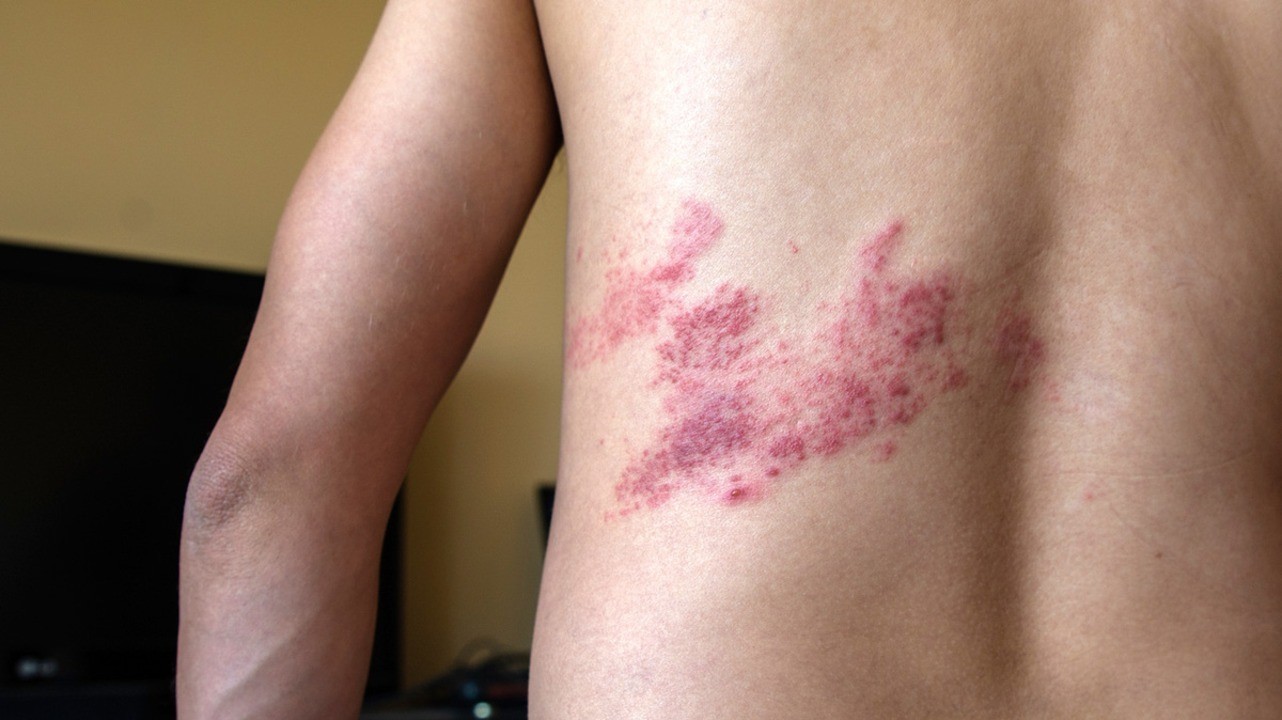
Под опоясывающим лишаем в медицине понимают опоясывающий герпес (Herpes zoster), так как именно этот вирус становится причиной болезни. Он поражает кожу, нервную ткань. Чаще всего болеют люди старшего и среднего возраста, у которых была ветряная оспа. Заболевание тяжело переносится пациентами, вызывает серьезные поражения кожи и может длиться от 4-5 дней до 1-1,5 месяцев. Возможные осложнения в форме васкулопатии, некроза сетчатки могут значительно ухудшить качество жизни больного.
Причины
По официальной статистике, ежегодно в России регистрируется более 19 тыс. случаев этой патологии. Средний показатель — 13,09 заболевших на 100 тыс. населения.
Причина заболевания — в вирусе герпеса человека 3 типа, относящегося к группе альфа-герпесвирусов. Проникая в клетки, он начинает размножаться и вызывает дегенеративные изменения в них. Прежде всего, воспаляются задние корешки спинного мозга и межпозвоночных ганглиев. В процесс вовлекаются чувствительные нервы, за счет чего для болезни характерен болевой синдром. Появляется везикулезные высыпания на груди, лице. Возможны поражения органов слуха, зрения. Заболевание имеет несколько форм, о которых мы расскажем ниже.
Патогенез
Первичное заражение происходит, в основном, еще в детстве, когда пациенты болеют ветряной оспой. В дальнейшем инфекция может длительное время сохраняться в латентной форме, находясь чаще всего в черепно-мозговых, спинальных ганглиях — нервных узлах. У большинства людей, перенесших ветряную оспу, возбудитель остается в организме пожизненно.
Факторы риска
Активизация вируса происходит под воздействием одного или нескольких факторов риска:
- различные иммунодефицитные состояния (тяжелая инфекционная болезнь, лейкемия, лимфома, химиотерапия и другие);
- сильное переохлаждение;
- возраст старше 50 лет;
- заражение ВИЧ-инфекцией.
В отличие от ветряной оспы, эпидемических вспышек опоясывающего лишая не бывает. Однако врачи и ученые заметили, что большинство заболеваний приходится на июнь-август, а снижение их частоты — на предзимний период. Ученые связывают это с более интенсивным воздействием ультрафиолетового излучения в летнее время.
Факты о заболевании
- Опоясывающим лишаем болеют люди всех возрастов, начиная с 14 лет, однако после 50 лет вероятность заболевания увеличивается в 2,5-9,5 раз.
- Самую низкую распространенность болезни ученые отмечают среди лиц в возрасте 30–39 лет.
- Дети до 17 лет составляют 10% от всех заболевших, в остальных 90% случаев диагностируют опоясывающий лишай у взрослых.
- Если средняя заболеваемость в молодом и среднем возрасте составляет от 2 до 4,6 случаев на 1000 человек в год, то в пожилом этот показатель — от 4,5 до 11,8.
- У пациентов с иммуносупрессией риск развития в 20-100 раз выше, чем у людей того же возраста с нормальным иммунитетом.
- В возрасте до 50 лет чаще болеют мужчины, после 50 лет — женщины.
- Заболевают до 25-50% пациентов отделений трансплантации органов и онкологических стационаров, летальность — 3-5%.
Симптомы опоясывающего лишая
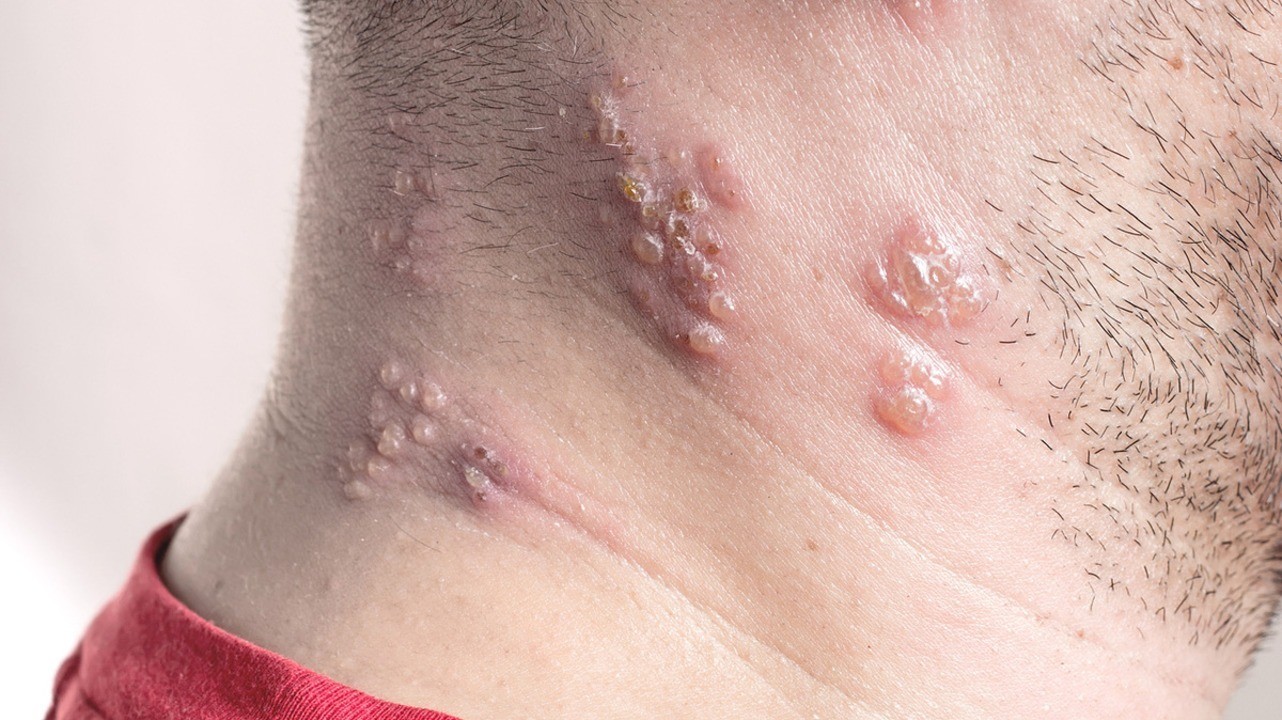
Характерная сыпь — основной симптом опоясывающего лишая. Фото: librakv / Depositphotos
Начало болезни
Появлению первых признаков заболевания предшествует продромальный период (между инкубационным периодом и самой болезнью). Он характеризуется появлением в пораженном участке кожи болевых ощущений и парастезии, то есть чувства «мурашек», покалывания, жжения.
Болезненные ощущения
Могут быть постоянно или возникать периодически, сопровождаться гиперестезией кожи (повышением чувствительности). Их интенсивность может быть довольно высокой, а продолжительность — выматывающей. Некоторые пациенты сравнивают отдельные болевые ощущения с ударами током.
Боли могут быть схожи с аналогичными ощущениями при плеврите, холецистите, аппендиците, почечной и печеночной колике, язве двенадцатиперстной кишки, ранней стадии глаукомы и даже инфаркте миокарда. Это может вызвать определенные трудности при диагностировании опоясывающего лишая и отделения его признаков от симптомов перечисленных заболеваний. У пациентов в возрасте до 30 лет и с относительно сильным иммунитетом боли могут отсутствовать.

Опоясывающий лишай часто сопровождается нестерпимой болью. Фото: Freeograph / Depositphotos
Появление сыпи
Высыпания при этом заболевании довольно характерные. На фото опоясывающего лишая легко заметить, что они располагаются с одной стороны тела. Это происходит потому, что сыпь обычно концентрируется в области того или иного ганглия (нервного узла).
Особенность сыпи заключается в том, что у нее очень короткий этап первичного развития (эритематозная фаза). Практически сразу на коже появляются папулы. Это мелкие узелковые образования красноватого оттенка, возвышающиеся над поверхностью кожи. Они возникают из-за изменений в клетках эпидермиса или поверхностных слоев дермы.
В течение 1-2 суток папулы преобразуются в везикулы — водянистые пузырьки-прыщики. Новые везикулы появляются на протяжении 3-4 суток, отдельные очаги поражения на коже разрастаются и сливаются друг с другом. Если процесс образования новых пузырьков длится более 6-7 суток, это признак иммунодефицита.
Спустя неделю после первичной сыпи везикулы преобразуются в пустулы — гнойнички, полостные образования диаметром 1-2 мм, заполненное гнойными массами. Еще спустя 3-5 суток их заменяют эрозии с тонкой корочкой. В течение 2 недели они шелушатся, распадаются на отдельные чешуйки и осыпаются. На их месте еще 1-2 недели могут оставаться красноватые пятна, которые постепенно исчезают.
Где появляется сыпь
Исследования показывают, что в 57% клинических случаев высыпания появляются на груди, спине или на боку с одной из сторон тела (у 47,7% больных — слева, у 52,3% — справа). Поражение обеих сторон — крайне редкое явление. На лице, точнее в области расположения тройничного нерва, диагностируют 25% высыпаний при опоясывающем герпесе. И лишь в 5-6% болезнь поражает шею, пояснично-крестцовую область или имеют смешанный характер. Такая локализация объясняется тем, что после перенесенной ветряной оспы вирус герпеса накапливается в ганглиях именно этих участков тела.
Общеинфекционные симптомы
У большей части пациентов врачи отмечают общие признаки инфекционного поражения:
- высокая температура тела;
- увеличение лимфатических узлов;
- интоксикация;
- сонливость;
- головная боль;
- головокружение.
Интенсивность симптомов постепенно снижается. При благоприятном прогнозе заболевание проходит за 3 недели.
Видео 1. Опоясывающий лишай. Источник: YouTube-канал dermatologa. net
Классификация
Симптомы опоясывающего лишая могут отличаться в зависимости от формы заболевания.
- Ганглиокожная форма. Наиболее распространенная. Ее симптомы и этапы развития описаны выше.
- Глазная. Вирус может поражать не только тройничный нерв, но и гассеров узел. Сыпь появляется на лице, концентрируясь в области глаз, переносицы, лба с одной стороны. Распространяется от глаза до темени, прерываясь в середине лба.
- Ушная. Вирус локализуется в коленчатом узле, поражает ушную раковину, наружный слуховой проход. У пациента снижается чувствительность к вкусам. Возможен паралич мышц лица и лицевого нерва.
- Абортивная. Одна из легких форм, при которой сыпь довольно быстро проходит, не образуя везикул, а сам пациент при этом чувствует себя удовлетворительно.
- Гангренозная. Наибольший риск — у пациентов старшего возраста с сахарным диабетом, другими соматическими болезнями. Характеризуется поражением глубоких слоев кожи, формированием рубцов.
- Буллезная. У пациентов образуются везикулы более крупного размера. Они объединяются в большие пузыри, содержащие серозную жидкость. Может произойти повреждение кровеносных сосудов. Нередко присоединяется вторичная инфекция, что приводит к образованию гноя.
- Менингоэнцефалитическая. Очень опасная форма, возникающая при поражении головы. Для нее характерна высокая температура тела, сильная головная боль с тошнотой, рвотой. В тяжелых случаях пациент может терять сознание, возможно впадение в коматозное состояние.
- Диссеминированная. Нередко сопровождает СПИД. Высыпания дополняются поражением легких, почек, печени, головного мозга. Очень тяжело переносится больными.
- Ганглионевралгическая. Болезнь проявляет себя только болевыми ощущениями. Сыпь отсутствует или проявляется минимально, что затрудняет диагностирование.
Важно! Буллезная форма имеет схожие симптомы с рожистым воспалением. Однако для рожи характерно значительное отекание тканей, за счет чего кожа в пораженном участке натягивается. Основные участки тела, на которых развивается воспаление при роже, — голень и лицо. Опоясывающий герпес же локализуется чаще всего на груди.
Осложнения
- вторичная бактериальная инфекция кожи — наиболее часто встречающееся осложнение;
- постгерпетическая невралгия — выраженные острые, жгучие, резкие боли в месте поражения. Могут иметь постоянный или периодический характер;
- кератит — воспаление роговицы глаза, для болезни характерны боли, образование язвочек, покраснение глазных тканей, ухудшение зрения;
- заболевания глазных тканей — эписклерит, иридоциклит, воспаление радужной оболочки;
- энцефалит, менингит — воспаление вещества и оболочек головного мозга под воздействием вирусной инфекции;
- полиневропатия — системное поражение периферических нервов;
- поражения желудочно-кишечного тракта;
- поражения сердечно-сосудистой системы.
Как распознать опоясывающий лишай
- Сыпь, похожая на проявление ветряной оспы.
- Высыпания проявляются в виде широкой полосы.
- Локализуются на одной стороне тела.
- В месте поражения появляются зуд, жжение и боль.
- Слабость, недомогание, повышение температуры.
Диагностика
Во время продромального (начального) периода, когда явные симптомы отсутствуют, определить опоясывающий лишай затруднительно. Когда же заболевание проявляет себя характерными высыпаниями, врачи без труда диагностируют эту патологию по внешним проявлениям.
При необходимости дифференцировать вирус (например, отличить от вируса простого герпеса) проводят лабораторный анализ биопсийного материала. Антиген обнаруживают при микроскопии или иммунофлюоресцентным методом. Может проводиться также серологическая диагностика, ПЦР-тест. Пациент обязательно сдает общий анализ крови. При подозрении на поражение головного мозга проводят компьютерную или магнитно-резонансную томографию.
Диагностика позволяет дифференцировать заболевание от патологий с похожими признаками — фурункулеза, вульгарного псориаза, сифилитической розеолы, рожей, поражениями кожи при ВИЧ-инфекции, сахарном диабете, онкологических и гематологических патологиях.
Лечение опоясывающего лишая
Зачастую лечить эту патологию приходится с привлечением дерматовенеролога, офтальмолога, невролога. Терапию проводят по 5 направлениям:
- назначение противовирусных препаратов;
- снятие болевого синдрома с помощью кортикостероидов и анальгетиков;
- уменьшение признаков воспаления;
- предупреждение развития бактериальной инфекции;
- ускорение регенерации кожного покрова.
Разработаны эффективные схемы лечения для различных форм опоясывающего лишая.
Видео 2. Лечение опоясывающего лишая. Источник: YouTube-канал «Мой семейный врач».
Противовирусная терапия
Наиболее эффективно использовать противовирусные средства в первые 72 часа после появления симптомов. Назначают лекарство, которое содержит одно из следующих действующих веществ:
- ацикловир;
- фамцикловир;
- валацикловир.
«Золотым стандартом» при лечении этой болезни считаются препараты на основе ацикловира — действующего вещества, которое относится к группе ациклических нуклеозидов. Его действие заключается в угнетении процессов жизнедеятельности вируса герпеса. К недостаткам этих препаратов относят то, что они подавляют размножение вируса, но не предотвращают рецидивы заболевания.
Препараты в форме таблеток принимают перорально в течение недели. В ряде случаев назначают внутривенное введение. Например, если у пациента есть злокачественные новообразования, СПИД, он перенес пересадку внутренних органов иди проходит системное лечение кортикостероидами.
Заразен ли опоясывающий лишай?
Люди, которые не сталкивались с ветряной оспой, могут заболеть ветрянкой после контакта с больным человеком. Особенно это касается детей. У ветрянки и опоясывающего лишая один возбудитель.
Патогенетическая терапия
Назначение препаратов с действующим веществом дипиридамолом тормозит агрегацию тромбоцитов, то есть процесс их соединения друг с другом. Это предотвращает риск тромбоза. Против обезвоживания организма (гидратации) принимают препараты с фуросемидом. Чтобы активировать процесс формирования иммунитета (иммуногенез), внутримышечно вводят гомологичный иммуноглобулин.
Противовоспалительная терапия
Заключается в приеме нестероидных противовоспалительных средств. В тяжелых клинических случаях назначают глюкокортикостероиды. Если эффект от них отсутствует, невролог назначает препараты с центральным анальгетическим действием и невральные блокады.
Наружное лечение
Применяются препараты местного противовоспалительного действия. Они же предупреждают развитие вторичной бактериальной инфекции. Для этого используют спиртовые 1-2% растворы анилиновых красителей, а также препараты, содержащие в составе ацетон, борную кислоту и рацементол.
Если у пациента значительно проявлены буллезные высыпания в виде пузырей, может понадобиться их вскрытие. Делают это стерильными ножницами исключительно в условиях медицинского учреждения. После этого проводят обработку анилиновыми красителями или антисептическими растворами (например, 0,5% раствор хлоргексидина биглюконата).
Наружные противовирусные и обезболивающие средства практически не используют из-за их низкой эффективности. Возможно применение локальной УФО-терапии или кварца.
Опоясывающий лишай и беременность
Доказано, что болезнь, возникшая при беременности, не влияет на плод. Заболевание чаще всего протекает в типичной ганглиокожной форме и не имеет каких-либо отличительных симптомов в сравнении с обычными клиническими случаями.
В медицине разработаны схемы медикаментозного лечения заболевания специально для беременных женщин. Они включают донорские иммуноглобулины, препараты альфа-интерферона, мягкие иммунокорректоры. Лечение проходит под контролем иммунолога, акушера-гинеколога.
Прогноз
Если лечение начато своевременно и отсутствуют осложнения, заболевание длится 7-10 суток. В течение последующих 1-2 недели следы кожных высыпаний постепенно проходят. Следов от высыпаний не остается. В тяжелых случаях требуется диспансеризация с карантином в течение 14 суток.
Профилактика
Какие-либо эффективные профилактические меры против вируса герпеса не разработаны. Рекомендации врачей сводятся к вакцинированию (есть специальные вакцины против этого заболевания) и мероприятиям по повышению иммунитета.
Пациентам с риском развития опоясывающего лишая (в основном, перенесшим ветряную оспу) нужно:
- избегать переохлаждений, стрессов;
- ограничивать физические нагрузки;
- следить за сбалансированным питанием;
- периодически проходить обследования иммунной системы.
Заключение
В успешной терапии опоясывающего лишая важно своевременное обращение пациента за медицинской помощью. При появлении первых тревожных симптомов следует посетить врача. Проводить самостоятельное лечение и назначать себе препараты опасно для здоровья. Эта статья носит информационный характер и не является инструкцией по лечению.
Источники
1. Гомберг М. А. Опоясывающий лишай как дерматологическая проблема // Вестник дерматологии и венерологии. — 2007. — № 5. — С. 18–20.
2. Гузовская Т. С., Чистенко Г. Н., Панкратов В. Г., Гумбар С. А. Эпидемиологическая и клиническая характеристика опоясывающего лишая // Проблемы здоровья и экологии. — 2008. — №3. — С. 133-137.
3. Исаков, В. А. Герпесвирусные инфекции человека: руководство для врачей / В. А. Исаков, Е. И. Архипова, Д. В. Исаков. — СПб: Спец. лит, 2006. — 301 с.
4. Каира А. Н., Лавров В. Ф.. Опоясывающий герпес: эпидемиологические особенности заболеваемости в 2019 году // Эпидемиология и Вакцинопрофилактика. — 2020. — №19.— С. 93–97.
5. Лавров В. Ф., Казанова А. С., Кузин С. Н. Ветряная оспа и опоясывающий лишай: особенности заболеваемости и клинических проявлений // Эпидемиология и инфекционные болезни. Актуальные вопросы. — 2011. — № 3. — С. 54–61.
6. Свистунов А. А. Современные подходы к фармакотерапии опоясывающего лишая // Саратовский научно-медицинский журнал. — 2008. — №2. — С. 31-33.
7. Федеральные клинические рекомендации по ведению больных опоясывающим герпесом. — М., 2013. — 15 с.
Читайте также:

