Как правильно растирать кожу
Обновлено: 27.04.2024
Не только кожа лица нуждается в ежедневном очищении и увлажнении. Неправильный уход за телом — причина дерматологических заболеваний, сухости, гиперчувствительности и других проблем. Рассказываем об основных ошибках и способах исправления.
Частые водные процедуры
По данным опроса Euromonitor International, люди принимают душ с использованием геля или мыла от 6 до 12 раз в неделю. В состав моющих средств входят пенящиеся вещества — лаурилсульфат и лауретсульфат натрия. При мытье с ними более 1 раза в сутки нарушается защитный слой кожи, появляются сухость и раздражение.
Перед подачей в дома вода проходит дополнительную обработку. Ее очищают песчаными фильтрами и обеззараживают гипохлоритом натрия с аммиакосодержащим реагентом. По мере прохождения по трубам она накапливает соли кальция и магния и становится жесткой. Исследование ученых Королевского колледжа Лондона подтвердило, что купание в такой воде — фактор риска для дерматита.
Американская ассоциация дерматологов утверждает: для поддержания гигиены нужно принимать душ с гелем 2 раза в неделю. Исключение — жаркая погода и физическая активность. В остальные дни — мыть водой только подмышечные и паховые области — они содержат много потовых и сальных желез.
«При частом контакте с горячей водой и агрессивными средствами для душа защитный слой смывается быстрее. Кожа теряет барьерные свойства, становится уязвимой для бактерий. Очень горячая вода — стресс для кожи», — рассказывает дерматовенеролог, подолог клиники «GMS Clinic» Надежда Набатникова.
Отсутствие душа после тренировки
Упражнения и физические нагрузки повышают температуру тела. Потоотделение — механизм терморегуляции, охлаждающий кожу. В жаркую погоду с поверхности тела испаряется от 1 до 5 литров жидкости. В состав пота входят продукты минерального обмена, фосфаты, аммиак, мочевая кислота, хлориды и соли кальция. Они раздражают кожу и вызывают сыпь.
Отказ от душа после тренировки приводит к появлению отрубевидного лишая. Это дерматологическое заболевание вызывают дрожжеподобные грибки, размножающиеся при обильном потоотделении. Возбудитель нарушает работу пигментных клеток меланоцитов, и на коже появляются коричнево-красные пятна.
«Достаточно пары минут, чтобы пот высох и закупорил верхний слой кожи — создается среда для размножения бактерий. Это вызывает фолликулит — воспаление волосяного фолликула. Особенно, если вы не переоделись и отправились домой в спортивной одежде. Даже если вы живете недалеко от спортзала, принимайте душ сразу после тренировки», — подчеркивает Надежда Набатникова.
Недостаточное увлажнение
Кожа на 64% состоит из воды. Раздражение, сухость, шелушение и микротрещины — признаки дефицита влаги. Для увлажнения кожи тела после душа используются кремы и лосьоны. Они состоят из основы — ланолина или вазелина, и добавок — растительных экстрактов, гиалуроновой кислоты, отдушек, животных компонентов.
Регулярное увлажнение восстанавливает защитный слой и поддерживает состав нормальной микрофлоры. Работает местный кожный иммунитет, снижается риск развития экземы, дерматита и грибковых заболеваний.
«Принимать душ лучше с гелями аптечных брендов, которые содержат увлажняющие компоненты, а затем наносить кремы этих же марок. В их состав входят, например, церамиды и омега. Их текстура легкая: средства быстро впитываются», — советует Надежда Набатникова.
Редкая замена мочалок и полотенец
Средства гигиены постоянно соприкасаются с кожей. На них скапливается грязь, ороговевшие чешуйки, споры грибков и бактерии. Во влажной среде микроорганизмы растут и размножаются активнее, и при последующем мытье переносятся на чистую кожу. Исследование ученых больницы Маунт-Синай в Нью-Йорке подтвердило, что на поверхности губок обнаруживаются колонии бактерий псевдомонады, стафилококка, стрептококка, энтерококка. Эти микроорганизмы вызывают гнойничковые заболевания кожи.
The American Cleaning Institute рекомендует сушить полотенца после каждого применения и стирать на 3−5 раз после использования. Губку или мочалку менять раз в 1−2 месяца.
Искусственный загар
В солярии используются лучи спектра UVA, которые в 10−15 раз интенсивнее естественного излучения. Они проникают в глубокие слои кожи и вызывают фотостарение. Загар — реакция меланоцитов на действие ультрафиолета. Кожа вырабатывает пигмент меланин, чтобы предотвратить дальнейшее повреждение.
По данным исследования Центра эпидемиологии Австрии, риск развития злокачественной опухоли меланомы при использовании солярия в возрасте до 35 лет составляет 75%. Поэтому использовать искусственный загар как средство подготовки к отпуску не стоит.
«УФ-излучение обезвоживает кожу, разрушает белки коллаген и эластин, способствующие ее упругости. Последствия — сухость, раннее старение и появление морщин. У людей с чувствительной кожей возможно развитие аллергии в виде сыпи и покраснений», — предупреждает Надежда Набатникова.
Неправильное использование санскрина
Ученые из института фундаментальных наук Осло подтвердили: использование солнцезащитного крема снижает риск развития меланомы на 18%. Но наносить его нужно правильно: только тогда будет результат. Первая ошибка — несвоевременное использование крема. Наносить средство нужно за 15−20 минут до выхода из дома, а не на пляже.
Еще одна ошибка — обработка только тех участков, которые чаще обгорают: шея, грудь, спина и плечи. Наносить санскрин нужно на всю поверхность тела. Достаточное количество солнцезащитного крема для лица — половина чайной ложки, для каждой части туловища — одна столовая ложка.
«Оптимальное количество крема — 2 мг/см2 кожи: в действительности мы наносим около трети от должного. Еще одна ошибка — полагаться только на санскрин в активные солнечные часы. Облака рассеивают ультрафиолет, но пропускают ультрафиолетовые лучи группы A, ответственные за преждевременное старение кожи. Подбирать средство нужно с учетом возраста и уровня солнечной активности», — рассказывает дерматовенеролог клиники «Фэнтези» Нина Сергеева.
После нанесения санскрина подождать 3−5 минут, чтобы средство впиталось: тогда его не смоет водой. Обновлять крем следует после купания и каждые 2 часа. Про влияние солнца на кожу мы уже рассказывали здесь.
Неправильное направление бритвы при депиляции
Удаление нежелательной растительности против роста — травматичный метод. Лезвие снимает эпителий — верхний слой кожи. Когда покров начинает восстанавливаться, то закрывает пробивающиеся волоски. Они врастают под кожу, образуя болезненные красные шишки.
Бритье против роста повреждает волосяной фолликул. Создаются условия для размножения бактерий стафилококков, вызывающих воспалителительное заболевание — фолликулит. На коже вокруг волосков появляются зудящие и болезненные узелки. Через 2−3 дня на их месте образуются гнойнички с зелено-желтым содержимым.
Американская ассоциация дерматологии рекомендует убирать растительность по направлению роста, используя пену или бальзам для смягчения кожи. Так получится избежать фолликулита и вросших волос. Это подтверждают и наши эксперты:
«Частое бритье может приводить к появлению гиперпигментации, вросшим волоскам и раздражению кожи. Удалять волосы нужно по ходу роста, используя средства для лучшего скольжения — пену для бритья или гель. В местах с чувствительной кожей после депиляции можно наносить успокаивающие кремы с пантенолом, цинком или ромашкой», — отмечает Нина Сергеева.
Мы сделали понятную инструкцию и подробный иллюстрированный плакат, которые помогут вам научить делать массаж головы и избавиться от головной боли, стресса и усталости.

Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
С головной болью знакомы почти все. У каждого есть свои привычные способы от неё избавиться: принять обезболивающие, выпить кофе, лечь подремать на десять минут. А если вы знаете, как делать массаж головы, то с дискомфортом от стресса, недосыпа или усталости вы справитесь лучше, чем анальгетики и кофеин.
Польза и вред разных видов массажа головы
Как это работает:
- во время массажа ускоряется кровообращение, начинают лучше работать сосуды. Мозг насыщается кислородом, уходит напряжение, повышается уровень внимательности;
- расслабляются мышцы шеи, уходит головная боль, вызванная их перенапряжением;
- волосяные луковицы получают больше питательных веществ, волосы начинают расти быстрее и гуще;
- кожа головы приходит в тонус, нормализуется выделение подкожного жира.
Однако в некоторых случаях массаж проводить нельзя. Основные противопоказания:
- онкологические заболевания;
- сердечно-сосудистые заболевания, в том числе склонность к тромбозу;
- высокая температура;
- гипертония;
- свежие раны и воспаления на коже головы;
- обильное выпадение волос.
Правила проведения массажа
Они обусловлены только удобством и гигиеной:
- подождите один-два часа после последнего приёма пищи;
- тщательно вымойте руки с мылом, чтобы не занести инфекции в открывшиеся поры кожи головы;
- массаж можно выполнить или до мытья головы, или во время.
Разумеется, волосы должны быть расчёсаны, чтобы ничто не мешало движению. Не забудьте позаботиться об удобстве во время процесса: можно сесть с опорой на спину или лечь на живот. Постарайтесь исключить отвлекающие факторы: включить тихую музыку можно, но просмотр телевизионного шоу со звуком будет мешать процессу массажа, особенно если вы выполняете его сами.
Методика проведения массажа головы
- Выполните поглаживания головы прямой ладонью, двигаясь от правого уха к левому, постепенно переходя к плечам. Когда одна рука закончит движение, вторая повторяет его в обратном направлении.
- Опустите подушечки пальцев на середину лба и, немного надавливая, проведите к вискам.
- Разотрите височную область круговыми движениями пальцев.
- Подушечками средних пальцев проведите линию от внутреннего угла глаза к внешнему, затем обратно.
- Зигзагообразными движениями разотрите лоб по линии роста волос, над бровями и по средней линии лба от переносицы вверх.
- Надавите подушечками пальцев на следующие точки: надбровные дуги, углубления на внешнем конце бровей, за ушами, сосцевидные отростки (углы костей черепа за ушами напротив краёв нижней челюсти), затылочный бугор.
- Разотрите верхнюю точку на макушке.
- Прямыми ладонями разотрите голову посередине, двигаясь ото лба к затылку.
- Мысленно разделите голову на четверти для удобства, и разотрите каждую область прямыми, спиральными и зигзагообразными движениями, опираясь на голову расставленными пальцами под острым углом.
- Осторожно потяните волосы по проборам и боковым краям роста.
- В завершение повторите поглаживания головы и плеч.
После массажа волосистой части головы можно перейти к массажу лица. Он поможет расслабить постоянно напряжённые мимические мышцы, снимет напряжение и избавит от головной боли.
- Подушечками больших пальцев разотрите лоб, двигаясь от середины к краям роста волос.
- Проведите линию по бровям от переносицы к волосам.
- Осторожно проведите от внутренних уголков глаза к внешним и продолжите движение к краю роста волос.
- Большими пальцами несколько раз проведите с усилием от переносицы к кончику носа, затем осторожно сожмите его большим и указательным пальцами.
- Выполните растирающие движения щёк, двигаясь от внутреннего угла глаза через скулы к точке над ушами. Повторите движения, спускаясь ниже — под скулой, над верхней губой, под нижней губой.
- Большим и указательным пальцами сожмите кончик подбородка и повторите это движение по всей челюсти.
- Осторожно сожмите кончик подбородка и, не отпуская, ведите пальцы к краям нижней челюсти до ушей.
- Нащупав жевательные мышцы (это легко сделать, если положить пальцы на щёки и сжать зубы), разотрите их круговыми движениями.
- Положите ладони на щёки, направив пальцы к ушам, и выполните ими движение от носа в стороны.
Классический медицинский массаж выполняется недолго, примерно 5-6 минут. Особенное внимание уделите области шеи и висков. Также следует дополнительно помассировать точки над бровями, в середине скул и на переносице. Каждое движение повторяйте несколько раз, чередуя способы движения пальцев: поглаживания, растирание, надавливание и вибрация. Руки должны быть чистыми, массаж головы нужно делать без специальных смазывающих средств. Его выполняют чистыми руками без применения специальных средств.
Регулярность массажа определяет лечащий врач, но обычно его делают 2-3 раза в неделю.
Список литературы
- Лечебный массаж: учебник / В.И. Дубровский, А.В. Дубровская. — 4-е изд., перераб. и доп. — М.: МЕДпресс — информ, 2009. — 384 с.
- Епифанов В. А. Восстановительная медицина. Справочник — М.: ГЭОТАР-Медиа, 2007.
- Макарова И. Н., Филина В. В. Лечебный классический массаж. — М.: Триада-Х, 2003.
- Массаж головы и ушных раковин – путь к здоровью и долголетию / [сост. С. О. Ермакова]. – М. : РИПОЛ классик, 2010. – 64 с.
- Bossy J. Bases Morphologiques et Sonctiennelles de lanalgesis acupuncturale. — Giorn. Acad. Med. Torino, 1973, vol. 136, Р. 3–23.
- Перегудова Н.В. Физиологическое действие массажа // Инновационная наука, 2017. ссылка
Оставьте свой емейл, и мы пришлём вам на почту понятный плакат с подробной инструкцией по массажу головы и лица. Его можно сохранить в телефоне и обращаться к нему при необходимости или распечатать и повесить на стену.
Массаж головы является одним из способов целебного воздействия на человеческий организм. Он способствует снятию головной боли и усталости, нормализации давления, укреплению корней волос. Данную процедуру можно делать не только в условиях салона у специалиста, но и дома самостоятельно, предварительно освоив технологию ее выполнения.
Содержание статьи:

Секрет положительного воздействия
Все виды массажа головы условно можно разделить на 2 группы:
-
Лечебные (направленные на общее оздоровление организма за счет запуска кровообращения, стимуляции обменных процессов и активизации собственных защитных сил);
Для здоровья и красоты
Используя внутренние резервы организма, лечебные массажи помогают избавиться от головной боли разной этиологии и снять болевые ощущения в суставах и мышцах головы, лица и шеи, позволяют стабилизировать давление, нормализовать сон и избавиться от хронической усталости. Кроме того, массаж благотворно влияет на общее эмоциональное состояние, является отличным средством от стрессов и нервного напряжения.
Косметические массажи, в свою очередь, также помогают устранить неприятные ощущения в мышцах головы и воротниковой зоны. Но основная их польза – предупреждение и лечение косметических дефектов преимущественно волосистой части головы (борьба с перхотью и себореей, укрепление волосяных луковиц, активизация роста волос и предотвращение их выпадения).
Особенности выполнения
Массажные услуги предоставляются многочисленными медицинскими центрами, салонами красоты, парикмахерскими, но при желании, несложные манипуляции можно выполнять и дома. Достаточно усвоить несколько правил, которые позволят делать эффективный массаж головы как своим близким, так и самому себе:
-
Массаж стимулирует кровоток и работу сальных желез, поэтому его лучше выполнять перед мытьем головы (желательно за 2-3 ч.);
Пациента следует устроить в удобную позу (сидя или лежа, чтобы голова находилась на одном уровне с ногами) для максимального расслабления.
Основные виды и методы проведения массажа головы
Классический
Наиболее простым и универсальным видом лечебного массажа является его классический вариант, техника выполнения которого представляет собой комплексное воздействие на кожу головы ладонями и пальцами рук:
-
Сеанс начинается со стимуляции задней поверхности ушей, которые следует массировать подушечками пальцев легкими круговыми движениями;
При выполнении движений по часовой стрелке на массируемую зону происходит активизирующее воздействие, а в противоположную сторону – успокаивающее.

Индийский (массаж Чампи)
Традиционный индийский массаж отличается от классического более энергичными движениями с сильным нажимом и постукиваниями, чтобы задать правильный темп кровообращению. Но современная версия массажа Чампи, адаптированная для европейцев, является более щадящей.
Важной частью индийского массажа является лимфатический дренаж лица и стимулирование биологически активных точек в этой зоне, что оказывает подтягивающий эффект и помогает уменьшить отечность. Основное воздействие оказывается на голову, лицо, зону шеи, плеч и верхнюю часть спины, которые стимулируются надавливающими, сжимающими и вращательными движениями:
-
Сначала необходимо расслабить спину, плечевой пояс и шею, выполняя поочередно все виды манипуляций. Это позволит снять усталость, расслабиться и подготовиться к следующему этапу;
Тайский
Тайский массаж не менее эффективен для расслабления мышц головы, шеи и плеч и показан для облегчения состояния при нервном напряжении, переутомлении. Именно поэтому его часто называют массаж-антистресс. Эта процедура помогает от головной боли, восстанавливает работоспособность, позволяет избавиться от бессонницы и дарит ощущение покоя и умиротворения.
Тайский массаж состоит из следующих моментов:
-
Первый этап массажа – традиционный разогрев (растирания, поглаживания и разминания кожных покровов);
Косметический
Этот вид массажа сочетает в себе несколько методик. Он призван посредством стимуляции кровообращения усиливать питание волосяных фолликулов, что позволяет улучшить состояние волос и кожных покровов головы.
Процедура начинается и заканчивается нежными поглаживаниями волосистой части головы по направлению роста волос. Кончики пальцев следует располагать максимально близко к корням. Постепенно эти манипуляции сменяются растираниями и разминаниями нужной зоны кожи, а также легкими постукиваниями с небольшим увеличением силы давления. Пациентам, страдающим себореей, процедуру массажа следует проводить на обнаженной коже головы (разделяя шевелюру на несколько проборов и поднимая волосы вверх с помощью фиксаторов).
Самомассаж
Расслабиться и снять головную боль можно без чьей-либо помощи, если освоить методы самомассажа головы.
Точечный
Манипуляция проводится круговыми и легкими надавливающими движениями в течение 20-30 сек. Чтобы сделать это правильно, нужно запомнить расположение нескольких важных зон (биологически активных точек), которые следует поочередно массировать пальцами:
-
В теменной ямке (помогает избавиться от бессонницы);
Самомассаж можно выполнять во время принятия ванны, что способствует значительному улучшению самочувствия и дарит заряд энергии.
С помощью расчески или массажера
В домашних условиях выполнить массаж головы поможет и обычная расческа. Для этого необходимо взять массажную щетку (лучше деревянную) с крупными зубчиками и круглыми уплотнениями на кончиках, распустить волосы и тщательно расчесать локоны. Далее с помощью щетки необходимо выполнить манипуляции по определенной схеме:
-
По кругу от шеи к вискам;
Закончить массаж следует обычным расчесыванием и поглаживанием руками без помощи щетки. Такая процедура будет полезной не только для девушек и женщин, но также для мужчин в качестве профилактики алопеции. Ребенку массаж головы лучше проводить специальной мягкой щеткой с натуральной щетиной.

Простое расчесывание с выполнением легких массажных движений позволит не только забыть о головной боли, но также укрепить волосы и улучшить настроение.
Противопоказания к проведению масажа головы
Как и любая процедура, массаж головы имеет определенные противопоказания. При выпадении волос и дерматологических заболеваниях волосистой зоны головы от подобных манипуляций лучше отказаться, чтобы избежать осложнений и неприятных последствий. Кроме того, массаж запрещен при инфекционных и грибковых заболеваниях, опухолевых процессах, проблемах с сердцем, гипертонии, а также при нервных и психических расстройствах.
Чтобы исключить негативное развитие событий, перед началом процедур желательно посоветоваться с врачом. Если же противопоказаний не имеется, можно смело отправляться в массажный кабинет, либо проводить сеансы в домашних условиях. Массаж головы станет верным помощником в борьбе со многими недугами и обеспечит хорошее самочувствие в любом возрасте.
Л. В. Деримедведь, И. М. Перцев, Г. В. Загорий, С. А. Гуторов
Национальная фармацевтическая академия Украины
Наружный способ применения лекарств с пластично-упруго-вязкой дисперсионной средой (гели, кремы, мази, линименты и др.) позволяет максимально обеспечить концентрацию лекарственных веществ непосредственно в очаге поражения, например, в месте нарушения целостности кожи, опрелостей, пролежней, ожога, поврежденной слизистой оболочки и т. п. Чрескожный путь введения лекарственных веществ считается самым безопасным, поскольку большая часть дозы находится на поверхности и ее легко можно изменить путем частичного удаления мази.
Методы нанесения мазей на кожу и слизистые оболочки весьма разнообразны, что используется с целью оптимизации местного или общего воздействия на организм или отдельные органы и системы, а также характеризуются в отдельных случаях большой длительностью применения (продолжается иногда 2–3 и более месяцев).
В некоторых случаях, например при лечении микозов, продолжают применение препарата еще в течение одной (микогель-КМП) или 2-х недель (клотримазол) сверх срока, определенного инструкцией.
Гели, кремы и собственно мази, которые нередко объединяются под общим термином «мази», наносятся на проблемный участок одинаково, но в зависимости от их состава (природы действующего вещества), свойства лекарственной системы, назначения, а также места и состояния проблемного участка, способы нанесения могут отличаться, что влияет на их клиническую эффективность.
Различают следующие способы нанесения мазей:
- обычная аппликация в виде тонкого или более толстого слоя;
- аппликация в виде нескольких слоев (при наличии нескольких лекарственных форм). Например, сначала наносят слой геля, а затем слой мази;
- аппликация мази после предварительной обработки проблемного участка (простой гидратации; обработки ПАВ, летучими растворителями, перекисью водорода, растворами антисептиков, удаления некротических участков и т. п.);
- активное втирание мази в кожу, в область суставов, мышц или другие проблемные участки;
- аппликация в виде предварительно пропитанных мазью салфеток или тампонов;
- в виде окклюзионной повязки;
- аппликация с последующим применением различных приборов (электрофорез), усиливающих проводимость лекарственных веществ;
- аппликация с помощью шприца (катетера) и др.
Независимо от используемого способа, мазь должна наноситься по возможности на чистые (не загрязненные) участки, что значительно повышает ее эффективность и сокращает время лечения в целом.
Дерматологические мази чаще всего применяют путем нанесения на пораженную поверхность кожи тонким слоем, обычно с помощью стерильного тампона или пластмассовой лопаточки (мазь гидрокортизоновая, деперзолон, карбодерм-Дарница, клобедерм, кремген, цинкундан, ультралан и др.). Способ нанесения тонким слоем характерен для мазей, содержащих глюкокортикостероиды, и наряду с другими факторами (растворимость субстанции, степень высвобождения ее из носителя, состояние проблемного участка) определяет, главным образом, местное ее действие.
С целью исключения общего действия мази с гормональными средствами не применяют под окклюзионную повязку, так как их активность может увеличиваться на порядок или выше, и препарат может вызывать системные побочные эффекты или обусловливать местные нарушения кожи (атрофия, стрии, телеангиоэктазии и др.), что весьма нежелательно.
Толщина наносимого слоя мази зависит от физико-химических свойств и концентрации лекарственного вещества, а также свойств носителя (мазевой основы).
Фитомази, содержащие вытяжки или компоненты из лекарственных растений, обладающие более низкой активностью, как правило, наносятся более толстым слоем, например, мазь календулы др.Тайсс, мази, содержащие витамины А, D, и др., которые накапливаются преимущественно в верхних слоях эпидермиса, волосяных фолликулах и проникают трансфолликулярно.
Мази, содержащие ферменты, наносят слоем, толщиной 1–2 мм, и обращают внимание, чтобы он имел хороший и равномерный контакт с поверхностью раны (ируксол).
Проникающие мази применяют путем втирания. При флебитах мази втирают легкими массирующими движениями (венорутон, гепариновая мазь, гинкор гель, кремген и др.). При тромбофлебитах мазь наносят осторожно не втирая. Мази апизартрон, бен-гей, випросал В, крем от ревматизма др. Тайсс и др. тщательно втирают в болезненный участок (при невралгиях, миалгиях, артритах) или в области верхней и средней части грудной клетки и межлопаточную область спины (при заболеваниях органов дыхания).
Всасывание лекарственных веществ из мазей, как правило, значительно возрастает при наличии в их составе «активаторов» всасывания, например, диметилсульфоксида, гиалуронидазы и др. (ацик, драполен, ирикар, календодерм, канестен, ламизил и др.).
Иногда для повышения лечебного эффекта, особенно при гиперкератозах, используют окклюзионную повязку (карбодерм-Дарница, клион, дермовейт, клобедерм, латикорт, локоид, лоринден А, фторо-корт и др.).
Для размягчения плотных тканей (плотные струпья) предварительно используют влажную повязку (ируксол) или применяют содово-мыльные ванночки для распаривания ороговевших масс (клотрисал-КМП, микоспор набор для лечения ногтей). Однако следует помнить, что перед нанесением мазей, содержащих антисептики, которые разрушаются в присутствии мыла (драполен, бетадин, пливасепт), кожу моют, удаляют следы мыла и тщательно высушивают.
После нанесения препаратов с местнораздражающими средствами (унгапивен, финалгон, эвкалиптовый бальзам от простуды др. Тайсс, эфкамон и др.) рекомендуется участок с мазью закрывать шерстяной тканью (согревающая повязка).
Мази-бальзамы в терапии инфекционно-воспалительных заболеваний дыхательных путей кроме нанесения на кожу (в области верхней и средней части груди и межлопаточной области) используют для ингаляций. Например, полоску (3–5 см) эмульсии (эвкабал бальзам С размешивают в 1–2 л горячей воды). Для грудных детей готовят ванны на 10 минут, добавляя 8–10 см этого препарата в 20 л воды при температуре 36–37° С.
Такие препараты, как миканол и цигнодерм наносят на определенное время (5–30 минут), а затем остатки мазей удаляют ватой и промывают кожу теплой водой с большим количеством мыла. Перед каждой повторной аппликацией препарата «Дермазин» удаляют остатки крема водой или раствором антисептика.
В зависимости от этиологии заболевания кратность применения одной и той же мази может существенно отличаться. Например, мазь стрептонитол-Дарница для лечения инфекций кожи (пиодермии, угревой сыпи) наносится 2 раза в день, а для лечения ожогов — 1 раз в 1–2 суток.
Для некоторых препаратов в инструкции приводится рекомендуемое количество мази для нанесения. Например, при использовании мази «Финалгон» указывается «столбик мази не более 0,5 см для участка кожи размером с ладонь». В комплектах препаратов «Финалгон», «Микоспор набор для ногтей» имеется распределительное устройство. Для удаления избыточного количества мази «Финалгон» используют ватный тампон, смоченный в масле. После нанесения этой мази необходимо тщательно вымыть руки с мылом. При попадании препарата в глаза нос и рот возникает неприятное ощущение жжения. В таком случае мазь нужно немедленно смыть водой. Людям с чувствительной кожей не следует принимать горячий душ или ванну до и после применения препарата.
Для лечения чесотки мазь наносят 1 раз в сутки (на ночь после мытья) на весь кожный покров, исключая лицо и волосистую часть головы. Мазь втирают руками, и руки не моют до утра. На 4-й день мазь наносят повторно. После втирания мази используют обеззараженное белье. На 5-й день назначают мытье больного, смену нательного и постельного белья. На одно втирание расходуется 30–40 г мази, на курс лечения в среднем расходуется около 60–80 г мази.
Мази резорбтивного действия (дивигель, изокет, нитро мазь) наносятся в виде определенных доз. К нитро мази прилагается специальная бумажная шкала для дозирования, на которую тонким слоем наносят определенное количество мази (от 2 до 8 см), затем помещают на кожу верхней левой части грудной клетки или предплечья (где нет волос). Для улучшения всасывания мази сверху накладывают полиэтиленовую пленку и закрепляют повязкой. Эффект наступает через 30–40 минут и длится обычно более 7 часов.
Мазь «Изокет» (начальная доза составляет 1 г — 2 единичные дозы) наносят на область груди, внутреннюю поверхность предплечий или на область живота вечером перед сном и втирают. Минимальная площадь поверхности нанесения мази должна быть 20x20 см. При недостаточной выраженности эффекта препарат можно применять утром (одежду надевают через несколько минут после применения). Суточную дозу (0,5–1,5 мг) геля «Дивигель» втирают в кожу нижней части передней стенки живота либо наносят на внутреннюю поверхность бедер, чередуя правую и левую стороны на площади размером 1–2 ладони. После втирания кожа должна просохнуть в течение нескольких минут. Курс лечения может быть циклический (28 дней) или непрерывный (до 3 месяцев).
Ушные мази при наружном отите (локакортен, софрадекс и др.) наносят тонким слоем, а крем «Толмицен» слегка втирают в пораженную поверхность. Перед применением пимафуцина (при отомикозе) наружный слуховой ход предварительно очищают, а после нанесения крема в слуховой проход помещают ватный тампон.
Мази и гели для носа наносят на слизистую (предварительно очистив носовую полость) с помощью небольшого ватного тампона, а затем умеренно сдавливают крылья носа (для равномерного распределения по всей слизистой оболочке). Гель «Виброцил» имеет специальный наконечник для введения препарата как можно глубже в носовую полость. А препараты «Ксилометазолин» и «Галазолин» закапывают прямо из тубы.
Стоматологические мази с местноанестезиующими веществами (дентол 7,5% бензокаина, дентол 10% бензокаина, камистад-гель международный) наносят на десны и слегка втирают. Мази с антисептическими средствами (клиостом, метрогил дента) наносят после чистки зубов с помощью тампона или мягкой зубной щетки на десны и между зубов. После нанесения мази на поверхность в течение 15 минут нельзя полоскать рот и принимать пищу. Солкосерил дентальную адгезивную пасту наносят тонким равномерным слоем на пораженный участок, высушенный ватным или марлевым тампоном, а затем слегка увлажняют место нанесения препарата.
Глазные мази и гели осторожно закладывают объемом с горошину специальной стеклянной лопаткой (предварительно прокипяченной), оттянув нижнее веко, у внутреннего угла глаза. Глаз закрывают, накладывают ватный тампон, слегка массируют сомкнутые веки, чтобы мазь равномерно распределилась по глазному яблоку. Если препарат помещен в тубу со специальным наконечником (актовегин глазной гель, солкосерил глазной гель и др.), то его применяют путем выдавливания из тубы, равномерно распределяя по нижнему веку, а потом легко массируют закрытые веки.
Мази, содержащие нестероидные противовоспалительные вещества — диклак гель, долгит, долобене, мобилизик и др., можно применять при помощи электрофореза, нанося под катод.
Пасты, как правило, рекомендуется наносить на обычную ткань (хлопчатобумажную) с последующим наложением на пораженный участок (паста Лассара, цинковая паста и др.)
Защитные пасты (фурацилиновая и др.) применяют для профилактики профессиональных кожных заболеваний при работе в агрессивных средах. Препараты наносят перед началом работы на чисто вымытые руки в количестве, необходимом для образования тонкой пленки, и равномерно распределяют по поверхности кистей рук. После высыхания нанесенного слоя приступают к работе. По окончании работы препарат смывают холодной водой.
Косметические мази применяют в основном путем нанесения тонкого слоя препарата на кожу. Так, например, наносят лечебно-косметический крем «Талита», удаляя остатки крема салфеткой через 20 минут. Для достижения эффекта крем следует 1 раз в 7–10 дней наносить на очищенную и распаренную кожу.
При лечении вульгарных угрей препарат (айрол, ретин-А) наносят на вымытую сухую поверхность кожи очень тонким слоем 1 раз в сутки, через 6 часов смывают проточной водой. Для лиц со светлой и сухой кожей время экспозиции в начале лечения — 30 минут, затем его постепенно увеличивают. Можно осторожно удалять полностью размягченные комедоны и пустулы. В профилактических целях применяют 1 раз в неделю (после теплой ванны).
Мази для лечения ран имеют свои особенности применения, которые заключаются в необходимости учета фаз течения раневого процесса, поскольку он проходит в несколько четко чередующихся этапов (фаз), каждый из которых имеет свою клиническую картину и требует иного подхода к лечению.
Мази для лечения осложненной инфицированной раны представляют собой, как правило, многокомпонентные составы, созданные на гидрофильных полимерных основах, в каждом из которых заложены свойства, максимально соответствующие определенной фазе раневого процесса.
В силу этого мази для лечения первой фазы обладают различным воздействием на раневой процесс, антимикробным, противовоспалительным, обезболивающим, дегидратирующим и некротическим, абсорбируют экссудат, благодаря чему способствуют скорейшему очищению раны.
Во 2-й фазе раневого процесса мазевые составы обладают более слабым свойством подавлять микрофлору, но способствуют образованию и росту грануляций. В этой стадии не применяют мази, обладающие сильными осмотическими свойствами: левосин, левомеколь, йодопироновая мазь, офлокаин-Дарница, нитацид-Дарница и др.
На фармацевтическом рынке имеется широкий ассортимент хирургических мазей, которые могут с успехом применяться в полной логической последовательности при лечении ран с учетом клинической характеристики развития раневого процесса (таблица).
Местное лечение инфицированных ран
Перед нанесением мази в 1-й фазе раневого процесса с поврежденной поверхности удаляют гной и некротические массы с помощью пинцета или тампона и промывают рану раствором антисептика (фурацилина 1:5000, хлоргексидина биглюконата 0,05% и др.). Затем наносят тонким слоем мазь, обладающую пролонгированным действием (с целью уменьшения количества перевязок), и накладывают стерильную марлевую повязку. Чаще мазью пропитывают марлевый тампон, который и накладывают на рану. Так применяют мази: мирамистин-Дарница, нитацид, офлокаин-Дарница, стрептонитол-Дарница и др. В случае присыхания повязки с мазью к раневой поверхности перед снятием рекомендуется ее отмочить антисептическим раствором (фурацилина, перекиси водорода) во избежание травматизации поверхностного эпителия и кровоточивости раны.
Мази «Левосин», «Левомеколь» наносят на раневую поверхность в виде аппликаций салфеток, на которые наносят слой препарата в 2–3 мм, или полость раны заполняют тампонами, пропитанными мазью. Возможно введение препарата (подогретого до 35–36°С) в раневой ход или свищ с помощью шприца или катетера. Эти препараты эффективны при радиационных поражениях кожи.
Успех местного лечения ожогов также зависит от правильного выбора лекарственных препаратов. Они должны эффективно влиять на воспалительную реакцию и отвечать стадиям развития раневого процесса. Терапевтическая эффективность и заметное сокращение сроков лечения может наблюдаться только при правильной схеме лечения с использованием различных составов в виде гелей, кремов или мазей, содержащих действующее вещество в различных концентрациях. Например, в случае применения геля «Актовегин» в первые 4 дня после ожога (стадия экссудации) используют 20% гель, который уменьшает болевой синдром, способствует очищению раневой поверхности. Затем, в фазе очищения раны от некротических тканей и роста грануляций (с 4 по 10–11 день), используют 5% крем «Актовегина» и на конечном этапе лечения — фазе эпителизации — 5% мазь «Актовегина», которая способствует окончательному восстанов лению нормальных функций пораженных участков ткани. Гель «Актовегин» при ожогах, лучевых поражениях наносится тонким слоем, при язвах — более толстым слоем с последующим нанесением слоя мази, которая выполняет роль компресса и предохраняет от прилипания повязки к раневой поверхности.
Для рассасывания келоидных рубцов гель «Контратубекс» слегка втирают в ткань рубца до полного впитывания, несколько раз в сутки. При огрубевших старых рубцах препарат оставляют под повязкой на ночь. С учетом состояния проблемного участка кожи применяют и различные лекарственные формы «Бепантена». Крем используют для влажных ожоговых, раневых участков, а мазь — для сухой кожи.
В зависимости от места нанесения и структурных особенностей кожи один и тот же препарат может также применяться в различных лекарственных формах. Так, препарат «Бактробан» для нанесения на слизистую носа используют в форме мази, а в дерматологии — мазь и крем. Далацин для лечения акне вульгарис выпускают в виде геля, а вагинальный — в виде крема. Микоспор для нанесения на волосы применяют в виде геля, на кожу — в виде крема, на ногтевые пластинки — в виде мази. Солкосерил выпускают в форме глазного геля, дентальной адгезивной пасты, а для нанесения на кожу — в форме геля, мази и крема.
Ректальные и вагинальные мази вводят с помощью предварительно пропитанного препаратом тампона (мазь гепариновая, мазь каланхоэ, оксикорт и др.).
Многие препараты, особенно импортного производства, в своем комплекте имеют аппликатор (антигеморрой, гино-певарил, проктоседил и др.). Препараты «Далацин вагинальный крем», «Норгалакс», «Препидил» и др. вводят дозированно. Например, 3 г геля «Препидил» (все содержимое шприца), используя прилагающийся катетер, вводят в цервикальный канал ниже уровня внутреннего зева. При лечении наружных поражений — участки смазывают тонким слоем. Иногда, например, гепариновую мазь (при геморрое) наносят на бязевую прокладку и накладывают ее на ущемленные узлы.
При проведении катетеризации и дренажа мочевого пузыря, цистоскопии и других урологических процедурах для анестезии предварительно вводят 7–10 мл ксилокаина желе.
Таким образом, мази, в зависимости от состава и назначения, применяются по-разному и их эффективность зависит от правильного применения. Режим, длительность и особенность применения мази зависят от физико-химических свойств субстанции и носителя, состояния поверхности, на которую они наносятся, а также характера заболевания и других факторов. Перед применением мази следует тщательно ознакомиться с рекомендациями, изложенными в инструкции или другой специальной информацией.
По данным статистики в развитых странах имеется стойкая тенденция роста заболеваемости артрозом. Патологический процесс развивается в определенной группе суставов, и артроз суставов кистей рук – одна из самых частых его локализаций. Почему начинается заболевание, как протекает, особенности его лечения можно узнать из этой статьи.
Что это такое
Артроз суставов кистей рук – это дегенеративно-дистрофическое заболевание мелких суставчиков, сопровождающееся постепенным разрушением хрящевой ткани, периодически возникающими асептическими (без наличия инфекции) воспалительными процессами, деформацией руки со стойким нарушением ее функции и нарастающим болевым синдромом. Все это приводит к снижению качества жизни человека, утрате трудоспособности и способности к самообслуживанию.
Кости кисти делятся на три отдела:
- небольшие, разные по форме косточки запястья (всего 8), расположенные в два (ближний проксимальный и дальний дистальный) ряда; проксимальный ряд образует с лучевой костью предплечья лучезапястный сустав;
- трубчатые пястные кости – их проксимальные части образуют с дистальным рядом запястья I – V запястно-пястные суставы; дистальные концы образуют проксимальными фаланговыми костями I – V пястно-фаланговые суставы;
- небольшие трубчатые фаланговые косточки пальцев по 3 на втором-пятом пальце и 2 на первом пальце; образуют I – V пястно-фаланговые, проксимальные и дистальные межфаланговые суставы.
Болеют артрозом суставов рук преимущественно болеют женщины после 50 лет. Заболеваемость нарастает с возрастом. При своевременно начатом лечении можно остановить процесс разрушения суставных поверхностей. Код по 10 МКБ:
- М18 - артроз первого запястно-пястного сустава (ризартроз);
- М19 - остальные артрозы кисти и пальцев - М19 (другие артрозы).
Причины артроза кистей рук
Воздействие различных внешних и внутренних факторов может быть причиной артроза:
- наследственные особенности строения хрящевой ткани – она может быстро разрушаться от воздействия разных факторов;
- пожилой и старческий возраст – разрушению суставного хряща способствует возрастные изменения кровообращения и снижение обмена веществ;
- гормональная патология – особенно часто проявляются у женщин при снижении гормонального фона, в том числе, возрастном, при климаксе;
- физические нагрузки – постоянные длительные мелкие работы руками, сопровождающиеся микротравмированием; особенно страдают женщины из-за высоких нагрузок по дому;
- последствия травм кисти – переломов, вывихов, ушибов;
- последствия остро и хронически протекающих артритов (воспалительных процессов) различного происхождения.
Под воздействием различных внешних и внутренних причин в организме происходят изменения: снижается объем синовиальной жидкости, питающей хрящ. Покрывающий головки суставных поверхностей хрящ постепенно истончается, теряет эластичность, растрескивается и разрушается. Это приводит к разрастанию костной и соединительной ткани, изменению формы и снижению функции мелких суставчиков. Процесс сопровождается постепенно нарастающим болевым синдромом.
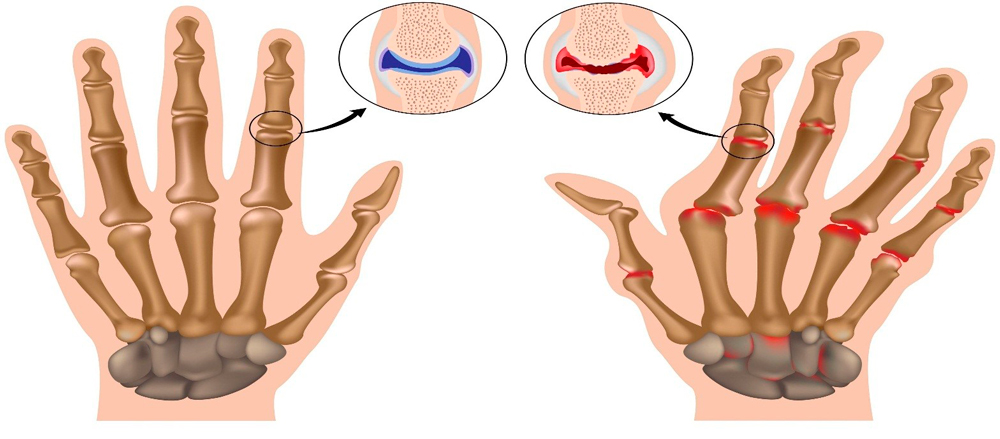
На рисунке здоровые и пораженные артрозом суставы
В группе риска лица:
- занимающиеся работами или видами спорта, связанными с высокими нагрузками на руки, - слесари, токари, пианисты, теннисисты, домашние хозяйки;
- страдающие артритами;
- имеющие близких родственников, страдающих артрозом рук.
Симптомы артроза кистей
Начинается незаметно, протекает в течение длительного времени с постоянно нарастающей симптоматикой. Чаще всего симметрично поражаются дистальные (конечные, наиболее отдаленные от ладони) межфаланговые суставчики (ДМФС), реже – проксимальные (расположенные ближе к ладони) межфаланговые (ПМФС) и запястно-пястный сустав 1 пальца (1 ЗППС). Совсем редко поражаются пястно-фаланговые суставные сочленения (ПФС). Симметричность поражения отсутствует только в том случае, когда причиной развития артроза суставов кистей явилась травма (посттравматический артрит).
Первые признаки
Они незначительны – это небольшая болезненность в руках, особенно, после значительных нагрузок и легкая скованность по утрам. Такие симптомы могут беспокоить в течение длительного времени, нарастая медленно и незаметно.
Явные симптомы
Постепенно боли после физических нагрузок нарастают, держатся длительно. Появляются ночные боли, нарушается сон. Утром все сложнее восстанавливать нормальную двигательную активность – ладони все труднее сгибать. Иногда в месте поражения боль нарастает, возникают небольшое покраснение и отечность – признаки асептического воспаления в суставной синовиальной оболочке.
Боли становятся постоянными, появляется суставной хруст, снижается функция руки. Появляются ограничения подвижности кисти, вызванное разрастанием неэластичной соединительной ткани (контрактуры). Становится трудно выполнять обычные профессиональные действия, работу по дому, а также ухаживать за собой. В это время у некоторых пациентов появляются необходимость в смене работы.
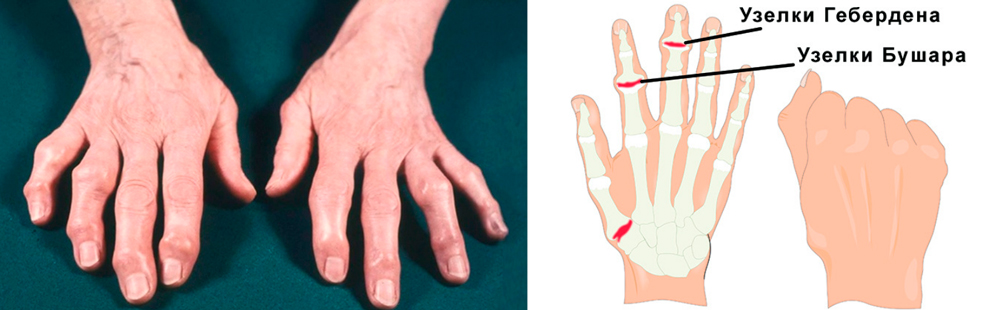
Постепенно в области пораженных суставчиков появляются костные наросты, деформирующие кисть. Особенно выражены такие наросты в межфаланговых суставчиках при артрозе пальцев кисти рук. В области дистальных межфаланговых сочленений это узелки Гебердена, проксимальных – Бушара. Нарушения подвижности стойкие, постоянные.
Опасные симптомы
Не все обращают внимание на такие «мелочи», как легкие боли в руках, тем более, что на ранних стадиях они быстро проходят. Поэтому, чтобы как можно раньше обращаться к специалисту, стоит обратить внимание на следующие симптомы:
- боли после физической нагрузки могут беспокоить весь день и даже ночью;
- утром ладонь сгибается и разгибается с трудом;
- иногда мелкие суставчики руки и пальцев воспаляются – усиливаются боли, появляются покраснения и отек, ухудшается общее состояние; все это через некоторое время проходит без лечения;
- вы больше не можете качественно выполнять мелкую работу руками и даже не всегда можете удерживать предметы.
Появление таких симптомов говорит о том, что у вас пока есть время, руки еще не полностью утратили свою функцию. Но тянуть не стоит: инвалидность не за горами. Помочь сможет только опытный квалифицированный специалист.
В чем опасность артроз суставов кистей
Болезнь прогрессирует, медленно и незаметно разрушая сустав. Также постепенно происходит утрата трудоспособности.
Любая локализация и форма артроза имеет серьезные осложнения, поэтому не стоит затягивать с лечением.
Степени артроза кисти
По клиническим и рентгенологическим признакам артроз кисти делят на 3 стадии:
- Начальная. Легкая болезненность после физических нагрузок и небольшая скованность по утрам проходят самостоятельно, но постепенно продолжаются все более длительно. На рентгене изменений нет или небольшое сужение суставной щели. Иногда можно заметить первые признаки остеосклероза – кость становится более плотной. Оптимальный период для начала лечения: можно полностью подавить прогрессирование и избавиться от болей.
- Прогрессирующая. Боли усиливаются, становятся продолжительными, беспокоят по ночам. Скованность максимально проявляется по утрам, но может держаться в течение дня. Периодически развиваются синовиты. На рентгене: резкое сужение суставной щели, нарастающий остеосклероз, появление первых признаков разрастания костной ткани по суставным краям. Лечение на этой стадии займет больше времени, но опытный врач избавит от боли и приостановит разрушение сочленения.
- Запущенная. Постоянные ноющие боли днем и ночью. Невозможность выполнения привычных мелких движений из-за нарастающей скованности перерастает в полное отсутствие сгибательно-разгибательных движений в руке. На рентгене: выраженный остеосклероз, разрастание костных выступов, изменяющих форму сустава. При артрозе пальцев кисти рук отчетливо видны узелки Гебердена и Бушара. Опытный врач сможет помочь больному и на запущенной стадии.
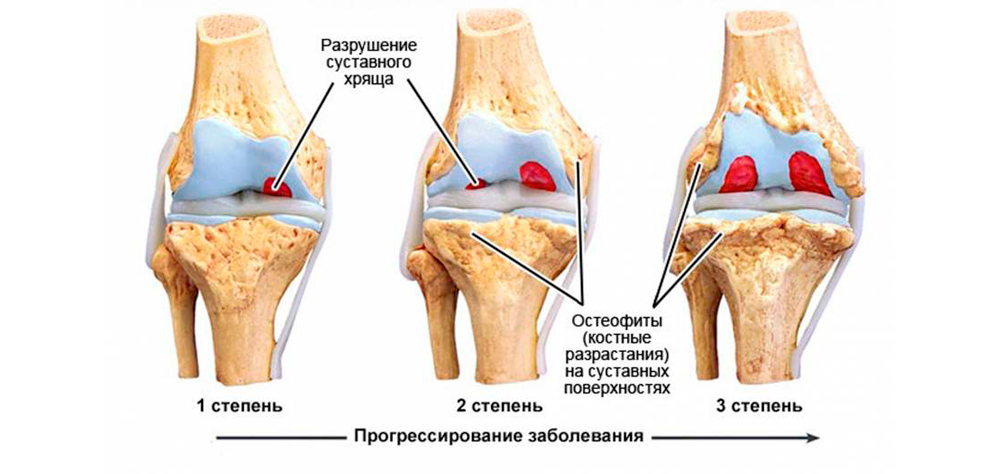
Степени артроза кисти
Осложнения артроза кистей рук
При отсутствии врачебной помощи серьезные проблемы и осложнения неизбежны. Это:
- сильные боли – больные не находят себе мести ни днем, ни ночью, что приводит к бессоннице и неврозу;
- деформация рук – в зависимости от того, где расположен больной суставчик, происходит изменение внешнего вида кисти или пальцев – это не только косметический недостаток – одновременно усиливаются боли и происходит нарушение работы сустава;
- частичная или полная утрата функции – требует сначала смены профессии, а затем происходит полная инвалидизация.
Обострения артроза кисти
Артроз кистей рук периодически сопровождается развитием синовита - неинфекционного воспаления в суставной внутренней синовиальной оболочке. Пораженные сочленения отекают, кожа над ними краснеет, болевой синдром и все остальные неприятные ощущения усиливаются. При появлении признаков воспалительного процесса нужно:
- использовать любые обезболивающие препараты; внутрь: 1 – 2 таблетки Парацетамола по 500 мг или таблетку Найза 100 мг; наружно: гель Пенталгин или эмульгель Вольтарен;
- принять любое успокаивающее средство - 2 таблетки экстракта валерианы, настой пустырника;
- придать кисти возвышенное положение;
- срочно проконсультироваться с врачом.
Формы заболевания
По локализации артроза и особенностям его течения выделяют несколько форм заболевания. Все эти формы - варианты деформирующего артроза кистей.
Деформирующий артроз кисти
Узелковый
Самая частая форма артроза пальцев кисти рук. Характеризуется появлением в области пальцев костных разрастаний – узелков Гебердена и Бушара. Узелки Гебердена появляются на дистальных (более отдаленных, близких к ногтям) межфаланговых сочленениях. Их разрастание сопровождается обострением синовита: кончики пальцев болят, краснеют и отекают. Но со временем воспаление исчезает, а деформация остается.
Узелки Бушара появляются на проксимальных (отдаленных от ногтевой фаланги) межфаланговых суставах. Они разрастаются медленно, не сопровождаются воспалением. Болезненность также не очень выражена.
Узелковый артроз пальцев кисти рук не только деформирует пальцы, но также приводит к развитию анкилозов и контрактур.
Эрозивный
Эта клиническая форма характеризуется появлением на суставной поверхности эрозий, сопровождающихся разрушением костной ткани, остеосклерозом и разрастанием кости в виде «крыльев чайки» (рентгенологический признак). Это наиболее агрессивная форма заболевания, сопровождающаяся частыми обострениями воспаления, болями, приводящая к быстрой утрате трудоспособности.
Ризартроз
При этой форме поражается I запястно-пястный сустав, расположенный у основания большого пальца. Проявляется болями при движении большого пальца, хрустом при его сгибании. При прощупывании и на рентгене можно обнаружить деформирующие разрастания костной ткани.
Диагностика
Точный диагноз артроза рук можно поставить только в условиях хорошо оснащенной клиники. А тщательное обследование и правильный диагноз – основа для назначения эффективного лечения.
Читайте также:

