Как повысить меланин в коже таблетками
Обновлено: 24.04.2024
Меланин - важнейший пигмент, содержащийся в организме человека. Он обладает защитными свойствами, нейтрализуя воздействие ультрафиолетовых лучей. Меланин синтезируется только в организме человеке из аминокислоты тиразин, которую можно получить из ряда продуктов питания.
Содержание статьи:

Меланин – это пигмент, который содержится в радужной оболочке глаз, волосах, коже. Он защищает организм от вредного воздействия ультрафиолетовых лучей, отражая и поглощая их. Количество меланина снижается с возрастом, из-за чего появляется седина. Недостаточное количество пигмента повышает риск онкологических заболеваний.
Функции меланина
Вещество вырабатывается благодаря окислению аминокислоты тирозина. Меланин вступает в реакцию с ультрафиолетовыми лучами, нейтрализуя их вредное воздействие. Он защищает ДНК и препятствует развитию онкологических заболеваний. Пигмент снижает риск ожогов, равномерно рассеивая тепло по коже.
Часть переработанных ультрафиолетовых лучей трансформируется в тепло, другая – расходуется на фотохимические реакции в клетках кожи. В результате снижается риск их перерождения в злокачественные и развития опухоли.
Функции меланина в организме многогранны. Пигмент:
- нейтрализует свободные радикалы;
- повышает иммунитет;
- ликвидирует стрессовое воздействие и восстанавливает клеточное равновесие;
- благотворно сказывается на работе щитовидной железы;
- усиливает биохимические процессы.
Помимо защиты от ультрафиолета, меланин отвечает за пигментацию волос, глаз и кожи. Достаточное количество в организме помогает получить ровный, красивый загар без ожогов и покраснений.

Достаточное количество меланина - гарантия ровного загара.
Недостаточное количество меланина повышает риск солнечных ожогов, болезненных кожных высыпаний, перепадов уровня сахара в крови. Вырастает риск болезни Аддисона, Паркинсона, возможно витилиго.
Если меланина недостаточно в организме, человек легко получит солнечный ожог, кожные высыпания, перепады сахара в крови, а также риск болезни Аддисона, Паркинсона, витилиго. В группу высокой предрасположенности к данным заболеваниям входят альбиносы (у них полностью отсутствует мелатонин в коже).
Таким образом, меланин – это природный пигмент, который защищает клетки кожи от воздействия мутагенных и канцерогенных факторов.
Симптомы недостаточного количества меланина в организме
Определить недостаток меланина в организме можно по внешним факторам. Если кожа легко краснеет при любом контакте с солнечными лучами, получить ровный загар практически невозможно, появляется ранняя седина – значит, в организме не хватает природного пигмента. Его дефицит также вызывает бледность, появление белых пятен на коже, выцветание радужки глаза, морщины в молодом возрасте.
Где содержится меланин
Пигмент вырабатывается исключительно в организме человека, получить его из продуктов питания или лекарственных препаратов невозможно. В синтезе меланина участвует аминокислота тирозин. Достаточное количество ее в рационе – залог ускоренной выработки меланина.
Большое количество меланина находится в продуктах животного происхождения. Их список включает печень, почки и другие субпродукты, морепродукты (особенно устрицы), сыр и молочные продукты содержат медь и эластин, которые необходимы для выработки этого пигмента.

Красное мясо - главный продукт, способствующий выработке меланина.
Повышенное количество меланина содержится в сое. Регулярное ее употребление усиляет синтез пигмента.
Влияет на выработку меланина здоровый образ жизни. Правильное питание, крепкий сон, отказ от вредных привычек, долгие продукты на свежем воздухе нормализуют биохимические реакции, в том числе и синтез меланина. Кроме того, аминокислота содержится в семенах тыквы, кунжуте, фасоли.
Стоит включить в рацион орехи, шоколад, зерновые продукты, бананы. Это поможет организму эффективно вырабатывать меланин.Помогают выработать пигмент виноград, авокадо, миндаль.
Вторая аминокислота, участвующая в синтезе меланина – триптофан. Она встречается реже, но и ее можно найти в распространенных продуктах питания. Ее основные источники – орехи, финики, бурый рис. А бананы и арахис содержат обе аминокислоты, необходимые для синтеза меланина.
Меню должно быть сбалансированным, включать необходимые витамины и минералы. Каждый день на столе должны присутствовать фрукты, овощи, молоко, морепродукты.
Для синтеза меланина также необходимы витамины А, B10, C, E, каротин. Их можно получить из круп, злаков, зелени, бобовых. Персики, морковь, тыква, дыня, апельсин – источники каротина.
Необходимые для образования пигмента ферменты содержатся в печени, устрицах, кунжуте, пшене.
В отдельных случаях могут понадобиться биологически активные добавки. Если меланин вырабатывается плохо, только они помогут восстановить процесс. Но принимать их стоит только по рекомендациям врачей.
Продукты, снижающие выработку меланина
Чтобы пигмент вырабатывался эффективно, пища не должна включать вредные продукты. Категорически не рекомендуется жаренное и копченое. Не стоит злоупотреблять пищей, содержащей красители, ароматизаторы, усилители вкуса и прочие добавки.
Если вы хотите получить ровный и здоровый загар, не рискуя заработать ожог, не включайте в ежедневный рацион:
- соленое, жаренное и копченое;
- сладости (особенно шоколад);
- кофе;
- алкоголь;
- вареная кукуруза.
Понижает выработку меланина витамин C, но он эффективно борется с действием свободных радикалов, поэтому исключать его из рациона нельзя.
Что такое меланома? Причины возникновения, диагностику и методы лечения разберем в статье доктора Беляниной Елены Олеговны, онколога со стажем в 25 лет.
Над статьей доктора Беляниной Елены Олеговны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Меланома (от греч. melanos – "чёрный", "тёмный") — это злокачественная опухоль, развивающаяся из меланоцитов (клеток, синтезирующих меланин). Чаще всего она образуется из кожных меланоцитов, то есть располагается на коже. В 7% случаев меланома локализуется на сетчатке глаза и в 1-3% случаев — на слизистых оболочках прямой кишки, полости рта, оболочках головного и спинного мозга. [1] [2]
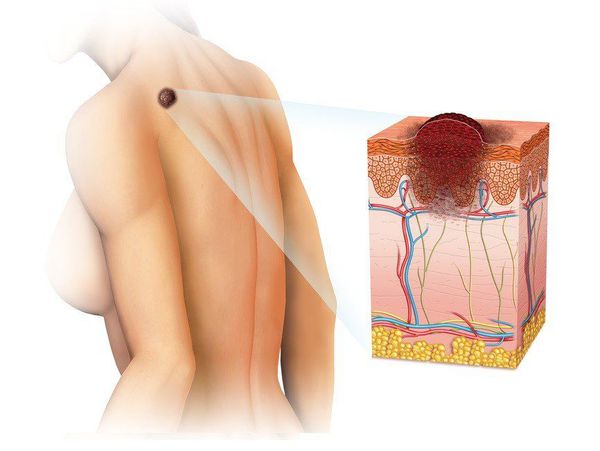
Эта болезнь — одна из наиболее злокачественных опухолей, которая часто метастазирует в разные органы.
Заболеваемость меланомой продолжает увеличиваться. По росту смертности эта патология занимает второе место после рака лёгкого. [3]
В настоящее время и звестно значительное количество факторов, которые повышают вероятность заболевания меланомой. Ни один из них не может быть признан главным или обязательным дл я возникновения заболевания. Однако современные исследования чётко установили, что основная причина меланомы — воздействие ультрафиолетовых лучей естественного солнечного света (а также излучения солярия) на кожу человека. [1] [4]
Другие факторы риска развития меланомы:
- светлая кожа (склонность к солнечным ожогам, светлые или рыжие волосы, голубой цвет глаз);
- большое количество невусов (родинок), в том числе наличие атипичных;
- меланома в личном анамензе, а также наличие меланомы у кровных родственников;
- солнечные ожоги с образованием пузырей, наличие солнечных ожогов в детстве;
- существование врождённого невуса (риск возрастает пропорционально увеличению его размера).
Особенности меланомы у детей
У детей меланома бывает редко. Однако беспигментная меланома у детей может выглядеть как обычная бородавка. Также часто встречается разновидность невусов — невус Шпитц (резко очерченная куполообразная розовато-красная папулу или бляшку), который также не всегда можно отличить от меланомы. Для уточнения необходимо наблюдение и цифровая дерматоскопия.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы меланомы
Первые признаки меланомы — появление на коже образования, непохожего на остальные по размеру, цвету и форме.
Меланома отличается от родинки следующими признаками: образование асимметричное по цвету и структуре, его края неправильные и зубчатые, оттенки в пределах одного образования отличаются, размер образования более 4 мм. С течением времени меланома изменяется по одному или нескольким ранее перечисленным критериям.
При обследовании важно учитывать, насколько пигментное образование отличается от остальных. Выявление "гадкого утёнка" среди родинок является причиной его более детального осмотра.
Клиническая картина меланомы достаточна разнообразна. Внешне она может представлять собой как незначительное пигментное пятно, так и узловое образование с изъязвлением. Цвет варьируется от светло-коричневого до чёрного.
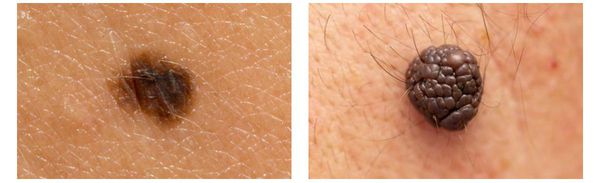
Зачастую меланома возникает у взрослых, но иногда встречаются случаи врождённой формы заболевания. В детском возрасте меланома развивается редко.
Меланома локализуется на любых участках кожи, в том числе и на ногтевой ложе.
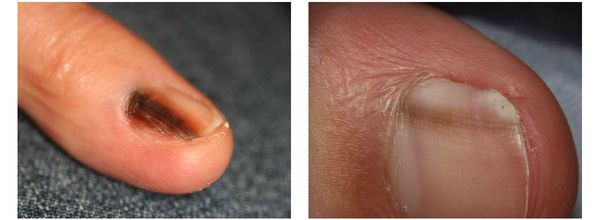
Различают четыре основных типа меланомы в зависимости от клинической картины, течения заболевания, анатомического расположения и гистологических параметров.
1. Поверхностно-распространяющаяся меланома встречается в 65-75% случаев. Для неё характерно длительное течение. Сначала это пятно коричневого цвета, которое постепенно растёт и становится асимметричным по структуре и цвету (появляются вкрапления тёмно-коричневого, чёрного и розового цвета). При переходе в вертикальную фазу роста на пятне появляется утолщение — бляшка. Наиболее часто встречаемая локализация у мужчин — на спине, а у женщин — преимущественно на нижних конечностях.
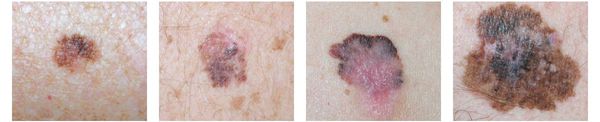
2. Лентиго-меланома представлена в виде пятна неправильной формы и окраски. Она развивается у лиц пожилого возраста. Чаще всего локализуется на лице, шее и тыле конечностей. Лентиго-меланома растёт на фоне длительно существующего злокачественного лентиго (предракового меланоза Дюбрейля). При инвазии клеток меланомы за пределы эпидермиса на пятне появляются возвышающиеся участки.
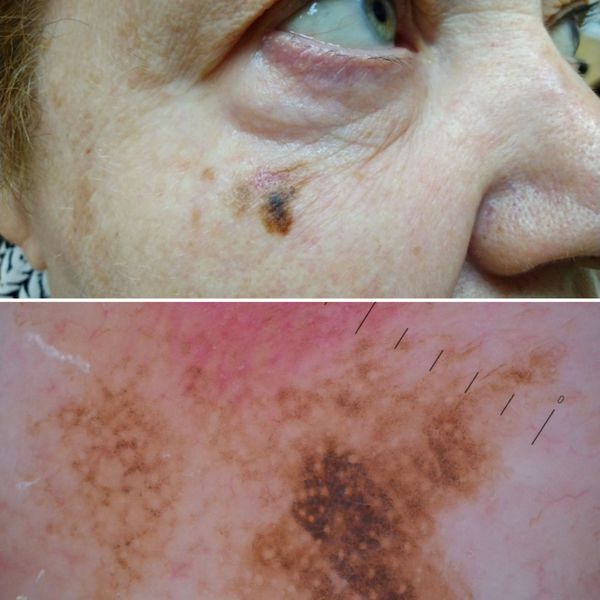
3. Узловая меланома представлена выступающим над поверхностью кожи образованием тёмно-коричневого или чёрного цвета. Часто эти образования симметричны и не вызывают подозрений. Однако, как правило, такая меланома характеризуется быстрым ростом и плотные на ощупь. С ростом опухоли она может изъязвляться. Чаще всего располагается на спине, голове и шее.
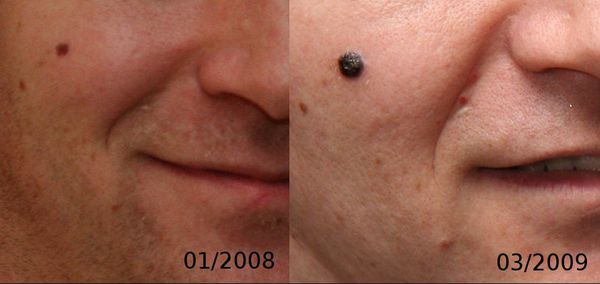
4. Во всех формах возможны беспигментные варианты (около 2%). Беспигментная (амеланотическая) меланома достаточно сложна для диагностики, так как сначала выглядит как безвредная розово-красная папула.
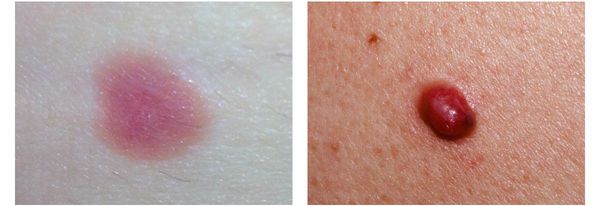
Поздние симптомы меланомы. Появление метастазов
Признаки метастазов зависят от того, в каком органе они появились:
- головной мозг — головные боли, неврологические симптомы (нарушение чувствительности к теплу, боли, расстройства памяти, координации и подвижности и т. п.);
- кости — боли в спине;
- лимфатические узлы — их увеличение и болезненность;
- на коже вблизи первичного очага — одновременное появление множества чёрных образований.
Патогенез меланомы
Патогенез меланомы, как и всех злокачественных опухолей, весьма сложный. Результат воздействия ультрафиолета на кожу человека (лучей А и В, длиной 280-340 нм) зависит от многих факторов, включающих дозу облучения и индивидуальный ответ организма (особенности иммунного ответа и генетическую предрасположенность).
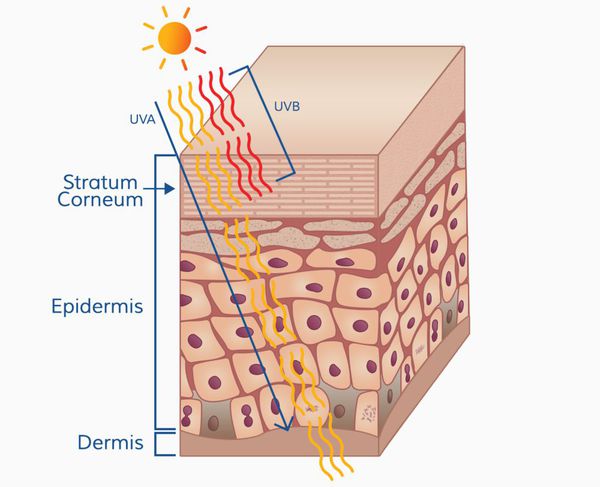
Ультрафиолетовое облучение вызывает:
- фотохимические реакции;
- повреждение молекулы ДНК (иногда повреждение восстанавливается);
- мутации (когда повреждение ДНК "не лечится" организмом);
- иммунные нарушения.
Образование пиримидиновых димеров (т. е. дефектов ДНК) под действием УФО — основная причина мутаций. [5]
Роль диспластических невусов в развитии меланомы недостаточно ясна. Проводимые исследования пока не ответили на вопрос, являются ли эти образования предраковым состояниям, или развитие меланомы в их зоне является статистически случайным событием.
По данным многочисленных гистологических исследований, около 30% меланом развиваются в области меланоцитарных невусов , остальные 70% развиваются на неизменённой коже. [6] [7] [8]
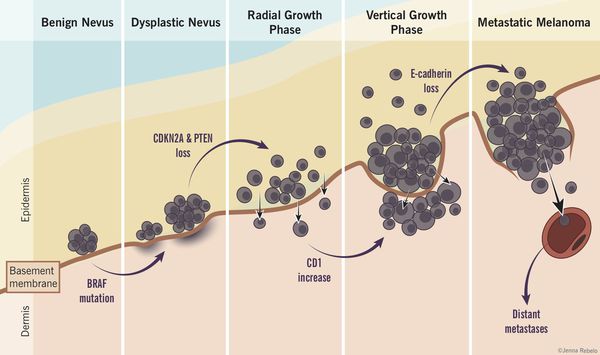
Таким образом, по имеющимся данным, на фоне невусов развивается небольшой процент всех случаев злокачественной меланомы. [4]
Атипичные невусы в первую очередь являются важными маркерами повышенного риска меланомы. При этом профилактическое удаление таких невусов нецелесообразно (они не являются 100% предшественником меланомы)
Пациенты с диспластическими невусами представляют собой группу повышенного риска и должны находиться под постоянным врачебным наблюдением.
В 7-15% всех случаев меланома является наследственной патологией. При этом обнаруживаются мутации в генах-супрессорах опухолевого роста.
Классификация и стадии развития меланомы
Стадию опухолевого процесса меланомы определяют в соответствии с классификацией TNM. Она зависит от толщины первичной опухоли, а также наличия или отсутствия регионарных и/или отдалённых метастазов.
Для определения стадии меланомы необходимо гистологическое исследование. Оценку состояния лимфоузлов для установления стадии выполняют при помощи клинического осмотра и ультразвукового исследования.
Критерий Т говорит о распространённости первичной опухоли (для классификации по этому критерию необходимо удалить первичную опухоль и провести её гистологическое исследование):
- pТis — первичная (неинвазивная) меланома (I уровень инвазии);
- pТ1 — толщина опухоли ≤ 1 мм:
○ pТ1а — II уровень прорастания опухоли в соседние ткани или III уровень без изъязвления опухоли;
○ pТ1b — IV или V уровень прорастания опухоли в соседние ткани или присутствие её изъязвления;
○ pТ2а — без изъязвления опухоли;
○ pТ2b — с изъязвлением;
○ pТ3а — без изъязвления;
○ pТ3b — с изъязвлением;
○ pТ4а — без изъязвления;
○ pТ4b — с изъязвлением.
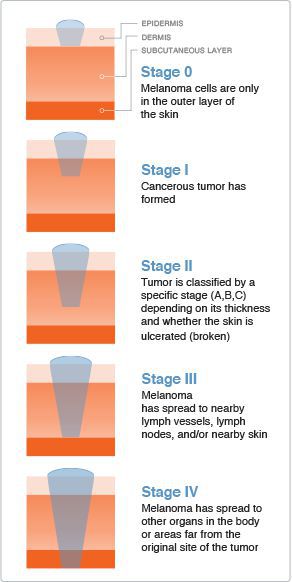
Критерий N говорит о существовании или отсутствии метастазов в регионарных лимфоузлах :

В организме есть пигмент, ответственный за цвет кожи, глаз, волос, а также за интенсивность загара. Меланин участвует в некоторых обменных процессах, в том числе спасает клетки от повреждения свободными радикалами.
Материал проверила и прокомментировала Анна Махова, доктор медицинских наук, врач-терапевт, клинический фармаколог, доцент Первого Московского государственного медицинского университета имени И.М. Сеченова, автор блога о здоровье @dr.makhova.anna
Для чего нужен меланин
Меланин — высокомолекулярный пигмент, который вырабатывается меланоцитами — клетками нижнего слоя кожи [1]. Чаще говорят о меланине как об отдельном пигменте, хотя на самом деле существует три его вида:
- Эумеланин (ДОФА-меланин). Ассоциируется с темными тонами кожи, волос и глаз — коричневым и черным.
- Феомеланин. Отвечает за красные и желтые оттенки.
- Нейромеланин. Существует в мозге, придает пигмент структурам его областей. В отличие от двух предыдущих видов, нейромеланин не обеспечивает пигментацию кожи, глаз и волос.
Естественный уровень меланина определяется генетикой. Несмотря на различия в цветотипах, почти у всех людей примерно одно и то же количество меланоцитов. Однако есть и другие факторы, которые могут влиять на выработку пигмента, например:
- воздействие ультрафиолета;
- воспаления;
- гормоны;
- возраст;
- нарушения пигментации кожи.

Меланин играет важную биологическую роль, обеспечивая защиту от солнца.
- Согласно научным исследованиям, он защищает организм от вредных ультрафиолетовых лучей UVC, UVB и UVA. Меланин поглощает свет до того, как наступают повреждения ДНК клеток кожи [2].
- Пигмент обладает антиоксидантной активностью, поглощая радикалы, образованные в результате УФ-повреждений.
- По некоторым данным, меланин снижает риск развития рака кожи [3].
- Ученые указывают на дополнительные позитивные воздействия меланина, такие как защита печени, кишечника и иммунной системы [4]. Однако исследований этих потенциальных преимуществ мало, поэтому пигментация и фотозащита остаются двумя основными функциями меланина.
Меланин определяет цвет волос. Когда производство этого пигмента замедляется, волосы седеют. На изменение оттенка в течение жизни влияют как генетика, так и внешние факторы: климат, токсины и экология. Большинство людей сталкивается с сединой в возрасте до 50 лет [5].
Нехватка меланина
Есть два диагноза, при которых организму не хватает меланина:
- Витилиго. Аутоиммунное заболевание, которое возникает, когда организм не производит достаточного количества меланоцитов. Это вызывает недостаток пигмента, который может проявляться в виде белых пятен на коже или волосах. Витилиго наблюдается у 1–2% людей во всем мире.
- Альбинизм. Редкое генетическое заболевание, которое возникает, когда организм не производит достаточного количества меланина. Это может произойти из-за уменьшения числа меланоцитов или снижения выработки меланина из меланосом. Существуют различные типы альбинизма: одни вызывают умеренную, другие — серьезную нехватку пигмента в коже, волосах и глазах.
Замедление выработки меланина — естественная часть старения организма. Синтезирующие его клетки отмирают. Нехватку пигмента также ассоциируют с увеличивающимся количеством пероксида водорода. Это происходит из-за того, что с возрастом перестает активно вырабатываться фермент каталаза, отвечающий за распад перекиси водорода в организме. На синтез меланина влияют гормоны — например, высокий эстроген усиливает его образование. Количество пигмента в организме может снижаться из-за стресса, гормональной терапии, нехватки некоторых аминокислот.

Избыток меланина
Избыточную выработку меланина называют гиперпигментацией. Она приводит к неровному тону кожи, может быть рассеянной и очаговой, когда наибольшее количество темных пятен собраны в районе лица или на тыльных сторонах ладоней. С возрастом распределение меланина становится менее равномерным, и этот процесс усугубляется длительным пребыванием на солнце и гормональными проблемами. Гиперпигментацию могут спровоцировать шрамы: они стимулируют активность меланоцитов на участках, где образуется плотная концентрация клеток кожи. Известны несколько последствий избытка меланина:
- Лентиго. Пятна на коже, образовавшиеся под воздействием солнца. Часто появляются у тех, кто долго находится на улице и не использует защитные средства от загара.
- Мелазма. Обычно этот термин используют для обозначения пигментации из-за воздействия гормонов. Встречается при повышенной активности гормонов, у женщин при приеме противозачаточных лекарств и во время беременности. Может быть реакцией на косметические средства и лекарственные препараты.
- Противовоспалительная гиперпигментация. Появляется из-за шрамов, например от акне и других повреждений кожи.
Как восстановить уровень меланина
Помимо генетической предрасположенности, меланин может снижаться в результате нездорового образа жизни, особенно при отсутствии сбалансированного правильного питания. Организм должен получить достаточное количество минералов, витаминов и аминокислот. Врачи также советуют вести здоровый образ жизни: не курить, чаще бывать на свежем воздухе, заниматься спортом и избегать стрессов.
Уровень меланина можно повысить с помощью определенных продуктов питания. В некоторых случаях показаны лекарственные средства. Однако давать назначения самому себе нельзя, необходимо проконсультировать с врачом.
Продукты с меланином
Существует несколько веществ, которые способствуют выработке пигмента. Все они есть в доступных продуктах:
- Тирозин: миндаль, бобовые, арахис, белок яйца, грецкие орехи, авокадо, молочные продукты, твердые сорта сыра, курица.
- Триптофан: сушеные финики, йогурт, яйца, кедровые орехи, соя, творог, сыр, грибы.
- Витамин Е: фундук, брокколи, болгарский перец, семена подсолнечника, печень трески, манго, лосось, арахисовая паста.
- Витамины А: печень, шпинат, батат, масло печени трески, морковь, тыква.
- Витамин С: перец, цитрусовые, киви, канталупа, зеленый горох, клубника, капуста.
- Витаминоподобное вещество В10 (парааминобензойная кислота): печень, морковь, картофель, цельнозерновые продукты, пивные дрожжи, капуста, семена и орехи.
- Магний: рис, фасоль, брокколи, пшеничные отруби, кунжут, тыквенные семечки, миндаль, бананы.
- Медь и минеральные соли: печень, какао, бобовые и цельнозерновые продукты, свекла, морепродукты, гречка.
Меланин может понижаться, если часто есть маринованные и соленые продукты, копчености, рафинированные сладости, употреблять алкоголь.

Меланин в таблетках и витаминах
В настоящее время нет доказательств того, что прием какого-либо витамина или питательного вещества повышает уровень меланина, говорит фармаколог Анна Махова. При этом симптомы недостатка меланина часто видны невооруженным глазом, особенно при врожденных заболеваниях, таких как альбинизм и витилиго. Контраст между белыми пятнами и участками нормальной кожи оказывает значимое влияние на качество жизни детей и взрослых. Нередко пациенты с витилиго имеют низкую самооценку из-за отношения окружающих и недостатка информации о заболевании.
Хотя официальной «диеты при витилиго» не существует, врачи дают рекомендации увеличить количество продуктов, богатых антиоксидантами (цветные овощи и фрукты, темная листовая зелень, ягоды), и употреблять достаточное количество воды. Витамин С, В12, фолаты, альфа-липоевая кислота назначаются лишь в комплексной терапии и не имеют серьезной доказательной базы по лечению витилиго. С целью репигментации и улучшения эстетической составляющей назначается фототерапия, местные или пероральные кортикостероиды.
Изменения в пигментации кожи могут быть связаны как с излишней выработкой меланина, так и с его недостатком. Поэтому желательно раз в год проходить диспансеризацию у врача-дерматоонколога, для того чтобы он изучил все невусы (родинки), пигментные пятна, составил их карту. Это способствует ранней диагностике рака кожи.
Единственный проверенный способ предотвратить рак кожи — избегать чрезмерного солнечного света и использовать высококачественный солнцезащитный крем.
Комментарий эксперта

Анна Махова, доктор медицинских наук, врач-терапевт, клинический фармаколог, доцент Первого Московского государственного медицинского университета имени И.М. Сеченова, автор блога о здоровье @dr.makhova.anna
Не существует анализа на меланин. Это пигмент, и его недостаток нельзя восполнить за счет косметических средств и добавок. Преждевременное поседение волос (потеря меланоцитов) иногда происходит даже в возрасте до 20 лет. К появлению седых волос в раннем возрасте могут приводить некоторые болезни, например фенилкетонурия. К факторам, способствующим преждевременному поседению, относятся: дефицит белка, витамина B12, меди и железа, сниженная функция щитовидной железы (гипотиреозе).
К сожалению, лечения нет, есть только рекомендации: отказаться от курения, перейти на диету с высоким содержанием омега-3 жирных кислот (жирная рыба, грецкие орехи), проводить меньше времени на солнце.
Основным методом решения проблемы остается краска для волос. Эффективность добавления в шампуни антиоксидантов, таких как витамины С и Е, сомнительна.

Совсем недавно эндокринологи больницы им. Семашко завершили масштабное обследование жителей Бурятии. С января 2017 года по июнь 2018 года врачи проверили 1265 пациентов. Результаты показали, что у 1051, или 83% - нехватка витамина D, а каждый пятый имел тяжелый гиповитаминоз
На дворе конец такого долгожданного и, к сожалению, как обычно, короткого лета. Кто-то съездил на море, кто-то покорил очередную вершину, а кто-то просидел весь отпуск в душном офисе и не получил достаточного количества «солнечного» витамина, в котором так нуждается наш организм.
Витамин D неспроста называют витамином «солнца». В отличие от других питательных веществ, он практически не содержится в пище и вырабатывается только тогда, когда наша кожа подвергается воздействию ультрафиолетовых лучей. Но, учитывая наше непродолжительное лето, говорить о необходимой дозе витамина не приходится. Почему же именно этот витамин так нужен нашему организму, и что делать, если погреться на солнышке удается не всегда? Разобраться в проблеме нам поможет эндокринолог РКБ им. Семашко Эржена Бальжинимаева.
В зоне дефицита
Учеными давно доказано, солнечный свет - одно из главных условий поддержания человеческого здоровья. В ясный день в организме сильнее вырабатываются гормоны, отвечающие за наше настроение. К тому же солнце активизирует работу иммунной системы, и поэтому в теплое время люди гораздо меньше болеют простудными заболеваниями. Однако светило не так благосклонно к жителям солнечной Бурятии. Несмотря на своё «народное» звание, солнечные лучи в нашем регионе – удивительно, но - недостаточно эффективны для образования витамина D (!). Всё дело в том, что находимся мы на 53 градусах северной широты.
К слову, в «зоне дефицита» находится большинство регионов России - вся территория страны располагается выше 37 градусов широты от экватора. И с осени до лета солнечных лучей для адекватного синтеза в коже витамина D нам достаётся слишком мало.
Нужно также учитывать тот факт, что из-за низких температур мы все время находимся в одежде или в помещении и, соответственно, недополучаем это вещество. Очевидно, что жители Бурятии нуждаются в дополнительном источнике витамина, - рассказывает Эржена Бальжинимаева.
Нужно сказать, что открыли витамин в «эпоху» детского рахита - болезни, при которой из-за недостатка в организме солей извести кости развиваются неправильно. Английский ветеринар Эдвард Мелленби тогда заметил: от рахита не страдают только те собаки, которых кормят рыбьим жиром (а там находится витамин A). Чтобы внести ясность в этот вопрос, в 1922 году ученый поставил эксперимент. Он давал собакам порцию рыбьего жира, после чего животные благополучно вылечивались от рахита. Так было доказано, что за благополучный исход отвечает не витамин A, а другое, неизвестное до тех пор вещество. Поскольку это был четвёртый по счёту витамин, открытый наукой, его назвали четвертой буквой латинского алфавита — D. И уже в 1923 году американский биохимик Гарри Стенбок продемонстрировал, что облучение пищи ультрафиолетом увеличивает содержание в ней витамина D. Примерно тогда же было доказано и то, что человек может производить витамин под действием солнечного света.
Самый «главный витамин»
Сегодня же ученые витамин D называют самым «главным витамином». Он регулирует практически все обменные процессы в нашем организме. В первую очередь, витамин D важен для маленьких детей, беременных женщин и пожилых людей. А ещё для людей со смуглой кожей, ведь они риску дефицита подвержены более остальных.
- Меланин – это вещество, которое влияет на то, какой цвет имеет ваша кожа. Чем больше меланина в вашем организме, тем темнее ваш кожный покров. Количество меланина в коже влияет на количество витамина, которое вы можете производить. Чем она светлее, тем легче вы сможете производить витамин D, - поясняет специалист.
Что же происходит с нашим организмом, когда витамина D катастрофически не хватает? По словам медика, ответ на этот вопрос достаточно прост - при гиповитаминозе наши временные недуги превращаются в хронические.
Совсем недавно эндокринологи больницы им. Семашко завершили масштабное обследование жителей Бурятии. С января 2017 года по июнь 2018 года врачи проверили 1265 пациентов. Результаты показали, что у 1051, или 83% - нехватка витамина D, а каждый пятый имел тяжелый гиповитаминоз. Такие показатели связаны, в первую очередь, с образом жизни жителей республики, недостаточной инсоляцией и привычками питания.
Так, к симптомам нехватки этого витамина относят: быструю утомляемость глаз, снижение остроты зрения, трещинки на эмали зубов, проблемы с менструальным циклом, мышечную слабость, хронические боли, хроническую усталость и частые простудные заболевания. Кроме этого, недостаток витамина D может привести к остеопорозу и тяжелым переломам (например, шейки бедра), сахарному диабету 1 типа у детей, ожирению, рахиту и задержке развития у малышей. Остановимся на некоторых из них.
Топ-5 самых распространенных симптомов дефицита витамина D
- Частые простуды. Витамин D крайне важен для нормальной работы нашей иммунной системы. Без достаточного количества витамина иммунные клетки не смогут вовремя реагировать на угрозу, делая организм более восприимчивым к разным инфекциям.
- Отсутствие настроения. Витамин D играет одну из главных ролей в поддержании здорового уровня серотонина в мозге. Речь идет о нейротрансмиттерах, которые нужны нам для отличного настроения и избежания сезонных депрессий.
- Хроническая усталость. Также витамин D нужен нашему организму для преобразования пищи в энергию. Если вы постоянно чувствуете усталость, это может означать, что организм не усваивает питательные вещества из пищи, что, в свою очередь, может быть спровоцировано как раз дефицитом витамина D.
- Слабые кости. Помимо всего вышеперечисленного, витамин D необходим для регуляции кальция и фосфатов в организме. Эти минералы имеют важное значение для здоровья костей и зубов.
- Боли в мышцах. Витамин D поддерживает и функцию мышц. Дело в том, что, попадая в клетки мышечной ткани, он усиливает частоту мышечных сокращений, помогая мышцам оставаться сильными и эластичными. Это защищает их от разрывов и мелких повреждений, в том числе во время тренировок.
Сегодня существуют три способа «доставки» витамина в организм. Самое простое – «снабдить» тело витамином с помощью солнечных лучей.
Специалисты рекомендуют бывать на солнце не менее трех раз в неделю – от 10 до 15 минут в открытой одежде и без солнцезащитного крема. При этом летом надо выбирать для «профилактического загара» утренние и вечерние часы, когда ультрафиолетовое излучение еще не очень активно и не наносит повреждений коже. Витамин можно получить и в солярии. В случае если вы решили им воспользоваться, уточните срок действия лампы для загара, советуют медики. Важно понимать, что «впрок» регулярным загаром на летнем солнце и в солярии витамин D запасти нельзя.
Второй способ получения витамина - пища. Но, по словам врача, это весьма ограниченное решение. Больше всего витамина D содержится в жире из печени и мяса рыб: лосося, тунца и скумбрии. По мнению ученых, два-три рыбных блюда в неделю способны обеспечить потребность в этом витамине.
Также получить витамин D можно из сливочного масла, молочных продуктов и яичного желтка. Небольшое количество витамина есть и в продуктах растительного происхождения, например, петрушке и крапиве, а также в грибах.
И третий, самый надежный, как утверждают врачи, способ - это прием специальных препаратов. Их они рекомендуют всем жителям Бурятии в целях профилактики.
Но все далеко не так просто, прием препаратов должен проводиться по рекомендации врача и в строго определенные периоды. Стоит помнить, что витамин D способен накапливаться в организме. И если принимать препараты бесконтрольно, есть риск довести уровень витамина до состояния гипервитаминоза, что также плохо.
- Повышенный уровень витамина в крови может привести к нарушению обмена кальция в организме, а это грозит отложениями на стенках кровеносных сосудов. Вледствие чего растет риск сердечно-сосудистых заболеваний, в том числе инфарктов и инсультов, - говорит специалист.
Узнать свой уровень витамина D можно, сдав анализ крови из вены. Что касается государственных медицинских учреждений республики, то такой анализ делают в РКБ им. Семашко.

Каждый из нас старается сохранить красоту волос как можно дольше. Но бывает так, что без видимых признаков старения шевелюра начинает седеть.
Этот процесс может начаться даже в молодом возрасте, и тогда очень важно найти первопричину, чтобы остановить седину.
Услуги Expert Clinics
Это один из инновационных методов, позволяющий естественным образом восстановить волосяной покров и улучшить его качество.
Относительно новая методика уже успела полюбиться и врачам, и пациентам благодаря ее низкой травматичности и хорошим результатам.
Причины поседения волос
С возрастом цвет волос из яркого и насыщенного плавного превращается в бледный и серебристый. Это происходит из-за утраты волосами пигмента меланина.
Он синтезируется в клетках-меланоцитах, расположенных в базальном слое эпидермиса и волосяных фолликулах. Затем он соединяется с ферментом тирозиназы, поступает в стержни растущих волос и окрашивает их. Чем старше мы становимся, тем меньше наши волосяные луковицы вырабатывают тирозиназу. Когда активность меланоцитов снижается (или вовсе происходит их гибель), структура волос становится пористой, появляются воздушные полости, и, как следствие, пряди седеют.
Активаторами пигмента меланина являются гормоны гипофиза, щитовидной железы, половой системы.
Помимо естественного физиологического фактора, преждевременное появление седины может быть обусловлено следующими причинами:
· Генетическая предрасположенность.
Даже если вы находитесь в молодом возрасте, но ваши ближайшие родственники замечали у себя раннюю проседь, то с большой вероятностью это коснётся и вас.
· Сильное нервное потрясение.
Когда человек находится в состояние стресса, то в его кровь поступает большое количество адреналина. Он, в свою очередь, нарушает связь меланина с белковой структурой волоса, в результате чего происходит нейтрализация пигмента.
· Спазм сосудов.
Стресс, недосыпание, переохлаждение, курение – всё это приводит к спазмированию сосудов, питающих волосяные фолликулы, отчего клетки-меланоциты атрофируются и погибают.
· Дефицит витаминов.
Нарушению работы меланоцитов и преждевременной седине способствует недостаток в организме витаминов А, группы В (в особенности – В12), С, марганца, меди, железа, цинка, ферритина, кальция, витамина D. Дефицит витаминов может образоваться вследствие неправильного питания, жёстких диет и различных заболеваний.
· Беременность и лактация.
В эти важнейшие периоды женщина делится микроэлементами и витаминами с малышом, поэтому очень часто молодым мамам не хватает полезных веществ.
· Свободные радикалы.
Агрессивные внешние факторы, вредный химический состав косметических средств провоцируют накопление в клетках эпидермиса свободных радикалов. Волосяные фолликулы перестают получать должное питание, что и вызывает образование седины.
· Частые салонные процедуры.
В частности, химическая завивка, окрашивание, обесцвечивание, мытьё. Все эти факторы создают стрессовую ситуацию для волос, в результате чего количество меланина может резко сократиться.

· Проблемы с функцией щитовидной железы.
При гипотиреозе происходит кислородное и метаболическое голодание клеток, при тиреотоксикозе в организме образуются антитела к меланоцитам, которые их разрушают, в результате волосы обесцвечиваются.
· Отравление солями тяжелых металлов.
Попадая в организм, свинец, ртуть, соли меди поражают ЖКТ, сердце, сосуды, нервную систему. Среди множества последующих патологий присутствует и повреждение волос.
Также преждевременное поседение может наблюдаться при:
- гастрите с пониженной кислотностью;
- синдроме Вернера, Варденбурга;
Напомним, что поседение волос может быть:
- естественным физиологическим процессом;
- преждевременным (до 35 лет);
- врожденным, когда отсутствие меланина передаётся по наследству, и тогда можно говорить о диагнозе «лейкотрихия».
Как предотвратить поседение волос
Чтобы пигмент меланин вырабатывался в достаточном количестве и волосы не теряли свой цвет, важно соблюдать следующие условия:
- Следите за нормальным содержанием в вашем организме витаминов группы В, меди, фолиевой кислоты, железа, селена. Для этого включите в свой рацион гречку, овсянку, орехи, шпинат, тыквенные семечки, рыбу, куриные яйца, брокколи, морковный сок.
- Защищайте волосы от ультрафиолетовых лучей и по возможности надевайте головной убор в солнечное время.
- Если вы не представляете свою жизнь без использования фена и утюжков, то обязательно начинайте наведение красоты со спрея-термозащиты.
- Расчесывайте волосы щёткой из натуральной щетины. Ворсинки дадут эффект лёгкого массажа головы и будут способствовать улучшению кровообращения кожи.
- Избегайте стресса и затяжных конфликтных ситуаций.
- Занимайтесь спортом. Он не только благотворно воздействует на здоровье в целом, но и усиливает приток кислорода к клеткам.
Как замедлить процесс поседения волос
Чтобы замедлить процесс поседения волос, важно подойти к проблеме комплексно. Нижеописанные процедуры улучшат кровообращение, разбудят “спящие” луковицы, а также простимулируют обменные процессы.
Мезотерапия.
Это введение в дерму с помощью микроинъекций специального мезококтейля, состоящего из витаминов, минералов, антиоксидантов. Процедура улучшит структуру волоса, увеличит их плотность, количество, а также избавит от седины. Продолжительность курса составляет 10-15 сеансов.

Плазмотерапия.
Под кожу вводится плазма собственной крови человека, обогащенная полезными для метаболизма волосяного фолликула факторами роста: IGF, VEGF, FGF, TGF. Они уменьшают и приостанавливают процесс седины, обеспечивают стимуляцию роста волос, увеличивают количество работающих фолликулов.
Приём витаминно-минеральных комплексов (по назначению врача).
Физиопроцедуры, усиливающие питание волосяных луковиц и стимулирующие обменные процессы кожного покрова.
К ним относятся воздействия лазером, ультразвук, ионофорез. Данные методы будут способствовать стойкости естественной пигментации волос, активизации процессов жизнедеятельности в клетках, тонизированию сосудов.
Дарсонвализация.
Специальный прибор можно использовать как для салонного, так и для домашнего применения. Процедура предполагает проведение импульсивных токов, воздействующих на нервные окончания и мелкие сосуды.
Обращение к трихологу.
Врач проведёт все необходимые исследования, даст направление на анализы, а также составит наиболее эффективный план лечения.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для Вашего здоровья!
Как избавиться от седых волос
Читайте также:

