Как почистить лицо в домашних условиях от жировиков и черных точек
Обновлено: 18.04.2024
Косметология – поистине наука красоты. Современные методы в арсенале врачей-косметологов способны на многое – сегодня вполне реально убрать морщины, вернуть коже свежий вид и молодость, замедлить процессы старения. Но возникает вопрос – как часто нужно посещать косметолога, чтобы поддерживать красоту и не вредит здоровью?
Почему и как часто нужно посещать косметолога: ответы специалиста
Залог молодости и красоты – здоровый образ жизни, грамотный домашний уход и своевременное посещение косметолога. Даже если нет существенных проблем с кожей лица, профилактика и раннее выявление первых возрастных изменений рекомендовано всем. Ещё легендарная Коко Шанель говорила, что выглядеть в 50 на 20 невозможно, не предпринимая усилий. Вывод – нужно посещать косметолога регулярно, выполняя процедуры, рекомендованные врачом.
Когда нужно посещать косметолога?
Салонные процедуры должны быть такими же регулярными, как посещение спортзала и другие полезные привычки. Некоторые считают косметологические процедуры необязательными. И пренебрежение уходом за собой дает результат на лицо, во всех смыслах. Регулярное посещение косметолога однозначно сделает кожу моложе, подтянутее и свежее.

Когда нужно посещать косметолога – вопрос индивидуальный. Не существует строгого единого графика салонных процедур. Частота посещения косметолога зависит от нескольких факторов:
- Вид процедуры. Если необходим массаж лица, повторять его нужно минимум 1 раз в месяц. Устранение мимических морщин ботоксом проводят с интервалом 7-8 месяцев. Частота выполнения чистки лица определяется типом и состоянием кожи – может быть еженедельной или раз в несколько месяцев. Многие косметологические процедуры имеют накопительный эффект, и повторять их нужно с определенной регулярностью.
- Возраст. Сколько раз в год нужно посещать косметолога, зависит от возрастных изменений. Чем старше кожа, тем чаще ей нужен профессиональный уход у косметолога для поддержания красоты и молодости.
- Показания и противопоказания. Важный критерий, который обязательно учитывает врач при назначении процедуры. К примеру, даже безобидные косметологические процедуры противопоказаны при повреждениях кожи или онкологии. Также существуют ограничения на отдельные процедуры во время беременности и кормления грудью – в этот период рекомендуют отказаться от любых инъекционных процедур.
В уходе за кожей важна не частота посещения салона, а регулярность. Намного эффективнее будет раз в месяц посещать косметолога в течение нескольких лет, чем ходить к врачу через день целый месяц, а потом не появляться годами.
Зачем нужно посещать косметолога?
Косметологические процедуры помогут устранить:
- Акне. Закупорка сальных желёз и появление прыщей – признак не только подросткового возраста. Эти дефекты кожи во многом зависят от гормонального баланса, образа жизни, питания и домашнего ухода. Профессиональные чистки и поддерживающие процедуры позволят навсегда избавиться от акне.
- Потеря упругости. Распространённая проблема среди женщин после 40 лет. Массаж, биоревитализация и мезотерапия помогут подтянуть овал лица и омолодить кожу, вернуть ей упругость.
- Пигментные пятна. Скопления меланина на поверхности кожи появляются из-за интенсивного воздействия ультрафиолета или как следствие возрастных изменений. Косметолог устранит пигментные пятна глубокими пилингами и шлифовками.
- Сосудистые звездочки. Женщины после 40 склонны к истончению стенок сосудов – на лице появляется рисунок сосудистых звездочек. Они не причиняют вреда здоровью, но существенно портят внешний вид. Косметолог устранит признаки возрастных изменений, насытит кожу коллагеном и уберёт сосудистые звездочки лазером или микротоками.
- Чёрные точки и расширенные поры. Мейнстрим последних лет – абсолютная натуральность. Специалисты во всём мире задают моду на естественность и минимум косметики. Расширенным порам и чёрным точкам на таком лице не место! Устранить их поможет профессиональная чистка, шлифовка, увлажнение кожи гиалуроновой кислотой.
Популярный вопрос к врачу – зачем нужно посещать косметолога, если с моей кожей всё в порядке? Распространённое заблуждение – к косметологу обращаются только в том случае, когда существуют серьезные проблемы с кожей. Но главный принцип косметологии «Работать на опережение». Бороться с преждевременными признаками старения и увядания кожи лучше заранее, чем потом устранять глубокие дефекты кожи. Вывод один – даже чистая и здоровая кожа нуждается в грамотном профессиональном уходе.
Нужно ли посещать косметолога, если нет видимых дефектов кожи? Ответ однозначный – нужно! Цель регулярных походов к косметологу:
- Грамотный подбор средств ухода. В магазинах множество косметических средств, а реклама заставляет женщин покупать совсем ненужные баночки с кремами. Но каждая женщина уникальна, и таким же уникальным должен быть уход за кожей. Врач-косметолог на приеме оценит тип и состояние кожи, относительно этого подберет средства ухода.
- Профилактика. Первые признаки старения появляются уже в 25 лет, когда замедляется выработка коллагена и эластина. С этого возраста следует регулярно прибегать к косметическим процедурам. Они помогут поддерживать необходимый уровень строительных белков в коже и сохранят молодость.
- Релакс. Косметические процедуры позволят переключиться от повседневных забот и отдохнуть от динамичного ритма жизни.
Со скольки лет нужно посещать косметолога?
Молодость – понятие временное. Даже если кожа в идеальном состоянии, профилактические процедуры никому не повредят. Когда нужно начинать посещать косметолога – вопрос индивидуальный.
Но в большинстве случаев начинать знакомство с профессиональными косметологическими процедурами нужно ещё в подростковый период. В этом возрасте подростки страдают от дисбаланса гормонов, который в особенности сказывается на внешнем виде – на лице появляется множество высыпаний и чёрных точек. Все эти дефекты отображаются на психологическом состоянии подростка.

Чтобы помочь ребенку легче перенести подростковый период, лучше прибегнуть к помощи опытного косметолога. Он научит подростка правильно ухаживать за кожей, подберет индивидуальный домашний уход в зависимости от состояния и типа кожи. Если потребуется, врач-косметолог назначит глубокое очищение кожа и легкий пилинг.
Нужно ли посещать косметолога в 20 лет? Однозначно – да! Особенно если произошли изменения в состоянии кожи или есть необходимость в подборе средств домашнего ухода, которые решат проблему сухости кожи, защитят от вредных факторов окружающей среды и т.д.
Для возраста 20+ врач-косметолог может назначить лёгкие процедуры для очищения кожи, восстановления, увлажнения и устранения воспалений. Регулярность посещения косметолога в возрасте 20 лет зависит от состояния кожи.
25 лет – возраст, когда салонные процедуры превращаются в приятную рутину. На вопрос, с какого возраста нужно посещать косметолога, специалисты единогласно называют эту цифру. Именно в 25 лет в коже запускаются необратимые процессы старения – возникают первые мимические морщины и признаки обезвоживания кожи. Доверив свое лицо опытному врачу-косметологу, можно начинать борьбу с возрастными изменениями уже с 25 лет. Врач индивидуально подбирет средства домашнего ухода, назначит массажи, регулярные чистки и легкие пилинги.
Сколько нужно раз в месяц посещать косметолога?
Частота посещения врача-косметолога индивидуальна. Если в возрасте 20 лет достаточно 1 раз в несколько месяцев посещать косметолога, то чем старше кожа, тем более тщательного ухода она требует.
Относительно состояния кожи регулярность процедур может быть 2-3 раза в месяц. Сколько нужно посещать косметолога, зависит и от характера процедуры. К примеру, массаж, биоревитализация и мезотерапия имеют накопительный эффект и требуют нескольких посещений с четкой регулярностью. Длительность курса определяет врач-косметолог.
Как часто нужно посещать косметолога после 30?
В возрасте 30 лет косметические процедуры должны быть регулярными. Кожа теряет эластичность и упругость, мимические морщины становятся более выраженными. Вернуть коже молодость способен только профессиональный уход.
Как часто нужно посещать косметолога в 30, зависит от состояния кожи и глубины возрастных дефектов. К регулярному уходу и массажам, которые проводят раз в месяц, можно подключать сезонные пилинги и инъекционные процедуры – мезотерапия, биоревитализация, контурная пластика. Эти процедуры – отличная профилактика старения кожи. Но кроме салонных процедур, женщина обязана придерживаться правильного питания – диета должна быть богата витаминами и микроэлементами, которые благоприятно воздействуют на кожу.
Как часто нужно посещать косметолога после 35?
В 35 лет кожа истончается, теряет упругость, мимические морщины углубляются, появляются стойкие заломы вокруг глаз и рта, контуры лица теряют четкость, возникает возрастная пигментация. Как часто нужно посещать косметолога в 35, решает врач после индивидуальной консультации.
В возрасте 35 лет рекомендованы процедуры:
- Мезотерапия. Инъекции гиалуроновой кислоты увлажняют кожу, устраняют пигментацию и постакне.
- Контурная пластика. Гиалуроновые филлеры восполняют утраченные объёмы кожи, возвращают лицу гладкость и равномерный рельеф.
- Срединные пилинги. Эффективно обновляют кожу, выравнивают тон, разглаживают небольшие заломы.
- Фотоомоложение. Вспышки стимулируют естественный синтез коллагена и эластина, возвращают коже упругость.
Как часто нужно посещать косметолога после 40?
Нужно ли посещать косметолога после 40? Обязательно! В этот период в женском организме начинается гормональная перестройка. Поэтому косметические процедуры должны быть регулярными – не реже 1 раза в месяц. Регулярные чистки и массажи нужно чередовать с инъекционными и аппаратными процедурами. Чтобы добиться стойкого эффекта, рекомендации косметолога нужно комбинировать с консультациями у гинеколога и эндокринолога.
В возрасте 40 лет в коже снижается выработка гиалуроновой кислоты и коллагена. Кожа покрывается сеточкой мелких морщин, теряет тонус, истончается и начинает провисать. Контуры лица расплываются, лицо выглядит отекшим и уставшим.
Процедуры у косметолога после 40 лет:
- Ботокс для устранения глубоких заломов на лбу и вокруг глаз
- Лазерная шлифовка для омоложения кожи, разглаживания морщин и упругости кожи
- Нитевой лифтинг для подтяжки контура лица и устранения «второго» подбородка.
Автор статьи: Как часто нужно посещать косметолога

Охремчук Елизавета Дмитриевна
С отличием окончила лечебный факультет Кировской медицинской академии, затем клиническую ординатуру на кафедре неврологии и клиническую интернатуру на кафедре дерматовенерологии Краснодарского государственного медицинского университета. Профессиональная переподготовка по программе «Косметология».
Что такое комедоны (чёрные точки)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алфимовой Валерии Дмитриевны, косметолога-эстетиста со стажем в 6 лет.
Над статьей доктора Алфимовой Валерии Дмитриевны работали литературный редактор Маргарита Тихонова , научный редактор Татьяна Репина и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Комедоны — это невоспалительные мелкие узелки белого или чёрного цвета, которые создают на коже ощущение неровности. Они возникают при закупорке устьев волосяных фолликулов. С остоят из клеток кожи — кератиноцитов, и кожного сала — себума.

Обычно комедоны — это одно из проявлений акне. Но иногда они возникают самостоятельно [17] .
Основная причина появления комедонов — избыток кожного сала и нарушение кератинизации — образования и отшелушивания клеток кожи. Эти изменения приводят к появлению так называемой "пробки", которая заполняет сально-волосяной проток.
Факторы риска
Комедональная форма акне , как правило, возникает в период полового созревания — 12-16 лет . В это время у подростков формируется свой гормональный статус, который может повлиять на состояние кожи. Под воздействием гормонов она становится более жирной, что способствует развитию комедонов.
Но иногда комедоны образуются после 20 лет. Этому способствуют факторы, которые стимулируют выработку кожного сала. К таким факторам относят:
- наследственную предрасположенность;
- гормональные изменения;
- неправильный уход за кожей;
- неадекватное питание — чрезмерное употребление сладких, рафинированных, цельномолочных и мучных продуктов;
- частые стрессовые ситуации.
В основном работу сальных желёз регулируют гормоны. Поэтому пациентам с комедонами и другими проявлениями акне рекомендуется обратиться к эндокринологу ил гинекологу-эндокринологу. Он оценит гормональный статус и при необходимости поможет его скорректировать.
Усугубить течение комедональной формы акне могут эндокринные нарушения:
-
; ; — СПКЯ;
- гиперандрогению; ; и 2-го типа;
- инсулинорезистентность [12] .
Комедоны, появившиеся на фоне этих заболеваний, хуже поддаются лечению.
Предположительно к причинам развития комедонов относят нарушения работы пищеварительного тракта, такие как гастрит, язва желудка, дисбактериоз и др. Их взаимосвязь с акне подтверждается рядом исследований, но влияние таких заболеваний на появление комедонов пока не доказана [6] [18] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы комедонов
Комедоны хаотично располагаются на лице, декольте и спине. Их к оличество зависит от состояния организма и особенностей кожи: размера сальных желёз и количества выделяемого себума. Поэтому у кого-то на коже образуется всего 5-10 комедонов, а у кого-то — 100 и более элементов.

Из-за длительного присутствия комедона в сально-волосяном протоке запускается воспалительная реакция . В ней участвуют грибы рода Malassezia и бактерии рода Cutibacterium acne . В результате воспаления развиваются более тяжёлые формы акне.

Американская академия дерматологии выделяет четыре степени тяжести акне:
- I степень — наличие комедонов и до 10-ти папул — небольших розовых узелков , иногда с чёрной точкой в центре;
- II степень — сочетание комедонов и папул, появление не более 5-ти гнойничков — пустул;
- III степень — сочетание комедонов и папуло-пустулёзной сыпи, появление не более 5-ти узлов;
- IV степень — явное воспаление кожи с образованием болезненных узлов и кист [2] .
Патогенез комедонов
В основе образования комедонов лежит нарушение нормальной работы сальных желёз. Они расположены в глубоких слоях кожи, у корня волоса.
Сальные железы продуцируют собственный секрет — себум, или кожное сало. Продвигаясь вверх по сально-волосяному протоку , он создаёт на коже защитный барьер, придаёт ей эластичность, поддерживает нормальный уровень pH, способствует сохранению влаги.
Клетки, которые вырабатывают себум, постоянно обновляются: они смещаются в сторону устья сальной железы, постепенно накапливают секрет и разрушаются. Кератиноциты, которые выстилают в ыходной проток фолликула, тоже постоянно обновляются и отшелушиваются.
Когда функция сальных желёз нарушается, происходит следующее:
- Сальные железы начинают вырабатывать слишком много себума. Он превращается в густую липкую массу, которая полностью заполняет проток.
- Образование кератиноцитов усиливается, клеток становится больше. Они застревают в густом себуме и закупоривают выходной проток сальной железы.
Когда просвет канала полностью заполнен, содержимое сально-волосяного протока начинает давить на стенки канала. Устье протока расширяется, в итоге образуется комедон. В такой среде со временем активируется условно-патогенная флора. Она начинает поглощать избыток себума, который является для неё питательной средой. В результате сально-волосяной фолликул воспаляется — развивается акне [3] .
Наследственность, гормональные нарушения и питание
Генетическая предрасположенность к образованию комедонов может быть связана с одной из четырёх особенностей:
- большим размером сальной железы;
- гиперчувствительностью рецепторов сальных желёз к половым гормонам — андрогенам;
- гиперандрогенией — высоким уровнем андрогенов;
- повышенной активностью фермента 5-альфаредуктазы при нормальном уровне половых гормонов.
Последняя особенность связана с переходом андрогена в дигидротестостерон — ДГТ. Такой переход происходит под влиянием фермента 5-альфаредуктазы .
ДГТ контролирует активность сальных желёз и процесс кератинизации. Этот гормон связывается с андрогенными рецепторами по принципу "ключ-замок", где "ключ" — это гормон, а "замок" — это андрогенный рецептор. Но "открыть замок" можно только с помощью другого гормона — инсулина или инсулиноподобного фактора роста — IGF-1 [3] .
Сами по себе инсулин и глюкоза необходимы для организма. Их уровень повышается после употребления любых продуктов. Но при чрезмерном количестве сладостей, рафинированных и других продуктов концентрация инсулина и глюкозы становится больше. Причём сначала увеличивается уровень глюкозы в крови, а потом — инсулина. И дальше всё развивается по тому же сценарию, приводя к активной выработке кожного сала и образованию комедонов.
Уровень инсулина также повышается при употреблении цельномолочных продуктов. Инсулин связывается с андрогенными рецепторами и повышает уровень ДГТ. Этот гормон, в свою очередь, связывается с рецепторами сальных желёз и стимулирует выработку себума.
Поэтому людям, генетически склонным к повышенному салоотделению, следует быть особо осторожными и контролировать употребление сладостей, молочных и рафинированных продуктов.
Неправильный уход за кожей
Кожа, склонная к развитию комедональной формы акне, нуждается в грамотном уходе.
Мыло, жёсткие скрабы и спиртовые средства с поверхностно-активными веществами только травмируют кожу, приводя к появлению новых комедонов. Эти средства нарушают рН кожи — её защитный барьер, из-за чего она становится пересушенной. О рганизм будет пытаться восстановить кожный барьер, усилив выработку себума и образование кератиноцитов. Но это лишь усугубит состояние кожи.
Людям, склонным к образованию комедонов, также не рекомендуется пользоваться маслами, плотными кремами и массировать кожу. Плотные кремы и масла могут ещё больше закупорить сально-волосяной проток, а усиленное разминание, растирание и давление на кожу привести к обострению болезни.
Стресс
Стрессовые ситуации являются триггерным фактором комедональной формы акне [4] [5] . Это связано с выработкой нейромедиаторов, в частности субстанции Р. Это вещество передаёт сигнал, запускает процесс воспаления, расширяет сосуды и увеличивает проницаемость капилляров.
Сальные железы обладают повышенной чувствительностью к субстанции Р. Поэтому нейромедиаторы связываются с клетками сальных желёз и стимулируют их активность. В результате усиливается образование себума [7] .
Классификация и стадии развития комедонов
Комедоны бывают закрытыми и открытыми.
Закрытые комедоны — это белые подкожные узелки около 1 мм в диаметре. Из-за маленького отверстия в коже содержимое таких узелков почти не контактирует с внешней средой, а кератиноциты, которые образуются в устье протока, не могут "прорваться" на поверхность кожи и увеличивают давление внутри.
Иногда закрытые комедоны появляются у новорождённых в первые недели жизни. В этом возрасте болезнь проходит самостоятельно, лечение не требуется. В остальных случаях закрытые узелки перерастают в открытые комедоны [3] .

Открытые комедоны — это чёрные точки размером 0,5-1,0 мм . Причина их тёмного цвета — пигмент меланин и кислородное окисление содержимого комедона через большое отверстие в коже [1] . После исключения триггерного фактора они, как правило, перестают расти и исчезают.

Осложнения комедонов
Если не устранить триггерные факторы и вовремя не обратиться к дерматологу, комедоны могут увеличиться и привести к развитию более тяжёлых форм анке, таким как пустулы (гнойнички), узлы и кисты.

Узлы — это подкожные уплотнения. Чаще возникают на лице и спине. Кожа над узлами становится синюшной, истончается, в ней появляются отверстия, из которых выделяется гной. Заживают узлы с образованием рубцов.

Киста — это подкожное полостное образование. Оно формируются при расплавлении содержимого узла. Заживают с образованием грубых рубцов [9] .

Осложнения самолечения
Пациенты часто пытаются самостоятельно "выдавить" комедоны. Тем самым они рискуют травмировать кожу и сосуды. Эти повреждения могут привести к отёку, воспалению, присоединению бактериальной инфекции и поствоспалительному покраснению кожи — эритеме.
Поствоспалительная эритема — это длительно заживающее покраснение. Оно возникает из-за травмы сосудов при чрезмерном надавливании на поверхность кожи.

Вторичная бактериальная инфекция проникает в комедон через открытое устье фолликула. Она приводит к появлению гнойничковой сыпи.

Диагностика комедонов
Первым делом врач осматривает пациента и проводит пальпацию. Доктор определяет тип кожи и количество комедонов, оценивает место их расположения, размер и глубину залегания, осматривает кожу на наличие воспаления, узлов и кист.
При сочетании комедонов с акне тяжесть течения болезни оценивается по шкале Кука [2] [16] . Чем выше показатель, тем тяжелее течение:
- 0 баллов — на коже есть несколько небольших комедонов или папул, которые заметны только при близком рассмотрении;
- 2 балла — на коже есть несколько открытых или 20-30 закрытых комедонов, четверть лица покрыта небольшими папулами — до 6-12 штук;
- 4 балла — почти половина лица покрыта небольшими папулами или комедонами, на коже есть несколько пустул и больших выступающих комедонов;
- 6 баллов — примерно ¾ лица покрыто папулами и/или большими открытыми комедонами, есть множество пустул;
- 8 баллов — поражена почти вся площадь лица, особое внимание на себя обращают большие выступающие пустулы.
После осмотра доктор собирает полный анамнез — историю болезни, и затем назначает лечение.
Дифференциальная диагностика
Иногда комедоны похожи на образования, возникающие при гиперплазии сальных желёз — их доброкачественном увеличении. В этом случае образование представляет собой одну увеличенную сальную железу, дольки которой расположены вокруг сального протока. При надавливании на такое образование содержимое не выделяется.

Внешне напоминать комедоны могут плоские бородавки — наросты на поверхности кожи. Эти образования отличаются плоской формой, но при этом слегка выпуклые.

Бородавки и гиперплазия сальных желёз не связаны с образованием комедонов. Для устранения этих патологий используют другие способы коррекции.
Также комедоны нужно отличить от милиумов — эпидермальных или фолликулярных роговых кист. Эти кисты внешне напоминают небольшие узелки белого цвета. Часто они появляются на коже вместе с комедонами, но отношения к ним не имеют [13] .

Лечение комедонов
Основа лечения — индивидуальный подход. Первым делом врач разъясняет пациенту особенность его состояния и причину проявления комедонов. Затем проводит терапию, назначает лечение и корректирует домашний уход.
Вывести пациента из комедональной формы акне в продолжительную ремиссию может только комплексным подход. Он состоит из трёх этапов:
- назначение комедонолитиков;
- аккуратное удаление комедонов;
- нормализация питания.
Комедонолитики — это средства, которые предотвращают закупорку сально-волосяных протоков. Наиболее эффективным является ретинол , или ретиноевая кислота — форма витамина А. Это вещество стимулирует рост клеток, уменьшает сальные железы и объём вырабатываемого себума.
К другим комедонолитикам с доказанной эффективностью относят азелаиновую , салициловую и АНА-кислоту, цинк, серу и резорцин . Они регулируют салоотделение, убивают бактерии, уменьшают покраснение и отёчность кожи [7] .
Лечение стойких и распространённых комедонов проводится с помощью наружных средств, в состав которых входят ретиноиды, бензоилпероксид и азелаиновая кислота. При сочетании комедонов с папулами, пустулами, узлами и кистами доктор назначает изотретиноин для приёма внутрь. Все эти средства должны использоваться строго по показаниям и под наблюдением врача.
Механическое удаление комедонов выполняется дерматологом. Перед этим врач может назначить гигиеническую чистку лица — химический пилинг. Процедура позволяет избежать осложнений и улучшить текущее состояние кожи.

Нормализация питания направлена на исключение продуктов, которые стимулируют выработку кожного сала. Поэтому людям с жирным типом кожи, склонной к появлению комедонов, рекомендуют ограничить употребление цельномолочных продуктов и продуктов с высоким гликемическим индексом. Это позволит избежать излишней стимуляции сальных желёз.
Особенности домашнего ухода :
- Очищающее средство не должно пениться, содержать спирт и ПАВы — поверхностно-активные вещества. Стоит отдавать предпочтение мягким очищающим гелям или эмульсиям без масел.
- Тоник для дополнительного очищения и увлажнения должен быть мягким. Желательно, чтобы в его состав входил комедонолитик, например салициловая кислота.
- Крем не должен утяжелять кожу, делать её более жирной. Рекомендуется выбирать средство с более жидкой текстурой, без интенсивных жирных компонентов.
- Домашние пилинги и полирующие средства помогут регулярного поддерживать эффект лечения. Концентрация активных компонентов в них должна быть низкой. Жёсткие скрабы могут травмировать кожу, поэтому пользоваться ими не рекомендуется.
- Чтобы усилить действие косметических средств, можно воспользоваться сывороткой с активными компонентами.
- Для дополнительного очищения кожи от избытка жиров можно делать подсушивающие, салорегулирующие маски.
Все средства домашнего ухода должны содержать в себе АНА-кислоты, ретинол, салициловую кислоту, серу или цинк. Конкретную комбинацию ингредиентов назначает врач.
Прогноз. Профилактика
При соблюдении всех рекомендаций и устранении триггерных факторов комедональную форму акне можно устранить за несколько месяцев в зависимости от степени поражения.
Что такое халязион? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нежибовской Юлии Валерьевны, офтальмолога со стажем в 8 лет.
Над статьей доктора Нежибовской Юлии Валерьевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Цыганок и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
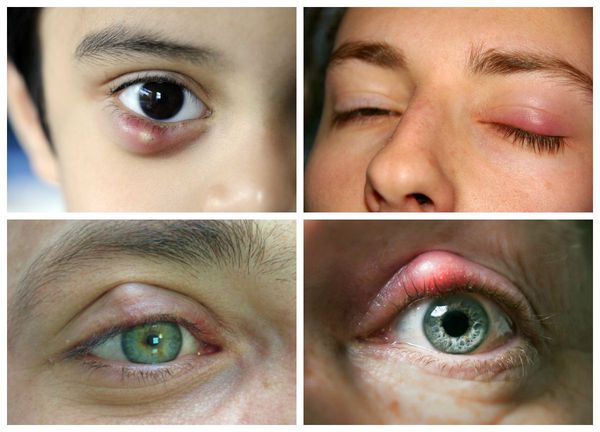
Халязион — это хроническое воспаление хряща века [3] . Сопровождается появлением на краю века небольшого образования в форме горошины, иногда наблюдается покраснение или отёк. Часто халязион ошибочно принимают за ячмень. Он не опасен для жизни и обычно не приводит к тяжёлым последствиям.
Краткое содержание статьи — в видео:
Халязион или ячмень?
Мало кого миновала такая неприятность, как ячмень или халязион на веке. Все, кто сталкивались с этими заболеваниями, знают, что при своих незначительных размерах они могут доставить массу неудобств.
Чтобы понять, чем же халязион отличается от ячменя, необходимо обратиться к анатомии.
В структуре век имеется хрящ, более выраженный у верхнего века. В толще хряща находятся продолговатые мейбомиевые железы, которые вырабатывают гидрофобный (жирный) компонент слёзной плёнки. Их протоки открываются в межкраевое пространство: если отодвинуть нижнее веко, то вдоль края будут видны маленькие отверстия этих протоков.
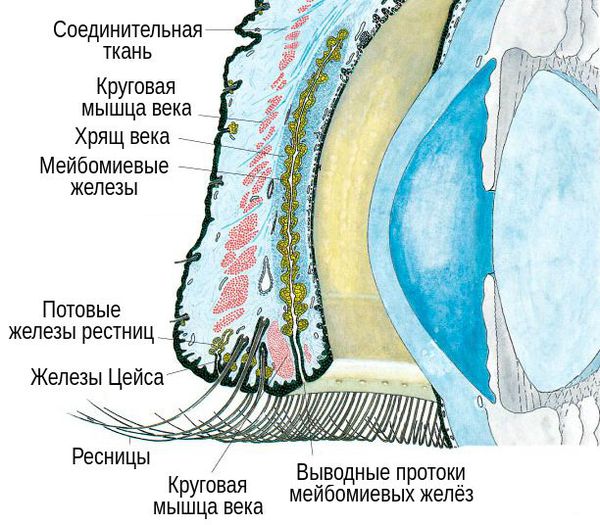
При хроническом воспалении желёз ( мейбомите ) их выводные протоки закупориваются. В результате содержимое собирается в толще века, образуя уплотнение — халязион (градину) [2] .
Ячмень же представляет собой острое гнойное воспаление, которое может локализоваться в железе Цейса, волосяном мешочке ресниц (наружный ячмень) либо дольках мейбомиевой железы (внутренний ячмень). Последний вид ячменя отличается по клинике только тем, что процесс сосредоточен не с наружной, а с внутренней стороны века [4] .
В целом халязион обычно более крупный и менее болезненный, чем ячмень. Но одно всегда может привести к другому: ячмень в конечном итоге может стать причиной хронического безболезненного халязиона, в то время как халязион — нагноиться и перерасти в острое гнойное воспаление.
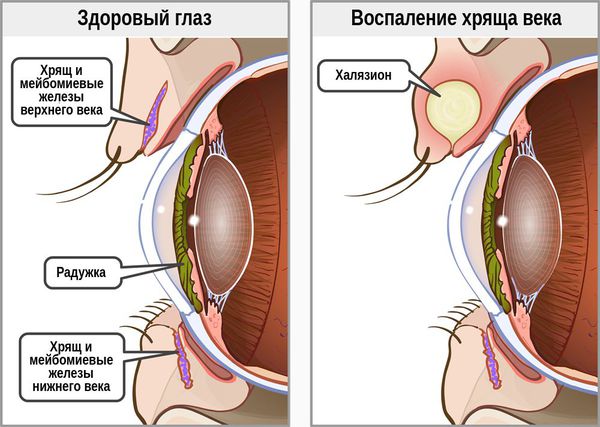
Почему возникает халязион
Однозначного ответа на этот вопрос нет. По некоторым исследованиям, нарушение пассажа секрета мейбомиевых желёз может быть связано с сахарным диабетом, язвой желудка или двенадцатиперстной кишки, аллергическими заболеваниями, розацеа, себорейным дерматитом или гиперхолестеринемией (повышением концентрации холестерина в крови) [17] [18] [19] [20] [21] [22] . При этом утверждать, что именно эти заболевания способствуют возникновению халязиона, нельзя: они могут сопровождать воспаление хряща века, протекая параллельно.
Также халязион ассоциируется с угревой сыпью и хроническими блефаритами — группой заболеваний, сопровождающихся воспалением краёв век. Из паразитарных и инфекционных заболеваний можно отметить лейшманиоз, туберкулёз и частые вирусные инфекции [3] [5] [7] .
Как побочный эффект халязион может возникнуть у пациентов, получающих препарат Бортезомиб (Велкейд®) для лечения онкологических заболеваний [6] .
У детей развитие халязиона иногда связано с врождёнными иммунодефицитами (например, гиперглобулинемией E), а также вирусными конъюнктивитами и недостаточной гигиеной век [1] .
Некоторые врачи придерживаются гипотезы, что халязион вызывают кожные клещи демодекс. В небольшом количестве они присутствуют на коже всех людей, а их активное размножение и возникновение демодекоза действительно сопутствуют развитию халязиона [13] [23] . Но однозначно утверждать, что именно демодекс вызывает халязион нельзя, т. к. отсутствуют убедительные клинические данные [5] . Скорее всего, эти процессы возникают из-за одних и тех же не до конца установленных факторов и протекают параллельно.
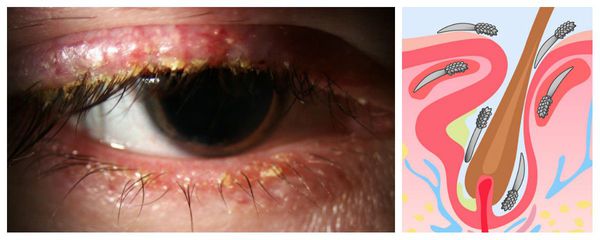
Клиническая картина демодекоза часто наблюдается у пожилых пациентов, а также у людей с ослабленным иммунитетом, изменением преломляющей силы глаза (дальнозоркостью или астигматизмом), нарушениями обмена веществ, розацеа и себореей. Заболевание также может возникнуть у детей с хроническими заболеваниями лёгких и пищеварительного тракта, однако их роль ещё не доказана [5] [10] .
Часто ли болеют халязионом
Точных эпидемиологических данных по заболеваемости нет, но известно, что ячмени и халязионы — весьма распространённые болезни. У взрослых они встречаются чаще, чем у детей — это связывают с действием андрогенов на себум (кожное сало). Однако стоит отметить, что воспалительные заболевания глаз у детей занимают одно из ведущих мест в структуре офтальмологических проблем детского возраста. По данным профессора Ю. Ф. Майчука, на них приходится более 40 % случаев амбулаторного приёма окулиста и до 50 % случаев оформления в стационар [12] .
Среди взрослого населения заболеванию более подвержены люди 30-50 лет, причём в равной степени как мужчины, так и женщины [2] [15] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы халязиона
Самой распространённой жалобой при халязионе является локальное подкожное образование, чаще в области верхнего века. Зачастую оно видно невооружённым глазом. По величине может быть небольшим, как горошина, или достигать весьма значительных размеров.
Халязион склонен к спонтанному вскрытию и рассасыванию в течение 2-8 недель, хотя в некоторых случаях он может беспокоить пациента и дольше [16] . При медленном развитии воспаления халязион безболезненный, спаян с нижележащим слоем, но может слегка перекатываться под пальцами, кожа над ним чаще не воспалена, может быть приподнята или деформирована [4] . В случае острого развития болезни появляется краснота кожи, отёк и боли в месте уплотнения.
Наличие лихорадки и ухудшение общего состояния не характерны для халязиона. Изменений со стороны внутренних структур глаза нет, зрительные функции, как правило, не страдают, но иногда, в результате поражения роговицы, может наблюдаться астигматизм [16] .
Патогенез халязиона
Халязион образуется в результате обструкции (закупорки) мейбомиейвой железы. Он представляет собой массу грануляционной ткани с хроническим воспалением (с лимфоцитами и макрофагами, насыщенными липидами). В отличие от халязиона, ячмень, прежде всего, является острым воспалением, которое связано с некрозом и образованием гноя.
Из-за особенностей строения халязион иначе называют гранулёмой. На его гистологических срезах обнаруживается глубокое кожное или подкожное гнойное липогранулематозное образование, окружённое псевдокапсулой. Оно содержит нейтрофилы, плазматические клетки, лимфоциты, гистиоциты и гигантские клетки, которые указывают на наличие воспаления [1] .
Описать все механизмы развития халязиона непросто из-за многообразия причин его появления. Как правило, они связаны с нарушением микроциркуляции и развитием воспаления. Например, при сахарном диабете повышается уровень глюкозы в крови. Это состояние приводит к изменению микроциркуляции и проблемам с питанием в тканях. В итоге процесс заживления замедляется, присоединяются вторичные инфекции.
Классификация и стадии развития халязиона
В зависимости от глубины поражения халязион может быть поверхностным (воспаление в мейбомиевой железе) и глубоким (воспаление в самом хряще века). Клинически они никак не различаются.
- большой одиночный халязион;
- халязион, не поддающийся консервативному (медикаментозному) лечению;
- множественные халязионы [2] .
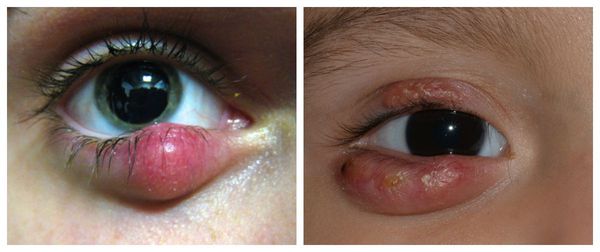
В отдельную категорию стоит отнести абсцедирующий халязион — пиогенную гранулёму. Это острый процесс, сопровождающийся нагноением (абсцедированием). Он развивается из-за постоянного воспаления и присоединения инфекции. При этом халязион увеличивается, кожа в его области краснеет и отекает, а прикосновение к нему вызывает острую боль.
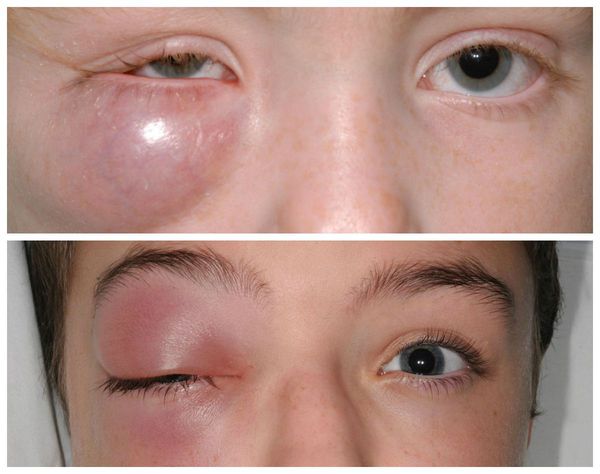
Осложнения халязиона
Большой халязион (размером с крупную фасоль или занимающий половину века), особенно расположенный в центре верхнего века, может вызывать нарушения зрения. Например, механическое воздействие на роговицу, которое пациент ощущает как катающийся шарик, приводит к постоянному давлению и изменению её формы. В результате этого развивается астигматизм: снижается зрение, предметы раздваиваются или кажутся искривлёнными, человек начинает путать схожие по написанию буквы [5] .
Также встречаются, хотя и достаточно редко, тяжёлые осложнения халязиона (например, пресептальный целлюлит — воспаление подкожно-жировой клетчатки орбиты). Такие осложнения в основном наблюдаются у пациентов, склонных к атопическим, нестандартным реакциям организма [5] . Появляется сильная боль и слезотечение , повышается температура тела, заметно снижается зрение. Кожа вокруг глаза становится красной, отёк усиливается. Зачастую многие пациенты не могут самостоятельно открыть глаз. В этих случаях необходима медицинская помощь в условиях стационара [8] .
Диагностика халязиона
Стандартный офтальмологический осмотр достаточно информативен, поэтому дополнительные методы диагностики, как правило, не требуются. У пациента обязательно уточняются следующие сведения:
- есть ли проблемы со зрением;
- возникали ли эпизоды острых вирусных инфекций;
- каков иммунный статус;
- есть ли хронические заболевания, кожные острые инфекции, туберкулёз или онкология;
- были ли травмы или хирургические вмешательства;
- подвергался ли пациент воздействию лекарств, токсинов или аллергенов.
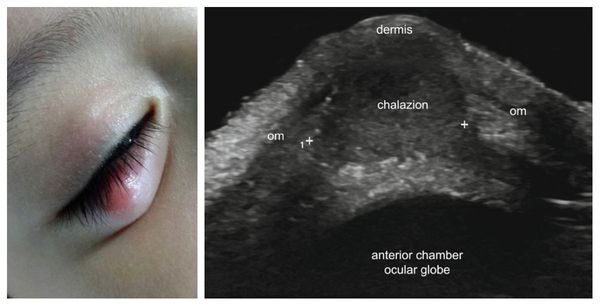
Возможно проведение ультразвукового исследования (УЗИ) халязиона для качественной оценки воспалительного процесса. Этот метод позволяет уточнить его локализацию, размеры, структуру и взаимосвязь с окружающими тканями. Однако в клинической практике УЗИ халязиона не нашло широкого применения [9] .
Так как развитие халязиона не связано с бактериями, необходимости в выполнении бактериологического посева нет. Он может потребоваться только при подозрении на присоединение инфекции. Гистологическое исследование целесообразно проводить только онкобольным при подозрении на метастазирование опухоли, во всех остальных случаях это обследование можно считать избыточным [10] .
Дифференциальная диагностика с внутренним ячменём проводится на основании осмотра. Однако в течение первых двух дней эти заболевания могут никак не отличаться. Заподозрить ячмень можно при повышении температуры тела, появлении озноба и сильного воспаления в области века [16] .
У пожилых людей под "бесконечный" (хронический) халязион может маскироваться группа онкологических заболеваний: плоскоклеточный рак, себорейная либо микроцистная карцинома. У пациентов с ослабленным иммунитетом, проходящих курс химиотерапии, иногда нарушается работа мейбомиевых желёз (изменяется их секрет). Это приводит к развитию мейбомита и блефарита, которые способствуют появлению халязиона. Однако при этом нельзя исключить вероятность метастазирования в веко [11] . Поэтому постановка диагноза "халязион" у людей со злокачественными опухолями требует повышенного внимания.
Лечение халязиона
Заболевания век лечатся чаще всего амбулаторно. Лечение довольно длительное (может занимать до нескольких месяцев) и требует от пациента терпения и тщательного выполнения процедур.
У взрослых небольшие халязионы рассасываются около двух недель с использованием местных комбинированных препаратов (с антибактериальным и противовоспалительным компонентом). Одновременно с этим назначают тёплые компрессы и гигиенический массаж век. Однако такое консервативное лечение помогает в 50 % случаев заболевания [2] [5] .
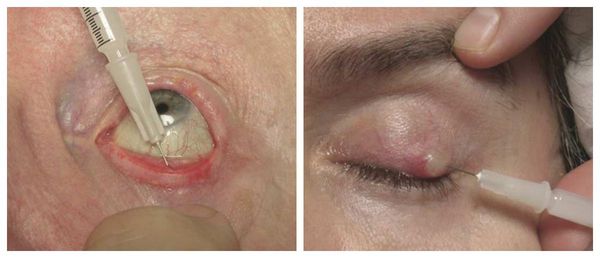
Общая (системная) антибактериальная терапия показана в случае первичной либо вторичной инфекции или при развитии выраженного гнойного воспаления. Также системная антибиотикотерапия показана при сочетании халязиона с блефаритом, розацеа или акне [5] .
Существуют предположения, что для снижения риска рецидивов лечение хронического блефарита и халязиона следует проводить совместно с гастроэнтерологом, под контролем уровня глюкозы в крови [7] . Исходя из этого врачи рекомендуют исключить сахар, если пациент злоупотребляет им, а также исключить острое, жирное и жареное тем, у кого проблемы с работой желудочно-кишечного тракта. Однако данная практика не имеет под собой убедительной доказательной базы.
Если помимо халязиона у пациента диагностирован демодекоз, лечение может быть направлено на устранение его причины. При низком количестве особей кожного клеща этиотропную терапию не проводят [10] [13] .
Если положительная динамика при консервативном лечении не наблюдается, взрослым пациентам назначают интралезиональную стероидную инъекцию — укол противовоспалительного препарата в халязион под местной анестезией. Стероид уменьшает воспаление в хряще и размер образования, иногда халязион полностью исчезает. Инъекция может использоваться отдельно или в сочетании с местными комбинированными каплями либо мазями.
Считается, что интралезиональные стероидные инъекции столь же эффективны, как и оперативное лечение халязиона. Однако введение стероидов часто (в 2% случаев) приводит к серьёзным осложнениям: потере зрения, атрофии подкожно-жировой клетчатки и депигментации кожи [26] [27] .
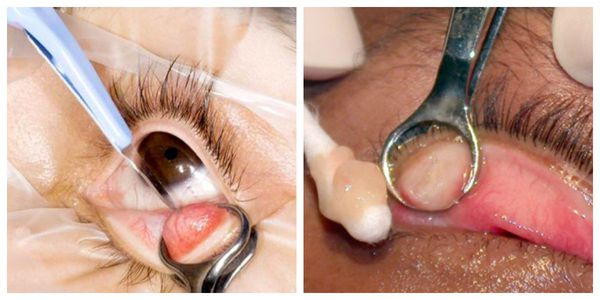
Активно применяется хирургическое лечение. Оно проводится при неуспешной консервативной терапии. Операция несложная, выполняется амбулаторно, под местной анестезией. Разрез может быть сделан как со стороны кожи, так и со стороны слизистой. На веко накладывается специальный окончатый зажим, полость вскрывается, вычищается, после чего накладывается асептическая повязка, и пациента отпускают домой. Ему назначается местное лечение в виде антибактериальных капель или мази. Швы накладывают крайне редко.
После операции на веке может возн икнуть синяк. Он возникает при наложении зажима, чаще является косметическим дефектом и проходит через две недели. Для уменьшения его размеров используют сухие холодные компрессы, но только в том случае, если во время диагностики у пациента не выявлено нарушения работы мейбомиевых желёз. Иначе холодные компрессы могут привести к закупорке протоков мейбумом и формированию новых халязионов.
В силу возраста выполнение хирургическог о вмешательства у детей сопровождается некоторыми сложностями, поэтому зачастую операция проводится в условиях стационара под общим обезболиванием.
Прогноз. Профилактика
Прогноз благоприятный. Рецидив возможен при неполном разрушении капсулы в ходе операции, причём халязион в таком случае может возникнуть на том же месте. Часто повторное развитие болезни обусловлено общим состоянием организма и другими заболеваниями век.
Чтобы избежать образования халязиона, важно соблюдать основные правила ухода за веками:
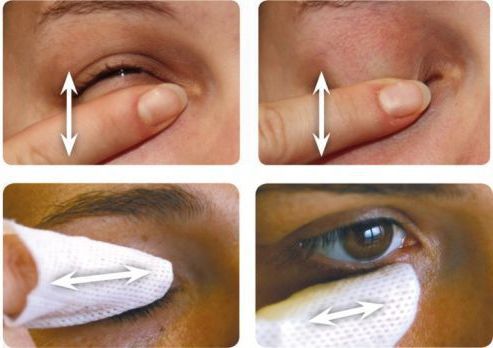
- Самомассаж век для устранения закупорки желёз.
- Очищение век с помощью тёплых компрессов и специальных косметических средств в виде крема или геля. Вместо гелей для гигиены век можно использовать разбавленный детский шам пунь, различные варианты мыла. Эти средства улучшают отток секрета мейбомиевых желёз, очищают веки от чешуек и загрязнений.
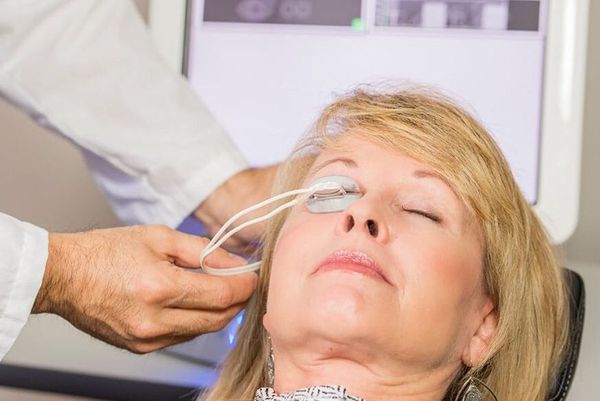
- Физиотерапевтическое воздействие аппаратом LipiFlow для более эффективного очищения и пассажа секрета мейбомиевых желёз. Принцип работы основан на прогревании век (40,5 °С) и мягкой пульсации, которая стимулирует отток секрета из мейбомиевых желёз и их очищение. Хорошо подходит для пациентов с хроническими блефаритами, осложнением которых очень часто становится халязион [5][14] .
- Употребление продуктов, содержащих незаменимые ненасыщенные жирные кислоты (моллюски, лосось, тунец, сельдь, рыбий жир и др.), либо использование препаратов Омега 3 и Омега 9 [5] .
Для профилактики рецидивов халязиона рекомендуется увлажнять воздух, сбалансировано питаться, соблюдать правила личной гигиены, делать массаж век и ухаживать за кожей, правильно подбирать мягкие контактные линзы и соблюдать режим их ношения. Также для кожи лица и век всегда полезен достаточный сон, умеренное пребывание на солнце и защита от ультрафиолета, физические упражнения и свежий воздух.
Лицо без преувеличения – визитная карточка любой женщины. И каждая стремится к идеалу. Чистая и ухоженная кожа – показатель не только внешней красоты, но и здоровья. И в этом вопросе не место чёрным точкам на лице! Как бороться с несовершенствами кожи, расскажут специалисты.
Ответы на вопросы от косметолога: как бороться с черными точками на лице?
От чего возникают черные точки?
Наша кожа усеяна порами. Через них вводится излишек влаги и кожного жира. Если поры забиваются пылью, чешуйками эпидермиса, кожным салом, возникают неэстетичные чёрные точки. В косметологии их называют комедонами.
Чёрные точки относят к одному из проявлений акне. Их нельзя оставлять без внимания, ведь появление чёрных точек говорит о недостаточном уходе за кожей и нездоровом образе жизни.

Помогает ли чистка лица от прыщей и черных точек?
Главная функция кожи – дыхание и выделение токсинов. Если поры забиты, кожа не способна выполнять свои задачи. На помощь придёт самый популярный способ борьбы с чёрными точками – чистка.
Процедура по чистке лица от черных точек подходит для кожи любого типа, и выполнять её можно в любом возрасте. Чистка лица от черных точек – это, в первую очередь, гигиеническая процедура, и только потом – эстетическая. Чистка лица поможет избавиться от черных точек, улучшить состояние кожи, восстановить главные её функции – дыхательную, терморегуляционную, защитную и т.д.
Борьба с черными точками и расширенными порами ведется разными способами – механическая, аппаратная, химическая чистка. Лучшее средство для борьбы с черными точками и частоту проведения процедур определяет косметолог относительно типа и состояния кожи.
Что лучше от черных точек – пилинг или чистка лица?
Чистка лица – удаление черных точек и загрязнений из пор. Если не так давно чистку выполняли исключительно вручную, то сегодня на помощь пришли аппаратные методы. Процедура чистка лица сегодня – эффективный метод борьбы против черных точек, который стоит на страже красивой и ухоженной кожи.
Пилинг лица от черных точек – не менее распространенная процедура в косметологии. Косметологи называют главной особенностью проблемной кожи утолщенный эпидермис, что приводит к появлению забитых пор. Пилинг от черных точек на лице проводят с целью отшелушивания старых клеток кожи и активизации процессов регенерации.

Пилинг лица против черных точек бывает нескольких видов:
- Механический. Мертвые клетки убирают с помощью абразивных веществ.
- Химический. Для отшелушивания используют различные кислоты, которые дополнительно стимулируют регенерацию кожи.
- Энзимный. Выполняют натуральными ферментами, которые отшелушивают клетки.
Чистка и пилинг лица при черных точках – это две абсолютно разные процедуры. Их объединяет только конечная цель – устранение черных точек.
Если чистку можно проводить как раз в год, так и регулярно, то пилинги выполняют только курсом, так как они имеют накопительное свойство.
Отличительная черта пилинга – период реабилитации. Пилинг – это сложная процедура, в ходе которой повреждается кожа. Ей требуется определенное время, чтобы старые клетки полностью отшелушились, а их место заняли новые.
Как часто делать чистку лица от черных точек?
Эффективность чистки лица от черных точек зависит, в первую очередь, от регулярности. Как часто необходимо проводить процедуру, зависит от индивидуальных особенностей кожи и правильного подбора косметики для домашнего ухода.
Косметолог всестороннее оценивает тип кожи и образ жизни, и подбирает лучшие методы чистки лица от черных точек.
Как делают чистку лица от прыщей и черных точек в салоне?
Чистка лица от прыщей и черных точек в салоне кардинально отличается от домашних процедур. Механические методы устранения черных точек давно отошли на второй план. Железными инструментами очистить кожу от загрязнений сложно и есть высокий риск занести в поры инфекцию.
На помощь косметологам пришла профессиональная аппаратная чистка лица от черных точек. Эти методы безболезненные и менее травматичные, гарантируют чистоту и привлекательный вид кожи.

Профессиональная чистка – это удаление черных точек в салоне красоты с помощью разнообразных аппаратов. Процедура чистки лица от черных точек в салоне бывает:
- Лазерная. Тончайший луч лазера стимулирует образование коллагена, разрушает ороговевшие слои эпидермиса. Лазерный пилинг лица от черных точек – эффективный способ вернуть коже свежесть и молодость.
- Ультразвуковая. Воздействие ультразвука обеспечивает выравнивание цвета кожи, оказывает увлажняющий эффект, стимулирует кровоснабжение. Ультразвуковая чистка от черных точек снижает отечность и тонизирует кожу.
- Вакуумная. Специальный аппарат создает отрицательное давление – он вытягивает из пор загрязнения, ороговевший эпидермис и кожное сало. Профессиональная чистка лица от черных точек завершается закрытием пор – на кожу наносят специальные охлаждающие маски.
Стоит ли делать чистку лица от черных точек?
Чистка лица и носа от черных точек направлена на:
- Улучшение цвета лица;
- Снижение выработки кожного сала;
- Очищение пор;
- Нормализацию движения крови и лимфы;
- Устранение ороговевшего эпидермиса;
- Стимуляцию выработки коллагена;
- Повышение тонуса кожи.
Чистка черных точек на лице в салоне – процедура, которая вернет вашей коже свежесть и привлекательность. Поэтому она обязательна для обладательниц любого типа кожи.
Сколько раз нужно делать чистку лица в салоне от черных точек?
Правильная чистка лица от черных точек включает в себя диагностику кожи, по результатам которой врач-косметолог определяет, сколько необходимо провести процедур.
Если кожа нормального типа, достаточно эпизодически выполнять чистку в салоне и грамотно ухаживать за кожей дома. Если кожа проблемная, потребуется регулярная чистка от черных точек на лице – не менее 7-10 процедур.
Особенно важна регулярная салонная чистка лица от черных точек для увядающей кожи, у которой снижен тонус. Процедура поможет нормализовать обменные процессы, устранит из кожи токсины, вернет эластичность.
Больно ли делать чистку лица от черных точек?
Чистка кожи лица от черных точек в салоне – полностью безопасная и безболезненная процедура. Ее проводят без применения обезболивающих средств, после чистки нет периода реабилитации и риска осложнений.
Ультразвуковая чистка лица против черных точек
Процедура при всей своей мягкости и безболезненности позволяет глубоко очистить поры и освободить кожу от токсинов. Уз чистка лица при черных точках показана даже для проблемной кожи.
Уберет ли ультразвуковая чистка лица черные точки? Ее стоит сомневаться! Ультракороткие волны проникают в глубокие слои кожи, устраняя загрязнения, отложения кожного сала, омертвевшие клетки.

Ультразвуковая чистка лица помогает не только от черных точек, но и оказывает массажный эффект, разглаживает морщины. Чистка лица от черных точек ультразвуком возвращает коже молодость. После нее кожа приобретает мягкость и нежность.
Процедура чистки начинается с обработки кожи тониками на основе минералов и специальными гелями. Они способствуют открытию пор. После чего ультразвук выводит на поверхность все загрязнения.
УЗ чистка лица от черных точек обладает множеством плюсов:
- Не требует предварительной подготовки. Благодаря этому вся процедура займет не более 20 минут, что значительно быстрее других разновидностей чистки лица
- Бережное устранение мертвых клеток кожи
- Эффективное разглаживание морщин
- Видимое сужение пор
- Возможность регуляции образования кожного сала
- Возвращение тонуса кожи
Эффект от ультразвуковой чистки заметен сразу! После процедуры можно смело встречаться с друзьями или идти на работу – кожа будет сиять чистотой и ухоженностью.
Атравматическая чистка Holy Land и Zein Obagi
Несмотря на свою деликатность, атравматическая чистка – эффективное средство в борьбе с черными точками. Процедура не травмирует верхние слои кожи, но позволяет избавиться от мёртвых клеток эпидермиса, избытка кожного сала и чёрных точек. Кислоты натурального происхождения устраняют загрязнения, возобновляют кожное дыхание.
Атравматическая чистка лица от черных точек подходит для всех типов кожи. Безопасные вещества в составе косметологических средств эффективны также в качестве профилактики акне.
Какую чистку лица выбрать?
Современная косметология предлагает множество вариантов чистки лица. Они отличаются способом воздействия на кожу.
Механическая
Правильная чистка лица проводится с использованием косметологической ложечки. Перед сеансом на кожный покров наносят раствор, помогающий раскрыть поры. Комедоны очищают вручную, соблюдая правила стерильности. После чистки лица возможны небольшие локальные покраснения, которые исчезают в течение нескольких часов. Механическая чистка болезненная, но дает видимый результат.

Ультразвуковая
Основана на воздействии ультразвуковых волн на кожу. Ультразвук глубоко проникает в дерму, затрагивая все элементы её структуры. Уз чистка лица позволяет устранить ороговевшие клетки эпидермиса, очистить поры от загрязнений и избытка себума, разгладить морщины.
Безболезненная и быстрая ультразвуковая чистка лица показана для всех типов кожи.
Вакуумная
Универсальная процедура, направленная на очищение и насыщение кожи питательными компонентами. Вакуумная чистка лица проводится с использованием насадок-присосок, создающих отрицательное давление. Насадки вытягивают из пор кожи скопившуюся грязь и излишек себума. Взамен кожа получает питательные вещества – аминокислоты, пептиды, гиалуроновую кислоту. Чистка лица вакуумом оказывает массажное воздействие, стимулирует кровообращение и лимфодренаж в коже.
Гальваническая
Проведение чистки лица необходимо для нормализации метаболизма и кровообращения в коже. На кожу воздействуют током слабого напряжения. Он «растапливает» кожное сало и выводит его наружу, трансформируя в мыло. Профессиональная чистка лица проходит без боли и осложнений. Но выполнять её чаще 1 раза в месяц не рекомендовано – частые процедуры способны усилить выработку себума.

Лазерная
Процедура нацелена на очистку кожи от грязи и стимуляцию естественных процессов регенерации клеток. Чистка лица лазером показана при множественных высыпаниях, черных точках, закрытых комедонах, явно выраженных порах. Чистка лица имеет и противопоказания – онкология, дерматиты, сахарный диабет.
Химический пилинг
Процедура способна убрать многие дефекты и несовершенства кожи. Химический пилинг лица от черных точек проводят с применением кислотных составов. Они глубоко проникают в кожу и вызывают контролируемый ожог. Но он не наносит вреда коже, а, наоборот, стимулирует рост клеток и образование коллагена.

Пилинг для лица против черных точек – процедура, которая требует периода реабилитации. Эффект от неё накопительный – морщины, пигментные пятна и другие несовершенства кожи исчезают примерно через неделю. Химический пилинг для лица от черных точек выравнивает цвет кожи, устраняет воспаление, оказывает бактерицидное действие.
Какую чистку лица выбрать для жирной кожи?
Для жирной кожи характерны выраженные поры, черные точки, усиленный блеск. Этот тип кожи, как никакой другой, подвержен высыпаниям из-за активной выработки себума. Поэтому план чистки лица у обладателей жирной кожи должен быть особенным.
Выполнение чистки лица обязательно с системной регулярностью. Чистка лица включает борьбу с комедонами и расширенными порами, нормализацию функции сальных желез. Для жирного типа кожи показана ультразвуковая и химическая чистка. Но если на коже присутствуют очаги острого воспаления, сначала нужно устранить их.
Какую чистку лица выбрать для сухой кожи?
Сухая кожа требует особого ухода. Из-за недостатка выработки себума и потери жидкости, кожа становится тонкой и не эластичной. Качественная чистка лица у обладателей сухой кожи – это устранение загрязнений и восполнение недостатка питательных веществ.
Алгоритм чистки лица для сухой кожи построен на использовании атравматичных методов. Они направлены на глубокое увлажнение. В таком случае не подойдет механическая чистка лица. Оптимальный способ чистки лица при сухой коже – ультразвук или лазер.

Процедура Hydrafacial
Аппаратный метод борьбы с акне и черными точками. Работа аппарата основана на гидропилинге и глубоком очищении кожи. Аппаратная чистка лица от черных точек проходит в несколько этапов:
- устранение мёртвых клеток эпидермиса и загрязнений;
- насыщение кожи питательными веществами;
- вакуумный массаж кожи лица.
Удаление черных точек в салоне аппаратом Hydrafacial проводят курсом 4-5 сеансов. После щадящей и деликатной процедуры нет периода реабилитации – вакуумный пилинг не травмирует кожу, поэтому безопасен даже для беременных.
Чистка лица против черных точек Hydrafacial дополнительно оказывает омолаживающее действие, нормализует кровообращение и стимулирует лимфодренаж. Преимущество процедуры – универсальность. Она подходит для всех типов кожи, возраста и времени года.
Автор статьи: Борьба с черными точками чистками и пилингами

Охремчук Елизавета Дмитриевна
С отличием окончила лечебный факультет Кировской медицинской академии, затем клиническую ординатуру на кафедре неврологии и клиническую интернатуру на кафедре дерматовенерологии Краснодарского государственного медицинского университета. Профессиональная переподготовка по программе «Косметология».
Читайте также:

