Как отличить герпес от атопического дерматита
Обновлено: 03.05.2024

Герпетическая экзема Капоши – это вирусное, нередко рецидивирующее поражение кожи, вызываемое вирусами простого герпеса (ВПГ) 1 и/или 2 типа, которое развивается на фоне какого-либо хронического дерматологического заболевания (чаще всего атопического дерматита) и проявляется распространёнными везикулёзными и эрозивными высыпаниями.
Синонимы
герпетическая экзема, герпетиформная экзема, вариолиформный пустулёз Капоши-Юлиусберга, острый оспенновидный пустулёз, синдром Капоши.
Эпидемиология
Возраст: чаще болеют дети (первичное инфицирование), рецидивы заболевания отмечаются у людей всех возрастных групп, но наиболее часто регистрируются в первые 17 лет жизни.
Пол: не имеет значения.
Анамнез
Первичное инфицирование протекает с выраженными общими симптомами, сопровождаясь головной болью, лихорадкой и увеличением регионарных лимфоузлов, при этом на фоне поражённой атопическим дерматитом (или другим дерматозом) коже появляются диссеминированные высыпания пузырьков, быстро вскрывающихся с образованием болезненных эрозий. Эрозии сливаются друг с другом, увеличиваясь в размерах и распространяясь на здоровую кожу. Рецидивы заболевания протекают легче и, как правило, не сопровождаются нарушением общего состояния.
Течение
острое начало с последующим хроническим рецидивирующим течением, высыпания разрешаются под действием противовирусных средств. В случае тяжёлого течения, особенно на фоне иммунодефицита, возможен летальный исход.
Этиология
Предрасполагающие факторы
- приём глюкокортикоидных (стероидных) гормонов и других иммуносупрессантов;
- осенне-зимнее время года;
- ранее перенесённое ОРЗ;
- ранее перенесённая Эбштейн-Бар вирусная инфекция;
- ранее перенесённая кишечная инфекция, вызванная Shigella, Salmonella, Yersinia, Campylobacter;
- онкологические заболевания;
- простой герпес, перенесенный или имеющийся у членов семьи;
- стресс;
- воздействие холода (переохлаждение);
- воздействие тепла (перегревание);
- воздействие УФО (солнца);
- истощение;
- случайная половая связь;
- лучевая терапия;
- атопический дерматит; ;
- экзема;
- буллёзный пемфигоид;
- пузырчатка;
- болезнь Хейли-Хейли;
- болезнь Дарье;
- ожоги;
Жалобы
Основное кожное заболевание (атопический дерматит, нейродермит, экзема) может сопровождаться зудом. В случае первичного инфицирования наряду с местными воспалительными проявлениями, обусловленными ВПГ, возможно развитие симптомов общей инфекционной интоксикации (повышение температуры тела, озноб, общая слабость и недомогание), могут появиться боли в суставах и мышцах, головная боль. При рецидивах герпетической экземы больные чаще всего жалуются на боль в месте высыпаний, иногда могут беспокоить локальные зуд и жжение. В дальнейшем пациенты предъявляют на образование болезненных эрозий, отделяющих серозный экссудат и склонных к периферическому росту и слиянию. В месте высыпаний отмечается выраженная отёчность кожи, особенно заметная на лице. Как правило, происходит одностороннее увеличение регионарных лимфоузлов, которые уплотняются и становятся болезненными. При поражении глаз беспокоит ощущение «песка в глазах», светобоязнь, может снизиться острота зрения. При высыпаниях во рту возможно развитие гиперсаливации (повышенного слюноотделения) и дисфагии (нарушения глотания).
Дерматологический статус
процесс поражения кожи ВПГ носит распространённый характер, изначально локализуясь на поверхности очагов имеющегося кожного заболевания, а впоследствии выходит за их пределы, поражая ранее неизменённую кожу. Пузырьки, как правило, располагаются симметрично, без группировки, иногда могут сливаться друг с другом. Дермографизм чаще всего стойкий белый.
Элементы сыпи на коже
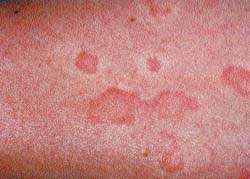
- основное дерматологическое заболевание представлено, как правило, воспалительными пятнами розового или красного цвета от 2 см в диаметре до поражения 90% поверхности тела, округлых или неправильных очертаний с нерезкими границами, нередко шелушащихся;
- возможно наличие очагов лихенификации (патологического состояния кожи, характеризующегося усилением кожного рисунка), обусловленной основной дерматологической патологией (экземой или атопическим дерматитом), которая может развиваться как на неизменной коже в результате её расчёсывания (первичной), так и вторичной (возникает на фоне предшествующих высыпаний в результате их расчёсывания). Цвет её может варьировать от розового до синюшно-красного или коричневого;
- пузырьки с пупковидным вдавлением в центре от 0,2 до 0,5 см в диаметре с серозным, редко с серозно-геморрагическим содержимым. Пузырьки располагаются на поверхности воспалительных пятен (очагов лихенификации), обусловленных имеющейся дерматологической патологией, или на внешне неизменённой коже и в дальнейшем вскрываются с формированием эрозий, иногда возможна трансформация пузырьков в пустулы;
- вторичные эрозии, образующиеся при вскрытии пузырьков, болезненные при пальпации, изначально около 0,5 см в диаметре, имеют тенденцию к периферическому росту и слиянию с образованием обширных очагов эрозированной кожи. Эрозии располагаются на фоне отёчной и гиперемированной кожи или очагов лихенификации. В дальнейшем эрозии разрешаются бесследно, крайне редко трансформируются в язвы;
- при иммунодефиците часто встречаются вторичные язвы, болезненные при пальпации, размеры которых могут колебаться от 1 до 20 см и более, что связано с их склонностью к периферическому росту. Края язв могут быть отвесными, неровными или блюдцеобразными, а дно может содержать участки некротического распада тканей. По периферии язвы окружены зоной воспалительной гиперемии и в дальнейшем постепенно разрешаются с образованием рубца;
- корки медово-жёлтого или желтовато-коричневого (реже бурого) цвета, образующиеся при подсыхании пузырьков, по отторжении корок образуются эрозии, реже – язвы, окружённые венчиком гиперемии;
Элементы сыпи на слизистых
- воспалительные пятна различных оттенков красного цвета до 2 см в диаметре, округлых очертаний с нерезкими границами, на поверхности которых в дальнейшем образуются пузырьки;
- пузырьки полушаровидной формы с пупковидным вдавлением в центре до 0,2 см в диаметре с серозным (реже - серозно-геморрагическим) содержимым. Пузырьки располагаются на поверхности воспалительных пятен и в дальнейшем вскрываются с формированием эрозий или (при локализации на губах) подсыхают с образованием корок медово-жёлтого (желтовато-коричневого) или бурого цвета;
- вторичные эрозии, образующиеся при вскрытии пузырьков или отторжении корок (на красной кайме губ), болезненные при пальпации, около 0,5 см в диаметре (иногда больше), окружены венчиком воспалительной гиперемии. В дальнейшем эрозии разрешаются бесследно, при иммунодефицитных состояниях они нередко трансформируются в язвы;
- при иммунодефиците часто встречаются вторичные язвы, характеризующиеся выраженной болезненностью при пальпации, размеры которых могут колебаться от 0,5 до 5 см в диаметре, что связано с их склонностью к периферическому росту. Края язв могут быть отвесными, неровными или блюдцеобразными, а дно может содержать участки некротического распада тканей или покрываться налётом. По периферии язвы окружены зоной воспалительной гиперемии и в дальнейшем постепенно разрешаются с образованием рубца;
- плёнчатые налёты белого, серого или коричневого цвета, располагающиеся на поверхности эрозий или язв;
- на красной кайме губ нередко встречаются корки медово-жёлтого или желтовато-коричневого (реже бурого) цвета, по отторжении которых образуются эрозии, реже – язвы, окружённые венчиком гиперемии;
- очаги лихенификации на красной кайме губ, обусловленные исходной дерматологической патологией, розового или красного цвета, нередко шелушащиеся.
Придатки кожи
ногтевые пластинки не изменены, но в ряде случаев (что связано с имеющейся дерматологической патологией – чаще всего с атопическим дерматитом) их поверхность может содержать точечные вдавления, поперечные борозды (линии Бо), быть неровной (холмистой), ногти могут утолщаться (с развитием пахионихии), а ногтевой валик может воспаляться. Нередко отмечается отполированность ногтевых пластинок с характерным блеском поверхности. Возможно диффузное поредение или полное выпадение волос в очагах лихенификации (в области наружной трети бровей и на теле).
Локализация
при вирусном поражении кожи сыпь (пузырьки) чаще всего встречается на лице, шее и туловище, реже – на конечностях; на слизистых оболочках высыпания наиболее часто локализуются на красной кайме губ, в полости рта, реже - на слизистой носа и конъюнктив. При иммунодефицитных состояниях возможны диссеминированные высыпания пузырьков по всему телу. Основное дерматологическое заболевание (атопический дерматит или экзема) имеет характерную локализацию – лицо (лоб, брови, веки, губы), шея (задне-боковые поверхности), грудь, верхние и нижние конечности (локтевые сгибы и подколенные ямки), поясница.
Дифференциальный диагноз
ветряная оспа, вирусная пузырчатка полости рта и конечностей, опоясывающий лишай с диссеминированным поражением кожи, аллергический дерматит, распространённый фолликулит, рожистое воспаление, многоформная экссудативная эритема, везикулёзная токсикодермия.
Сопутствующие заболевания
атопический дерматит; нейродермит; экзема; буллёзный пемфигоид; пузырчатка; болезнь Хейли-Хейли; болезнь Дарье; ожоги; менингит (менингоэнцефалит), сирингомиелия, рак желудка и других отделов желудочно-кишечного тракта, рак легкого, миелобластный лейкоз, лимфобластный лейкоз, болезнь Ходжкина (лимфогранулематоз), Т-клеточная лимфома кожи (включая грибовидный микоз); В-клеточная лимфома; ювенильная хроническая миелогенная лейкемия, микоплазменая пневмония, ВИЧ-инфекция, сепсис, кишечные инфекции (иерсиниоз, сальмонеллёз, дизентерия, амёбиаз и др.), инфекционный мононуклеоз, атопический дерматит, экзема, иммунодефицитные состояния, не ВИЧ-обусловленные, состояние после трансплантации органов и тканей.
Диагноз
Часто достаточно клинической картины и Анамнеза, для подтверждения диагноза могут применяться перечисленные ранее методы лабораторной диагностики.
Патогенез
На фоне предсуществующих дерматологических заболеваний происходит снижение барьерных функций кожи, что облегчает проникновение в неё вирусов простого герпеса. После проникновения в воспалённую кожу или слизистую оболочку ВПГ (1-го типа, реже 2-го типа) размножается в глубоких слоях эпидермиса (эпителия), вызывая гибель зараженных клеток, образование пузырьков и местную воспалительную реакцию, впоследствии вирус проникает в дерму, достигает окончаний чувствительных и вегетативных нервов и транспортируется по аксонам в тела нейронов, располагающихся в корешках чувствительных или вегетативных ганглиев. У 80–90% людей вирус герпеса после первичного инфицирования сохраняется в нервных ганглиях, где приобретает бессимптомное латентное течение. При рецидиве заболевания вирус реактивируется, мигрирует обратно в кожу или слизистую оболочку и вызывает клинические проявления рецидивного герпеса.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент

Герпетиформный дерматит — хроническое рецидивирующее заболевание, которое проявляется зудящей полиморфной сыпью из мелких пузырей, папул, пятен и волдырей и характеризуется гранулярными отложениями IgA в верхушках сосочков дермы. Высыпания всегда герпетиформно сгруппированы и имеют симметричную локализацию. Чаще всего поражаются локти и колени.
Синонимы
dermatitis herpetiformis, болезнь Дюринга, дерматит полиморфный болезненный Брока, пруригинозная пузырчатка.
Эпидемиология
Возраст больных: 20-60, чаще 30-40 лет. У детей встречается редко.
Пол: мужчины болеют в 2 раза чаще женщин.
Анамнез
Течение
острое начало с последующим хроническим многолетним течением (20-30 лет) с периодическими обострениями (высыпания держатся от нескольких дней до нескольких недель) и ремиссиями, возникающими на фоне приёма диаминодиафенилсульфона.
Этиология
Предрасполагающие факторы
Жалобы
Дерматологический статус
для заболевания наиболее характерными являются следующие признаки:
- истинный полиморфизм (наличие одновременно пузырей, волдырей, пятен и папул);
- распространенность и симметричность высыпаний;
- герпетиформная (напоминающая группировку пузырьков при герпесе) группировка сыпи;
Элементы сыпи на коже
- воспалительные пятна (полностью исчезают при надавливании прозрачным стеклом) розового или красного цвета, округлой или неправильной формы, размерами около 2 см в диаметре, имеющие тенденцию к периферическому росту и слиянию, на поверхности которых могут образовываться пузыри, узелки (папулы) или волдыри;
- напряженные пузыри до 1 см в диаметре, наполненные прозрачным или мутным содержимым (редко – геморрагическим), возникающие на фоне воспалительного пятна или внешне неизмененной кожи. Пузыри располагаются герпетиформно (напоминая группировку пузырьков при герпесе), что является характерным симптомом заболевания, реже – кольцевидно или гирляндообразно. В дальнейшем они или вскрываются, образуя эрозии, или подсыхают с формированием медово-желтых или бурых корок, под которыми постепенно происходит эпителизация. После заживления пузырей остаётся гипер- или гипопигментация. Симптомы Никольского, груши, Асбо-Хансена − отрицательные;
- полушаровидные папулы розового или красного цвета округлой формы до 0,5 см в диаметре, возникающие на фоне воспалительных пятен или неизмененной кожи и бесследно разрешающиеся;
- волдыри красного цвета до 1 см в диаметре, существующие чуть более суток и разрешающиеся бесследно;
- корки медово-жёлтого или бурого цвета, располагающиеся на поверхности эрозий;
- экскориации округлой или линейной формы как результат расчесов;
- болезненные эрозии, образующиеся после вскрытия пузырей, округлой формы, более 0,5 см в диаметре, располагающиеся на фоне неизменённой или воспалённой кожи, которые впоследствии разрешаются бесследно или оставляют после себя рубцы. Симптом периферического роста эрозий − отрицательный;
- нормотрофические рубцы, иногда возникающие на месте эрозий розового, перламутрово-белого или коричневатого цвета;
- вторичные (послевоспалительные) гипо- или гиперпигментные пятна;
Элементы сыпи на слизистых
- редко на слизистой оболочке полости рта образуются напряжённые пузыри до 1 см в диаметре, располагающиеся на фоне неизменённой или воспалённой слизистой, которые впоследствии вскрываются с образованием эрозий;
- болезненные эрозии около 1 см в диаметре, образующиеся при вскрытии пузырей и расположенные на фоне неизменной или воспалённой слизистой. Эрозии впоследствии быстро и бесследно эпителизируются;
Придатки кожи
Локализация
на коже − симметричная, излюбленное расположение – разгибательные поверхности локтевых и коленных суставов, ягодицы, крестцовая и лопаточная области, волосистая часть головы, лицо и граница роста волос; На слизистой оболочке полости рта высыпания встречаются редко − могут вовлекаться дёсны, щёки, твёрдое и мягкое нёбо.
Дифференциальный диагноз
Аллергический дерматит, диффузный нейродермит, чесотка, невротические экскориации, папулезная крапивница, уртикарный васкулит, буллёзный пемфигоид, герпес беременных.
Сопутствующие заболевания
гастродуоденит (язвенная болезнь желудка и/или двенадцатиперстной кишки), целиакия (глютеновая энтеропатия), В – клеточная лимфома, тиреоидит, сахарный диабет, диффузные болезни соединительной ткани (красная волчанка, дерматомиозит, склеродермия), бронхиальная астма, саркоидоз, ревматоидный артрит, анемия, эозинофилия периферической крови, псориаз, витилиго.
Диагноз
Постановка диагноза основывается: 1) на данных анамнеза (непереносимость препаратов йода, морепродуктов и продуктов, содержащих белок злаковых – глютен); 2) клинической картине заболевания (истинный полиморфизм кожной сыпи − наличие одновременно пузырей, волдырей, пятен и папул; распространенность и симметричность высыпаний; герпетиформная группировка сыпи − напоминающая группировку пузырьков при герпесе; зуд; выраженный терапевтический эффект от применения дапсона и его производных − эффект наблюдается уже в течение первых суток); 3) результатах гистологического исследования, подтверждённых прямой РИФ (выявление гранулярных отложений IgA и С3-фракции комплемента в верхушках сосочков дермы).
Патогенез
В настоящее время считается, что у всех пациентов с герпетиформным дерматитом наблюдается целиакия, которая в большинстве случаев протекает в малосимптомной или даже бессимптомной форме (не сопровождается диареей и синдромом нарушенного всасывания). В 1997 году у пациентов с герпетиформным дерматитом в сыворотке крови была идентифицирована тканевая трансглутаминаза, которую рассматривают как главный, если не единственный эндомизиальный аутоантиген при целиакии. Причиной связи между этими двумя заболеваниями являются антитела к тканевым трансглутаминазам, которые имеются как при целиакии, так и при герпетиформном дерматите. При герпетиформном дерматите определяются также IgA-антитела к эпидермальной трансглутаминазе. Однако неизвестно, что является главным патогенетическим механизмом в развитии герпетиформного дерматита: связывание IgA-антител с антигенами в кишечнике, откуда иммунные комплексы попадают в кровь и затем могут поступать в кожу, либо непосредственный контакт IgA с эпидермальной трансглутаминазой непосредственно в коже. В дерме IgA откладываются на микрофибриллах эластических волокон в вершинах сосочков дермы. Полагают, что здесь они запускают альтернативный путь активации комплемента, в результате чего образуются факторы хемотаксиса, начинается миграция нейтрофилов и высвобождение повреждающих ткани ферментов.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент
Для характеристики кожного поражения в виде папулезно-везикуальных высыпаний, гиперемии, инфильтрации, сухости, шелушения, лихенификации чаще используются термины «атопический дерматит» и «нейродермит». По клиническому течению атопический дермат
 |
Диффузный атопический дерматит отличается от ограниченного более распространенным процессом. Иногда процесс принимает генерализованный характер. Наряду с нерезко ограниченными буровато-красными участками инфильтрированной и лихенизированной кожи, которые могут охватывать обширные поверхности, отмечаются отдельные плоские блестящие узелки, множественные экскориации. Кожа больных диффузным атопическим дерматитом отличается сухостью. У некоторых больных наблюдается везикуляция и мокнутие. При этом в клинической картине заболевания преобладают, наряду с инфильтрацией и лихенизацией, отечность кожи, папулы, везикулы, эрозии и эритема островоспалительного характера. Больных беспокоит непрекращающийся зуд. На участках разрешившихся высыпаний остается временная гиперпигментация кожи. При диффузном атопическом дерматите отмечается хронически рецидивирующее течение с частыми и длительными обострениями. Очень часто у больных атопическим дерматитом наблюдаются респираторные проявления атопии: бронхиальная астма, риноконъюнктивит.
| Наряду с атопическим дерматитом, или нейродермитом, который хорошо известен дерматологам, встречается тяжелый, генерализованный атопический дерматит, который протекает с постоянными явлениями экзематизации и пиодермии. Для него характерно сочетание с атопическими заболеваниями респираторного тракта в виде аллергических риносинуситов, конъюнктивитов и атопической бронхиальной астмы. Тяжелое течение заболевания нередко приводит к инвалидности. Лечение этих больных представляется крайне затруднительным, что обусловлено часто встречающейся лекарственной непереносимостью |
Одна из особенностей течения атопического дерматита — гнойная кожная инфекция, проявляющаяся в виде пиодермии, для которой характерны мелкие пустулезные высыпания, носящие поверхностный характер. Типичным для этих больных является герпес симплекс, который может локализоваться на коже лица, рук, ягодиц, на слизистых оболочках и способен мигрировать на новые участки. Предрасположенность больных атопическим дерматитом к стафилодермии, герпетической инфекции считается клиническим признаком недостаточности иммунитета. Конъюнктивит при атопическом дерматите иногда носит сезонный характер и является проявлением поллиноза, хотя в большинстве случаев он наблюдается круглогодично. При посеве содержимого с конъюнктивы часто идентифицируется золотистый стафилококк.
Таким образом, можно выделить синдром, который характеризуется сочетанием тяжелого генерализованного атопического дерматита с чередованием распространенной экзематизации и пиодермии и респираторных проявлений атопии. При этом отмечается чрезвычайно высокий уровень IgE, сенсибилизация почти ко всем атопическим аллергенам. Сочетание аллергических IgE опосредованных реакций и иммунодефицита, клинически проявляющегося в рецидивирующей пиодермии, герпетической инфекции и подтвержденного результатами иммунологического исследования, является одним из патогенетических механизмов развития этого синдрома. Особая тяжесть заболевания, молодой возраст больных, неэффективность традиционных методов терапии позволили выделить это заболевание и назвать его тяжелым атопическим синдромом (Ю. А. Порошина, Е. С. Феденко, В. Д. Прокопенко, 1985 год).
К сожалению, традиционные методы терапии недостаточно эффективны при лечении тяжелого атопического синдрома. Глюкокортикостероиды, обладающие выраженным противовоспалительным, антиаллергическим действием, нередко приводят к стероидозависимости и вызывают ряд тяжелых осложнений в виде обострений очагов инфекции и пиодермии. Обострение пиодермии вызывает необходимость антибактериальной терапии, которая, как правило, обостряет атопический дерматит или осложняется в связи с наличием у больного лекарственной непереносимости. В связи с неэффективностью традиционной терапии в Институте иммунологии МЗ РФ разработаны и проводятся методы экстракорпоральной иммунофармакотерапии (ЭИФТ, плазмоцитоферез с диуцифероном, преднизолоном и др. препаратами).
За период 1995–1997 гг. в Клинике неврозов обследовано 2686 больных, обратившихся к аллергологу по поводу различных зудящих высыпаний на коже. Из них у 612 был выявлен атопический дерматит (205 мужчин и 405 женщин в возрасте от 16 до 35 лет, средний возраст — 22–25 лет).
Ограниченный атопический дерматит наблюдался у 319 пациентов, распространенный – у 205, а у 88 был выявлен тяжелый атопический синдром. Диагноз ставился на основании клинического, аллергологического и иммунологического обследования.
Всем больным проводилось общеклиническое, в том числе функциональное, лабораторное инструментальное обследование, консультации специалистов (ЛОР, гастроэнтеролог, окулист и др.).
Кроме тщательно собранного аллергологического, фармакологического и пищевого анамнеза по специально разработанной схеме, аллергологическое обследование производилось со стандартными отечественными наборами бытовых, пыльцевых, эпидермальных и пищевых аллергенов и включало кожные тесты — уколом или скарификационные (у больных с выраженным поражением кожи в области предплечий тесты выполнялись на спине), провокационные назальные и конъюнктивальные тесты, а также тест торможения естественной эмиграцией лейкоцитов (ТТЕЭЛ) in vivo по Адо А. Д. с медикаментами.
Иммунологическое обследование предусматривало определение общего и специфических IgE в сыворотке крови и исследование показателей первичного иммунного статуса: количества лейкоцитов, лимфоцитов, Т- и В-лимфоцитов, Т-хелперов и Т-супрессоров, иммуноглобулинов класса А, М, G, а также нейтрофильного фагоцитоза.
Клинически кожные проявления характеризовались наличием папулезно-везикулярных высыпаний, местами с геморрагическими корочками на поверхности, выраженной сухостью, распространенной эритемой, лихинизацией. В локтевых сгибах и подколенных областях отмечались очаги яркой гиперемии, отечности и экcсудации. Субъективно беспокоил мучительный зуд. У 28 из 88 больных тяжелым атопическим синдромом наблюдалась пиодермия – поверхностные пустулы с гнойным отделяемым. Пиодермия носила распространенный характер у 9 больных, ограниченный у 19, сочеталась с фурункулезом у 5 больных. 82 человека страдали рецидивирующим герпес симплекс.
Таблица 1. Респираторные проявления атопии у 365 больных атопическим дерматитом
Кроме проявлений атопического дерматита и пиодермии, у многих пациентов (365) имелись респираторные проявления атопии, которые представлены в таблице 1.
Большинство больных (427) страдали сопутствующими заболеваниями желудочно-кишечного тракта (хронический гастрит, язвенная болезнь желудка и 12-перстной кишки, дискинезия желчных путей и толстой кишки, дисбактериоз кишечника и др.).
У 362 пациентов выявлена патология ЛОР-органов (хронический гайморит, полипозный этмоидит, хронический тонзиллит, хронический субатрофический фарингит).
Как видно из таблицы 1, у значительного числа больных (41%) атопическим дерматитом был выявлен поллиноз. У половины пациентов (49,1%) отмечались респираторные проявления бытовой аллергии.
При аллергологическом обследовании 612 человек, страдающих атопическим дерматитом, у 428 пациентов была выявлена сенсибилизация к небактериальным аллергенам. В таблице 2 представлены результаты аллергологического обследования этих пациентов по данным кожных (prick и скарификационных), назальных и конъюнктивальных тестов, а также по определению специфических IgE в сыворотке крови.
Как видно из таблицы 2, наибольшее число положительных тестов было получено с бытовыми и пыльцевыми аллергенами, что, как говорилось выше, обусловлено наличием не только кожных, но и респираторных проявлений атопии.
Таблица 2. Результаты аллергологического обследования 428 больных атопическим дерматитом
105 больным, у которых в анамнезе имелись указания на медикаментозную непереносимость, проводился ТТЕЭЛ с лекарственными средствами. У 38 человек он оказался положительным.
Клиническое течение распространенного атопического дерматита и тяжелого атопического синдрома с рецидивами пиодермии и герпеса при наличии хронических очагов инфекции (хронический гайморо-этмоидит, хронический тонзиллит, дисбактериоз кишечника и пр.) позволило предположить, что у этой категории больных имеется сочетание аллергии и иммунодефицита. При иммунологическом обследовании были выявлены следующие изменения гуморального и клеточного иммунитета: снижение количества лимфоцитов периферической крови за счет уменьшения популяций Т-клеток, снижение нейтрофильного фагоцитоза. Отмечено увеличение продукции иммуноглобулинов класса А, М, и особенно IgE. У всех обследованных больных было зафиксировано значительное повышение уровня общего IgE, иногда в 10–30 раз по сравнению с уровнем у здоровых людей.
Наряду с термином атопический дерматит, отражающим аллергическую природу данного заболевания, по-прежнему широко используется (особенно дерматологами) более старое определение – нейродермит. Такое название было дано недаром, так как практически у всех больных обострение кожного процесса вызывается эмоционально-стрессовыми факторами, психотравмирующей ситуацией. В свою очередь, постоянный зуд, беспокоящий больного, вызывает раздражительность, вспыльчивость, приводит к бессоннице.
Пример
Больная Ч. 1972 года рождения находилась в клинике на лечении с 18.02.93 по 29.04.93 по поводу невротической депрессии, выраженного астено-депрессивного синдрома.
Сопутствующий диагноз: атопический дерматит, распространенная форма в стадии обострения (при выписке ремиссия). Поллиноз. Аллергический риноконъюнктивит. Сенсибилизация к пыльце деревьев. Пищевая аллергия к орехам, яблокам, моркови. Хронический гастрит со сниженной секреторной функцией. Дискинезия толстой кишки.
Жалобы на постоянный зуд кожи, высыпания, раздражительность, вспыльчивость, плаксивость, нарушение сна, головные боли, повышенную утомляемость, снижение настроения.
Из анамнеза: бабушка страдала экземой. У тети бронхиальная астма. Родилась первым ребенком, в срок. Со слов матери, беременность и роды протекали без осложнений. С пяти месяцев находилась на искусственном вскармливании – почти сразу появилась детская экзема. В пять лет диагностирован нейродермит. Наблюдалась дерматологами. Были длительные периоды относительного благополучия, когда оставался ограниченный дерматит (в области локтевых суставов, кистей). Летом всегда улучшение, обострение в сентябре—октябре. С 1992 года в мае появились явления ринита. Отмечалось обострение дерматита после употребления в пищу орехов, шоколада, яиц, цитрусовых. В августе 1993 года отек Квинке после употребления яблок, после этого яблоки не ела. С детства отмечено резкое обострение дерматита на фоне стрессовых ситуаций. Последнее ухудшение около года на фоне психотравмирующей ситуации в семье (развод с мужем). Распространились кожные высыпания, беспокоит постоянный зуд, из-за этого нарушился сон. За год похудела на 7 кг. Принимала супрастин и димедромл с незначительным эффектом. Местное лечение, назначенное дерматологом (названия мазей больная не знает), давало только кратковременное улучшение.
При поступлении: общее состояние удовлетворительное. Кожа сухая, на фоне участков гиперемии множественные расчесы, мелкопапулезные, везикулярные рассеянные высыпания, корочки. В области шеи, локтевых суставов, запястий выраженная лихенификация. Отеков нет. Явлений ринита, конъюнктивита нет. Слизистая полости рта и зева не изменена. В легких везикулярное дыхание, хрипов нет. Тоны сердца ясные, ритмичные, АД – 110/70. Пульс 88 в минуту, удовлетворительных свойств. Живот мягкий, безболезненный во всех отделах. Печень не увеличена. Дизурии нет. Стул не регулярный, склонность к запорам. Астенизирована. Настроение снижено. Фиксирована на своем состоянии и на психотравмирующей ситуации в семье.
Результаты клинико-лабораторного обследования: кл. ан. крови – HB-124, Л-5,0; п.1, с.46, э.12, л.36, м.5, соэ-8 мм/час. Биохим. ан. крови: общий белок 80,0; мочевина 4,4; креатинин 89,1, холестерин 6,1; бета-липопротеиды 6,1; билирубин общ. 14,8; АЛТ–0,25; АСТ-0,34; глюкоза 4,7; серомукоид 0,10. СРБ – отрицат., р-ция Вассермана отрицат.
Ан. мочи – без особенностей.
ЭКГ: без патологии.
Рентгенография ППН – прозрачность пазух не нарушена.
ЭГДС: гастрит, дуодено-гастральный рефлюкс.
Конс. ЛОР: здорова.
Конс. гинеколога: здорова
Конс. гастроэнтеролога: хронический гастрит со сниженной секреторной фукцией. Дискинезия толстой кишки.
Конс. невропатолога: вегето-сосудистая дисфункция по гипотоническому типу.
Иммунный статус: Л:5,0; Лф-36%, — 1,9; фагоцитоз 74%, Тлф-61%-1,1; Влф 5%-0,09; IgА 230, IgM 110, IgG 1400, IgG- общ. больше 1000.
Аллергологическое обследование: скарификационные тесты положительные с аллергенами из пыльцы березы +++, ольхи +++, орешника +++, дуба ++, ясеня ++, тополя +, с эпидермальными и бытовыми аллергенами – отрицательные. Сертификационные тесты с пищевыми пассивными аллергенами – орехи (грецкий, фундук, миндаль, арахис), морковь, яблоки (старкин, гольден) — положительные. Тестирование проводилось на спине.
Лечение: индивидуальная гипоаллергенная диета, в/в капельно дексона 8 мг на физ. р-ре, два дня; в/в кап. дексона 4 мг. На физ. р-ре – 3 дна, всего 28 мг; в/в кап. Аскорбиновая кислота 5,0 на физ. р-ре 5 дней; задитен 1 т. х 2 раза, фестал 1 т. х 3 раза во время еды, интал 2 кап. х 3 раза (растворенный в воде) за 20 мин. до еды, активированный уголь 1 т. х 3 раза через 1, 5 часа после еды; в/в кап. тавегил 2,0 на физ. р-ре – 2 дня, тавегил 2,0 в/м на ночь – 5 дней, ретаболил 1 т. на ночь, местная обработка кожи мазью целестодерм и мазью Унна, физиотерапия, (электросон, УФО), иглорефлексотерапия, комплексная психотерапия, лечебная релаксационная гимнастика, групповые и индивидуальные занятия с психологом. ГБО – 5 сеансов.
В результате проведенного лечения отмечена выраженная положительная динамика: высыпания на коже полностью исчезли, остается лихенификация в области локтевых сгибов и запястий, зуд почти не беспокоит. Нормализовался сон. Стала спокойнее, бодрее, активнее. Улучшилось настроение.

Кожа является самым большим органом человека и самым чувствительным к изменениям в организме. При сбоях в работе внутренних органов или при неблагоприятном воздействии на организм кожа реагирует высыпаниями. Относиться к такому симптому надо серьезно. Следует, не откладывая посетить врача.
Важно узнать, имеет ли сыпь инфекционную или аллергическую природу. То и другое требует своевременного лечения, а иногда и изоляции больного, если болезнь заразна. Наша клиника предлагает услуги опытных специалистов, а также достаточную базу для современных, точных лабораторных и диагностических исследований.
- К какому врачу необходимо обратиться при кожной сыпи?
- Заразна ли кожная сыпь?
- Какая диета необходима при кожной сыпи?
- Какая необходима диагностика при кожной сыпи?
- Чем опасна кожная сыпь?
- Почему необходимо сдавать анализы при кожной сыпи?
- О каких заболеваниях говорит кожная сыпь?
- Какое обследование необходимо при кожной сыпи?
- Какая кожная сыпь является опасной?
- Как отличить аллергическую сыпь от инфекционной
- Как избавиться от сыпи на коже?
- Как избавиться от зуда при кожной сыпи?
- Какие органы поражаются при кожной сыпи?
- Как подготовиться к приему дерматолога?
- Как провериться на кожные заболевания?
- Какие болезни лечит дерматолог?
- Какие анализы необходимо сдать у дерматолога?
- Какую диагностику может провести дерматолог в клинике?
- Куда обратиться с кожным заболеванием?
Виды аллергической сыпи
Аллергическая реакция появляется на попадание в организм какого-либо внешнего или внутреннего аллергена. Обычно выражается в виде высыпаний и зуда. Организм человека бросает все силы на нейтрализацию аллергена. Сосуды расширяются, кожа краснеет и воспаляется, появляется отек. Надо немедленно вызывать скорую помощь.
Иногда аллергия протекает в более легкой форме. Основные виды аллергических высыпаний:
- Крапивница. Она может выражаться в виде средних и больших волдырей. Они иногда сливаются друг с другом. Волдыри матового цвета, а по краям розовая каемка.
- Атопический дерматит. Кожа зудит, сухая и раздраженная. Это реакция на растения, животных, некоторые виды пищи, на духи и дезодоранты, бытовую химию, крема и пыль, на лекарственные препараты.
- Контактный дерматит. Появляются пузырьки на теле, кожа краснеет, зудит. Высыпания локализуются там, куда попал аллерген, как реакция на косметику, синтетическую одежду, медикаменты.
- Экзема. Она чаще локализуется на руках и на лице. Это многочисленные точечные высыпания с серозной жидкостью. Вызывают сильный зуд. Это может быть из-за стресса, нарушения эндокринной системы, обмена веществ, реакция на пищу, косметику, бытовую химию.
Есть еще токсикодермия, нейродермит, синдром Лейелла и так далее. Опытный врач-дерматолог или аллерголог помогут определить диагноз и назначить соответствующее лечение.
- Высыпания на коже
- Вызов дерматолога на дом
- Зуд в уретре
- Кожный зуд
- Кожная сыпь
- Профилактика случайных половых связей
- Новообразования кожи
- Пиодермия
- Розовый лишай
- Стрептодермия
- Чесотка
- Шелушение кожи
- Грибковые инфекции
- Кожная инфекция
- Гной на коже
- Пузыри на коже
- Папилломы на крайней плоти
- Венерические болезни
- Строение кожи
Сыпь при инфекционных заболеваниях
Сыпь при инфекционных заболеваниях сопровождается увеличением лимфоузлов, слабостью, утомляемостью, тошнотой и диареей, высокой температурой. Форма и локализация высыпаний зависит от вида инфекции, вызвавшей эту сыпь.
Болезни, сопровождающиеся кожными высыпаниями:
- Корь. Высыпания в виде папул появляются на 3-4 сутки за ушами, в области переносицы. И очень быстро сыпь распространяется на все лицо. Затем она переходит на верх спины, грудь, в последнюю очередь – на стопы и кисти рук.
- Краснуха. Сыпь мелкопятнистая, бледно-розовая. Локализуется на коже ягодиц в сгибах локтей и колен. На вторые сутки покрывает поверхность тела и конечностей.
- Скарлатина. Высыпания сплошные в виде покраснения из точек красного цвета. Сначала сыпь яркая, потом бледнеет и затем становится коричневатой. Сначала покрывается лицо, потом шея, грудь, верх спины. А потом – на бедрах и предплечьях.
- Ветряная оспа. Очень заразное заболевание с появлением везикул на волосистой части головы, в паховой области, на по всему телу, кроме ладоней и стоп.
- Герпес. Сыпь мелкая с жидкостью внутри. Очень болезненная. Образуется чаще на слизистой губ, на носу, половых органах. Сопровождается зудом и жжением.
Есть много других инфекционных заболеваний с сыпью на теле. Среди них менингит, мононуклеоз, пневмония. Протекает болезнь с явными симптомами общей интоксикации организма.
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Соскоб с кожи
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи
Главные отличия аллергической и инфекционной сыпи
При внешней схожести аллергическая сыпь и инфекционная имеют свои особенности.

Аллергическая сыпь появляется на лице и руках, редко по всему телу. Инфекционная – на любой поверхности тела.
Сыпь при аллергии возникает внезапно, когда попадает аллерген. Инфекционная сыпь появляется поэтапно, сначала в одном, потом в другом месте.
У аллергических высыпаний нет четкой формы, края размыты. Инфекционная сыпь чаще имеет четкие формы.
Инфекционная сыпь, как правило, проявится, спустя время и у кого-то из членов семьи, так как она заразна. Аллергия не заразна.
- Лечение сыпи на коже
- Сыпь у женщин
- Сыпь у мужчин
- Сыпь у подростков
- Сыпь при беременности
- Диагностика кожной сыпи
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.

Абаева Юлиана Генриховна
Стоимость приема - 2700 р.
Абакарова Севиля Абакаровна
Стоимость приема - 2000 р.
Абачева Маида Ферезуллаевна
Стоимость приема - 2600 р.
Абдуллаева Ульвия Абдуллаевна
Стоимость приема - 13164 р.
Абдурахмонова Гульчехра Баротовна
Стоимость приема - 1900 р.
Абрамова Екатерина Игоревна
Стоимость приема - 2000 р.
Абрамова Светлана Николаевна
Стоимость приема - 3320 р.
Абросимова Валерия Сергеевна
Стоимость приема - 1534 р.
Авакян Назели Аваговна
Стоимость приема - 2000 р.
Аванесян Гаяне Юрьевна
Стоимость приема - 2000 р.
На сервисе СпросиВрача доступна консультация дерматолога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте! Больше похоже на фолликулит. Используйте раствор зеркалин до заживления . Старайтесь не мочить и пока не бриться
Бэлла, добрый день!
Но у меня фолликулит на спине, вся спина и руки. Зеркалин мажу, ещё кетоплюс, но слабо помогает.


Бэлла, зеркалин уже три недели использую на спине, улучшение есть, но слабое. Наверное, лучше фуцидин.

Бэлла, а можно сдать какой-нибудь анализ, чтобы определить вирус это, бактерия или грибок, или герпес, и не лечить вслепую?

По высыпаниям видно, что это бактериальная инфекция. Можно сдать посев содержимого пустул с определением чувствительности к антибиотикам. Но он не всегда информативен

Здравствуйте! Это фолликулит, наружно р-р хлоргексидина 2 раза в день и мазь мупироцин (супироцин бондерм бактробан) или фуцидин 3 раза в день 10-14 дней. Водные процедуры ограничить, не бриться.
Дарья, спасибо. У меня еще фолликулит на спине и руках. Пока применял зеркалин и кетоплюс. Там тоже применять указанные Вами средства?

Прикрепите фотографии высыпаний на спине, возможно нужна системная терапия, если наружные средства не помогают в течение длительного времени.

Добрый день, это фолликулит, в уголках губ заеды осложненные вторичной инфекцией. На время лечения не бриться. На высыпания наносите раствор хлоргексидина, крем фуцидин 2 раза в день 10-14 дней.
Марина, спасибо. У меня еще фолликулит на спине и руках. Пока применял зеркалин и кетоплюс. Там тоже применять фуцидин?

Марина, а, можно сдать какой-нибудь анализ, чтобы определить вирус это, бактерия или грибок, или герпес, и не лечить вслепую?


Максим, добрый день!
Уже недели три мажу зеркалином фолликулит на спине, не очень помогает.
Ещё кетоплюс




Здравствуйте сдайте срочно коагулогррамму
Ифа крови на цмв вэб впг токсоплазму хламидии и микоплазмы методом ифа иммуноглобулины g m
Елена, добрый день!
Коагулограмму сдавал недели 2-3 назад, всё было в порядке. У меня похожие высыпания ещё на спине и руках. Фото прикрепил.



Эльлар, здравствуйте. Помню вас.
Попробуйте на спину и на высыпания в области лица перейти на базирон 5 % 1 раз в день 2 недели, а потом перейти на 10 % 1 раз в день до исчезновения симптомов.
На лице тоже фолликулит

Ну как по мне так лучше базирон по такой схеме. Раз антибиотик в зеркалине слабо помогает. А базирон заодно поможет размягчить и осветлит. Поможет быстрее разрешить процесс
Кристина, отлично спасибо. А, можно сдать какой-нибудь мазок, чтобы определить вирус это, бактерия или грибок, или герпес, и не лечить вслепую?

Кристина, понятно, спасибо, т.е. придется лечить наугад, ведь это может быть и бактерия, и грибок, и герпес?



Напоминаем, что консультации специалистов сайта даются исключительно в справочных целях и не являются постановкой диагноза или основанием
для назначения лечения. Необходима очная консультация специалиста, в том числе для выявления возможных противопоказаний.
Читайте также:

