Как отличить абсцесс от гематомы
Обновлено: 24.04.2024

По цвету гематома может быть разной – от ярко-красной до фиолетовой, чаще всего она неоднородна – края ее более темные, синеватого оттенка, а внутри гематома красная.
Ниже в статье вы найдете причины заболевания; врачей, которые его лечат; необходимые лечебные процедуры для лечения; а также общую информацию о заболевании его локализации, особенностях диагностики заболеваний и лечения их. Тем не менее, советуем проконсультироваться с врачом, ибо самолечение в 90% чревато переходом болезни в хроническую стадию с крайне неприятными осложнениями

Гематома. Общая информация
Гематома – состояние, характеризующееся скоплением жидкой или свернувшейся крови внутри тела, которое возникает в результате разрыва сосудов и локализуется в мягких тканях. По размеру гематомы могут быть небольшими, а могут сдавливать мягкие ткани и расположенные рядом органы. Гематомы образуются под кожей, слизистыми оболочками, в толще мышц, в стенке внутренних органов, в головном мозгу.
При лечении Гематомы врачи клиники БИОСС используют как проверенные временем, так и самые новые разработки и авторские методики.
В нашей клинике работают лучшие врачи в Москве, имеющие большой опыт в лечении Гематомы
Существует несколько классификаций гематом:
Как отличить гематому от обыкновенного синяка?

Существуют определенные признаки гематомы, которые позволяют отличить ее от обыкновенного поверхностного синяка:
- в области гематомы возникает резкая боль;
- появляется опухоль в месте травмы;
- мышцы перестают нормально функционировать, и происходит ограничение подвижности;
- местно повышается температура, то есть кожа становится на ощупь горячей.
КОГДА СТОИТ ЗАБИТЬ ТРЕВОГУ, ПЕРВЫЕ СИМПТОМЫ ГЕМАТОМЫ
Гематома дает свои симптомы и признаки почти сразу же после повреждения.
- Во-первых, кожа в месте гематомы резко болезненна.
- Через короткий промежуток времени место повреждения начинает отекать, опухоль может значительно распространяться и мешать движению (например, при гематоме на щиколотке отек может быть таким, что нельзя самостоятельно передвигаться, наступать на пораженную ногу).
- После отека стремительно краснеет место кровоизлияния. Пациенты чувствуют внутреннее напряжение в области гематомы, она твердая на ощупь.
По цвету гематома может быть разной – от ярко-красной до фиолетовой, чаще всего она неоднородна – края ее более темные, синеватого оттенка, а внутри гематома красная.
ВИДЫ ГЕМАТОМ И ИХ ЛЕЧЕНИЕ
Есть несколько подходов к классификации гематом.
Гематомы различают в зависимости от:
- характера кровотечения – они бывают артериальными, венозными и смешанными;
- локализации – подкожные, внутримышечные, внутричерепные и т.д.;
- клинических признаков – осумкованные, пульсирующие, простые.
Кроме этого, выделяют в лечении ситуативные гематомы, которые требуют особенного подхода, например, гематомы при родах, гематомы во время беременности и т.д.
Артериальная гематома – это гематома, которая содержит в полости артериальную кровь. Как правило, такие гематомы ярко красные, они часто бывают разлитыми – с большим распространением на поверхности. Венозная гематома возникает при сдавлении и нарушении целостности вены. По цвету эти гематомы синевато-фиолетового цвета, они малоподвижны, тверды на ощупь. Наиболее частые гематомы – смешанные, когда в полость выходит и артериальная, и венозная кровь.
Подкожная гематома образуется под слоем кожи и похожа больше на синяк. Образовываться они могут как из-за травм, так и из-за различных заболеваний – туберкулеза, сифилиса, скарлатины, красной волчанки. Часто такие гематомы образуются у лиц, страдающих гемофилией. При малейшем повреждении сосуда у них возникают пятна на коже. Подкожные гематомы могут быть трех степеней.
При гематоме легкой степени ее признаки возникают пролонгировано – приблизительно через сутки после травмы, при этом она абсолютно не мешает функционированию того органа, на котором она появилась. Болезненные ощущения слабые, а иногда и вовсе не возникают. Если гематома ничем не осложнена, то она проходит самостоятельно без какого-либо лечения. Гематома средней степени образуется через три-четыре часа. При этом гематома может частично нарушать работу органа, на котором она возникла. Вокруг такой гематомы образуется легкая припухлость и отек мягких тканей. На место гематомы нужно приложить холод, давящую повязку и обратиться в медицинское учреждение. Гематома тяжелой степени может возникнуть при серьезной травме. При этом наличие гематомы нарушает работу органов. Образуется кровоизлияние быстро – буквально через час на месте повреждения можно заметить синее пятно. Чаще всего это подкожная гематома, которая видна невооруженным глазом. С течением времени гематома усиливается и может стать внутримышечной. В этом случае пациент будет ощущать онемение и болезненность в мышцах. Такая гематома требует обязательного осмотра врача и назначения дальнейшего лечения. Если гематому не лечить, то это может нанести серьезный вред организму человека.
Внутримышечная гематома характеризуется скоплением крови в мышцах. При этом пациент чувствует значительную болезненность в области повреждения. Функция мышцы нарушается. Для того, чтобы вылечить такую гематому, необходимо обязательно проконсультироваться с врачом. Возможно, понадобится хирургическое вскрытие гематомы, дренирование полости.
Внутричерепные гематомы бывают нескольких видов – эпидуральные, внутримозговые, субдуральные, внутрижелудочковые.
Эпидуральные гематомы – это скопление крови между мозговой оболочкой и костью черепа. Чаще всего такие гематомы возникают возле виска, их развитие связано с травматическим моментом (ударом об камень, ударом по голове тупым предметом). При эпидуральной гематоме чаще всего страдает артерия, поэтому такая гематома является еще и артериальной. В месте разрыва быстро скапливается до ста пятидесяти миллилитров крови. Появление такой гематомы приводит к сдавлению головного мозга. При этом пациент теряет кратковременно сознание, а потом приходит в сознание, но чувствует головную боль, слабость, рвоту. После нескольких часов улучшения происходит резкое ухудшение. В зависимости от размера гематомы, может быстро наступить состояние коматоза. Сердечные сокращения урежаются, давление падает, глаза перестают реагировать на раздражители (кроме зрачков). При диагностировании такой гематомы назначается экстренная операция по устранению ее.
Субдуральные гематомы – это кровоизлияния между паутинной и твердой оболочками мозга.
В таких гематомах собирается венозная кровь, поэтому они являются еще и венозными. Довольно часто такие гематомы бывают двусторонними – первая возникает в месте удара, а вторая – противоудара. Эти гематомы имеют большую площадь, нежели эпидуральные, могут иногда содержать до трехсот миллилитров крови. При наличии такой гематомы кризисные явления у пациента могут нарастать в течение двух суток – возникает гемипарез, сбои в дыхании, эпилепсия, брадикардия. Лечение такой гематомы хирургическое, состоит в иссечении самой гематомы, восстановлении целостности кости и ревизии мозга. В некоторых случаях накладывается дренаж.
Внутримозговая гематома весьма сложна для диагностики. Кровоизлияние может происходить медленно, нарастая в объеме день изо дня. Постепенно появляются и симптомы внутримозговой гематомы. В некоторых случаях непосредственный кровоподтек может появиться через определенное время после травмы. Симптомы такого кровоизлияния зависят от того, в каком месте оно произошло – могут быть нарушения слуха, речи, зрения, потери сознания, расстройства памяти, потеря чувствительности или наоборот, гиперчувствительность. Чаще всего такая гематома лечится специальными препаратами, которые помогают ей рассосаться. Их применяют в том случае, если объем излитой крови менее тридцати миллилитров. В ином случае может понадобиться операция.
Внутрижелудочковая гематома возникает в том случае, если кровоизлияние происходит в желудочки головного мозга. Лечение такой гематомы зависит от ее размеров. Если консервативно вылечить такую гематому невозможно, то прибегают к оперативному вмешательству.
Существует несколько классификаций гематом:
С учетом локализации: подкожные, подслизистые, подфасциальные, межмышечные гематомы и пр. Кроме того, выделяют гематомы, которые локализуются в области внутренних органов, а также в полости черепа.
С учетом отношения к сосуду: непульсирующие и пульсирующие гематомы.
С учетом состояния крови в области поражения: свежие (несвернувшиеся), свернувшиеся, инфицированные, нагноившиеся гематомы.
С учетом клинических признаков: диффузные, ограниченные и осумкованные гематомы.
В отдельную группу также следует выделить внутричерепные гематомы (субдуральные, эпидуральные, внутрижелудочковые, внутримозговые и субарахноидальные кровоизлияния), которые по клиническим признакам, особенностям течения и возможным последствиям для жизни пациента отличаются от всех остальных видов гематом.
Абсцесс мягких тканей — это расположенная в мышцах или подкожной жировой клетчатке, отграниченная от окружающих тканей и заполненная гнойным содержимым полость. Характеризуется наличием отека, гиперемии, болезненности кожи и симптома флюктуации в зоне поражения. Сопровождается общесоматическими изменениями: головной болью, гипертермией, недомоганием, расстройством сна. Обследование включает осмотр, УЗИ, рентгенографию, диагностическую пункцию абсцесса и бактериологическое исследование его содержимого. После формирования абсцесса производится его вскрытие с последующим послеоперационным дренированием и промыванием растворами антисептиков.
МКБ-10


Общие сведения
Абсцесс мягких тканей отличается от других гнойно-воспалительных заболеваний наличием инфильтративной капсулы (пиогенной мембраны). Капсула ограничивает абсцесс от близлежащих анатомических структур и препятствует распространению гнойного процесса. Однако накопление значительного количества гнойного экссудата, увеличение абсцесса и истончение его капсулы могут привести к прорыву с выходом гнойного содержимого в окружающую клетчатку или межмышечные пространства и развитием разлитого гнойного воспаления — флегмоны.

Причины
Абсцесс мягких тканей обусловлен попаданием в ткани гноеродных микроорганизмов. Примерно в четверти случаев патология вызвана стафилококковой инфекцией. Возбудителями также могут являться стрептококки, кишечная палочка, протей, синегнойная палочка, клостридии и пр. патогенные микроорганизмы. Зачастую отмечается полимикробная этиология. При костном туберкулезе может наблюдаться «холодный» абсцесс, вызванный микобактериями. Основные причины заболевания:
- Травматические повреждения. Проникновение гноеродных микроорганизмов чаще происходит при нарушении целостности кожного покрова в результате ранений, травм, микротравм, ожогов, отморожений, открытых переломов.
- Отдаленные очаги инфекции. Абсцесс мягких тканей может возникать при распространении микроорганизмов лимфогенным и гематогенным путем из имеющихся в организме гнойных очагов, например, фурункула, карбункула, пиодермии и пр.
- Врачебные манипуляции. Инфицирование может произойти ятрогенным путем при проведении инъекции инфицированной иглой.
- Разъедающие жидкости. В редких случаях наблюдается асептический абсцесс, возникающий в результате попадания в ткани вызывающих их некроз жидкостей (керосин, бензин и др.).
Факторы риска
По наблюдениям специалистов в сфере гнойной хирургии, благоприятствующим фоном является:
- наличие в организме очага хронической инфекции (синусит, хронический тонзиллит, фарингит);
- длительно протекающее заболевание желудочно-кишечного тракта (гастроэнтерит, энтерит, колит);
- расстройства периферического кровообращения (при атеросклерозе, варикозе, посттромбофлебитической болезни);
- обменные нарушения (ожирение, гипотиреоз, авитаминоз).
Особенно значимую роль в развитии и прогрессировании гнойного процесса играет сахарный диабет с выраженной ангиопатией.

КТ живота и таза. Ограниченное гиподенсное скопление жидкости в толще левой подвздошно-поясничной мышцы (псоас-абсцесс).
Симптомы
Абсцесс мягких тканей характеризуется наличием местных и общесоматических симптомов. К местным признакам относится болезненность, припухлость и покраснение участка кожи, расположенного над абсцессом. Надавливание в пораженной области вызывает усиление боли. При поверхностном расположении местная симптоматика отчетливо выражена. Через несколько дней появляется симптом флюктуации, свидетельствующий о скоплении жидкого содержимого внутри воспалительного очага.
При глубоко расположенном абсцессе местные симптомы не так заметны, флюктуация отсутствует, на первый план выходят изменения в общем состоянии больного. Общесоматические признаки неспецифичны. Пациенты отмечают повышенную утомляемость, периодическую головную боль, разбитость, нарушение сна, подъем температуры тела, которая может достигать 39-40° С и сопровождаться ознобом.
Осложнения
Возможно распространение гнойного процесса с развитием сепсиса, представляющего угрозу для жизни больного. Другими осложнениями абсцесса являются:
- флегмоны мягких тканей, распространяющиеся по межмышечным и клетчаточным пространствам;
- гнойное расплавление стенки близлежащего крупного сосуда с возникновением кровотечения;
- вовлечение в процесс нервного ствола с формированием неврита;
- распространение процесса на твердые структуры с развитием остеомиелита близлежащей кости.
Диагностика
В ходе консультации гнойный хирург обращает внимание на наличие в анамнезе указания на появление воспалительных симптомов после перенесенной травмы, ранения или инъекции. Для выявления фоновых заболеваний по показаниям привлекают терапевта и других специалистов. План обследования включает следующие диагностические процедуры:
- Объективный осмотр. Поверхностно расположенный абсцесс мягких тканей легко выявляется при осмотре пораженной области. Определяется локальная резкая болезненность, отек, гиперемия и гипертермия, в ряде случаев выявляется флюктуация.
- Дополнительные исследования. Глубокие абсцессы требуют назначения УЗИ мягких тканей и диагностической пункции. Полученный материал подвергают бактериологическому исследованию для определения чувствительности гноеродной микрофлоры к антибиотикам. При подозрении на «холодный» абсцесс производят рентгенологическое обследование пораженной области и ПЦР-диагностику туберкулеза.

Лечение абсцесса мягких тканей
Основной метод лечения – оперативный. Тактика определяется локализацией, объемом и стадией гнойного процесса, наличием или отсутствием осложнений. При небольших поверхностных абсцессах возможно амбулаторное наблюдение. Госпитализация необходима при рецидивировании, наличии осложнений и тяжелых фоновых заболеваний, выявлении анаэробной инфекции, высоком риске распространения гнойного воспаления при расположении абсцесса на лице, вблизи крупных сосудов и нервов.
Консервативная терапия
В начальной стадии рекомендованы консервативные мероприятия: противовоспалительные средства и УВЧ. В последующем медикаментозную терапию применяют в дополнение к хирургическому лечению. Назначают антибиотики широкого спектра действия, после получения результатов бакисследования схему корректируют с учетом чувствительности возбудителя. При генерализации инфекции необходимо проведение массивной антибактериальной терапии, дезинтоксикационных, инфузионных и симптоматических лечебных мероприятий.
Хирургическое лечение
Сформировавшийся абсцесс мягких тканей подлежит обязательному оперативному лечению. Вскрытие и дренирование обычно проводится хирургом в амбулаторной операционной. В хирургии в настоящее время применяется открытое и закрытое оперативное лечение абсцесса. Закрытое вмешательство производится через небольшой разрез, включает кюретаж стенок и аспирацию содержимого абсцесса, использование двупросветной трубки для дренирования, активную аспирацию и промывание полости после операции.
Открытый способ лечения предусматривает опорожнение и промывание абсцесса антисептиком после его широкого рассечения, дренирование при помощи широких полосок, ежедневный послеоперационный туалет полости абсцесса и перевязки. Швы не накладывают. После санации очага и формирования грануляций применяют мазевые повязки. Рана заживает вторичным натяжением.
Прогноз и профилактика
При своевременном адекватном лечении прогноз благоприятный. Позднее обращение за медицинской помощью может стать причиной развития опасных осложнений. Предупреждение образования абсцесса заключается в соблюдении правил асептики и техники выполнения инъекций, применении только одноразовых шприцев и игл, своевременном лечении гнойных процессов различной локализации, повышении неспецифической резистентности организма, адекватной тщательной первичной обработке ран при травматических повреждениях.
Гематома мягких тканей – это полость, образовавшаяся в результате травмы и заполненная кровью или сгустками. Возникает при излитии крови в ткани из поврежденного сосуда. Представляет собой плотное или флуктуирующее опухолевидное образование, болезненное при пальпации, сопровождающееся отеком и изменением цвета кожи. При глубоком расположении проявляется нарушением формы и локальным увеличением объема пораженного участка. Патология диагностируется на основании жалоб, данных анамнеза и внешнего осмотра. В сомнительных случаях назначается ультрасонография. Лечение – местные консервативные мероприятия, в тяжелых случаях показано вскрытие, дренирование.
МКБ-10


Общие сведения
Гематома мягких тканей – распространенное патологическое состояние в современной травматологии. Может выявляться в области конечностей, лица или туловища, быть небольшой или обширной, располагаться подкожно, внутримышечно, подфасциально, под слизистой оболочкой. Мелкие поверхностные гематомы чаще обнаруживаются в области пальцев рук, обширные скопления крови – в зоне нижних конечностей (голени и бедра). Небольшие образования нередко рассасываются самостоятельно. При попадании инфекции наблюдается нагноение. Патология диагностируется у всех групп населения, отмечается некоторое преобладание людей с высоким уровнем физической активности (детей, молодых мужчин).
Причины
Гематомы могут обнаруживаться при любых видах травматических повреждений (автодорожных, производственных, падениях с высоты и пр.), но наиболее распространенной причиной их образования является бытовая травма. Патология обычно возникает после прямого удара при ушибе, может формироваться вследствие интенсивного сдавления, разрыва сосуда при переломах, вывихах и других повреждениях. Предрасполагающими факторами, увеличивающими вероятность развития данного состояния, являются заболевания, сопровождающиеся нарушениями со стороны свертывающей системы крови и повышенной хрупкостью сосудистой стенки.
Патогенез
В основе механизма формирования гематомы мягких тканей лежит разрыв кровеносного сосуда без наличия раны, реже – при небольшой ране (обычно колотой). Интенсивное локальное травматическое воздействие при ушибе, повреждение костным отломком, резкое противоестественное смещение одних анатомических структур относительно других при переломе или вывихе становится причиной нарушения целостности сосудистой стенки. Кровь под давлением вытекает и «раздвигает» ткани, формируя полость.
Часть крови пропитывает ткани, поэтому в дальнейшем наблюдаются цикличные изменения цвета кожных покровов, обусловленные распадом эритроцитов с образованием гематоидина и гематосидерина. Вначале место повреждения становится багровым или багрово-синюшным, позже приобретает зеленоватый, а затем желтоватый оттенок. При глубоких гематомах цвет кожи может оставаться неизмененным.
В последующем гематома либо рассасывается, либо длительно сохраняется, претерпевая ряд последовательных изменений, завершающихся рубцеванием. При вскрытии свежих образований кровь алая, вязкая, густая, иногда желеобразная, что объясняется активностью факторов свертывания. Позже в полости обнаруживаются либо старые сгустки, либо темная жидкая лизированная кровь. При опорожнении застарелых гематом сгустки могут быть твердыми, образовывать цельную массу, плохо отделяться от окружающих тканей, что связано с начавшимся процессом рубцевания и перерождения в фиброзную ткань. Инфицированные полости заполнены серозным или гнойным содержимым.
Классификация
Систематизация осуществляется по нескольким признакам. Целью деления на группы является оценка тяжести патологии, выбор лечебной тактики, определение необходимости проведения хирургического вмешательства и наиболее вероятного прогноза. В клинической практике различают следующие виды гематом:
- По локализации. Гематомы могут быть расположены под кожей, в подслизистом слое, под фасцией, в толще мышечной ткани. Наиболее крупные полости локализуются внутри мышц или подфасциально (между мышцей и фасцией), что обусловлено богатым кровоснабжением и эластичностью скелетной мускулатуры.
- По состоянию сосуда. Пульсирующие гематомы формируются при повреждении сосуда большого калибра, отличаются отсутствием тромба в зоне повреждения, возможностью свободного движения крови из полости образования в полость сосуда и обратно. Непульсирующие гематомы обнаруживаются при нарушении целостности мелких и средних сосудов, дефект стенки которых быстро закрывается тромбом.
- По состоянию излившейся крови. Несвернувшиеся (свежие) гематомы выявляются в первые часы или дни после травмы, свернувшиеся – спустя несколько суток, лизированные (заполненные старой кровью, неспособной к свертыванию) – через несколько недель. Указанные сроки могут колебаться в зависимости от активности факторов свертывания, размера образования и иных обстоятельств. При проникновении инфекции наблюдается инфицирование, позже – нагноение.
- По отношению к тканям. При развитии диффузных гематом процесс пропитывания тканей кровью преобладает над процессом их «раздвигания», полость небольшая или отсутствует. При формировании ограниченных образований ткани пропитаны незначительно, основная масса излившейся крови находится в полости. Осумкованные гематомы определяются в отдаленные сроки, характеризуются наличием слоя плотной соединительной ткани, отделяющей полость от окружающих структур.
- По степени тяжести. Легкие гематомы возникают примерно через сутки после травматического эксцесса, чаще рассасываются самостоятельно. Образования средней тяжести формируются в течение 3-5 часов, требуют проведения консервативных или оперативных мероприятий. Тяжелые повреждения диагностируются через 1-2 часа после травмы, являются показанием для вскрытия и дренирования.

КТ ОГК. Гиперденсное скопление крови в толще мышечного массива грудной стенки справа, окруженное зоной отека.
Симптомы
Первыми проявлениями патологии становятся боль и местный отек. Характерным отличием гематомы от других травм мягких тканей на ранней стадии является более выраженная ограниченность припухлости, отсутствие постепенного перехода от отечных структур к неизмененным. В последующие часы отек начинает распространяться. Болезненность усиливается, движения ограничиваются из-за боли. Пациенты предъявляют жалобы на ощущение давления или напряжения в пораженной зоне. При поверхностном расположении гематомы кожа становится синюшно-багровой. При глубокой локализации полости может выявляться локальная гиперемия кожных покровов, иногда цвет кожи не изменяется.
При пальпации на начальном этапе флуктуация обычно отсутствует, определяется уплотнение и резкая болезненность. После формирования ограниченной полости, содержащей жидкую кровь, выявляется положительный симптом зыбления. Вначале пораженная область при ощупывании напряженная, после спадания отека плотность тканей может снижаться. При благоприятном течении припухлость постепенно уменьшается в размере и исчезает, при неблагоприятном – сохраняется в течение длительного времени, вызывает болезненность при движениях.
Осложнения
Основным возможным негативным последствием гематомы мягких тканей является ее нагноение с образованием абсцесса. Осложнение чаще обнаруживается при сопутствующих повреждениях кожных покровов. При попадании инфекционных агентов в полость образования болевой синдром усиливается, отмечается локальная гиперемия и гипертермия, присоединяются симптомы общей интоксикации. В отдельных случаях возможно распространение гнойного процесса с формированием флегмоны или развитием сепсиса.
Диагностика
Диагностика осуществляется врачом-травматологом. При отсутствии признаков поражения костей и суставов дополнительные исследования обычно не требуются, диагноз выставляется с учетом данных анамнеза (наличие свежей травмы с характерным механизмом), жалоб больного и результатов физикального обследования. При глубоко расположенных гематомах для оценки тяжести повреждения и дифференцировки с ушибом может назначаться УЗИ мягких тканей. При сопутствующем поражении твердых структур выполняется рентгенография соответствующего сегмента. Кроме ушиба дифференциальную диагностику иногда приходится проводить с переломами, надрывами связок и мышц, реже – с синдромом позиционного сдавления, острым миозитом, ишемией при тромбозе сосуда мелкого или среднего калибра и некоторыми другими состояниями, сопровождающимися плотным локальным отеком.

Лечение гематомы мягких тканей
Лечение обычно осуществляется амбулаторно, тактика определяется тяжестью процесса и временем с момента травмы. При свежих повреждениях конечности придают возвышенное положение, прикладывают холод (грелку с холодной водой, пакеты со льдом, завернутые в полотенце), накладывают давящую повязку для уменьшения кровотечения. После организации небольших образований назначают УВЧ, применяют теплые грелки для ускорения рассасывания. Небольшие поверхностно расположенные гематомы вскрывают в условиях травмпункта. При крупных и глубоких полостях, появлении признаков инфицирования показана госпитализация в травматологическое отделение, вскрытие и дренирование на фоне антибиотикотерапии. При неинфицированных гематомах после вскрытия рекомендовано тугое бинтование для устранения полости и ускорения заживления.
Прогноз и профилактика
Прогноз обычно благоприятный. Большинство гематом рассасывается самостоятельно в течение 2-3 недель. Средний срок нетрудоспособности после вскрытия полости составляет около 2 недель, исходом становится полное выздоровление. При отсутствии лечебных мероприятий возможно образование массива фиброзной ткани (рубца) с формированием внешнего дефекта. При наличии инфекции сроки лечения и прогноз могут колебаться, зависят от тяжести процесса. Профилактика включает предотвращение травм и раннее обращение за медицинской помощью при получении повреждений.

Абсцесс представляет собой скопление гнойного содержимого в различных тканях. Гнойное воспаление, как правило, вызвано бактериальной инфекцией. При этом в процессе расплавления тканей образуется полость. Возникновение абсцесса обусловлено попаданием в ткани бактерий извне – через ссадины и повреждения или из других зараженных тканей и органов. Это заболевание отличается от других схожих заболеваний образованием капсулы, препятствующей распространению воспаления.
По месту расположения гноя выделяют поверхностные скопления в подкожно-жировой области и глубокие внутри органов и глубоких тканей. В зависимости от способа проникновения патогенных микроорганизмов бывают экзогенные скопления (из внешней среды) и эндогенные (миграция внутри организма одного человека).
Симптомы и признаки
Вне зависимости от расположения гнойного скопления симптомы абсцесса едины:
- интоксикация – повышенная температура, озноб, слабость, недомогание, тошнота, рвота, плохой аппетит, боли в мышцах и суставах, головные боли;
- поверхностное расположение – покраснение и отек кожного покрова непосредственно над местом скопления, боли при пальпации или во время движения;
- нарушение функционирования поврежденного органа или соответствующих тканей.
Хронический абсцесс не имеет симптомов острого воспалительного процесса. Глубоко расположенные скопления имеют только общие признаки интоксикации и выявляются инструментальной диагностикой. Наиболее часто встречающиеся расположения абсцесса:
- внутри костей – основным признаком является боль от физических нагрузок или при смене погоды;
- абсцесс легкого проявляется одышкой и слабым дыханием. Абсцесс легкого часто путают с пневмонией;
- в брюшной полости и печени сопровождается признаками любого заболевания данного органа;
- в головном мозге вызывает судороги и нарушение координации;
- абсцесс железы предстательной вызывает боль при мочеиспусканиях;
- абсцесс горла вызывает кашлевые спазмы и боль;
- абсцесс бартолиновой железы и другие.
Холодный протекает без признаков интоксикации и появляется при иммунодефицитах. Натечный исключает наличие воспалительного процесса в тканях. Острый абсцесс имеет более ярко выраженную симптоматику в сравнении с иными формами.
Причины возникновения и развития
Основная причина абсцесса – это попавшая в ткани из окружающего мира бактериальная инфекция. Бактерии проникают в организм по причине микротравм, нарушающих целостность кожи. К таким травмам можно отнести порезы и мелкие ссадины/царапины/повреждения, полученные в процессе бритья или стрижки волос, маникюре или педикюре и прочие. В то же время в случае попадания грязи или мелких частиц в виде занозы увеличивают вероятность образования гнойного скопления.
Возникновение скопления гноя может происходить по прочим причинам абсцесса:
- миграция инфекции от первичного очага заражения;
- нагноившиеся гематомы и кисты;
- хирургические манипуляции – нарушение санитарных правил в виде нестерильных приборов;
- нарушения при введении лекарственных средств и препаратов, например, нарушение концентрации при прививках.
Дальнейшее развитие абсцесс получает под воздействием сниженного иммунитета или нарушения кровообращения в области абсцесса.
Формы заболевания и пути заражения
Абсцесс может быть самостоятельной болезнью, но в подавляющем большинстве случаев выступает в форме осложнения какого-либо основного заболевания, например, гнойная ангина вызывает паратонзиллярный абсцесс. Патогенные микроорганизмы имеют массу способов проникнуть внутрь – через повреждения кожных покров в результате травм и порезов, из других органов и тканей, зараженных ранее, через нестерильную аппаратуру при хирургических процедурах и другие.
Формы заболевания классифицируются по локализации гнойного накопления:
- заглоточный абсцесс;
- окологлоточный;
- паратонзиллярный абсцесс;
- поддиафрагмальный;
- мягких тканей;
- пародонтальный;
- аппендикулярный и другие.
Осложнения
В случае отсутствия своевременного и адекватного лечения осложнения абсцессов очень опасны для жизни и здоровья больного:
- флегмона;
- неврит;
- остеомелит;
- внутреннее кровотечение стенок сосудов;
- перитонит,
- сепсис как результат гнойного абсцесса аппендикулярной области;
- гнойный менингит и другие.
Обращение в клинику
Гнойное скопление чревато опасными последствиями, поэтому при появлении малейших признаков наличия скопления гноя в тканях или органах необходимо срочно обращаться к врачу. Идеальным выходом станет вызвать карету скорой помощи.
В центре Москвы в АО «Медицина» (клиника академика Ройтберга) вам окажут необходимую помощь в лечении. Кроме того, АО «Медицина» (клиника академика Ройтберга) имеет возможность размещения пациентов в круглосуточном стационаре и обладает функцией вызова врача на дом в круглосуточном режиме.
Диагностика
Гнойные скопления, располагающиеся у поверхности кожных покровов, легко диагностируются при внешнем осмотре по характерным признакам. Абсцесс горла выявляется при осмотре отоларингологом.
Диагностика абсцесса, расположенного глубоко внутри, требует проведения специальных лабораторных и инструментальных исследований:
- биохимический анализ крови покажет воспалительный процесс в организме повышенным содержанием лейкоцитов и СОЭ, а также сдвигами белковых фракций;
- рентгенография используется для обнаружения поддиафрагмальных, внутрикостных и легочных скоплений;
- УЗИ направлено на выявление скоплений в брюшной полости и печени;
- компьютерная томография, как вспомогательный метод, обнаруживает гнойные накопления в головном мозге, легких и печени, поддиафрагмальной области и внутри костей и суставов;
- энцефалография различных форм (эхо-, электро-, пневмо-) направлена на исследование головного мозга;
- лапароскопия и ангигепатография применяются как вспомогательный метод для исследования печени;
- пункция абсцесса и посев ее содержимого производится для определения конкретного типа возбудителя и его чувствительности к определенным антибактериальным препаратам.
Чаще всего гнойные скопления бывают вызваны стрептококками, стафилококками в сочетании с разного рода палочками, но сейчас получают распространение и прочие аэробные и анаэробные бактерии.
Лечение
Залог успеха лечения абсцесса заключается в его своевременном обнаружении. Именно поэтому так важно при наличии любых симптомов незамедлительно обращаться к врачу.
- только поверхностно расположенные гнойные накопления можно лечить в домашних условиях под наблюдением врача. Все остальные случаи требуют госпитализации в стационар;
- вскрытие и дренирование области гнойного скопления проводится врачом хирургом, оно необходимо для удаления абсцесса;
- лекарственная терапия основывается на приеме следующих препаратов: антибактериальные средства, жаропонижающие, обезболивающие, препараты на снижение интоксикации, витаминные комплексы, иммуномодуляторы и прочие;
- сбалансированное питание, щадящий постельный или полупостельный режим, а также покой;
- лечебная физкультура, физиотерапия и санаторно-курортное лечение возможны в качестве мер реабилитации на этапе выздоровления.
В качестве вспомогательных средств при лечении подкожно-жирового нагноения применяются специальные мази.
Гнойные скопления в легких первоначально лечатся антибиотиками широкого спектра воздействия, а после получения результатов исследований посева питательной среды проводится коррекция принимаемых медикаментов. В тяжелых случаях возможно проведение бронхоальвеолярного лаважа. В случае отсутствия положительного эффекта классической терапии вынуждено проводится операция абсцесса для удаления пораженной части органа.
Лечение гнойных накоплений в головном мозге проводится хирургическими методами. Противопоказания для удаления скоплений, а именно расположение в глубинных отделах мозга, вынуждает проводить промывание гнойного содержания путем пункции. Лечение гнойных скоплений в домашних условиях средствами народной медицины недопустимо.
Профилактика
Профилактика абсцесса основана на следующих рекомендациях:
- своевременность первичной обработки ран и травм;
- санация очагов инфекции;
- укрепление иммунитета;
- тщательное соблюдение антисептических и асептических мер при хирургических манипуляциях, повреждающих кожные покровы.
Как записаться

Скопление сгустков или жидкой крови в мягких тканях тела, образовавшееся из-за разрыва кровеносных сосудов, называют гематомой. Самой распространенной разновидностью патологии является обычный синяк. Однако это понятие включает намного более тяжелые и сложные случаи, которые нельзя оставлять без квалифицированной медицинской помощи. Кровь, вытекающая из сосуда, раздражающе действует на окружающие его ткани, следствием чего становится появление болезненных ощущений, отека тканей и других признаков развивающегося воспаления. Кроме того, гематома сдавливает расположенные рядом с ней ткани или органы, что может привести к развитию осложнений.
Общие сведения
Основной причиной гематом являются ушибы – закрытые повреждения мягких тканей, полученные вследствие удара или падения. Сильный удар приводит к разрыву стенки мелких кровеносных сосудов, из-за чего кровь сквозь места прорывов начинает вытекать в подкожную клетчатку, мягкие ткани или полости организма. Гематомы образовываются в разных частях тела – на конечностях, туловище и даже на голове. Помимо ушибов, причинами гематом становятся интенсивные сдавления и растяжения тканей при вывихах или переломах.
Повреждения небольшого размера, как правило, не требуют никакого лечения и рассасываются самостоятельно в течение нескольких дней. При образовании обширных гематом существует риск попадания инфекции и развития нагноения. Наиболее часто гематомы образуются у представителей младших возрастных групп – детей, подростков и молодежи, которым присуща высокая физическая активность. Еще одной «группой риска» являются люди с повышенной хрупкостью сосудистой стенки, а также с нарушениями свертываемости крови.
Почему гематома меняет цвет
Медики выделяют три отдельные стадии гематомы, через которые она должна пройти, прежде чем полностью исчезнуть. Каждая из них характеризуется определенным цветом кожи, сквозь которую просвечивает кровоизлияние.
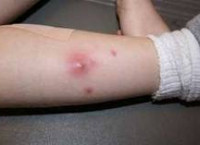
- Появление синяка. Сразу после ушиба мягких тканей ощущается резкая боль, участок кожи в поврежденном месте становится багрово-красным и напухает из-за отека тканей, затем красный цвет постепенно сменяется синим. Красный цвет придают эритроциты, содержащие большое количество гемоглобина. Спустя несколько часов гемоглобин начинает разрушаться, и место ушиба синеет. Из-за отека и воспаления ткани в поврежденном месте повышается температура.
- Позеленение. Спустя два-три дня отек и температура уменьшаются, состояние тканей более-менее нормализуется, однако сохраняются незначительные болевые ощущения при надавливании. Синий оттенок кожи понемногу переходит в зеленоватый цвет.
- Пожелтение. Примерно к пятому дню отек полностью проходит, остатки гемоглобина распадаются и выводятся из тканей. Место ушиба становится желтоватым, затем приобретает обычный цвет.
Визуальные симптомы гематом наиболее хорошо заметны в случаях, когда излияние крови происходит в подкожном слое. Если же сгусток образуется в более глубоких слоях мягких тканей, то снаружи заметна лишь небольшая, но болезненная припухлость. Такие образования намного более опасны, поскольку процесс протекает незаметно и может сопровождаться осложнениями.
Виды повреждений
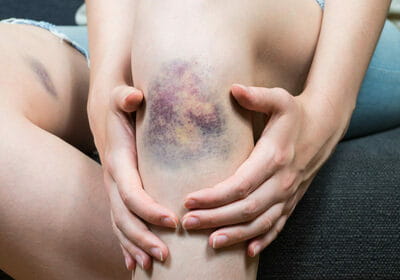
Чем быстрее образуется гематома, тем тяжелее протекает выздоровление. Травмы этого рода подразделяют на:
- легкие, развивающиеся в течение суток, сопровождающиеся слабыми болезненными ощущениями и не требующим специального лечения;
- средней тяжести, для появления которых требуется не более 5-6 часов, сопровождающиеся заметной припухлостью и болью, ухудшающие двигательную функцию конечности;
- тяжелые, образующиеся в течение 2 часов после ушиба, сопровождающиеся нарушением функций конечности, острой болью и заметной припухлостью.
Лечение гематом среднего и тяжелого типа должно проводиться под наблюдением врача, чтобы исключить возможные негативные последствия травмы.
Кроме тяжести повреждения, существуют и другие критерии классификации гематом:
- по глубине расположения – под кожей, под слизистой оболочкой, в толще мышечной ткани, под фасцией и т.д.;
- по состоянию разлитой крови – несвернувшиеся (свежие), свернувшиеся и лизированные (заполненные старой кровью, которая не способна к свертыванию);
- по характеру распространения крови – диффузные (кровь пропитывает ткань и быстро распространяется), полостные (кровь скапливается в полости между тканями) и осумкованные (с течением времени полость, заполненная кровью, окружается «сумкой» из соединительной ткани);
- по состоянию сосуда – пульсирующие (кровь свободно выливается из сосуда и втекает обратно) и непульсирующие (разрыв сосуда быстро запечатывается тромбом).
Практически всегда кровоизлияние представляет опасность для здоровья, поэтому для ликвидации его последствий нужно сразу после травмы обратиться за врачебной помощью.
Методы обследования
Для диагностики гематом необходимо обратиться к травматологу. При локализации кровоизлияния глубоко в мышечной ткани, суставах либо внутренних органах визуальный осмотр дает слишком мало информации, чтобы врач мог объективно оценить тяжесть поражения и степень опасности травмы. В таких ситуациях больному назначают:
- УЗИ поврежденной части тела, органа или сустава;
- рентгенографию поврежденной части тела;
- КТ или МРТ;
- пункцию (прокол специальной иглой) сустава или органа, в котором предположительно скопилась кровь.
По результатам обследования врач назначает соответствующие процедуры.
Как убрать гематомы?
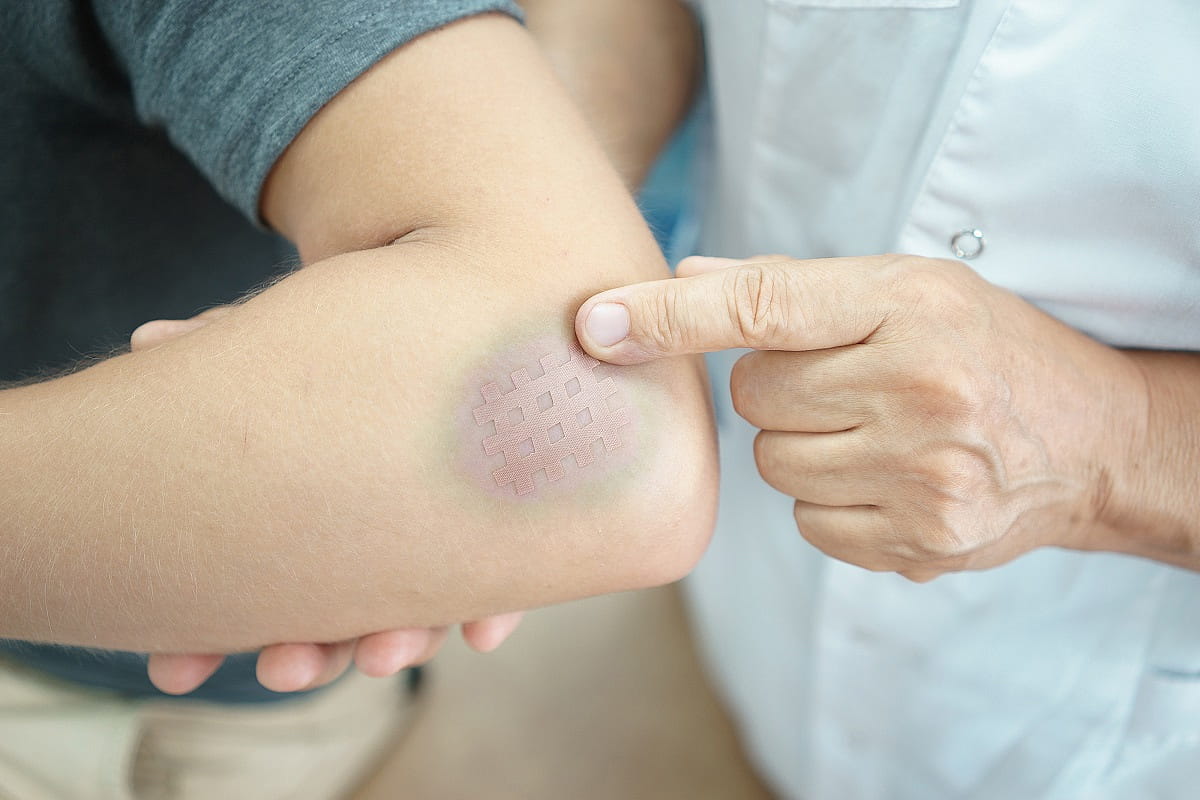
После установления характера и особенностей гематомы лечение назначают в соответствии с полученной информацией:
- назначают процедуры УВЧ;
- проводят хирургическое вскрытие для удаления скопившихся сгустков и промывания полости;
- госпитализируют пациента в хирургическое отделение для вскрытия и дренирования с последующей терапией антибиотиками.
Сроки восстановления зависят от масштабов поражения, наличия или отсутствия инфекции и других факторов.
Часто возникающие вопросы
Как избавиться от гематомы народными методами?
Народные средства помогают только при небольших и неопасных поверхностных повреждениях. Для ускорения рассасывания к синяку можно прикладывать компресс из размятого капустного листа, смешанную с вазелином бодягу, смоченные в растворе мумие тампоны. При глубоко расположенных или обширных повреждениях необходимо обратиться к врачу.
Чем опасна гематома?
Наибольшую опасность для здоровья, а иногда и для жизни представляют гематомы, образующиеся в глубине тканей, внутри органов или суставов. Крупное кровоизлияние опасно возможным развитием инфекции, воспалением и нагноением. При повреждении сустава может развиться бурсит, синовит или гемартроз, результатом чего становится инвалидность. Кровь в полости брюшины приводит к перитониту. Гематомы головного мозга приводят к нарушению функций этого органа с тяжелыми последствиями в виде ухудшения когнитивных функций, паралича частей тела и др.
Как лечить гематому в первые часы после травмы?
Сразу после ушиба необходимо оказать пострадавшему первую помощь: приложить к травмированному месту лед, затем туго забинтовать поврежденную конечность, чтобы перекрыть вытекание крови в ткани. Повязка не должна оставаться дольше двух часов. За это время необходимо добраться до травмпункта, где пациент получит необходимую профессиональную помощь.
Читайте также:

